Что будет если не сделать операцию по удалению грыжи на животе
- Виды и причины появления
- Способы удаления
- Как проводится операция — удаление грыжи живота?
- Послеоперационное восстановление
- Возможные осложнения
Одна из основных операций в хирургическом стационаре – удаление грыжи живота. Она проводится как экстренно, так и в плановом порядке.
Методика операции по удалению грыжи живота зависит от давности заболевания. От наличия ущемления и того, насколько своевременно пациент обратился за медицинской помощью.
Операция представляет собой выпячивание органов брюшной полости через несуществующие в норме отверстия. Например, в околопупочной области белой линии живота.
Виды и причины появления
- склонность к запорам;
- детский или пожилой возраст;
- нарушение анатомической целостности передней брюшной стенки, из-за ранее перенесенных операций;
- тяжелый физический труд;
- мужской пол;
- склонность к повышенной массе тела;
- сильный кашель или крик;
- повторные сложные естественные роды;
- травмы.
Грыжи белой линии живота бывают врождённые и приобретённые. Они редко достигают диаметра более 10 см. Чаще они расположены над пупком и крайне редко ущемляются.
Клиническая картина проявляется болью в том органе, который попадает в грыжевой мешок. Это может быть сальник, петли тонкой кишки, мочевой пузырь.
В случае попадания в грыжевые ворота петель кишечника возникают неприятные ощущения. Это может быть жжение в петлях кишки в верхней половине живота. В детском возрасте грыжи белой линии практически не встречаются.
Способы удаления
Операция – герниопластика может проводиться следующими способами:
- ушивание дефекта в белой линии кисетным, П-образным, узловыми и другими видами швов;
- пластика собственными тканями;
- лапароскопическая операция.
Операцию лучше проводить в плановом порядке не дожидаясь осложнений. По поводу которых придётся выполнять экстренное оперативное вмешательство. Лучше всего операцию проводить в специализированных клиниках по удалению грыжи.
Подготовка к операции включает в себя следующие анализы:
- клинический анализ крови; общий анализ мочи;
- биохимический анализ крови;
- коагулограмма – анализ на свёртываемость крови и длительность кровотечения;
- определение группы крови и резус фактора;
- кровь на реакцию Вассермана, ВИЧ, гепатиты;
- рентгенография органов грудной клетки;
- ультразвуковая допплерография сосудов нижних конечностей;
- при наличии сахарного диабета показана консультация эндокринологом;
Если у больного имеется язвенная болезнь желудка или двенадцатиперстной кишки, то необходимо выполнить ФГДС.
Как проводится операция — удаление грыжи живота?
Если содержимым грыжевого мешка является предбрюшинный жир, то операция включает в себя наложение П-образных швов. Предварительно надо убедиться, что внутри грыжевых ворот находится только брюшной жир и отсутствуют петли кишечника.
При больших выпячиваниях, производится удаление грыжи белой линии живота. Операция выполняется лапароскопически и включает в себя установку сетки в область расхождения листков апоневроза.
Сетка имплантируется в том случае, когда своих местных тканей не хватает для выполнения пластики. Также, если соединительная ткань очень мягкая, рыхлая, существует опасность рецидива грыжи.
Имеются следующие преимущества использования сетки во время операции:
- Практически исключаются рецидивы грыж.
- Легче протекает послеоперационный период, меньше болей в послеоперационной ране, т. к. меньше натяжение местных тканей в зоне оперативного вмешательства.
- Возможность раньше активизировать больного, восстановление качества жизни.
- Этот способ существенно снижает длительность оперативного вмешательства.
- Значительно меньшее количество шовного материала используется в процессе операции, и, следовательно, снижается риск возникновения лигатурных свищей.
- Сетка быстро прорастает фиброзной тканью и капиллярами, не отторгается, не требуется её удаления в дальнейшем.
При расхождении прямых мышц живота сбоку от белой линии используется лапароскопия. Она позволяет сделать оперативное вмешательство менее травматичным и послеоперационный период более гладким.
Удаление грыжи живота с применением лапароскопической методики позволяет:
- выполнять эту операцию у пожилых пациентов
- или больных, страдающих тяжёлой сопутствующей соматической патологией.
Лапароскопия желательна, когда есть подозрение, что содержимое грыжевого мешка заполнено петлями кишечника и ревизию грыжи надо проводить со стороны брюшной полости.
Особенностями хирургического лечения послеоперационных грыж является необходимость выделения грыжевого мешка из спаек, образовавшихся с момента предыдущей операции.
В этой ситуации также хороший эффект даёт лапароскопия, т. к. она позволяет значительно снизить риск развития интраоперационных осложнений. Чем аккуратнее выполнена операция, меньше травматизация тканей, кровотечение. Тем меньше риск развития нагноения и возникновения рецидива грыжи.
Послеоперационное восстановление
В послеоперационном периоде необходима ранняя активизация в бандаже. Это необходимо для профилактики развития такого опасного вида осложнений как гипостатическая пневмония.
Особенности послеоперационного периода зависят от того на каком этапе заболевания выполнялась операция. Предшествовало ли оперативному вмешательству ущемление петель кишечника, а также какие имеются сопутствующие соматические заболевания.
Ношение бандажа является строго обязательным.
При неосложнённом течении послеоперационного периода, пребывание в стационаре составляет 1 сутки после операции.
Целью использования послеоперационного бандажа является:
- уменьшение болевого синдрома;
- снижение вероятности развития рецидивных грыж после операции;
- бандаж предохраняет от инфекций, раздражения кожи, способствует быстрейшему восстановлению двигательной активности.
После восстановления перистальтики кишечника постепенно расширяется диета, разрешается употребление пищи. Особенности питания подразумевают употребление здоровой пищи. Пищи богатой клетчаткой, с целью профилактики запора, заболеваний других органов желудочно-кишечного тракта.
Реабилитация после удаления грыжи протекает легче, если оперативное вмешательство выполнялось лапароскопически. При этой методике отсутствуют большие травмирующие разрезы и болевой синдром после операции менее выражен.
Процесс реабилитации включает в себя контроль над следующими основными параметрами:
- Изменение температуры 2 раза вдень утром и вечером.
- Перевязки до снятия швов и контроль за послеоперационной раной. Швы снимаются на 7-10 день после операции.
- Отказ от вождения машины в ближайшие 2 суток после операции, т. к. анестетики, которыми проводился наркоз, снижают внимание, способность управлять транспортным средством.
- Если человек занимается умственным трудом, то возвращение на работу возможно через несколько дней после операции.
- При физической работе нужна будет реабилитация в течение нескольких недель после операции, которая будет включать ЛФК, массаж.
Возможные осложнения
В послеоперационном периоде могут развиться следующие осложнения:
- нагноения;
- кровотечения;
- рецидивы грыжи;
В случае своевременно выполненной операции, выполнения назначений врача, соблюдения режима питания и двигательной активности, то вероятность развития осложнений будет минимальной.
При появлении жалоб на неприятные ощущения и дискомфорт в области средней линии живота, необходимо:
- обратиться к врачу;
- сдать анализы крови;
- выполнить УЗИ органов брюшной полости.
Своевременная диагностика и лечения позволят вовремя выполнить операцию, исключить возможность осложнений и рецидивов.
Еще некоторые подробности об этой операции, вы можете увидеть из передачи Елены Малышевой.
Последние пару лет был у меня над пупком небольшой бугорок, примерно сантиметр в диаметре, не болел, дискомфорта не причинял. Думали что просто после вторых родов узелок какой-то мышечный вылез или жировик. А этим летом как-то активно все пошло: и на даче огородом занималась, и на веле по хардкору вваливала, да и в принципе я женщина активная, проще самой все сделать, чем мужика своего допроситься помочь. Ну и допрыгалась, в середине июня этот 'недожировик' резко увеличился в размерах. Показала мужу (на рембригаде на скорой работает), он подумал и сказал что очень похоже на грыжу белой линии живота, и побежал договариваться о консультации. В итоге 25 июня меня посмотрели, подтвердили диагноз мужа, выдали список анализов и сказали 9го июля с вещами и документами загружаться в отделение (в общем то врач сказал что можно и позже оперировать, но если образ жизни активный то возможно защемление, а это уже совсем другой расклад). Как я собирала бумажки отдельная история, больницы все пустые, но записи нигде нет, в итоге все платно. Палату взяли сервисную, чуть меньше тысячи рублей в сутки, кондиционер, тв, микроволновка, холодильник, чайник, а главное туалет с раковиной в палате. Ну и кровать с регулировкой положения спинки, жутко удобно. 9го в обед заехала в палату, все оформили, рассказали по питанию: обедать можно, ужин легкий. Вечером пришел жутко обаятельный медбрат, и томным голосом: 'Arie1, пройдемте на клизму')) это был нежданчик, я пищала и страдала, и сразу оценила наличие отдельного туалета (прошу прощения за подробности). Приходила анестезиолог, сказала с утра не есть и не пить, и как проснуться сразу натягивать чулки компрессионные (объяснили что сейчас практика такая, всем рекомендуют их надевать, чтоб избежать тромбо-эмболии легочной артерии). Как я с ними намучалась, это жесть. Не представляю даже как их беременные и бабуси натягивают. В 10 за мной пришла медсестра. Вообще я до последнего не боялась совсем, знала что операция легкая и не страшная. Но когда мы шли до операционной меня начало трясти. Там сразу раздели, дали халат, прставили катетер, сразу началить струйно лить физраствор. И вот когда уложили на бок в позу креветки, т.к. анастезия эпидуральная, в позвоночник, я поняла что сейчас словлю паническую атаку, настолько было страшно. Я об этом сразу сообщила всем присутствующим, анестезиолог скомандовала ассистентке и мне поставили реланиум на сколько я поняла. И мне стало хорошо и спокойно. В итоге всю операцию я была в сознании, но осознавала себя как-то не здесь что ли. Не было больно и страшно, не ощущалось что я час пролежала на оперстоле. В итоге мне вправили грыжу, зашили диастаз (это расхождение мыщц) и поставили кевларовую сетку. Увезли в палату, там муж долго игрался с моими ногами, а я орала 'убери их, это чьи-то чужие ноги под моим одеялом')) в общем увели меня в 10.10, в 11.40 я была уже в палате. К вечеру уже ходила по стеночке, т.к. хотелось скорее вернуть чувствительность ногам. Сегодня, 13.07 я уже дома, буду в поликлинику ползать на перевязки пока не спишут с больничного. Шрам вертикальный 3 см выше пупка, не кровит, вообще ничего из него не лезет, при обработке даже не щиплет. Самое больное при перевязке это отдирать лейкопластырь от пушистого пуза) врач сказал что со временем не видно совсем будет, т.к. шов внутрикожный. Сейчас хожу в бандаже, жмет конечно и дискомфорт, но надо. На ночь снимаю. Внезапно оказалось что очень больно и страшно смеяться и чихать. В бандаже сказали ходить пару месяцев, чтоб сетка прижилась, так же никаких нагрузок и активностей, так что до конца лета я пассивная медузка, что печалит конечно.
Безумно понравился персонал больницы, все очень позитивные, добрые, отзывчивые, улыбчивые. После операции все заходили проведать, спросить как самочувствие. Я в восторге!! Спасибо вам и низкий поклон, и врачи, и медперсонал и работники столовой!
P.S. больницу и город не называю, ибо личная конспирация, поэтому и фоток нет.
P.P.S. симпатичный и безумно обаятельный медбрат, который ставил мне незабываемые клизмы - спасибо за поднятие настроения! Если узнаешь себя - напиши мне, номер есть в карте) как выйду с больничного хотела вам пиццу привезти в отделение, надо выяснить когда вы все будете на смене) ну и благодарности бы написала, вдруг вам так же как и на скорой оплачивают их.
Всем добра, следите за своим здоровьем, а то я как лох самая молодая в отделении была. На вопросы с удовольствием отвечу, надеюсь хоть кому-то будет полезно.
Наши эксперты – заведующий кафедрой факультетской хирургии № 1 МГМСУ, профессор Олег Луцевич, кандидат медицинских наук Юрий Прохоров, доцент медицинской академии имени И. М. Сеченова, кандидат медицинских наук Сергей Гордеев.
На грани жизни и смерти
Коварный орган
Желчный пузырь в организме играет вспомогательную роль: в нем отстаивается желчь, которая при употреблении человеком жирной пищи поступает оттуда и помогает усваивать съеденные шашлыки или копченую колбасу. Но по разным обстоятельствам в этом органе могут образовываться камни.
К сожалению, нет ни одного другого, кроме хирургического, способа борьбы с этой болезнью. И лечение препаратами желчных кислот, и введение в желчный пузырь (через прокол) специальных химических веществ, и дробление камней ультразвуком (литотрипсия) не приводят к излечению. Даже если в желчном пузыре завелся всего один камешек – это означает, что орган уже никогда не сможет справляться со своей функцией как прежде. Поэтому основной метод лечения холецистита на сегодня – это операция по удалению всего желчного пузыря (холецистэктомия).
Грозный сценарий
Если к воспалению добавляются микробы – возникает острый холецистит, который требует срочного оперативного лечения. Особенно опасно, если камень закупоривает желчный проток. При этом возникают желтуха, озноб, боли – это следствие быстрого разрушения печени. Камни могут преградить отток секрета из поджелудочной железы, отчего происходит смертельно опасный недуг – острый панкреатит. Это означает только одно: пациент опоздал с операцией.
Без шрамов и боли
Удаление по существу уже бесполезного желчного пузыря – холецистэктомия – сегодня проводится максимально щадящим способом, с помощью лапароскопии, всего через 3–4 прокола на теле. Через считаные часы после операции больной уже может встать, а спустя 2 дня отправляется домой. При этом болей он не испытывает, шрамов после вмешательства не остается – лишь еле заметные следы от проколов. Никаких ограничений после операции тоже не предусматривается.
Конечно, объедаться жирными блюдами и упиваться алкоголем не стоит, но это не полезно не только для прооперированных, но и для всех остальных людей. Качество жизни больных после холецистэктомии ничуть не страдает – просто желчь уже не отстаивается в пузыре, а напрямую проступает в двенадцатиперстную кишку.
Опасная брешь
Другая распространенная хирургическая проблема – грыжа. Это дефект, а проще говоря, дырка на передней брюшной стенке, через которую под кожу вываливаются внутренние органы. По статистике, этим недугом страдают 4 человека из тысячи. У мужчин чаще возникают паховые грыжи, у женщин – пупочные. У людей любого пола могут появиться послеоперационные грыжи. Они-то и являются самыми распространенными – возникают у трети пациентов, перенесших операции на органах брюшной полости.
Как известно, брюшная стенка состоит из мышц, которые в норме поддерживают внутренние органы, не давая им выпячиваться наружу. Но стоит этому естественному каркасу ослабнуть, как перед человеком встает угроза грыжи. Заболевание провоцируют врожденные аномалии брюшной стенки, слабость соединительной ткани, травмы (во время операций), чрезмерные физические нагрузки. Кроме того, причиной грыж часто является повышение внутрибрюшного давления при ожирении, беременности и заболеваниях толстой кишки, особенно тех, что сопровождаются запором. Не последнюю роль играет и наследственная предрасположенность.
Не ущемляйте себя
Единственный выход при ущемлении– немедленная операция. Однако летальность после такого экстренного вмешательства в 5–6 раз выше, чем при плановой хирургии. Поэтому лучше не ждать опасной развязки и прооперировать грыжу вовремя. Чем раньше это будет сделано, тем лучше будут результаты, в том числе и отдаленные.
Имплантацию сетчатых протезов можно проводить всем пациентам старше 16–18 лет. Даже сахарный диабет не является противопоказанием для этого метода – просто такие пациенты нуждаются в более тщательной предоперационной подготовке.

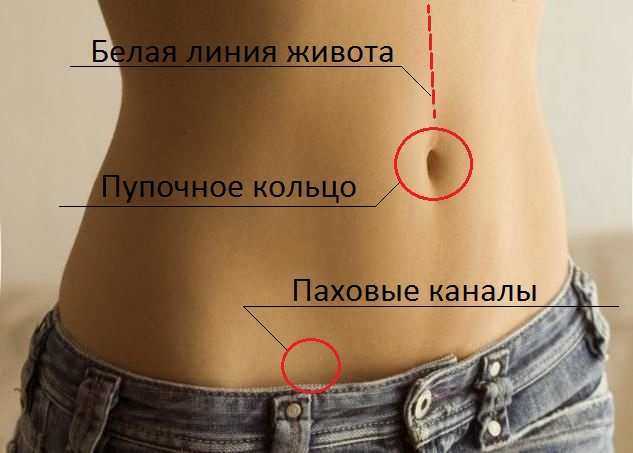
Болезнь имеет подвиды и классифицируется по месту расположения. Принято деление на наружные грыжи брюшной стенки живота (образование выходит за пределы области) и внутренние (выпячивание находится в брюшной области). Существует еще деление по локализации, грыжа может быть:
- пупочная – находится в районе пупка;
- околопупочная – отходит от пупочного кольца вправо или влево;
- паховая (дополнительно делится на прямую, косую), располагается в паху, чаще встречается у мужчин;
- вентральная – грыжа передней брюшной стенки, находящаяся в нижней части;
- эпигастральная – располагается у белой линии живота.
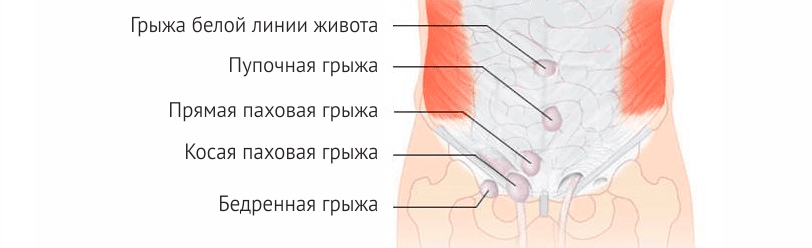
Грыжа брюшной полости не появляется без причин. Для его образования нужно время и воздействие определенных факторов. Их перечень можно представить следующим образом:
- плохой наследственный анамнез;
- врожденная слабость мышц;
- полученные изменения вследствие травм, хирургических операций, истощения, резкого похудения и сброса мышечной массы;
- постоянные тяжелые физические нагрузки;
- лишний вес, ожирение;
- опухолевые процессы, протекающие в органах брюшной полости;
- постоянный надрывный кашель;
- нарушенное мочеиспускание и запоры (из-за натуживания);
- беременность (особенно повторная), тяжелые роды;
- профессиональная игра на духовых инструментах;
- некоторые болезни хронического течения.

Симптомы при грыже живота не являются специфическими, но компетентному врачу они помогают диагностировать острое состояние больного. Грыжевой мешок – основной признак, проявляющийся в виде выпячивания в области живота. Он способен достигать значительных размеров. На фоне его роста возникает болезненность, но этот признак не всегда присутствует на раннем этапе развития болезни.
Дискомфорт при начальном развитии грыжи может возникать при совершении ритмичных движений, усугублялась на фоне кашля, чихания, натуживания при дефекации. В запущенных случаях усугубление самочувствия провоцируют даже глубокие вдохи. Сами симптомы считают специфическими для всех грыж. Боль достигает апогея в месте образования формирования. Характерные признаки грыж разного типа можно увидеть на фото.
При промежностных грыжах у женщин и мужчин появляется ощущение тяжести и давления в области прямой кишки. Не исключены серьезные нарушения мочеиспускания. В месте образования грыжи могут возникать дефекты кожи – образование выпадает. Ситуация осложняется при попытке опорожнения кишечника, человек испытывает боль. При первом рассмотрении симптомы можно спутать с признаками внутреннего геморроя. В конце выпадение узлов может проявиться, но оно не будет истинной причиной боли, а выступит присоединенной на фоне воспаления патологией.
Остальные симптомы грыжи могут различаться в зависимости от места появления выпячивания. Состояние зависит от области нахождения очага воспаления и запущенности ситуации:
- При поражении кишечных петель у больного проявляется непроходимость, он сталкивается с ощущением постоянного давления в области пояснично-крестцового отдела, но боль способна растекаться. Признаки интоксикации нарастают быстро из-за нахождения внутри организма каловых скоплений. Возможно появление приступов рвоты и тошноты, нарастание показателей температуры тела.
- При распространении патологии на мочевой пузырь, процесс нарушается. Позывы становятся частыми, но непродуктивными. На этом фоне возрастает риск развития воспалительного процесса, способного охватить мочевой пузырь, всю почечную систему.
- Грыжи белой линии живота способны достигать существенных размеров, они проявляются на передней брюшной стенке. При напряжении мышц переднего пресса усиливается боль в эпигастрии.
- При пупочной грыже ярко проявляются приступы тошноты, боль растекается и становится опоясывающей.
При бедренной грыже боль появляется интенсивно, эпизоды способны прослеживаться ярко. Сам дискомфорт распределяется на всю нижнюю часть живота, поэтому человек старается машинально выпрямиться. Не редкими являются нарушения мочеиспускания и дефекации.
При мышечных грыжах характерно болезненное уплотнение. Интенсивность проявления синдрома усиливается при классической пальпации пораженной зоны. Запрещено пытаться вправить деформацию самостоятельно – риск защемления в таких случаях возрастет. Блуждающая грыжа пищевого отверстия диафрагмы практически лишена риска ущемления, но боль при ней – яркая. Диагностика осложняется тем, что больной может не подозревать о наличии проблемы.
Осложнения после открытых хирургических вмешательств наблюдаются нечасто. Тем не менее иногда они встречаются. Часто это обусловлено неправильным уходом за пациентом, повышенными физическими нагрузками, невыполнением рекомендаций врача. Одним из осложнений, развивающихся на фоне хирургического вмешательства, является послеоперационная грыжа на животе. Она образуется на месте, где была произведена лапаротомия. В большинстве случаев грыжа после операции появляется на белой линии живота. Тем не менее она может развиться в любой области. Типичными локализациями служат рубцы после холецистэктомии, удаления кисты печени, хирургического вмешательства на органах малого таза.
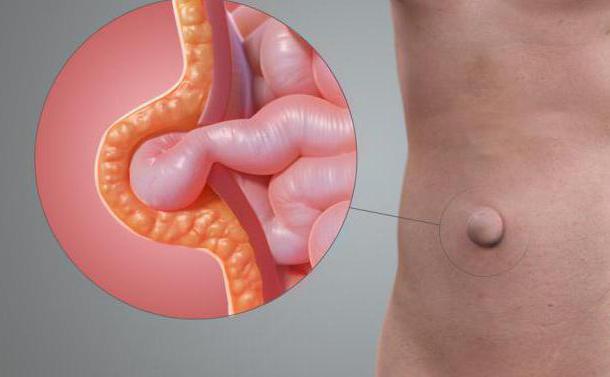
Грыжа послеоперационная передней брюшной стенки живота – что это?
Практически всем известно, что грыжа представляет собой выпячивание над поверхностью тела. Она имеет несколько составляющих. К ним относят: ворота, грыжевой мешок и его содержимое. Подобное выпячивание может иметь различные локализации. Чаще всего встречаются паховые, пупочные и бедренные грыжи. Также они могут находиться в позвоночнике. В полости грыжевого мешка могут локализоваться любые внутренние органы. В большинстве случаев это петли кишечника (если выпячивание расположено на животе). При других видах грыжи содержимым может быть спинной мозг, мужские половые органы, печень и т. д.
Чем отличаются выпячивания, образованные после хирургических процедур? Основная разница состоит в причине возникновения, ей всегда является операция. Послеоперационную грыжу живота можно распознать по локализации и времени появления. Содержимое мешка может быть то же, что и при других видах данной патологии. Грыжевыми воротами служит участок, на котором производился операционный разрез. В большинстве случаев это белая линия живота, рубец после аппенд-, холецистэктомии. Сам грыжевой мешок представлен тканями передней брюшной стенки – кожей, мышцами и фасцией. Чаще всего выпячивание появляется через некоторое время с момента хирургического вмешательства.
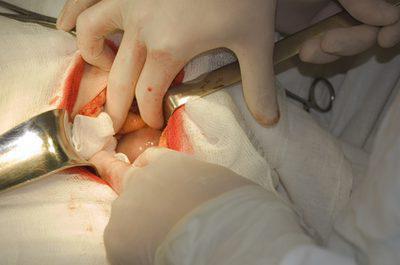
Разновидности послеоперационных грыж
В зависимости от размера грыжевого выпячивания и его локализации на передней брюшной стенке выделяют несколько видов данной патологии. Тем не менее все они имеют одинаковые причины развития. Независимо от вида, выпячивания развиваются в послеоперационный период. Грыжу живота в большинстве случаев удаляют хирургическим методом. Это является диагностическим критерием вентральных (послеоперационных) дефектов. В зависимости от места расположения выделяют следующие типы грыж:
- Медиальные.
- Латеральные.
В первом случае грыжевое выпячивание расположено по средней линии живота. Оно может находиться выше, ниже и на уровне пупочного кольца. Латеральная грыжа расположена на боковой стороне брюшной стенки. Помимо этого, имеется подразделение на лево- и правосторонние выпячивания.
В зависимости от размера различают малые, средние, обширные и очень большие грыжи. В первом случае конфигурация живота не нарушена. Средние и обширные грыжи видны невооружённым глазом. Они занимают значительную часть передней брюшной стенки. Очень большие выпячивания могут содержать в грыжевом мешке сразу несколько внутренних органов (кишечник, сальник). Они занимают 2/3 области передней брюшной стенки.

Чем отличается послеоперационная грыжа белой линии живота?
Послеоперационная грыжа часто занимает медиальное положение на передней брюшной стенке. В этом случае она находится в области белой линии живота. Такое расположение грыжевого выпячивания встречается после массивных операционных вмешательств. В некоторых случаях разрез по средней линии делается для диагностики хирургических патологий, которые невозможно выявить другими методами.
Медиальная послеоперационная грыжа на животе возникает вследствие слабости передней брюшной стенки. В этой области расположены прямые мышцы. При проведении оперативных вмешательств по белой линии производится разрез кожи и жировой клетчатки. Прямые мышцы живота раздвигают в разные стороны. Поэтому заживление после лапаротомии занимает довольно длительное время. Необходимо добиться не только образования сформировавшегося рубца, но и восстановления (смыкания) прямых мышц.
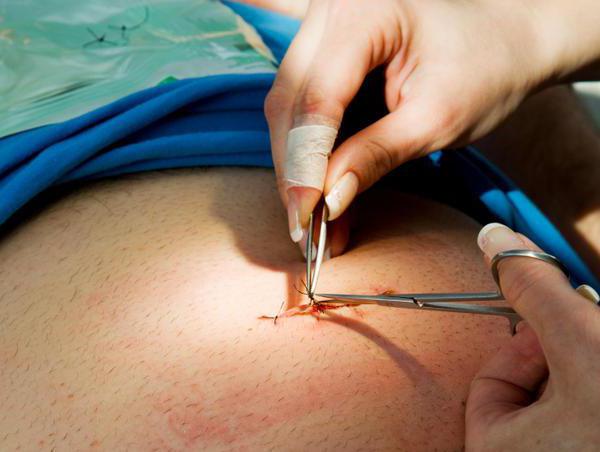
Причины появления грыжи на животе после операции
В норме после проведения хирургических манипуляций не должно образовываться грыжевых выпячиваний. Их появление свидетельствует о несоблюдении техники проведения операции, неправильном образе жизни после вмешательства (поднятие тяжестей, излишняя физическая нагрузка). Помимо этого, вентральная грыжа может появиться самостоятельно. Обычно этому способствуют различные заболевания, при которых раны заживают медленнее, чем у здоровых людей. Послеоперационная грыжа на животе может появиться вследствие следующих причин:
- Длительная тампонада брюшной полости. К ней прибегают при проведении сложных хирургических вмешательств, а также если возникли осложнения. Среди операций, после которых развиваются вентральные грыжи, можно выделить: удаление аппендикса и желчного пузыря, резекцию печени. Также длительное заживление тканей наблюдается вследствие вмешательств на желудке (кровотечение, перфорация язвы) и кишечнике (непроходимость), органах малого таза, почках.
- Сахарный диабет в анамнезе. У пациентов, страдающих от этого заболевания, часто имеются сосудистые осложнения. В результате любые раневые поверхности заживают гораздо дольше и тяжелее, в отличие от здоровых людей.
- Нарушение хирургической техники. Грыжа может возникнуть при некачественном наложении шовного материала, сильном натяжении нити, отсутствии подготовки к операции.
- Инфицирование раны. Возникает при присоединении бактериальной инфекции из-за несоблюдения правил гигиены, отсутствия должной обработки шва антисептиками.
- Избыточная масса тела у пациента.
- Отказ от ношения бандажа после оперативного вмешательства.
Вентральная грыжа может образовываться в различные сроки. У некоторых она появляется через несколько дней после операции. В других случаях – развивается в течение месяцев.

Клиническая картина при послеоперационной грыже
Послеоперационная грыжа на животе часто не беспокоит пациентов, так как не влияет на общее состояние. Тем не менее при её появлении стоит обратиться за медицинской помощью. Ведь, независимо от разновидности и локализации грыжи, могут развиться серьёзные осложнения. Самым распространённым и опасным из них считается ущемление внутренних органов. Основными симптомами неосложнённой грыжи являются:
- Появление выпячивания (бугорка), возвышающегося над поверхностью передней брюшной стенки. Оно может иметь различный размер и формы (чаще округлое, овальное). Консистенция грыжи обычно мягкая.
- Самостоятельное вправление выпячивания. При небольшом размере грыжа исчезает при изменении положения тела или надавливании на неё пальцем.
- Появление выпячивания при напряжении мышц пресса, кашле.
- Болезненность при трении об одежду.
- В некоторых случаях – тошнота и рвота.
- Нарушение работы кишечника (запоры или диарея).
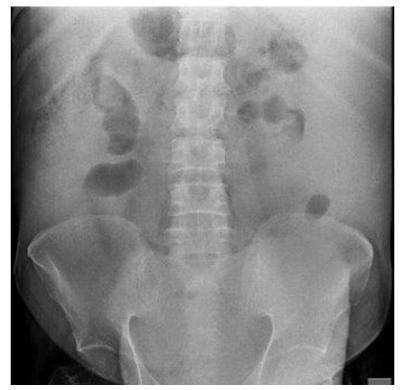
Диагностика грыжи живота
Диагностика вентральных грыж основана на данных осмотра и опроса пациента. Необходимо выяснить, как давно было проведено хирургическое вмешательство, долго ли заживал рубец. Если пациент жалуется на болезненное образование, которое самостоятельно вправляется, можно поставить диагноз: послеоперационная грыжа на животе. Фото подобных выпячиваний можно встретить в медицинской литературе. По внешнему виду грыжи могут напоминать различные новообразования. Поэтому при появлении любого выпячивания стоит обратиться к хирургу. Только он сможет правильно провести дифференциальную диагностику.
Лечение послеоперационных грыж в домашних условиях
Удаление послеоперационной грыжи на животе может производить только квалифицированный специалист. Тем не менее в некоторых случаях удаётся избежать хирургического вмешательства. Консервативное лечение грыжи проводится в домашних условиях. К нему относится: соблюдение диеты, борьба с запорами, ограничение физических нагрузок и ношение специального бандажа или утягивающего белья.

Хирургическое удаление послеоперационной грыжи
В большинстве случаев показано хирургическое лечение послеоперационной грыжи живота. Оно применяется при неэффективности консервативной терапии, больших размерах выпячивания. Показанием для экстренной операции служит ущемление грыжи. В этом случае проводится детоксикационная и симптоматическая терапия, некрэктомия, пластика грыжевых ворот. При неосложнённом течении показано плановое хирургическое лечение.
Виды операций по удалению грыжи на животе
Выбор оперативного лечения зависит от размера грыжи. При небольшом выпячивании органов проводится аутопластика. Она подразумевает закрытие дефекта собственными тканями пациента. Если грыжа имеет большой размер, то операция проводится под общей анестезией. Для того чтобы восстановить апоневроз передней брюшной стенки, используют специальные имплантаты – синтетические сетки. Они помогают укрепить мышцы и снижают вероятность повторного возникновения грыжи. В настоящее время данная методика распространена во всех странах.
Профилактика послеоперационных грыж на животе
Профилактические меры должны принимать не только врачи, проводящие оперативное вмешательство, но и пациенты. В течение одного месяца после хирургического вмешательства нельзя поднимать тяжелые предметы и заниматься физическими упражнениями. Также рекомендуется избегать развития запоров. Для этого следует соблюдать диету, при необходимости – принимать слабительные препараты. После лапаротомии обязательно носить бандаж. Он помогает привести мышцы брюшного пресса в прежнее состояние.
Читайте также:


