Аппарат илизарова воспаление кости
Посттравматический остеомиелит — это гнойное воспаление кости, вызванное пиогенными (производящими гной) микроорганизмами. Он возникает после полученной травмы и поражает все элементы кости: надкостницу, костный мозг, компактное вещество, а также расположенные рядом мягкие ткани. Воспаление начинает развиваться после попадания патогенных микроорганизмов в костный мозг.
Сущность патологического процесса при остеомиелите составляет картина нагноения, наличие свищевых ходов, секвестров (омертвевших участков), отторжение некротизированных тканей. Глубоким дистрофическим и воспалительным изменениям подвержены все ткани пораженной области. Развитие болезни не зависит от того, наступило сращение перелома или нет.
По статистике, в половине случаев болезнь развивается после открытых переломов, реже — после огнестрельных ранений. И лишь в 3 % случаев — в результате хирургических операций.
![]()
Самая распространенная причина остеомиелита — открытый перелом кости, сопровождающийся:- сильным загрязнением раны;
- обширным поражением мягких тканей, окружающих кость;
- несвоевременной или недостаточно радикальной обработкой раны и перелома;
- отсутствием дренажа для оттока гнойного содержимого.
- К развитию болезни может привести огнестрельное ранение. Особенности остеомиелита, возникшего по этой причине:
- Обширные раны, которые выходят далеко за пределы раневого канала. Происходит масштабное разрушение тканей с отслоением надкостницы, раздроблением костей, разрывом нервов, мышц и сосудов. В ранах, загрязняющихся смешанной флорой, образуется множество карманов, заполненных омертвевшими тканями.
- В раневом канале обнаруживаются свободные отломки костей, которые со временем некротизируются.
- К остеомиелиту приводит инфицирование раны при операции, что может быть связано с появлением новых штаммов бактерий, устойчивых к действию антибиотиков, или широким распространением метода остеосинтеза (соединения костных обломков при переломах с помощью различных конструкций).
Факторы, способствующие возникновению посттравматического остеомиелита после операции:
- возникновение коррозии металлоконструкций (спицевой остеомиелит при применении скелетного вытяжения или при установке аппарата Илизарова),
- очаги скрытых инфекций в организме больного.
Остеомиелит после хирургического вмешательства локализуется в области проведения операции, при этом гнойный процесс можно наблюдать по ходу металлоконструкции (гвоздя, пластины, штифта). Наиболее подвержены риску развития остеомиелита кости, плохо защищенные мягкими тканями и расположенные близко к поверхности кожи (передневнутренняя боковая поверхность большеберцовой кости, кости стопы).
Возбудители инфекции
Воспаление кости вызывают пиогенные бактерии:
- стафилококки — 60-80 % всех случаев;
- стрептококки — 5-30 % больных;
- смешанная флора, неклостридиальные анаэробы или грамотрицательные микроорганизмы (синегнойная палочка, протей и т.п.) — 10-15 % случаев.
Группа риска
Риску развития посттравматического остеомиелита наиболее подвержены пациенты
- злоупотребляющие алкоголем,
- имеющие ослабленный иммунитет,
- страдающие серповидноклеточной анемией,
- истощенные после гемодиализа, лучевой терапии и длительных тяжелых заболеваний,
- наркоманы.
Хроническое течение посттравматического остеомиелита характеризуется следующими признаками:
- повышением температуры,
- нарастающим лейкоцитозом, который обнаруживается при анализе крови,
- отечностью, покраснением, болезненностью и выделением гнойного содержимого в области ранения,
- наличием свищей – каналов, которые прокладывает себе наружу гной, образовывающийся в результате распада очага воспаления. Эти каналы возникают самопроизвольно, но не исчезают, так как в глубине тканей остается очаг инфекции.
Острый посттравматический остеомиелит обусловлен кровопотерей, тяжелыми разрушениями в области перелома и снижением защитных сил организма пациента. Он появляется через 2-3 недели после травмы и характеризуется:
- признаками общей интоксикации: слабостью, повышенной утомляемостью, бессонницей, отсутствием аппетита, разбитостью, ознобом;
- сильными болями в поврежденной области, увеличением отека тканей и обильными выделениями из раны, а также наличием серого налета фибрина на ней;
- повышением температуры до 38-39 градусов;
- выраженным лейкоцитозом (со сдвигом лейкоцитарной формулы влево), ускорением СОЭ и нарастающей анемией, выявленными при анализе крови;
- понижением иммунореактивности организма.
Скрытые симптомы
Они определяются на рентгенограмме не раньше, чем через месяц с момента начала болезни.
- В мягких тканях есть полости с некротическими участками, вялыми грануляциями, гнойным содержимым. Обширный отек, иногда флебиты и флегмоны.
- Костный мозг на концах отломков костей замещен соединительной тканью.
- Капсула плотная и также состоит из соединительной ткани, инфильтрованной лейкоцитами.
- Надкостница фиброзно изменена, часто под ней можно увидеть шероховатую кость.
- Мышцы, окружающие пораженную кость, склеротичны (мышечные волокна замещаются соединительной тканью).
- Облитерация сосудов (закрытие их просвета).
Поставить диагноз на ранних стадиях можно только на основании клинических симптомов. При осмотре принимается во внимание состояние мягких тканей, уровень сложности перелома, наличие и расположение свищей, амплитуда движений в суставах и величина укорочения конечности (если оно присутствует).
Для определения степени распространенности и интенсивности воспалительного процесса используют следующие методы:
- Локальную термографию (регистрация инфракрасного излучения тела человека в виде изображения температурных полей) и термометрию (измерение температуры тела с помощью медицинского термометра).
- Тепловидение. Это дистанционный метод термодиагностики. По увеличению инфракрасного излучения можно установить область, пораженную воспалительным процессом.
- Исследование периферического кровоснабжения.
- Сканирование скелета с применением пирофосфата, меченного технецием, и стронция.
- Общий анализ крови. Он выявляет лейкоцитоз (иногда), повышение скорости оседания лейкоцитов и уровня С-реактивного белка, что свидетельствует о текущем воспалении.
- Посев выделений или фрагментов поврежденных тканей. Это неточный метод, так как бывает положительным только в одной четверти случаев.
- Рентгенограмму. Она не дает информации о вовлечении в патологический процесс костной ткани и показывает изменения только спустя месяц после начала болезни. На рентгеновских снимках определяются очаги деструкции, остеопороз вокруг металлических конструкций, изъеденность отломков кости, ее омертвевшие участки (секвестры).
- Компьютерную томографию (КТ), которая необходима при исследовании крупных костей, суставов, области таза и позвоночника. Этот метод позволяет уточнить распространенность некротизированных участков и деструктивных изменений.
- Фистулографию, производимую всем пациентам со свищевой формой болезни.
При обнаружении трофических изменений (некроз, язвы и т.п.) проводится исследование кровообращения конечности: реовазография (РВГ, оценка интенсивности кровотока), ангиография (рентген сосудов, выявляющий места их сужения и закупорку), пульсоплетизмография и др.
Задача терапии — устранить воспаление, ликвидировать гнойный очаг и повысить сопротивляемость организма. Весь курс лечения посттравматического остеомиелита проходит на фоне антибактериальной терапии, которая проводится с учетом выявленного возбудителя.
Консервативное лечение
Проводится на ранних стадиях болезни и включает антибактериальную терапию и иммобилизацию конечности с помощью гипса или вытяжения.
До тех пор, пока вид микроорганизмов, вызвавших болезнь, не определен, терапия должна быть направлена и на грамотрицательные, и на грамположительные бактерии. Для этого используют антибиотики с широким спектром действия: нафциллин (пенициллиназо-устойчивые полусинтетические пенициллины), аминогликозиды, ципровлоксацин. Иногда применяют антибиотики, которые активны по отношению к синегнойной палочке: цефалоспорины третьего поколения (цепорин и цефалексин) и ванкомицин.
Следует отметить, что чувствительность стафилококка, наиболее часто являющегося возбудителем посттравматического остеомиелита, к пенициллину в последнее время заметно снизилась. Поэтому во время терапии необходимо проводить биологический контроль устойчивости штаммов микроорганизмов к различных препаратам для того, чтобы выбрать более эффективный.
Первые 1-2 месяца после постановки диагноза антибиотики следует вводить внутривенно. В случае отсутствия инородных тел, сохранения полноценного питания тканей и хорошего кровообращения антибактериальной терапии может быть достаточно для излечения острой формы посттравматического остеомиелита.
В случае скопления гноя под надкостницей делается пункция и удаляется гной. Исследование гнойного содержимого позволяет скорректировать антибактериальную терапию. В костный очаг с помощью иглы вводится Линкомицин и разведенные с Новокаином полусинтетические пенициллины (на 300-500 мл 0,25% раствора Новокаина).
При отсутствии ожидаемого эффекта или в запущенных формах остеомиелита показано хирургическое вмешательство. Поводом для операции также может быть наличие флегмоны (разлитого гнойного воспаления клеток, не имеющего границ) или нарушение функции почек.
Хирургическое лечение
Проходит в несколько этапов:
-
Подготовка к операции. Ее цель – предупредить возможные осложнения во время и после вмешательства хирурга. Продолжительность этапа – 11-12 дней.
Перед операцией проводят обследование, дающее наиболее полную информацию о пораженной области (степень воспаления и некротизации), выявляющее скрытые очаги инфекции. Это позволяет хирургу выбрать оптимальный доступ к интересующей его зоне и определить объем операции. Проводят сканирование, рентгенографию, фистулографию в сочетании с КТ, что помогает с точностью определить состояние костей и прилежащих к ним мягких тканей.
Одновременно назначают мероприятия, направленные на укрепление организма: иммунокорригирующую и дезинтоксикационную терапию. Устраняются нарушения обмена веществ и назначаются десенсибилизирующие препараты.
В комплексе предоперационной подготовки проводят санацию свищевых каналов, внутрикостных полостей, гнойных затеков. Свищи промывают растворами химических антисептиков (гипохлорит натрия, хлоргексидин, диоксидин и т.д.), протеолитических ферментов. Промывание проводят несколько дней до тех пор, пока жидкость не станет прозрачной.
Общая антибактериальная терапия на этом этапе лечения бессмысленна, так как нарушение кровоснабжения в некротизированных очагах ограничивает проникновение препаратов в область воспаления.
- Операция включает:
- Организацию адекватного доступа к зоне, пораженной остеомиелитом.
- Удаление всех омертвевших участков, инородных тел и некротизированной часть кости с использованием химических, механических и физических средств.
- Изъятие металлоконструкции (если причиной посттравматического остеомиелита стал остеосинтез). Ее сохранение возможно при локальном поражении кости. В случае если остеомиелитом поражена область по ходу внутрикостных штифтов, то их удаляют, после чего монтируют аппарат Илизарова.
- Санацию кости и мягких тканей, предполагающую удаление гнойных грануляций (вскрытие всех флегмон и абсцессов), введение антибиотиков внутрикостно и внутривенно. С целью обеспечения оттока гнойного содержимого устанавливают дренажи и производят непрерывную аспирацию (отсасывание) жидкости. Затем поврежденную область орошают горячим физиологическим раствором, обрабатывают антибиотиками, нитрофурановыми препаратами, а при необходимости – расфокусированным лазерным лучом или ультразвуком.
- Заполнение костного дефекта и пластическое закрытие дефекта мягких тканей. Для этого применяется компрессионный аппаратный остеосинтез, который создает условия для сращения отломков и закрытия свищевых каналов. Если дефект кости больше 3 см, то используют билокальный компрессионно-дистракционный остеосинтез с перемещением промежуточного фрагмента и удлиняющей остеотомией.
- Послеоперационный период. Проводится антибактериальная терапия не менее 3 недель. Пациентам с выраженной общей интоксикацией организма и большими очагами нагноения вводят антибиотики внутриартериально и внутривенно. Прооперированная конечность иммобилизуется. После операции назначают:
- УВЧ-терапию. Начинают с 4-5 дня после хирургического вмешательства. Курс – 10-15 раз.
- Электрофорез цинка, кальция и йодистого калия.
- Ультразвук в режиме сантиметровой терапии.
- ЛФК. Показана после стихания болей. Оказывает общетонизирующие действие, хорошо стимулирует кровообращение, что обеспечивает клеткам достаточное питание, восстанавливает функцию пораженных участков опорно-двигательного аппарата и способствует общей адаптации мышц.
Больным после операции важно следить за своим рационом питани — есть высококалорийную пищу с большим содержанием жиров, белков, витаминов. Также назначают витамины группы B,C и P.
Метод гипербарической оксигенации
Он подразумевает насыщение клеток кислородом в специальных барокамерах. Метод используется дополнительно к антибактериальной терапии и оперативному вмешательству. Делают эту процедуру из следующих соображений:
- она повышает уровень кислорода в инфицированной кости пропорционально ее кровоснабжению;
- инфицированная кость гипоксична (недостаточно кислорода в тканях), а это состояние препятствует уничтожению патогенных микроорганизмов лейкоцитами;
- от кислорода зависит транспорт аминогликозидов через бактериальную стенку, поэтому гипербарическая оксигенация увеличивает силу действия антибиотиков.
Некоторые специалисты считают, что метод гипербарической оксигенации эффективно использовать для лечения острой формы посттравматического остеомиелита позвоночника или костей черепа. Такое мнение вызвано тем, что хирургическое и антибактериальное лечение воспаленных зон этих костных структур не дает быстрого результата.
Исход лечения
Результат лечения зависит от множества факторов: возраста больного, наличия фоновых заболеваний и сопутствующих травм, степени тяжести остеомиелита, радикальности и своевременности проведенного лечения. Помимо полного выздоровления есть другие варианты исхода:
- появление ложного сустава или костного дефекта,
- возникновение угловой деформации или укорочения конечности,
- образование длительно незаживающих свищей,
- затруднение стабилизации перелома и консолидации отломков, вызванное подвижностью фрагментов в области повреждения, и распространение инфекции на расположенные рядом кости.
При застарелых формах остеомиелита полное выздоровление может не наступить из-за дистрофии костей, нарушения их питания (трофики) и недостатка полноценных мягких тканей в зоне воспаленного очага.
Самый эффективный метод лечения – превентивный. Необходимо проводить качественную первичную хирургическую обработку свежей раны с удалением всех омертвевших тканей и инородных тел, дренированием поврежденной области и обеспечением покоя конечности. Все это должно сопровождаться интенсивной антибактериальной терапией. Такие условия не дают возможности возникновения нагноения мягких тканей, от которых инфекция распространяется на кости.
Диагностику может провести врач-ортопед. Лечит травматолог или хирург.
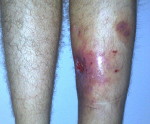
Посттравматический остеомиелит – это гнойное воспаление всех элементов кости, возникшее в результате травмы. Как правило, вызывается золотистым стафилококком, попадающим в рану непосредственно в момент повреждения, во время операции или последующих перевязок. Обычно протекает хронически, но возможно и острое течение. Проявляется повышением температуры, лейкоцитозом, болями и признаками воспаления в области травмы. При хроническом течении образуются свищи. Диагноз выставляется с учетом клинических данных и результатов рентгенографии. Лечение – антибиотикотерапия, вскрытие и дренирование гнойных очагов.
МКБ-10


- Причины
- Патанатомия
- Классификация
- Симптомы посттравматического остеомиелита
- Диагностика
- Лечение посттравматического остеомиелита
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Посттравматический остеомиелит (от лат. osteon кость + myelos костный мозг + itis воспаление) – одно из самых серьезных осложнений, возникающих после открытых повреждений скелета и операций на костях. По различным данным в 15-49% случаев развивается после открытых переломов и в 3% случаев – после хирургических вмешательств. Может выявляться у лиц любого пола и возраста. Вероятность возникновения увеличивается при тяжелых повреждениях с разрушением костей и обширным повреждением мягких тканей, интенсивном микробном загрязнении, несвоевременной или неадекватной хирургической обработке, наличии сопутствующих травм и заболеваний, снижающих сопротивляемость организма и утяжеляющих общее состояние больного.

Причины
Причинами развития посттравматического остеомиелита при открытых переломах являются обширные поражения окружающих кость мягких тканей, интенсивное загрязнение раны, недостаточно радикальная или слишком поздняя первичная хирургическая обработка и отсутствие дренажа для оттока содержимого. Кроме того, вероятность нагноения возрастает в случаях, когда кость расположена близко к коже и плохо защищена мягкими тканями (например, передневнутренняя боковая поверхность большеберцовой кости).
Послеоперационный остеомиелит связан с инфицированием раны в процессе операции. Предполагается, что увеличение количества нагноений после хирургических вмешательств в последние годы обусловлено широким распространением остеосинтеза, а также появлением новых штаммов болезнетворных микроорганизмов, устойчивых к действию антибиотиков.
Факторами, увеличивающими риск развития остеомиелита после операций, являются:
- чрезмерная травматизация мягких тканей
- нестабильный или недостаточный остеосинтез
- коррозия металлоконструкций
- наличие очагов скрытой инфекции в организме пациента.
Разновидностью данной формы остеомиелита является спицевой остеомиелит – локальное нагноение кости при установке аппарата Илизарова или наложении
Патанатомия
Все виды посттравматического остеомиелита являются не местным процессом, а заболеванием всего организма, поскольку возникают под влиянием комбинации общих и местных факторов и вызывают поражение различных органов и систем, в том числе – расположенных далеко от гнойного очага. При остеомиелите воспаляются все элементы кости: костный мозг, надкостница и компактное вещество, а также окружающие мягкие ткани, однако первичное воспаление обусловлено попаданием патогенных микроорганизмов в костный мозг.
У больных с открытыми повреждениями костей при нагноении зона воспаления, как правило, ограничивается областью перелома, иногда развиваются краевые остеомиелиты. При обширных дефектах кожи и многооскольчатых переломах наблюдаются обширные гнойные процессы, захватывающие как всю кость, так и окружающие мягкие ткани. При посттравматическом остеомиелите воспаление локализуется в области хирургического вмешательства, гнойный процесс распространяется по ходу металлоконструкции (штифта, гвоздя, пластины).
Классификация
В современной травматологии и ортопедии выделяют следующие разновидности посттравматического остеомиелита:
- Собственно посттравматический – развивающийся при открытых переломах.
- Огнестрельный – возникающий после огнестрельных ранений.
- Посттравматический – развивающийся после операций.

Симптомы посттравматического остеомиелита
Для патологии характерно хроническое течение (хронический остеомиелит). Наблюдается повышение температуры, по анализам крови выявляется нарастающий лейкоцитоз. Область раны отечна, гиперемирована, болезненна, из раны выделяется гной. После вскрытия и дренирования воспалительные явления стихают, количество гнойного отделяемого уменьшается, в области послеоперационной раны формируется свищ без тенденции к самостоятельному заживлению. При остром варианте посттравматического остеомиелита отмечаются интенсивные боли, повышение температуры до фебрильных цифр, явления общей интоксикации, значительный отек, ускорение СОЭ, выраженный лейкоцитоз и нарастающая анемия.
Диагностика
Диагноз выставляется врачом-травматологом на основании клинических симптомов. Первые рентгенологические признаки появляются лишь спустя месяц после начала заболевания. На снимках выявляется изъеденность концов костных отломков, секвестры и очаги деструкции, а также остеопороз вокруг металлоконструкций (при их наличии). При огнестрельном остеомиелите наблюдается сужение костномозгового канала, более выраженные периостальные наслоения и зона остеосклероза. Возможно наличие костных полостей. В окружающих мягких тканях иногда видны металлические осколки.

Лечение посттравматического остеомиелита
Основной задачей лечения является полная ликвидация гнойного очага и устранение воспаления. Основной метод лечения оперативный – вскрытие и дренирование. Вопрос об удалении металлоконструкций решается в индивидуальном порядке. При локализованных формах возможно сохранение остеосинтеза. При нагноении по ходу внутрикостных штифтов показано их удаление с последующим монтажом аппарата Илизарова. Во время хирургического вмешательства используют внутривенное или внутрикостное введение антибиотиков.
Для обеспечения устойчивого оттока устанавливают системы активного дренирования, производят постоянную аспирацию раневого отделяемого. Область нагноения орошают нитрофурановыми препаратами или антибиотиками. Все лечебные мероприятия осуществляют на фоне антибиотикотерапии, проводимой с учетом чувствительности возбудителя. При обширных очагах нагноения и выраженной общей интоксикации антибиотики вводят внутривенно или внутриартериально. Применяют иммобилизацию и УВЧ-терапию.
Прогноз и профилактика
Прогноз при посттравматическом остеомиелите зависит от тяжести поражения, своевременности и достаточной радикальности лечения, возраста больного, наличия сопутствующих травм и заболеваний и т. д. Исходом может стать костный дефект, ложный сустав, укорочение или угловая деформация конечности. Возможно образование длительно незаживающих свищей. Из-за подвижности фрагментов в области повреждения инфекция часто распространяется по кости, что затрудняет стабилизацию перелома и препятствует консолидации отломков.
Вероятность полного выздоровления уменьшается при застарелых формах посттравматического остеомиелита, что обусловлено нарушениями трофики, дистрофией кости и дефицитом полноценных мягких тканей в области гнойного очага. Профилактика заключается в предупреждении травм, ранней адекватной обработке ран и открытых переломов, обоснованном проведении хирургических вмешательств, соблюдении техники операций.
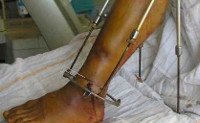
Чтобы создать оптимальные условия для скрепления костных отломков сегмента конечности, сжатия или растяжения костей, анатомически правильного сращивания предлагается воспользоваться специальной конструкцией – аппаратом Илизарова. Это своеобразный корсет для костей. Широко используется во многих разделах клинической медицины – травматологии, амбулаторной, детской ортопедии. Аппарат Илизарова успешно применяется также в индустрии красоты и здоровья – в антропометрической косметологии при исправлении врожденных или приобретенных деформаций конечностей, для коррекции бедер и голеней с эстетическими целями.
Как устроен аппарат

Разработал компрессионно–дистракционный способ лечения еще в начале 50-х годов травматолог-ортопед областной больницы города Кургана Г. А. Илизаров, позже ему было присвоено ученое звание профессора, доктора медицинских наук. Методика основана на использовании находящегося вне тела пациента устройства, сравнимого со своеобразным туннелем, в центре которого находится нуждающаяся в составлении и сращивании конечность.
Динамическая конструкция для чрескостного (наружного) остеосинтеза, названная в честь автора изобретения, на тот момент состояла из 2 колец, соединенных подвижными штангами, и 4 Х-образно перекрещивающихся спиц из нержавеющей стали, зафиксированных на кольцевых опорах.
В дальнейшем конструкция постоянно совершенствовалась, но принцип остался неизменным – с помощью специальных спиц, проводимых через срединные отделы поврежденной кости обеспечивается жесткая фиксация, исключающая любое смещение. Чтобы иметь возможность влиять на течение терапии, конструкция скрепляется механическими подвижными стержнями, позволяющими дозировано регулировать уровень воздействия на пораженную зону, обеспечивая заданное сдавливание или растягивание участка кости. Ранние модификации были громоздкими, тяжелыми, доставляли больным массу неудобств. Получить легкую, надежную, небольшого размера конструкцию, универсальную и многоплановую, обеспечивающую наибольшую жесткость фиксации, позволили конструктивные новшества:
Для каждого конкретного клинического случая врачи индивидуально подбирают детали и, в зависимости от нозологической формы, локализации патологии, поставленных задач, монтируют свою особую разновидность конструкции. Аппарат Илизарова, включающий унифицированные узлы и детали, на сегодняшний момент аналогов не имеет.

В каких случаях показана операция с применением аппарата
Особенность конструкции аппарата позволяет фиксировать костные фрагменты в заданном положении, создавая оптимальные механические и медико-биологические условия для их быстрого сращивания. В собранном виде он служит каркасом, который решает целый ряд проблем в различных областях медицины. Операция аппаратом Илизарова восстанавливает природную целостность скелетной системы, показана для бескровного лечения:
Операция по установке применяется строго по назначению врача, показана взрослым и детям. Принцип действия, назначение, устройство и процедура монтажа идентичны. Производители выпускают комплекты аппарата нескольких типоразмеров:

Полный комплект деталей позволяет компоновать большое количество вариантов. Для маленьких пациентов рекомендуется приобретать комплект деталей, изготовленных из титана. Этот материал устойчив к коррозии, биологически абсолютно безвреден, вес титанового аппарата меньше его стального аналога. К его главным достоинствам относят возможность получить читаемое, без искажения визуализации, изображение на рентгеновских снимках, ЯМР и компьютерной томографии и контролировать процесс лечения благодаря тому, что титановый сплав не проявляет магнитных свойств.
Лечение аппаратом Илизарова позволяет:
Недостатки лечения аппаратом в сравнении с положительным эффектом не имеют существенного значения, в основном они сводятся к следующему:
Как устанавливается аппарат Илизарова
Технически установка аппарата Илизарова – сложная задача, требующая от хирурга-травматолога математической точности движения, понимания инженерной конструкции, умения оперативно принимать решение. Операция проводится в оснащенном травматологическом отделении исключительно опытным специалистом. Ему потребуется заранее изучить по рентгенограмме характер фрагментов кости и их расположение и скомпоновать из деталей необходимый вариант аппарата. Предварительно их подготавливают – стерилизуют кипячением с применением дистиллированной воды. С целью обезболивания участка тела во время оперативного вмешательства проводится местная анестезия. В зависимости от тяжести состояния и объема процедуры больному могут назначить и общий наркоз. Место введение спиц обеззараживают.
Пациента располагают на операционном столе так, чтобы обеспечить свободный доступ к месту приложения направляющего приспособления. Так, если устанавливается аппарат Илизарова:
Сборка осуществляется непосредственно в ходе операции, для этого хирург выполняет следующие действия:

Регулируется аппарат вращением гаек на подвижных стержнях (штангах), удерживающих металлические опорные кольца, передающие нагрузку на кости. Изменяя расстояние между ними, добиваются:
Лечение пациентов с врожденным или посттравматическим укорочением фалангов пальцев, плюсневых костей обеспечивается установкой мини-аппарата на палец. Он разделяется на базовую и динамическую часть и состоит из нескольких (от 1 до 5) закрепленных в опоре консольных спиц. Их проводят сквозь нижний конец плюсневой или пястной кости, центральный отдел основного фаланга пальца, ногтевой и средний фаланг.
Схема установки одинакова для всех показаний и травмированных частей тела – манипуляции идентичны в случаях, когда накладывают аппарат Илизарова при переломе кости и когда проводят косметические изменения. В зависимости от локализации проблемной зоны и сложности заболевания может использоваться разное количество полукружий и дуг, служащих главными опорными и регулирующими элементами. Удлинение аппаратом Илизарова – поэтапная процедура, включающая:
Так корректируется и форма кости.
Сроки ношения аппарата
На вопрос: сколько носят аппарат Илизарова, однозначного ответа не существует. Срок определяется индивидуально и зависит в первую очередь от скорости роста костной ткани. Продолжительность ношения складывается из периода соединения отломков, удлинения и периода давления. На скорость разведения – вытяжение кости, установлены ограничения: 1 мм / сутки. Достигнув нужной длины кости или произведя одномоментную фиксацию фрагментов, дожидаются укрепления костей, приобретения ими естественной плотности. По срокам, в среднем:
Процесс следует постоянно контролировать, чтобы минимизировать риски неправильного сращивания и развития осложнений. Если перелом в достаточной мере сросся, по истечению этого времени требуется снятие аппарата Илизарова.

Правила ношения аппарата
После успешной операции пациента выписывают для амбулаторного продолжения лечения. Перед выпиской обучают правилам ношения и ухода за аппаратом. Разрешают начать нагружать конечность на второй день после наложения спиц и самостоятельно передвигаться, опираясь на больную ногу и используя во время ходьбы для поддержки костыли, уже через неделю. Чтобы исключить риск нагноения, воспаления важно придерживаться санитарных норм и определенных правил гигиены:
Основы реабилитации после снятия аппарата
Процедуру снятия должен проводить тот же врач, который ставил прибор. В большинстве случаев выраженного болевого синдрома она не вызывает, наркоз не требуется. Как снимают аппарат Илизарова:

После снятия рекомендуется постепенное увеличение нагрузки, т.к. толщина, прочность и плотность костной ткани уменьшились. Запрещено ношение каблуков (допускается лишь через полгода). Рука, нога после аппарата Илизарова и прочие суставы нуждаются в восстановлении нормального кровообращения, что обеспечит питание конечности и ускоренную регенерацию. Реабилитационный период должен включать:
Почему и в каких случаях возможны осложнения
Сразу после установки у некоторых больных появляется отечность, болевые ощущения. Их вызывает не сам аппарат Илизарова – боли, это следствие повреждения металлической спицей (во время ее проникновения в мягкие ткани) мелких образований (сосудов, нервных столбов), точную локализацию которых в ходе операции установить невозможно.
К серьезным недостаткам методики относят иногда возникающие воспалительные процессы мягких тканей в местах проколов. Это может быть следствием:
В этом случае потребуется курс приема антибиотиков. Чтобы избежать подобного осложнения рекомендуется по ходу операции охлаждать спицы и пользоваться низкооборотной дрелью. Желательно использовать специальный стерильный чехол с резинками на концах, надевающийся поверх аппарата и защищающий спицы от попадания инфекции (пыли, грязи).

Где устанавливают аппарат в РФ и за рубежом, стоимость операции
Операция по установке аппарата – наружный (чрескостный) остеосинтез проводится во многих специализированный лечебно-реабилитационных учреждениях. В России это:
Наиболее востребованные клиники за рубежом:
Конечная цена процедуры имеет несколько составляющих. В первую очередь она определяется тем, сколько стоит аппарат Илизарова. Цена комплекта деталей зависит от места приложения, в среднем она составляет:

Существенная составляющая лечения аппаратом Илизарова – цена операции, она может достигать 150-400 тыс. руб. и включать стоимость прибора, предварительную диагностику, консультацию врача и нахождение в стационаре. Процедура дорогостоящая, но она позволяет не только увеличить рост, вытянуть ноги и исправить кривизну, но и быстро встать на ноги после серьезной травмы и перелома костей.
Читайте также:



