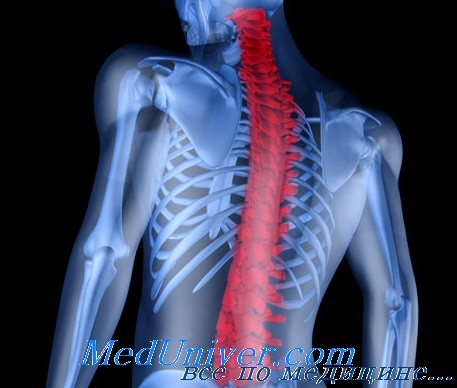
Анкилозирующий спондилит у детей
На спондилоартропатию указывает начало олигоартрита у детей старшей возрастной группы, особенно у мальчиков. Преимущественно поражаются тазобедренные, коленные и межплюсневые суставы. Спондилоартропатии особенно вероятны при наличии энтезопатии. Диагноз анкилозирующего спондилита подтверждается рентгенологическими признаками сакроилеита. Однако на ранних стадиях заболевания рентгенологические изменения выявляются редко, и поэтому отличить спондилоартрит от ювенильного ревматоидного артрита достаточно трудно.
При ювенильном ревматоидном артрите несколько чаще поражаются суставы рук. Хронический артрит у ребенка с узловатой эритемой, гангренозной пиодермией и высокой лихорадкой на фоне потери массы тела или анорексии указывает на язвенный колит. Острое начало артрита, предшествующий ему понос и симптомы уретрита или конъюнктивита позволяют предполагать реактивный артрит. Кожные симптомы, изменения ногтей или псориаз в семейном анамнезе у детей (часто — у маленьких девочек) с олиго- или полиартритом свидетельствуют в пользу псориатического артрита.
Лабораторные или рентгенологические данные на ранних стадиях спондилоартропатий обычно не имеют дифференциально-диагностического значения. Сканирование скелета с 99mТс позволяет обнаружить изменения крестцово-подвздошного сочленения или энтезопатию, но результаты этого исследования у детей и подростков трудно интерпретировать.
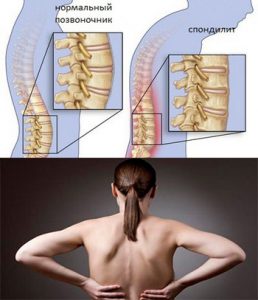
На ранних стадиях анкилозирующего спондилита дети могут жаловаться на боль в спине, но такая боль возникает и при гнойном воспалении крестцово-подвздошного сочленения, остеомиелите таза или позвоночника, остеоид-остеомы позвонков, остеогенной саркоме, саркоме Юинга или лейкозе. Кроме того, боль может иметь механические причины, как при спондилезе, спондилолистезе и остеохондропатии позвоночника.
При фибромиалгии боль обычно локализуется в мягких тканях верхней части спины симметрично с обеих сторон или в других четко определенных точках.
Воспаление тазобедренного сустава сопровождается болью над паховой связкой и невозможностью поворота бедра внутрь. Те же проявления, что и спондилоартропатия, может иметь остеохондро-патия головки бедренной кости.
В начале заболевания часто обнаруживаются общие лабораторные признаки воспаления: повышение СОЭ с небольшим лейкоцитозом и тромбоцитозом. Во всех случаях спондилоартропатий ревматоидный фактор в сыворотке крови отсутствует. Антинуклеарные антитела также отсутствуют, за исключением псориатического артрита, когда их обнаруживают почти у 50 % больных детей. Носительство HLA-B27 выявляется более чем в 90% случаев ювенильного анкилозирующего спондилита, но при других спондилоартритах (в отсутствие сакроилеита или острого иридоциклита) этот антиген встречается, по-видимому, с нормальной частотой.
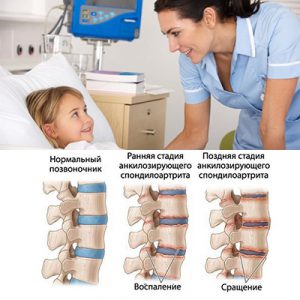
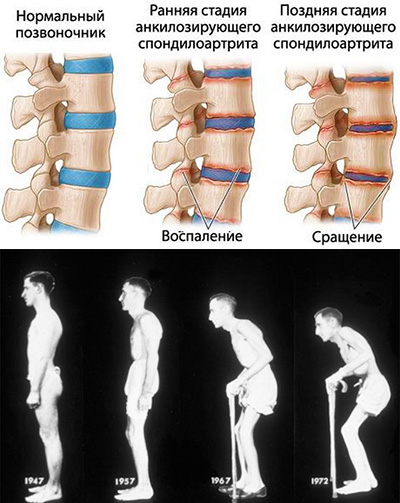
Рентгенологические изменения включают околосуставный остеопороз, нечеткость костных краев в области энтезопатии (в запущенных случаях — эрозии и костные шпоры), размытость очертаний и эрозии крестцово-подвздошного сочленения со склерозом подвздошного края сустава и иногда квадратную форму тел позвонков. Обызвествление связок, придающее позвоночнику вид бамбуковой палки, столь характерное для поздних стадий анкилозирующего спондилита у взрослых, в детском возрасте наблюдаете крайне редко.
Целью лечения является ослаблении воспалительного процесса, устранение боли и сохранение функций пораженных суставов. Это достигается сочетанным применением противовоспалительных средств, физиотерапии и психотерапии. Нередко достаточно использовать НПВС, например напроксен (15-20 мг/кг/сут), но иногда приходится добавлять сульфасалазин (до 50 мг/кг/сут, у подростков — не более 3 г/сут). При локальном воспалении сустава в него можно вводить триамцинолона гексацетонид. Уже на ранних стадиях заболевания следует начинать физические упражнения с целью сохранения подвижности позвоночника грудной клетки и суставов.
В случаях энтезопатии вокруг стоп особенно показана обувь с ортопедическими стельками.
Почти у 25% больных с ювенильным анкилозирующим спондилитом развивается острый иридоциклит, а примерно у 15% детей с псориатическим артритом — хронический иридоциклит, сходный с таковым при ювенильном ревматоидном артрите. В редких случаях анкилозирующего спондилита наблюдается недостаточность аортального клапана сердца. Описаны также случаи подвывиха атлантоосевого сустава.
Долгосрочный прогноз спондилоартропатий у детей остается неопределенным. Эти хронические заболевания имеют крайне разнообразное клиническое течение. При ювенильном анкилозирующем спондилите длительные периоды обострении часто сменяются столь же длительными ремиссиями. Согласно данным большинства исследований, с годами болезнь прогрессирует и захватывает позвоночник и крестцово-подвздошное сочленение, приводя к сращению суставных полостей и инвалидности.
Псориатический артрит обычно имеет хроническое течение без ремиссий. Реактивный артрит может продолжаться короткое время (несколько недель или месяцев), но иногда становится хроническим и прогрессирует до анкилозирующего спондилита. У детей с язвенным колитом после устранения воспалительных изменений в ЖКТ обычно исчезает и периферический артрит. Однако у носителей HLA-B27 артрит часто сохраняется более длительно.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Ювенильные спондилоартриты, или болезнь Бехтерева - группа клинически и патогенетически сходных ревматических заболеваний детского возраста, включающая ювенильный анкилозирующий спондилоартрит, ювенильный псориатический артрит, реактивные (постэнтероколитические и урогенные) артриты, ассоциированные с НLА-В27-антигеном, синдром Рейтера, энтеропатические артриты при воспалительных заболеваниях кишечника (регионарный энтерит, язвенный колит). В данной группе различают также недифференцированные спондилоартриты (для обозначения тех клинических ситуаций, когда у пациента есть только отдельные, характерные для спондилоартритов проявления, и отсутствует весь симптомокомплекс конкретной нозологической формы, что, по сути, служит этапом формирования заболевания и при естественной эволюции, как правило, приводит к развитию ювенильного анкилозирующого спондилоартрита или псориатического артрита).
Характерным для ювенильного начала недифференцированного спондилоартрита может быть так называемый синдром серонегативной артро/энтезопатии (SEA-синдром), введённый в практику педиатрической ревматологии в 1982 г. канадскими учёными A. Rosenberg и R. Petty для разграничения с ювенильным ревматоидным артритом. Острый передний увеит также нередко рассматривают в качестве одного из вариантов ювенильных спондилоартритов при условии исключения других причин офтальмологической патологии. К группе ювенильных спондилоартритов относят и редкие синдромы, ассоциированные с кожными изменениями (пустуллёз, угревая сыпь) и остеитом (синдром SAPHO, хронический рецидивирующий мультифокальный остеомиелит), характерные для детей и подростков в большей степени, чем для взрослых.
Общие характеристики ювенильных спондилоартритов:
- преимущественная заболеваемость лиц мужского пола;
- особенности суставного синдрома, отличные от ревматоидного артрита по клинической характеристике, локализации и прогнозу;
- отсутствие ревматоидного фактора в сыворотке крови;
- частое вовлечение в патологический процесс позвоночника;
- высокая частота носительства НLА-В27-антигена;
- тенденция к семейной агрегации по НLА-В27-ассоциированным заболеваниям.
Ювенильный анкилозирующий спондилоартрит - хроническое воспалительное заболевание периферических суставов, сухожильно-связочного аппарата и позвоночника, возникающее до 16-летнего возраста, характеризуемое преимущественной заболеваемостью лиц мужского пола, тенденцией к семейной агрегации и ассоциацией с НLА-В27-антигеном.
История изучения ювенильного спондилоартрита
Анкилозирующий спондилоартрит - заболевание, знакомое человечеству не одно тысячелетие. Археологические раскопки и исследование костных останков древних людей и животных обнаружили достоверные признаки этого страдания. Приоритет первого научного описания анкилозирующего спондилоартрита принадлежит ирландскому врачу Bernard O'Connor, который 300 лег назад в 1691 и 1695 гг. по скелету человека, случайно обнаруженному на кладбище, дал подробную характеристику свойственным анкилозирующму спондилоартриту морфологическим изменениям.
Анатомические исследования надолго опередили клиническое изучение анкилозирующего спондилоартрита и только в 19 веке в литературе стали появляться единичные клинические описания болезни. Уже тогда в сообщениях Benjamin Travers. Lyons и Clutton были приведены примеры начала анкилозирующего спондилоартрита у детей и подростков.
Статья В.М. Бехтерева "Одеревенелость позвоночника с искривлением его, как особая форма заболевания", опубликованная в 1892 г. в журнале "Врач" положила начало выделению анкилозирующего спондилоартрита в отдельную нозологическую форму и введению в обиход врачей термина "Болезнь Бехтерева". Иногда в медицинской литературе встречается и термин "Болезнь Бехтерева-Штрюмпеля-Мари", включающий имена еще двух ученых, стоявших у истоков изучения анкилозирующего спондилоартрита. Так. Strumpell в 1897 г. показал, что основу болезни составляет хронический воспалительный процесс в позвоночнике и крестцово-подвздошных сочленениях, а не в "областях, соседних с твердой оболочкой спинного мозга", как полагал В.М. Бехтерев. Marie В1898 г. дал описание р изо миел и ческой формы болезни, объединив тем самым в единый процесс поражение осевого скелета и периферических суставов. Собственно термин "Анкилозирующий спондилоартрит", отражающий морфологическую основу болезни при её естественном течении, был предложен Frenkel в 1904 г.
АКР – Американская коллегия ревматологов
АКРпеди – педиатрические критерии Американской коллегии ревматологов
АНФ – антинуклеарный фактор
АС – анкилозирующий спондилит
ВАШ – визуальная аналоговая шкала
ГИБП – генно-инженерные биологические препараты
ДНК – дезоксирибонуклеиновая кислота
КТ – компьютерная томография
ЛС – лекарственное средство
ЛФК – лечебная физкультура
МРТ – магнитно-резонансная томография
НПВП – нестероидные противовоспалительные препараты
ОРИ – острая респираторная инфекция
РФ – ревматоидный фактор
СОЭ – скорость оседания эритроцитов
СРБ – С-реактивный белок
УЗИ – ультразвуковое исследование
УФО – ультрафиолетовое облучение
ФНО – фактор некроза опухоли
ЦНС – центральная нервная система
ЭАА – энтезит-ассоциированный артрит
ЮА – юношеский (ювенильный) артрит
ЮАС – юношеский анкилозирующий спондилит
ЮИА – ювенильный идиопатический артрит
CINCA/NOMID синдром – наиболее тяжелая форма криопирин-ассоциированных периодических синдромов (CAPS), характеризуется повторяющимися эпизодами или персистирующей лихорадкой, уртикарной сыпью, сопровождающимися симптомами поражения суставов, глаз, ЦНС, задержкой психомоторного развития
FCAS – семейный холодовой аутовоспалительный синдром
FMF – семейная средиземноморская лихорадка
HLA-B27– антиген В27 главного комплекса гистосовместимости 1 класса
MKD – мевалоновая ацидурия
MWS – синдром Макла–Уэлса
per os – через рот, перорально
PFAPA – синдром, название которого представляет собой аббревиатуру его основных клинических проявлений: периодическая лихорадка (Periodic Fever), афтозный стоматит (Aphthous stomatitis), фарингит (Pharyngitis), лимфаденит шейных лимфатических узлов (Adenitis)
TRAPS – периодическая синдром, ассоциированный с мутацией рецептора фактора некроза опухолей
1. 2016 Клинические рекомендации "Юношеский анкилозирующий спондилит" (Союз педиатров России).
Определение
Юношеский анкилозирующий спондилит (артрит, ассоциированный с энтезитом) – это артрит и энтезит, или артрит или энтезит в сочетании по меньшей мере с 2 из следующих признаков:
• наличие или данные анамнеза о болезненности илеосакральных сочленений и (или) воспалительная боль в спине;
• начало артрита у мальчика в возрасте старше 6 лет;
• острый передний увеит;
• наличие анкилозирующего спондилита; артрита, ассоциированного с энтезитом; сакроилеита в сочетании с воспалительными заболеваниями кишечника; синдрома Рейтера; острого переднего увеита или одного из этих заболеваний у родственников первой линии родства (родители, сибсы).
Диагноз артрит, ассоциированный с энтезитом, не может быть установлен при наличии:
• псориаза (в том числе в анамнезе) у пациента или у его родственников первой линии родства;
• положительного РФ класса IgM минимум в 2-х пробах, взятых с интервалом не менее 3 мес;
• системного ЮИА у пациента.
Синонимы: артрит, ассоциированный с энтезитом.
Анкилозирующий спондилоартрит у взрослых диагностируется на основании ряда критериев (табл. 1-4). Большинство детей и подростков этим критериям не соответствуют в связи тем, что поражение позвоночника и крестцово-подвздошных сочленений у них развивается редко. Для них были разработаны отдельные критерии диагностики (табл. 5, 6).
Таблица 1. Римские критерии диагностики АС (Международный конгресс ВОЗ, 1963)
1. Боль в крестце > 3 мес не проходящая в покое
2. Боль и скованность в грудной клетке
3. Ограничение подвижности поясничного отдела позвоночника
4. Ограничение экскурсии грудной клетки
5. Ирит острый или в анамнезе
Диагноз устанавливают при наличии двустороннего сакроилеита в сочетании с одним из клинических критериев или при наличии 4 из 5 критериев.
Таблица 2. Нью-Йоркские критерии диагностики АС (P.H. Bennett, P.H.N. Wood, 1968)
1. Ограничение движений в поясничном отделе позвоночника во всех 3-х проекциях
2. Наличие в настоящем или в анамнезе боли в области поясничного или пояснично-крестцового отдела позвоночника
3. Ограничение экскурсии грудной клетки ≤ 2,5 см на уровне IV межреберья
Достоверный АС: двустронний сакроилеит III−IV стадии по данным рентгенографии в сочетании по меньшей мере с одним клиническим критерием или односторонний сакроилеит III−IV стадии или двусторонний сакроилеит II стадии по данным рентгенографии в сочетании с клиническим критерием 1 или клиническими критериями 2 и 3
Вероятный АС: двусторонний сакроилеит III−IV стадии по данным рентгенографии без клинических критериев
Таблица 3. Критерии АС Европейской группы по изучению спондилоартропатий (ESSG, 1991)
Боль в позвоночнике воспалительного характера
Синовит (асимметричный или преимущественно нижних конечностей)
Плюс один из перечисленных признаков:
• наличие в семейном анамнезе анкилозирующего спондилоартрита, псориаза, острого переднего увеита, воспалительных заболеваний кишечника
• воспалительное заболевание кишечника
• уретрит, цервицит или острая диарея за 1 мес до развития артрита
• перемежающаяся боль в ягодицах
• двусторонний сакроилеит II−IV стадии
Таблица 4. Критерии АС Amor (B. Amor и соавт., 1995)
Признаки
Балл
Клинические или анамнестические
1. Ночные боли в поясничной области или спине и (или) утренняя скованность в пояснице
2. Олигоартрит асимметричный
3. Боль в ягодицах, нечетко определяемая или
периодические боли в ягодицах
5. Талалгии или другие энтезопатии
7. Эпизод негонококкового уретрита или цервицита менее чем за 1 мес до дебюта артрита
8. Эпизод диареи менее чем за 1 мес до дебюта артрита
9. Наличие или анамнестические данные по псориазу, и (или) баланиту, и (или) хроническому энтероколиту
10. Сакроилеит (двусторонний: ≥ II стадии, односторонний: ≥ III стадии)
11. Наличие НLА-В27 и (или) семейный анамнез по анкилозирующему спондилиту и (или) синдрому Рейтера и (или) псориазу, и (или) увеиту, и (или) хроническому энтероколиту
Ответ на лечение
12. Уменьшение болей в течение 48 ч от начала приема НПВП и (или) обострение в течение 48 ч после отмены НПВП
Диагноз достоверен при сумме баллов по 12 критериям ≥ 6
Таблица 5. Критерии ЮАС Garmisch-Partenkirchen (R. Häfner, 1987)
1. Асимметричный пауциартрит ( ≤ 5 суставов) преимущественно нижних конечностей в дебюте заболевания (первые 3 мес)
3. Боль в пояснично-крестцовой области
4. Острый иридоциклит
Полиартрит ( > 5 суставов) в дебюте заболевания
Начало заболевания в возрасте ≥ 6 лет
Семейная агрегация по заболеваниям из группы серонегативных спондилоартропатий
Диагноз вероятного ЮАС устанавливают при наличии 2-х основных критериев или 1-го или 2-х основных критериев в сочетании с двумя дополнительными.
Определенному ЮАС соответствует тот же набор признаков в сочетании с рентгенологическим подтверждением сакроилеита (т.е. двусторонний сакроилеит II или как минимум односторонний сакроилеит III стадии)
Таблица 6. Критерии АС у детей (A. Hussein и соавт., 1989)
1. Наличие спондилоартропатий или олигоартрита в семейном анамнезе
3. Артрит межфаланговых суставов
5. Наличие HLA-B27
6. Рецидивирующий артрит или артралгии
Начало заболевания в возрасте > 10 лет
Поражение только нижних конечностей
Острый иридоциклит или конъюнктивит
Артрит тазобедренных суставов
Начало после неподтвержденного энтерита
Диагноз вероятного атипичного спондилоартрита может быть установлен при наличии 3-х основных и 2-х дополнительных критериев.
Анкилозирующий спондилит или болезнь Бехтерева сложно диагностировать. Некоторые заболевания могут проявляться аналогично Болезни Бехтерева, что может привести к постановке ошибочного диагноза.
Основные симптомы болезни Бехтерева
Анкилозирующий спондилит (АС), или болезнь Бехтерева (ББ), является типом воспалительного артрита, при котором поражаются позвоночник и крестцово-подвздошные суставы, вызывая сильную хроническую боль и дискомфорт. Участки, где связки и сухожилия прикрепляются к костям (так называемые энтезы), также часто вовлечены в этот процесс. Боль от энтезита может проявляться в таких местах как:
- пятка,
- нижняя часть стопы;
- локоть.
Симптомы обычно появляются в позднем подростковом или раннем взрослом возрасте, хотя они могут возникать даже раньше или намного позже. По мере прогрессирования заболевания формируется новая кость, что является частью попытки организма излечиться, что может привести к срастанию участков позвоночника и скованности.
Существует два основных фактора, которые усложняют диагностику АС.
- Первый фактор - это распространенность болей в спине. Согласно одной из оценок, до 90 процентов людей обращаются к врачу по поводу болей в пояснице в течение жизни. Поэтому когда молодой активный человек жалуется на боль в спине, его жалобам не уделяют достаточно внимания и не проводят дополнительных методов обследования.
- Второй фактор: между появлением симптомов и тестами, подтверждающими диагноз или даже предполагающими заболевание по рентгеновскому снимку, проходит достаточно много времени. Рентген крестцово-подвздошных суставов часто показывает изменения, называемые сакроилиит. Исследования показывают, что в среднем на 7–10 лет откладывается постановка диагноза с момента появления симптомов.
Кроме того, начальные симптомы могут быть нетипичными у некоторых людей, особенно у женщин , что может затруднить диагностику. Например, люди могут сообщать о других симптомах, кроме боли в пояснице, в качестве основной жалобы.
Нет ни одного лабораторного теста, который бы точно определил, что у человека Анкилозирующий спондилит . Определенные анализы крови могут показать воспаление, но оно может быть вызвано разными проблемами со здоровьем.
Кровь также может быть проверена на определенный генетический маркер под названием HLA-B27 , который связан с анкилозирующим спондилитом. Но не у каждого с таким геном есть или будет развиваться заболевание. Около 80 процентов детей, которые наследуют HLA-B27 от родителей с этим заболеванием, им не заболевают. И не у всех, кто имеет болезнь Бехтерева, есть HLA-B27.
Хотя течение и симптомы варьируются у разных людей, чаще всего при заболевании наблюдаются такие симптомы:
- Боль в нижней части спины или ягодицах.
- Боль, которая постепенно нарастает и длится более трех месяцев.
- Боль и скованность, которые обычно усиливаются утром или после периодов бездействия; и имеет тенденцию облегчаться с помощью упражнений.
- Усталость.
- На ранних стадиях АС может наблюдаться субфебрилитет, потеря аппетита и общий дискомфорт.
- Со временем жесткость и боль могут распространяться по позвоночнику в шею, а также в ребра, плечи, бедра и пятки.
- Некоторые позвонки в позвоночнике могут слиться воедино, делая его менее гибким.
- Воспаление глаз, которое вызывает боли в глазах, чувствительность к свету и ухудшение зрения.
Заболевания, которые могут имитировать болезнь Бехтерева
Анкилозирующий спондилит - наиболее распространенная форма спондилоартрита. На ранних стадиях он может иметь симптомы, схожие с другими формами спондилоартрита, таких как реактивный или энтеропатический артрит.
Некоторые из симптомов или заболеваний, которые имитируют анкилозирующий спондилит:
Хроническая боль в пояснице
Чем отличаются воспалительные и механические боли
Воспалительные боли в спине уменьшаются при физической нагрузке и усиливаются после отдыха. С механическими болями в спине все наоборот: отдых заставляет чувствовать себя лучше, а активность - хуже.
Фибромиалгии
Одно из исследований показывает, что 21 процент женщин и 7 процентов мужчин, у которых был диагностирован АС, изначально считали, что у них фибромиалгия. Ошибка в диагностике может объясняться частичным совпадением некоторых симптомов, таких как:
- боль в пояснице,
- усталость,
- проблемы со сном.
Реактивный артрит
Реактивный артрит – это форма спондилоартрита, сопровождается болью и оттеком в суставах. Причиной является бактериальная инфекция в других органах, чаще всего кишечника, половых органах или мочевых путей. Ряд бактерий может вызвать реактивный артрит. Некоторые из них передаются через пищу, такие как сальмонелла и кампилобактер, другие передаются половым путем, например, хламидиоз.
Реактивный артрит обычно нацелен на колени, суставы лодыжек и ступней, но - как и в случае с болезнью Бехтерева, могут быть боли в пятках, пояснице или ягодицах. У многих людей с реактивным артритом также развивается воспаление глаз. Врачи обычно диагностируют реактивный артрит, используя историю инфекции, поражения суставов и мышц.
Псориатический артрит
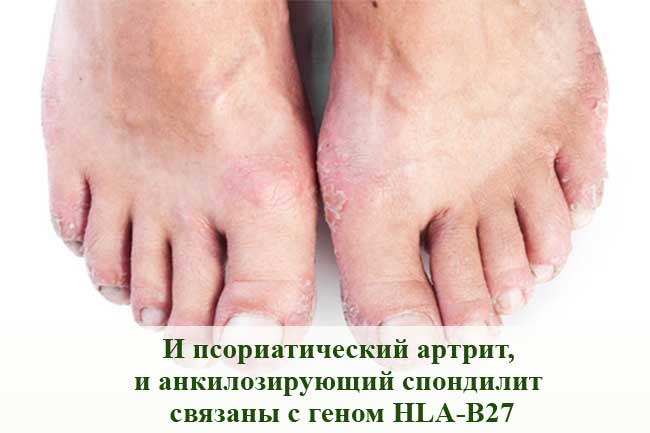
Этот воспалительный артрит поражает некоторых людей, страдающих псориазом - другим аутоиммунным заболеванием, которое часто вызывает красные пятна на коже, покрытые чешуйками. У большинства людей сначала развивается псориаз, а затем развивается псориатический артрит, но проблемы с суставами могут иногда начинаться до появления пятен на коже, или они могут появляться одновременно. При псориатическом артрите наблюдается воспаление суставов между позвонками позвоночника и крестцово-подвздошных суставов, как при AС. И псориатический артрит, и AС связаны с геном HLA-B27.
Но, есть характерные признаки псориатического артрита (кроме бляшек от псориаза), которые включают изменения ногтей и припухлость в пальцах рук и ног, называемую дактилитом.
Энтеропатический артрит
При воспалительном заболевании кишечника (ВЗК), также может быть энтеропатический артрит. Наиболее распространенными формами ВЗК являются язвенный колит и болезнь Крона. При этом страдают суставы на руках и ногах, чаще всего на голенях, но могут вызвать воспаление в нижней части позвоночника и крестцово-подвздошных суставах или повлиять на весь позвоночник - аналогично AС. Боль в пояснице и скованность от энтеропатического артрита могут возникнуть до того, как станут заметны такие симптомы как боль в животе и диарея.
Диффузный идиопатический гиперостоз скелета (DISH)
Если говорить о диффузном идиопатическом гиперостозе скелета или болезни Форестье, то это заболевание является типом артрита, который вызывает затвердение связок и сухожилий, обычно вокруг позвоночника. Эти окостеневшие области могут образовывать наросты (так называемые костные шпоры), которые могут вызывать боль, скованность и снижение диапазона движений. Согласно исследованиям, болезнь Форестье чаще встречается у пожилых людей и может быть спутана с болезнью Бехтерева в этой возрастной группе. Это связано с тем, что оба состояния могут вызывать сходные ограничения в подвижности позвоночника и нарушение осанки. Тем не менее, рентгенографические изображения будут отличаться. DISH вызывает вертикальный рост костей по сравнению с горизонтальным ростом костей при AС.
Ювенильный анкилозирующий спондилоартрит (болезнь Бехтерева, Бехтерева-Штрюмпеля-Мари) – хроническое воспалительное заболевание периферических суставов, сухожильно-связочного аппарата и позвоночника, возникающее в детском возрасте (до 16 лет).
Ювенильный анкилозирующий артрит является так называемым серонегативным спондилоартритом, к этой же группе относятся реактивный, псориатический и некоторые другие спондилоартриты.
Причины ювенильного анкилозирующего спондилоартрита до конца не выяснены. Считается, что заболевание возникает в результате взаимодействия многих факторов (полиэтиологично).
Решающая роль отводится генетической предрасположенности: практически у всех детей, имеющих ювенильный анкилозирующий спондилоартрит, при иммуногенетическом обследовании выявляется ген HLA-B27. Его наличие считается основным фактором риска возникновения болезни.
Другими предрасполагающими факторами к возникновению ювенильного анкилозирующего спондилоартрита являются:
- мужской пол (болезнь чаще встречается у мальчиков);
- возраст от 10 до 16 лет;
- наличие ревматических заболеваний у ближайших родственников;
- перенесенные инфекции (клебсиелла, шигелла, клостридии, иерсинии и другие);
- дисплазия соединительной ткани (повышенная подвижность суставов, грыжи и другие признаки) и пороки развития опорно-двигательной системы.
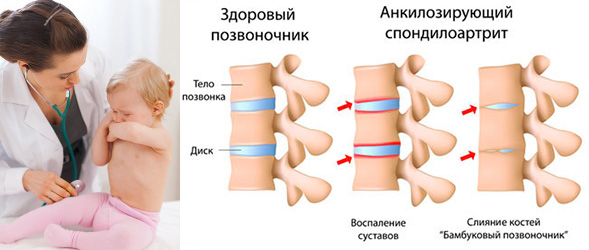
Спровоцировать развитие болезни могут стрессовые ситуации, физическое перенапряжение, травмы, переохлаждение, профилактические прививки.
Воспалительный процесс в суставах при ювенильном анкилозирующем спондилоартрите обусловлен иммунологическими причинами.
Симптомы ювенильного анкилозирующего спондилоартрита
Как правило, заболевание начинается внезапно. Проявлениями ювенильного анкилозирующего спондилоартрита у детей могут быть:
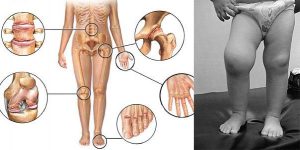
Основная отличительная особенность заболевания – обязательное поражение позвоночника, крестцово-подвздошных сочленений, паравертебральных мягких тканей, которое может возникать позже других проявлений. Это является одной из причин поздней диагностики и частого развития необратимых изменений в суставах, приводящих к инвалидности.
Иногда артрит периферических суставов у детей возникает позже других проявлений. Это также затрудняет выявление заболевания и приводит к позднему началу лечения.
Первыми признаками поражения периферических суставов могут быть боли в области ягодиц и крестцово-подвздошных сочленений (сакроилеит). Когда в воспалительный процесс вовлечены поясничный или грудной отделы позвоночника, могут возникать чувство напряжения в мышцах спины и усталость.
Для любых проявлений ювенильного анкилозирующего спондилоартрита характерны энтезопатии – боль в местах прикрепления мышц к костям. Часто они являются первым признаком заболевания. Энтезопатии возникают в области бугристости большеберцовых костей, пяток, надколенников, лодыжек, вертелов бедренной кости, локтей, лопаток, гребней подвздошных костей. Часто появляются ахиллобурситы – воспаление и боли ахиллового сухожилия и в месте прикрепления его к пяточной кости.
У маленьких детей заболевание может сопровождаться повышением температуры, увеличением лимфоузлов, снижением массы.
Нередко ювенильный анкилозирующий спондилоартрит сочетается со следующими внесуставными симптомами: 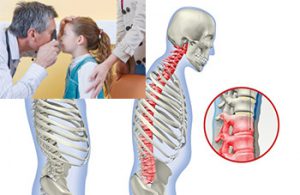
- поражение глаз: увеит (воспаление сосудов глаза), которое проявляется покраснением глаза, светобоязнью, слезотечением, часто рецидивирует, может приводить к развитию катаракты;
- болезнь Крона и неспецифический язвенный колит;
- поражение сердца: аортит и недостаточность клапана аорты, приводящее к сердечной недостаточности, перикардит, нарушение ритма сердца;
- амилоидоз почек, кишечника и других органов, который часто приводит к их недостаточности, иногда возникает спустя много лет после начала заболевания.
Длительно текущий ювенильный анкилозирующий спондилоартрит может привести к деструкции крупных суставов, что приводит к необходимости хирургического лечения (эндопротезирования).
Диагностика заболевания должна осуществляться квалифицированным специалистом. Не нужно заниматься самодиагностикой и самолечением!
Неправильно или поздно диагностированное заболевание может привести к необратимым изменениям в суставах. 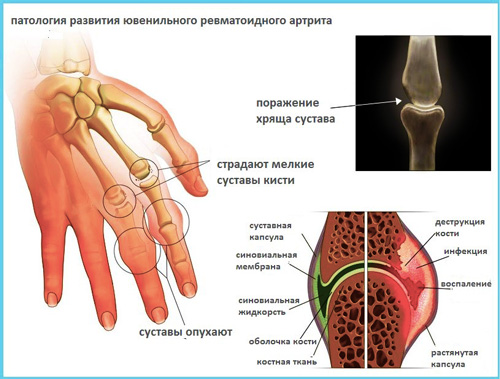
В первую очередь ювенильный анкилозирующий спондилоартрит врачу приходится дифференцировать от ревматоидного артрита. От последнего он отличается особенностями симптомов (частое вовлечение позвоночника в патологический процесс) и отсутствием ревматоидного фактора в крови.
Диагностика заболевания проводится в стационаре. К основным методам определения ювенильного анкилозирующего спондилоартрита относятся:
- Лабораторные исследования:
- в общем анализе крови: ускорение СОЭ;
- биохимический анализ крови: С-реактивный белок повышен;
- специальные исследования: ревматоидный фактор отрицательный, HLA-B27 по данным иммуногенетического исследования выявляется практически у всех больных.
- Инструментальные методы:
- рентгенография суставов, позвоночника, костей таза: выявляют признаки воспалительных изменений и деструкции костей, отложения солей кальция в местах хрящей, межпозвоночных дисков, анкилозы суставов;
- КТ является более информативным методом для исследования состояния костной ткани, чем обычная рентгенография;
- МРТ выявляет патологию со стороны мягких тканей (связки, мышцы и другие) и может использоваться уже на ранних стадиях болезни.
- Дополнительные исследования:
- консультация окулиста при подозрении на поражение глаз (увеит);
- обследование сердца (ЭКГ, эхокардиография, рентгенография органов грудной клетки и другие исследования) при подозрении на кардит (воспаление сердца);
- осмотр гастроэнтеролога, гастроскопия, сигмоколоноскопия при появлении симптомов болезни Крона или неспецифического язвенного колита.
Могут проводиться и другие исследования, в зависимости от имеющихся проявлений заболевания.
Лечение и прогноз
Лечение впервые выявленного активного процесса проводится в специализированном отделении стационара. После выписки осуществляются мероприятия, направленные на поддержание достаточной физической активности (спорт, лечебная физкультура) и продолжение назначенного базисного медикаментозного лечения.
Терапия направлена на уменьшение болей в позвоночнике, суставах, мышцах, поддержание подвижности.
- Поддержание физической активности:
- обучение рациональному режиму;
- лечебная физкультура под контролем врача, а после выписки из стационара – дважды в день в домашних условиях;
- дыхательная гимнастика (для предотвращения развития неподвижности грудной клетки);
- занятия спортом, направленные на укрепление мышц спины и ягодиц (плавание, ходьба на лыжах).
- Использование лекарственных средств:
- нестероидные противовоспалительные препараты: уменьшают боль и воспалительные изменения в суставах, увеличивают подвижность – назначаются длительно (диклофенак, ибупрофен, индометацин и другие);
- глюкокортикоидные гормоны обладают выраженным и быстрым противовоспалительным эффектом, поэтому используются при тяжелых формах заболевания, сопровождающихся развитием осложнений и сильной болью (преднизолон, гидрокортизон и другие);
- противоревматические средства, обладающие выраженным противовоспалительным эффектом (сульфасалазин и другие);
- биологические препараты (инфликсимаб и другие);
- иммуносупрессоры.

Поддержание оптимальной физической активности у больных ювенильным анкилозирующим спондилоартритом – наиболее важная часть в терапии заболевания. Пациентов учат поддерживать правильную осанку, ограничивать статические нагрузки с сохранением достаточного объема движений в позвоночнике и суставах. Необходимо объяснить ребенку важность самостоятельного каждодневного выполнения лечебной гимнастики, т.к. она служит основной мерой профилактики прогрессирующего кифоза (искривление позвоночника, направленное выпуклостью кзади).
Необходимо исключить стрессовые ситуации, провоцирующие обострение факторы (переохлаждение, перегрев, физические и психические перегрузки). Сон должен быть достаточным, на удобной кровати. Постель больного должна быть жесткой. В активной стадии заболевания подушку следует убрать (чтобы не возникало искривление позвоночника в шейном отделе), в ремиссию возможно использование тонкой подушки.
Медикаментозная терапия проводится длительно. Выбор препарата и его дозы осуществляется с учетом возраста ребенка, индивидуальных противопоказаний, тяжести заболевания и других факторов. Используются лекарственные средства в виде таблеток, сиропов, свечей, для внутривенного и внутрисуставного введения, а также другие формы препаратов.
В ремиссию заболевания показаны физиотерапевтические процедуры, мануальная терапия, массаж, умеренные закаливающие мероприятия, санаторно-курортное лечение.
Хирургическая коррекция проводится при разрушении воспалительным процессом крупных суставов (например, тазобедренных). Применяется эндопротезирование.
Прогноз заболевания относительно благоприятный при своевременно проведенной диагностике и лечении. Однако так как ювенильный анкилозирующий спондилоартрит протекает хронически, то терапия способна лишь замедлить развитие процесса и улучшить качество жизни больных.
Показано диспансерное наблюдение врача-ревматолога, кардиолога и окулиста. Необходимо четкое соблюдение всех рекомендаций, прием назначенных лекарственных препаратов, регулярное контрольное обследование.
Длительное течение ювенильного анкилозирующего спондилоартрита приводит к разрушению суставов позвоночника, возникновению анкилозов и инвалидности. Причиной летального исхода при этой патологии может быть амилоидоз, вовлечение сердца и аорты в воспалительный процесс.
Профилактики заболевания не существует. Но в семьях с высоким риском ревматических заболеваний возможно целесообразным является определение HLA-B27 иммуногенетическим методом.
Необходимо своевременно выявлять и лечить хронические инфекционные процессы, применять физиотерапию, акватерапию и пр. методы, избегать стрессовых ситуаций, переохлаждения, перегревания и других провоцирующих обострение заболевания факторов.
Читайте также:


