Анализ на склеродермию может ли не показать с 1 раза
Если вы подозреваете, что у вас склеродермия, системное аутоиммунное заболевание, которое может начаться с простой косметической проблемы, то самая важная вещь, которую вы можете сделать – это узнать точный диагноз. Правильная диагностика вашего состояния гарантирует, что вы своевременно получить необходимое лечение.

Основные сведения о болезни
Склеродермия — хроническое аутоиммунное заболевание, на первый план выступает поражение кожи. Помимо этого могут поражаться другие органы и ткани. Имеется наследственная предрасположенность, предполагается, что триггерами возникновения заболевания является факторы внешней среды: перенесенные инфекционные заболевания, переохлаждение, длительное воздействие вибрации.
У людей со склеродермией в избыточном количестве вырабатывается коллаген. Этот белок является основой соединительной ткани, она присутствует не только в коже, но и в других органах, что обуславливают разнообразие клинических проявлений патологии. Они могут варьировать от косметических проблем до необратимой тугоподвижности в суставах и опасной для жизни дисфункции органов.
Склеродермия встречается относительно редко, ее распространенность довольно сложно определить. По некоторым данным, заболеваемость составляет 250 на 1 миллион взрослого населения. Заболеванию подвержены все возрастные группы населения, большинство случаев регистрируется у лиц в возрасте 30 — 50 лет. Женщины болеют в четыре раза чаще, чем мужчины.
Классификация
Согласно международной классификации склеродермия подразделяется на системную и локализованную, в свою очередь первая имеет две формы заболевания: диффузная склеродермия и синдром CREST .
Диффузная склеродермия, встречающаяся в 10% случаев системной склеродермии, часто быстро прогрессирует и потенциально смертельна. Большие участки кожи уплотняются, возникает ее склероз (от греческого sklerosis — затвердение), а также происходят аномальные изменения в артериях, суставах, поражаются органы ЖКТ, сердце, легкие и почки.
Синдром CREST иногда называют ограниченной кожной склеродермией, в патологический процесс вовлекаются определенные участки кожи: пальцы, кожа нижних и верхних конечностей, области локтевых суставов и лица. Характерно медленно прогрессирующее течение. Синдром CREST, наблюдаемый в 90% случаев системной склеродермии, определяется следующим образом:
В более тяжелых случаях поражаются следующие органы:
- Легкие. Фиброз легочной ткани (замещение ее соединительной) приводит к уменьшению поступления через легкие в кровь кислорода, возникают постоянная усталость и одышка. А также фиброз приводит к появлению легочной гипертензии (высокое кровяное давление в малом кругу кровообращения). Легочное осложнение является основной причиной смерти.
- Почки: течение склеродермии может осложниться острой почечной недостаточностью (склеродермическая нефропатия), что опасно для жизни больного. Другие почечные проблемы — это проявление гипертонии и хронической почечной недостаточности.
- Сердце: через несколько лет после начала заболевания обычно развивается хроническая сердечная недостаточность.
Для системной склеродермии также характерно следующее:
- Проблемы с зубами.
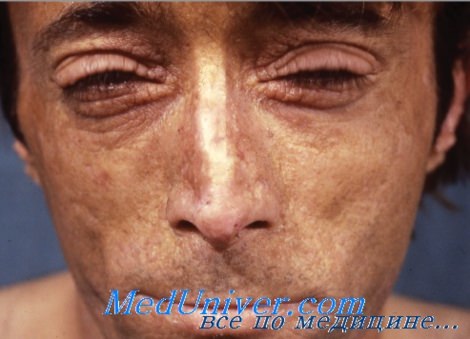
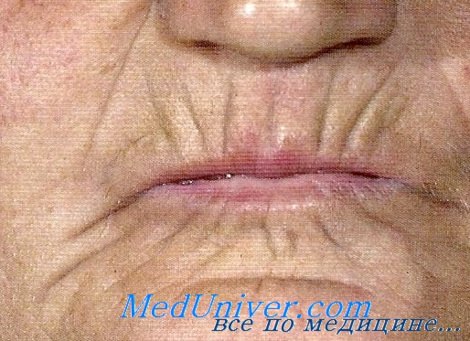
- Маскообразное лицо: формируется рубцовая ткань приводит к появлению безликого лица, похожего на маску.
- Карпальный туннельный синдром (синдром запястного канала).
- Эректильная дисфункция, снижение полового влечения у женщин.
- Гипотиреоз
- Потеря слуха
- Депрессия.
Локализованная (ограниченная) склеродермия, также известная как морфея, характеризуется отложением избытка коллагена в коже, что сопровождается появления одного или нескольких очагов уплотнения, затвердевания подлежащих тканей. В начале появляются розовые, розовато-сиреневые, гиперпигментированные пятна округлой формы с пурпурными краями, обычно это сопровождается отеком. С течение времени пораженные участки атрофируются, появляется стойкая гипер- или гипопигментация. Для морфеи характерно отсутствие некоторых признаков системной формы заболевания, таких как склеродактилия, феномен Рейно, изменения ногтей, телеангиэктазия и поражение органов.
Признаки и симптомы
Склеродермия отличается большим разнообразием клинических проявлений. Трудно перечислить все возможные признаки и симптомы, связанные с нарушением метаболизма, дисфункцией органов, нейроэндокринными расстройствами. Многие из них не специфичны, встречаются и при других заболеваниях. Для склеродермии характерно следующие:

Пациенты могут предъявлять жалобы на зуд
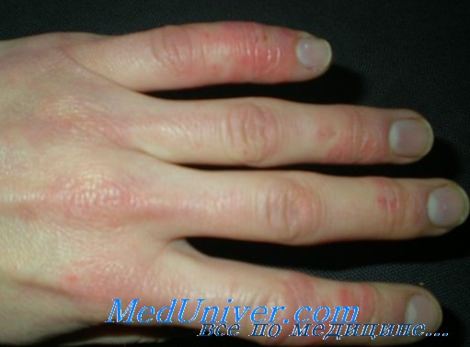
- Утолщение и уплотнение кожи.
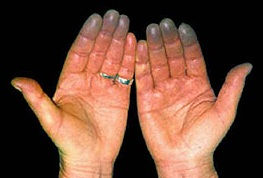
- Феномен Рейно.
- Боли в суставах, контрактуры суставов (ригидность).
- Отек рук и ног.
- Гастроэзофагеальный рефлюкс и затруднение при глотании.
- Постоянная усталость, мышечная слабость.
- Сухость во рту.
- Потеря аппетита.
- Снижение веса.
- Запор, диарея и недоедание.
Диагностика
Результаты клинических лабораторных исследований используют для подтверждения диагноза склеродермии, оценки ее тяжести и степени поражения органов, выявления осложнений и при мониторинге болезни. Диагноз в значительной степени базируется на клинических признаках, при этом специальные лабораторные исследования назначают для подтверждения или исключения склеродермии. Если присутствуют характерные для заболевания симптомы и выявляются специфические лабораторные маркеры, то постановка диагноза не вызывает затруднений. Однако довольно часто возникшие симптомы приписывают к другим заболеваниям, поэтому нередко на установление окончательного диагноза у некоторых пациентов уходят годы.
С помощью только одного лабораторного теста невозможно подтвердить диагноз. Как правило, используется набор анализов на аутоантитела:
- Антиядерные антитела (антинуклеарные, ANA) — обнаруживаются в крови при многих патологиях соединительной ткани и аутоиммунных нарушениях; присутствуют примерно у 95% пациентов со склеродермией.
- Антитело Scl-70 (склеродермическое антитело, антитело против топоизомеразы I) — очень специфичное, выявляется у 20-60% взрослых со склеродермией; связано с высоким риском развития легочного фиброза.
- Антитело к центромере (АСА) — присутствует у 60-80% пациентов с локальной склеродермией и ассоциируется с CREST-синдромом и легочной гипертензией.
- Реже используют анализы на анти-фибрилларин (U3RNP), анти-PM / Scl, анти-РНК-полимеразы I / III, анти-Nor-90, анти-PM-Scl, анти-B23, анти-U1-RNP.
Для подтверждения фиброза в пораженной ткани иногда выполняется биопсия.
Неспецифические анализы позволяют оценить общее состояние пациента:
- Общий анализ крови (ОАК) — определение количества эритроцитов и лейкоцитов.
- Комплексная метаболическая панель (КМП) — для оценки функций органов, а также электролитного баланса.
- Общий анализ мочи.
Аутоиммунные заболевания
Общее описание
Склеродермия представляет собой аутоиммунное заболевание соединительной ткани. Она может иметь локализованный и системный характер. При локализованном варианте заболевания патологические изменения происходят только в кожном покрове. Системный характер заболевания подразумевает поражение, кроме кожи, еще и всех внутренних органов и систем организма человека. Заболевание не заразно, но в значительной степени снижает качество жизни, трудоспособность, а ряд осложнений является фатальным. Среди заболевших преобладают лица женского пола молодого и зрелого возраста.
Точные причины и механизм заболевания неизвестны, но установлено, что склеродермия развивается как следствие избыточной продукции и последующего депонирования коллагена в тканях всех органов. Это является результатом сбоя в работе иммунной системы человека, что подтверждается значительным увеличением титров аутоантител к собственным тканям во время болезни. Зато хорошо известны факторы, способствующие возникновению болезни:
- генетическая детерминация;
- женский пол;
- негроидная раса;
- острые и хронические бактериальные и вирусные инфекции;
- операции переливания крови;
- вакцинация чужеродными сыворотками в профилактических и лечебных целях;
- кварцевая и каменноугольная пыль,
- некоторые промышленные органические растворители,
- ряд химиотерапевтических препаратов.
Осложнениями склеродермии является развитие сердечной, легочной, почечной недостаточности. В ряде случаев формируется некроз тканей конечностей, что может потребовать их ампутации. У мужчин прогрессирует эректильная дисфункция.
Симптомы склеродермии
Локализованная форма заболевания:
- появляются фиолетово-розовые пятна на теле;
- основные изменения возникают на коже рук и лица;
- пятна могут быть круглыми, овальными, либо продолговатыми;
- размер пятен весьма вариабелен;
- через некоторое время центральная часть пятна светлеет и уплотняется;
- далее на месте пятна формируется плотная, блестящая бляшка светло-желтого цвета;
- бляшки нескольких лет могут сохраняться на теле;
- на месте бляшек выпадают волосы, исчезают потовые и сальные железы;
- развивается атрофия тканей.
Системная форма заболевания:
Диагностика склеродермии
При выраженной клинической симптоматике не представляет особых трудностей. Тем не менее, назначается полное лабораторно-инструментальное обследование:
- ОАК: анемия, ускорение СОЭ более 20 мм/ч.
- ОАМ: гематурия, протеинурия, цилиндрурия.
- Биохимия крови: повышение показателей фибриногена, серомукоида и С-реактивного белка.
- Иммунологическое исследование: выявляются специфичные для склеродермии аутоантитела.
- Капилляроскопия ногтевого ложа: сужение просвета капилляров.
- Биопсия пораженных участков кожи для целей гистоморфологической верификации диагноза.
- Р-графия ОГК, Р-графия пораженных суставов, исследование ФВД, ЭКГ, ЭхоКГ: для выявления осложнений.
Лечение склеродермии
На время лечения больным следует избегать инсоляции и длительного пребывания на холоде. Рекомендуется тепло одеваться и вместо перчаток носить варежки. Следует прекратить табакокурение, употребление тонизирующих напитков, чая, кофе. Медикаментозная терапия направлена прежде всего на лечение сосудистых осложнений, подавление фиброза, воспаления, а также иммуносупрессию. С этой целью назначают сосудорасширяющие, антиагреганты, антикоагулянты, антифиброзные препараты, НПВС, глюкокортикоидные гормоны. Возможно применение физиолечения. При осложнениях со стороны ЖКТ назначают прокинетики, противомикробные препараты. Если развивается гангрена пальцев в результате осложнений синдрома Рейно, прибегают к их ампутации. При формировании фиброза легких и легочной гипертензии возможна трансплантация легких.
Все больные склеродермией должны находиться на диспансерном наблюдении. Прогноз при системной форме заболевания неблагоприятный. К концу 5-го года заболевания умирают 70 больных из 100.
Имеются противопоказания. Необходима консультация специалиста.








- Нифедипин (Кордафлекс, Коринфар, Фенигидин) — блокатор кальциевых каналов, сосудорасширяющее средство. Режим дозирования: при склеродермии устанавливают индивидуально, в зависимости от степени тяжести заболевания и реакции больного на проводимую терапию. Рекомендуется принимать препарат во время или после приема пищи, запивая небольшим количеством воды. Начальная доза: по 1 драже (таблетке) (10 мг) 2-3 раза в сутки. При необходимости доза препарата может быть увеличена до 2 таблеток или драже (20 мг) — 1-2 раза в сутки. Максимальная суточная доза составляет 40 мг.
- Дипиридамол (Дипиридамол, Курантил) — дезагрегант, антитромботическое средство. Режим дозирования: при лечении склеродермии назначается внутрь в суточной дозе 200-400 мг/сут (в несколько приемов).
- Преднизолон (синтетический глюкокортикоидный препарат). Режим дозирования: при развитии миозита или перикардита при системной склеродермии преднизолон назначают в начальной дозе 40-60 мг/сут. По мере улучшения дозу снижают. При легкой миопатии глюкокортикоиды не назначают. Прием преднизолона в дозе 20-40 мг/сут позволяет уменьшить отек кожи, появляющийся в начале заболевания.
- Варфарин натрий (Варфарин, Варфарекс, Варфарин Никомед) — антикоагулянт непрямого действия. Режим дозирования: при лечении склеродермии Варфарин принимают внутрь 1 раз/сут, предпочтительно в одно и то же время под контролем свертывания крови (значения МНО). В начале лечения Варфарин обычно назначают в дозе 2,5-5 мг/сут в течение первых 2 дней, постепенно подбирая дозу в соответствии с индивидуальной реакцией свертывания крови (по значению МНО). После достижения желаемого значения МНО (2-3, а в отдельных случаях 3-4.5) препарат назначают в поддерживающей дозе. В начале лечения лабораторный контроль МНО осуществляют каждый день, в течение последующих 3-4 недель контроль осуществляют 1-2 раза в неделю, позже — каждые 1-4 недели. Пациент не должен самостоятельно изменять дозу препарата.
- Пеницилламин (Купренил) — антифиброзный препарат. Режим дозирования: лечение склеродермии пеницилламином позволяет уменьшить утолщение кожи и предотвращает тяжелое поражение внутренних органов. Кроме того, препарат обладает иммуносупрессивным действием и может угнетать синтез коллагена. Пеницилламин лучше переносится, если лечение начинают с низкой дозы (обычно 250 мг/сут), повышая ее каждые 1-3 мес, по возможности доводя до 1,5 г/сут. В большинстве случаев приходится остановиться на 0,5-1 г/сут. Чтобы препарат лучше всасывался, его принимают за 1 ч до еды или через 2 ч после еды.
Рекомендации при склеродермии
- Консультация дерматовенеролога.
- Консультация инфекциониста.
Что нужно пройти при подозрении на склеродермию
- 1. Общий анализ крови
- 2. Анализ мочи общий
- 3. Биохимический анализ крови
- 4. Иммунологические исследования
- 5. Исследование биопсийного материала
- 6. Рентгенография
- 7. Спирография
- 8. Электрокардиография
- 9. Эхокардиография
- 10. Анализ крови на маркеры системной красной волчанки
-
Отмечаются анемия, ускорение СОЭ более 20 мм/ч.
Похожие и рекомендуемые вопросы
36 ответов
![]()
Совершенно не волнуйтесь!
Тех обследований, что Вы сделали - достаточно для исключения системности.Если процесс системный, он поражает все органы, не только ЖКТ. И даёт общие симптомы!
Антитела к Scl 70 - негативано, и это главное!
По описанию, у Вас скорее всего - синдром раздражённого кишечника!
Можете обсудить необходимость дообследования с гастроэнтерологом!
И возможно - коррекцию лечения у психотерапевта.
![]()
Марина!
1. Нет. Нет.
2. нет.
3. нет.Это не совсем очаговая склеродермия по фото, больше данных за - атрофодермию Пазини - Пьерини.
Сделайте ещё антитела к боррелиям, если не делали раньше.
Спасибо сделаю! Я тоже думала про атрофодермию Пазини, но там вроде пятна сразу коричневые появляются?
А у меня первый эпизод заболевания, начался с пятен голубоватого оттенка, как бы с блеском, затем они пигментировались. На спине не много видно не большое западение пятна. Воспаленного кольца вокруг пятен вроде не было не когда. Месяц назад дерматологи сказали не видно что пятно активное (то пятно которое обозначено на предыдущих фото). Поэтому назначили только мазь элоком и наблюдать. Я самостоятельно проколола лидазу, пью витамины различные.Еще до того как начало расти пятно, за несколько месяцев у меня появилась пигментация на лице. Мелкие Пятна под глазом, над губой, одно на щеке, на лбу не много. Фото прилагаю(на щеке и под глазом). Возможно это связано с проблемами по гинекологии, которые немного у меня есть. Это просто пигментация?
Какие эффективные мази вы можете посоветовать при таких проблемах, если можно?.)![]()
Здравствуйте, Марина!
Для точного диагноза нужно провести биопсию с гистологическим исследованием.
Клинически предполагаемый диагноз выше. Может быть и с синевой.На щеке себорейные кератомы, Оптимально удалить лазером.
Под глазом хлоазма.
Можно тоже удалить лазером, можно несколько курсов пиллингов.В домашних условиях попробуйте урьяж депидерм.
![]()
Здравствуйте!
По описанию и фото, больше данных за токсикодермию - аллергическая медикаментозная реакция.Отмените эти прерараты, возможно Вы приняли их слишком много и организм против.
![]()
Антитела к боррелиям делали?
Возможно, делали анализы после ОРВИ?
![]()
Есть повышенная ЛДГ, немного тромбоциты и СОЭ.
Четких данных за склеродермию нет!
Можеть быть связь с инфекциями (вряд ли такая общая реакция на генитальный герпес) .
Желательно посетить терапевта, чтобы разобраться по анализам выше.
Просто антитела к боррелиям входят в протоколы диагностики при вашем предварительном диагнозе.
![]()
Это пятно - минимально, нужно смотреть в динамике.
Возможно это и не пигментное пятно.
В начальных стадиях очаговой склеродермии могут быть ощущения жжения, дискомфорта (до образования атрофии).
Четких данных за системный процесс у Вас - совершенно нет!
Мурашки на коже могут быть по многим причинам, это не специфический симптом.
![]()
Для лечения очаговой склеродермии использование внутрь антибиотиков необязательно!
Только показанно лечение по специальной схеме антибиотиками, если есть боррелиоз.
Лидаза не имеет доказанной эффективности.
Лучше элоком курсами ежедневно вечером до 20 дней, дальше 2 раза в неделю например ПН и ЧВ до 2 мес
Или делать перерыв 1 мес, и повторять элоком ежедневно 20 дней.
![]()
Драгун Геннадий Викторович.
Работает в Гомельском медицинском университете.
Да, боррелиоз обязательно.
Антибиотикотерапия используется, но эффект от нее наблюдается если причина боррелиоз - инфекционная болезнь!
А если причина неизвестна, то смысла назначения нет.
Вы видите результат от курсов антибиотиков?
![]()
По этим анализам - нет вопросов.
Холестерин можно откорректировать диетой - гипохолестериновая.
Склонность к железодефицитной анемии при таких цифрах тоже, это - говядина, печень.
Можно принимать препараты железа (Сорбифер, тардиферон) по инструкции 1-2 мес в профилактической дозе , и пересдать ОАК.
![]()
Добавьте пожалуйста качественные фотографии более крупным планом!
Дермовейт уже 20 дней получается?
![]()
По фото, может быть - - линейная атрофия кожи и подкожной клетчатки.
Для подтверждения диагноза достаточно осмотр, дерматоскопия, в труднодиагностируемых случаях делают панч биопсию для гистологического исследования.
Также нужно обязательно посетить ревматолога очно и сделать Ревмопробы + тесты для исключения системных болезней.
Также сделать ОАК с формулой и тромбоцитами глюкозу крови.
Дермовейт можно использовать до 20 дней.
![]()
Нет, не связано с дермовейт! С рукой может быть связь при поражении периферических нервов.
Посетите невропатолога очно!
Возможно показаны массаж, плавание и т д
Про волосы: сделать Гемоглобин ферритин УЗИ щитовидной железы тиреотропный гормон.
![]()
Как правильно вы нашли диагноз!
Его можно предположить.
Но тогда для подтверждения нужно делать глубокую биопсию, чтобы увидеть какие слои затронуты воспалительный процессом.
Также можно сделать мрт.
Кроме этого можно сделать мрт / кт позвоночника. Вы кстати жалелись на боль в обл головы /шеи. И обязательно посетить невропатолога!
По результатам анализов данных за системный процесс - - - нет!
Но есть данные за воспаление в организме!
Также можно сделать антитела к боррелиям для исключения хронического боррелиоза.
![]()
Поиск по сайту
Что делать, если у меня похожий, но другой вопрос?
Если вы не нашли нужной информации среди ответов на этот вопрос , или же ваша проблема немного отличается от представленной, попробуйте задать дополнительный вопрос врачу на этой же странице, если он будет по теме основного вопроса. Вы также можете задать новый вопрос , и через некоторое время наши врачи на него ответят. Это бесплатно. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту . Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях .
Мы отвечаем на 96.67% вопросов.
• В начальных стадиях заболевания - кожный зуд и отечность.
• Склеродактилия.
• Язвочки и вдавления на кончиках пальцев.
• Телеангиэктазии.
• Кальциноз кожи.Диагноз ограниченной склеродермии основывается на наличии типичного утолщения и уплотнения кожи, ограниченного одним очагом. Диагноз системного склероза предполагается при типичном утолщении и уплотнении (склероз) кожи, не ограниченном одним участком (то есть не является локализованной склеродермией). Комбинация кожных симптомов с одним или более типичным системным признаком свидетельствует в пользу диагноза системного склероза.
Согласно Критериям Американской ревматологической ассоциации для диагноза системного склероза требуется наличие одного главного (большого) или двух дополнительных (малых) критериев.
• Главными критериями являются типичные склеродермические изменения кожи: напряженность, утолщение, плотная отечность, не оставляющая следов после вдавливания, а также (за исключением локализованных форм склеродермии):
- Склеродактилия: вышеописанные изменения ограничены пальцами кистей и стоп.
- Проксимальная склеродермия: описанные выше изменения определяются проксимальнее запястно-фаланговых или запястно-пястных суставов, а также на других участках конечностей, лице, шее или туловище (грудь или живот) и практически всегда включают склеродактилию.![]()
• Дополнительные (малые) критерии склеродермии:
- Вдавленные рубчики или потеря ткани на подушечках пальцев кистей.
- Двусторонний отек пальцев кистей или ладоней.
- Аномальная пигментация кожи: часто гиперпигментация с очагами точечной или пятнистой гипо-пигментации.
- Феномен Рейно.
- Двусторонний базилярный фиброз легких.
- Неподвижность нижнего отдела пищевода.
- Образование выпячиваний в ободочной кишке: дивертикулы ободочной кишки с широкими устьями расположены вдоль противобрыжеечного края.Характерным для системной склеродермии является положительный тест AHA с пятнистым, гомогенным или нуклеолярпым окрашиванием. С ОКСС часто ассоциируются анти-центромерные антитела. Анти-ДНК топоизомеразы (Scl-70) антитела являются высоко специфичными для системного склероза и связанных с ним интерстициальных заболеваний легких и почек. Несмотря на невысокую чувствительность, антитела к анти-РНК полимеразе I и III являются специфическими для системного склероза. Обычно при дисфункции специфического органа проводятся и другие виды тестирования.
Для диагностики ограниченной и системной склеродермии может использоваться биопсия.![]()
• Идиопатические случаи заболеваний, которые ассоциируются с системным склерозом, такие как феномен Рейно, почечная недостаточность и гастроэзофагеальный рефлюкс.
• Системная красная волчанка представлена системными симптомами и типичной сыпью, которая может рубцеваться. Тестирование на антинуклеарные антитела (AНA) обычно помогает установить диагноз.
• Дискоидная красная волчанка представлена локализованными бляшками, которые рубцуются. Для установления диагноза обычно выполняется биопсия.• Микседема ассоциируется с гипотиреоидизмом и характеризуется утолщением и огрублением кожи. Исследования уровней гормонов щитовидной железы, как привило, подтверждают диагноз.
• Амилоидоз кожи может проявляться утолщением и ригидностью кожи. В биоптате кожи определяется амилоидный инфильтрат.
• Грибовидный микоз представлен пятнами и бляшками с фиолетовым оттенком по всему кожному покрову. Диагноз обычно подтверждается при биопсии.![]()
• Очаги локализованной склеродермии, в том числе ограниченной (морфеа) склеродермии размягчаются после терапии УФ-лучами диапазона А. Другие средства лечения включают местные кортикостероиды высокой степени активности и местный кальципотриол. Прием метотрексата начинают с 7,5 мг внутрь в неделю, в дальнейшем дозировка подбирается по необходимости. С успехом применяется комбинация высоких доз системных кортикостероидов и низких доз метотрексата.
• Для симптоматической терапии может применяться противозудное лечение смягчающими местными препаратами, блокаторами гистамина 1 (Н1) и гистамина 2 (Н2), пероральным доксепином и малыми дозами пероральных глюкокортикостероидов.
• Телеангиэктазии можно замаскировать декоративной косметикой или лечить лазером.
• При симптомах феномена Рейно могут помочь блокаторы кальциевых каналов, прасозин, производные простагландина, дипиридамол, аспирин и местные нитраты. У пациентов с первичной болезнью Рейно показал свою эффективность силдепафил (20 мг перорально два раза в день). Пациентам рекомендуется избегать холода, стресса, приема никотина, кофеина, препаратов с симпатомиметическим противоотечным действием. При гастроэзофагеальном рефлюксе могут эмпирически применяться препараты, снижающие кислотность. При затрудненном глотании , могут быть полезны прокинетические препараты.• Некоторые локализованные очаги могут быть иссечены.
• Неутверждеппые методы терапии при поражениях кожи включают интерферон-гамма, микофенолата мофетил (1—1,5 г перорально в день) и циклофосфамид (50-150 мг/день внутрь однократно). Распространенное кожное заболевание экспериментально лечили Д-пеницилламином (250-1500 мг/день перорально 2-3 раза в день перед едой натощак).• Главное направление лечения при поражении почек - контроль артериального давления с применением в качестве препаратов первой линии ингибиторов ангиотензин-копвертирующего фермента (АКФ). По показаниям применяется гемодиализ или перитонеальный диализ.
• Средства лечения легочной гипертензии, ассоциированной с системной склеродермией, включают антагонист эндотелиальпого рецептора-бозентан (62,5 мг перорально два раза в день в течение 4 недель, затем повышают до 125 мг перорально два раза в день), силденафил - ингибитор фосфодиэстеразы-5 и различные аналоги простациклина (эпопростеиол, трепростинил и илопрост). При легочном фиброзирующем альвеолите может применяться циклофосфамид.
• Миозит лечат стероидами, метотрексатом и азатиоприном (50-150 мг/день). Дозы преднизона свыше 40 мг/день повышают частототу склеродермальных почечных кризов. Артралгии можно лечить ацетаминофеном и нестероидными противовоспалительными препаратами.
Рекомендации пациентам со склеродермией. Пациенту необходимо избегать травм кожи (особенно пальцев) и воздействия холода, а также воздержаться от курения. Пациент должен знать о потенциальных осложнениях и самостоятельно следить за признаками и симптомами прогрессировать заболевания.
Пациентам с системным склерозом требуется регулярное наблюдение врача, не реже чем каждые 3-6 месяцев для оценки активности и прогрессировать заболевания.
Клинический пример склеродермии. 35-летняя женщина обратилась к врачу по поводу очагов блестящей уплотненной кожи на животе, имеющих вид бляшек. Поскольку в целом пациентка была здорова, появление очагов ее удивило и вызвало опасение относительно их распространения по всему телу. Изменения кожи причиняли некоторый дискомфорт, по не были болезненными. Биопсия подтвердила клиническое подозрение на наличие ограниченной склеродермии. Пациентке были назначены клобетазол и кальципотриол местно, после чего состояние кожи несколько улучшилось. Тест на антинуклеарные антитела был положительный, тем не менее, прогрессирующий системный склероз у пациентки не развился.
- Вернуться в оглавление раздела "дерматология"
Читайте также: