Агрессивный фиброматоз мягких тканей что это такое
Десмоидная фиброма – это редкая разновидность опухоли на соединительных тканях. Она развивается из мышечной структуры, фасций, сухожилий, апоневрозов. Представляет собой промежуточный вариант между добро- и злокачественным новообразованием. Эта фиброма дает метастазов, но у нее существует склонность к агрессивному росту и частым рецидивам. Из-за этого в онкологии ее рассматривают как условно-доброкачественную опухоль. Еще она называется десмоидом, мышечно-апоневротическим фиброматозом.
Характеристики новообразования
Десмоидная фиброма представляет собой соединительнотканную опухоль. Она склонна к прорастанию в окружающие ткани, но метастазы не выделяются. Может появиться на любой части тела, но в большинстве случаев она находится на передней брюшной стенке, спине либо плечах. Выглядит как опухолеобразное новообразование, которое располагается в мышцах либо связано с ними. В дальнейшем может прорастать в костные ткани, суставы, сосуды, внутренние органы.

При гистологическом анализе образцов тканей не обнаруживаются признаки злокачественности. Десмоид (на фото) считают промежуточной стадией между доброкачественным и злокачественным образованием. Но при этом для десмоида характерны частые и многократные рецидивы после удаления. Опухоль агрессивно развивается и может распространяться и врезаться в рядом расположенные органы, ткани, даже кости, постепенно разрушая их.
Десмома выглядит как безболезненное плотное образование. Имеет круглую форму. В диаметре от 0,2 до 15 см, хотя в редких случаях размеры бывают и больше. Поверхность гладкая, но может быть с небольшими буграми.

Внутри содержится масса бурого либо серого оттенка с консистенцией, похожей на желе. Внутри поверхность выстилается эпидермисом. На стенках могут быть ткани костные либо хрящевые, зоны обызвествления. Новообразование произрастает медленно, но у некоторых людей, наоборот, стремительно. Если размеры крупные, то может давить на рядом расположенные внутренние органы. Иногда в субстанции внутри нароста начинаются воспалительные процессы. Велика вероятность прорыва гнойной массы в рядом расположенные внутренние ткани либо наружу.
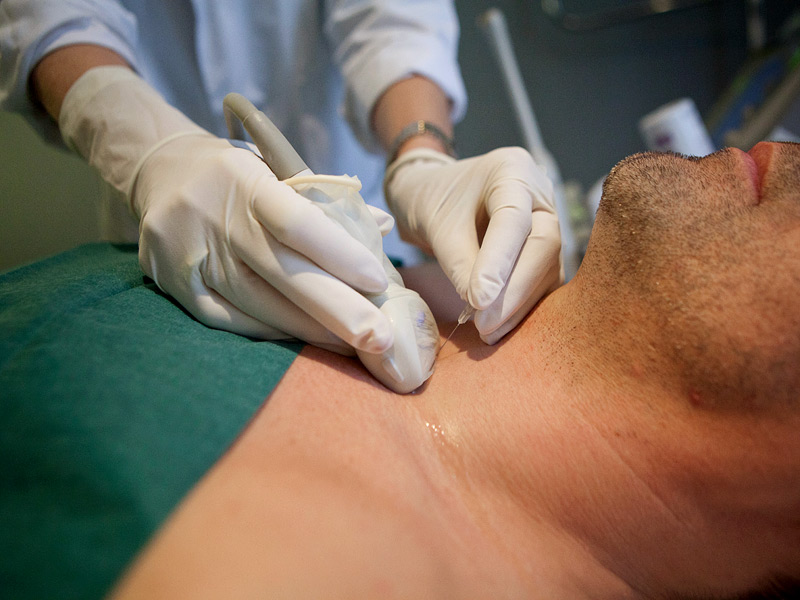
Десмоидная фиброма образуется из апоневрозов либо фасций мышц. В любом случае для нее необходимы оболочки из соединительной ткани. Такие новообразования могут находиться в любых зонах.
Разновидности
Выделяют следующие разновидности в зависимости от места локализации:
- Абдоминальные десмоиды. Их еще называются истинными. Они развиваются непосредственно на животе. Такие наросты встречаются в 35 % всех случаев.
- Экстраабдоминальные. Растут в других местах. Встречаются в 65 % случаев. Как правило, встречаются на руках, плечах, ягодицах. В более редких случаях – на грудной клетке, нижних конечностях. У женщин может произрастать сзади матки, а у мужчин – за мошонкой.
Выделяют несколько разновидностей экстраабдоминальной десмоидной фибромы (десмоида):
- Классическая с единственным очагом, который поражает рядом расположенные фасции.
- Поражение мышечных фасций и сосудов ног либо рук с равномерным уплотнением и утолщением.
- Множественные узелковые новообразования с разным местом расположения.
- Переход в злокачественное новообразование, преобразование в десмоид-саркому.
Это основные типы, которые отличаются местом расположения, характером, внешним видом.
Причины десмоидной фибромы
Точно установить причины такого недуга у врачей и ученых пока не получилось. Но выделяют ряд факторов, которые вместе либо по отдельности повышают вероятность появления такого новообразования.
К ним относится следующее:
- Гиперэстрогения. Это подтверждается тем, что происходит регресс у женщин с климаксом, а также при проведении правильно подобранной гормональной терапии.
- Разрывы волокон мышц в ходе родовой деятельности.
- Генетическая предрасположенность.
- Травмы мягких тканей.
Такому заболеванию подвергаются как мужчины, так и женщины. Но при этом у последних оно встречается в 4 раза чаще. Причем из них нерожавшие женщины составляют только 6 %.
Как правило, к специалистам обращаются с жалобами женщины в возрасте от 20 до 40 лет. А вот у мужчин обычно их диагностируют в подростковом возрасте. Возможное объяснение – активный рост мышечной массы либо чрезмерные физические нагрузки, которые вызывают микротравмы мышечной и соединительной ткани. У детей заболевание встречается крайне редко. В медицинской практике известны случаи с врожденной формой десмоидной фибромы.
Симптомы
Десмоидные фибромы маленьких размеров не вызывают боль, дискомфорт. Для новообразований характерно следующее:
- Плотная подвижная опухоль. Располагается под кожными покровами. Постепенно увеличивается. В этом случае можно подозревать именно десмоидную фиброму из-за того, что она находится в месте, которое часто подвергается операциям либо травмам.
- Постепенно разрастается и становится несмещаемой.
- Если находится на нижней конечности, то это нога отекает. Такое происходит, когда опухоль прорастает через венозную фасцию либо плотно сращивается со стенкой сосуда. Из-за этого отток крови становится хуже. Это и вызывает опухание, отечности.
- Интраабдоминальное нахождение, вследствие чего могут возникать признаки поражения внутренних органов, которые располагаются рядом. Может разрастаться из брыжейки. Когда опухоль достигает больших размеров, то вызывает смещение либо передавливание кишечника. Появляются проблемы с пищеварительными процессами – урчит живот, мучает вздутие, запоры. В некоторых случаях появляются симптомы непроходимости кишечника.
- Если у женщин располагается возле молочных желез, то из-за этого она грудь увеличивается. Может изменяться как ее форма, так и форма соска.
- Опухоль может быть как подвижной, так и соединенной с рядом находящимися тканями.
- Если десмоидная фиброма разрастается у мужчины возле мошонки, то яичко смещается и, кажется, что оно увеличилось.
- Если новообразование прорастает к костям, то может вызвать их атрофию, переломы.
- Если десмоид увеличивается возле суставного сочленения, то может вызывать контрактуры.
- Если начинается воспаление в десмоидной фиброме, а гнойная масса прорывается в рядом расположенные ткани и органы, то это вызывает клиническую картину, которая характерна для интоксикации. У больного повышается температура, появляется озноб, слабость. Если гной проникает в полости живота, то можно будет заметить признаки раздражения брюшины, которые указывают на развитие перитонита.
Необходимо отличать десмоид от липомы либо гематомы (особенно в местах, где часто человек получает травмы либо раны).
Диагностика
Диагностика включает следующие мероприятия:
- Осмотр. Это касается десмоидных фибром, которые располагаются снаружи и представляют собой плотное новообразование. Пальпация не вызывает боли. На ранних стадиях развития не спаяно с тканями и легко может смещаться. Если это довольно крупный нарост, то он плотно прилегает к месту. Даже может прорастать в надкостницу. Кожные покровы над новообразованием не меняются. Часто располагается в зонах возле полученных травм либо ран после хирургического вмешательства, на что указывают рубцы.
- УЗИ опухоли. Такое обследование указывает на то, что у новообразования отсутствует капсула. Оно прорастает в фасцию. Может располагаться сосуд. Является однокамерной полостью. Внутри нее субстанция с консистенцией желе. На изображении УЗИ выглядит как темная полость. Иногда рядом с ней располагаются плотные структуры – обызвествления либо кальцинаты.
- Биопсия. Процедура проводится для определения строения клеточных структур. Это касается и соединительнотканных волокон, переплетенных между собой. Часто находят клетки с митозами – это неправильное деление структуры. Чем больше их, тем больше вероятность повторного появления новообразования либо его перехода в злокачественную опухоль (в данном случае – это саркома). Биопсию берут на участке между десмоидной фибромой и здоровыми тканями. Это помогает выбрать тактику ведения операции и границы иссекаемой области тканей.
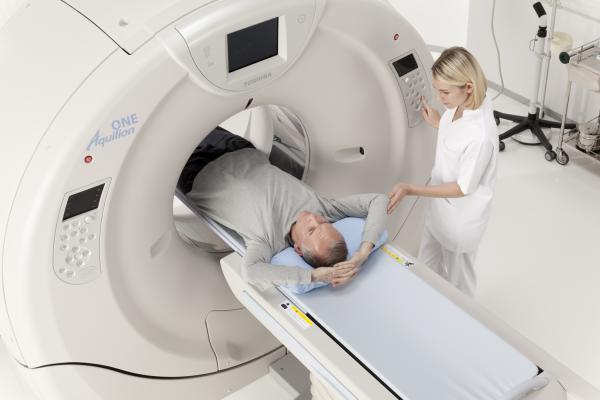
- Магнитно-резонансная томография. Благодаря ей можно увидеть различные новообразование даже с мельчайшими размерами, определить ее место расположения, вовлеченность рядом находящихся тканей в патологический процесс. Такая методика полностью безопасна для здоровья человека.
- Компьютерная томография. Это серия рентгенографии. Снимки выполняются в виде разрезов исследуемой зоны. Для мягких тканей информативность процедуры меньше, отлично подходит для костных структур. Выявляет наличие обызвествлений.
Дополнительно осуществляют эстрадиолу сыворотки крови для определения необходимости гормональной терапии. Рентгенографию для костей в области, где расположен нарост, необходимо проводить, чтобы определить, поражены ли они. Если новообразования располагаются в малом тазу, то требуется цистография и экскреторная урография.
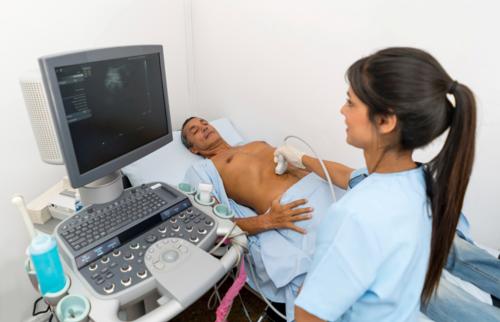
Чтобы оценить общее состояние пациента и подготовить его к хирургическому вмешательству, проводят общее обследование, которое включает анализ мочи и крови, электрокардиограмму, коагулограмму.
Лечение
Из-за того, что высока вероятность рецидива, рекомендуется проводить комплексное лечение десмоидной фибромы мягких тканей, которое включает хирургическое вмешательство и лучевую терапию. Дополнительно могут применять химическое и гормональное лечение. Согласно статистическим данным, если применять только монометодику, которая включает исключительно хирургическое вмешательство, то в 70 % случаев зафиксированы рецидивы. Если проводить комплексное лечение, то риск повторного появления опухоли значительно уменьшается.
Хирургическое удаление
Предполагает иссечение опухоли по краям здоровых тканей. Довольно часто удаляют всю фасцию, на которой появилась опухоль. Это делают, чтобы уменьшить риск рецидива.
Лучевая терапия
После хирургического удаления проводится лучевая терапия. Это связано с тем, что по статистике опухоль разрастается на 30 см от основного места. Облучение включает несколько курсов, которые больной проходит после того как заживет рана от хирургического вмешательства.
Сначала обрабатывают более широкую область. Общая доза составляет 40 Гр. Через 3 месяца курс повторяют. При этом обработке подвергается только центральная область, а доза будет в 2 раза меньше.
Антиэстрогены
Кроме того, применяют еще и антиэстрогены. Это связано с тем, что повышается активность роста фибромы у женщин со значительным уровнем эстрогенов, а также с возникновением регресса после наступления климакса.
Это стало основанием для применения "Тамоксифена". Курс длится от 5 до 10 месяцев. Дополнительно раз в месяц применяют "Золадекс". Он содержит вещества, которые аналогичны гонадоптропин-рилизинг гормону.
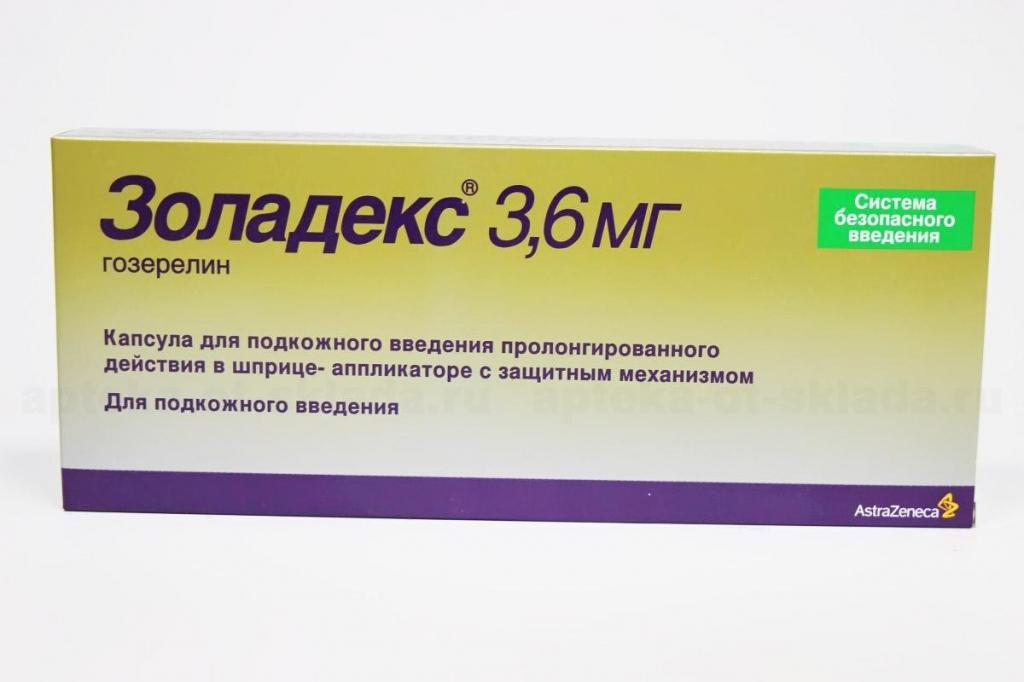
Такой метод лечения десмоида брюшной стенки даже разрешается применять в качестве основного, но только в тех случаях, когда существуют противопоказания к проведению хирургического вмешательства.
Гестагены
Гормональная терапия еще включает использование гестагенных средств, например, "Мегестрола", "Прогестерона". Они снижают уровень концентрации эстрогена.
Дополнительно
Химиотерапия тоже проводится. Применяют средства из группы цитостатиков – это "Винбластин" и "Метотрексат". Курс длится от 3 до 5 месяцев. Обязательно проводится контроль биохимических параметров крови.
Заключение
При десмоиде передней брюшной стенки прогнозы лечения благоприятные, если удалены соответствующие ткани, в которые может прорастать фиброма. В течение ближайших 3 лет в 60 % случаев наблюдается рецидив. Если сочетать несколько методов лечения, то это может привести к полному устранению опухоли.
Задаваясь вопросом, что можно кушать при десмоидной фиброме, знайте, что необходимо избегать слишком калорийной и жирной пищи.
В рационе должны быть продукты, обладающие антиоксидантной активностью. Также рекомендуется сократить объем пищи после обеда и вечером. Кушать нужно только свежеприготовленные блюда, без консервантов, красителей и ароматизаторов.

Блюда нужно готовить по щадящим кулинарным технологиям, т. е. отваривать, тушить, запекать в духовке. В любом случае конкретные рекомендации по рациону даст лечащий врач, ориентируясь на степень тяжести заболевания. Но диета будет лишь дополнением к медикаментозному лечению десмоидной фибромы.

Общие сведения
Фиброма — это доброкачественное опухолевидное образование, имеющее фиброзно-соединительнотканную структуру и не обладающее метастатическим потенциалом. В целом, фиброматоз представляет собой патологический процесс, характеризующийся замещением фибропластов и коллагеновых волокон на соединительную ткань. Визуально фиброма представляет собой плотной консистенции эластичное инкапсулированное образование сероватого цвета, для которого характерен медленный экспансивный рост. Благодаря экспансивному росту фиброма легко вылущивается. На разрезе опухоли: поверхность блестящая без кровоизлияний и некрозов, содержит неравномерно распределенные сосуды. Признаки анаплазии отсутствуют, могут встречаться единичные митозы. Микроскопически состоит из полностью дифференцированных беспорядочно расположенных в разнообразных направлениях соединительнотканных клеток, между которыми определяется множество коллагеновых волокон.
Фиброма может развиваться на самых разнообразных тканях: на слизистых оболочках, коже, сухожилиях и локализоваться в самых различных участках тела: молочной железе, яичниках, матке, стенке желудка. Влияние фибромы на организм и значение этой опухоли определяется ее локализацией. Так, фиброма кожи опасности для организма не представляет, а ее локализация в глазнице, на основании черепа, спинномозговом канале может быть причиной неблагоприятного исхода.
Значительно реже встречается десмоидная фиброма (син. десмоид и агрессивный фиброматоз) представляющая собой мезенхимальную опухоль, которая развивается из дифференцированных фибропластов и коллагеновых волокон. Ее отличительной особенностью является высокая склонность к инфильтрирующему (местнодеструирующему) росту и быстрому рецидивированию (в 15–42% случаев), однако метастазы наблюдаются крайне редко. Десмоиды, как правило, локализуются в мягких тканях, чаще в забрюшинном пространстве/передней брюшной стенке и крайне редко десмоидные опухоли встречаются в молочной железе (0,2% от всей патологии).
Десмоидные фибромы относятся к некапсулированным опухолям, для которых характерна тенденция распространения по фасциальной поверхности в виде узких тяжей на значительное расстояние (10-30 см) от основной опухоли, а также способность разрушать прилегающие костные структуры, окружающие нервы и кровеносные сосуды.
Десмоидные фибромы относится к крайне редко встречающей форме (2-4 случая/1 млн человек/ од). При этом в России на сегодняшний день среди страдающих десмоидными фибромами преобладают лица женского пола удельный вес которых составляет порядка 80%. Ускоряет рост опухоли беременность. Десмоидная опухоль возникает преимущественно у женщин в возрасте 20-40 лет, преимущественно у рожавших пациенток (в 94% случаев). У лиц мужского пола десмоид выявляется чаще в детском/подростковом возрасте.
То есть, десмоидная опухоль в той или иной степени является гормонозависимой, поскольку в ее ткани обнаружены эстрогеновые рецепторы. Соответственно к значимым признакам ее диагностики относятся: нарушение соотношения между андрогенами и эстрогенами. На сегодняшний день локальный контроль за десмоидными фибромами осуществляется операционным путем, однако, при каждом последующем рецидиве опухоли десмоид протекает все более агрессивнее (возрастает численность опухолевых зачатков), а безрецидивный интервал укорачивается. При этом, нарастает риск прорастания десмоида в магистральные сосуды, что может приводить к инвалидизации пациента.
По соотношению паренхимы и стромы выделяют два вида фибром:
- Плотную, для которой характерно преобладание коллагеновых волокон. Твердые фибромы располагаются на широком основании, ножки не имеет. Размер может достигать 1,5 см в диаметре с локализацией по всему телу. Встречается в любом возрасте, гендерные отличия отсутствуют.
- Мягкую с преобладанием клеток и немногочисленными волокнами, волокнистая ткань рыхлая, отечная.
- Фибромы мягкого типа — образования мягкой консистенции на тонкой ножке размером до 1 см светло-коричневого цвета. Мягкие фибромы более характерны для зоны под грудью, подмышечных зон, области спины. Одновременно может формироваться несколько фибром. Чаще диагностируются у женщин после 35 лет.
Патогенез
Патогенез обусловлен нарушением процесса дифференциации клеток и до конца не изучен. На развитие фибромы десмоидного типа влияет мутация в гене CTNNB1 (бетакатенина), вследствие чего нарушается процессы метаболизма в ядре фибробластов, что приводит к нарушению дифференцировки клеток, вызывая их избыточную пролиферацию и неконтролируемый рост.
Классификация
По форме выделяют мягкую, твердую фибромы и фибромы десмоидного типа.
В зависимости от локализации: фиброма кожи, фиброма матки, фиброма молочной железы.
Десмоидные фибромы по локализации делятся на:
- Интраабдоминальные (фибромы забрюшинного пространства).
- Абдоминальные (фибромы передней брюшной стенки).
- Экстраабдоминальные (фибромы конечностей, туловища).
- Мультифокальные фибромы (множественные опухоли различной локализации).
Причины
К основным причинам, способствующим развитию фибром, относятся:
- Генетическая предрасположенность.
- Нарушения функций эндокринной системы/гормональный сбой.
- Негативные репродуктивные факторы (ранее начало и нарушение менструального цикла, прерывание беременности/отсутствие беременности и родов, позднее наступление климакса, злоупотребление гормональными средствами контрацепции/препаратами и др.).
- Нарушение метаболизма — ожирение, сахарный диабет, патологии щитовидной железы.
- Частые травмы/повреждения кожного покрова, травмы груди, конечностей.
- Воспалительные заболевания кожи.
- Избыточное потоотделение.
- Длительное/частое воздействие ультрафиолетового излучения.
- Несбалансированное питание.
Симптомы
Клиническая симптоматика определяется локализацией и размерами фибром. Рассмотрим лишь некоторые локализации фибром.
Фиброматоз молочной железы, как уже указывалось, достаточно редкое явление. Симптоматически фиброма грудной железы у женщин появляется при пальпации как округлая легкоподвижная безболезненная опухоль плотной консистенции с гладкой поверхностью. Фиброма молочной железы небольших размеров в большинстве случаев субъективно дискомфорта не доставляет. Десмоидные фибромы грудной железы растут с многократно рецидивирующей инвазией в окружающие ткани, прилегающие лимфоузлы в большинстве случаев не увеличены. Реже за счет локальной инфильтрации в процесс вовлекается грудная фасция. Иногда патологический процесс может вызывать втяжение соска, имитируя рак молочной железы.
Клиническим проявлением фиброматоза кожи является возникновение на любом из участков тела мягких/твердых образований в виде бугорков. При пальпации пациент может ощущать незначительную боль. При локализации в некоторых местах могут нарушаться функции конечностей. Так, например, подошвенный фасциальный фиброматоз проявляется болями во время ходьбы, сгибательной контрактурой пальцев ноги с ограничением подвижности стопы.
Чаще встречается мягкая фиброма кожи. Фибромы кожи могут появляться на любом участке тела: на лице, голове, руках и ногах, пальцах (мизинце). Ниже приведены фото фибромы кожи на разных участках тела: на руке под кожей на ладони (ладонный/ладонно-пальцевый фиброматоз), на ноге, на голове, на пальце.
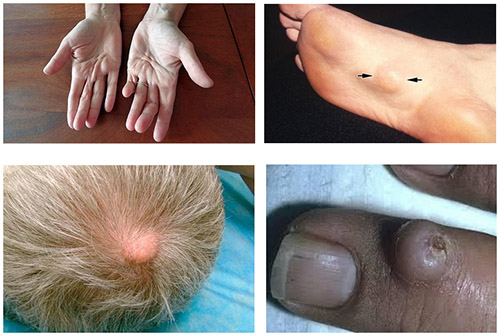
Твердые фибромы жесткие и упругие при пальпации, цвет кожи в пределах новообразования не изменен. Наиболее распространенной их локализацией являются верхние/нижние конечности, встречаются у мужчин.
Мягкая фиброма может располагаться по всему телу, но чаще встречаются на шее, веках, туловище, в подмышечных впадинах, в паху, у женщин в зоне декольте. При расположении в местах трения (на шее, под мышками) они могут воспалиться, что проявляется болезненностью и покраснением.
Экстраабдоминальный десмоидный фиброматоз под кожей при локализации на конечности в поздней стадии проявляется не только болями, но и нарушением чувствительности, что обусловлено сдавлением/вовлечением в процесс нервных окончаний, а также прогрессирующими ограничениями подвижности суставов, разрушением костного вещества.
Анализы и диагностика
Для установления диагноза используются следующие инструментальные процедуры: УЗИ молочных желез, маммография, ренгеногарфия, КТ/МРТ, радиовизиография. При необходимости производят биопсию опухоли и цитологическое исследование биоптата.
Лечение фибром
Лечение фибром сводится преимущественно к их удалению. В настоящее время удаление фибромы может проводится различными методами:
Операция малоинвазивная, проводится в условиях амбулатории под местным обезболиванием. Вначале производится разрез кожи и удаление фибромы лазером, который выпаривает опухолевидную ткань c одновременной коагуляцией сосудов, питающих фиброзную опухоль, что позволяет минимизировать кровотечение в момент деструкции. Воздействие лазерного луча до корня образования (на заданную глубину) исключает риск рецидива. Благодаря минимальной травматизации окружающих тканей послеоперационный восстановительный период очень короткий.
Основан на бесконтактном испарении фиброзных клеток высокочастотными радиоволнами с одновременной коагуляцией сосудов при практическом отсутствии риска инфицирования.
Проводится иссечение фибромы скальпелем новообразований значительных размеров и с глубокой локализацией, когда другие методы слабо эффективны. Проводится хирургическая резекция под местной анестезией, после чего накладываются швы.
Способ применим для небольших/неглубоких образований. В основе воздействие электрического тока на ткани фибромы, что вызывает термическое поражение тканей и отторжение опухоли.
Лечение фибром десмоидного типа проводится с использованием гормонотерапии, методов лучевой и химиотерапии. Такая комбинированная терапия позволяет снизить частоту развития рецидивов. Согласно литературным данным, низкодозная химиотерапия с цитостатиками Метотрексатом/Винбластином в течение 3-4 месяцев в целом по эффективности не уступает другим комбинациям химиотерапии, но при этом нежелательные побочные действия наблюдаются значительно реже. В случаях больших десмоидных опухолей с наличием инфильтрации для достижения быстрого эффекта используется схема VAC (Винбластин, Цисплатин, Ондансетрон, Доксорубицин).
В случаях нарушения гормонального статуса женщинам назначают антиэкстроген Тамоксифен или Золадекс. При лечении гормонозависимых фибром следует ориентироваться на пол пациента, динамику концентрации половых гормонов, объём и локализацию опухоли.
Аннотация научной статьи по клинической медицине, автор научной работы — Ткачев С. И., Алиев М. Д., Глебовская В. В., Карапетян Р. М., Трофимова О. П.
В работе представлены результаты лучевого и термолучевого лечения 83 больных экстраабдоминальными десмоидными опухолями мягких тканей. Консервативное лечение пациенты получали с 1987 по 2002 г. Изучена в сравнительном аспекте динамика опухолевого процесса после лучевого и термолучевого лечения у 67 пациентов, прослеженных не менее 5 лет по окончании консервативного лечения. Регрессия десмоидной опухоли после консервативного лечения наступила у большинства больных в течение 3 лет по окончании терапии, у некоторых пациентов сроки регрессии опухоли более длительные. Установлено, что показатели 5-летнего безрецидивного течения заболевания выше у больных, получавших терморадиотерапию , по сравнению с таковыми у больных, получивших лучевую терапию : 71,4 и 27,7% (p научных работ по клинической медицине , автор научной работы — Ткачев С. И., Алиев М. Д., Глебовская В. В., Карапетян Р. М., Трофимова О. П.
CONSERVATIVE TREATMENT OF PATIENTS WITH AGGRESSIVE FIBROMATOSIS
С. И. Ткачев, М. Д. Алиев, В. В. Глебовская, Р. М. Карапетян, О. П. Трофимова
КОНСЕРВАТИВНОЕ ЛЕЧЕНИЕ БОЛЬНЫХ АГРЕССИВНЫМ ФИБРОМАТОЗОМ
ГУ РОНЦ им. Н. Н. Блохина РАМН, Москва
В работе представлены результаты лучевого и термолучевого лечения 83 больных экстраабдо-минальными десмоидными опухолями мягких тканей. Консервативное лечение пациенты получали с 1987 по 2002 г. Изучена в сравнительном аспекте динамика опухолевого процесса после лучевого и термолучевого лечения у 67 пациентов, прослеженных не менее 5 лет по окончании консервативного лечения. Регрессия десмоидной опухоли после консервативного лечения наступила у большинства больных в течение 3 лет по окончании терапии, у некоторых пациентов сроки регрессии опухоли более длительные. Установлено, что показатели 5-летнего безрецидивного течения заболевания выше у больных, получавших терморадиотерапию, по сравнению с таковыми у больных, получивших лучевую терапию: 71,4 и 27,7% ^ Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
Эффективность лечения Сроки наблюдения
1 год 3 года 5 лет
Полная регрессия 15 30,6 29 59,1 35 71,4
Частичная регрессия 15 30,6 11 22,4 6 12,2
Стабилизация 18 36,7 7 14,2 5 10,2
Продолженный рост 1 2,0 2 4,0 3 6,1
Итого 49 100 49 100 49 100
билизацией уменьшилось до 11 (22,4%) и 7 (14,2%) соответственно. Установлена тенденция к увеличению показателей полной регрессии опухоли через 3 года после окончания терморадиотерапии с 30,6 до 59,1% за счет уменьшения показателей частичной регрессии и стабилизации до 22,4 и 14,2% соответственно. К 5-летнему сроку наблюдения за пациентами число больных с полной регрессией увеличилось до 35 (71,4%), а с частичной регрессией и со стабилизацией снизилось до 6 (12,2%) и 5 (10,2%) соответственно. Следовательно, частота полной регрессии увеличилась с 30,6 до 71,4% за счет снижения частичной регрессии с 30,6 до 12,2% и стабилизации с 36,7 до 10,2% в сроки наблюдения за больными от 1 года до 5 лет после окончания терморадиотерапии. Продолженный рост опухоли зафиксирован через 1 год после окончания терморадиотерапии у 1 (2,0%), через 3 года у 2 (4,0%), через 5 лет у 3 (6,1%) больных. Рецидивы заболевания не выявлены.
В табл. 2 приведена динамика опухоли в течение 5 лет после окончания курса лучевой терапии. В контрольной группе 18 пациентов получали лучевую терапию: 10 (55,5%) в связи с рецидивами после неоднократного удаления опухоли (в среднем 2,8 раза); 8 (44,4%) ранее специфического лечения не получали. Через 1 год после окончания лучевой терапии полная регрессия опухоли была отмечена только у 4 (22,2%), частичная регрессия у 7 (38,8%) и стабилизация у 4 (22,2%) пациентов. Продолженный рост выявлен у 3 (16,6%) больных. Через 3 года частота полной регрессии увеличилась до 33,3%, частичной регрессии — снизилась до 27,7%, а продолженный рост и рецидив заболевания зарегистрированы у 6 (33,3%) и у 1 (5,5%) больного соответственно. Среди больных, прослеженных 5 лет, число пациентов с полной и час-
Динамика регрессии опухоли после лучевой терапии
Эффективность лечения Сроки наблюдения
1 год 3 года 5 лет
Полная регрессия 4 22,2 6 33,3 5 27,7
Частичная регрессия 7 38,8 5 27,7 5 27,7
Стабилизация 4 22,2 — — — —
Продолженный рост 3 16,6 6 33,3 6 33,3
Рецидив — — 1 5,5 2 11,1
Итого 18 100 18 100 18 100
тичной регрессией уменьшились до 5 (27,7%) и 5 (27,7%) соответственно за счет увеличения больных с продолженным ростом и рецидивами заболевания до 6 (33,3%) и 2 (11,1%) соответственно.
Таким образом, установлена тенденция к увеличению частоты полной регрессии опухоли (59,1%) через 3 года в группе больных, получавших терморадиотерапию (p>0,05), а также достоверное увеличение частоты продолженного роста в группе больных, получавших лучевую терапию, — 33,3% (p Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
1 год 3 года 5 лет
Полная регрессия 11 30,5 18 50,0 24 66,6
Частичная регрессия 11 30,5 10 27,7 5 13,8
Стабилизация 13 36,1 6 16,6 4 11,1
Продолженный рост 1 2,7 2 5,5 3 8,3
Итого 36 100 36 100 36 100
Через 1 год после терморадиотерапии у ранее не оперированных больных полная регрессия зафиксирована у 4 (30,7%), частичная также у 4 (30,7%) и стабилизация у 5 (38,4%) пациентов. Через 3 года полная регрессия установлена у 10 (76,9%), а частичная регрессия и стабилизация у 1 (7,6%) и 2 (15,3%) больных соответственно. Через 5 лет полная регрессия наблюдалась также у 10 (76,9%), частичная — у 1 (7,6%) и стабилизация — у 2 (15,3%) больных. Продолженный рост и рецидивы заболевания не зафиксированы ни у одного человека. Анализ результатов в этой группе установил, что показатели полной регрессии опухоли после терморадиотерапии увеличились от 1-го к 5-му году наблюдения с 30,7 до 76,9% за счет уменьшения показателей частичной регрессии с 30,7 до 7,6% и стабилизации с 38,4 до 15,3%. Оценивая динамику (табл. 4) агрессивного фиброматоза после терморадиотерапии у больных, ранее не получавших специфического лечения, можно отметить отсутствие признаков прогрессирования или рецидивов заболевания после терморадиотерапии за 5-летний период наблюдения.
В контрольной группе 10 больных получали лучевую терапию (табл. 5) в связи с рецидивами после ранее проведенного оперативного лечения. Через 1 год после окончания лучевого лечения полная регрессия отмечена только у 3 (30,0%), частичная у 2 (20,0%) и стабилизация у 2 (20,0%) пациентов. Продолженный рост опухоли установлен у 3 (30,0%) больных. Через 3 года частота полной регрессии не изменилась и составила 30,0%, частичной регрессии выросла до 30,0%, а продолженный рост зафиксирован уже у 4 (40,0%) больных. Через 5 лет показатели эффективности лучевого лечения не изменились. Анализ 5-летних результатов терморадиотера-
Регрессия опухоли после терморадиотерапии у больных, ранее не получавших специфического лечения
Эффективность лечения Сроки наблюдения
1 год 3 года 5 лет
Полная регрессия 4 30,7 10 76,9 10 76,9
Частичная регрессия 4 30,7 1 7,6 1 7,6
Стабилизация 5 38,4 2 15,3 2 15,3
Итого 13 100 13 100 13 100
Регрессия опухоли после проведенной лучевой терапии по поводу рецидива опухоли
Эффективность лечения Сроки наблюдения
1 год 3 года 5 лет
Полная регрессия 3 30,0 3 30,0 3 30,0
Частичная регрессия 2 20,0 3 30,0 3 30,0
Стабилизация 2 20,0 — — — —
Продолженный рост 3 30,0 4 40,0 4 40,0
Итого 10 100 10 100 10 100
пии и лучевой терапии у больных с рецидивами десмоидной опухоли установил достоверно более высокую частоту полной регрессии опухоли после терморадиотерапии: 66,6 и 30,0% соответственно ^ Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
S. I. Tkachev, M. D. Alyev, V. V. Glebovskaya, R. M. Karapetyan, A. Yu. Bokhyan, O. P. Trofimova
CONSERVATIVE TREATMENT OF PATIENTS WITH AGGRESSIVE FIBROMATOSIS
Institute of Clinical Oncology, N. N. Blokhin RCRC RAMS, Moscow
The paper presents outcomes of radiation and thermoradiation therapies of 83 patients with extraabdominal soft-tissue desmoid tumors. The patients received conservative treatment during 1987 to 2002. Changes in neoplastic disease following radiation versus thermoradiation therapies are compared in 67 patients followed up for at least 5 years after discontinuation of conservative treatment. Most patients presented with regression of desmoid tumors within 3 years after discontinuation of conservative treatment, though tumor regression time was longer in some cases. 5-year disease-free survival was greater in patients receiving thermoradiotherapy as compared to irradiation: 71.4 versus 27.7% (p
Читайте также:


