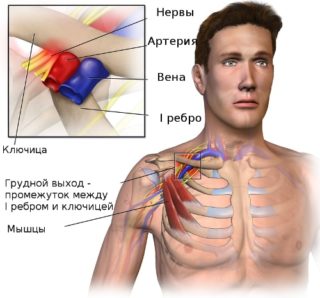
Жжение в области шеи и ключицы
- Точное количество костей до сих пор неизвестно. Считается, что их больше 200.
- С возрастом количество костей может уменьшиться из-за сращивания.
- Почти половина всех костей находится в ступнях и кистях.
- У детей до 3 лет отсутствуют коленные чашечки. Вместо них хрящ, который со временем окостеневает.
- Самые маленькие косточки – наковальня, молоточек, стремечко находятся в ухе.
- Если бы кости были из стали, то скелет человека весил бы 240 кг.
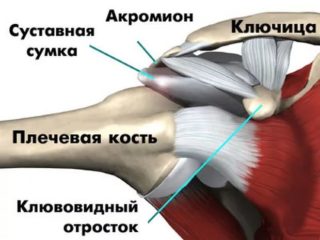
Повреждения ключицы составляют до 25% от общего числа переломов. Это самая ломающаяся кость в организме. Несмотря на хрупкость, именно она позволяет нам поднимать тяжести, делать сложные манипуляции руками. Поэтому если болит ключица слева около шеи, следует обратиться к врачу для выяснения причин. Доктор проведет обследование и поймет, что делать в каждом конкретном случае.

Как болит?
Острая, ноющая, переходящая в шею боль в предплечье говорит о различных патологиях. Причины – это заболевания внутренних органов, невралгии, артроз, легочные патологии, переломы. Такие серьезные, требующие неотложной помощи болезни, как инфаркт миокарда, могут проявляться болями слева, а болевой синдром справа может указывать на проблемы с желчным пузырем. Поэтому любое недомогание рядом с шеей требует внимания.
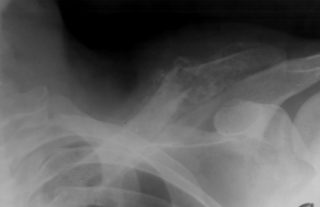
Перелом ключицы случается из-за ударов или падений чаще всего у спортсменов, у детей вследствие неосторожности. После травмы боль нестерпимая, жгучая, локализуется как в кости, так и в плечевом суставе. Смещение плеча, сглаживание подключичной ямки видны на глаз. От жгучей боли горят кости, мышцы, появляется слабость в конечности, ограничение подвижности. При переломе пострадавшему необходима срочная помощь.
Вывих. Больше всего подвержен вывихам и смещениям акромиальный конец, которым ключица крепится к плечевому суставу. Вывихи грудинного конца случаются в результате травм грудного отдела позвоночника. При вывихе бывает разрыв связок, появляются отеки, кровоизлияния, появляются сильные боли. Симптомы вывиха: онемение пальцев; выпячивание вывихнутого конца ключицы, которое можно увидеть по измененному контуру надплечья; отек; краснота; нарушение подвижности конечности. Боль между ключицами может быть вызвана вывихом грудино-ключичного сочленения.
Остеомиелит – инфекционное гнойное заболевание, вызывающее некротические процессы в кости. В тяжелых стадиях приводит к инвалидности. Часто возникает на почве сахарного диабета или болезней почек.
Саркома Юинга – злокачественное новообразование кости. Встречается чаще всего у детей от 10 до 15 лет. Это агрессивная опухоль, которая быстро метастазирует в соседние ткани. Во многих случаях саркоме Юинга предшествуют травмы кости. В начале болезни над местом расположения опухоли появляются отеки, расширяется венозная сеть. Кожа становится красной и горячей, повышается температура. Жгучая боль появляется при надавливании. На поздних стадиях опухоль видна невооруженным глазом.
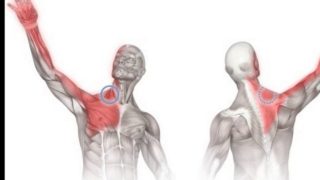
Плечелопаточный периартрит – это воспаление тканей плечевого сустава, которое возникает вследствие длительной однообразной работы, приводящей к микротравмам и нарушениям иннервации при остеохондрозе шейного отдела позвоночника. Нелеченный плечелопаточный периартрит может привести к потере подвижности сустава, а в запущенной стадии – к инвалидности. Эта патология развивается медленно и ей чаще подвержены люди старше 40 лет, а также по роду своей деятельности связанные с частой и монотонной нагрузкой на конечность. Для этого периартрита характерна долгая, ноющая, отдающая в шею боль, усиливающаяся ночью. При движении рукой могут появляться посторонние звуки – щелчки или скрип. Острая стадия выражена сильной болезненностью сустава, проявляющейся даже в покое. Лечение назначает врач и включает медикаментозную терапию, физиопроцедуры и лечебную гимнастику.
Остеоартроз плечевого сустава – серьезное заболевание, если не лечить которое, приводит к инвалидности. Причиной могут быть артрит или ревматизм, а также постоянные сильные нагрузки, такие как ношение тяжестей. Малоподвижный образ жизни, как фактор болезни, создает дефицит питательных веществ, хрящ сустава истончается и постепенно атрофируется. В ткани сустава появляются остеофиты, движение конечности сопровождается болью. Если не лечить, то болезнь переходит в тяжелую стадию, сустав деформируется, происходят необратимые изменения.
Артрит плечевого сустава – воспалительное заболевание инфекционного и неинфекционного характера. Инфекционный артрит вызывается возбудителями инфекционных болезней, таких как туберкулез, сифилис, гонорея. Неинфекционные воспаления сустава возникают на фоне подагры, ревматизма, вывихов. При артрите возникают боли в движении и в покое, теряется подвижность в суставе, появляется припухлость. Запущенный артрит может вызвать необходимость замены сустава.
Остеохондроз шейного отдела часто встречается у людей, выполняющих постоянную статичную работу. Больше всего от этой болезни страдают профессиональные спортсмены, особенно теннисисты, маляры, швеи, парикмахеры, скрипачи.
Туннельный синдром – еще одно заболевание, при котором возникают боли в ключице. Он поражает лучезапястный и локтевой суставы и вызывается ущемлением нервного волокна локтевого нерва. Если нерв травмируется или воспаляется в плечевом отделе, то это сопровождается болью в ключице. Это профессиональная болезнь, связанная со статической нагрузкой на руки, которой чаще страдают музыканты, программисты. Главные симптомы туннельного синдрома: онемение безымянного пальца и мизинца.
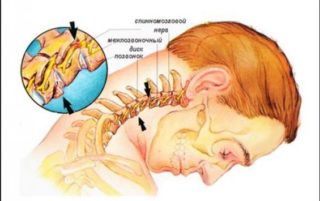
Сдавливание шейных корешков или корешковый синдром проявляется в результате длительных разрушительных процессов в позвоночнике. Остеохондроз, спинномозговая грыжа, врожденные дефекты, возрастные изменения, инфекции, гормональные нарушения – эти и другие факторы ведут к образованию протрузий, грыж, остеофитов, которые в свою очередь являются причиной сдавливания корешков. Позвоночник в шейном отделе довольно узкий и любые деформации вызывают дегенеративные процессы. Отеки, боль в области ключицы, жжение в шее — симптомы воспаления. При ущемленных нервных корешках мышцы шеи ослабевают, теряют тонус. Появляется слабость в суставах, онемение руки, пальцев, боль распространяется на плечо и лопатку. Сдавливание 3 и 4 нервных корешков вызывает ощущение комка в горле, онемения за ухом, боли в сердце, трудности при глотании.
Воспаление скелетных мышц или миозит – это заболевание, которое вызывает перенапряжение и уплотнение скелетных мышц. Самым распространенным является шейный миозит, он возникает на фоне малоподвижного образа жизни, при длительном нахождении в неудобной позе, а также как результат инфекций, переохлаждения, остеохондроза. Характерным симптомом шейного миозита является боль в левой ключице во время ходьбы.
Межреберная невралгия – это дегенеративные процессы в межреберных нервах, возникают в результате повреждений в опорно-двигательном аппарате. Пораженный нерв вызывает резкую боль, которая похожа на сердечную. Пациенты часто путают межреберную невралгию с симптомами сердечного приступа из-за схожих симптомов: учащенным сердцебиением и жгучей болью в сердце. На невралгию указывает ощущение боли в левой ключице при вдохе или выдохе.
Болезни легких, печени, желчного пузыря, сердца могут стать причиной, при которой возникают иррадиирующие боли.
Что делать, если болит?
Итак, если болит ключица слева от шеи, то причиной могут быть невралгия межреберного нерва или миозит. Если болит справа, то возможно причина в болезнях желчного пузыря и печени. Ощущения боли в области ключицы сильно разнятся в зависимости от заболевания, поэтому нельзя ставить диагнозы самостоятельно!
Лечение зависит от степени выраженности симптомов болезни и поставленного диагноза. Важно вовремя обратиться к неврологу или терапевту. Врач разработает индивидуальный план лечения, включающий медикаментозную терапию, лечебную гимнастику. Хорошо помогают методы мануальной терапии, массаж шеи.
Болевой синдром сигнализирует о серьезных проблемах со здоровьем, поэтому обязательно нужно выяснить, почему болит ключица.
Появление болей под левой или правой ключицей спереди может быть связано с некоторыми заболеваниями. Особенно опасны состояния, при которых симптом сохраняется надолго или появляется часто. Заподозрить патологию можно по сопутствующим признакам, наличие которых в 100% случаев дает понять, что с организмом что-то не так.
Патологические симптомы при болях в ключице
Если кость заболела после нагрузок, но другие признаки отсутствуют, это, скорее всего, не патологическая причина, симптом пройдет самостоятельно в течение нескольких часов. Если же боль появляется регулярно и сопровождается дополнительными ощущениями, пора посетить врача:
- наблюдается покалывание или жжение в области ключицы;
- кожа в зоне болей онемела;
- появилось покраснение или припухлость;
- ключица изменила положение, стала выпирать или, наоборот, кажется вдавленной.
Если в процесс вовлекаются глубокие элементы организма – нервы, – боль в ключице может быть переходящей в шею, спину, под лопатки и даже в уши. При патологических процессах в костных структурах в 99% случаев выявляется сразу несколько симптомов.
Распространенные причины болей
Заболеваний ключицы так же много, как и других патологий, способных влиять на целостность этого элемента. Они могут быть разрушительными, инфекционными и воспалительными.
Наиболее распространенная причина, по которой болит ключица слева или справа, а иногда с обеих сторон. Боль в этом случае будет усиливаться при движениях шеей и плечами, со временем появится в шее, руках, спине, лопатках. По мере развития болезни симптомы усиливаются, появляется хруст суставов и сильная утомляемость. Вызывают патологию низкая двигательная активность, травмы, неправильная осанка, лишний вес, сильные нагрузки на суставы и позвоночник, а также инфекции и сбои в обмене веществ.
Отдавать в ключицу может боль, вызванная патологиями плечевого сустава. Чаще всего при симптоме обнаруживают воспаление суставной сумки. Симптомы могут проявляться при таких заболеваниях:
- межпозвоночная грыжа – тянущая боль вдоль руки, потеря чувствительности, онемение;
- патологии манжетки – боль тянущая, преимущественно спереди;
- воспаления сухожилий – могут быть вызваны физическими нагрузками;
- ущемление нервов из-за травм – трудности с дыханием, ограничение движений и интенсивная боль.
Спровоцировать боль могут невриты и невралгии, при которых происходит воспаление, а на мышцы приходится сильная нагрузка. То же самое характерно для нарушения гормонального баланса. Среди симптомов невралгии: онемение мышц, слабость в конечностях.
Симптомы перелома сложно спутать с чем-то другим, ведь появляются они преимущественно после травм, о которых пациент помнит: удары, толчки, падения на выпрямленные руки или локти. Боль при переломах очень сильная, отечная, появляются синяки, кость может сменить привычное положение.
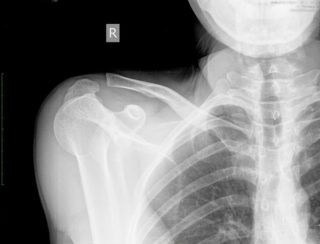
Грудинный конец ключицы, которым она крепится к клетке, может произойти из-за травм и падений, а также после ударов. Встречается патология редко и сопровождается такими симптомами:
- сильным отеком;
- выпячиванием ключицы или западанием;
- болью и покраснением.
Другой конец, акромиальный, имеет несколько связок, которыми крепится к лопаткам. Если они рвутся, пациент испытывает острую боль, возможность повернуть плечом резко ограничивается.
При артрите развивается воспаление, которое провоцирует острую боль в области ключицы. Это заболевание может развиться в любом возрасте, так как оно связано с инфекциями, травмами, аутоиммунными процессами. При артрозе происходит разрушение суставов. Боль очень сильная, ноющая, появляется хруст в плече или ключице.
Эту патологию провоцируют такие факторы, как стресс, частое ношение тяжестей, переохлаждения, старые ушибы и инфекции. Происходит сдавливание нервных корешков, что может привести к развитию грыжи или остеохондроза. Больной ощущает слабость мышц, жжение, покалывание и мурашки. Кожа может сменить окрас.
Миозиты – это заболевания, связанные с воспалением мышечных тканей рядом с ключицами. Боль при воспалении очень сильная, обездвиживающая. Диагностировать миозит сложно, так как его легко спутать с другой патологией. Спровоцировать миозит могут самые разные факторы – от хронических болезней до нарушений обмена веществ.
СТВ сопровождается смещением ключицы с правильной позиции. Это приводит к повреждению нервов и сосудов. Провоцируют патологию такие факторы:
- ожирение и слабые мышцы;
- постоянные подъемы и растяжения;
- врожденная нетрудоспособность;
- плохая осанка;
- частые травмы.
Синдром торакального выхода сопровождается слабостью в руке, болью в шее, плечах и ключице, появлением шишек под костной системой. Для терапии требуются физиотерапевтические методы.
Этот структурный элемент находится в области лопатки и ключицы, где они пересекаются. Появляется травма преимущественно после удара или падения. Вызывает сильную боль, отечность, повышенную чувствительность области, выступы и смещения кости. Избавиться от травмы можно оперативным путем или с помощью плечевой скобы для стабилизации.
Патология связана с мелкими переломами на конце ключицы, который соединяется с плечом. Если переломы постоянно случаются и не заживают, состояние пациента ухудшается, появляются сильнее отеки, дискомфорт, ограничения движения. Человеку сложно поднять руки выше головы. Для терапии применяют лекарственные средства, противоотечные препараты и физиотерапевтические методики. В тяжелых случаях может потребоваться операция и стероидные инъекции.
Воспалительная патология, связанная с поражением костей. Встречается очень редко, сопровождается такими симптомами:
- нагноение из-под кожи;
- повышение температуры;
- горячая пораженная зона;
- тошнота и лихорадка;
- сильная чувствительность кожи в зоне поражения;
- отечность.
Остеомиелит провоцируют бактерии, пневмония, сепсис, а также инфекции, попавшие в организм при пробивании сломанной ключицей кожи. Спровоцировать патологию могут и другие инфекции, расположенные рядом с ключицей. Терапия остеомиелита проводится в больнице после госпитализации больного. Для устранения болезни требуется прием антибиотиков, а также удаление гноя из области поражения. В течение нескольких недель или месяцев после выписки пациента ждет реабилитация и длительный прием таблеток.
Рак ключицы встречается крайне редко, но исключать его нельзя. В зону риска могут попасть пациенты, которых обнаружены опухоли в других органах. Нейробластома – разновидность рака, который поражает кости и лимфоузлы. Сопровождается высоким давлением, потливостью, лихорадкой, частым сердцебиением, диареей.
Спровоцировать боль могут болезни, никак не связанные с костью или суставами рядом с ключицей. Часто в эту зону отдают боли от поджелудочной железы, стенокардии, инфаркта и патологий печени, желчного пузыря. Симптом иногда никак не связан с патологиями:
- возрастные изменения, износ хрящей и суставов;
- недостаток питательных веществ;
- неправильное положение тела во время сна;
- длительный сон на одном боку.
Справиться с этими состояниями можно профилактическими мерами. В пожилом возрасте следует изменить рацион и добавить больше витаминов после консультации с врачом.
Среди причин, вызывающих боль в ключице, самые распространенные – травмы, воспаления суставов, костей и мягких тканей рядом с элементом. Однако для точной постановки диагноза необходимо полноценное инструментальное обследование в медицинском учреждении.
Диагностика болей в ключице
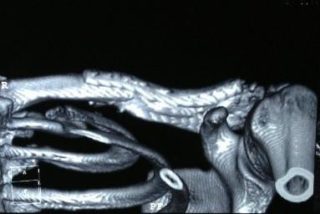
Чтобы понять, почему возникла болезненность, нужно обратиться к врачу-ортопеду. Он назначит подходящие анализы и диагностику, которая обычно состоит из следующих процедур:
- рентген плечевого сустава и ключицы – показывает состояние костей, помогает выявить травмы, остеомиелит и артриты;
- КТ и МРТ – тонный и информативный способ диагностики, показывающий состояние не только костей, но и структур рядом с ними;
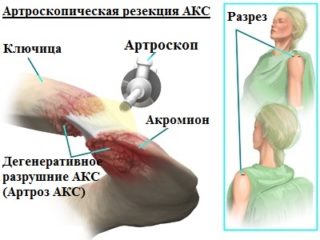
- артроскопия – устаревший эндоскопический метод, который используется очень редко, но дает точные результаты путем исследования внутренней части сустава;
- УЗИ – доступная процедура, которая показывает состояние суставной сумки.
Иногда пациентам требуется пункция суставной полости, используемая преимущественно при инфекционных поражениях. С помощью пункции удается установить тип возбудителя.
Не всегда болезненность становится следствием патологий сустава, мышц или кости. Если есть подозрения на заболевания органов, потребуется диагностика других специалистов, чаще всего – уролога.
Чем снять боль в ключице
Боли в области ключицы нельзя постоянно снимать лекарствами, мазями или другими методами. Сначала нужно выявить причину. В ходе терапии врач назначит обезболивающие препараты:
- анальгетики и НПВС;
- миорелаксанты для снятия тонуса мышц;
- спазмолитики для устранения спазмов;
- стероидные средства от острых болей и воспаления;
- хондропротекторы для защиты суставов.
Могут потребоваться и другие медикаменты, а также физиотерапевтические процедуры и ношение бандажа при травмах.
Существуют средства народной медицины, способные помочь человеку:
- Мазь из камфорного спирта. Берут 160 мл спирта, 250 мл медицинской желчи и 2 ст. л. острого перца. Настраивают 7 дней, наносят на ткань и прикладывают на несколько часов к больной зоне.
- Хвощевой порошок. Смешивают со сливочным маслом 1 к 1 и наносят на больную зону на 1 ночь, замотав пищевой пленкой.
Помогает снять боль гимнастика, но назначать ее должен доктор, чтобы упражнения не навредили самочувствию пациента.
Причин болей в ключицах много: инфекции, воспаления, болезни органов, суставов, мышц и даже костей. Все они требуют профессиональной диагностики и назначения лечения. Только после консультации специалиста можно получить рабочий план по устранению причины болей.
Боль и жжение по задней поверхности шеи встречается как у молодых, так и возрастных пациентов. Недомогание возникает по различным причинам: чрезмерная нагрузка или недостаток движения, когда работа связана с долгим сидением. Порой симптом появляется вследствие дегенеративных изменений в позвоночнике. Тяжёлые болезни шейного отдела позвоночника требуют немедленного обращения к врачу.
- Возможные причины
- Спазм мышц
- Переохлаждение
- Остеохондроз
- Опоясывающий лишай
- Сахарный диабет
- Межпозвоночная грыжа
- Иные причины
- Видео
- Методы диагностики
- Методы лечения
- Традиционные
- Народные
- Меры профилактики
Возможные причины
Сложное физиологическое строение шеи говорит о том, что болевые ощущения могут возникать из-за патологических изменений мышц, суставов, дисков, сосудов и так дальше. В большинстве ситуаций жжение шеи сзади появляется по причине остеохондроза.
Боль и жжение способны иррадиировать в верхнюю конечность, под лопатку, затруднены движения. Если горит шея сзади, причину определит точная диагностика.
Возможные предположения:
- мышечное спазмирование,
- долгое нахождение на сквозняке или холодном помещении,
- вирусная инфекция,
- остеохондрозные изменения в позвоночнике,
- грыжи или протрузии,
- гормональные нарушения.
Часто жжение шеи сзади является посттравматическим результатом. При резком силовом сгибании или разгибании шеи растягиваются мышечно-связочный аппарат, а при повреждении фасеточных суставов болевой синдром переходит в хроническую форму.
Мышечное спазмирование участка широко распространилось благодаря обилию нервов, сосудов, которые провоцируют болезненные ощущения. Нарушение кровоциркуляции влечет за собой сжатие крупных, мелких капилляров, нарушается передача нервного сигнала к мышцам шейной зоны.
Спазм происходит по следующим причинам:
- долгое нахождение в однообразной позе,
- резкие движения большой амплитуды,
- недостаток в крови такого элемента, как натрий для расслабления мышечной ткани,
- постоянные статические нагрузки,
- воспаление, жжение мышц.
Проявляются мышечные спазмы шеи довольно ярко: сильная боль и жгучее жжение шейного отдела позвоночника, невозможность повернуть голову в сторону, ограничение любых движений головой. Чтобы точно определить локализацию боли и дискомфорта требуется диагностика, осмотр у невролога и рентген.
Самые яркие симптомы – это шум в ушах, ухудшение памяти, иногда страдает зрение, нарушен процесс засыпания, головокружение, чувство давления на глазные яблоки.
Группу риска по шейному миозиту составляют люди, чья работа связана с длительным нахождением в однообразном сидячем положении. Сюда относятся водители, музыканты, машинистки, работники офисов, студенты, школьники.
Нередко люди этих профессий задают вопрос: почему горит шея сзади? Это значит, что человек долго пребывал на сквозняке, рядом с открытой форточкой, кондиционером. От сильной боли мышцы постоянно напряжены, движения в суставах ограничены. Такое обстоятельство человек может обнаружить утром после сна, когда он спал с открытым окном.
Для миозита шеи характерно повреждение мышечных волокон и нервных окончаний, жжение появляется после сильного натяжения шейных мышц, движения ограничиваются, мышцы не расслабляются даже во сне.
С возрастом позвоночник изнашивается, наступают дистрофические поражения дисков, которые разрушают позвонки, сочленения шейного участка. Высота дисков становится короче по причине недостатка жидкости.
Некоторые мелкие кровеносные сосуды, которые образовались при рождении, на протяжении жизни утрачивают способность доставлять мышцам шеи питательные вещества, воду и кислород.
Вследствие остеохондроза на шейные позвонки приходится большая нагрузка, чем раньше, сниженные обменные процессы вызывают дегенеративные изменения.
Причины:
- нерациональное питание,
- избыточный вес,
- искривление осанки,
- стресс,
- травмы,
- наследственность,
- врождённые дефекты.
Жгучая боль шеи и жжение сзади сочетается с болезненными ощущениями в воротниковой зоне, затылке, руках. Вследствие нарушений чувствительности наблюдается слабость верхних конечностей. Иногда снижается зрение, острота слуха, встречается онемение поверхности языка. Помимо прочего, человек испытывает общее недомогание, кружение головы, нарушение координации при движении.
Жжение в шее может наблюдаться по причине заражения вирусом простого герпеса. В начале заболевания человек ощущает покалывание, зуд, покраснение кожа сзади. По прошествии инкубационного периода на коже образуется гроздь мелких пузырчатых высыпаний. Внутри пузырьков находится жидкость.
Пузырьки вскрываются, покрываются корочкой, что свидетельствует о заживлении процесса, но это не значит, что человек полностью вылечился. Вирус остается в организме на всю жизнь.
Излечение от герпеса шеи осуществляется быстро, если соблюдается условие своевременной терапии при первых признаках жжения и покалывания. Если наблюдается частые рецидивы, доктор назначает противовирусные медикаменты. 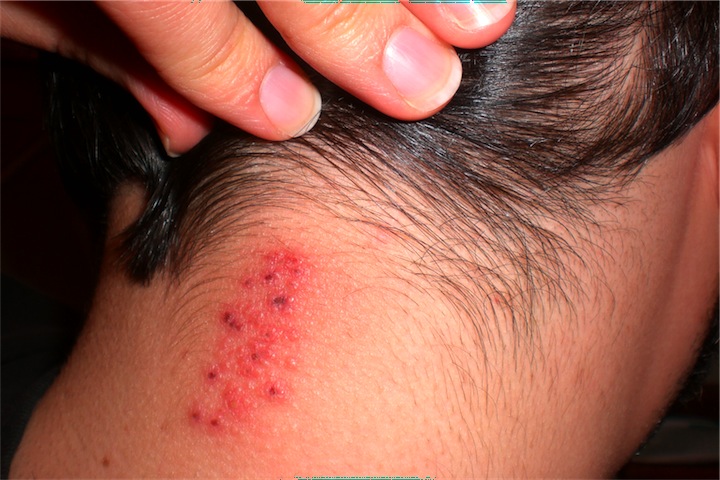
Болезнь связана с поражением эндокринных органов. Порой диабетики жалуются на проблему изнуряющего и длительного зуда кожных покровов. Чувство жжения шеи сзади связано с патологией сосудов.
Высокое содержание глюкозы способствует заполнению сахаром мельчайших капилляров. Такая ситуация нарушает работу почек, органов зрения, нервной и других систем.
- местная кожная реакция на шее,
- кандидоз кожи,
- нейродермит,
- экзема шеи.
Ощущение жжения кожи при диабете является характерным признаком совместно с чувством слабости, головной болью, жаждой, резким похудением или увеличением веса.
При грыже происходит выпячивание студенистого ядра диска за пределы фиброзного кольца, при этом кольцо может оставаться целым или же быть частично либо полностью разорванным.
Межпозвоночная грыжа часто является причиной жжения шейного отдела позвоночника. Это одна из самых опасных локализаций болезни, так как шейный участок позвоночника участвует в главных функциях организма: дыхание, работоспособность сердца, движение конечностей. Помимо этого, область соединяет шею и затылок, а именно головной и спинной мозг напрямую.
Причины горящей шеи сзади:
- эндокринный дисбаланс,
- шейное травмирование,
- низкое употребление воды,
- вредные привычки, в частности курение,
- сидячая или стоячая работа,
- болезни позвоночника.
В начале болезни при повороте головы в шее может хрустеть, особенно если это делать резко. С течением времени возникает болезненность, жжение и другие симптомы, которые зависят от локализации поражения. Возможна потливость головы, нарушение сна, лицевой паралич, болезни уха-горла-носа, одышка, кашель, боль в плече. 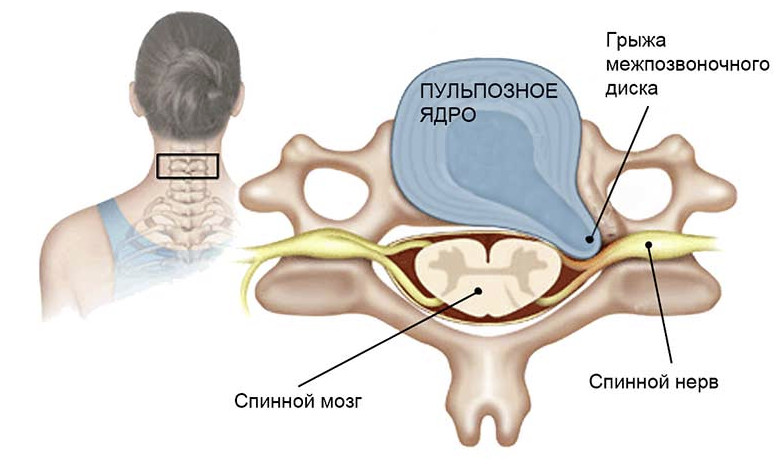
Жжение и зуд в шее справа ближе к задней поверхности развивается по причине фибромиалгии. При этом недуге высокая чувствительность сухожилий, мышц, связочной ткани особенно проявляется при повороте головы сторону либо ее наклоне вперёд-назад. Вызывает недуг простудные инфекции, неудобная подушка, спортивные занятия с тренировками на износ.
Помимо прочего, жжение в шее и болезненность способны появиться по таким причинам:
- сужение спинномозгового канала,
- артрит позвоночных шейных сочленений,
- растяжение мышц,
- воспаление гортани,
- гипертоническая болезнь,
- плексит,
- периартрит плеч и лопаток,
- вегетососудистая дистония,
- образование костных наростов.
Жжение шеи спереди порой появляется по причине тиреоидита, тонзиллита, воспаления трахеи, а также из-за шейной кисты, спондилеза, спондилоартроза. Жжение и болезненность шеи способны развиваться на фоне снижения иммунитета или онкологии любой локализации. При появлении подобных признаков следует обратиться в поликлинику и пройти тщательное обследование.
Видео
О чем рассказывает ваша шея
Методы диагностики
При обследовании больных важную роль имеет сопоставление жалоб и данных анамнеза. Требуется исключить серьезные патологии. Для этого проводится:
- рентгенограмма шейного отдела в положении разгибания и сгибания,
- компьютерная томография,
- магнитно-резонансная терапия,
- миелография.
Иногда используют вспомогательные методы функциональной диагностики, к которым относятся электронейрография и методика исследования потенциалов. Если есть подозрение на наличие соматических болезней, проводят тщательное клиническое обследование.
Методы лечения
Для того, чтобы избавиться от жжения в шейном отделе позвоночника, проводится незамедлительное лечение. Больному назначают медикаменты наружного и внутреннего использования, хорошо помогают способы народной медицины.
Первая помощь оказывается без промедлений, чтобы не усугубить течение болезни и не провоцировать развитие осложнений.
При отсутствии серьезного заболевания в целом прогноз благоприятный. В большинстве ситуаций больной полностью выздоравливает и восстанавливается, жжение в области шеи сзади проходит.
Лечебные мероприятия направляются на уменьшение симптоматики и предупреждение дальнейших рецидивов.
Пациенту назначают:
- иммобилизацию шейного отдела,
- внутренние средства лечения: Баралгин, Спазмалгон, Бруфен, Индометацин,
- гели и мази для наружного применения: Кеторол, Диклофенак, Вольтарен, Никофлекс, Финалгон, Апизатрон.
В последующем пациенту назначают физиотерапевтические процедуры, лечебные упражнения с инструктором, массаж. Иногда рекомендуют обратиться к мануальному терапевту, в сложных случаях показано оперативное вмешательство.
Среди альтернативных методик при данной проблеме хорошо помогают согревающие либо охлаждающие компрессы, травяной успокоительный чай с валерианой, мелиссой, пустырником, ромашкой, чабрецом. Прогрессирование болезни они не предотвратят, но нежелательную симптоматику и чувство жгучей боли шеи помогут устранить. 
Меры профилактики
Неприятные ощущения и болезненность легко предотвратить. Профилактика заболеваний шеи включает физическую активность, технику расслабления мышц, избавление от вредных привычек.
Полезно вырабатывать правильные привычки:
- следить за осанкой, держать спину ровно,
- при сидячей работе делать разминку, дать мышцам шеи отдохнуть,
- переносить тяжести равномерно в обеих руках, вместо сумки использовать рюкзак,
- приобрести удобный ортопедический матрас и подушку,
- принимать меры при увеличении веса тела,
- отказаться от курения, алкоголя.
Регулярные процедуры массажа помогут снять излишнее напряжение шейных мышц, устранить нарушение кровообращения, не дать проблеме перерасти в серьезный недуг.
Для профилактики достаточно проводить 3-4 массажных сеанса за год.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter. Мы обязательно её исправим, а Вам будет + к карме
Читайте также:


