Крылья подвздошной кости сколиоз
официальный сайт профессора Михаила Леонтьевича Курганова
Серьёзно, потому что:
Сколиоз – называют “загадкой для врачей”.
Новейшие исследования причин возникновения сколиоза указывают в первую очередь на наследственные причины нарушения роста костной, соединительной и мышечной ткани, а так же расстройства центральной нервной системы, спонтанную генетическую мутацию. Более-менее “объяснимыми” факторами сколиозасчитают рахит, церебральный паралич, врожденные дефекты костей, ноги разной длины, наследственные заболевания.
Это заболевание весьма распространено. Сколиозом страдает до 40,9% всего населения. Нуждается в лечении около 10%. Жители села болеют реже (6,6%), чем городские (12,7%). Девочки болеют чаще мальчиков, и это отношение составляет от 3:1 до 6:1
Сколиоз может быть причиной сутулости, деформации грудной клетки, вызывая косметический дефект тела. Искривление позвоночника становится заметным окружающим, что вызывает сильный психологический дискомфорт у человека, кроме того значительно ограничивает двигательную активность страдающего сколиозом. Учитывая наследственный фактор, всем женщинам детородного возраста ещё до наступления беременности необходимо обязательно обратиться к врачу и выяснить: есть ли у будущей мамы сколиоз. От этого зависит здоровье будущего ребенка.
Причины (этиология) возникновения сколиотической болезни до сих пор остаются не раскрытыми, но существует множество теорий возникновения этого заболевания.
В научном мире представлены следующие теории уважаемых авторов:
- Асимметрия нагрузки на позвоночник приводит к деформации тел позвонков.
Мовшович, Риссер, Фергюссон:
- Первичное нарушение роста позвонков
- Первичная асимметрия дисков приводит к вторичной асимметрии тел;
Вреден, Фрумина, Куслик:
- Дисбаланс мышц спины – естественного мышечного корсета. Они считают, что сколиотическая деформация результат не симметричной работы мышц спины. Так, на выпуклой стороне искривления позвоночника активность мышц повышена, что направлено на сохранение равновесия при искривлении, как своеобразная защитная реакция. При этом у больных выявляется асимметрия в деятельности спинальных центров.
К этим теориям я могу добавить, что:
Мой взгляд на проблему
По сути, сколиоз подстерегает человека с рождения.
Закономерной является его “хронологическая” классификация:
- младенческий – инфантильный (scoliosis infantilis), возраст детей до 3-х лет
- детский – ювенильный (juvenilis) – от 3-х до 10 лет
- юношеский, или подростковый (adolescentis) – от 10 лет до окончания роста скелета; (состояние сколиотичного позвоночника особенно может ухудшиться в период полового созревания)
- сколиоз у взрослых диагностируют после окончания костного роста (от 18-24 лет и далее)
- старческий сколиоз при прогрессировании дегенеративных процессов в тканях скелета и развитии остеопороза.
Чем опасен сколиоз?
На ранних стадиях проявления сколиоза практически незаметны и никак не дают о себе знать – человека не беспокоят никакие боли и он может считать себя абсолютно здоровым. Однако если вовремя не выявить сколиоз, то в опасные периоды первого и второго активного роста ребёнка он начнет быстро прогрессировать в другие стадии сколиотической болезни. А вот когда “проявит” себя в виде болей, недомогания, косметических дефектов тела – лечить сколиоз будет намного сложнее, чем на первых этапах.
На развитие сколиоза указывают следующие признаки:
Если Вы наблюдаете хотя бы одно из вышеназванных проявлений у Вас или Вашего ребёнка – незамедлительно обращайтесь за консультацией и лечебной помощью. Весьма вероятно, что уже есть начальные проявления сколиоза или склонность к развитию сколиоза – а значит тянуть с обращением за медицинской помощью нельзя.
Клинические проявления сколиоза.
Клинические симптомы сколиоза состоят из двух групп:
1. Характеризующих искривление позвоночника
2. Характеризующие вторичные изменения функции органов и систем.
Клинические проявления сколиоза зависят от уровня, где позвоночник искривлен. Меньше всего косметический дефект проявляется при 1-2 ст. сколиоза и локализации первичной дуги искривления в поясничном отделе. Тяжелее всего выглядит деформация тела у ребенка при локализации болезни в грудном отделе позвоночника.
Осмотр ребенка и диагностика сколиоза.
При сколиозе, особенно при грудной локализации любой степени тяжести, выявляется асимметрия надплечий, треугольников талии (свободное пространство между линией талии и свободно свисающей рукой), сосков молочных желез, пупка, крыльев подвздошных костей. При локализации искривления в поясничном отделе возможно не истинное, а вторичное укорочение одной ноги за счет асимметричного напряжения мышц поясничной области и как результат – косой или косо-скрученный таз.
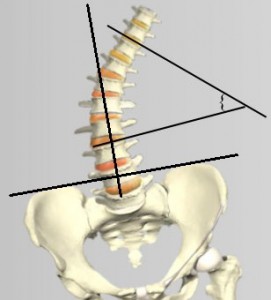
Должен заметить, что есть большое разногласие среди ортопедов в отношении что первично? Сколиоз? Или косой таз? Моя практика показала, что в 75-80% случаев перекос таза – первичный процесс. Это может произойти из-за абсолютного или относительного укорочения одной ноги. Причиной этому может быть перенесенная дисплазия тазобедренного сустава в раннем детстве или генетические факторы замедления роста бедренной кости в активные периоды роста ребёнка.
При осмотре ребенка со стороны спины , необходимо обратить внимание на расположение остистых отростков позвонков. В норме, если установить отвес от остистого отростка седьмого шейного позвонка, то нить отвеса точно повторит ход остистых отростков. У больных со сколиотической деформацией четко выявляется искривление. А. И. Казьмин считает, что если отвес при этом идет в межягодичную складку, то он азывается уравновешенным сколиозом. У больных с таким положением отвеса мало вероятности прогрессирования болезни . Если же отвес отклоняется от межягодичной складки (торс отклонен в сторону выпуклости первичной дуги), то такой сколиоз называется неуравновешенным и это может служить признаком возможного прогрессирования сколиоза.
Необходимо обратить особое внимание на положение лопаток. При сколиозе выявляется их асимметрия, состоящая из трех компонентов:
1. Нижние углы лопаток стоят не на одной линии по отношению к линии горизонта;
2. Лопатки находятся на разном удалении от линии остистых отростков.
3.Лопатка на одной стороне прилежит к грудной клетке, а на другой – отстоит от нее (развернутая, выстоящая).
Признаки сколиоза I степени тяжести:
- Опущенное положение головы.
- Сведенные плечи.
- Сутуловатость.
- Надплечье на стороне искривления выше другого.
- Асимметрия талии.
- Намечается поворот позвонков вокруг вертикальной оси.
Признаки сколиоза II степени тяжести:
- Торсия (поворот позвонков вокруг вертикальной оси).
- Асимметрия контуров шеи и треугольника талии.
- Таз на стороне искривления опущен.
- На стороне искривления в поясничном отделе имеется мышечный валик, а в грудном — выпячивание.
- Кривизна наблюдается в любом положении тела. Рентгенограмма фиксирует угол искривления 10-20 градусов.
Признаки сколиоза III степени тяжести:
- Сильно выраженная торсия.
- Наличие всех признаков сколиоза II степени.
- Хорошо очерченный реберный горб.
- Западание ребра.
- Мышечные контрактуры.
- Ослабление мышц живота.
- Выпирание передних реберных дуг.
- Мышцы западают, дуга ребра сближается с подвздошной костью на стороне вогнутости.
- Рентгенограмма демонстрирует угол искривления 20-30 градусов.
Признаки сколиоза IV степени тяжести:
- Отличается сильной деформацией позвоночника.
- Мышцы в области искривления значительно растянуты.
- Отмечается западание ребер в области вогнутости грудного сколиоза, наличие реберного горба.
- Рентгенограмма показывает угол искривления 30 и более градусов.
Ренгенологическое исследование сколиоза является основным методом 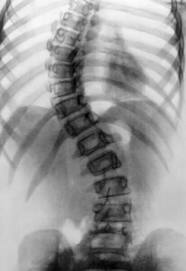
дополнительного исследования. Снимки делаются в переднезадней проекции лёжа и стоя. Целью исследования является установить этиологию, локализацию, степень искривления позвоночника и ротацию позвонков, признаки возможного прогрессирования.
Рентгенологическими признаками врожденного сколиоза являются синостоз (сращение) тел позвонков или поперечных отростков, ребер, появление добавочных клиновидных полупозвонков, другая врожденная патология позвоночника, грудной клетки, ребер.
Измерение дуги сколиотической деформации возможно несколькими способами.
Метод Фергюссона – Риссера – наиболее часто применяющийся.
Заключается в том, что для измерения берут 3 позвонка: на вершине искривления и 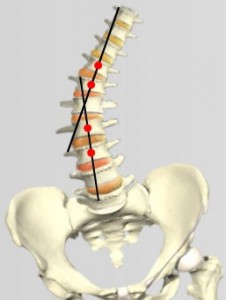
два нейтральных (первые позвонки от дуги искривления, не участвующие в её формировании). В этих трех позвонках находят геометрический центр точек, проводя биссектрисы углов тел позвонков. Затем эти центры точек соединяют между собой последовательно двумя ровными линиями: центр точек верхнего нейтрального с верхушечным, а затем центр точек верхушечного с центром нижнего нейтрального. При этом образуется разностный угол, который и характеризует величину дуги искривления :
- I степень сколиоза – дуга до 10°;
- II степень сколиоза – дуга до 25°;
- III степень сколиоза – дуга до 40°;
- IV степень сколиоза – дуга более 40°.
По рентгенограмме можно определить и некоторые признаки возможного прогрессирования сколиоза.
1. Чем меньше возраст ребенка, тем больше вероятности прогрессирования сколиоза. У лиц, окончивших свой рост, прогрессирует остеохондроз.
3. Симптом Риссера. Если ядра окостенения гребня крыла подвздошной кости слились с крылом подвздошной кости, то у такого больного больше вероятности, что сколиоз прогрессировать не будет.
На рентгенограмме таза видны ростковые зоны крыльев подвздошных костей. Эти точки окостенения закрываются у человека последними. На снимке они выглядят, как легкое облачко, парящее над гребнями подвздошных костей. Если это “облачко” исчезло – приросло к кости, – значит, рост окончен. Так происходит у мальчиков лет в 16-18, а у девочек немного раньше – до 16 лет.
4. Симптом Кона заключается в том, что если на вогнутой стороне искривления выявляется не сужение, а расширение пространства в области меж позвонкового диска, то сколиоз будет прогрессировать.
5. Индекс стабильности . Этот показатель рассчитывается следующим образом:
180 градусов – разностный угол в положении стоя
180 градусов- разностный угол в положении лёжа
Чем дальше от 1,0 индекс стабильности, тем больше вероятности прогрессирования сколиоза. Если индекс стабильности равен 1,0, то сколиоз стабилен; если он равен 0,0 – то, при отсутствии признаков торсии позвонков, это сколиотическая осанка.
Прогрессирующим считается сколиоз, при котором величина дуги увеличивается на 5 и более градусов в год; прогрессирующих сколиозов 10% от всего числа сколиозов, которые имеют дугу искривления более 10 градусов.
При подозрении на сколиоз, обращайтесь к специалисту!
Крайне важно периодически наблюдаться у врача, чтобы проверять состояние позвоночника с малых лет. Сколиоз – опасная и коварная болезнь, которая, к сожалению, встречается все чаще у молодых и здоровых людей, ведущих сидячий образ жизни у компьютеров или имеющих нарушение осанки. Страдают сколиозом и маленькие дети, которые в силу возраста ещё не уделяют внимание здоровью и зачастую не могут определить наличие у себя искривлений позвоночника. Много в этом случае зависит от родителей, которым рекомендуется уделять самое пристальное внимание состоянию позвоночника своих детей, чтобы не пропустить развитие такой болезни, как сколиоз. Раннее обнаружение нарушений осанки позволит избежать висцеральных нарушений (от лат. viscera — внутренностный, относящийся к внутренним органам), которые могут привести в дальнейшем к развитию хронической патологии внутренних органов.
Если своевременно не установить присутствие этого заболевания и не проводить его лечение, искривление позвоночника будет усугубляться, перерастая из С-образного в S-образный сколиоз. Стремясь компенсировать нарушения, позвоночник будет приспосабливаться к смещению центра тяжести и искривляться в другую сторону ниже места первоначальной дуги сколиоза. Таким образом, позвоночник постепенно изменит форму и станет похожим на букву S, у которой может быть две или три дуги искривления. Лечить такой сколиоз во много раз труднее, чем менее тяжелый – С – образный сколиоз. При тяжелой прогрессирующей идиопатической форме сколиоза может понадобиться хирургическое лечение. Запомните, пожалуйста: операция на позвоночнике всегда высоко травматична, что бы Вам не говорили. Ее прогноз не точен, результат не гарантирован, а реабилитационный период длится долго и стоит дорого.
Лечение сколиоза
Целями лечения является:
- выведение функционального сколиоза в ровную спину,
- торможение или прекращение прогрессирования сколиоза при начавшихся анатомических деформациях,
- уменьшение деформации в косметическом плане,
- улучшение статики и устранение статико-динамических нарушений,
- регуляция обменных и гормональных нарушений.
Метод лечения зависит от причины сколиоза. Сколиоз, вызванный определенными причинами (функциональный сколиоз) обычно уменьшается, когда убираются такие причины, как спазмы мышц или разница в длине ног.
В комплекс лечебных мероприятий при сколиозе входят:
- мягкая мануальная терапия,
- вертебральный и трофический массаж
- микрофармакопунктура, как метод стимуляции позвоночника,
- методика нейростимуляции и миостимуляции зон наибольшего искривления,
- иглоукалывание и рефлексотерапия,
- методика специальных подбираемых динамических и статических упражнений.
Вертебральный массаж преследует целью растянуть напряженные фасции спины, расслабить или тонизировать определённые группы мышц, вызвать питающий (трофический) эффект, простимулировать рефлексогенные зоны вдоль позвоночника.
Микрофармакопунктура с помощью подобранных гомеопатических средств может преследовать разные цели. В одном отделе позвоночника это улучшение двигательной функции, в другом рефлекторная и гомеопатическая стимуляция питания и восстановления структуры диска, связочного аппарата, соединительной ткани вцелом.
Нейростимуляция улучшает проведение импульса в нервном волокне , благодаря чему улучшается конечная сократительная способность мышечной ткани, проходят болевые синдромы и улучшается функция внутренних органов.
Иглоукалывание и рефлексотерапия имеет выраженное действие при кривизне 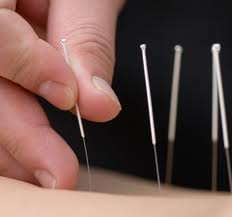
основной дуги сколиоза менее 35 градусов. Искривление большего угла не поддаётся лечению с использованием методов рефлексотерапии. Однако может эффективно снимать болевой синдром при его наличии.
Методика подбираемых динамических и статических упражнений неотъемлемая часть комплекса лечебных мероприятий при сколиозе. Благодаря упражнениям мышечные группы, участвующие в процессах формирования статического и динамического стереотипов приводятся к общему знаменателю. Одни – наружные
(динамические, поперечнополосатые волокна) – приводятся к симметрии и тонизируются. Другие (статические, гладкомышечные волокна) – приводятся к симметрии и снижают избыточный тонус (напряжение).
Однако должен Вас предостеречь от чрезмерных надежд на изолированное лечение физическими упражнениями. Лечебной физкультуры недостаточно для лечения сколиоза. Только комплексный и всесторонний подход к лечению сколиоза и выполнение всех предписанных врачом процедур и назначений – может привести к желаемым результатам.
Рекомендации.
Виды оперативных вмешательств.
1. Операции, ограничивающие асимметричный рост тел позвонков. К ним относится эпифизиодез тел позвонков (резекция части межпозвонкового диска и эпифизарных пластинок на выпуклой стороне искривления).
2. Операции, стабилизирующие искривление позвоночника: спондилодез с применением костных трансплантатов.
3. Оперативные методы коррекции и стабилизации сколиоза (операции Харинктона, Груцца, Казмина и др.)
4. Косметические операции (резекции реберного горба по Куслику или Чаклину).

Крестцово-подвздошный сустав является важней анатомической частью опорно-двигательного аппарата человеческого тела. С его помощью происходит крепление тазовых подвздошных костей к позвоночному столбу. В нижней латеральной части подвздошной кости располагается вертлужная впадина, которая является структурной частью тазобедренного сустава. С его помощью к тазу и позвоночнику происходит крепление нижних конечностей.
Теперь понятно, что боль в крестцово-подвздошном суставе может быть спровоцирована как патологиями пояснично-крестцового отдела позвоночника, так и тазобедренного сустава. Довольно часто у беременных крестцово-подвздошный сустав болит на фоне развития симфизита или расхождения тазовых костей на фоне гормональной перестройки и размягчения хрящевой ткани.
Любое заболевание, которое затрагивает крестцово-подвздошный сустав, может потенциально привести к инвалидности и утрате способности самостоятельно передвигаться в пространстве. На это сочленение костей ложится серьезная физическая и амортизационная нагрузка. Оно часто подвергается разрушению в довольно молодом возрасте.
Если у вас крестцово-подвздошный сустав болит и симптомы заболевания еще не сильно выражены, поторопитесь обратиться за медицинской помощью. Дело в том, что ответить на вопрос о том, почему болит крестцово-подвздошный сустав, сможет только опытный врач после проведения диагностических обследований. Необходимо сделать как минимум несколько рентгенографических снимков для того, чтобы определить состояние крестцово-подвздошного сустава и исключить патологии тазобедренного сочленения костей, копчика, крестца и поясничного отдела позвоночника. Также может потребоваться консультация уролога, гинеколога, терапевта для исключения патологий внутренних органов. Иногда при дегенерации мышц тазового дня разрушение крестцово-подвздошного сустава провоцируется опущением внутренних органов. Также заболевания могут быть спровоцированы растущими опухолями, инфекционными воспалительными процессами и т.д.
В статье можно ознакомиться с анатомией этого сустава и местом его расположения. Также рассказано про возможные заболевания и способы их лечения. Если у вас присутствуют клинические симптомы разрушения крестцово-подвздошного сустава, то рекомендуем как можно быстрее посетить врача вертебролога или ортопеда. Эти специалисты смогут поставить точный диагноз и разработать эффективный план лечения. Не рекомендуем заниматься самостоятельно диагностикой и лечением. Без специальных обследований отличить дегенеративные дистрофические изменения в крестцово-подвздошном суставе от остеохондроза пояснично-крестцового отдела позвоночника вы не сможете. А методы лечения у этих патологий могут различаться.
Анатомия крестцово-подвздошного сустава
Сначала ответим на вопрос о том, где находится крестцово-подвздошный сустав в опорно-двигательном аппарате человека. Из названия этого сочленения костей становится понятно, что в суставную капсулу входят поверхности крестца и подвздошной кости. Соответственно располагается этот сустав между латеральными поверхностями крестца и подвздошными костями тазового кольца.
Крепление подвздошных костей происходит с помощью амфиартроза или тугого сочленения. Сустав парный симметричный – располагается с обоих сторон крестцовой кости.
Анатомия крестцово-подвздошного сустава:
- в него входят ушковидные поверхности подвздошных костей и плоские латеральные стороны крестца;
- все суставные поверхности покрыты волокнистым плотным хрящом, защищающим их от растрескивания, истирания и разрушения;
- суставная капсула плотная, практически не растяжимая, внутри неё находится ограниченное количество синовиальной жидкости;
- поддержку оказывают межкостные крестцово-подвздошные связки;
- стабильность сустава обеспечивается мышечным аппаратом;
- за его кровоснабжение отвечают ответвления поясничных и подвздошно-поясничных артерий и одноименных вен;
- иннервация тканей осуществляется за счет ответвлений, исходящих из пояснично-крестцового нервного сплетения.
Анатомически крестцов-подвздошный сустав относится к самым прочным сочленениям костей в организме человека. Отвечает за крепление тазового кольца и нижних конечностей, оказывает помощь в равномерном распределении амортизационной нагрузки, возникающей во время ходьбы, бега и прыжков человека.
Артроз – дегенеративные дистрофические изменения
Артроз крестцово-подвздошных суставов – это заболевание, которым страдают люди в возрасте старше 40-ка лет. Исключение составляют женщины, перенесшие неудачную или осложненную симфизитом беременность. У них заболевания крестцово-подвздошных суставов могут начать развиваться примерно в возрасте 25 – 30 лет. Обычно в течение нескольких лет заболевание протекает без выраженной симптоматики.
Клиническая картина дистрофических изменений крестцово-подвздошных суставов развивается впервые после тяжелой физической нагрузки. Напрмиер, после уборки урожая картофель на даче начинает резко болеть нижняя часть спины. Появляется выраженная мышечная слабость в ногах. При осуществлении движений боль усиливается и появляется хруст.
Дегенеративные изменения крестцово-подвздошных суставов затрагивают в основном хрящевую ткань, которой покрыты суставные поверхности хряща и подвздошных костей. На фоне снижения кровотока и лимфотока начинается обезвоживание гиалиновых хрящей. Они утрачивают свою эластичность и начинают постепенно разрушаться. По мере того, как хрящевая защитная ткань оголяет костные поверхности, они начинают травмироваться друг об друга при движениях.
При отсутствии современного лечения пациента ожидает полное сращение между собой подвздошных и крестцовой костей. Это приведет к жёсткой контрактуре, нарушающей процесс передачи амортизационного импульса от нижних конечностей на межпозвоночные диски поясничного отдела позвоночника. Поэтому они быстро разрушаются и формируется грыжа.
Сакроилеит – воспаление крестцово-подвздошного сустава
Воспаление крестцово-подвздошного сустава может быть инфекционным или асептическим. Проникновение патогенной микрофлоры может произойти следующим путем:
- при распространении из расположенных в брюшной полости или малом тазе очагов инфицирования (у женщин это может быть аднексит, у мужчин – простатит, у представителей обоих полов – цистит, пиелонефрит, колит, дизентерия, сальмонеллез и т.д.);
- распространение с током кров и лимфы – инфекция может быть занесена даже из кариозной полости зуба, воспаленного подчелюстного лимфатического узла, среднего уха и т.д.;
- образовании раневой поверхности в области подвздошно-крестцового сустава (ссадина, проникающее огнестрельное или ножевое ранение, разрыв, открытый тип перелома и т.д.);
- послеоперационное осложнение в случае нарушения правил асептики и антисептики при проведении хирургического вмешательства на пояснично-крестцовом отделе позвоночника;
- проведение пункции или спинальной анестезии с нарушением правил асептики и антисептики.
Сакроилеит крестцово-подвздошного сустава развивается остро. Симптомы воспаления подвздошно-крестцовый сустава:
- острая боль сбоку от крестца;
- повышение температуры тела и общая слабость, снижение работоспособности;
- покраснение кожных покровов в области поражения;
- болезненная пальпация и ощущение флюктуации при надавливании на область пораженного сустава;
- слабость в ноге на стороне поражения.
Все симптомы могут самостоятельно пройти в течение 7-10 дней. Особенно если это асептическая не гнойная форма артрита. Но это не означает полного выздоровления. Вероятнее всего сакроилеит перешел в фазу хронического рецидивирующего течения. Заболевание будет медленно прогрессировать и приведет к разрушению хрящевого защитного слоя. Затем начнет развиваться деформирующий остеоартроз крестцово-подвздошного сустава. Поэтому очень важно при развитии воспаления обращаться за медицинской помощью. Таким образом можно избежать серьезных проблем со здоровьем в будущем.
Симптомы дисфункции крестцово-подвздошного сустава
Дисфункция крестцово-подвздошного сустава возникает как по причине дегенеративных дистрофических изменений, так и в результате травматического воздействия. В процессе проведения дифференциальной диагностики врач также должен исключить вероятность некротического распада тканей и опухолевые процессы, в том числе метастазирование онкологических новообразований, расположенных в других отделах человеческого тела.
Клинические симптомы дисфункции крестцово-подвздошного сустава:
При осмотре видно, что на стороне пораженного сустава напряжены мышцы. При длительном течении заболевания возможно сколиотическое искривление позвоночного столба в поясничном отделе с компенсаторной целью.
Для подтверждения диагноза необходимо сделать рентгенографический снимок пояснично-крестцового отдела позвоночника и пораженного крестцово-подвздошного сустава. При затруднении с постановкой точного диагноза врач может порекомендовать провести МРТ обследование.
Как лечить крестцово-подвздошный сустав
Если крестцово-подвздошный сустав болит, то перед тем, как лечить его, нужно сначала поставить точный диагноз. Нужно определить состояние костной и хрящевой ткани, исключить вероятность гнойного расплавления. Если есть подозрение на инфекционный воспалительный процесс, то для лечения назначается курс антибиотиков широкого спектра действия. Не лишним будет сделать пункцию суставной полости и по результатам бактериологического исследования полученной синовиальной жидкости уже производить подбор антибактериального препарата.
С целью обезболивания можно кратковременно использовать нестероидные противовоспалительные препараты и миорелаксанты. Но они дают очень слабый эффект при подобном заболевании. Чаще всего для обезболивания артроза крестцово-подвздошного сустава официальная медицина предлагает внутрисуставное введение кортикостероидов и анестетиков. Такой блокады хватает примерно на месяц. Затем нужно повторять внутрисуставную инъекцию.
Применение хондропротекторов при данном заболевании даже при внутрисуставном введении в большинстве случаев совершенно бесполезно. Не стоит тратить свои деньги и на покупку витаминных, сосудорасширяющих препаратов. Они практически не проникают в данный сустав и не оказывают абсолютно никакого лечебного эффекта.
Возможно альтернативное лечение крестцово-подвздошного сустава с помощью методов мануальной терапии. Напрмиер, акупунктура (воздействие на биологически активные точки на теле человека) позволяет быстро и безопасно купировать болевой синдром и запустить процесс регенерации тканей за счет использования скрытых резервов организма. А лечебная гимнастики и кинезиотерапия запускают процесс восстановления физиологического строения крестцово-подвздошного сустава. Также можно использовать массаж, остеопатию, электромиостимуляцию, физиопроцедуры, лазерное воздействие и многое другое.
Перед тем, как лечить крестцово-подвздошный сустав, изучайте альтернативные возможности. В официальной медицине на сегодняшний день отсутствуют фармаколочгеиские средства, которые могли бы вернуть здоровье при артрозе крестцово-подвздошного сустава.
Имеются противопоказания, необходима консультация специалиста.
Читайте также:










