Высота каблуков после операции на позвоночнике
Привет всем позвоночным и сочувствующим!
Поскольку у меня все-таки осталось больше 600 подписчиков, считаю себя обязанным рассказать, что изменилось за прошедшие почти два года, какие болевые ощущения были/остались.
Ну, первое время было больно. Любое резкое движение или неожиданное вставание в кровати без предварительного переворота набок вызывало сразу же или ощущение боли или чувство скованности. В обыденной жизни первый год больная спина тоже ощущалась, то есть поднимаешь, например груз, килограмм так в 20 и появляется устойчивое ощущение, что сейчас что-то в спине сломается. Возможно это нечто психологическое, не знаю.
Судороги в ноге
Непонятная хрень происходит до сих пор с ногой - если вытянуть вперед носок ноги как-то по хитрому напрячь икроножную мышцу, то ногу сводит просто адская судорога, прервать которую можно только если наступить носком ноги на пол и с усилием поставить на пол всю стопу. Говорят, можно потянуть носок руками на себя, но я не пробовал, не до этого, когда такая боль, мне проще наступить ногой на пол и перенести вес на эту ногу. Часто подобное случается по ночам, когда неосознанно потягиваешься и тебя накрывает, вскакиваешь как малахольный и шипя от боли ставишь стянутую болью ногу на пол.
Не уверен, связаны ли эти судороги с операцией, но думаю что связаны, потому как подобное случалось со мной и раньше, но не так часто. В обыденной жизни подобная судорога может возникнуть если пытаться засунуть ногу в тесный кроссовок, например, носок вытягивается вперед именно в том положении, а когда засовываешь ногу, то напрягается мышца, результат - судорога. В последнее время (после полутора лет после операции) подобные судороги случаются довольно редко, может раз в месяц или около того и только если не успеть вовремя дернуть ногу в правильное положение - тогда все сразу прекращается.
Напомню, что у меня осталась еще одна грыжа с левой стороны, размер 5 мм, вот она меня по-прежнему иногда беспокоит обострениями - когда продует или после сильного переохлаждения. Это не так больно, как было со второй, но все-таки довольно неприятно.
Подытоживая ощущения, могу сказать что полностью реабилитировался где-то через полтора года после операции - то есть смог позволить себе относительно свободно нагружать спину (с оговорками, конечно, лучше без фанатизма).

По прежнему выполняю те два комплекса, которые давал в своих прошлых постах. Делаю их один за другим. Упражнения добавлял постепенно, одно за другим. Добавление всех растянулось почти на год. Я не торопился - пока не заучивал предыдущие, не добавлял новое.
Результаты двух лет выполнения двух комплексов цигуна:
1. Значительно меньше простужаюсь зимой и в межсезонье. Раньше за период осень- зима-весна мог болеть 4-5 раз по 3-5 дней, сейчас пару раз и обычно 2 дня максимум.
2. Позвоночник и суставы стали лучше. Когда по какой-то причине пропускаю день-другой занятий, то сразу начинает что-то хрустеть в суставах. У меня немного болели колени раньше, сейчас почти не болят.
3. Стало проще концентрироваться на повседневных задачах и работе. Полагаю что теперь понял, что означает термин "состояние потока" из психологии.
4. Намного лучше чувствую свое тело. Казалось бы это мелочь. Но я лично отношу это к самым важным результатам. Например раньше, когда я ел, я торопился сожрать все подряд, часто не ощущая вкус и торопясь. Теперь я четко ощущаю, когда я наелся - довольно неплохо сбросил вес за счет этого. Ну и теперь я могу наслаждаться вкусом одной мелкой шоколадки, потихоньку жуя ее по кусочкам. Совсем бросить сладкое не хочу - такая-то шикарная легальная наркота ;-)
При выполнении почти всех физических упражнений я стараюсь вызвать у себя тоже ощущение сосредоточенности, что и во время цигуна - это просто офигенно помогает при монотонной физической работе (время летит незаметно и устаешь меньше).

Не помню, упоминал ли я в прошлых постах, но я раньше бегал трусцой, было это лет этак 7 назад и пробегал я около 5 км почти без остановок. Бегал по пересеченной местности (не облагороженный участок леса в местном парке) и мне это очень нравилось. Потом как-то забил на это на пару лет, а после проблем с коленом (перелом) и спиной (грыжа и операция на позвоночнике) опасался начинать пробежки по новой.
Есть довольно много вещей, которые меня привлекают в беге, думаю стоит их описать, вдруг кого-нибудь мотивирует :-)
1. Отключение от повседневных проблем. Есть только ты и дорога. Все остальное становится далеким и каким-то не слишком важным. Здорово снимает стресс и прочищает мозги.
2. Свежий воздух(напоминанию, я бегаю практически по лесу).
3. Вброс естественных эндорфинов. Ну это просто супер. Обычно происходит, когда уже побегал и перейдя на шаг, идешь домой. Накрывает плотно, сильно и ощущения отличные. Смесь идиотской радости и приятной усталости.
4. Время побыть наедине с собой. Я, например, очень люблю слушать аудиокниги. Делать это в обычной жизни довольно тяжело, потому что просто некогда. Пробежка же - это 2-3 часа, которые я могу слушать что захочу и никто мне не помешает - ни семья, ни работа. Учитывая, что я немного социофоб, мне очень важно иметь такие вот моменты, даже если это будет всего 6 часов в неделю.
Пару месяцев назад решил снова попробовать начать свои пробежки. Достал старые, немного порванные кроссовки и совершил забег. Всего пробежал около 3 км без остановки + около 2х часов пешая прогулка (до парка и обратно по часу). Ощущения непередаваемые - тело словно вспомнило, как здорово было бегать раньше, почти сразу сам собой вспомнился ритм (дыхание, постановка ног).
Первый день немного ныло больное колено (у меня там был перелом без смещения), но уже со второго раз все нормализовалось. Позвоночник после регулярных осторожных пробежек стал чувствовать себя намного лучше.
Осторожный бег с больным позвоночником с моей точки зрения, это:
1. Постановка ноги на носок при беге. И не топать с размаху, ногу ставить мягко, как будто нежно маршировать по земле. Если начинаете топать - переходите на шаг, не надо мучить себя. Передохните и опять бежать. Я знаю, что некоторые бегают ставя ногу на пятку, думаю это тоже правильно, просто нужно ставить мягко, а не топать.
2. Контроль правильного положения тела и спины (не надо заваливаться вперед и не надо откидываться назад, дайте своему телу принять удобное положение и держите его). Стабилизируется тело во время бега целой кучей мышц, в том числе мышцами пресса, спины и даже рук (по крайней мере у меня после первых пробежек всегда ноют мышцы рук)
3. Бег по земле, а не асфальту в хороших беговых кроссовках.
4. Отдых при малейшем чувстве дискомфорта.

Упражнения с собственным весом.
Вышеуказанная книга это просто нереальная круть. Во-первых, там есть мотивирующие тексты, заставляющие тебя составить программу и придерживаться ее.
Во-вторых это реально всего лишь 6 упражнений (правда с кучей вариаций) которые очень сильно развивают тело, замечу - без риска надрыва и проблем с позвоночником, это просто святой Грааль для людей с больной спиной.
Ну и троллинг автора по отношению к любителям тягать железо тоже забавен :-).
От души рекомендую эту книгу каждому, кто хочет в домашних условиях получить сильные мышцы, крепкие сухожилия и здоровые суставы. Только не пропускайте более легкие ступеньки упражнений, они важны как подготовительный этап. От себя могу сказать, что описанные в книге простые упражнения для меня лично оказались намного эффективнее для воспитания силы и здоровых суставов, чем хождение в спорт зал и тягание штанги.
Всем здорового позвоночника и не лениться!
Я могу рассказать как я делаю :-)
У меня программа примерно такая (делаю через день понедельник-среда-пятница). Остальные дни я бегаю, то есть вторник-четверг-суббота у меня кардио.
Моя примерная программа (я не так давно начал, так что еще довольно скромная):
1. Половинные отжимания (не опускаемся до конца, как будто перед грудью лежит баскетбольный мяч)
2 подхода по 10 раз.
2. Полные отжимания (как будто под грудью бейсбольный мяч)
2 подхода по 10 раз
3. Плотные отжимания (руки стоят вплотную, большие пальцы и указательные образуют треугольник)
2 подхода по 5 раз ( в идеале доведу до 10, но пока не осиливаю)
4. Половинные приседания (не опускаемся до конца. Баскетбольный мяч под задницей :-) 2 подхода по 15 раз
Книгу я все-таки советую прочитать она не очень толстая и есть на русском. Автор очень хорошо описывает технику выполнения упражнений. Это не совсем стандартные отжимания - они выполняются медленно, без рывков и в крайней нижней точке на секунду останавливаться нужно. Плюс там хорошие мотивационные истории.
я проф спортом занимался, по правильности выполнения вопросов нет, просто как программу составлять интересно было))
Ты когда-то пилил пост про Хаду.
По прошествии времени что можешь сказать про эту систему?
Честно говоря обычные отжимания по Вейду, о которых я написал в конце этого поста мне показались эффективнее. По крайней мере лично для меня. Скорее всего это связано с тем, что в упражнениях Хаду нужен очень серьезный самоконтроль, чтобы не расслабить мышцы в процессе, а если отжимаешься - то там все как-то проще и надо меньше напрягаться. Возможно, это вопрос лени :-)
Спасибо за ответ, самого спина мучает. Начал чередовать хаду и упражнения крокодил.
У меня все норм, занимаюсь помаленьку :-) Работы очень много, писать некогда особенно, да и все что знал - описал )
Книгу в бумажном виде не видел, только на торентах в электронном. Просто забиваешь в поиске и выпадет сразу же.
Спасибо. Я просто в этом деле темный человек))) теперь буду знать. Удачи тебе и здоровья крепкого
Это я и сразу после операции мог :-) Только антибиотики мешали.
Кто кому мешает, это еще вопрос -)
Можете еще волевые гимнастики попробовать.
Грыжа в шейном отделе позвоночника
Итак позади более пол года мучений, боли, бессонных ночей, попыток лечения консервативными методами. Из симптомов боль в левую руку, плечо, лопатку. Слабость в левой руке, атрофия мышц. Онемение левой руки.

После длительного и мучительного хождения по врачам (неврологи, мануальные терапевты, нейрохирурги и пр.) было принято решение оперироваться, кстати ни один врач даже не пытался отговорить. Приговор нейрохирургов: оперативное вмешательство в плановом порядке.
Затем ожидание, операция, и в итоге в шею вставлен вот такой имплант:

Наука не стоит на месте, вечером в день операции уже вставал на ноги, на следующий день двигался более активно. Начиная со второго дня ЛФК, лазер, ходьба.
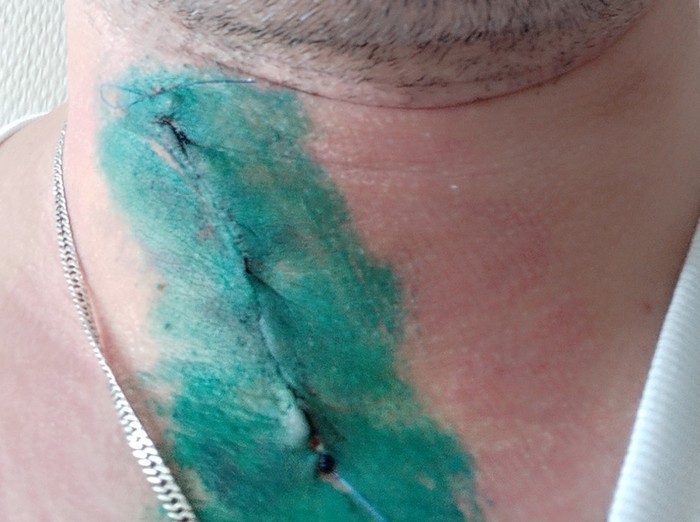
Через 7 дней сняли швы, на 10 день поехал домой. Из рекомендаций - ношение мягкого воротника не более трех часов в день, ЛФК ежедневно в течении всей жизни.
Шов через месяц:
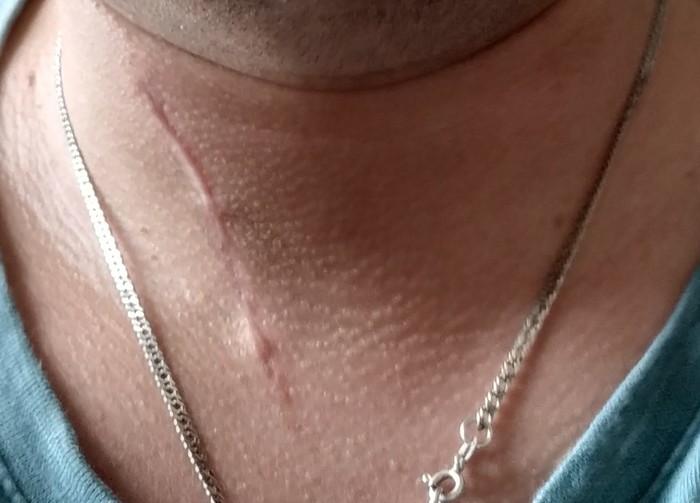
Сегодня, спустя месяц после операции чувствую себя значительно лучше. Беспокоят боли и онемение периодического характера.
Перелопатив кучу информации, сегодня посетил клинику известного доктора Б-го с целью прохождения реабилитации, изучения техники упражнений и возможного, в дальнейшем, приобретения тренажера для занятий дома. Ну и так как по природе своей я очень ленив, пусть деньги служат мотивом к занятиям.
В общем хочу сказать, что не так страшен ЧЕРТ, как его малюют! Доверяйте своим врачам.
За качество фоток, извиняюсь.
Гомеопатам и антипрививочникам не беспокоить)
Операция на мне, тег МОЕ )))
Лечение грыжи. Просто и сложно.
Пост про грыжи, часть 2
В комментариях к прошлому посту я прочитал много бытовых домыслов, состоящих из обрывочных знаний, иногда правильных, иногда в корне нет. К сожалению, я понимаю, что часто нормально не лечат и вся терапия - это обезболивание по сути. Поэтому и додумок, народных методов гуляет много.
Сразу же хочу это обсудить:
1) прострелы, иррадиация боли по ноге - это не показание к операции
2) чаще всего боль связана со спазмом мышц, а не ущемлением корешка
3) любая операция, даже малоинвазивная травматична. Сегмент будет ограничен в подвижности (спайки, рубец) или вовсе выключен (установка конструкции), это подспорье для формирования новых грыж
4) растяжкой проблему не решишь, а иногда можно навредить сильнее, особенно если злоупотреблять всякими вытяжками, особенно вне клиники
5) если боли больше нет - не значит что грыжи больше нет, но путь выбран точно правильно
4) Изменение образа жизни. Коррекция факторов, влияющих на состояние позвоночника: вес, гигиена рабочего места, режим отдыха, минимизация осевых нагрузок и тд
⠀
5) Улучшение питания и кровоснабжения диска. Массажи, физиотерапия, лечебные грязи – для улучшения кровоснабжения. Пищевые добавки, питьевой режим, коррекция питания – для того, чтобы были кирпичики, из которых организм сможет строить хрящ и фиброзное кольцо
⠀
Такой путь более сложный, но правильный. Ограничений в жизни минимум, качество жизни высокое…
⠀
Ещё раз! Чудес не бывает, даже если процесс стабилизирован, созданы хорошие компенсации, процесс может обостриться, если пациент перестанет работать над собой и не захочет менять образ жизни. Обратите внимание на картинку, даже сформированный рубец- это не полноценное фиброзное кольцо, высота диска также будет снижена.
Красота и удобство – часто несовместимые между собой понятия. Современная женщина способна провести целый день на 10-сантиметровой шпильке и при этом оставаться активной.
Но далеко не все девушки могут позволить себе ношение обуви на каблуке из-за проблем с опорно-двигательным аппаратом. В статье речь пойдет о том, можно ли носить каблуки при грыже позвоночника или лучше забыть об изящных лодочках?
О заболевании

Болезнь молодеет с каждым годом. На сегодняшний день в группу риска входит взрослое население в возрасте от 30 лет. В основном грыжа возникает на фоне развившегося остеохондроза , травмы и сидячего образа жизни. Интересный факт – болезни в основном подвержен женский пол.
Межпозвоночная грыжа возникает из-за нарушений в питании дисков. Как известно, межпозвоночные диски не имеют кровеносных сосудов, и их питание осуществляется благодаря движению мышц спины.
Если человек ведет малоподвижный образ жизни, то мышцы не получают достаточной нагрузки и начинают ослабевать. В таком состоянии одно неловкое движение может привести к разрыву фиброзного кольца.
Если вовремя не начать лечение недуга, то последствия могут быть серьезными. Болезнь нарушает работу сердца и органов, способна вызвать инсульт и нарушить мозговое кровообращение. При запущенной форме может возникнуть потеря чувствительности или даже паралич конечностей.
Профилактические меры по предотвращению болезни включают:
- Ведение активного образа жизни, с ежедневной зарядкой по утрам ;
- Ношение бандажа при сильных физических нагрузках либо беременности;
- Поддержание позвоночника в естественном состоянии во время сна или работы за компьютером.
Шпильки при болезни

Многие женщины после постановки столь неутешительного диагноза консультируются у специалистов на тему, совместимы ли грыжа и каблуки.
Ортопеды не дают однозначного ответа на этот вопрос, ссылаясь на то, что у всех представительниц прекрасного пола разные взгляды касательно высоты каблука.
Тем не менее, врачи настоятельно советуют ограничить или полностью исключить ношение высокого каблука. Если этого не сделать, то может развиться лордоз , который ведет к нагрузке на мышцы спины и диски позвоночника.
Каблуки при грыже межпозвоночного диска должны быть невысокими и достигать высоты максимум 5 см. От тонкой, изящной шпильки лучше вовсе отказаться.
Кроме того, при покупке важно обратить внимание на подъем стопы. Максимально удобная обувь при межпозвоночной грыже та, которая имеет платформу.
Если у женщины диагностировали хроническую форму межпозвоночной грыжи, то каблуки автоматически попадают в разряд запрещенных вещей.
Это связано с тем, что постоянная нагрузка на позвоночник обостряет болезнь и приводит к ее прогрессированию. Поэтому отныне каблуки и межпозвоночная грыжа несовместимы.
Правила ношения туфелек
Если грыжа находится в начальной стадии, то обувь на платформе вполне допустима. Несколько советов по выбору и правильному ношению каблучков.

- Во время примерки нужно обратить внимание на положение стопы в обуви. Если нога будто соскальзывает вперед, а сзади можно спокойно поместить мобильник, то от такого экземпляра лучше отказаться. Кроме лишней нагрузки на пальцы, туфли не принесут никакой пользы.
- Предстоит длительное время находиться в новеньких лодочках? Значит, нужно заранее приобрести специальные силиконовые подушечки, клеящиеся на переднюю часть туфелек.
- Каблуки при грыже позвоночника должны быть устойчивы. Массивные экземпляры обеспечат большую устойчивость и защитят от вывихов. Такие модели помогут равномерно распределить вес по всей стопе, снизят нагрузку на позвоночник. Ортопеды причисляют лодочки на толстом каблуке к разрешенной обуви при проблемах с опорно-двигательным аппаратом.
- Силуэт выбранных туфелек может ощущаться в каждом случае по-разному. Поэтому прежде чем купить понравившуюся обувь, нужно обязательно примерить ее.
- Отдавать предпочтение нужно моделям с открытыми носками. Это не только уменьшит нагрузку на позвоночник, но также поможет избежать некрасивых мозолей и отеков.
Вопрос о ношении каблуков при грыже позвоночника должен решаться с лечащим врачом. Под строгим запретом находится вся обувь на подъеме в том случае, если у пациентки выявлена грыжа межпозвоночного диска в хронической стадии.
Если вы хотите получить больше подобной информации от Александры Бониной, посмотрите материалы по ссылкам ниже.
Дополнительная полезная информация:
Больше полезных материалов смотрите в моих социальных сетях:
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями :)
Рекомендации для больных, перенесших операцию по удалению грыжи межпозвонкового диска

Процесс реабилитации занимает от 3 месяцев до 1 года после операции в зависимости от ее сложности. После 6 месяцев пациентам рекомендуется продолжать занятия на реабилитационном оборудовании под контролем врача ЛФК или инструктора с целью профилактики рецидива грыжи межпозвонкового диска, для чего индивидуально подбирается комплекс упражнений для создания мышечного корсета и улучшения кровообращения в проблемных зонах.
Восстановительный период проходит под наблюдением врача невролога, который назначает курс медикаментозной терапии, рекомендует консультации других специалистов для более эффективного лечения.
Ранний реабилитационный период (от 1-ого до 3-х месяцев).
- Не сидеть в течение 3-6 недель после операции (в зависимости от тяжести операции).
- Не делать резких и глубоких движений в позвоночнике, наклоны вперёд, в стороны, скручивающие движения в поясничном отделе позвоночника в течение 1-2 месяцев после операции.
- Не садиться за руль и не ездить в транспорте в положении сидя в течение 2-3 месяцев после операции (можно ездить в качестве пассажира полулежа, разложив сиденье).
- Не поднимать более 3-5 килограмм в течение 3 месяцев.
- В течение 3 месяцев после операции не следуют ездить на велосипеде, заниматься игровыми видами спорта (футбол, волейбол, баскетбол, теннис и т.д.).
- Периодически разгружать позвоночник (отдых в положении лежа по 20-30 минут в течение дня).
- Ношение послеоперационного корсета не более 3 часов в день.
- Желательно не курить и не употреблять алкоголь в течение всего срока реабилитации. Интимная жизнь не противопоказана.
Как только пациенту разрешено ходить, он должен проконсультироваться с врачом ЛФК относительно сроков назначения и комплекса лечебной физкультуры, которые зависят от объёма и характера оперативного вмешательства, а также послеоперационных осложнений. Через месяц после неосложненной операции показаны занятия в гимнастическом зале (не в тренажёрном!) под контролем врача ЛФК, без становых нагрузок. Полезно плавание на животе.
Через месяц после операции в неосложненных случаях можно приступать к работе (вопрос о сроках и конкретно выполняемой работе решается в каждом случае индивидуально с лечащим врачом).
Поздний реабилитационный период (3-6 месяцев).
- Не рекомендуется поднимать более 5-8 килограмм, особенно без разминки и разогрева мышц спины, прыжки с высоты, длительные поездки на автомобиле.
- При выходе на улицу в непогоду: ветер, дождь, низкая температура, желательно надеть на область поясницы утепляющий пояс.
- Ношение корсета, особенно длительное, не рекомендуется во избежание атрофии длинных мышц спины.
В этот период можно осторожно под контролем врача ЛФК начинать формирование мышечного корсета, занимаясь упражнениями на укрепление мышц спины.
После 6 месяцев и не реже 2-х раз в год рекомендуется проходить курс массажа, физиотерапии и щадящей мануальной терапии на все отделы позвоночника.
Здоровый образ жизни, отказ от курения, регулярные занятия в гимнастическом зале, плавание, баня, ограничение поднятия тяжестей значительно уменьшают риск развития грыж межпозвонковых дисков.
Для профилактики боли в спине следует избегать: стрессов, переохлаждений, длительного монотонного труда в вынужденной позе, поднятие тяжестей, резких движений на холодные, не разогретые мышцы, появления избыточного веса тела.
Кроме того, на любом этапе реабилитации можно включить в комплекс реабилитационных мероприятий иглорефлексотерапию и физиотерапию.
Рекомендуемый комплекс упражнений (через месяц после операции)
- Вначале делайте от 1 до 5 повторений упражнений 2 раза в день, доведя до 10 повторов каждого упражнения 2 раза в день.
- Выполняйте упражнения плавно и медленно, без резких движений. Если при выполнении вы почувствуете дискомфорт или болезненные ощущения, то некоторое время не делайте это упражнение. Если такие ощущения приобретают стойкий характер, следует обратиться к врачу.
- Интенсивность нагрузок зависит от вашего самочувствия. Как только появляется боль, снижайте интенсивность упражнений.
Упражнение 1. Лечь на спину. Медленно согнуть ноги в коленях и прижать к груди, почувствовать напряжение в ягодичных мышцах. Расслабить ягодичные мышцы. Держать ноги согнутыми в течение 45-60 секунд, затем медленно их выпрямить.
Упражнение 2. Лечь на спину, ноги согнуть в коленях, руки на полу в разные стороны. Приподнять таз над полом и удерживать в течение 10-15 секунд. Довести время удерживания до 60 секунд.
Упражнение 3. Лечь на спину, руки за голову, ноги согнуты в коленях. Ноги поочередно поворачивайте сначала в правую, затем в левую сторону, касаясь коленом пола; верхняя часть тела остается в горизонтальном положении. Удерживать ноги в повернутом положении до 60 секунд.
Упражнение 4. Лечь на спину, ноги согнуть в коленях, руки скрестить на груди, подбородок прижать к груди. Напрягая мышцы брюшного пресса, согнуться вперед и удерживаться в таком положении 10 секунд, затем расслабиться. Повторить от 10 до 15 раз, постепенно увеличивая число повторений.
Упражнение 5. Исходное положение на руках и согнутых в коленях ногах. Одновременно левую ногу и правую руку вытягивать горизонтально и зафиксироваться в таком положении от 10 до 60 секунд. Повторить, поднимая правую руку и левую ногу.
Упражнение 6. Исходное положение: лежа на животе, руки согнуты в локтевых суставах, лежат около головы. Выпрямляя руки, поднимите верхнюю часть тела и голову вверх, прогнувшись в поясничной области, при этом бедра не отрывайте от пола. Удерживайтесь в таком положении в течение 10 секунд. Опуститесь на пол и расслабьтесь.
Упражнение 7. Исходное положение лежа на животе, кисти рук под подбородком. Медленно, невысоко, поднимайте прямую ногу вверх, не отрывая таза от пола. Медленно опустите ногу и повторите с другой ногой.
Упражнение 8. Исходное положение: встаньте на одну ногу, вторую, выпрямленную, положите на стул. Наклоняясь вперед, сгибайте в колене ногу, лежащую на стуле, и удерживайтесь в таком положении в течение 30-45 секунд. Выпрямитесь и вернитесь в исходное положение.
Использование металлоконструкций в современной хирургии – единственный метод решения проблем, связанных с разрушением частей опорно-двигательного аппарата. Изделия могут быть крошечными – в форме болтов, пластин и винтиков. Могут использоваться целые комбинации, похожие на экзоскелеты. Главное, что нужно знать пациенту, – правила жизни после операции и способы быстрой реабилитации.
Показания и противопоказания к процедуре
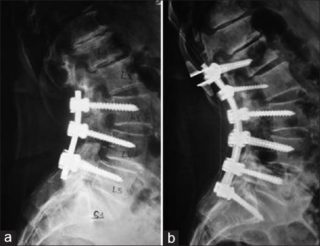
Повреждения позвоночника и нестабильность структурных элементов вызывают постоянные травмы, сильные удары или падения. Операция, при которой используется металл, возвращает стабильность и защищает от прогресса повреждений. Назначают установку металлоконструкций на поясничный или шейный отдел:
- при разрушении позвонков;
- при сужении спинномозгового канала;
- при дистрофических изменениях в связках и дисках;
- при грыжах, ведущих к разрушению хрящей и суставов.
Хирургическая процедура тяжело переносится пациентами и требует серьезной реабилитации. Из-за этого важно выявить особенности здоровья, которые приведут к нежелательному результату. Противопоказаниями считаются:
- беременность – поставить конструкцию можно через 6-12 месяцев после родов;
- тяжелые болезни сердца;
- острые воспалительные процессы и инфекции;
- деградация костной ткани при остеопорозе;
- непереносимость материалов, из которых изготовлены протезы;
- опухоли и метастазы позвоночника.
К основным ограничениям могут добавиться дополнительные. Решение о вмешательстве понимает нейрохирург, человек не может игнорировать противопоказания.
Изделия и техники операций
В нейрохирургии используется несколько методик изменения костных структур позвоночника. В каждой из них применяются специфические металлоконструкции.

Операция, при которой требуется жесткая стабилизация больного сегмента через установку путем надреза мягких тканей. Повреждения в этом случае минимальные – до 1,5 см. Особенности вмешательства:
- В полученный надрез хирург вводит зонд.
- Под контролем ЭОП в тело вставляют имплант и фиксируют к костям.
Методику используют даже у пожилых людей, так как она малотравматична и требует непродолжительной реабилитации. В некоторых случаях установку пластин, винтов или спиц на позвоночник рекомендуют даже онкологическим больным.
Показания к транскутанной стабилизации: сегментарная нестабильность, несложные переломы. Иногда в процессе делают не один, а несколько мелких надрезов. В большинстве случаев используются винтовые стержни и удлинители с переходными пластинками.

Во время операции используются подвижные металлические элементы. Назначается, когда нужно ограничить нестабильность, но сохранить активность сегмента в физиологических пределах. С помощью динамической стабилизации возвращается естественная биомеханика позвоночника. Используются искусственные пластины-эндопротезы дисков и иные элементы, которые ставят между остистыми отростками.
Назначаются чаще при патологиях пояснично-крестцовой зоны на фоне грыж, стеноза, смещения позвонков кзади и радикулопатий. Для этой операции применяются сложные металлоконструкции:
- имитирующие структуру диска и мягких тканей системы;
- протезы для пульпозного ядра;
- транспедикулярные динамические системы;
- протезы межостистой стабилизации и дугоотросчатых суставов.
Изготавливаются детали из полиамида, титана, нитинола и даже силиконов. В некоторых моделях материалы комбинируют.
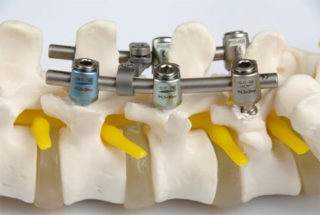
Старейшая техника нейрохирургии, при которой в позвоночник вкручивают вины, обеспечивающие его жесткую фиксацию. Соединяют их друг с другом пружинистыми штангами. Операция на позвоночнике с вставлением титановых болтов показана при таких патологиях, как стеноз, переломы, смещения, сколиоз.
Проводят ее через обширный надрез в заднем доступе. Контроль ведут с использованием ЭОП или КТ. Полностью оголяются отростки и тело пораженного позвонка. В точку деструкции вкручивают титановый винт.
Современные системы для транспедикулярной фиксации позволили снизить количество осложнений после операции на позвоночнике с металлоконструкций. Они эргономичны, просты в установке и безопасны. Предотвращают декомпрессию нервов и нестабильность.
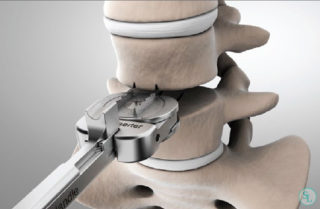
Вариант протезирования применяется при остеохондрозе 4 степени. Видоизмененный диск полностью удаляется, на его место ставят современную металлоконструкцию. Она предотвращает компрессию корешков, снимает неврологические симптомы и повышает подвижность позвоночника. После операции осложнения встречаются лишь в 1-2% случаев.
Это современная методика, разработанная в 2004 году. Конструкция искусственного позвонка объединяет несколько материалов: ядро состоит из полимера, фиброзное кольцо из мягкого силикона, который выдерживает нагрузку, в 15 раз превышающую способности стали. Оболочка диска сформирована из поликарбонатуретана. А замыкает конструкцию титановая пластина.
Сроки восстановления и осложнения
Если стабилизация позвоночника с помощью металлоконструкций выполнена квалифицированным врачом с соблюдением технологии, правильно подобран наркоз и проведены антисептические процедуры, осложнений не будет. Но восстановление человека после нее зависят от особенностей его организма. Реабилитация может длиться от 3 до 5 месяцев, но бывают тяжелые случаи, когда она занимает до 1-2 лет. Во многом эффективность процесса зависит от применяемых методик восстановления.
Среди распространенных осложнений:
- отторжение импланта и потребность в его удалении;
- образование ложного сустава;
- проникновение инфекции, развитие гнойных процессов.
Для восстановления человеку нужно запастись терпением, силами и желанием вернуться к полноценной жизни.
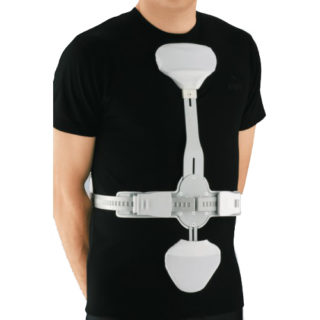
В 80% случаев осложнения развиваются из-за безответственного отношения пациента к процессу восстановления. Чтобы этого не произошло, нужно помнить некоторые требования:
- через 3-5 дней начинают ЛФК с жестким корсетом – процедурой занимается врач-физиотерапевт;
- антибиотики и НПВС принимают для снятия болей и предотвращения инфекций;
- пьют антикоагулянты для профилактики образования тромбов в нижних конечностях;
- если ранее были неврологические расстройства, могут потребоваться нейрометаболические лекарства;
- в течение всего реабилитационного периода нельзя поднимать вещи тяжелее 3 кг;
- запрещено резко наклоняться, сгибаться, выполнять прогибы и скручивания;
- из стационара выписывают на 7-14 сутки и направляют в центр восстановительной терапии.
Важно сбалансировать питание, исключить вредные продукты, соленое и жирное. Запрещено пить кофе.
В первый день после операции можно пить только негазированную воду. Молочные продукты, перетертая и жидкая пища вводятся постепенно.
В течение следующих лет жизни важно есть как можно больше продуктов, богатых кальцием, витаминами А, D, Е, B. Нужно поддерживать водный баланс – не менее 1,5 л жидкости в сутки.
Хорошо в процессе реабилитации помогают физиотерапевтические методики: электромиостимуляция, ионофорез, лазеротерапия, нейростимуляция, грязелечение. ЛФК пациенту назначает врач, и выполнять гимнастику нужно под строгим наблюдением. Постепенно переводят на домашние упражнения.
Образ жизни после хирургического вмешательства

Пациенту нужно поменять подход к жизни, чтобы сохранить здоровье и предотвратить отторжение имплантов:
- запрещено курить, принимать алкоголь;
- нужно избегать стресса и хорошо высыпаться;
- строго контролировать вес – лишние килограммы чаще всего становятся причиной дестабилизации установленных металлоконструкций;
- к половой жизни лучше возвращаться не ранее чем через месяц после процедуры;
- беременность и роды возможны, но только через год после вмешательства.
Инвалидность после операции на позвоночнике с металлоконструкцией ставят далеко не во всех случаях. Пациенту нужно пройти медико-социальную экспертизу. Положительное решение будет принято только при наличии следующих факторов:
- образование хронических цефалгий – головных болей;
- отсутствие положительного эффекта реабилитации в течение 6 месяцев;
- ограничение подвижности и нетрудоспособность пациента;
- частые обострения после вмешательства.
Если принято решение в пользу назначения инвалидности, ставится 3 группа. В некоторых случаях повторное прохождение экспертизы ведет к снятию группы инвалидности.
Установка металлоконструкций на позвоночник – это тяжелая операция, которая всегда меняет жизнь пациента. Но осложнений можно избежать, если строго следовать рекомендациям врача и соблюдать правила реабилитации.
Читайте также:


