В какой позе лучше спать при радикулите

Человек проводит в постели третью часть суток, поэтому она должна быть удобной, а ее конструкция — соответствовать физиологическим изгибам позвоночного столба. Этого достигают, положив на ровное основание мягкий матрас. Важно также соблюдать правило соответствия массы тела человека и толщины матраса. Так, тучному подойдет кровать с относительно жестким матрасом, в то время как человеку изящного телосложения — с более мягким. Если предпочтение отдается поролону, то грузный человек должен выбирать более толстый матрас, чтобы постель не оказалась слишком жесткой.
В последнее время широкое распространение получили так называемые "ортопедические матрасы", которые обладают превосходным эффектом. У человека, отдыхающего на таком матрасе, сохраняются все физиологические изгибы позвоночника, что гарантирует хороший отдых и здоровый сон. Наиболее эффективно использовать ортопедический матрас вместе с ортопедической подушкой.
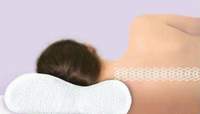
ГЛАВНОЕ ПРАВИЛО СНА — линия шеи должна быть параллельна линии кровати. В таком положении нет угрозы пережатия артерий, снабжающих кровью головной мозг. Для этого используется подушка.
Сон на очень высокой или на очень низкой подушке, а также без подушки приводит не только к нарушению кровоснабжения мозга, но и к тому, что суставные капсулы позвонков растягиваются, у человека возникает сильная боль в шее.
Для здорового сна необходимо использовать только правильные подушки:
- Ортопедическая подушка удерживает шею в правильном положении, а также имеет специальную лунку для уха, что позволяет хорошо слышать телевизор.
- Можно правильно спать и на обычной подушке. Для этого больше подойдет вытянутая подушка. Если вы лежите на спине, плечи не должны лежать на подушке, на ней лежит только затылок, а концы подушки выправлены над плечами. Можно лечь и на бок. Для этого нужно свернуть подушку и положить ее под шею.
Не рекомендуется: Спать на очень высокой подушке, на очень низкой подушке или без подушки. Это приводит не только к нарушению кровоснабжения мозга, но и к тому, что суставные капсулы позвонков растягиваются. В них возникает воспаление и сильная боль.
Рекомендации: Подушка для шеи удерживает шею в таком положении, как если бы мы стояли на ногах. В результате кровоснабжение мозга не нарушается, кроме того, не растягиваются суставные капсулы.
Поза, в которой спать крайне не рекомендуется:
Взрослому человеку нельзя спать на животе. Когда мы спим на животе, резво повернув голову налево или направо кровоснабжение в позвоночных артериях нарушается и возникает угроза инсульта.
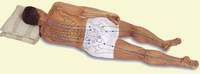
Рекомендации: Весьма удобно спать на боку на прямой ноге, а другую ногу, согнутую в колене, положить на кровать. При этом руку, на которой будете спать, положите под подушку, а другую руку можно положить на туловище или на кровать.
Эта поза (смотрите рисунок) подходит большинству людей, страдающих от болей в позвоночнике (болей в спине). Лежать, в таком случае, лучше на больном боку — при этом межпозвоночные щели увеличиваются, и не так сильно сдавливаются (раздражаются) корешки спинномозговых нервов.
Выбраться из постели, не причиняя себе боли, в острый период бывает трудно. Можно, однако, облегчить эту процедуру: лежа на животе подвинуться к краю кровати и осторожно спустить ноги на пол, а затем, с помощью рук подняться с постели и сесть как можно ближе к ее краю. Вставать следует, не наклоняя сильно верхнюю часть туловища вперед.
Боли в позвоночнике (боли в спине) говорят о проблеме с позвоночником, которую нужно диагностировать и устранить!
Если вас мучают боли в позвоночнике (боли в спине) и вы хотите избавиться от них, рекомендуем обратиться за консультацией к врачу мануальному терапевту.
Если выполнить все приведенные ниже указания, то на борьбу с острой болью в пояснице потребуется не более суток, а через 5–6 дней пройдет и ощущение дискомфорта в этой зоне.
Средства первой помощи при люмбаго
И начнем опять с того, что делать категорически нельзя. Не следует, превозмогая боль, производить резкие движения, пытаться разогнуться, выпрямиться. Главное, чем лечится радикулит в первые минуты, часы и даже дни, – это покой. Больного необходимо уложить в постель и проследить, чтобы он принял удобную для него позу, в которой боль чувствуется меньше всего, а мышцы спины максимально расслабляются.
Практика показывает, что комфортнее всего больной чувствует себя лежа на животе с вытянутыми ногами и с подложенной под живот подушкой. Однако можно лечь и на спину, согнув ноги в коленях под прямым углом и подложив под голени диванные подушки. При этом можно еще приподнять верхнюю часть туловища на 45° так, чтобы шея и спина находились на одной линии. Некоторым помогает поза на боку с подложенной на уровне талии подушкой.
Хорошо, если матрас на кровати ортопедический. Если нет, то под обычный матрас надо положить деревянный или картонный щит, чтобы кровать не прогибалась. Около кровати необходимо поставить костыли на тот случай, если больному надо будет пройти в туалет. Костыли помогут не нагружать и без того травмированный позвоночник.
Если через полчаса боль не отпустит, то прием лекарства надо повторить. Если и это не поможет, тогда необходимо прибегнуть к более сильным анальгетикам. При этом надо помнить, что их можно принимать не более 3 раз.
Кроме обезболивающих средств, больному надо дать 2 таблетки но-шпы, дибазола или папаверина для снятия мышечного спазма, а также какой-нибудь диуретик или настой мочегонных трав (почечного чая, хвоща, толокнянки и т. д.) для уменьшения отека сдавленного корешка. Улучшить питание тканей пораженного участка позвоночника помогут 2–3 капсулы комплексного препарата, содержащего витамины С, В6, В12 и минералы – калий, кальций, магний, марганец, фосфор.
Из наружных средств рекомендованы йодная сетка (через некоторое время ее надо растереть камфарным спиртом или специальной растиркой) и препараты типа анестезина или ментола, а также мази с вольтареном, бутадионом, пироксикамом и кремы на основе конского каштана. Перечисленные средства эффективно снимают отек и прочие симптомы воспаления, тем самым уменьшая боль.
Через 3–4 часа после проведенных мероприятий необходимо растереть поясницу больного мазями, содержащими пчелиный или змеиный яд. Эту процедуру надо проводить 2–3 раза на протяжении 5–6 дней, то есть до полного исчезновения боли.
Однако, если больной страдает сахарным диабетом, каким-либо заболеванием печени или почек, мази на основе этих ядов ему противопоказаны. Точно так же, как и беременным женщинам.
Наряду с аптечными препаратами рекомендуется использовать и народные средства: настойку стручкового перца или корней крапивы жгучей на водке, сок хрена, смешанный в равных пропорциях со спиртом, и т. д.
Некоторые наружные средства могут вызвать местную аллергическую реакцию, которая, как правило, проявляется в виде зуда, отека, покраснения и раздражения кожи. Для быстрого реагирования на эти негативные проявления необходимо всегда иметь под рукой какое-либо антигистаминное средство. Перед тем как дать больному противоаллергическую таблетку, надо удалить мазь с поясницы с помощью ватного тампона, смоченного водкой или спиртом. В дальнейшем от использования средства, приведшего к аллергической реакции, надо отказаться, каким бы эффективным оно ни было.
Для снятия болевого синдрома больному можно посоветовать разгрузочную диету хотя бы на сутки. Дело в том, что медики считают голод экстремальным анальгетиком, который не хуже лекарственных препаратов избавляет от боли. В течение дня надо есть только те продукты, которые хорошо очищают организм от шлаков и способствуют быстрому выведению жидкости. Это могут быть, например, яблоки (1 кг) или небольшой арбуз, которые надо запить кефиром (1–1,5 л). Однако, если такой способ лечения для больного очень проблематичен, от диеты лучше отказаться. Главное в его положении – это покой, в том числе и душевный.
Несколько раз в день очень полезно делать самомассаж. Для этого достаточно 5 минут. Легкие массирующие движения можно выполнять в любом удобном положении – лежа, сидя или стоя:
• ладони соединить, зажать их между коленями и энергично потереть друг о друга, затем раскрыть их, сразу же положить на поясницу и дождаться, пока тепло от разогретых рук не проникнет вглубь (повторить 4–5 раз);
• разогреть руки, как описано выше, затем раскрытые ладони положить на поясницу так, чтобы большие пальцы оказались по бокам туловища и были направлены точно вниз, а остальные – слегка наискосок, после чего растирать поясницу энергичными движениями сверху вниз и обратно;
• пальцы обеих рук расположить на пояснице перпендикулярно к позвоночнику и массировать подушечками участок, находящийся с двух сторон от позвоночного столба, выполняя при этом сначала прямолинейные движения, а затем круговые;
• руки сжать в кулаки и тыльной стороной кисти помассировать вдоль гребня подвздошной кости;
• кисть левой руки положить тыльной стороной на поясницу, плотно прижать ее правой рукой и, не меняя захвата, разминать кожу вдоль позвоночника, выполняя круговые движения.
Из книги "Жизнь без боли в спине. Лечение сколиоза, остеопороза, остеохондроза, межпозвонковой грыжи без операции", Валентин Григорьев
Понравилась статья? Напишите свое мнение в комментариях.
Подпишитесь на наш ФБ:
Развитие остеохондроза никогда не возникает внезапно – до появления первых симптомов могут пройти десятки лет. За это время в межпозвоночных дисках накапливаются изменения, приводящие к постепенному изнашиванию позвоночного столба. Но возникновение заболевания человек ощущает в определённый момент, когда ресурсов спины уже не хватает. В зависимости от деятельности и активности остеохондроз завершается различными осложнениями. Самое неприятное из них – грыжа поясничного отдела, которая требует длительного лечения и восстановления.
Все болезни позвоночника сопровождаются болью, что связано с повреждением нервных корешков, выходящих из спинного мозга. С этим симптомом справиться легко, но возникает другой вопрос – как предотвратить её возвращение? Для этого и предназначены методы физиотерапии, из которых лечебная физкультура наиболее подходит для восстановления после грыжи поясничного отдела.
Её упражнения отличаются универсальностью – их можно использовать и для профилактики осложнений остеохондроза. Помимо лечебной физкультуры, следует обратить внимание на то, как вы спите. Во время сна позвоночник должен расслабляться, а неправильно подобранная кровать или подушка зачастую препятствует этому. Подробные рекомендации можно получить у лечащего врача – после грыжи поясничного отдела он уделяет этим моментам особое внимание.
Занятия физкультурой при больном позвоночнике

Если вы находите у себя симптомы, характерные для остеохондроза, то можно смело начинать выполнять упражнения лечебной физкультуры. Они отличаются разнообразием, что позволяет применять их в любом возрасте – это особенно важно для пожилых пациентов. Их возможности часто бывают ограничены, что требует от врача составления индивидуальной программы занятий. Выполнять упражнения можно следующим образом:
Лечебная физкультура является довольно безопасным методом лечения, но при неверном подборе упражнений может ухудшить результаты восстановления.

Несмотря на большой объём движений, ежедневно выполняемый человеком, его мускулы работают лишь в нескольких режимах. От их сочетания зависит результат, который требуется от мышц – сила или скорость. Поэтому существует два основных вида нагрузки, прилагаемой к позвоночнику:
- При изометрической нагрузке мышцы, окружающие позвоночный столб, сокращаются в состоянии максимального укорочения. Это наблюдается при поднятии человеком тяжести с согнутой спиной – такой механизм очень вредит суставам. Поэтому при восстановлении позвоночника следует избегать этой нагрузки, не поднимая тяжести больше десяти килограммов.
- Изотоническая нагрузка выполняется при максимально растянутых мышцах, когда они при движении изменяют свою длину. Все упражнения лечебной физкультуры стараются построить на этом принципе – растяжение позвоночного столба снимает боль и скованность при движениях.
- Но для грамотного восстановления после грыжи поясничного отдела требуется сочетание сразу двух видов нагрузки. Это предотвращает отмирание мышечных волокон в период, когда пациент носит гипсовый или жёсткий корсет. Если упражнения были подобраны правильно, то больной быстро вернётся к повседневной работе.
Программу занятий физкультурой можно составлять, опираясь только на медицинскую литературу – там чётко определены сроки и дозирование нагрузки.

Длинные мышцы спины расположены вдоль позвоночника, образуя его прочный каркас. Их тренировка включает в работу небольшие мускулы, окружающие межпозвоночные суставы. Упражнения по их укреплению представляют собой разгибательные движения при фиксированных ногах и тазе. Это осуществимо на специальных тренажёрах, оснащённых валиками.
- Основное упражнение называется гиперэкстензия – больной максимально наклоняется вниз, сгибая спину, а затем возвращает её в прямое положение. Движение выполняется плавно и без рывков – важно не допускать сильного разгибания. При восстановлении после грыжи оно служит для профилактики рецидива болезни.
- Для разгрузки поясничного отдела тренируют мускулы брюшного пресса – в зависимости от состояния это можно делать лёжа или на турнике. Второй вариант больше подходит людям, у которых ещё нет стойких изменений в позвоночнике (грыжи).
- Мышцы живота в положении лёжа качают плавно и медленно, сгибаясь и касаясь руками коленей. При этом следует максимально напрягать мускулы, чтобы чувствовать нагрузку.
- На турнике пресс качают поднятием ног, но только согнутых в коленных суставах. Такая мера позволяет снизить нагрузку на позвоночник, предотвращая возникновение боли у пациентов с грыжей.
- Для укрепления боковых стенок живота применяют наклоны туловища в разные стороны.
- Начинают все нагрузки без отягощений, но постепенно их можно выполнять с небольшими гирями или гантелями. Начинают с одного килограмма, постепенно доводя вес до предельного уровня (10 кг).
При грыже стоит исключить любые упражнения, связанные с вращением туловища – одно неловкое движение может легко привести к защемлению нерва.
Сон при больном позвоночнике

Когда человек лежит на ровной и твёрдой поверхности, то нагрузка на позвоночник становится минимальной. Это позволяет улучшиться кровотоку в межпозвоночных суставах, за счёт чего удаляются продукты обмена, накопившиеся за целый день. Но когда постель не соответствует таким требованиям, симптомы болезни будут беспокоить пациента и ночью:
Если у вас нет лишних денег на ортопедическую кровать, то можно сделать её подобие своими руками. Для этого достаточно укрепить снизу обычную постель или матрас прочным листом древесно-стружечной плиты. Это не позволит ей в дальнейшем прогибаться под собственным весом человека. И спать нужно без подушки – так создаётся физиологичное положение для шейного отдела.
Летом можно спать на полу, постелив на него тонкую циновку или одеяло. Этими мероприятиями достигается правильное положение позвоночника во время сна. Также следует обратить внимание на свою позу при засыпании:
Этих рекомендаций следует придерживаться не только для сна, но и для обычного отдыха, когда вдруг захотелось полежать.

При покупке ортопедических принадлежностей следует брать совет у лечащего врача или консультанта салона, а не у своих знакомых. При изучении инструкции следует обращать внимание на материал изделия и показания к применению, а не на внешний вид:
- Не стоит покупать матрасы, которые имеют в качестве основы металлические пружины. Они быстро теряют гибкость и прочность, что приводит к негодности изделия.
- Лучше подходят кровати или матрасы, в которых имеются полимерные рамки жёсткости или литое волокно. Они легко переносят обработку и стирку, не разрушаясь при этом.
- Следует обращать внимание на швы изделия – строчка в виде сетки является наиболее подходящей. Она обеспечивает равномерное распределение нагрузки тела по матрасу, не допуская смещения полимерного наполнителя.
- Покрытие следует выбирать синтетическое, чтобы его можно было легко стирать и обрабатывать.
- Ортопедическая подушка всегда имеет особую структуру, соответствующую изгибам головы, шеи и плеч человека. Это отличает её от обычных постельных принадлежностей.
Ортопедические изделия для сна имеют различные классы применения, поэтому перед покупкой проконсультируйтесь у лечащего врача.
Как восстанавливаться после грыжи поясничного отдела?
Сейчас хирургия приобрела более точный и миниатюрный характер, что позволяет пациентам быстрее восстанавливаться. Эти изменения не обошли стороной лечение межпозвоночных грыж – их удаление теперь возможно в условиях поликлиники. Поэтому стали необходимы новые рекомендации, которые позволят таким больным быстрее возвращаться в привычный образ жизни.
Современная реабилитация не состоит из множества последовательных этапов, а начинается и идёт непрерывно после операции. Она позволяет вернуть активность мышцам и связкам позвоночника, укрепляя их уже в постели больного. В неё входят следующие компоненты:
- Физиотерапия, включающая методы физического и лекарственного воздействия на область грыжи. УВЧ, электрофорез и лазер ускоряют заживление повреждённых тканей и устраняют болевые сигналы.
- Массаж позволяет улучшить кровоток в мягких тканях – мышцах и связках. Их рефлекторное расслабление обеспечивает распрямление позвоночника, возвращая подвижность его суставам.
- Лечебную физкультуру начинают уже с первых дней после удаления грыжи, так как удалось сократить время постельного режима. Начинают с растяжки связок, постепенно переходя к повышению нагрузок.
Упражнения необходимо выполнять не менее года, хотя в стационаре больной находится лишь несколько недель – это требует высокого уровня самоконтроля от пациента.

Этот вопрос стоил многих лет споров, пока врачи не пришли к единому результату – ранняя нагрузка снижает риск рецидива межпозвоночной грыжи. Но важно соблюдать постепенное и дозированное назначение упражнений, чтобы не утомить ослабленные мышцы и сухожилия. Поэтому раннее возвращение к подвижности должно проходить только под контролем врача. Это позволит исключить ошибки пациента, которые приведут к осложнениям:
Больной выписывается с рекомендациями, которые ему необходимо соблюдать в течение года – ношение ортопедического корсета, регулярная физкультура.

После выписки у недавнего больного сразу же возникает вопрос – где взять программу упражнений? Её можно составить самостоятельно, используя книги по массажу и восстановительной медицине. В них имеется подробное описание манипуляций, которое снабжено схемами и красочными иллюстрациями:
- Так как спина является сложной частью скелета, то следует укреплять все её элементы равномерно. Многие не укрепляют ягодичные мышцы, обеспечивающие разгрузку поясницы.
- Особое внимание следует уделять пояснице, тонус которой находится в прямой зависимости от мышц живота.
- Именно брюшной пресс создаёт необходимое давление, предотвращающее возникновение новых грыж. Его хорошо развитые мускулы обеспечивают нормальное внутрибрюшное давление, которое защищает поясничный отдел позвоночника от смещения.
Сразу после выздоровления не стоит прибегать к чрезмерным нагрузкам, считая грыжу полностью излеченной. Это коварное заболевание является осложнением остеохондроза, который продолжает разрушать позвоночный столб. Ограничением тяжёлого труда, гимнастикой и физкультурой можно замедлить течение болезни, не позволяя возникнуть новой грыже.
Радикулит – это общий термин, который используется для обозначения симптомов, связанных с зажатым или воспаленным корешком спинного мозга. Симптомы заболевания могут включать в себя как боль в шее или спине с иррадиацией по ходу иннервации нервов из корешка, так и слабость в мышцах, онемение, покалывание в зоне конечностей. Разберемся, что делать при радикулите.
К какому специалисту обращаться?
Прежде всего, надо знать, что диагностикой и лечением радикулита занимаются врачи травматолог-ортопед и невролог. Именно к ним следует обращаться, если вы обнаружили у себя симптомы описываемого недуга. Отметим, что довольно часто симптомы заболевания исчезают самостоятельно в течение нескольких недель, не нанося серьезного вреда организму. Но чтобы не терпеть боли, возникающие при радикулите, и не допустить осложнений стоит обратиться к врачу.
Опасения возникают в том случае, если боли сохраняются длительное время. Потеря контроля над мочевым пузырем или кишечником – одно из серьезных осложнений данного заболевания, также требующее немедленного медицинского вмешательства. Другие причины для немедленного визита в клинику: слишком сильные боли, слабость мышц или онемение конечностей.
Какие лекарства помогают контролировать боль?
Медикаментозные средства может подобрать только врач. В некоторых случаях бывают полезны нестероидные противовоспалительные препараты (НПВП). Они способны уменьшить воспаление, однако при пояснично-крестцовом радикулите, вызванном грыжей диска, например, такие лекарства не более эффективны, чем плацебо. Парацетамол и другие болеутоляющие средства способны уменьшить боль в спине в короткие сроки, поэтому помогают человеку сохранять активность в течение дня.
Полезен ли активный образ жизни?
Как ни странно – да. Как только боль отступает, врач может порекомендовать физическую терапию или программу специальных упражнений, укрепляющих мышцы спины. В наши дни все большее количество медиков сходится во мнении, что длительный постельный режим при радикулите не является хорошей идеей, не облегчает состояние пациента и, напротив, усугубляет боль. Разумеется, несколько дней отдыха в начале заболевания просто необходимы, но сохранение малоподвижного образа жизни в дальнейшем ведет лишь к ослабеванию мышц, поддерживающих позвоночник. Чрезмерные нагрузки также могут навредить, но разумное продолжение обычной деятельности принесет пользу.
Растяжка и укрепление мышц
Пассивные упражнения на растяжку помогут ослабить сжатие корешков в позвоночнике. Многие подобные упражнения направлены и на укрепление мышц, которые поддерживают вашу спину. Обратите внимание, что подходящий комплекс физических упражнений подбирается в зависимости от причины радикулита. К примеру, при синдроме грушевидной мышцы, который встречается не менее чем в 50% случаев у больных дискогенным пояснично-крестцовым радикулитом, гимнастика на растяжку необходима практически каждому заболевшему. Она используется для расслабления грушевидной мышцы и активации ее антагонистов.
Больной может, к примеру, в положении лежа на спине и опираясь подошвами полусогнутых ног о кушетку, производить плавные движение соединения и разведения колен. Полезно не торопясь, но с большой амплитудой закидывать ногу на ногу или вставать из положения сидя при сведенных коленях и широко расставленных ступнях. Для работы со слабым мышечным тонусом и улучшения осанки активно используется система физических упражнений пилатес. Фитнес помогает уменьшить боли в спине, а также эффективен в плане профилактики радикулита. Предотвратить рецидивы недуга поможет специальная гимнастика, которая направлена на укрепление мышц в области поясницы. Отличные результаты дает и плавание.
Массаж
Назначение лечебного массажа при радикулите наиболее целесообразно в подострую и хроническую фазы заболевания, а в острой он, напротив, категорически противопоказан. Массаж может быть как общим, так и местным (локальным). В первом случае прорабатываются все части тела за исключением головы. Первые сеансы длятся, как правило, не более 20-25 минут, постепенно доходя до 50-60 минут. Локальный лечебный массаж подразумевает работу непосредственно с областью спины. Каких-либо серьезных научных доказательств эффективности массажа как метода лечения радикулита на данный момент нет, однако подобное воздействие и впрямь помогает справиться со спазмом мышц при этом заболевании.
Остеопатия
Врач-остеопат определяет область поражения и достаточно эффективно осуществляет лечение радикулита посредством ручного воздействия на нужные участки тела. В силу мягкости и безболезненности остеопатических техник, лечение может осуществляться даже при выраженном болевом синдроме. Между тем, в научной среде информации по поводу целесообразности остеопатического лечения радикулита (да и болей в пояснице в целом) не слишком много. Возможно, именно из-за этого ряд врачей и вовсе не рекомендует обращаться к остеопатии, а также призывает воздерживаться от прочих воздействий на область спины и физиотерапевтических техник. В России остеопатия применяется с 2003 г., когда она была одобрена Министерством здравоохранения. Врач-остеопат выявляет напряжение мышц и сухожилий, смещение костей и мягкими ручными воздействиями исправляет выявленные неполадки. При радикулите основное воздействие идет на мышцы спины, в результате чего нормализуется их тонус.
Акупунктура
Нужны ли при радикулите грелка или пакеты со льдом?
Полезно ли спать на жестком матрасе при радикулите?
Советы человеку, заболевшему радикулитом:
- не делать глубоких наклонов, особенно при уборке и мытье полов – использовать швабру, либо мыть пол, стоя на коленях;
- при чистке зубов не стоять над раковиной в полупоклоне (лучше присядьте);
- не носить и не поднимать тяжести (если все же не удержались и сделали много покупок в магазине, то хотя бы распределите вес равномерно, взяв сумки в обе руки);
- если пришлось долго простоять на одном месте без движения, применяйте специальную гимнастику: лягте на диван с приподнятыми кверху ногами;
- если вам нужно нагнуться за каким-нибудь предметом, то делайте это, сгибая ноги в коленях. Если вам необходимо поднять с пола что-либо тяжелое, то следует сначала присесть, выпрямить спину и потом аккуратно без резких рывков подняться.
Многие пациенты интересуются, как спать при остеохондрозе. Такая неприятная болезнь, как остеохондроз, — это проблема офисных работников, водителей автомобилей и прочих людей, вынужденных много сидеть в неудобных позах.

Как нужно спать при остеохондрозе?
Данное заболевание требует длительного и тщательного лечения, ведь последствиями остеохондроза могут быть паралич конечностей, инфаркты, инсульты, гипертония и другие крайне опасные для жизни человека патологии.
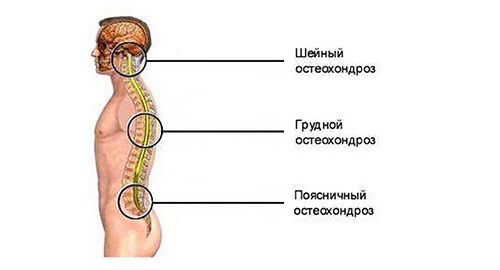
Различают 4 вида остеохондроза в зависимости от места его локализации:
- шейный;
- грудной;
- спинной;
- поясничный.
Помимо медикаментозного и физиотерапевтического лечения и для большей эффективности стоит пересмотреть и некоторые свои привычки. Например, очень важно правильно спать при остеохондрозе.
Такая, казалось бы, мелочь, как положение, в котором вы спите, играет огромную роль в успешности лечения остеохондроза и в дальнейшем избежании его обострений.
Рассмотрим, как спать при остеохондрозе. Первым и самым важным предметом для людей, страдающих остеохондрозом любого отдела позвоночника, является матрац. Правильный матрац не помешает и людям со здоровым позвоночником, обеспечив профилактику возникновения заболеваний спины и просто предоставив максимально качественный отдых всему телу во время сна.

При выборе матраца следует обратить внимание на его жесткость. Слишком мягкий матрац не сможет обеспечить правильное положение позвоночника во время сна и тем самым усугубит общее состояние связок и межпозвоночных дисков, вызвав усиление болей.
Слишком жесткий матрац тоже не позволит телу занять правильное положение.
Полезно ли спать на полу?

Существует ошибочное мнение, что надо спать на жестком матрасе, а некоторые задумываются, полезно ли спать на полу при остеохондрозе. Ответ на этот вопрос однозначный — нет. Это связано с тем, что твердая поверхность не может обеспечить правильное S–образное положение позвоночника человеку, лежащему на спине, и прогнуться под плечом и тазом во время сна на боку. При таких условиях мышцы и связки будут находиться в напряжении, и боль станет усиливаться.
Идеальным для сна является матрац средней жесткости, желательно ортопедический, то есть способный подстроиться под изгибы тела человека вне зависимости от того, в какой позе он спит.
Кроме матраца, необходимо обратить внимание и на подушку. В специализированных магазинах вы сможете приобрести ортопедическую подушку, которая:
- обеспечит правильное положение головы;
- расслабит мышцы и связки шеи;
- поспособствует улучшению мозгового кровообращения.

Когда подушка и матрац выбраны, остается только разобраться, какова правильная поза для сна у людей, страдающих остеохондрозом.
Как выбрать позу для сна при остеохондрозе?
Рассмотрим, как правильно спать при остеохондрозе грудного отдела позвоночника. Для людей с данным диагнозом подойдет положение во время сна лежа на спине или на боку в позе эмбриона.
В таких же позах показано спать при остеохондрозе шеи. В положении лежа на спине расслабляются все мышцы тела, за исключением ног, но для того, чтобы расслабить их, под колени и поясницу можно положить небольшие подушки или валик из простыни. Благодаря таким опорам поясница прогнется, тогда все отделы позвоночника займут правильное положение, и больной сможет расслабиться полностью. Эта поза не подходит людям, которые страдают такими проблемами, как затрудненное дыхание, храп, апноэ и т.п.

Данная поза подходит для сна при грудном остеохондрозе и заболевании шеи, кроме того, она идеальна для людей с остеохондрозом поясничного отдела. Положение лежа на спине с использованием правильной подушки способствует нормализации мозгового кровообращения, если последнее было нарушено, что повышает приток кислорода к мозгу.

Но человек не может неподвижно спать всю ночь. Поза эмбриона — еще один вариант того, как лучше спать при шейном и остеохондрозе грудного отдела позвоночника. В такой позе, по мнению ученых, нужно спать на левом боку из-за особенностей строения пищевода человека, расположения сердечной аорты и печени, функционирование которых будет нарушено при положении лежа на правом боку. При этом происходит смещение данных органов, и они не могут правильно работать, пока человек спит.
Как правильно занять позу эмбриона:
- Лягте на левый бок, опираясь на левое плечо и таз, слегка согните ноги в коленях и придвиньте их по направлению к груди.
- Если в таком положении вам не очень удобно, можно вытянуть одну ногу, а вторую оставить согнутой.
- Кроме того, между ногами в области бедер можно положить маленькую подушку — это позволит снять напряжение с мышц таза и хорошо расслабиться.

При проблемах с поясничным отделом позвоночника, помимо позы эмбриона и положения для сна лежа на спине, приемлем сон на животе. В такой позе нагрузка с поясницы снимается, но в этом неправильном положении очень сильно растянуты связки и мышцы шеи. Это может их травмировать и привести к нарушению мозгового кровообращения.
Позу лежа на животе лучше использовать не во время сна, а для того, чтобы полежать и отдохнуть при обострении боли в пояснице или просто когда ее необходимо расслабить.
Итак, если вам поставили диагноз остеохондроз одного или нескольких отделов, помимо лечения, которое назначает врач-невролог, следует позаботиться и об обеспечении комфортного положения для позвоночника в любое время.
Днем нужно держать осанку, если не можете делать этого сами, купите специальный корсет. А ночью нужно научиться правильно спать. Для этого придется немного пострадать от проблем с засыпанием в правильной, но непривычной позе.
Кроме того, надо заменить спальное место, а точнее, поменять матрац и подушку на ортопедические. Также нелишним будет начать вести более активный образ жизни и пересмотреть рацион.
Менять свои привычки будет сложнее, чем купить новую подушку и матрац, но будьте уверены, что ваши усилия окажутся оправданы.
Читайте также:


