Узи у ребенка может не показать смещение позвонков
Всем доброго времени суток!
Ранее я рассказывала историю о том, что в 2,5 года нам ставили аутизм. На сегодняшний день нашему сыну 4,3 года. Ребенок изменился с того времени, стал контактный очень. Продолжаем ходит в сад второй год. Были в реацентре, где нам ставят уже не аутизм, а зрр. Полгода назад сделали узи, показало смещение четырех шейных позвонков. Ребенок толком не разговаривает, ОНР 1 степени. Но звукоподражание есть, в лексиконе имеется около 20 отдельных слов. В последнее время добавляются слова-заменители: ато - открой, ся - сядь, си - спит и т.д. Но набор очень скудный на сегодняшний день. Однажды мне "светила" из пмпк, когда пророчили аутизм ребенку, сказали, что он не разговаривает, потому что не хочет. Сейчас же я уверена в том, что он не может. Пытается общаться звуками, но пока не говорит.
Могут ли на речь влиять шейные позвонки? Вернее, их смещение? Водила к невропатологам, прошли один курс токов на воздействие речевых зон мозга. Ноотропы не пьем, я особо лекарствами пичкать не хочу. Только кортексин ставили летом и витамины употребляем.
Жду очереди к ортопеду, может, какой массаж назначат.
Заранее благодарю за грамотные и качественные ответы.
![]()
Вы Крошка Цахес задали для себя "болезненный" вопрос.
И я отвечу прямо и коротко - МОЖЕТ!

Далее . по-первых (для начала) неизвестно:
- это смещение результат чего?
Ибо, смещение возможно при:
- если вы упомянули в самом начале свой беды малолетний возраст, то (из-за не знании срока диагноза) могу предположить и при родовых травмах вашего малыша (из-за тоже предполагаемого мною возможного варианта) вследствие обвитии пуповиной. То есть . из-за переразгибания шейного отдела вашего плода проходя по родовым путям;
- резком движении головки назад. Тем более малыш в том раннем грудном возрасте еще не в состоянии удерживать головку самостоятельно;
- патологии с хрупкостью костей (в том числе и врожденных);
- патологии не срощение у новорожденного дужек позвонков (то есть, спондилолиз);
- мышечном спазме;
- случаев перелома, вывиха или иных травм позвонка (в районе шеи);
- резком перепаде температуры на естественного обитаемого пространстве;
- возможном шейном остеохондрозе с последующей дегенерции позвоночника;
- операциях на шейных позвонках;
- травмах спины (например при ДТП или падение на спину);
- спортивно-тренировочных упражнениях или массажных процедурах;
- и т.д и т.п.
Так что . то, о чем вы спросили дорогая Крошка Цахес - я ответил.
А как лечить или исправить?
- Так тут на БВ полного ответа вам никто не сможет дать!
Тем более травмы ПОЗВОНОЧНИКА - это не "порез пальца" или "сопли из носа".
Это уж упорное занятие ЛЕЧАЩЕГО ВРАЧА. Это только врачи (зная все плюсы и минусы, а также и данные всех специальных исследований) способны зать все ньюансы относительного вашего ребенка.
- Хэ! Пусть простят меня за "прямоту", но . могут или свое мнение выставлять за могущество "всезнайки" или кто-то возьмет да перепишет из интернет-источника слово в слово какую-то чушь .
- И при этом ни у кого "ни убудет" и "ни прибудет". А при пользовании советами "неуча" (да, хоть где, даже на просторах "БВ") вы Крошка Цахес можете лишь навредить своему малышу.
Надеюсь, он вам дороже .

Так что . с верой на благосклонность Господа Бога и с доверием на профессионализм врачей имейте терпение и надежду на конечный результат.
- С Верой на Бога, с Надеждой на Спасение чрез лекарей-Добродеятелей и Любовью ко всем ближним все одолим.
Иного сказать или советовать совесть не позволяет!
А из всех действенных молитв (притом, самая сильная) – это искренняя молитва матери о здоровье ребенка.
Тут не нужно искать специального текста или выдумывать разного рода разукрашенных слов для текстового обращения.
Молиться Господу Богу и умаления пред Царицей небесной.
А слова или мысли они сами приходят!
- не нужно унывать . и тем более - отчаиваться. НАДЕЖДА - верная спутница.
Спаси Тя и младенца твоего, Господи!
![]()
Было бы серьёзное смещение шейных позвонков, это в первую очередь сказалось бы на развитии двигательной функции развития ребёнка, в первую очередь на верхнем плечевом поясе. Из пояснения к вопросу, видно, что их и близко нет.
Второй момент, возможное снижение кровоснабжение головного мозга. Этот вариант тоже отпадает, он может наблюдаться при более-менее свежем таком состоянии у взрослых. У детей на счет кровоснабжения головного мозга хорошо выражены компенсаторные дублирующие системы кровонаполняемости головного мозга. На развитие психики это ни как не скажется. Вы перепробовали много средств и приложили массу усилий над развитием речи ребёнка, а сейчас, вам подкинули идею на счёт шейных позвонков, и вы на ней сосредоточились. Иметь представление о состоянии шейного отдела позвоночника ребёнка, конечно надо, но не стоит её принимать, как причину основного недуга. Думаю, ваш мальчик разговорится и сам.
![]()
Навряд ли. У меня у сына смещение позвонков шейного отдела увидели только в десятилетнем возрасте. Предположили, что травма была получена при родах. Разговаривать он начал поздновато конечно, но в четыре года он уже точно разговаривал хорошо. Единственное на чем сказалось смещение позвонков это головные боли. При смещениее шейных позвонков может возникать кислородное голодание мозга, но критичным оно не бывает и на речевой отдел мозга не влияет. И по поводу массажа, ни один врач в своем уме не будет назначать массаж ребенку при смещении позвонков. Назначается физлечение, в крайнем случае одевают воротник.
Ребенку нужен хороший логопед. Ребенка нужно показать хорошему ЛОРу. Считается, что ребенок может не разговаривать до пяти лет и при этом быть абсолютно здоровым.
Я не врач, но исходя из описанного вами предположила бы, что у ребенка проблемы со слухом, скорее всего повреждение слухового нерва. Есть люди, которые с трудом воспринимают звуки определенных частот, что влияет на разборчивость речи. Если подобное нарушение появилось в раннем детстве и осталось незамеченным, то у ребенка просто нет шансов научиться нормально разговаривать без лечения.
Здравствуйте. Уверена, что состояние позвоночника оказывает прямое влияние на состояние всех органов и систем. У меня в детстве была сильная травма позвоночника - я сорвалась с качелей в пропасть, с большой высоты. Было сильное смещение позвонков, что повлияло на речевые способности - в течение нескольких часов после травмы я не могла говорить. Речь восстановилась, но по мере взросления проблемы в позвоночнике все чаще и чаще дают о себе знать. При длительном пребывании в одном положении или при неловких движениях происходит ущемление, появляется острая боль, становится тяжело дышать, нарушается сердечный ритм, появляется головокружение. Периодически прохожу лечение у массажиста. Думаю, что заниматься позвоночником нужно обязательно, ведь там находится очень много нервных окончаний, которые влияют на работу сердца, сосудов и головного мозга. Иногда руки опытного специалиста по мануальной терапии спасают от беды. Сил вам, терпения, квалифицированной помощи и непременного выздоровления ребенку!
![]()
Может я отстал от жизни. Шейные позвонки и их смещение никак не могут влиять на отсутствие устной или письменной речи у человека, так как заведующие этим видом деятельности нервные отделы располагаются в головном мозге человека. Спинной мозг, который расположен в середине почти всех позвонков человека, отвечает за автоматические действия, условные и безусловные рефлексы человека и НИКАК не может влиять на развитие речи.
Нарушения развития речи прежде всего связаны с нарушением развития коры ГОЛОВНОГО мозга, где "смещения позвонков" нет.
Кстати, головной мозг человека обладает невероятной лабильностью. То есть при поражении участков коры, которая ответственна за речь изначально, могут активироваться другие участки. Речь восстановится.
Удачи Вам, Боритесь и добьётесь. Давайте своему человеку упражнения на развитие коры головного мозга. На все отделы. Может, случайно и речевой отдел пробудете к деятельности.
![]()
Смещение смещению рознь, и поскольку мы говорим о конкретной ситуации, а не об общем вопросе, то чтобы грамотно ответить, нужно видеть снимки, которые показывают смещение. Ну или хотя бы медицинское заключение. Если рассуждать абстрактно, то если бы была серьёзная проблема, она проявлялась бы не только в задержке речи,а и в двигательных нарушениях. Я вижу по той информации, которую Вы предоставили,неумение диагностировать и приписывать проблему чему попало, увы.Нужно искать хорошего специалиста, Вы где живёте?
Хочу Вас предостеречь от всяких сомнительных манипуляций типа воздействия токами и тем более, Кортексина - есть многочисленные случаи задержки развития именно после этих уколов, он запрещён во многих странах. Ноотропы не нужны. Нужен грамотный невролог и логопед.
![]()
Любимый ребенок, всегда беспокойство и тревога!
Сочувствую, какая бы не была болезнь это всегда неприятно. К вопросу о смещении, сразу скажу, что позвоночник - это серьезно, отвечает в первою очередь за двигательный аппарат организма и тесно связан с главный мозгом. Но за речь отвечает правое полушарие головного мозга, и только его нарушение влияет на умственное развитие человека.
Мозгу нужно хорошие кровообращение, если смещение влияет на это - то плохо. Массаж у специалиста не помешает, но это не панацея для речи, как вы уже поняли с других ответов, умственно, по его возможностях работая с ребенком, - он будет развеваться!
Желаю Вам в жизни только положительный эмоций, радости!
![]()
Не знаю, смогу ли я ответить на Ваш вопрос, но, может быть, наш опыт поможет.
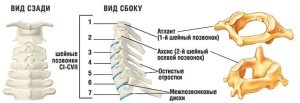
Диагноз смещение шейных позвонков был поставлен после рождения, из роддома нас сыном сразу же перевели в детскую больницу, неврологическое отделение, так как было поражение нервной системы, и его и лечили. Там сделали рентген шейного отдела позвоночника. Результат по УЗИ может быть не точным, для более точной диагностики делали рентген. Позже УЗИ делали для контроля.
Были смещены 4 шейных позвонка, до 2,8 мм. Врач сказал, что последствия в будущем - остеохондроз шеи. Лечение - электрофорез и ношение воротника Шанса. Позже мы обращались к другому невропатологу, он объяснил, что воротник должен разгружать шею, а не поддерживать. Мы сделали воротник сами из ваты и бинтов, проверяли, чтобы его толщина была такой, чтобы затылок и воротник составляли единую линию. Ребенок был маленький, поэтому спал в воротнике, носил его постоянно. Этот же невропатолог назначил упражнения на мяче, нужно купить большой гимнастический мяч, на него укладывается ребенок (вы должны его придерживать, чтобы не упал), по очереди, на спину и живот, надо раскачивать ребенка головой вниз, плавно, минут по 5 или сколько выдержит. Можно так несколько раз в день. Делали массаж каждый месяц у массажиста из дома ребенка неврологического профиля. Там массажисты регулярно проходят повышение квалификации и имеют медицинское образование, массаж по назначению врача, не общий, а лечебный, при неврологических проблемах.
Лекарства принимали все, что назначали, актовегин, мочегонные, когитум хорошо помогает при проблемах с речью.
Но у нас никогда не было проблем с речью, тут два варианта, или не влияет смещение шейных позвонков на речь, или мы сразу начали лечение. Диагноз в год сняли, но УЗИ не делали, возможно, надо было настоять. Не только не было проблем с речью, но в год десятки слов, в год и два сказал первую фразу, в два года читал стихи, болтун, рот не закрывается до сих пор.
Сейчас что еще можно посоветовать, делают исследование на проверку кровотока в шейном отделе позвоночника, ребенок наклоняет голову, и проверяют, насколько пережимаются сосуды. Результаты исследований покажите нескольким специалистам, не одному.
Патологии позвоночника у плода в числе всех нарушений развития выявляются на скрининговом исследовании в подавляющем большинстве случаев. Чаще всего патологии позвоночника локализуются в поясничной зоне, несколько реже – в зоне шеи, нечасто – в грудном отделе и в области крестца.
Популяционная частота дефектов позвоночника и спинного мозга плода – 1 случай на 1000.
Диагностика дефектов позвоночника и спинного мозга плода – сроки и виды исследований
Поскольку параллельно с нарушениями развития позвоночного столба чаще всего обнаруживаются и изменения со стороны спинного мозга, что приводит к очень тяжелым последствиям – гибели плода внутриутробно на поздних сроках, смерти ребенка сразу после рождения или в раннем возрасте, или же глубокой инвалидности при выживании, трудно переоценить важность своевременного и качественного скрининга беременных женщин.
Скрининговое исследование позволяет диагностировать аномалии развития внутриутробно и принимать решение о целесообразности дальнейшего ведения беременности, рассмотреть возможности коррекции обнаруженных дефектов, прогнозировать исход болезни по объективным показателям диагностики.

Патология шейного отдела позвоночника, отсутствие шеи и полное недоразвитие переднего мозгового пузыря. Продольное сканирование
Скрининговый контроль беременности базируется на ультразвуковом исследовании, как самом доступном и эффективном методе.
Чаще всего диагностика ограничивается УЗИ-исследованием, как самым достоверным в любом триместре беременности.
-
Первое скрининговое УЗИ-исследование проводится после 11-й недели беременности. Уже на этом сроке можно выявить деформации формирующегося позвоночника по контуру мягких тканей над ним, и с большой долей вероятности диагностировать его расщепление, а также миелоцеле, менингоцеле или менингомиелоцеле. Если на УЗИ заметно нарушение мягких тканей и кожи плода в зоне деформации позвоночника, то диагноз не подлежит сомнению.

Дефект позвоночника на 3D УЗИ — спинномозговая грыжа
Второе скрининговое исследование проводится на 16-18 неделе, которое может подтвердить вышеназванные диагнозы, потому что позвоночник к этому времени более отчетливо дифференцирован на снимках УЗИ. Второй скрининг также позволяет выявить дефекты нервной трубки плода, что выражается в анэнцефалии и амиелии (отсутствии головного и спинного мозга) – эти патологии часто сопровождают рахишизис (расщелина позвоночника). На первом-втором скрининге можно выявить также дополнительные образования в зоне позвоночника или наличие добавочных позвонков.
При подозрении на дефекты позвоночника или другие патологии плода после первого скринингового исследования беременной назначается индивидуальная диагностическая программа с дополнительными исследованиями и консультированием специалистов.
Дефекты позвоночника и спинного мозга, которые могут быть выявлены внутриутробно
Костные структуры позвоночника плода хорошо визуализируются с 15 недели беременности – именно с этого срока можно с высокой долей вероятности диагностировать дефекты позвонков на УЗИ.
Ткани позвоночника плода от 15 недели имеют центры окостенения, которые в норме на поперечном срезе заметны параллельными линейными структурами. При дефектах позвоночника на УЗИ будет заметно их расхождение.
Продольными срезами на исследовании можно выявить наличие и размеры грыжевого образования.
Необходимо отметить, что расщепление позвоночника может быть разной степени выраженности, и не все дефекты будут заметны на УЗИ.
На визуализации УЗИ видно образование с жидкостью на задней поверхности позвоночника плода.
Стоит иметь в виду, что открытая щель позвоночника не имеет образования с жидкостью над дефектом. Если спинной мозг с оболочками не выбухает в зияющий просвет, то определить патологию на УЗИ довольно сложно, и во многих случаях она остается недиагностированной до родов.
Это – генетически обусловленная патология, которая проявляется значительным укорочением шеи из-за врожденного сращения шейных и верхнегрудных позвонков. Патологию у плода можно заметить уже в первом триместре беременности при внимательном рассмотрении визуализации шейного отдела – он представляется единым образованием, без отдельных сегментов.
При подозрении на данную патологию назначаются дополнительные диагностические исследования.
Дети с данным заболеванием вполне жизнеспособны, умственное развитие не страдает. Но заболевание неизлечимо, и дефекты не могут быть скорректированы впоследствии.
На визуализации МРТ-исследования плода на последних сроках беременности иногда возможно заметить следующие патологии развития позвоночного столба и спинного мозга:
Просветы в структуре спинного мозга (единичный или множественные) или полости с жидкостью.
Внутриутробно или в раннем детстве диагностируется очень редко.
Эта патология характеризуется недоразвитием дужек позвонка с одной стороны или с обеих сторон. В результате дефекта смежные позвонки становятся более подвижными относительно друг друга, и один из них соскальзывает вперед. Позвоночный канал в месте дефекта сужается, возникает угроза сдавления спинного мозга и корешков.
Внутриутробно данная патология диагностируется крайне редко, хотя возникает дефект на стадии формирования структур позвоночника, в первые месяцы внутриутробного развития.
Данные дефекты формируют неправильное строение позвоночного столба ещё внутриутробно, что проявляется врожденным сколиозом у ребенка сразу при появлении на свет.
Дефекты строения позвонков и добавочные позвонки и полупозвонки иногда могут быть замечены на визуализации УЗИ или МРТ плода.
Дефект встречается у 0,5% новорожденных.
Патология характеризуется наличием фиброзных отростков на шейных позвонках (чаще – на 7-м, реже на 6-м). Может быть односторонним и двусторонним, эти ребра могут быть полными и неполными, истинными, напоминающими настоящие ребра и соединяющиеся с грудной клеткой, или ложными.
Внутриутробно шейные ребра могут быть замечены на УЗИ или картинке МРТ, если они достаточно развиты и формируются, как костные ткани настоящих ребер.
Совсем маленькие по размерам рудименты могут оставаться незамеченными и при рождении ребенка, и в более позднем возрасте.
30 декабря 2016
Последние новости
Совсем недавно стартовала уникальная программа Союзного государства помощи детям с патологиями и деформацией позвоночника, разработанная ведущими специалистами в области вертебрологии из России и Беларуси.
Сегодня эти планы воплотились на практике, подарив первым маленьким пациентам здоровое будущее, без болей и ограничений.
В выпуске новостей телеканала Диёр 24 вышел репортаж из Наманганской области республики Узбекистан о визите в областную больницу врачей-травматологов из НИИ Травматологии и ортопедии, г. Ташкент, и профессора С.В. Виссарионова из НИИ детской ортопедии, г. Санкт-Петербург.
28 февраля 2018 Подробнее
Патологии позвоночника у плода встречаются в 1 случае на 1000 беременностей. Часто нарушения касаются не только самого позвоночного столба, но и спинного мозга. В основном плод с аномалией позвоночника гибнет внутриутробно или сразу после рождения, поэтому очень важно установить проблему как можно раньше, чтобы женщина обдуманно приняла решение о прерывании беременности.
патологии позвоночника у плода
Причины возникновения внутриутробных аномалий позвоночника
В большинстве случаев аномалия возникает в поясничном отделе, реже — в шейном, и совсем нечасто — в области крестца и грудном отделе.
Причины столь сложной патологии до сих пор не ясны. Но среди факторов, провоцирующих нарушение формирования спинного мозга, совершенно определенно можно выделить:
- TORCH-инфекцию;
- токсическое воздействие лекарств;
- сложные условия работы;
- употребление наркотиков и алкоголя;
- многолетний стаж курения.
Когда можно обнаружить патологии позвоночника у плода
Расщепление нервной трубки происходит в период с 19 по 30 день гестации (дня последней менструации у беременной). Аномалию позвоночника можно выявить уже на первом скрининге, который проводится на 11-й неделе беременности. Второй скрининг обычно подтверждает результаты 1-го скрининга и выявляет новые нарушения.
Миеломенингоцеле
75% всех случаев аномалий позвоночника у плода занимает миеломенингоцеле (spina bifida cystica). Патология выражается в выпячивании спинного мозга за пределы позвоночной дужки. Иногда мозговая ткань защищена кожей, но чаще выходит наружу вместе с нервными отростками. В последнем случае плод рождается с параличом нижних конечностей, проблемами с кишечником и мочевым пузырём. В 90% случаев у плода диагностируется гидроцефалия (водянка головного мозга).
Характерные признаки миеломенингоцеле на УЗИ:
- на задней поверхности позвоночника визуализируется жидкость;
- через позвоночную щели видно образование с жидкостью внутри;
- черепная ямка имеет меньшие размеры;
- ткани мозжечка смещены;
- выражено искривление позвоночника;
- размеры плода меньше нормы;
- диагностируется гидроцефалия из-за низкого расположения спинного мозга и блокировки спинномозговой жидкости.
При подозрении на патологию женщина сдаёт кровь на специфические ферменты. У неё повышен уровень альфа-фетопротеина, как и при других аномалиях плода. Затем беременную отправляют на 4D сканирование, во время которого можно увидеть объёмное изображение плода. Однако это становится возможным только с 20-й недели беременности.
Миеломенингоцеле — тяжёлая форма расщепления позвоночника, поэтому при подтверждении диагноза на УЗИ женщине рекомендуют сделать аборт. Даже если малыш родится живым, он не сможет ходить, у него будут проблемы с внутренними органами.
Операция по перемещению вышедшего за пределы позвоночного столба спинного мозга со спинномозговыми нервами проводится в течение 48 часов с момента рождения. Выпячивающаяся капсула помещается обратно в позвоночный канал, сверху нашиваются мышцы и кожа.
Такие дети нуждаются в особом лечении, которое существенно не улучшит их качество жизни. Очень низкий процент детей в будущем смогут ходить, но большинство будет нуждаться в инвалидной коляске, потому что нервные окончания повреждаются и не позволяют спинному мозгу нормально функционировать.
Синдром Клиппеля-Фейля
Синдром Клиппеля-Фейля встречается очень редко, в 1 случае из 120 000 беременностей, и имеет особенность передаваться по наследству.
Патология заключается в аномальном строении шейного отдела позвоночника, при котором позвонки сращиваются между собой. Шея практически отсутствует и, в зависимости от разновидности синдрома, патология имеет и другие нарушения. Наиболее опасна разновидность KFS3, при которой сращены не только шейные позвонки, но и грудные, а также поясничные. Из-за незаращения дужек позвоночника образуются дополнительные рёбра.
Помимо этого у плода визуализируются лишние пальцы, их недоразвитие или сращивание, гипоплазия почек, заращение мочеиспускательного канала, заболевания сердечно-сосудистой системы, отсутствует лёгкое, сбои в работе ЦНС. При любой форме синдрома у плода формируется искривление позвоночника (сколиоз).
Причина патологии — мутация гена GDF6. Выявляется аномалия не раньше 20-й недели беременности. При ультразвуковом исследовании на экране УЗИ заметно следующее:
- укорочение шеи;
- плод не поворачивает голову;
- низкая линия роста волос на затылке;
- асимметрия лица;
- отсутствие одного лёгкого;
- гипоплазия почки;
- срастание или недоразвитие пальцев на руке;
- лишние количество пальцев;
- сращение позвонков в различных отделах позвоночника.
Первые две разновидности синдрома Клиппеля-Фейля поддаются коррекции. Ребёнку проводят операцию, затем он проходит сложную восстановительную терапию. На сегодняшний день полностью восстановить позвоночник не удастся, однако человек сможет жить обычной жизнью, потому что умственные способности не затрагиваются.
При третьей форме патологии женщине предложат прерывать беременность, потому что при срастании позвонков ущемляются нервные корешки, из-за чего развиваются различные заболевания внутренних органов. Дети с формой KFS3 требуют особый уход за собой и всё-равно умирают в раннем возрасте.
Spina bifida
Spina bifida или неполное закрытие позвоночного канала, возникающее на ранних сроках беременности в связи с неправильным формированием нервной рубки. Помимо проблем с позвоночником, при Spina bifida имеется недоразвитие спинного мозга. 95% детей с такой патологией рождается у совершено здоровых молодых родителей.
Самой лёгкой формой патологии является Spina bifida occulta — небольшая щель в позвоночном столбе, не сопровождающаяся выпячиванием наружу спинного мозга и повреждением нервных корешков. Дефект внешне практически не заметен, и со стороны сложно сказать, что есть какая-то проблема.
Иногда у новорождённого наблюдаются проблемы с кишечником и мочевым пузырём, имеется сколиоз и слабый тонус ног. Единственным способом диагностики патологии является рентгенография. На скрининговом УЗИ она практически не видна, только при 4D УЗИ можно увидеть неполное сращение дужек позвоночного столба на поздних сроках беременности. Аномалия не требует коррекции, и прерывать беременность женщине не надо.
Кистозная гигрома шеи
Гигрома на шее у плода (лимфангиома) — это доброкачественная опухоль, которая образуется в результате нарушения формирования лимфасистемы в области шейных позвонков в период эмбрионального развития. Если нарушается лимфаток в месте соединения яремного мешка с яремной веной, образуется киста или несколько кист, заполненных фиброзно-серозной жидкостью. Опухоль локализуется возле шейных позвонков, влияя на развитии плода.
Патологию на УЗИ можно увидеть уже на 1-м скрининге на срок 11-12 недель. Главным показателем будет увеличение толщины воротникового пространства. Гигрома шеи у плода возникает как в результате хромосомных нарушений, так и под влиянием внешних причин — механической внутриутробной травмы, курение и употребление алкоголя матерью, перенесённые во время беременности инфекции.
На 2-м скрининге гигрома визуализируется как ассиметричное новообразование с плотной оболочкой, иногда имеющее перегородки внутри, расположенное в проекции шейного отдела позвоночника. Сама по себе опухоль не представляет угрозы для жизни плода.
На ранних сроках делается биопсия хориона с целью выявления хромосомных нарушений. Если они подтвердятся, женщине предложат прервать беременность. В случае отсутствия генетических отклонений врачи придерживаются выжидательной позиции. очень часто к 18-20 неделе беременности гигрома рассасывается сама собой.
Если этого не произойдёт, то у малыша после рождения вероятно наличие следующих отклонений:
- парез лицевого нерва — обездвиживание мускулатуры лица по причине длительного сдавливания гигромой нервного волокна;
- деформация позвоночника (чаще всего встречается кривошея — искривление шейного отдела из-за воспалительного процесса в шейных мышцах вследствие перенапряжения постоянного давления опухоли);
- деформация затылочной кости и челюсти;
- нарушение глотательной функции;
- обструкция дыхательных путей (непроходимость дыхательного канала из-за перекрытия трахеи гигромой).
Лечится гигрома консервативно после рождения ребёнка. Если причиной патологии не являются хромосомные нарушения, прогноз для малыша благоприятен.
Выводы
Чтобы исключить любые патологии позвоночника у плода, нужно уже на ранних сроках проходить скрининг с помощью хорошего УЗИ-аппарата. Аномалии позвоночника видны даже при первом обследовании, что позволяет, в случае тяжелых нарушений, своевременно прервать беременность.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Читайте также:





