Узи диагностика спина бифида
Пороки развития спинного мозга и позвоночного столба - это многочисленная группа пороков развития, возникающих в результате врожденного неза-ращения позвоночного столба (Spina bifida; Sb) и представленных в виде нескольких форм.
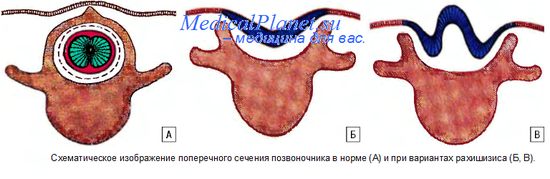
I. Рахишизис (Rhachischisis) - расщелина позвоночника, точнее, отсутствие дорсальных концов дуг позвонков с образованием дефекта мозговых оболочек и мягких тканей. Спинной мозг в области дефекта лежит открыто, то есть лишен кожного и оболочечного покрова. Этот порок часто сочетается с анэнцефалией или иниэнцефалией.
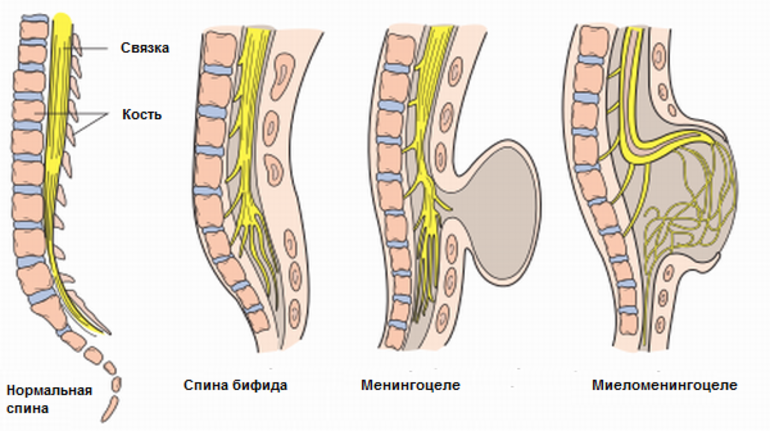
II. Spina bifida aperta - это открытая спинномозговая грыжа, характеризующаяся дефектом отростков позвонков и мягкихтканей. В большинстве случаев она бывает представлена кистозным образованием -spina bifida cystica, при которой в результате незаращения позвоночного столба возникает выпячивание мозговых оболочек (менингоцеле), оболочек и корешков спинномозговых нервов (менингорадикулоцеле), оболочек вместе с веществом спинного мозга (менингомиелоцеле). Наиболее часто дефект локализуется в пояснично-крестцовом отделе позвоночника, но может образовываться в поясничной и грудино-поясничной области.
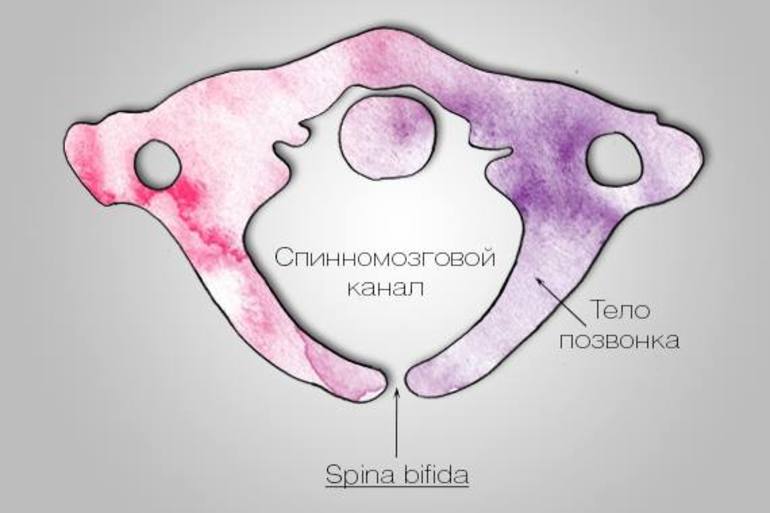
III. Spina bifida occulta - это расщелина позвоночника без образования грыжевого выпячивания.
Костный дефект, как правило, небольшой и закрыт кожей.
Несмотря на многообразие этиологических факторов, известны только два варианта патогенеза спинномозговой грыжи. В основе первого лежит нарушение процесса закрытия каудальной нейропоры, в основе второго - вторичное расщепление уже сформированной нервной трубки в результате нарушения баланса между продукцией и реабсорбцией цереброспинальной жидкости в эмбриональном периоде.
Частота встречаемости различных форм Spina Bifida, по данным разных авторов, существенно различается. Например, в исследованиях Р. Ромеро и соавт,Sb occulta составляла 15%, а по результатам A.M. Стыгара - 38%. Частота Sb зависит от расовых и популяционных особенностей. Заметное колебание частоты Sb отмечается и в различных регионах России, что можно объяснить не только популяционными особенностями, но и полнотой сбора данных, а также использованием различных методик обработки результатов. Например, в РСО-Алания проводился учет всех форм Sb как среди новорожденных, так и среди плодов, что не соответствует популяционной частоте.
Доля Spina Bifida среди всех пороков невральной трубки достигает 50%. В исследованиях, проведенных в 1998-2000 гг. в ЦПД № 27 г. Москвы и в ГУ РЦПСиР г. Владикавказа, доля Sb среди пороков невральнои трубки составила 44,8%, а среди всехдиагностирован-ных пороков ЦНС- 23,6%. Соотношения полов при спинномозговой грыже составляет 1:1,8 (ж:м).
Изолированная Spina Bifida относится к мультифакториальным заболеваниям, что подтверждается одной из самых больших серий исследования пороков невральнои трубки, проведенных учеными из Канады. Анализ структуры этиологических факторов пороков невральнои трубки, в том числе и Sb, среди 212 плодов показал, что основным является мультифакториальный тип наследования.
В последнее десятилетие во многих странах мира выявлены генетические факторы риска по развитию дефектов невральнои трубки в целом и спинномозговой грыжи в частности. Обнаружено, что генетический полиморфизм метилентетрагидрофолатредуктазы (MTHFR), метионинсинтетазы, мутации гена FRa, уровень фолатов в эритроцитах связаны с риском развития этих пороков. Выявление взаимосвязи возможного типа мутации и уровня поражения позвоночника проведено в США. Исследования проводились среди больных индивидов и их родителей. Пациенты с локализацией дефекта в верхних отделах позвоночника и их матери оказались гомозиготны по аллелю С677Т MTHFR, что указывает незначительную роль генетических факторов риска. Кроме того, это исследование подтверждает ранее опубликованные предположения о возможной роли импринтинга при Sb.
Spina Bifida может быть изолированной патологией, однако в этих случах нередко развивается вторичная гидроцефалия в связи с нарушением оттока спинномозговой жикости. В наших исследованиях плоды со вторичной гидроцефалией при наличии Sb составили 44,2%.
Spina Bifida может сопровождаться другими пороками развития ЦНС: анэнцефалией, черепно-мозговыми грыжами, иниэнцефалией, диастематомиелией, сколиозом, полимикрогирией. Как уже указывалось выше, наиболее часто Sb сочетается с аномалиями развития продолговатого мозга, то есть с синдромом Арнольда - Киари.
В свою очередь, при анэнцефалии Spina Bifida обнаруживается в 17-40,5% случаев, при гидроцефалии - в 61,3% наблюдений, при синдроме Арнольда - Киари - до 95%, при амелии - в 7,5%, при пре- и постаксилярных дефектах конечностей - в 3,2%.
Среди других пороков, сочетающихся со Spina Bifida, следует отметить анальную атрезию, омфалоцеле, добавочную почку, деформацию стоп, аномалии ребер и пороки сердца. Sb сочетается с более чем 40 синдромами множественных пороков развития и входит в состав ассоциаций пороков развития таких, KaKSHISIS, OEIS, синдром каудальной регрессии.
Spina Bifida может может быть составляющей различных ХА. В целом, аномалия кариотипа отмечается у каждого десятого плода с менингомиелоцеле, варьируя от 5,9 до 17%. Основной ХА, в состав которой входит Sb, является трисомия 18.
R. Nickel и К. Magenis опубликовали данные о том, что дефекты невральнои трубки могут быть частью клинической картины делеции 22q11. При сочетании кист сосудистых сплетений со Sb в 2% выявляется трисомия 18, а при сочетании Sb с единственной артерией пуповины аномальный кариотип отмечен в 23% случаев. При трисомии 18 в 10,7% отмечается менингомиелоцеле.

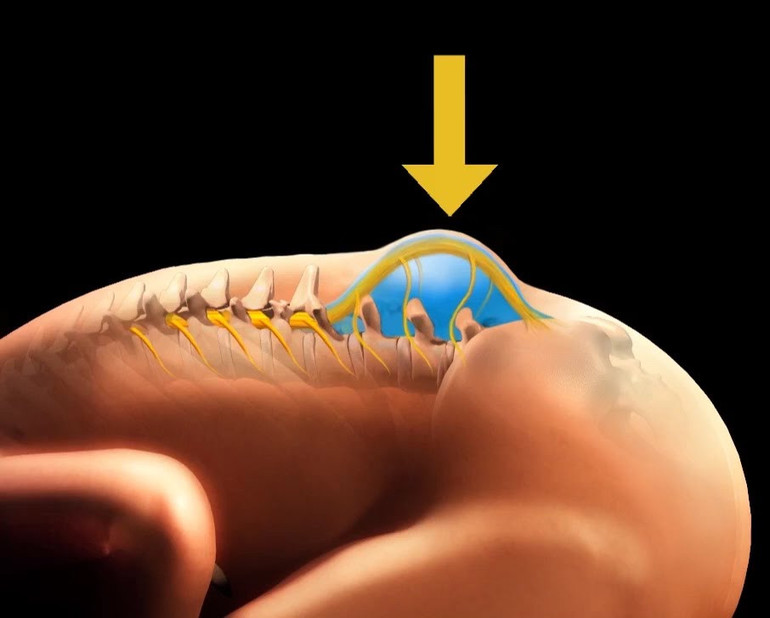
Spina bifida - дефект развития нервной трубки, представляющий собой расщепление спинномозгового канала (спинальный дизрафизм), часто с формированием грыж спинного мозга.
Центральная нервная система формируется из эктодермы на 3-й неделе эмбрионального развития. Длина эмбриона в этот период составляет всего 15 мм. Листки эктодермы сближаются и формируют невральный желобок, а затем, сблизившись, нервную трубку (рис. 1). Вокруг формируется костное кольцо. В норме закрытие невральной трубки происходит к 28-му дню гестации. Однако при нарушениях закрытия формируются такие ее дефекты, как анэнцефалия, энцефалоцеле и spina bifida (рис. 2).
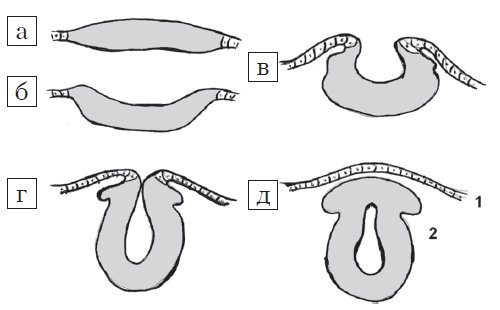
Рис. 1. Стадии эмбриогенеза нервной трубки: поперечный схематических разрез.
а) Медуллярная пластинка.
б, в) Медуллярная бороздк.
г, д) Нервная трубка: 1 - роговой листок (эпидермис); 2 - нейральные гребни.
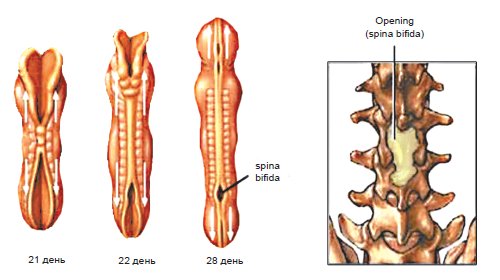
Рис. 2. Формирование дефекта нервной трубки.
Типичным для всех видов и форм спинальных дизрафий является их заднее расположение с дефектом заднего полукольца позвоночного канала. Крайне редко (менее 1% случаев) незаращение формируется на переднебоковой поверхности канала, и возникают передние спинномозговые грыжи.
Передняя и задняя расщелины позвонка могут проходить по срединной линии, а также располагаться асимметрично. В ряде случаев щель располагается косо. Если расщепление позвонков происходит по срединной линии, то деформация позвоночника может быть незначительной или вовсе не выражена. Однако при асимметричном и косом расположении щели в сочетании с другими аномалиями развития позвонков (например, односторонней микроспондилией половины позвонка, аномалией суставных отростков) развивается выраженная деформация позвоночника.
Наиболее часто (до 70% случаев) spina bifida локализуется в пояснично-крестцовой области, в 21% - в грудном отделе и в 9% - прочей локализации [1].
Выделяют три варианта spina bifida
- Spina bifida occulta. Этот вариант еще называют "скрытым", так как видимого наружного дефекта нет. Скрытые незаращения позвоночника обычно локализуются в пояснично-крестцовой области и, как правило, клинически ничем не проявляются. Часто они являются случайной "находкой" при рентгенологическом исследовании позвоночника или МРТ. Анатомическая сущность скрытой расщелины позвоночника состоит в неполном заращении дужки позвонка. Это наиболее благоприятный вариант spina bifida. Иногда в области дефекта имеются "маркеры" или кожные стигмы в виде липом, кистозных и/или солидных масс, участков аномального оволосения, гиперпигментации. При закрытых дефектах также встречаются аномалии позвонков, деформации стоп и аномально низкорасположенный конус. Закрытый вариант spina bifida не сопровождается синдромом Арнольда Киари II, вентрикуломегалией и другими интракраниальными изменениями [2].
- Meningocele. Менингоцеле представляет собой расщепление позвоночника с выпячиванием в дефект твердой мозговой оболочки, но без вовлечения в процесс нервных структур (рис. 3). Содержимое грыжевого мешка - мозговые оболочки и ликвор, форма его - обычно стебельчатая с суженной ножкой. Костный дефект захватывает обычно два-три позвонка. Клинические проявления заболевания вариабельны и колеблются от бессимптомного течения до нарушения функции тазовых органов, двигательных и чувствительных расстройств. Данный вариант spina bifida встречается редко.
- Myelomeningocele. Это наиболее тяжелая форма spina bifida, с вовлечением в грыжевой мешок оболочек, спинного мозга и его корешков. Костный дефект обычно широкий и протяженный, захватывает от 3 до 6-8 позвонков. Степень неврологического дефекта всегда тяжелая параплегия нижних конечностей, чувствительные расстройства, нейрогенный мочевой пузырь и парез кишечника. Именно эта форма спинномозговых грыж встречается наиболее часто - около 75% всех форм 3. Почти во всех случаях миеломенингоцеле сочетается с синдромом Арнольда - Киари II. Таким образом, обнаружение признаков аномалии Арнольда - Киари II у плода является маркером наличия spina bifida. Кроме того, в 70-80% случаев у плода развивается гидроцефалия [5, 6].
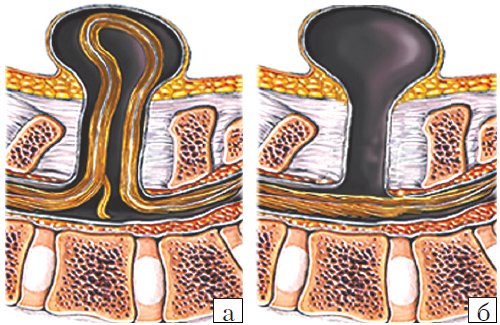
Рис. 3. Схема дефектов позвоночника плода.
а) Meningomyelocele.
б) Meningocele.
Представляем клинические наблюдения, демонстрирующие возможности эхографии в диагностике дефектов позвоночника плода.
Пациентка К., 26 лет, обратилась в клинику в 23 нед беременности. Беременность первая. Исследование проводилось на аппарате Accuvix-XQ (Samsung Medison) с использованием режима поверхностной объемной реконструкции 3D/4D. Показатели фетометрии полностью соответствовали сроку беременности. В процессе сканирования позвоночника во фронтальной и сагиттальной плоскостях выявлена угловая деформация позвоночника в грудном отделе, протяженностью около трех позвонков. В поперечной плоскости сканирования нарушения структур и целостности тканей не было обнаружено. В режиме 3D/4D реконструкции было выявлено асимметричное расхождение ребер правой и левой стороны грудной клетки (рис. 4).
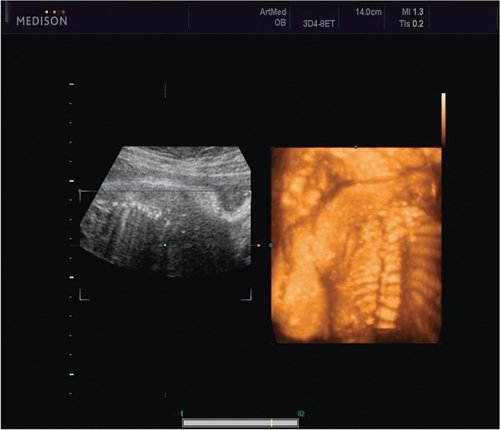
Рис. 4. Эхографическая картина асимметрии ребер в режиме 3D реконструкции.
Ребра левой стороны были сближены, межреберные промежутки уменьшены по сравнению с противоположной стороной (рис. 5, 6). Другой патологии у плода не было выявлено. Заподозрен врожденный сколиоз, основой которого является наличие боковых полупозвонков (hemivertebrae) или боковых клиновидных позвонков. В 26 нед ультразвуковая картина сохранялась. При проведении трехмерной эхографии получено отчетливое изображение асимметрии реберных дуг и сколиотическая деформация позвоночника.
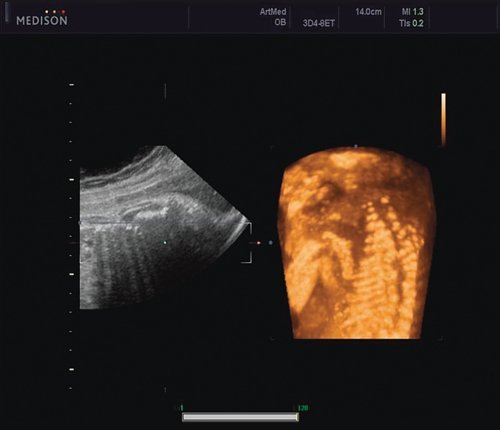
Рис. 5. Асимметрия межреберных промежутков в режиме 3D реконструкции.
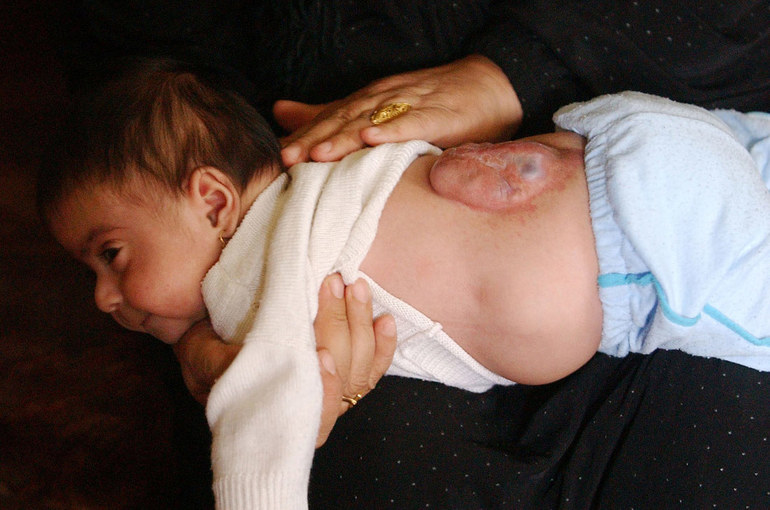
Спина бифида является врожденной и неизлечимой аномалией. Если диагностировано такое заболевание, значит, позвоночные звенья не сформированы окончательно, соответственно недоразвитым остался спинной мозг. У развивающегося плода осталась открытой нервная трубка. При такой болезни наблюдаются серьезные отклонения в развитии. Патология редко развивается у взрослых.
- 1. Общее описание патологии
- 2. Стадии заболевания
- 3. Причины болезни
- 4. Основные симптомы
- 5. Диагностические меры
Расщепление позвоночника, так называется обозначенная патология, не подвержено эффективному лечению.
Обеспечивается сильное негативное действие на нервную систему с последующим искажением формирования мышечной ткани и развития двигательной функции. Обозначенное состояние человек терпит всю жизнь.
Складывается сложная ситуация, поскольку с самого рождения малыш носит специальный корсет, обеспечивающий хотя бы минимальную подвижность. А также это приспособление призвано облегчить состояние при движении в инвалидном кресле.

Разрушение позвонков в большинстве случаев наблюдается в соединениях на участках S1 и L5. Форма тяжести такого нарушения бывает средней и тяжелой. В первом случае расщеплению подвергаются только позвонки с полной утратой их работы. Что касается спинного мозга, он может повреждаться в незначительной степени или же остается целым. Если своевременно и правильно проводится операция, имеются незначительные шансы на восстановление мозговой деятельности.
Тяжелая форма не предполагает восстановления нарушенных функций. Терапия направлена только на облегчение состояния пациента. Патология представлена тремя этапами:
- 1. Спина бифида оккульта считается самой простой стадией без явной визуализации. Пояснично-крестцовый дефект в виде опухолей и кист просматривается только на рентгеновском снимке. Яркие симптомы отсутствуют и проявляются только в период, когда малыш начинает ходить. Явным признаком нарушения является недержание мочи.
- 2. Миеломенингоцеле обнаруживается сразу же после появления на свет. В дефектной зоне нарушенной кости проступает мозговая оболочка, на месте которой с течением времени создается мешок, наполненный жидкостью. Кожный покров в пораженном месте покрывается гемангиомами, ямками, обрастает волосами. Спинной мозг нарушен или не затронут.
- 3. Липоменингоцеле имеет разительное отличие. Жировая и липоидная клетчатка проникает сквозь спинномозговую оболочку, обеспечивая определенное давление. Под его действием нарушается мозговая работа. В некоторых случаях на месте деформированного фрагмента появляется соединительнотканное или жировое уплотнение.
Такие повреждения негативно сказываются на поясничном отделе и прилегающим к нему органам (прямая кишка, мочевой пузырь), которые утрачивают нормальную функцию.
Самая сложная стадия патологии — миеломенингоцеле. В этом случае образовавшаяся грыжа не покрывается кожей. Если обнаруживаются шансы на выживание малыша, патология сопровождается умственными отклонениями, парезами, недержанием, параличом. Может развиться гидроцефалия. Детям с такими отклонениями после появления на свет создаются стерильные условия, поскольку имеется большая вероятность инфицирования раны с последующим летальным исходом.


Зачатие у женщины запускает сложную цепочку процессов. Позвоночник и мозг у плода закладываются в виде пластины, которую составляют плоские клетки. Далее она принимает форму трубки. Нельзя установить точную причину расщепления нервной трубки. Следует учитывать наследственный фактор, экологическое влияние, пищевой воздействие. Самыми частыми причинами выступают следующие состояния:

- длительная антибиотикотерапия, прием противосудорожных медикаментов;
- дефицит витаминов группы В;
- повышенный уровень глюкозы в крови у будущей матери;
- генетический фактор;
- слишком поздняя или ранняя беременность;
- неправильный рацион женщины, влекущий быстрый набор веса;
- алкоголизм и курение в период вынашивания плода;
- простудные, инфекционные болезни в первом триместре;
- регулярное посещение бань, саун с перегревом тела.

Отсутствуют однотипные признаки, указывающие на spina bifida s1. На интенсивности их проявления сказывается степень тяжести и форма болезни. Сразу после рождения возможны такие симптомы:
- в области поясницы появляется мешкообразное образование;
- в месте возможного дефекта наличие родинки, впадины;
- интенсивное выпячивание кожного покрова, наличие открытого мозга с нервными окончаниями.
При развитии сложной патологии к перечисленным симптомам присоединяется нарушение работы кишечника и мочевыделительной системы, паралич ног, недержание. Существуют также более серьезные признаки спины бифида:
- перемещение патологии в шейный отдел с нарушением глотательного рефлекса, изменением речи;
- гидроцефалия, требующая хирургического вмешательства или наложения шунта;
- кифоз, сколиоз, дисплазия;
- неуравновешенное психоэмоциональное состояние;
- раннее половое созревание;
- ожирение;
- нарушение миокарда;
- дерматологические поражения;
- нарушение в работе дыхательной системы;
- неправильное развитие спинных мышц и мускулатуры;
- дисфункция зрительного нерва.
Существуют методы по выявлению аномального опасного развития еще в эмбриональном периоде. С этой целью задействуются следующие процедуры:
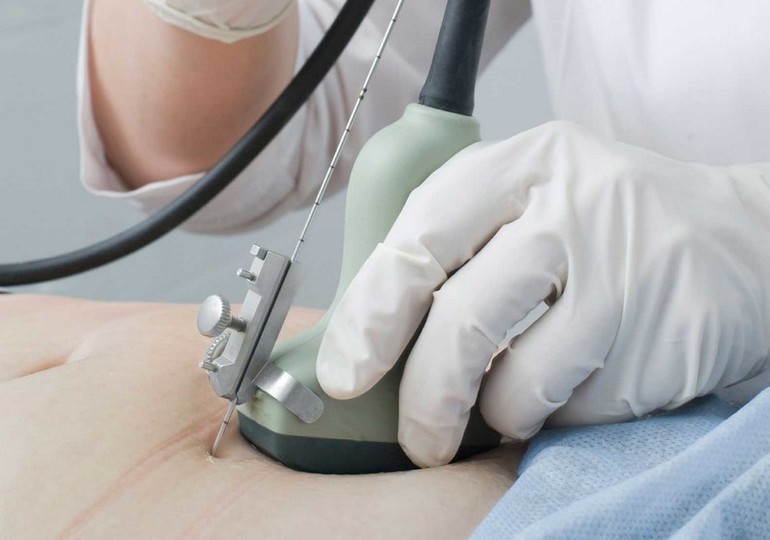
- 1. Амниоцентез, при котором в брюшную полость женщины вводится специальная игла для забора жидкости из амниотического мешка. Анализ такого материала указывает на наличие дефекта незакрывшейся трубки. Но при наличии минимальных отклонений даже эта точная процедура не определяет патологию.
- 2. УЗИ, которое проводится на протяжении всей беременности. Обследование не несет опасности для здоровья, показывает различные нарушения в развитии эмбриона.
- 3. В период от 15 до 20 недели проводится анализ крови на альфа-фетопротеин, который показывает аномальное развитие скелета.
- 4. При отсутствии симптомов болезни или слабых ее признаках проводится КТ, МРТ, рентген. Такие меры показывают наличие спины бифида в легкой форме.
Болезнь специфическая и не подвергающаяся терапии. Основная задача близких родственников и медицинских специалистов направлена на облегчение проявляющихся симптомов, предотвращение побочных действий со стороны прямой кишки и мочевой системы. Основная задача врачей заключается в следующем:
- остановка произвольных выделений мочи и каловых масс;
- налаживание мочеиспускания;
- поддержание нормальных функций внутренних органов;
- хирургическое вмешательство в зоне расщепленного позвонка;
- купирование позвоночных синдромов.

Чаще всего разрушительные процессы происходят именно в пятом позвонке, что приводит к дисфункции мочеиспускательной системы, непроизвольному выходу фекалий, наступает полная иннервация сфинктеров. Для отведения мочи используются стерильные катетеры, проводятся мероприятия для укрепления функции прямой кишки.
Если наблюдается целеустремленность пациента, для восстановления работы мочевого пузыря задействуется электротерапия, различные физиотерапевтические методы, блокада новокаином.
Однако такие методы действуют не во всех случаях спины бифида. Иногда сфинктер слишком сильно спазмирует, для его расслабления используется ботулотоксин. Подобные меры способствуют разрушению волокон, при этом экстренное вмешательство часто оправдано целью спасения жизни. При длительном удержании урины может наступить смерть пациента из-за интоксикации организма.
Часто при описываемой аномалии операция не нужна. Стома, накладываемая на мочевой пузырь, устраняет проблему с интоксикацией и осложнениями, оказываемыми на почки. Искусственное отверстие между наружным выходом и органом создается из тканей аппендикса, не склонных к отторжению.
В современной медицине многие проблемы при диагностированной патологии решаются с помощью биоорганических, пластиковых имплантов. Они используются для замены сфинктеров, после чего у пациента восстанавливается способность по контролю отведения кала, мочи.
Операция на спинном мозге является очень опасной, поскольку имеется большая вероятность проявления инфицирования под оболочкой. Позвоночный столб также можно заменить имплантатом. Межпозвоночные диски подвергаются протезированию. Нужно понимать, что реабилитационный период будет долгим и очень тяжелым. Процедуры, направленные на восстановление, вызывают дискомфорт, так как пациент должен находиться в неподвижном состоянии. За больным должен осуществляться регулярный уход, ему нужны комфортные условия и внимание.
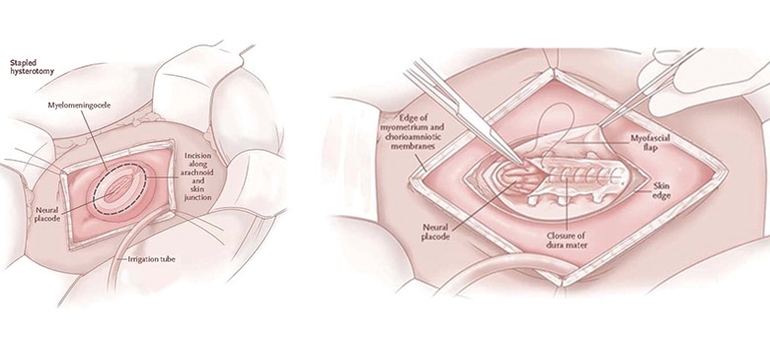
Процесс расщепления происходит не только в поясничном отделе, он может поражать шейный или грудной отдел позвонка. При таких патологиях терапевтические меры направлены на нормализацию работы пищеварительной системы. Питание осуществляется внутривенно, поскольку наблюдается дисфункция ферментативного отдела желудка, нарушение моторики кишечника.
Предотвратить пожизненную инвалидность можно только при купировании развития стадии синдрома. Это возможно после нормализации общего состояния пациента, и в этом случае оперативное вмешательство является обязательным.
Лечение спины бифида начинается только после рождения малыша. Удачный исход напрямую зависит от правильной перинатальной диагностики. Кесарево сечение предотвращает дополнительный травматизм, который может получить младенец. Более того, обеспечиваются максимально стерильные условия.
Если обнаружено менингоцеле или миеломенингоцеле, оперативное вмешательство проводится незамедлительно.
В ходе операции закрывается деформированная трубка, в результате чего сохраняется костный мозг. Стоит понимать, что специалисты не в состоянии полностью восстановить нервы, необратимые процессы скажутся на дальнейшем развитии.
Известны случаи, когда нарушенная трубка закрывалась, а дефект в позвонках устранялся непосредственно в утробе матери. Однако подобные техники являются единичными. Основные процедуры после операции:
- физиотерапия;
- ЛФК;
- ношение корсетов;
- применение ортезов.
На последствия спины бифида оказывает действие много факторов. Учитывается степень возможного повреждения спинного мозга, сопутствующие аномалии.
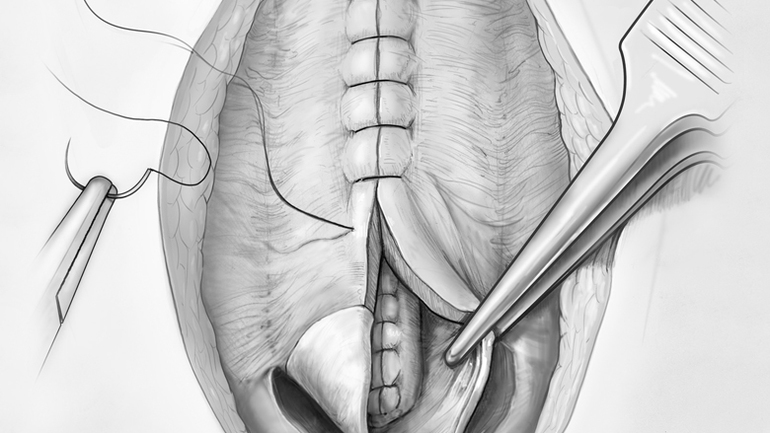
Положительный исход терапии зависит от имеющихся нарушений, своевременности проведения лечения, правильных профилактических процедур в реабилитационный период, которые предотвратят наступление осложнений.
Неблагоприятный прогноз чаще озвучивается при обнаружении патологии грудного отдела.
Неоднозначным будет развитие событий при выявлении гидроцефалии, кифоза, врожденных дополнительных пороков, начальных стадий гидронефроза. В этом случае большое значение имеет общее состояние пациента и качество проводимой терапии.
Когда результатом шунтирования мозговых желудочков является осложнение или дисфункция почек, речь может идти о летальном исходе.
АВТОРЫ: Coleman B.G. Langer J.E. Horii S.C.
Расщепление позвоночника (Spina bifida) является одной из наиболее инвалидизирующих, однако не смертельных врожденных аномалий развития нервной системы плода во всем мире. Появление ультразвуковых аппаратов с высоким разрешением позволяет нам проводить точную диагностику SB, включая подробный обзор внутриутробного развития центральной и периферической нервной систем.
Протокол и техника сканирования
Обследование плода во втором триместре включает в себя полную оценку позвоночника. Изображения должны быть зафиксированы в продольной, сагиттальной, корональной и аксиальной плоскостях.

Рис.1. На сонограмме визуализируется нормальный позвоночник, отсканированный в поперечном и продольном направлениях, датчиком 9 МГц в сроке беременности 20 недель и 3 дня.
Обзор позвоночника включает в себя локализацию конусообразного окончания спинного мозга (Рис.2), которая меняется в зависимости от гестационного возраста, как правило, в 13-18 недель. Спинной мозг заканчивается на уровне L4, в 19-36 недель, на уровне L3 и на уровне L2 после 36 недель.
Костный дефект визуализируется как расхождение боковых структур в форме V (Рис.3)

Рис.2. На сонограмме наблюдаем спинной мозг, отсканированный датчиком 12 МГц на сроке гестации 29 недель и 2 дня. а) сагиттальный срез позвоночника с визуализацией конусообразного окончания спинного мозга (стрелка). в) сагиттальное изображение позвоночника с низкой локализацией конуса спинного мозга (стрелка) в области S4 в 25 недель гестации.

Рис.3. SB определяется на уровне от L4 до S4 в 19 недель и 1 день. а) На сагиттальном срезе визуализируется образование в виде мешочка (стрелки) с элементами спинного мозга, также наблюдаем дефект кожи и подкожной клетчатки над S2. в) На поперечном срезе визуализируется различия задних арок на уровне L4 (стрелки) на месте костного дефекта. с) Поперечный срез позвоночника на уровне L5, визуализируем нарастающее расхождение центров оссификации и неизмененную кожу над уровнем дефекта.
В случае обнаружения SB производится измерение грыжевого мешка, а именно: в сагиттальном срезе измеряется длина и переднезадний размер, ширина – в поперечном срезе (рис. 4). Определение размера SB имеет большое значение для планирования объема хирургического вмешательства. Оценивается содержимое грыжевого мешка, чтобы определить наличие нейронных элементов, которые появляются в виде линейных эхогенных образований, окруженных спинномозговой жидкостью (рис. 5). Стенка грыжевого мешка оценивается по толщине, как тонкостенное или толстостенное образование. Обязательным является указание состояния кожи над дефектом: полностью или частично покрыто кожей (рис. 6). Также проводится оценка всех отделов позвоночника для выявления любых аномальных позвонков, сколиоза, кифоза или иной патологии.

Рис.4. Оценка размера грыжевого мешка в 19 недель и 4 дня. а) изображение грыжевого мешка в сагиттальном срезе с указанием (стрелки) переднезаднего размера и длины мешка. в) поперечное изображение с указанием ширины грыжевого мешка 1,5 см (курсоры), визуализация нейронных элементов в мешке (стрелки).

Рис.5. Открытая форма Spina bifida на сроке гестации 21 неделя и 4 дня. а) Коронарный срез позвоночника с визуализацией грыжевого мешка с нейронными элементами (стрелки), размером 2,2 см. b) Поперечный срез костного дефекта в области L2, окруженный ликвором. Кожа и мышцы не повреждены. с) На поперечном разрезе на уровне L4 визуализируется дефект кожи (стрелка) над аномальным окостенением тела позвонка (изогнутые стрелки). d) Сагиттальный срез позвоночника на уровне L4 до S2, визуализируется большой грыжевой мешок с восстановлением целостности кожи и мягких тканей над дефектом на уровне S3-4 (стрелки).
Протокол ультразвукового обследования включает в себя сканирование головного мозга. Во время исследования проводим оценку боковых желудочков в поперечном, сагиттальном и корональных срезах, и скан третьего желудочка, обычно в поперечной плоскости. Оцениваем сосудистое сплетение, эхогенность ликвора и любые признаки внутрижелудочкового кровоизлияния. Сканируем заднюю черепную ямку, мозжечок и большую цистерну в двух плоскостях: поперечной и коронарной. Также проводим детальный обзор нижних конечностей, поскольку часто обнаруживаем косолапость (рис. 6).

Рис.6. На сонограмме в 3D режиме визуализируется плод с двусторонней косолапостью на сроке гестации 21 неделя и 5 дней.
Классификация спинномозговых дефектов
Дефекты нервной трубки могут быть классифицированы, как расщепление позвоночника “закрытое” – Spina bifida occulta, характеризующееся грыжевым мешком, наполненным спинномозговой жидкостью и отсутствием нейронных элементов в нем; и “открытое” – SB Aperta, компоненты спинного мозга, при этом, находят в грыжевом мешке. Во время ультразвукового обследования важно указать данную характеристику, так как при закрытом расщеплении позвоночника показатели фетопротеина и ацетилхолинэстеразы в амниотической жидкости являются нормальными. Кроме того, нет никаких вторичных черепных признаков при закрытом SB. Пренатальная диагностика в таких вкладках является более сложной задачей, необходима оптимальная визуализация каждого сегмента позвоночника.
Spin bifida oсculta
Постнатально, новорожденные с закрытым расщеплением позвоночника имеют нормальный спинной мозг и ход спинных нервов. Существует несколько видов SB occulta: диастематомиелия, подкожная или интраспинальная липома, утолщенная конечная нить, дермоидная или эпидермоидная киста и миелоцистоцеле.
Диастематомиелия
Диастематомиелия – полное или неполное разделение спинного мозга на два полухребта (рис. 7). В позвоночном канале появляется перегородка (костная, хрящевая или фиброзная), патология может быть связана с гидромиелией, сегментарной аномалией позвонков, или висцеральной патологией, такой как мочеполовые или аноректальные пороки развития.

Рис. 7. Диастематомиелия охватывает грудной отдел спинного мозга от Т7 до Т11 у плода на сроке гестации 25 недель и 3 дня. а) Поперечный срез на уровне Т12 с визуализацией гиперэхогенной точки в центре позвоночного канала. b) поперечный срез полухребта (стрелки), сходящихся на уровне Т11, с аномальной левой задней дугой позвонка (изогнутая стрелка).
Липомиеломенингоцеле
Липомиеломенингоцеле представляет собой подкожную липому, которая локализуется, как правило, в пояснично-крестцовой области, и проходит через дефект фасции и дугу позвонка (рис 
.

Рис.8. Липоменингомиелоцеле на сроке гестации 24 недели и 1 день. а) Сагиттальный срез образования в виде толстостенного мешка (стрелки) с эхогенными фокусами внутри. b) Поперечный срез образования с утолщенной капсулой (курсоры) и прилегающей к ней кожей (стрелки).
Терминальное миелоцистоцеле
Терминальное миелоцистоцеле составляет примерно 3,5-7% от дефектов позвоночника, представляет собой расширение дистального отдела спинного мозга с образованием кисты (Рис.9). Терминальное миелоцистоцеле развивается вследствие накопления ликвора в терминальном желудочке, что приводит к нарушению нормального развития окружающих структур и вызывает расширение позвоночных дужек (spina bifida), менингоцеле и фиксацию спинного мозга (tethered cord).
Заключение
Новорожденные с SB нуждаются в лечении, которое направлено на восстановление целостности кожи для предотвращения дальнейшего повреждения грыжевого мешка или присоединения инфекции. Оперативное вмешательство заключается в том, чтобы поместить ткань обратно в спинномозговой канал и закрыть существующий дефект. Как правило, эти операции носят неотложный характер и проводятся в течение нескольких часов после рождения.
Читайте также:


