Сколиоз шейного отдела позвоночника рентген

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Сколиоз (сколиотическая болезнь) является стойким боковым искривлением позвоночного столба по фронтальной плоскости с вращением вокруг оси. Как часто встречается эта патология?
Сколиоз является весьма распространенным заболеванием и встречается от 2% до 41% населения. Установлено, женщины болеют, чаще мужчины, соотношение по полу составило 3:1. Формы сколиотической болезни
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Основная классификация учитывает уровень локализации искривления. Выделяют:
- сколиоз шейного отдела позвоночника
- сколиоз шейно-грудного отдела позвоночника
- cколиоз грудной части
- искривление поясничного отдела .
Рассмотрим подробнее изменение шейного отдела позвоночного столба. Шейный сколиоз (высокий сколиоз) представляет собой стойкое искривление позвоночника по фронтальной плоскости на уровне шейного отдела позвоночника.
В этиологии патологии позвоночного столба выделяют ряд теорий с учетом основных причин, приводящих к искривлению.
- Теория мышечно-связочной недостаточности обосновывает возникновение заболевания тем, что при быстром росте ребенка рост мышечного каркаса не успевает за увеличением костей, что приводит к развитию слабости мышц и связочного аппарата.
- Теория дисфункции эндокринных желез объясняет частое возникновение кривизны позвоночника у детей во время полового развития, когда происходит гормональная перестройка организма, что приводит к размягчению скелета и его повышенной податливости при нагрузках.
- Диспластическая теория основана на том, что диспластические процессы являются основой изменений в костной ткани.
- Неврогенная же связывает возникновение сколиоза с патологией со стороны нервной системы (частое искривление позвоночника при сирингомиелии ).
В зависимости от происхождения выделяют следующие формы сколиоза (классификация Мошковича):
- диспластический
- идиопатический
- врожденный
- неврогенный
- статический.
Учитывая форму бокового искривления, сколиоз шейного отдела может быть представлен:
- С-образным — 1 дуга искривления
- S-образным — с 2 дугами деформации
- Z- образным — с 3 дугами искривления.
На основании рентгенологических признаков выделяют 4 степени сколиоза:
- I степень — угол от 1° до 10°
- II степень — угол 11° — 25°
- III степень сколиоза — угол искривления 26° — 40°
- IV степень сколиоза — искривление более 40°
Симптомы шейного сколиоза формируются 2 основными патологическими состояниями:
- искривлением позвоночника во фронтальной плоскости
- торсией вокруг оси.
Так I-II степени не имеют ярких клинических проявлений. При III-IV степенях кроме признаков искривления позвоночника появляется общая симптоматика. При внешнем осмотре можно увидеть асимметричное положение головы: она несколько смещена от центральной оси тела, отведена в одну из сторон. Наклон и разворот головы, в отличие от кривошеи, отсутствуют! Асимметрию головы можно еще заметить по разному уровню расположения ушей: одно ухо будет находить ниже второго.
Вторым симптомом искривления в шейном отделе является несимметричность контура плеч, а в особо тяжелых случаях искривление приводит к неправильному формированию костей черепа. При осмотре пациента со спины можно заметить измененный ход остистых отростков и отклонение их оси в сторону.
Торсия позвонков проявляется паравертебральной мышечной асимметрией, которая видна при наклоне тела вперед, опустив руки.
К общим симптомам, возникающим при патологии шейной части, относятся: головные боли, головокружение, слабость, вялость. Эти признаки обусловлены тем, что при искривлении происходит нарушение архитектоники позвоночника с частичным пережатием сосудов, приводящим к нарушению мозгового кровообращения и кислородному голоданию. Возникают эти симптомы на поздних стадиях сколиоза.
Диагностику сколиоза следует начать с измерения роста, стоя и сидя, определения веса,осмотра в положении наклона тела вперед с опущенными руками. В таком положении легко выявить асимметрию тела и искривление позвоночника.
Лечение сколиоза шейного отдела позвоночника напрямую зависит от степени искривления.
На начальных этапах пользуются консервативными методами лечения на амбулаторном уровне. Цель этого лечения заключается в торможении и прекращении прогрессирования сколиоза, улучшении статики, устранении нарушений, вызванных искривлением.
Для начала рекомендуют соблюдение правил гигиены поз. Спать нужно на спине с использованием жесткого матраса или щита. Обязательным является соответствие высоты стола и стула росту ребенка.
Огромное значение имеет закаливание ребенка, занятие лечебной гимнастикой и физкультурой (сочетание плавания и упражнений ЛФК ). С целью укрепления мышечного каркаса рекомендовано проведение массажа и электростимуляции спинных мышц в области выпуклой стороны кривизны.
Пристальное внимание следует уделить питанию ребенка: в рационе белки должны быть в объеме до 100 гр. в сутки, обязательно употребление в пищу продуктов с высоким содержанием кальция и фосфора.
Для коррекции искривления используют специальные корсеты . Но они имеют один недостаток – приводят к гиподинамии мышц и их слабости, что не весьма хорошо при этой патологии.
Если консервативное лечение не привело к стабилизации искривления и процесс прогрессирует, то проводится оперативное лечение. Так как шейный сколиоз формирует косметические дефекты шеи и головы, быстро прогрессирует и плохо лечится консервативно,то к хирургическому лечению следует прибегнуть, как можно раньше.
Виды оперативного вмешательства:
- Операции по ограничению асимметричного роста тел позвонков представлены эпифизеодезом (резекцией части межпозвонкового диска и пластинок в области выпуклой стороны кривизны).
- Операция по стабилизации искривления позвоночника — спондилодез костными трансплантатами.
- Операции по коррекции и стабилизации искривления.
- Косметические операции, направленные на устранение дефектов, обусловленных данной патологией.
Соблюдение гигиены поз, занятия спортом, правильное питание и постоянный контроль осанки помогут избежать развития сколиоза!
Шея является наиболее подвижным и в то же время уязвимым отделом позвоночника. Сравнительно слабое развитие мышечного корсета и повышенная нагрузка провоцируют развитие патологических состояний. Остеохондроз, межпозвонковые грыжи и другие заболевания становятся частыми спутниками людей различного возраста и профессии. Они ограничивают повседневную активность и снижают качество жизни. А чтобы избежать нежелательных последствий, нужно вовремя выявить болезнь и ее лечить. Среди диагностических методов широко распространена рентгенография шейного отдела.

Рентген шеи является тем обследованием, которое назначается повсеместно. Его принцип основан на фиксации степени поглощения излучения различными тканями. Лучше задерживают рентгеновские лучи плотные образования, а мягкие – хуже. Поэтому кости на снимке имеют светлый оттенок, а окружающие ткани отображаются более темными. Сравнивая полученные результаты с нормой, диагностируют ту или иную патологию.
Как и многие диагностические исследования, рентген шейного отдела позвоночника обладает своими преимуществами и недостатками. Рассматриваемый метод уже достаточно долго используется в медицинской практике, но и по сей день не утратил своего значения. Это обусловлено такими его особенностями:
- Простотой выполнения.
- Широкой доступностью.
- Хорошей визуализацией плотных структур.
В последнее время используют цифровой рентген шеи, что повышает информативность исследования за счет высокой разрешающей способности. Если на снимке видны патологические образования и врач установит их природу, то выполнение более сложных и дорогостоящих методов может и вовсе не потребоваться.
Несмотря на существование более современных диагностических методик, рентгенография все еще остается актуальной, а подчас и незаменимой.
Наряду с преимуществами, это исследование не лишено недостатков. Иногда они настолько значимы, что заставляют и вовсе отказываться от выполнения процедуры. Нужно помнить, что рентген шейного отдела позвоночника имеет такие отрицательные стороны:
- Лучевая нагрузка.
- Недоступность оценки состояния мягких тканей.
- Невозможность анализа функциональных изменений в шее по одному снимку.
У пациентов с лишним весом диагностическая ценность исследования снижается, поскольку получение качественного снимка затруднено. Кроме того, изображения, получаемые на пленке, формируются достаточно длительное время, но цифровая рентгенография избавлена от такого недостатка. Современные аппараты позволяют также снизить мощность рентген-излучения благодаря повышению чувствительности.

Рентген шеи назначается врачом, только если есть соответствующие показания. Исходя из особенностей метода, его область применения ограничивается лишь патологией костно-суставной системы. Поэтому рентгенография показана пациентам, у которых подозреваются следующие состояния:
- Артриты.
- Спондилоартроз.
- Остеохондроз.
- Межпозвонковые грыжи.
- Спондилолистез.
- Искривления позвоночника.
- Опухоли костей.
- Остеомиелит.
- Травмы шейного отдела.
Показания для рентгенографии достаточно разнообразны, что делает ее важным методом диагностики заболеваний опорно-двигательного аппарата.
Но, несмотря на это, существуют и определенные противопоказания для выполнения процедуры. Прежде всего нельзя выполнять рентген шеи во время беременности, чтобы избежать влияния излучения на плод. Нужно также учитывать, какие еще подобные исследования проходил пациент за ближайшее время, ведь полученная доза будет суммироваться. При поражении мягких тканей процедура и вовсе не эффективна, однако может выполняться для исключения сопутствующей патологии структур позвоночного столба.
Рентгенография отличается простотой проведения и доступностью, поэтому есть в каждом лечебном учреждении. Она не требует особой подготовки, пациент должен лишь раздеться до пояса. Чтобы сделать рентген шеи, нужно обязательно снять все металлические предметы (украшения, элементы одежды), которые могут исказить результаты исследования.
Учитывая особенности строения позвоночника, снимок делается в двух проекциях: прямой и боковой. Сначала пациент ложится на бок, а затем переворачивается на спину. Поскольку межсуставные щели в шейном отделе имеют различную ориентацию, зачастую требуется еще она проекция – косая (передняя или задняя). В ней пациент находится стоя под углом 30–45 градусов. Иногда снимки делают через ротовую полость – когда нужно увидеть состояние атлантозатылочного и аксиального сочленения.
При выполнении процедуры необходимо соблюдать неподвижность, поскольку в противном случае изображения получатся смазанными, потеряют четкость, т. е. станут неинформативными. Исследование совершенно безболезненно и не предполагает инвазивных манипуляций. Все, что требуется от пациента – это выполнять указания врача. Процедура длится 5–15 минут.
Рентген шейного отдела чаще всего выполняется в двух проекциях, но иногда требуется дополнительная укладка пациента – косая.

Рентген-снимок показывает статическое состояние позвоночника. А когда нужно оценить его в движении, требуется сделать несколько изображений в различном положении: при наклоне или разгибании головы. Это и называют функциональными пробами. В результате можно увидеть признаки патологической биомеханики – смещение отдельных позвонков, их излишнюю подвижность. Таким образом, повышается диагностическая ценность метода. Но пробы выполняют строго индивидуально, если есть к тому показания.
Такой вид исследования используется и у детей с периода новорожденности. Рентгенография показывает структуру позвоночника и позволяет выявить многие врожденные или приобретенные состояния. Так, показаниями для проведения процедуры у детей могут быть:
- Вывихи шейных позвонков.
- Асимметричность мышечного тонуса.
- Кривошея.
Методика проведения не отличается от таковой у взрослых. Дети тоже должны находиться в неподвижном положении. Исследование выполняется в двух проекциях, а снимок через ротовую полость выполняют после 3 лет.

Полученные изображения – на пленке, экране монитора или распечатанные на бумаге – требуют соответствующей интерпретации. Но одни и те же результаты могут трактоваться по-разному. Поэтому многое зависит от квалификации врача и его опыта работы. Иногда существуют и объективные причины, затрудняющие интерпретацию: неправильное положение пациента, некачественный снимок и т. п. Это также нужно учитывать, поскольку от заключения диагноста зависит будущее лечение.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Рентген шейного отдела позвоночника считается эффективным и безопасным методом исследования состояния осевого скелета. Процедура проста в выполнении и доступна, что делает ее широко востребованной, а иногда просто незаменимой. Несмотря на существование более точных методов диагностики, рентгенография обладает хорошей чувствительностью и информативностью.
а) Определения:
• Обобщенный термин, характеризующий любые боковые искривления позвоночника
• Правосторонний сколиоз: выпуклая сторона дуги направлена вправо
• Левосторонний сколиоз: выпуклая сторона дуги направлена влево
• Кифосколиоз: сколиоз с кифотическим компонентом
• Ротосколиоз: сколиоз с ротационным компонентом
• S-образный сколиоз: две последовательные дуги искривления, одна из который правосторонняя, друга левосторонняя
• С-образный сколиоз: единственная дуга искривления
• Терминальный позвонок: наиболее краниальный или каудальный позвонок, участвующий в формировании дуги искривления
• Переходный позвонок: позвонок, расположенный между двумя дугами искривления
• Апикальный позвонок: наиболее смещенный в сторону от срединной линии позвонок
• Первичная дуга искривления: дуга с наибольшим значением угла Кобба
• Вторичная или компенсаторная дуга искривления: менее выраженная дуга искривления, формирующаяся вторично или компенсаторно первичной дуге
б) Визуализация:
1. Общие характеристики сколиоза:
• Наиболее значимый диагностический признак:
о Боковая дуга искривления позвоночника, замыкающий сегмент которой возвращается к срединной линии
• Локализация:
о Наиболее часто это грудной отдел позвоночника и грудопоясничный переход
• Размеры:
о Величина искривления, превышающая 10°
о Может превышать 90°
• Морфология:
о S-образный сколиоз:
- Идиопатический
- Врожденный
- Синдромальный
о С-образный сколиоз:
- Нейромышечный
- Нейрофиброматоз
- Болезнь Шейерманна
- Врожденный
- Синдромальный
о Короткосегментарный сколиоз:
- Опухоль
- Травма
- Инфекция
- Облучение
- Врожденный
- Нейрогенный
2. Рентгенологические данные при сколиозе:
• Рентгенография:
о Рентгенография в прямой (задне-передней) проекции в положении стоя с захватом полностью грудного и поясничного отдела позвоночника на длинной кассете:
- Задне-передняя прямая проекция позволяет снизить дозу облучения молочных желез
- При необходимости для компенсации длины конечностей одна из них ставится на платформу необходимой высоты
о Стандартным методом количественной оценки величины сколиотической деформации является метод Кобба:
- Строятся две линии, соответствующие замыкательным пластинками терминальных позвонков
- Если четко дифференцировать замыкательные пластинки не удается, в качестве ориентиров используют корни дуг
- Угол Кобба - это угол между замыкательными пластинками двух терминальных позвонков
- Можно измерять угол между двумя перпендикулярами к замыкательным пластинкам терминальных позвонков
- Этот второй метод упрощает измерение при небольших искривлениях
о Для получения точных результатов измерений и динамического мониторинга состояния позвоночника очень важен правильный выбор отправных точек для измерения:
- Терминальный позвонок — это позвонок, характеризующийся наибольшим наклоном замыкательных пластинок по отношению к горизонтальной плоскости
- Ротосколиоз: остистый отросток терминального позвонка возвращается к срединной линии
- Погрешность измерений, выполненных различными специалистами, составляет 7-10°
о Фокусирование рентгеновских лучей коллиматором или конусом для оптимизации диагностики аномалий позвоночника
о Рентгенограммы в боковой проекции позволяют оценить деформации позвоночника в сагиттальной плоскости:
- Обычно в этой проекции отмечается изменение нормальных грудного кифоза и поясничного лордоза
о Ротационный компонент деформации косвенно оценивается по изменению положения ребер на рентгенограмме в боковой проекции
3. КТ при сколиозе:
• Костная КТ:
о Врожденные аномалии развития позвоночника, опухоли, инфекционное поражение, послеоперационные осложнения
о В сравнении с рентгенографией менее информативна для количественной оценки величины деформации
4. МРТ:
• Позволяет выявить аномалии позвоночника и спинного мозга, кистозные изменения, опухолевое и инфекционное поражение
5. Рекомендации по визуализации сколиоза:
• Наиболее оптимальный метод диагностики:
о Рентгенография как метод первоначальной диагностики
• Протокол исследования:
о Многоплоскостная МРТ для выявления патологии позвоночника и спинного мозга:
- Фронтальные и аксиальные изображения в Т1 - и Т2-режимах
- Визуализация краниоцервикального сочленения
- Аксиальные Т2-ВИ подозрительных на наличие патологии зон
- Аксиальные Т2-ВИ конуса спинного мозга
о КТ-предоперационное планирование:
- Мультидетекторная КТ с толщиной среза 1-3 мм и реконструкцией изображений
- 3D-реконструкция
о КТ для диагностики послеоперационных осложнений:
- Тонкие наслаивающиеся срезы, позволяющие минимизировать искажение изображения артефактами
- Костный и мягкотканный режим
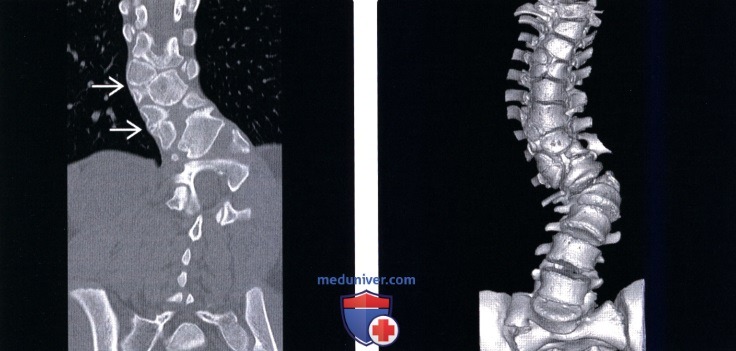
(Слева) КТ, фронтальный срез: признаки множественных аномалий сегментации позвоночника. Несколько правосторонних полу-позвонков не полностью сегментированы с соседними позвонками и формируют причудливую картину мальформации позвоночника с несколькими сколиотическими дугами искривления.
(Справа) 3D-реконструкция КТ этого же пациента с врожденным сколиозом на фоне множественных аномалий сегментации позвонков позволяет более полно охарактеризовать вклад каждой из имеющихся аномалий позвонков в деформацию и помогает выстроить наиболее оптимальный план лечения. 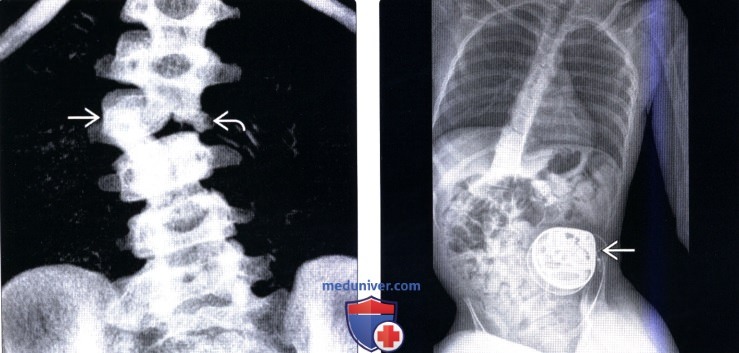
(Слева) Фронтальная 3D-реконструкция: правосторонний L3 полупозвонок, являющийся причиной врожденной правосторонней сколиотической деформации. Слева на уровне этого полу позвонка видны рудиментарные корень дуги и задние элементы позвонка.
(Справа) Рентгенограмма грудопоясничного отдела позвоночника в прямой проекции: случай С-образного нейромышечного правостороннего сколиоза у пациента с церебральным параличом. Ключами к постановке диагноза являются видимые на снимке помпа для интратекальной инфузии баклофена и гастростомический зонд. 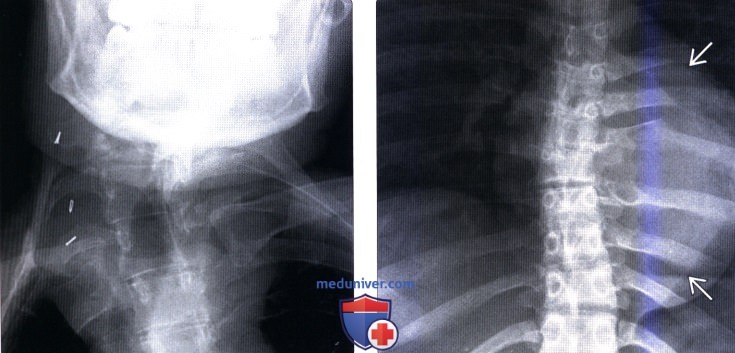
(Слева) Рентгенограмма в прямой проекции: признаки высокой короткосегментарной сколиотической деформации шейного отдела позвоночника у пациента с нейрофиброматозом 1 типа. Сосудистые клипсы в мягких тканях правой поверхности шеи маркируют собой зону ранее выполненной хирургической резекции нейрофибромы.
(Справа) На рентгенограмме в прямой проекции видна тень крупного паравертебрального объемного образования, являющегося причиной формирования короткосегментарной сколиотической деформации. Обратите внимание на признаки ремоделирования прилежащих к опухоли ребер.
в) Дифференциальная диагностика сколиоза:
1. Идиопатический сколиоз:
• Классический S-образный сколиоз
2. Нейромышечный сколиоз:
• Обычно С-образный
• Неврологические заболевания
• Мышечные дистрофии
3. Врожденный сколиоз:
• Значительная вариабельность дуг искривления
о Часто можно наблюдать короткие фокальные деформации
• Связан с аномалиями формирования и сегментации позвонков
4. Сколиоз как часть синдромальной ассоциации без аномалий развития позвонков:
• Зачастую сложные типы искривлений
• Нейрофиброматоз
• Синдром Марфана
• Несовершенный остеогенез
• Диастрофический нанизм
• Синдром Элерса-Данло
5. Сколиоз на фоне инфекционного поражения:
• Обычно короткосегментарный
• Сопровождается болевым синдром
• Системные признаки воспалительного процесса могут отсутствовать
• Возбудители: пиогенная флора, микобактерии туберкулеза, грибковая флора
6. Болезнь Шейерманна:
• У 15% пациентов имеет место сколиоз в сочетании с кифотической деформацией
• По сравнению с имеющейся кифотической деформацией сколиотическая выражена минимально
7. Сколиоз на фоне опухолевого поражения:
• Короткосегментарный
• Болевой синдром
• На рентгенограммах признаков опухолевого поражения может не быть
• В отношении диагностики наиболее информативна многоплоскостная МРТ
8. Сколиоз на фоне травмы:
• Обычно это посттравматическая деформация
• Возможной, причем неочевидной причиной может быть стрессовый перелом
9. Сколиоз как следствие лучевой терапии:
• В настоящее время встречается редко благодаря возможности строго локализовать зону облучения
• На сегодняшний день отдается предпочтение лучевому воздействию на конкретный позвонок, нежели чем на весь отдел позвоночника
10. Дегенеративный сколиоз:
• Развивается у взрослых
• Признаки дегенеративного поражения межпозвонковых дисков и дугоотростчатых суставов
• Дегенеративные изменения могут быть вторичными на фоне первично существующего идиопатического сколиоза
11. Нейрогенный сколиоз:
• Быстро прогрессирующая деформация позвоночника
• Признаки костной деструкции на рентгенограммах
12. Компенсаторный сколиоз:
• Связан с разницей в длине конечностей
• Может быть заподозрен на рентгенограмме в прямой проекции по положению гребней подвздошных костей
13. Позиционный сколиоз:
• Неправильная поза пациента при проведении исследования
• Определяется на рентгенограммах, выполненных в положении лежа
• Исчезает в положении стоя
14. Ятрогенный сколиоз:
• Резекция ребер
• Вышележащие по отношении к уровню хирургического блока сегменты поясничного отдела позвоночника
• Несостоятельность стабилизирующих позвоночник металлоконструкций
г) Патология:
1. Общие характеристики сколиоза:
• Этиология:
о Вариабельна, причины приведены выше
• Эпидемиология:
о Встречается часто
2. Макроскопические и хирургические особенности:
• Деформация туловища, видимая при физикальном исследовании
3. Стадирование, степени и классификация:
• Этиология
• Направление дуг искривления
• Тяжесть искривления
д) Клинические особенности:
1. Клиническая картина сколиоза:
• Наиболее распространенные симптомы/признаки:
о Видимая деформация тела
о Идиопатический сколиоз протекает бессимптомно
о Болевой синдром служит индикатором наличия какой-либо еще патологии позвоночника
2. Демография:
• Возраст:
о Обычно развивается в подростковом или детском возрасте
• Пол:
о Идиопатический: М:Ж= 1:7
3. Течение заболевания и прогноз:
• Большинство сколиотических деформаций выражены в легкой степени
• Может быстро прогрессировать, особенно во время периодов ускоренного роста ребенка
• Нередко наблюдается дегенеративное поражение межпозвонковых дисков:
о Наиболее выражено вдоль вогнутой стороны дуги искривления
• Тяжелый сколиоз:
о Дыхательная недостаточность
о Неврологическая симптоматика
о Нестабильность
4. Лечение сколиоза:
• Варианты, риски, осложнения:
о Наблюдение при незначительных деформациях
о Ортезирование при деформациях более 25° о Хирургическая коррекция при быстро прогрессирующих деформациях и деформациях, превышающих 40°
е) Диагностическая памятка. Следует учесть:
• Короткосегментарные сколиотические деформации обычно имеют в своей основе какую-либо определенную причину
ж) Список использованной литературы:
1. Ahmed R et al: Long-term incidence and risk factors for development of spinal deformity following resection of pediatric intramedullary spinal cord tumors. J Neurosurg Pediatr. 13(6):613-21, 2014
2. Harris JA et al: A comprehensive review of thoracic deformity parameters in scoliosis. Eur Spine J. ePub, 2014
3. Karami M et al: Evaluation of coronal shift as an indicator of neuroaxial abnormalities in adolescent idiopathic scoliosis: a prospective study. Scoliosis. 9:9, 2014
4. Parnell SE et al: Vertical expandable prosthetic titanium rib (VEPTR): a review of indications, normal radiographic appearance and complications. Pediatr Radiol. ePub, 2014
5. Presciutti SM et al: Management decisions for adolescent idiopathic scoliosis significantly affect patient radiation exposure. Spine J. 14(9): 1984-90, 2014
6. Waldt S et al: Measurements and classifications in spine imaging. Semin Muscu-loskelet Radiol. 18(3):219-27, 2014
7. Arlet V et al: Congenital scoliosis. Eur Spine J. 12(5):456-63, 2003
Редактор: Искандер Милевски. Дата публикации: 28.7.2019
При отсутствии адекватного и своевременного лечения сколиоз шейного отдела позвоночника представляет серьезную угрозу для больного, так как в отдаленной перспективе может привести к инвалидности.
Также в отличие от сколиоза поясничного или грудного отдела, сколиотическая болезнь шеи в редких случаях может стать причиной летального исхода. В большинстве случаев причиной столь серьезного осложнения шейного сколиоза является повреждение позвоночных артерий.
1 Общее описание болезни
В целом сколиотическая болезнь крайне распространена и по современным статистическим данным встречается в той или иной степени у каждого третьего человека. В большинстве случаев регистрируется умеренное течение болезни (первая стадия).

Сколиоз шейного отдела позвоночника
Конкретно шейный сколиоз чаще всего поражает женское население, мужчины страдают примерно в 2-3 раза реже. Чаще всего болезнь обнаруживают в детском возрасте, что связанно и с активным ростом позвоночника, и с вынужденным и неправильным положением ребенка за партой во время учебы.
Но вынужденное положение ответственно за сравнительно малое количество случаев заболевания. Примерно в 60% случаев вообще не удается установить из-за чего развивается болезнь. В таких случаях говорят о идиопатическом шейном сколиозе.
Невозможность установить причину патологии вовсе не означает что ее невозможно лечить. Вовсе нет, лечение есть, и оно крайне эффективно. Более того, в большинстве случаев истинная причина развития болезни и вовсе не влияет на схему лечения.
к меню ↑
Большая часть случаев развития болезни так и остается без выясненной причины. Предполагается, и нужно сказать небезосновательно, что причиной могут быть врожденные аномалии позвоночника или наследственная предрасположенность.
Современные научные данные все больше говорят в пользу такой гипотезы, однако разобраться с конкретными механизмами до сих пор не удалось. В остальных же случаях (около 40%) говорят о приобретенных причинах заболевания.

Нередко сколиоз развивается на фоне грыжи межпозвонкового диска
К приобретенным причинам развития сколиоза шейного отдела позвоночника относят:
к меню ↑
Сколиоз шейного отдела позвоночника имеет четкую классификацию по степени и форме. Всего существует две формы шейного сколиоза: правосторонняя и левосторонняя. Последняя встречается примерно в три раза чаще.
При правосторонней форме сколиотическая дуга направлена вправо. Соответственно, при левосторонней форме – влево. На тяжесть течения болезни конкретная форма роли не играет, они лечатся приблизительно одинаково. Отличия лишь в подбираемых физических упражнениях, для каждой формы сколиоза они свои.

Искривление шейного отдела позвоночника
Также сколиоз шейного отдела позвоночника делится на четыре степени. Чем больше степень заболевания – тем сильнее выражена деформация спины и тем выше риск инвалидизации больного.
Рассмотрим каждую степень подробнее:
- Первая степень. Угол сколиотической дуги не превышает десяти градусов. Осложнений не наблюдается, болезнь протекает крайне умеренно. Прогноз благоприятный.
- Вторая степень. Угол сколиотической дуги достигает 25 градусов. Отмечается умеренная асимметрия плеч и лопаток. Прогноз благоприятный.
- Третья степень. Угол сколиотической дуги достигает 40 градусов. Наблюдаются выраженные деформации грудины. Прогноз условно неблагоприятный.
- Четвертая степень. Угол сколиотической дуги превышает 40 градусов. У больного наблюдаются тяжелейшие деформации позвоночника, развивается позвоночный горб. Прогноз неблагоприятный.
Непосредственной угрозы для жизни при сколиотической болезни шейного отдела позвоночника практически никогда не наблюдается. Столь серьезное осложнение возможно лишь при одновременном течении сколиоза 4 стадии, поражении внутренних органов грудины и наличии врожденных аномалий и дефектов спины.

Виды сколиоза позвоночника
Но болезнь страшна вовсе не вероятным смертельным исходом, который можно отнести к казуистике. В первую очередь сколиоз страшен инвалидизацией, так как он в достаточно близкой перспективе может привести к тяжелейшим деформациям всей опорно-двигательной системы.
Болезнь к тому же еще и коварна. Ее очень редко удается обнаружить на ранних стадиях, когда еще эффективно медикаментозное лечение, а операция не требуется. В итоге чаще всего болезнь регистрируют на второй стадии, когда консервативное лечение еще возможно, но уже создает трудности.
Пограничным пунктом является третья стадия. Уже при ней возможна инвалидность, но пациент полностью не теряет работоспособность. При четвертой стадии пациент абсолютно не трудоспособен и не может жить без посторонней помощи.
Кроме того, спецификой шейного сколиоза является возможность развития синдрома позвоночной артерии. Это ситуация, при которой сколиотическая дуга перегибает позвоночные артерии, тем самым угрожая развитием инсульта или инфаркта задних отделов головного мозга.
к меню ↑
2 Симптомы и диагностика
Сбора анамнеза и анализа клинических признаков сколиотической болезни шеи недостаточно для постановки диагноза или, тем более, определения степени и формы болезни. Во всех случаях требуется визуализирующая позвоночник диагностика.

Симптомы сколиоза у детей
Для ее проведения могут применять классическую рентгенографию (дает мало информации), магнитно-резонансную томографию (лучше, но предназначена больше для мягких тканей) или компьютерную томографию (идеальный вариант).
Первичную диагностику проводят с помощью рентгенографии, после чего может потребоваться дополнительная с помощью КТ или МРТ. Предпочтение нужно отдавать КТ, так как она как раз и предназначена для визуализации костных структур.
Симптомы сколиоза шейного отдела позвоночника в большинстве случаев таковы:
- постоянные головокружения или головные боли различной интенсивности;
- боли в области шейного отдела позвоночника, которые очень редко бывают сильными;
- видимая невооруженным глазом асимметрия плечевого пояса;
- деформации черепа (на поздних стадиях болезни);
- отклонение остистых отростков позвоночного столба в левую или в правую сторону;
- смещение головы в сторону относительно оси туловища;
- видимая асимметрия лопаток, особенно если попросить пациента наклониться (асимметрия лопаток может быть не замечена только на первой стадии болезни).
3 Методы лечения
На третьей и четвертой стадии сколиоза шейного отдела позвоночника единственным эффективным способом вылечить болезнь является оперативное вмешательство. Врачами проводится имплантация металлоконструкций (поддерживающих штифтов) непосредственно в пораженный участок позвоночного столба.

Результаты операции при сколиозе
Может показаться, что это весьма эффективная процедура. Так оно и есть (выровнять позвоночник удается почти всем пациентам), однако есть нюанс. Из-за операции очень часто развивается частичная или полная иммобилизация (неподвижность) позвоночного столба.
Как лечить сколиоз шеи на ранних стадиях? Здесь исправить ситуацию поможет консервативная терапия, подразумевающая применение следующих лечебных методик:
- Выполнение физических упражнений из индивидуально подготовленного лечащим врачом курса лечебно-профилактической физкультуры (ЛФК).
- Ношение ортопедического корректирующего и поддерживающего позвоночник (для снижения с него нагрузки) корсета или бандажа.
- Применение ортопедических матрасов и подушек.
- Прием болеутоляющих и противовоспалительных медикаментозных средств (только если есть показания).
- Физиотерапевтические и массажные процедуры длительным курсом (в среднем от двух до шести месяцев).
Читайте также:


