Узел в крестцовом отделе позвоночника
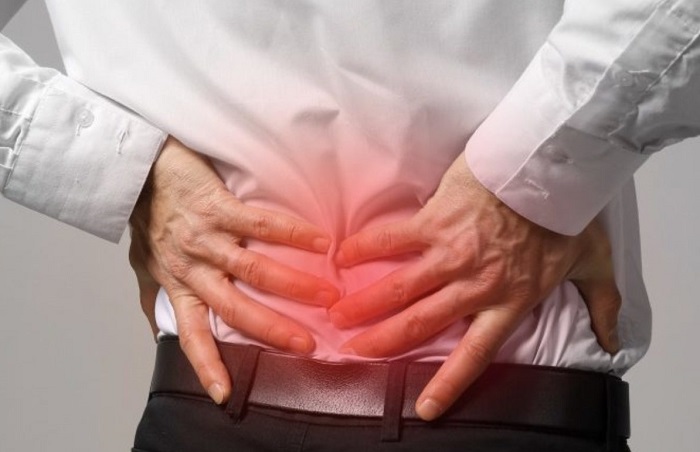
Периодически возникающая боль в крестцовом отделе позвоночника может свидетельствовать как о поражении его тканей, так и о заболеваниях полости малого таза или живота. Разобраться в потенциальных причинах возникновения неприятных ощущений вы сможете, если ознакомитесь с предлагаемой вашему вниманию статьей. Здесь рассказано про факторы риска, причины и заболевания. О том, как их правильно дифференцировать и к какому врачу обращаться за получением квалифицированной медицинской помощи.
Боль в крестцовом отделе позвоночника у женщин может быть обусловлена физиологическими и патологическими факторами. К первым относятся изменения в организме, происходящие во время беременности и родовой деятельности. В этот период происходит размягчение хрящевой ткани под влиянием избыточного количества женских половых гормонов. Происходит расширение тазового кольца. Могут возникать расхождения в сочленениях его костей. Огромная нагрузка оказывается на подвздошно-крестцовое сочленение. Происходит изменение осанки со сглаживанием поясничного физиологического изгиба позвоночника.
После разрешения от беременности многие негативные изменения могут оставаться. И это становится причиной развития многочисленных патологий опорно-двигательного аппарата в будущем. Пока же, на ранней стадии все они могут давать а характерный болевой синдром, который в значительной степени усиливается при менструации и последующие за ней несколько дней.
Боли в крестцовом отделе позвоночника у мужчин в основном связаны с повышенными физическими нагрузками и особенностями анатомического строения. У представителей сильного пола крестце сращивается в более раннем возрасте. При этом поясничный изгиб позвоночника не столь выражен, как у женщин. Соответственно и распределение амортизационной нагрузки происходит несколько иначе. Что неизменно сказывается негативным образом на состоянии хрящевых и костных тканей.
У представителей обоих полов боль в крестце может быть спровоцирована патологиями внутренних органов брюшной полости и малого таза. У мужчин среди причин лидирует аденома предстательной железы, простатит, стриктуры уретры и мочеточников. У женщин часто встречаются опущения матки и мочевого пузыря, миома, эндометриоз и т.д. Также высока вероятность развития опухоли толстого кишечника, которая оказывает давление на структуры позвоночного столба и спинного мозга.
Более подробно о потенциальных причинах развития болевого синдрома поговорим далее в статье. Пока же предлагаем узнать наиболее важные факты из анатомии и физиологии крестца. Начнем с того, что изначально этот отдел позвончого столба состоит из пяти отдельных тел позвонков. Между ними располагаются полноценные хрящевые диски. Стабильность положения позвонков обеспечивается продольными и поперечными связками. Внутри располагается спинномозговой канал. Примерно в возрасте 18 – 20 лет начинает дегенеративный процесс разрушения и атрофии межпозвоночных дисков, разделяющих крестцовые позвонки. В течение нескольких лет они полностью атрофируются и начинается процесс полного сращивания крестцовых позвонков в единую кость. Свой окончательный вид крестец приобретает к возрасту в 23 – 25 лет.
С поясничным отделом эта структура связана с помощью межпозвоночного диска L5-S1. Это условный центр тяжести человеческого тела и на него приходится максимальная нагрузка при совершении любых движений. С нижним отделом позвоночного столба, копчиком, крестец связан с помощью сустава. Он может подвергаться разрушению при воздействии патогенных факторов.
По боковым плоскостям крестца располагаются подвздошно-крестцовые суставы. Они обеспечивают крепление нижних конечностей к позвоночнику. На них тоже приходится большая амортизационная и механическая нагрузка при ходьбе, беге или нахождении в положении стоя.
Все эти структуры могут подвергаться разрушению и деформации. Именно это и дает в большинстве случаев выраженный болевой синдром.
Причины боли в крестцовом отделе позвоночника
Существуют разнообразные причины боли в крестцовом отделе позвоночника, которые включают в себя как заболевания, так и временные состояния. Например, после интенсивной физической нагрузки с задействованием мышц поясничной и ягодичной области происходит накопление в миоцитах молочной кислоты. Этот метаболит вызывает сильное воспаление и перенапряжение мышц. И это состояние может провоцировать появление достаточно сильной сковывающей боли в области крестца. Нужно ли его лечить? Не всегда. В большинстве случаев все проходит самостоятельно.
К другим патологическим состояниям можно отнести травмы. Это трещины и переломы костной ткани тел позвонков и их отростков, растяжения и разрывы связочного, мышечного и сухожильного волокна, вывих или подвывих крестцово-копчикового сочленения и т.д. При таких состояниях требуется экстренная помощь травматолога и последующая полноценная реабилитация под руководством вертебролога. В противном случае временное состояние может привести к развитию хронического заболевания, которое будет постепенно разрушать позвоночный столб и с течением времени может привести к инвалидности человека.
Потенциальные причины появления боли в крестцовом отделе позвоночника – это следующие заболевания:
- дегенеративные дистрофические изменения в хрящевых тканях межпозвоночных дисков в пояснично-крестцовом отделе (при защемлении корешковых нервов или при компрессии нервных сплетений боль может быть очень сильной);
- осложнения остеохондроза (например, протрузия межпозвоночных дисков, экструзия, выпадение грыжи или её секвестрование);
- смещение тел позвонков и межпозвоночных дисков с оказанием давления на твердые оболочки спинного мозга;
- искривление позвоночного столба или патологическое изменение осанки;
- стеноз спинномозгового канала;
- воспаление седалищного нерва, в том числе спровоцированное синдромом грушевидной мышцы;
- разрушение крестцово-копчикового сустава;
- деформирующий остеоартроз подвздошно-крестцовых суставов;
- травмы копчика и крестца;
- опухоли внутренних органов и мягких тканей около позвоночника.
Помимо этого потенциальными причинами могут быть тяжелый физический труд, неправильная организация места для работы и ночного отдыха, выбор неподходящей обуви для постоянной ходьбы или занятий спортом и т.д.
Перед началом лечения необходимо установить причину боли. Только прямое воздействие на заболевание или состояние помогает устранить болевой синдром. Лечить изолированно боль нельзя, поскольку это маскирует патологические изменения и сопутствует более быстрому развитию патологии.
Характер боли в крестцовом отделе позвоночника
Важно обращать внимание на характер боли в области крестцового отдела позвоночника, поскольку это может указывать на развитие того или иного заболевания. Разберем лишь самые распространенные проявления болевого синдрома у современных пациентов.
Острая боль в крестцовом отделе позвоночника, которая появляется внезапно после резких движений или подъема тяжестей, может свидетельствовать о разрушении межпозвоночного диска L5-S1. Это может быть экструзия (разрыв) или выпадение грыжи.
А постоянная боль в крестцовом отделе позвоночника ноющего или тянущего характера скорее говорит о том, что у пациента развивается деформирующий остеоартроз подвздошно-крестцовых сочленений. Это заболевание характеризуется крайне медленным течением. Помимо болевого синдрома присутствует небольшая скованность в утренние часы. Она проходит спустя несколько часов. При отходе ко сну может возникать ощущение, что некуда девать ноги, сложно их устроит комфортно в постели, появляется натянутость мышц ягодиц и верхней части бедра.
Сильные боли в крестцовом отделе позвоночника, возникающие после длительной ходьбы или перемены положения тела могут быть симптомом разрушения крестцово-копчикового сустава. Это тяжелая патология, которая постепенно приводит к затруднениям при акте дефекации. Пациент не может сидеть без боли, вынужден пользоваться специальными приспособлениями для облегчения своего состояния в положении сидя.
Резкая боль в крестцовом отделе позвоночника может быть признаком развития синдрома грушевидной мышцы. Отличительная особенность данного заболевания заключается в том, что болезненность появляться при попытке отвести ногу в сторону от тела в состоянии стоя. Любое движение в бок вызывает сильнейший прострел.
При остеохондрозе, не осложнённом протрузией и грыжей, боли носят тупой, периодический характер. Они возникают в основном после длительного статичного положения тела или непривычной физической нагрузки.
Лечение боли в крестцовом отделе позвоночника
Начинать лечение боли в крестцовом отделе позвоночника нужно с посещения врача вертебролога. Если накануне возникновения болевого синдрома было травматическое воздействие, то посетите обязательно травматолога.
Врач проводит первичный осмотр и собирает данные анамнеза. По результатам этой работы он сможет поставить предварительный диагноз. Затем разрабатывается индивидуальный план дополнительных обследований. Например, если у врача достаточно оснований полагать, что боли связаны с развитие болезни Бехтерева или системной красной волчанки, то он порекомендует сделать анализ крови на ревматические факторы. А если появляются предположения, что патология связана с нарушением обменных процессов в организме, то будет назначен биохимический анализ крови. По нему можно исключить подагру, сахарный диабет и множество других потенциально опасных состояний.
Обязательным является рентгенографический снимок в разных проекциях. Он позволяет выявлять патологии костных тканей. На снимках могут быть видны косвенные признаки развития остеохондроза и его осложнений, деформирующего остеоартроза, отложения солей и т.д. В сложных случаях поможет поставить диагноз МРТ обследование. Он позволяет визуализировать состояние хрящевых, связочных, сухожильных и мышечных тканей.
Отдельно лечение боли в крестцовом отделе позвоночника не проводится. Это бессмысленное и опасное занятие. Терапия проводится в отношении того заболевания, которое провоцирует появление боли.
Эффективнее всего проводить лечение подобных заболеваний с помощью методов мануальной терапии. Например, мануальное вытяжение позвоночного столба создает условия для полного восстановления хрящевой ткани, снимает компрессию с корешковых нервов и их ответвлений. Пациент после 2-3 сеанса чувствует полное устранение неприятных ощущений.
Остеопатия применяется для восстановления процессов микроциркуляции лимфы и крови в очагах поражения. Таким образом усиливается клеточное питание и ускоряется процесс регенерации поврежденных участков тканей.
Лечебная гимнастика и кинезиотерапия приводят в нормальное состояние работоспособность мышечного волокна, обеспечивают эластичность связочного и сухожильного аппарата.
Рекомендуем проходить лечение в специализированных клиниках мануальной терапии. Подыщите такую по месту жительства и обратитесь за помощью.
Имеются противопоказания, необходима консультация специалиста.
Позвоночный столб является опорой для всего организма, и в течение всего жизненного периода подвергается значительной нагрузке. Но с возрастом костная и хрящевая ткань постепенно изнашиваются и в позвоночнике развиваются различного рода патологии – остеохондроз, артроз, узлы Шморля и другие.
Узлы Шморля – это патологические нарушения дегенеративно-деструктивного характера, происходящие в межпозвонковых дисках. Эта патология наблюдается у 80% людей, перешагнувших 50-летний рубеж.
Описание патологии

На начальной стадии развития мелкие узелки Шморля не идентифицируются врачами как отклонение от нормы, а считаются незначительным изменением в строении позвоночника. Сущность патологии заключается в проникновении межпозвоночного хряща в сам позвонок. Так как костная ткань не имеет нервных окончаний процесс проходит бессимптомно, что и обуславливает его сложную диагностику. Обычно человек проходит обследование при лечении другого заболевания, и на рентгене случайно обнаруживаются узлы Шморля.
Развитие патологии начинается с частичного разрушения гиалиновой пластины межпозвонкового диска. Из образовавшегося зазора позвоночное вещество вытекает за пределы позвонка, а хрящевая ткань начинает медленно врастать в свободное пространство. Позвонок начинает атрофироваться. В твердом элементе образуется пространство, покрытое замыкающей пластиной, внутри которого размещается вытекшая из диска жидкость. Это и есть узел Шморля. Увеличиваясь в размерах, узел Шморля оказывает давление на желатиновое ядро, пространство увеличивается, и стенки узелка меняют свою структуру.
Обычно подобные изменения развиваются очень медленно и бессимптомно. Но при воздействии отягчающих факторов деформация позвонков может происходить стремительно, вызывая перелом костных пластин. Реже в узлах Шморля возникают фиброзные процессы. Капилляры кровеносных сосудов могут проникать в межпозвоночный диск и вызывать изменение структуры его элементов. Этот процесс может провоцировать образование грыжи Шморля.
Причины возникновения узлов Шморля

Чаще всего факторами образования патологических узлов являются пожилой возраст и генетическая предрасположенность. Если хотя бы один из родителей страдает образованием узлов в межпозвонковых дисках, то ребенку необходимо регулярно проходить обследование на своевременное выявление патологии. Помимо этих факторов существуют следующие причины образования узлов Шморля:
- аутоиммунные патологии, в результате которых происходит снижение плотности костной массы;
- дегенеративно-дистрофические процессы в межпозвоночных дисках;
- остеопороз;
- застойные воспалительные процессы в позвоночнике;
- травмы позвоночного столба;
- нарушение осанки – сколиоз, кифоз;
- чрезмерные нагрузки на позвоночник в детстве, например занятия профессиональным спортом с неправильно рассчитанной нагрузкой;
- врожденные патологии в строении позвоночника;
- при интенсивном росте ребенка непропорциональное прибавление массы разных частей тела;
- деформация межпозвоночных дисков.
Достаточно частой причиной возникновения заболевания является чрезмерная, или наоборот недостаточная физическая активность. По этой причине узлы Шморля часто выявляют у спортсменов и офисных работников.
Лечение патологии
Мелкие узелки не несут никакого вреда организму, не причиняют дискомфорта и болевых ощущений. Но при образовании крупных узлов или грыжи Шморля возникает опасность надлома позвонка, артроза межпозвоночных дисков, протрузий. В этом случае нужно пройти комплексное лечение и периодически делать диагностику для контроля прогрессирования заболевания.
- вытяжение позвоночника – способствует снятию напряжения с мышц и связок, улучшению кровообращения, снижению нагрузки на межпозвонковые диски. Процедура проводится по рекомендации врача вертебролога на специально оборудованной кушетке;
- лечебная гимнастика, плавание – укрепление мышечного корсета спины и улучшение гибкости позвоночного столба;
- массаж – снятие болевого синдрома, стимулирование кровообращение и оттока лимфы в пораженном участке.
Медикаментозное лечение патологии проводится в случае возникновения болевого синдрома.
- лечебные ванны – хвойная ванна расслабляет мышцы и связки, стимулирует кровообращение, снижает болевой синдром. Требуются измельчить ветви молодой ели, собрать их в литровую банку и хорошо проварить в 3 литрах воды. Отвар нужно процедить, принимать теплую ванну до 20 минут;
- настой для массажных растираний – способствует нормализации кровообращения, обменных процессов в пораженных участках. Взять в равные части следующих измельченных трав: корень сабельника, конский каштан, семена болиголова и корень одуванчика. Поместить в стеклянную емкость, залить спиртом и настаивать в темном месте 15 дней. Затем тщательно процедить, хранить в холодильнике. Растирка лечебным настоем в сочетании с массажем чрезвычайно эффективна при узлах Шморля.
Узлы Шморля часто путают с межпозвоночной грыжей. Действительно, эти патологии чем-то схожи, но грыжа является более опасным заболеванием с тяжелыми последствиями. Патологические узлы при своевременном лечении не причиняют дискомфорта и успешно лечатся массажем и лечебной гимнастикой.
Позвоночник – очень сложная костная система, которая выполняет роль опорной оси организма и обеспечивает прямохождение. Он надежно оберегает спинной мозг, обеспечивает правильное расположение и функционирование внутренних органов. Именно к нему крепятся все части скелета.
Также позвоночник обеспечивает статическую устойчивость и динамическую подвижность тела человека. Он состоит из нескольких отделов. Каждый из них имеет свои особенности строения и выполняемые функции. Один из таких отделов, на который ежедневно приходятся огромные нагрузки, принято называть пояснично-крестцовым отделом позвоночника.
Общие сведения об отделе
Как и в остальных отделах, в пояснично-крестцовом отделе позвоночника имеются позвонки. В каждом позвонке выделяют передний и задний отделы. Передний отдел – тело позвонка, строение которого предназначено для легкого складывания позвонков в вертикальную конструкцию.
Тела несут основной вес и противостоят компрессиям. Задний отдел – дуга, оберегающая спинной мозг. Кроме того, она служит для соединения позвоночно-двигательных сегментов. Позади дуги имеются отростки, служащие для присоединения связок и мышц.

Каждый позвонок имеет по 4 фасеточных сустава, при помощи которых связывается с соседними позвонками. Эти суставы обеспечивают подвижность позвоночного столба.
В результате размещения позвонков один над другим из дуг образуется полая трубка, называемая спинномозговым каналом. Именно там находится идущий от головного мозга спинной мозг. Во все стороны от него расходятся нервные волокна. Они образуют корешки спинномозговых нервов. Спинной мозг заканчивается на уровне 2-го поясничного позвонка. Корешки, отходящие от него, свисают дальше внутрь спинномозгового канала и выходят наружу через межпозвоночные отверстия.
Между телами позвонков находится межпозвоночные диски, которые служат для объединения позвонков и устранения трения между ними. Они имеют вид кольца с желеподобным веществом в центре (ядро). Кольцо диска состоит из упругих фиброзных волокон, которые крепятся к телам позвонков. Эти диски выполняют также и амортизационную функцию во время движения человека, обеспечивая скольжение позвонков.
При травмах позвоночника или частых перенапряжениях позвоночника жидкое ядро может вытекать через трещинки фиброзного кольца. При этом образуются межпозвоночные грыжи, которые защемляют нервные корешки и вызывают боль.
Таким образом передний комплекс позвоночника выполняет роль опоры для всего тела, а задний защищает спинной мозг, контролирует подвижность позвонков и скрепляет позвоночно-двигательные сегменты.
Позвоночно-двигательный сегмент
Позвоночно-двигательный сегмент – это часть позвоночника, которую образуют 2 смежных позвонка. Также туда входят связочный аппарат этих позвонков, их суставы, межпозвоночный диск и околопозвоночные мышцы. Каждый такой сегмент по 2 межпозвонковых отверстия, по которым проходят кровеносные сосуды и корешки спинномозговых нервов.
Поясничный отдел содержит 5 таких позвоночно-двигательных сегмента. При этом последний сегмент образуется 5-м поясничным и 1-м крестцовым позвонками.
Поясничный отдел позвоночника
Этот отдел позвоночника состоит из 5 позвонков. В некоторых случаях при люмбализации в нем насчитывают 6 позвонком, что является вариантом нормы. Позвонки этого отдела обозначают латинской буквой L и числом, соответствующим порядковому номеру позвонка.

Именно на поясничный отдел приходится вся тяжесть вышележащего позвоночника. Из-за этого у позвонков есть свои особенности. Все они имеют опорную часть больших размеров, которая увеличивается от L1 до L5. Увеличивается не только ширина, но и высота тела позвонка.
Поясничные позвонки имеют наиболее выраженные и массивные отростки. Центральные части поперечных отростков являют собой рудименты ребер, которые слились с истинными поперечными отростками в ходе эволюции. У основания этих отростков имеются еще и небольшие добавочные отростки.
Остистые отростки расположены практически горизонтально сзади практически на уровне тел позвонков. Их концы утолщены и направлены назад. Такое расположение и строение этих отростков связано с большой подвижностью позвоночника в этой части.
Отдельно следует выделить позвонок L5. Его тело спереди выше, чем сзади и имеет клиновидную форму. Такое строение необходимо для формирования поясничного лордоза.
Несмотря на то, что межпозвоночные отверстия в этом отделе позвоночника достаточно широки, именно здесь наиболее часто наблюдается болевой синдром из-за повреждения корешков. Это объясняется большой подвижностью отдела и большими нагрузками на него. Исключением является 5 позвонок. Именно он имеет наименьшее межпозвонковое отверстие в месте соединения с крестцом, несмотря на то, что соответственный спинномозговой нерв имеет наибольший диаметр среди всех спинномозговых нервов.
Крестцовый отдел позвоночника
Крестцовый отдел позвоночника представлен 5 сросшимися позвонками. Их обозначают S1-S5. Позвонки отдела срастаются не сразу. Срастание начинается примерно в 14-летнем возрасте и завершается к 25 годам. Не редки случаи, когда крестец срастается с 5 поясничным позвонком только после 25 лет.
Сросшиеся позвонки называют крестцовой костью. Она имеет вид пирамиды, направленной вершиной вниз.

Основание крестца своим передним краем образует угол, выступающий вперед, вместе с позвонком L5. На основании имеются 2 суставных отростка, которые направлены назад и слегка в сторону.
На передней стороне крестцовой кости заметны поперечные линии – места сращивания позвонков. По краям имеются тазовые крестцовые отверстия, через которые выходят спинномозговые нервы.
Задняя поверхность крестца покрыта 3 линиями гребешков. Они образуются путем сращивания рудиментов суставных и остистых отростков.
Внутри крестца проходит продолжение спинномозгового канала, которое заканчивается нижним крестцовым отверстием. Это отверстие имеет важное значение в медицине. Именно здесь проводится эпидуральная блокада.
Благодаря такому строению крестцового отдела межпозвоночные грыжи в нем практически не возникают.
Копчиковый отдел
Этот отдел не относится к пояснично-крестцовому отделу, однако является завершающей частью позвоночника. Копчик представляет собой 3-5 сросшихся между собой позвонков, которые утратили свои характерные признаки. Этот отдел не выполняет никакой важной роли в организме человека. Суставные хрящи и прилегающие связки обеспечивают хорошую подвижность копчика, благодаря чему он может отклоняться назад во время родов.
Изгибы отдела
Поясничный отдел позвоночника имеет физиологический изгиб вперед, именуемый поясничным лордозом. Он начинает формироваться в детском возрасте с момента начала прямохождения. Благодаря смещению оси нагрузки кзади в условиях поясничного изгиба обеспечиваются круговые вращения тела.
Крестцовый отдел имеет изгиб, направленный назад. Его называют крестцовым кифозом.
Эти изгибы очень важны для всего организма. Благодаря ним обеспечиваются амортизационные свойства позвоночника, происходит смягчение толчков при беге и ходьбе, что уберегает головной мозг от повреждений при движении тела.
Связки

Отдел укреплен следующими связками: задняя продольная, надостная (отсутствует на уровне 5поясничного-1 крестцового позвонков), поперечно-теловая, поперечно-крестцовая, поперечно-подвздошная, крестцово-бугорная, крестцово-копчиковая, желтые и др.
Все связки выполняют очень важную роль, так как фиксируют позвоночный столб и регулируют движения в нем. Они ограничивают наклоны туловища в стороны, вперед и назад, компенсируют при этом смещения позвонков.
Иннервация отдела
Поясничное сплетение образовано переплетением I—IV поясничных спинномозговых нервов. Оно напоминает форму треугольника с верхушкой, направленной вдоль тел позвонков. Поясничное сплетение разветвляется на терминальные и коллатеральные ветви. Последние выполняют иннервацию квадратной мышцы поясницы и большой и малой поясничной мышц. Терминальные ветви представлены подвздошно-паховым, подвздошно-подчеревным, бедренно-половым, бедренным, запирательным нервами и кожным нервом бедра.
Крестцовое сплетение образовано пояснично-крестцовым стволом и 1-3-ми крестцовыми нервами. Оно находится под тазовой фасцией на передней части тела грушевидной мышцы. Крестцовое сплетение имеет 1 терминальную и 6 коллатеральных ветвей, которые в свою очередь разделяются на множество нервов.
БОлезни и травмы
Этот отдел позвоночника наиболее часто подвергается разнообразным повреждениям и патологиям. Причиной этому служат особенности функционирования отдела. Именно здесь имеется наибольшая свобода движений позвонков, которым необходимо удерживать на себе всю массу вышележащих отделов.
Также именно на этот отдел приходится наибольшая нагрузка при поднятии и перемещении тяжестей, при длительном пребывании в сидячем положении, при работе в согнутом положении или связанной с частыми нагибаниями и разгибаниями и т.д.
Травмы могут возникать из-за неудачного падения с высоты, обрушивания тяжестей (например, обвал здания), а также вследствие ДТП. Поражения позвоночника в этом отделе очень опасны, так как могут стать причиной полного обездвиживания либо даже смерти.
Боль в поясничном и крестцовом отделах позвоночника может возникать не только из-за травм. Ее причиной могут быть:
![]()
нестабильность позвонков;- протрузия диска;
- межпозвоночная грыжа;
- остеохондроз;
- дискоз;
- поясничный кифоз;
- люмбаго;
- пояснично-крестцовый радикулит;
- фасеточный синдром;
- перелом позвонка;
- деформирующий спондилез;
- анкилозирующий спондилоартроз;
- опухоли позвоночника;
- остеомиелит;
- ишиас;
- фибромиалгия;
- ущемление нервных корешков;
- миозит и др.
В некоторых случаях боль в пояснице не свидетельствует о проблемах с позвоночников. Это так называемая перемещающаяся боль при заболеваниях внутренних органов. Поэтому при возникновении даже слабой болезненности или дискомфорта в пояснице необходимо обращаться за помощью к врачу. Он на основе проведенных анализов и исследований дифференцирует заболевание и назначит соответствующее лечение.
Факторы риска развития заболеваний пояснично-крестцового отдела:
- врожденные анатомические особенности позвоночника;
- перенесенные травмы позвоночного столба;
- избыточный вес;
- высокий рост;
- курение;
- слабое физическое развитие;
- психологические факторы.
Чтобы избежать болезней пояснично-крестцового отдела, следует придерживаться следующих рекомендаций:
- следить за осанкой и правильным положением тела во время работы и отдыха;
- заниматься спортом: йога, гимнастика и т.д.;
- стараться не носить тяжести;
- избегать сквозняков и переохлаждений;
- равномерно распределять тяжести между руками;
- спать на ортопедическом матрасе;
- следить за весом;
- избавиться от вредных привычек;
- менять положение тела как можно чаще при длительной работе в одной позе.
Боль в крестце не возникает сама по себе, ее нельзя считать самостоятельной патологией. Обязательно в анамнезе будут сопутствующие болезни, которые вызвали болевой синдром. Многие сталкиваются с неприятными ощущениями в крестцовом отделе позвоночника. Чем могут вызваны боли? Что является причиной дискомфорта в области крестца?
Что такое крестец
В организме взрослого, сформировавшегося человека насчитывается 5 крестцовых позвонков, которые сращены в единую кость, — именно ее и называют крестцом.
По своей структуре крестец состоит из нескольких элементов:
- Передняя часть;
- Задняя поверхность;
- Боковые края (их насчитывается 2);
- Широкая часть, расположенная сверху (основание);
- Узкая часть, идущая в нижнюю сторону (вершина).
![]()
На поверхности таза наблюдаются следы пересечение позвонков крестца, их сращение. Это 4 поперечные полосы, которые параллельны друг другу, а в начале этих полос расположены тазовые отверстия, их 4. Они ведут к полости канала крестца, включают в себя передние связки нервов спинного мозга и сопровождающие сосуды.
Боль в крестце
Болевой синдром в области крестца – всего лишь симптом имеющегося заболевания. Локализация боли может быть в связующем диске, межпозвонковых суставах, близ лежащих продольных связках, — именно оттуда, как правило, исходит боль.

На самом деле, крестец расположен намного ниже, чем копчик. Именно поэтому источник болевого синдрома может выявить только специалист после тщательного осмотра и диагностики.
Это заболевание может вызывать не только боль в области крестца, но и повреждение печени, нарушения работы желудочно-кишечного тракта, сильную диарею и резкое снижение веса. У женской половины при таком недуге наблюдаются нарушения работы репродуктивной системы и сбои гормонального фона.
Если кости таза смещены с левой стороны, то пациент страдает от тучности, постоянных запоров. Наблюдаются в анамнезе нарушения работы легких и сердечной деятельности. Заметно снижается защитная функция иммунной системы. Человек подвержен простудам, инфекционным и вирусным заболеваниям.
Причины болей в области крестца
Ноющий характер боли свидетельствует о спондилолистезе. Эта болезнь может начаться из-за дефекта в ягодичных мышцах или повреждениях крестцово-подвздошных связок.
Если отдает в спину и крестец одновременно, то врач может диагностировать тромбофлебит. Болезнь поддается лечению под строгим контролем специалистов, необходимо комплексное лечение, направленное на избавление от негативной симптоматики и устранение главной причины патологии.
Во время беременности болезненность в крестцовой области может возникнуть при затылочном положении ребенка. В этом случае затылок малыша оказывает сильное давление на кость крестца женщины. Дискомфорт может появиться, если плод сменил свое положение, происходит мышечный спазм, что приводит к напряжению в районе крестца.
Как правило, в зрелом возрасте состояние позвоночника не всегда удовлетворительно, а возникающие воспаления, нарушения, болезни лишь усугубляют ситуацию, приводя к сильны болям именно в районе крестца.
При травмах крестцовой области пациенты всегда говорят о сильной боли. Почему она возникает? Во-первых, повреждается эта область, происходит сильный спазм мышц, находящихся в крестцово-позвоночной зоне. Во-вторых, поврежденным тканям приходится принимать вынужденное положение человеческого тела, что может вызывать ноющую боль постоянного характера.
Как правило, дискомфорт возникает в низу спины и проходит самостоятельно через 4-5 дней, если больной избегает физического напряжения и чрезмерных нагрузок на поврежденную область.
Такие болезни, как остеопороз и остеомаляция способствует сильной утрате костных веществ. Опасность патологий заключает в том, что они протекают бессимптомно, выявить болезнь можно только на рентгене или после того, как появились осложнения. К примеру, остеопороз может привести к перелому конечностей. Пациенты утверждают, что боль в крестце имеет тупой характер, она не очень интенсивная, но постоянная.
Боль в пояснично-крестцовом позвоночном отделе способна усиливаться вследствие расширения ампулы сигмовидной кишки, которое вызывается обострением колита, либо скоплением каловых масс.
Сильная боль в крестце сопутствует метаболическим, опухолевым, инфекционным болезням. При метастатическом раке легких, желудка, кишечника, почек, щитовидной железы, множественной лимфоме, миеломе чаще всего поражается крестцовая зона. На ранних стадиях болезнь не выражает симптоматику, но позже возникает интенсивная, продолжительная боль, которая усиливается по ночам.
Если говорить об инфекционных поражениях, то чаще всего возбудителем становится туберкулез, колиподобная бактерия, стафилококк. Пациенты жалуются на острую боль в крестце, которая становится сильнее во время движений.
При расширении ампул в сигмовидной кишке наблюдается острая боль в крестце, которая напоминает колики. Это происходит из-за острого колита или сильного скопления кала.
Болевой синдром в районе крестца у женщин может возникать при патологиях со стороны гинекологии.
Выделяют следующие заболевания, способствующие возникновению сильных болей в крестце у женщин:
- Наружный эндометриоз;
- Наличие кисты в яичнике;
- Миома матки;
- Период климакса.
![]()
При эндометриозе боль будет цикличной, отмечаются сильные усиления синдрома при менструациях. Если болезненность увеличивается при занятиях спортом или физических нагрузках, то речь может идти о хроническом заднем параметрите, который способствует сморщиванию прямокишечно-маточной связки.
При гинекологических или урологических болезнях боль в основном возникает из-за воспаления, которое начинает охватывать всю область нижнего отдела брюшной полости, отдавая в крестцовую кость.
Ноющая боль возникает при:
- Ретроверсии матки;
- Расслаблении структур, поддерживающих матку в малом тазу;
- Отеке яичников;
- Варикозном расширении вен тазовой области.
![]()
Из-за нестабильного эмоционального фона некоторых женщин рассматриваемая симптоматика может проявляться при перенесенных стрессах, нервных расстройствах. Ученые до конца не установили патогенез такой клинической картины.
Во время менструации некоторые представительницы прекрасного пола жалуются на боль в области крестца. Как правило, она не имеет выраженное проявление. Ощущения напоминают приступообразные колики, которые распространяются в нижние конечности.
При несовершенстве или дефекте маточно-крестцовой связки могут присутствовать хронические боли в крестце. Они возникают при долгих нагрузках, а также при резкой смене положения пациентки.
При раке матки поражается и тело, и шейка, при нестандартном расположении матки они сильно натягиваются. Болевой синдром наблюдается по центру расположения крестца. Однако, боль может выражаться сильнее с правой или левой стороны. Неприятные ощущения могут усиливаться во время предменструального синдрома и проходить в середине цикла (после овуляции).
Некоторые специалисты утверждают, что похожая клиническая картина устанавливается при выпадении, опущении матки или ее отклонении в заднюю сторону. Боль усиливается, если женщина весь день проводит на ногах, осуществляет долгие пешие прогулки.

У мужчин такой симптом может выявиться при заболеваниях предстательной железы. Воспаление в простате охватывает всю область малого таза, отдавая в крестец. Нарушения работы кишечника также приводят к появлению таких признаков.
Если простатит перешел в хронику и констатированы серьезные нарушения работы предстательной железы, у мужчины учащенное мочеиспускание, возникает жжение, снижение потенции, то этим признакам сопутствует ноющая боль в крестце. Если присутствует воспаление семенного пузырька, то боль в крестце отдает, простреливает в ногу.
Боль в крестце и поясничной области практически всегда бывает при раке предстательной железы, особенно, если имеются метастазы в нижнюю часть позвоночника. В таких случаях отсутствуют нарушения мочевыделения и чувство жжения. Опухолевые клетки имеют способность инфильтрования спинномозговых нервов, велика вероятность сдавливания спинного мозга при поражении эпидуральной области.
Чтобы установить точный диагноз, врач исследует прямую кишку, определяет активность кислой фосфатазы, выполняет радиоизотопное сканирование позвоночника, назначает рентгенологическое исследование.
Способы диагностики
К какому врачу обратиться при болях в крестце? В первую очередь, с жалобой на болезненность в крестцовой зоне необходимо обратиться к участковому терапевту. Он изучит анамнез, проведет внешний осмотр, назначит анализы.
Что покажут анализы? Исследование мочи и крови позволят определить наличие инфекции в организме, а также степень выраженности воспалительного процесса. При назначении антибиотиков проводится дополнительный анализ на восприимчивость человеческого организма.
Исходя из результатов первичных обследований, терапевт направляет пациента к:
- Неврологу;
- Хирургу;
- Урологу;
- Гинекологу;
- Эндокринологу.
![]()
Методы профилактики
Чтобы обезопасить себя от болезненных ощущений в крестцовой области, специалисты советуют придерживаться следующих рекомендаций:
- Регулярно проходить полное медицинское обследование, раз в 6 месяцев;
- Стараться избегать поднятия тяжестей, чрезмерных нагрузок на спину;
- Женщинам в возрасте от 35 лет следует ограничить пребывание на каблуках, так как они прибавляют 10 кг к общей нагрузке н нижнюю поясничную область, захватывающую крестец;
- Отказаться от вредных привычек;
- Наладить грамотный режим питания, включить в рацион продукты, содержащие кальций, фосфор и железо, — это необходимо для укрепления костных тканей и защитных функций иммунитета;
- Отказаться от беспорядочных половых контактов, чтобы обезопасить себя от заражения инфекциями;
- Спать на плоской поверхности, жестком матрасе, — это полезно для позвоночника, поясницы и крестца.
![]()
При появлении неприятных ощущений необходимо срочно обратиться к врачу. Не стоит заниматься самолечением без рекомендаций доктора.
Читайте также:








