Установка импланта при переломе позвоночника
Тяжелые травматические, дегенеративно-дистрофические, воспалительные и опухолевые поражения позвоночника зачастую требуют привлечения хирургических тактик, предусматривающих удаление пострадавших позвоночных структур с последующим восполнением утраченных тканей искусственными материалами. Такие операции часто применяются при патологиях шейных позвонков и межпозвонковых дисков. Но это не означает, что оперативное вмешательство невозможно выполнить в другой области, и в пояснично-крестцовом, и грудном отделе необходимость в имплантации возникает, но несколько реже ввиду того, что эти зоны анатомически более крепкие и устойчивые.
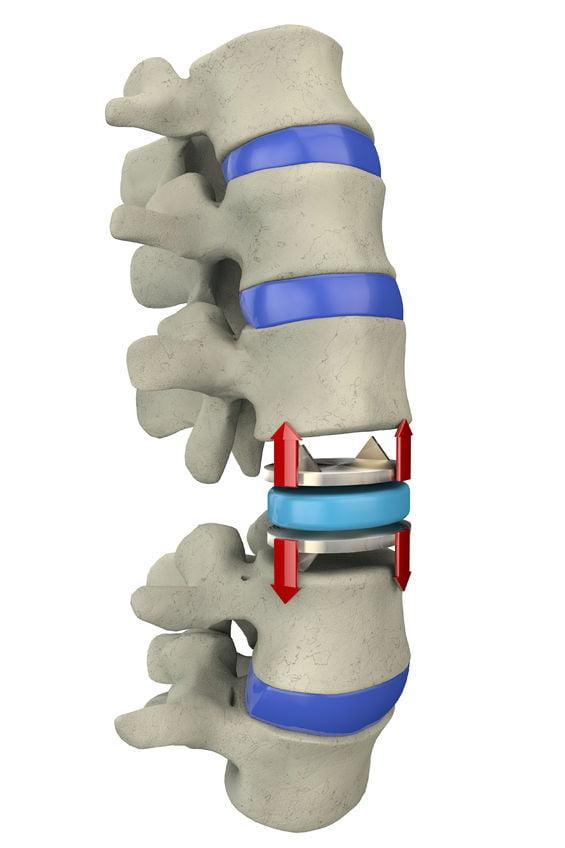
Итак, в первом случае процедура представляет собой замену на имплантат (цена 70-100 тыс. рублей) одного или сразу нескольких проблемных позвонков позвоночника, которые предварительно удаляются. После внедрения соответствующих размеров протезного устройства производится его фиксация к верхнему и нижнему здоровым позвонкам. Во втором случае, если речь стоит о необходимости извлечения только деформированного диска на определенном уровне, который существенно дестабилизировал прилежащие к нему позвонки или сократил высоту между ними, выполняется вживление динамического или неподвижного межтелового имплантата в пространство между смежными костными телами. Обо всех возможных вариантах замены позвонков и межпозвонковых дисков мы расскажем далее.
Операция при смещении позвонков
Нельзя оставлять без внимания болевой синдром, который локализируется в любой части позвоночного столба, так как он может свидетельствовать о развитии серьезной проблемы – смещении позвонков, или, как его называют по-научному, спондилолистезе. Заболевание, которое развилось в поясничном отделе, крайне опасно своими осложнениями. При отсутствии своевременного лечения могут произойти критические изменения в работе органов малого таза, потеря чувствительности и двигательного потенциала нижних конечностей, что в свою очередь способно обречь человека на пожизненную инвалидность. Патология 3-4 стадии лечится исключительно хирургическим путем.
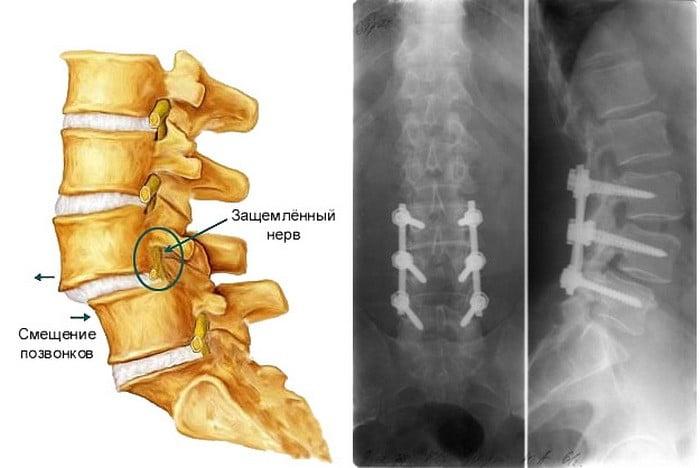
Операция предполагает возвращение смещенного тела на место и его надежную фиксацию, которая стабилизирует весь позвонок правильном положении. В целях фиксации используется специальный имплант, заполненный костным аутотрансплантатом. Он устанавливается на место изъятого межпозвонкового диска, а после закрепляется к смежным позвонкам металлической конструкцией. С течением времени позвонковые тела прочно срастаются между собой, образуя неподвижное соединение, благодаря чему на данном уровне больше не будет происходить патологического сдвига.
Нужно знать! Спондилолистез – это аномальное смещение вышележащего тела позвонка по отношению к нижележащему элементу, чаще всего спровоцированное болезнью межпозвоночного диска. Если позвонок сместится достаточно сильно, это приведет к стенозу позвоночного канала и компрессионному воздействию на спинной мозг, на нервные и сосудистые образования, что чревато серьезным неврологическим дефицитом и даже обездвиживанием конечностей. Операция – единственный способ, который позволяет устранить вызванные функциональные расстройства и не допустить необратимой формы поражения ЦНС.
Коррекция клиновидных позвонков
Врожденные и приобретенные аномалии позвонков, когда конфигурация одного или нескольких тел представлена не нормальной, а клиновидной формой, лечатся в зависимости от тяжести деформации консервативными или оперативными методами. Решение по удалению позвонка, постановке стабилизирующих инструментов принимается сугубо после тщательной обзорной и функциональной диагностики, позволяющей трезво оценить патологическое состояние конкретного сегмента.
В целях хирургического лечения применяется несколько тактик, предупреждающих прогрессию патологического процесса, к ним относят:
- простой задний спондилодез с трансплантацией костного ауто- или гомологичного материала без использования металлоимплантов;
- задний артродез позвонков с дополнительным применением металлических пластин, специальной проволоки, стяжек и прочих разновидностей имплант-систем;
- комбинированное артродезирование (в процессе одного хирургического сеанса выполняется переднезадний спондилодез);
- эксцизия (удаление) дефектного позвонка до основания корня дужки с последующей коррекцией деформации путем закрепления металлоконструкции и укладки аутотрансплантатов.
Обратите внимание на клиновидную форму позвонков.
Отменное качество хирургической помощи, оказываемой при любой патологии позвоночной системы, требующей вживления имплантатов и трансплантатов, предоставляют в Германии, Чехии и Израиле. Но стоит заметить, что Чешская Республика – вне конкуренции, так как эта страна славится на весь мир самой передовой ортопедией, нейрохирургией и, что не менее важно, безупречной послеоперационной реабилитацией опорно-двигательного аппарата.
На заметку! Клиники Чехии, не только совершенны в плане профессионализма хирургов-ортопедов и реабилитологов, но еще и отличаются самыми низкими расценками на любой вид операций на позвонках. Стоимость полного курса той или иной высокотехнологичной лечебной программы в Чехии примерно в 2,5 раза дешевле, чем предлагают немецкие или израильские больницы.
Остеомиелит позвонка: как оперируют?
Все заболевания, относящиеся к позвоночнику, крайне небезопасны своими последствиями, в их числе и остеомиелит, или спондилит. Нельзя об этом забывать, тем более, если вам сказали, что нужно делать операцию. Бояться и намеренно не соглашаться на оперативное вмешательство – это подписать себе приговор на несчастное и мучительное существование, не исключается и смертельный исход.
Остеомиелит относится к инфекционной форме заболевания позвоночника, включая костный мозг губчатого вещества. Основным толчком к развитию гнойно-некротического патогенеза в позвоночнике служит проникновение через вены и артерии в позвонки пагубных микроорганизмов, например, золотистого стрептококка, кишечной палочки или актиномицеты. Патогенные возбудители могут проникнуть через раны, язвы, образовавшиеся на мягких тканях, или через открытый перелом. Болезнь реально вылечить консервативно, используя антибиотикотерапию, но только если пагубная среда была распознана в самом раннем ее проявлении, не позднее 6-24 месяцев с момента возникновения первых симптомов.
- ликвидация гнойно-инфекционного очага;
- устранение развившихся последствий;
- восстановление опорных функций позвоночника.
Для достижения этих целей применяется миниинвазивный подход к поврежденному объекту, предусматривающий создание небольшого разреза в проекции интересующего сегмента нетравматическим способом (чаще переднебоковым), благодаря чему вмешательство проходит сравнительно быстро (за 1,5-2 часа) и с минимальной кровопотерей. Операция, как правило, включает в себя 2 этапа:
- радикальный – базируется на применении разных способов вскрытия абсцесса, иссечения и удаления некротических тканей, резекции смежных поверхностей поврежденных позвонков или тотального удаления пораженных тел, оказания декомпрессионного воздействия на спинной мозг и корешков нерва;
- восстановительный – основывается на осуществлении спондилодеза, воссоздании целостности и опороустойчивости позвоночного столба путем костной пластики, установки трансплантатов (материалы берутся обычно из ребра или гребня повздовшной кости пациента) для формирования костного блока, а также посредством выполнения ламинарной металлофиксации.
Послеоперационная реабилитация всегда строится на ЛФК и физиотерапии. Подниматься с постели пациенту разрешается в промежутке между 5 и 10 днем после выполненных манипуляций. После процедуры назначается прием антибиотиков по установленной врачом схеме, в среднем в течение 4-6 недель, и иммунотерапия.
Сегодня технологии спинальной нейрохирургии предполагают применение высокоэффективных операций, которые выполняются максимально щадящими и безопасными способами, с минимальным риском осложнений. Другими словами, то, что знают и умеют современные спинальные хирургии, – полная противоположность тем принципам хирургии, которыми владели и применяли на практике 5-10 лет назад, не говоря о более долгом времени.
Вмешательство на 12 позвонке грудного отдела
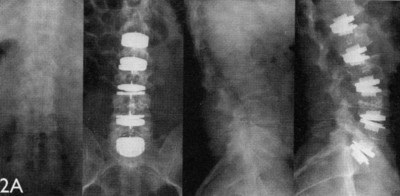
На 12 позвонке операция весьма распространена при компрессионных переломах. Этот позвонок является одним из опорных элементов грудной клетки, и разрушается он чаще, чем вышележащие тела данного отдела, так как испытывает наивысшую степень давления. Поэтому при неблагоприятном травматическом или патологическом (гемангиома, остеопороз и пр.) воздействии Т-12 особенно подвержен перелому.
Восстановление целостности данного сегмента возможно при помощи выполнения операции по цементированию или по имплантации. Хорошие отзывы в оперативном лечении подобных травм имеет госпиталь мкр. Купавна г. Железнодорожного (Московская обл.), являющийся филиалом ГВКГ им.Н.Н.Бурденко.
Цементирование может быть выполнено одним из 2-х малоинвазивных методов: проводится вертебропластика или кифопластика. Обе методики подразумевают пункционное заполнение разрушенного тела костным медицинским цементом, благодаря чему восстанавливается высота, форма, целостность и прочность пострадавшего позвонка.
Если определена тяжелая степень перелома с нестабильностью, специалисты считают важным применить технику стабилизации. Она предполагает извлечение раздробленных частей, установку имплантанта диска. Импланты представляют собой пластмассовые кейджи или металлические межтеловые распорки из высокотехнологичных сплавов металла. На протезированном уровне производится транспедикулярное закрепление позвонков спицами, винтами, пластинами. При генерализированном раздроблении позвоночного компонента, что делает невозможным его сохранение и восстановление, позвонок подлежит полному удалению с последующим замещением утраченного костного тела искусственным аналогом.
Реабилитация: как научиться ходить и жить после замены?
Послеоперационное восстановление – длительный и кропотливый этап, основополагающей целью которого является предупреждение возможных осложнений и рецидива патологии, возвращение пациента к нормальной жизни. Сначала передвигаться будет проблематично, кроме того, пациенту потребуется ходить в специальном корсете, дополнительно опираясь на поддерживающие средства, например, трость или ходунки. Постепенно объем, легкость движений будут увеличиваться, боль и неврологический дефицит будут устраняться.
Однако, чтобы научиться ходить правильно, свободно и безболезненно реализовывать физические задачи конечностями и позвоночником, необходимо упорно работать над своим функциональным восстановлением, четко следуя всем рекомендациям хирурга и методиста по ЛФК. Положительные результаты не придут сами по себе, функции костно-мышечного аппарата и нервной системы не наладятся, если после оперативного сеанса не последует хорошая реабилитация, даже, несмотря на блестяще выполненную операцию. О чем каждый должен знать!
Пациенту в индивидуальном порядке разрабатывается план реабилитации, следуя которому вы шаг за шагом придете к желаемой цели. Обязательные условия к выполнению, без которых невозможно достичь поставленных целей, – это лечебная гимнастика, процедуры физиотерапии, массаж и медикаментозное лечение, прописанные исключительно лечащим врачом в соответствии с реабилитационными периодами, динамикой восстановительного процесса и приживления установленной системы, возрастными и весовыми характеристиками, сопутствующими проблемами со здоровьем.
Продолжительность реабилитационного периода у всех разная, все зависит от тяжести клинического случая, вида хирургического лечения и индивидуальных особенностей организма к восстановлению. После таких операций на позвоночнике восстановление не может быть меньше 4 месяцев, но особенного охранительного режима следует придерживаться не менее 1 года. Не ленитесь и не сдавайтесь, и все у вас будет хорошо!

Наверное, уже всем известно, что для серьезных заболеваний позвоночника или же для его лечения после различных травм требуются уже вмешательства хирургов. Сейчас в медицине довольно-таки часто используют специальные имплатны, вживляющиеся в позвоночник человека. А именно к таким заболеваниям можно отнести различные и сложные переломы позвоночника, хронический остеохондроз, сколиоз на высоких стадиях, позвоночной нестабильности и другие.
Импланты для позвоночника. Что это и для чего нужны?

Имплантами позвоночника называются разной формы конструкции, которые предназначены для их непосредственного вживления в позвоночник человек. Они могут устанавливать как людям пожилого возраста, так и молодым. Много таких имплантов производят из крепких металлов. Примером может послужить титан, сплавы его с другими металлами, а также нержавеющая сталь, а бывают они даже из соединений неметалла.
Конечно же в наши дни ученые и специалисты в этом направлении трудятся не покладая рук, чтобы модернизировать и усовершенствовать импланты для позвоночника. А нужно все это для того, чтобы лечение проходило более эффективно, а именно убрать возможные осложнения от операций.
Именно благодаря этим стараниям специалисты уже изготовили спинные импланты. Они могут принимать вид пластин, крючков, специальных стержней, систем для крепежа позвоночника и других вещей. Это все очень сильно помогает заживить позвоночник, то есть исправить различного рода отклонения, кривизну, нормализовать последствия от перелома. Но еще стоит отметить, что такого рода конструкции созданы и для детей, только они идут уже более облегченные.
Как мы все знаем, каждый человек имеет свою биологическую особенность, поэтому хирурги индивидуально подходят к лечению позвоночника. Первоначально они выбирают специальные материалы, а также конструкции, которые больше всего подходят данному человеку. В учет идет непосредственно строение тела и предназначение для решение какой-либо проблемы. Если человек худощавого телосложения, то ему следует установить импланты с низким профилем. Осуществляется это для того, чтобы они не были заметны через кожу. У более полных людей, нагрузка на спину проявляется больше, поэтому им уже ставят высокопрофильные импланты, ведь их не будет видно и они полностью решат вызванную проблему.
Наибольшей же востребованностью пользуются титановые импланты или же металлы, входящие в сплав с титаном. Так ка это придаст легкость конструкции, а также оптимальную прочность. А самый главный плюс заключается в том, что можно будет запросто делать разные медицинские обследования, примером может быть МРТ. Поэтому они в этом плане лучше, чем импланты из нержавеющей стали.
Какие бывают спинные импланты?
Что касается основных спинных имплантов, то их 5 видов:
- Межпозвоночные клетки — это полые кейджи, представляющие конструкции, размещающиеся между позвонками, получившие повреждение. Стоит отметить, что они имеют перфорированные образованные стенки
- Пластинки — устанавливаются в основном в шейном отделе, практически в максимальном соответствии контуру позвоночника. На смежных же позвонках их держат винтовые крепежи. Мед-специалисты придают им особый контур для конкретного человека, под его особенности телосложения.
- Стеблевые винты. Чаще всего их используют в отделах груди и поясницы на позвоночнике. Эти конструкции обычно применяют для корректировки деформаций, при слиянии позвонков. Они обеспечивают прочное сцепление таких точек, к которым они прикрепляются.
- Стержни. Эти конструкции уже более распространенные, но их часто применяют с использованием стеблевых винтов и крючков (о них мы распишем ниже). Главное их предназначение — фиксация контура позвоночника в правильном положении. Плюс стержней заключается в том, что они довольно гибкие, и лечащий врач запросто их может согнуть под необходимый контур.
- Крючки. Это уже дополнительные конструкции, которые служат для дополнения стержней и некоторых других крепежных систем. Нужны они для стабилизации позвонков.
Межпозвоночные кейджи. Установка.

Межпозвоночные кейджи (клетки) — самая востребованная конструкция, используемая как спинной имплант. Их главное достоинство — высокая эффективность, а также проверенная временем надежность для лечения различных травм позвоночника, в том числе сегментарной нестабильности. Делают их из из чистого титана или же его сплавов, иногда используют керамику с высокой прочностью.
Почему же межпозвоночные кейджи называются клетками? Такое название им дали, потому что особенность их строения составляет полая трубка, у которой есть перфорированные стенки. В цилиндрическую форму помещают костную ткань. Через промежутки (отверстия) она сращивается с плоскостями позвонков, которые имеют повреждения. Получается, что межпозвоночные клетки восстанавливают её структуру и укрепляют, что способствует быстрому заживлению и правильному развитию.
Еще к функциям этой конструкции относят установку необходимой высоты дисков позвоночника, которые просели. Достигается это удержанием металлической кейджи одного позвонка над другим, что позволяет сохранить межпозвоночные отверстия открытыми. Поэтому спинной мозг и корешки нервом не сдавливаются. Также это позволяет удерживать связки в состоянии напряжения, следствием этого вытекает то, что поврежденная часть позвоночника стабилизируется, а боль уменьшается.
Теперь коснемся размещения кейджей. Более часто её устанавливают в передний доступ, но только после того, как полностью удалят межпозвоночный диск, который был поврежден.
Когда запрещена установка межпозвонковой клетки?
Она запрещена когда активно действует воспаление в участках поврежденного позвоночника. Еще эту установку не выполняют людям с лишним весом, беременным, а также тем, кто имеет индивидуальную непереносимость каких-либо препаратов операции.

Перейдем к выводу. В наши дни операция по установке межпозвонковой кейджи показала свою успешность и эффективность в медицине, в частности лечения позвоночников, особенно это сказалось на использовании спондилодеза. Какие в этом преимущества? 1. Довольно-таки низкая вероятность появления осложнений. 2. Небольшая боль после операции, так как значительно меньше затрагиваются костные и мышечные структуры. 3. Быстрое возвращение людей к физической активности и к здоровому состоянию.
А сегодня мы видим активное развитие этой отрасли. Австралийский нейрохирург завершил первую в мире операцию, в ходе которой удаляются раковые шейные позвонки и успешно заменяется на трехмерный печатный имплант части тела. При этом успешно удалив два раковых позвонка с шеи пациента. Конечно был риск, что пациент не переживёт эту операцию, которая длилась 15 часов. Сначала удалили повреждённые участки ткани кости, а затем успешно внедрили и подключили к спинной ткани имплант трехмерной печатной костью. Доктора говорят, что 3D-печатные части тела будут возглавлять новую волну медицины, позволяя индивидуально заменять кости и органы.
Дифференциальный подход к лечению патологии

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
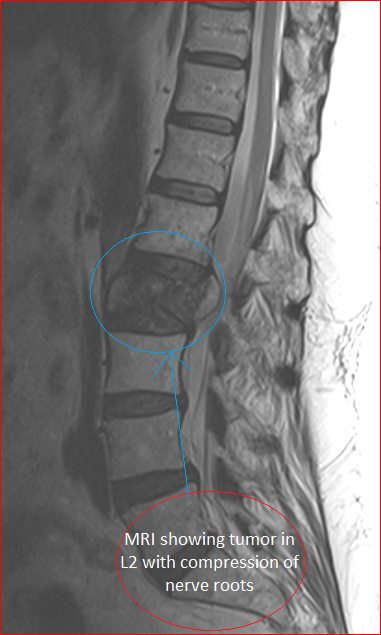
Стеноз позвоночного канала могут лечить консервативно или оперативно. В первом случае пациенту назначают обезболивающие, противовоспалительные, сосудистые средства, упражнения, физиопроцедуры. Консервативное лечение помогает улучшить самочувствие всего 32-45% больных. Поэтому пациент со спинальным стенозом нуждается в операции.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Основная цель хирургического вмешательства – устранить факторы, вызывающие компрессию спинного мозга и выходящих из него корешков. Для этого хирурги выполняют декомпрессионные операции. Их суть в удалении грыж межпозвоночных дисков или дужек позвонков, сдавливающих невральные структуры. В первую очередь врачи обращают внимание на характер сдавления.
Факт! При передней компрессии пациенту выполняют дискэктомию. В ходе операции хирурги удаляют сдавливающую спинной мозг грыжу или весь межпозвонковый диск. В случае задней компрессии врачи предпочитают ламинэктомию или ламинопластику.
После декомпрессии хирурги выполняют стабилизацию позвоночника. Это помогает зафиксировать позвонки в нужном положении и предупредить их смещение в будущем. Это позволяет избежать вторичного стеноза и нестабильности в позвоночно-двигательных сегментах.
Таблица 1. Виды операций.
| Декомпрессионные | |
| Классическая дискэктомия | Показана при сдавлении спинного мозга грыжей межпозвонкового диска. В ходе операции врач полностью удаляет МПД, а на его место устанавливает титановый кейдж. |
| Микрохирургическая дискэктомия | Применяется редко из-за высокой частоты рецидивов межпозвоночных грыж. Вместо нее хирурги обычно выполняют классическую дискэктомию с дальнейшей фиксацией позвонков системами передней стабилизации. |
| Декомпрессивная ламинэктомия | Требуется при задней компрессии спинного мозга. Суть ламинэктомии в удалении части дуги позвонка. После этого хирург стабилизирует позвоночник с помощью различных конструкций. |
| Стабилизирующие | |
| Системы, стабилизирующие передние опорные столбы | Их установка необходима для неподвижного соединения тел позвонков. Хирурги используют кейжди с костной крошкой и титановые конструкции для транспедикулярной фиксации. |
| Системы задней стабилизации | Можно соединить между собой остистые и поперечные отростки позвонков. Однако укрепление средних и задних опорных столбов позвоночника не всегда обеспечивает прочную фиксацию. |
| Диманическая стабилизация | |
| С применением межостистых U-имплантатов | U-система предназначена для динамической фиксации остистых отростков на уровне L1-L5. Ее установка снижает нагрузку на задние опорные столбы, расширить площадь позвоночного канала и устранить боль, вызванную фасеточным синдромом. |
| С использованием системы транспедикулярной фиксации Dynesys | Система надежно соединяет тела смежных позвонков, сохранив хороший объем движений в позвоночно-двигательном сегменте. Применяется при патологии поясничного отдела позвоночника. |
| С применением импланта DCI | Динамический шейный имплант DCI устанавливают на место удаленного межпозвонкового диска на уровне С3-С7. О перация сохраняет относительно неплохой объем движений в шейном отделе. |
Факт! Установка систем динамической стабилизации невозможна при нестабильности позвоночника. Причина – недостаточный лечебный эффект и неспособность конструкций удерживать позвонки в нужном положении.
Чем оправдано
Перелом, особенно со смещением выводит человека из сил на очень длительное время, лишая всех радостей жизни. Значительное смещение, наличие большого количества отломков являются показанием к тому, что применяются титановые пластины при переломах, поскольку нормальное сращение при помощи гипса в подобных условиях невозможно. Наиболее оптимальным методом лечения в подобной ситуации является остеосинтез, при котором отломки скрепляются между собой пластинами.
После операции человек способен реабилитироваться быстрее, оказывая раннюю нагрузку на поврежденную конечность. При помощи пластин перелом сопоставляется наиболее правильно, затем создаются максимально благоприятные условия для сращения. Рано создаются условия для движения в суставах, благодаря чему снижаются условия для образования остеоартроза и контрактур.
Последнее предупреждение!
Вопрос об операции на спине встает у больных межпозвоночной грыжей в первые же месяцы. Почему?
- Не надо разбираться в деталях. Докторам виднее
- Не надо напрягаться: проснулся – и здоров!
- Это самое простое решение
В противопоставление этим утверждениям, напомню, что
- В любых операциях есть риски. В операциях на позвоночнике они особенно велики
- Вам может стать хуже, чем сейчас
- Если после операции на спине станет хуже, вы не сможете вернуть все обратно
Будьте ответственны! Если вы рассматриваете операцию на позвоночнике, пожалуйста, хорошенько подумайте: ответственность за вашу жизнь лежит целиком на Вас!
- Вы делаете специализированные упражнения, но спина все равно болит
- Вы честно попробовали бассейн, кинезотерапию, растяжку, медикаментозное лечение, но значительного эффекта это не дало
- Вы проконсультировались с несколькими неврологами и нейрохирургами, выполнили все их предписания, но спина по прежнему не в порядке
- Вы понимаете все риски и последствия операции
Что ж, возможно, Вам действительно стоит рассмотреть вариант оперативного лечения межпозвоночной грыжи.
Обратите внимание: я не врач и специализированного образования у меня нет. Дальнейшее повествование я веду основываясь на своем опыте — на том, с чем я столкнулся и что наблюдал у других больных.
Прошу онестись к моим доводам со здоровой долей скептицизма. Это не инструкция к действию, а всего лишь рассказ реального пациента с прооперированным позвоночником.
Послеоперационная гимнастика
Восстановительный период после удаления грыжи позвоночника длится в среднем полгода, но уже через 3 месяца пациент возвращается к нормальной жизни, выходит на постоянное место работы. В первые несколько месяцев после операции реабилитация заключается в отработке стандартных движений. Если вы будете много ходить, то значительно быстрее восстановите все системы и функции организма.
Когда место разреза заживет, а каждый шаг не будет отзываться болью, можно приступать к процессу закачки спины. Даже когда вам нельзя вставать, уже можно выполнять простые упражнения.
Лягте ровно на спине, уберите из-под головы подушку. Поднимайте поочередно прямые ноги на высоту 20-30 см. Стопы должны быть сокращены, носок тянуть не нужно. Одним из наиболее эффективным упражнением для восстановления мышечного каркаса позвоночника является ползание на четвереньках. Это упражнение можно выполнять, спустя 2-3 недели после операции. Следите за тем, чтобы спина не искривлялась, она должна быть ровной, как доска. Ползая на полу, нельзя переохлаждаться.
Через полгода после операции можно начинать посещать бассейн. Плавание – еще один эффективный способ восстановить здоровье позвоночника.
Варианты операции по удалению межпозвоночной грыжи
Цель этой операции – удалить (или уменьшить) выпавшую межпозвоночную грыжу. Медицина неплохо научилась делать эти операции и чаще всего в виде малоинвазивной (микрохирургической) операции. Вас не будут резать скальпелем вдоль и поперек. Хирург в удобном месте (как правило со стороны спины) делает маленький разрез (от 1 до 3 см), куда просовывают инструменты и производят манипуляции с выпавшим пульпозным ядром межпозвоночного диска.
Вариаций и техник подобных операций много. Анестезия и процесс реабилитации, также может кардинально меняться от врача, клиники и пациента.
Хорошо Ваше тело подвергается минимальному хирургическому вмешательству. Стоимость таких операций, как правило, тоже относительно не высокая.
Плохо Ваш больной межпозвоночный диск так и останется поврежденным (и чаще всего ослабленным, за счет уменьшения его ядра). Разрыв оболочки межпозвоночного диска никуда не пропадет, что при неблагоприятных обстоятельствах может повлечь очередную межпозвоночную грыжу (рецидив).
Ограничения Во избежание рецидива нередко устанавливаются ограничения на физическую нагрузку на всю оставшуюся жизнь. Вам ничего не помешает вести привычный образ жизни: носить пакеты до 10 кг из магазина и делать зарядку по утрам. Но вот приседать со штангой, заниматься акробатикой и работать грузчиком уже точно будет противопоказано.
Содержание
Было бы просто замечательно, если бы все проблемы, возникающие в организме, решались консервативными методами. Но это не так, и в некоторых ситуациях врачи назначают лечение хирургическим вмешательством.
Совсем недавно, операции на позвоночнике были связаны с большими рисками и проводились они в редких случаях. Современные технологии позволяют проводить операции с минимальным вмешательством, что обеспечивает сокращение периода выздоровления.
Операция на позвоночнике проводится в редких случаях, когда иные методы лечения не дают результата
Операция с фиксирующими конструкциями
Конструкции препятствуют сдавливанию поврежденных межпозвоночных дисков. Вариантов фиксаций много: кейджы, стабилизирующие системы с винтами, транспедикулярной системы фиксации и так далее…
Хорошо Это более надежный способ уберечься от рецидива межпозвоночной грыжи, соответственно и ограничения меньше.
Плохо Позвоночник в отделе с конструкцией теряет (частично или полностью) гибкость и амортизирующие свойства. Это повышает нагрузку на соседние межпозвоночные диски. При неблагоприятном стечении обстоятельств может спровоцировать межпозвоночные грыжи в соседних отделах позвоночника, но при спокойном образе жизни вам это не грозит.
Ограничения Рекомендации по ограничению физических нагрузок также останутся с вами на всю оставшуюся жизнь, но они будут менее строгими. Вы сможете без угрозы здоровью умеренно заниматься бегом, тренироваться с небольшими утяжелениями в зале. Но крутить тройные тулупы, как Плющенко все же не рекомендуется. Кстати, у Плющенко, как раз, и стояла в спине некая система фиксации на винтах, которая повредилась во время его выступления на олимпиаде 2014 года.
Спондилодез шейного отдела позвоночника
При выраженных дегенеративно-дистрофических изменениях в позвонках шейного отдела чаще всего проводится задний цервикоспондилодез с применением транспедикулярной фиксации. При необходимости стабилизации в одном положении могут подлежать 1, 2 или большее количество позвоночно-двигательных сегментов. Но этот метод требует высокого уровня профессионализма от нейрохирурга, так как сопряжен с риском повреждения нервных волокон и кровеносных сосудов.
При обнаружении высокой вероятности развития подобных осложнений на этапе предоперационной подготовки предпочтение отдается установке металлических конструкций для фиксации заднего опорного комплекса позвоночно-двигательного сегмента. Они позволяют соединить отростки позвонков, что приводит к спондилодезу.
Также может выполняться спондилодез через передне-боковой доступ. Показаниями к его проведению выступают серьезные травмы шейного отдела. В подобных случаях метод фиксации позвонков выбирается для каждого пациента индивидуально на основании результатов МРТ. Высокой эффективностью при оперативном лечении переломов шейного отдела позвоночника отличается межтеловой цервикоспондилодез, сопряженный с установкой передней фиксирующей пластины.
В результате проведенного хирургического вмешательства в большинстве случаев удается добиться полного устранения болевого синдрома, что позволяет пациентам вернуться к повседневной деятельности. В отдельных случаях возможно периодическое возникновение незначительного дискомфорта, не влияющего на трудоспособность человека.
Операция по установке Эндопротеза
Ваш межпозвоночный диск полностью удаляется и заменяется имплантом, его цель — максимально компенсировать свойства утраченного межпозвоночного диска: вертикальную амортизацию, движение в трех плоскостях, повороты и наклоны (в каждой из 3-х плоскостей). Итого — 6 измерений подвижности:
Разновидностей эндопротезов много. Они различаются своими свойствами: есть жесткие и не амортизирующие (что влечет увеличение нагрузки на соседние отделы позвоночника), есть динамические с возможностью вращения или передвижения в нескольких измерениях, есть полностью имитирующие свойства здорового межпозвоночного диска во всех шести измерениях и M6-L — один из них (по данным с сайта производителя).
Хорошо Вы избавляетесь от поврежденного диска полностью — рецидива не будет. C имплантом ваш позвоночник вновь обретает гибкость (частично или полностью — в силу возможностей эндопротеза).
Плохо Эндопротезы межпозвоночных дисков — относительно новая технология, не по всем ним есть полная статистика. Не ясно, как будет вести себя тот же M6-L в Вашем позвоночнике спустя 20-30 лет после установки. По этой причине в Америке установка эндопротезов M6-L запрещена. Однако, это не мешает гражданам США летать в Германию и устанавливать импланты там (информация актуальна на момент написания статьи).
ОграниченияНе занимался вопросом об ограничениях других имплантов, могу сказать лишь про M6-L — после прохождения реабилитации ограничений нет!
Выбор лечения позвонка
дискэктомия; ламинэктомия; артродез; вертебропластика; имплантация.
Дискэктомия — операция по удалению грыжевой части диска, после чего достигается уменьшение воспаления спинно-мозгового нерва. Ламинэктомия — операция, при которой кость, лежащая над спинно-мозговым каналом, удаляется.
В результате давление на нерв значительно уменьшается. Артродез — процедура сращивания двух и более костей позвоночника. Операция показана при сильных болях в результате трения позвонков, расположенных по соседству.
Операция на позвоночнике устраняет давление на нервную структуру и помогает обеспечить восстановление стабильности с помощью сращения костных элементов.
Если при лечении с помощью физиотерапевтической или мануальной терапии боль в поясничном отделе не устраняется, то проводится операция на позвоночнике по замене межпозвонкового диска.
Время пребывания пациента в клинике после протезирования диска поясничного отдела — 10 дней, шейного — 2 дня.
Реабилитация в стационаре после операции на позвоночнике соответственно — 21 день и 14 дней. Трудоспособность пациента наступает через 4 недели. Швы удаляют через 14 дней после операции по протезированию диска позвонка поясничного отдела. После аналогичной операции на шейном отделе швов нет.
Пациентов интересует вопрос: в каких случаях полностью заменяется позвоночный диск. Это необходимо в случае, когда человек страдает от защемления нерва вследствие дегеративного заболевания дисков позвонка поясничного отдела.
Специалисты многие годы трудятся в отношении разработок наиболее совершенствованных искусственных дисков. Такое лечение по праву заняло достойное место среди надёжных альтернативных методов лечения. Например, лечение с помощью операций по сращению позвонков уступило место замене, протезированию межпозвоночным диском М6.
протез диска М6 позволяет позвоночнику двигаться естественным образом; гибкое и подвижное состояние позвоночника; соседние сегменты не изнашиваются; после оперативного вмешательства выздоровление наступает скоро.
Спондилодез считается безопасным методом лечения, но в результате которого может наступить ограничение подвижности пациента.
Операция на позвоночник по эндопротезированию дисков поясничного отдела проводится высококвалифицированным хирургом. Малоинвазивные операции на позвоночнике, т. е. с помощью небольшого разреза в брюшной полости, помогают достичь минимального рубцевания. В результате состояние пациента быстрее стабилизируется.
Квалифицированные специалисты дают положительные прогнозы. Операция на позвоночнике помогает улучшить подвижность в сегменте позвонка.
Что выбрать?
Каждый должен решить сам. Предварительно, хорошенько заручившись консультациями настоящих специалистов: неврологов и нейрохирургов.
Для себя я выбор сделал — решился на операцию по установке эндопротеза m6-l. На момент написания статьи прошло 3 года после имплантации — полет нормальный. Я бы даже сказал Отличный!
О моем самочувствии и состоянии вы можете узнать в разделе Вопросы и ответы: почитать ответы или задать свой вопрос.
Осложнения
После того, как была проведена декомпрессивно-стабилизирующая операция на поясничном отделе позвоночника, может возникнуть боль. В норме болезненные ощущения должны быть слабыми и быстро пройти. Но если болевой синдром не дает покоя и постоянно усиливается, то необходимо обратиться к врачу, так как это может свидетельствовать о развитии таких осложнений:
- отторжение имплантата;
- инфицирование позвоночника;
- образование ложного сустава;
- сомнительное качество металлоконструкции.
При развитии подобных осложнений производится удаление вживленного имплантата.
Классификация металлоконструкций
Благодаря современным технологиям металлические конструкции, применяемые для операций подобного рода, могут иметь разные размеры и формы. Их классифицируют следующим образом:
- при установке конструкций внутри костного канала (интрамедуллярном остеосинтезе) применяются сплошные или полые стержни, а также интрамедуллярные стержни как с блокировкой, так и без нее;
- при экстрамедуллярном остеосинтезе (установке конструкций на кость) задействуют скобы, винты и пластины.
По сравнению с предыдущими годами реабилитация после таких операций проходить достаточно быстро.
Читайте также:


