У ребенка на копчике красные пятна
Сыпь, красные пятна, воспаление и зуд на копчике и в области крестца – главные признаки поражения вирусом герпеса. Проникая в нервную систему человека, этот вирус обладает способностью затаиваться на долгое время, иногда напоминая о себе образованием на кожных и слизистых покровах многочисленных везикул. Если возбудитель герпеса I или II типа проник в крестцовое сплетение, скорее всего, одним из главных симптомов заболевания станут высыпания в районе ягодиц и поясницы. Раздраженная кожа покрывается корочками, чешется и причиняет немалый дискомфорт своему обладателю, мешая продуктивно работать и нормально отдыхать.
Причины возникновения сыпи
Возбудителем заболевания является вирус герпеса 1 или 2 типа. Существует несколько путей заражения вирусом:
- контактный – через простой физический контакт (рукопожатие, объятие) или гигиенические принадлежности;
- воздушно-капельный – сохраняется в мельчайших частицах жидкости, выдыхаемой при разговоре, чихании и т.д.;
- половой – во время полового акта;
- послеоперационный – при оперативных вмешательствах любого рода при недостаточной стерильности инструментов и материалов;
- послеродовой – заражение ребенка от инфицированной матери во время родов в процессе прохождения через родовые пути.
После инфицирования вирус проникает в ткань нервных окончаний. Если вирус локализуется в нервных сплетениях верхней половины тела, то высыпания будут поражать преимущественно слизистую рта и лицо, если в нижней, то сыпь наблюдается в районе половых органов, на ягодицах, копчике и в области крестца. Вирус герпеса может не давать о себе знать долгое время, а пусковым механизмом для кожных проявлений становится ослабление иммунных функций организма по причине:
- переохлаждения, простудных заболеваний, острых респираторных инфекций;
- стресса, чрезмерных умственных, физических и эмоциональных нагрузок;
- беременности;
- нарушений гормонального фона;
- отравлений и интоксикации;
- аутоиммунных реакций;
- длительного приема медикаментов;
- курения, злоупотребления алкоголем;
- несбалансированного питания;
- любых заболеваний, ослабляющих иммунитет, в том числе ВИЧ и болезней, передающихся половым путем.
Симптомы заболевания
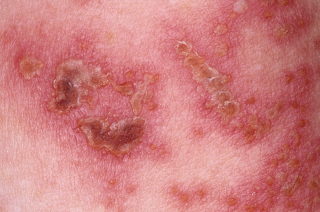
Степень выраженности и частота возникновения симптомов заболевания зависят от множества факторов, главный из которых – общее состояние организма носителя. К признакам патологии относят:
- отечность, зуд и покраснение в зоне поражения;
- образование везикул – мелких пузырьков, заполненных бесцветной жидкостью;
- ощущение тяжести и ломоты в районе крестца и поясницы;
- повышение температуры тела, иногда незначительное;
- увеличение паховых лимфоузлов;
- общее ухудшение состояния: недомогание, головная боль, повышенная утомляемость.
Через 1-3 дня пустулы вскрываются, образуя небольшие язвочки. На месте эрозии возникают твердые корочки, болезненные при прикосновении. Полное заживление кожи наступает, как правило, через 7-10 дней.
Выделяют три степени тяжести:
- легкая – возникновение высыпаний на коже реже трех раз в год;
- средняя – рецидивы 3-6 раз в год;
- тяжелая – проявление накожных симптомов вируса чаще, чем 6 раз в год.
Диагностика патологии

Если на коже копчика появилась болячка, похожая на герпес, необходимо обратиться к врачу-дерматовенерологу. Диагностика заболевания включает в себя визуальный осмотр, во время которого могут быть взяты соскобы с пораженных участков эпидермиса, а также лабораторные исследования, позволяющие точно определить тип возбудителя. Сам вирус в крови обнаружить невозможно, но для выявления следов его присутствия назначаются:
- иммуноферментный анализ крови для выявления антигенов или антител к возбудителю;
- ПЦР – высокоточный метод определения возбудителя заболевания, основанный на полимеразной цепной реакции, позволяющий выявить даже единичные клетки вируса.
Если вирус герпеса 1 или 2 типа присутствует в организме человека, но еще не проявил себя в виде высыпаний, в результате иммуноферментного анализа будут выявлены антитела Ig M. Если заболевание уже вошло в стадию накожных проявлений, в крови будут присутствовать антитела Ig G.
Лечение проявлений герпеса на копчике
После лабораторных исследований выбирается тактика лечения заболевания. Как правило, в период обострения используется комплексная медикаментозная терапия, направленная на купирование местных и общих симптомов и облегчение состояния больного. В большинстве случаев устранить вирус герпеса в организме человека после заражения полностью невозможно, а для уменьшения симптомов и в качестве профилактики рецидивов используются:
- Противовирусные препараты на основе ацикловира – вещества, целенаправленно воздействующего на клетки вируса герпеса и нарушающего процесс их деления. Препараты назначаются как для перорального применения, так и в виде мазей и кремов для местного использования.
- Антигистаминные средства, позволяющие уменьшить зуд и жжение, на первых порах заболевания выраженные очень сильно, снять отечность тканей и улучшить общее самочувствие.
- Иммуномодуляторы и адаптогенные препараты, направленные на укрепление защитных сил организма и повышение общего тонуса в период ремиссии заболевания.
Во время лечения высыпаний необходимо отказаться от ношения тесной и синтетической одежды и белья. Чтобы не допустить инфицирования герпетических язвочек и присоединения бактериальной накожной инфекции, несколько раз в день область высыпаний следует обрабатывать перекисью водорода, хлоргексидином или мирамистином.
С целью снижения активности вируса и в качестве профилактики осложнения проводится вакцинация.
Применение любых народных средств для лечения высыпаний на коже возможно только после консультации с лечащим врачом, так как самолечение может усугубить клиническую картину. Использовать народные методики можно лишь в качестве вспомогательного лечения к основной терапии.
- Компрессы из отваров череды и ромашки помогают успокоить зуд и жжение, уменьшить отечность тканей.
- Эфирные масла пихты, герани, кедра, кипариса используются как природные антимикробные средства и позволяют не допустить присоединения бактериальной инфекции. Масло в разбавленном виде наносят ватным тампоном на область высыпания 1-2 раза в сутки.
![]()
- Зола из сожженной немелованной бумаги, разведенная водой до состояния кашицы, помогает подсушить язвочки, уменьшить зуд, успокоить кожу.
- Сок каланхоэ подсушивает кожу, ускоряет заживление язвочек, успокаивает и снимает зуд.
- Отвар мелиссы с добавлением мёда действует как природное антибактериальное средство.
- Свекольный сок в качестве общеукрепляющего средства позволяет укрепить иммунитет, повысить защитные силы организма. Принимать природный иммуномодулятор рекомендуется ежедневно, по 2-3 столовые ложки после еды.
- Лосьон из сока чистотела с добавлением зеленки помогает ограничить зону поражения, не позволяя распространиться сыпи на другие участки тела.
Возможные последствия и осложнения
Не стоит воспринимать герпес как простые прыщи на коже копчика у мужчин или женщин и пренебрегать лечением: вирус обладает способностью расширять зону своего воздействия и может привести к нарушению функций жизненно важных органов. На фоне общего снижения иммунитета герпес может стать причиной таких осложнений:
- вирусный конъюнктивит и блефарит,
- хронический цистит,
- пневмония,
- нарушения пищеварения,
- бесплодие у мужчин и женщин,
- эректильная дисфункция,
- эрозия шейки матки,
- вирусный менингит,
- эпилептические припадки.
Герпетические высыпания на копчике могут стать причиной тазовых симпаталгий, неврита и ганглионита.
Профилактика герпеса

Профилактика заболевания предполагает строгое соблюдение правил личной гигиены: использование только личных бытовых принадлежностей, посуды, одежды, регулярное мытье рук с мылом. Не менее важно применение барьерных методов контрацепции, так как один из самых частых путей заражения вирусом герпеса 2 типа – половой. При наличии в организме вируса необходимо соблюдать профилактические меры, которые снижают риск рецидивов накожных проявлений заболевания:
- отказаться от вредных привычек;
- полноценно и рационально питаться, в случае необходимости принимать витаминно-минеральные комплексы;
- заниматься спортом, вести активный образ жизни;
- соблюдать режим сна;
- не переохлаждаться и не перегреваться;
- своевременно лечить любые заболевания;
- избегать стресса и переутомления;
- не принимать без необходимости антибиотики, цитостатические и глюкокортикоидные препараты.
Чтобы избежать заражения ребенка герпесом внутриутробно, следует подготовиться к беременности: пройти обследование, при наличии в организме вируса пройти курс мероприятий по предотвращению инфицирования плода.
Причин возникновения прыщей на копчике может быть множество, герпес – лишь одна из них. Любое изменение кожных покровов требует внимания и медицинского обследования, лишь своевременная диагностика позволяет снизить риски развития всевозможных осложнений.

- Причины изменения цвета кожного покрова
- Отличие монгольского пятна от похожих новообразований
- Диагностика образования
Причины изменения цвета кожного покрова
Монгольским невус стали называть из-за расы, которой он был свойственен. Именно монголоиды наиболее часто рождаются с подобными пятнами. Обусловлены монгольские пятна залеганием пигиента меланина в соединительнотканном слое кожи.

Монгольское пятно обнаруживается в первые дни жизни младенца.
В результате смешения кровей этот изъян начал передаваться представителям иных рас, пятнышко сейчас может проявиться у совершенно белокожего младенца. Если у кого-то из пары славян в роду есть бабушка-татарка, их ребенок может родиться с синеватым пятнышком на копчике или в другом месте.
Монголоидные невусы почти всегда выявляются еще в роддоме. Наиболее часто синеватые и сероватые пятнышки образуются на попе и в зоне крестца, бывают различными по форме и величине. Возможно появление подобной отметины на ножке, ручке и даже на голове.
Пятнышки не представляют опасности для здоровья и развития. У многих народов они считаются знаком благословения богов.
Причиной, по которой на кожном покрове образуется цветной след, является особый ген, передавшийся через поколения. Если происходит его активация, в ходе развития плода часть пигментных клеток – меланоцитов застревает во внутреннем кожном слое, придавая покрову серо-синий оттенок. Из-за чего и возникает синеватое пятнышко на теле. По мере взросления в большей части случаев меланоциты выводятся из внутреннего слоя кожи и пятно проходит само по себе.
Отличие монгольского пятна от похожих новообразований
Если на теле новорожденного ребенка есть области с синим или черно-серым оттенком, необходимо провести обследования для выявления этиологии поражения кожи. Возможно, родимое пятно, хоть и схоже с монголоидным, но является серьезным дерматологическим нарушением. Диагностику необходимо провести на ранних этапах, чтобы предотвратить угрозу здоровью малыша.
Какие новообразования можно спутать с монгольским пятном:
- Интрадермальный невус. Не является злокачественным образованием. По величине пятно небольшое, не представляет никакой опасности, имеется у 90% людей. Оно не требует лечения, но подобная пигментация не исчезает с возрастом.
- Фиброэпителиальный невус. Мягкое новообразование, которое напоминает родинку. Бывает синеватого, желтоватого либо темно-розового цвета. В центре возможен рост волос. Подобное образование не угрожает здоровью, не трансформируется в раковую опухоль, но доставляет неудобства эстетического плана.
- Невус Имо. Особенность подобного новообразования заключается в его расположении в районе спины и лопаток. Иногда может произойти малигнизация, в связи с чем от невусов Имо лучше избавляться на самых ранних сроках.
Удаление новообразований проводится, как правило, путем воздействия лазерным лучом, жидким азотом, при помощи радиоволнового излучения. Способ удаления образования подбирает врач.
Диагностика образования
Если в роддоме у новорожденного такой изъян отсутствовал, а дома вы его обнаружили, необходимо непременно показать его дерматологу.

Если родители обнаружили у новорожденного пятно на коже, ребенка надо показать дерматологу.
Врач направит маленького ребенка на диагностику. Подобная мера позволяет исключить представляющие опасность болезни дерматологического плана, которые требуют незамедлительного лечения.
Для дифференциации применяются такие диагностические манипуляции:
- дерматоскопия – визуальное обследование области кожи посредством увеличительного приспособления;
- сиаскопия – установление дерматоскопической картины образования и характера распространения пигментации при помощи сиасканера;
- биопсия – проведение исследования изъятого кожного материала на наличие раковых клеток.
Если врач установил, что отметина у крохи является монголоидным пятнышком, нет необходимости принимать какие-либо меры, он расскажет, что означает такая пигментация и на что обращать внимание родителям. В большей части случаев пигментация исчезает сама по мере взросления малыша. Обычно это происходит к пяти годам. Намного реже пятно пропадает в 13–15 лет. В некоторых ситуациях обширные пигментированные области остаются в продолжение всей жизни, при этом пятна светлеют. Однако переживать не стоит, они не имеют тенденции к злокачественному перерождению.
Дефекты на коже такого типа не приносят малышам дискомфорта, не болят. Но несмотря на то, что пятно не представляет опасности, врачи советуют вести наблюдение за невусом до его полного исчезновения. При появлении на нем любых наростов, если пятно покраснело или отекло надо незамедлительно обратиться к детскому дерматологу. Подобная симптоматика может сообщать о развитии на месте невуса опасных кожных поражений.
Наверняка многие родители слышали про такое понятие, как монголоидное пятно. Чаще всего этот дефект появляется на коже новорожденных детей-монголоидов. По статистике ежегодно лишь у 1% младенцев европеоидной расы в первые дни жизни диагностируется такое явление. Несмотря на низкий показатель, ни один из детей-европеоидов не застрахован от образования синего монгольского пятна. Почему оно появляется и насколько опасно для здоровья ребенка? Как можно от него избавиться?
Что называется монгольским пятном, как оно выглядит и у кого бывает?
В медицине этот кожный дефект относят к одной из разновидностей врожденного доброкачественного невуса и объясняют его происхождение особым залеганием меланина в соединительнотканном слое кожи. Данное явление получило название в связи с тем, что впервые было выявлено у новорожденных детей монголоидной расы. Однако впоследствии такие пятна стали фиксировать у малышей других рас.
В ходе многочисленных исследований ученые пришли к выводу, что изначально появлению монгольских пятен были подвержены только монголоиды. Впоследствии, при смешении кровей, этот дефект стал передаваться другим расам. Так объясняется, например, тот факт, что у русского ребенка, имеющего дедушку-татарина, при рождении на копчике имеется синяя пигментация.
Клинические проявления монгольских пятен
Дефект у новорожденных детей проявляется по-разному. Пятна могут различаться оттенками, размерами, расположением и формой. У монгольских малышей и младенцев народов со светлой кожей такие образования сильно выделяются на фоне окружающих кожных покровов. У новорожденных негроидной расы они практически не заметны на теле. В таблице приведены основные характеристики данного явления.
| Критерий | Характеристика пятен | Вероятность последующего изменения |
| Возраст, в котором появляются пятна | В первые дни после рождения | Отсутствует |
| Количество | Как правило, дети рождаются с одним пятнышком. Однако их может быть несколько. Сливаясь, они образуют одно обширное образование. | |
| Размеры | От небольшого диаметра до 6-10 см. Пятно также может полностью закрывать одну из частей тела. | Постепенно уменьшаются, пока полностью не исчезнут. В ряде случаев при больших масштабах пигментации пятна остаются на всю жизнь. |
| Цвет | Сине-серый с зеленым или черным оттенком. Вся поверхность новообразования имеет равномерный цвет. | В течение первых недель жизни ребенка окраска образования становится интенсивнее, по прошествии времени цвет теряет насыщенность. |
| Форма | Круглая, вытянутая с четко очерченными краями или неправильная с размытыми границами | Отсутствует |
| Локализация | Чаще всего пигментация бывает на крестце, реже на попе, спине, поясничной области и внутренней части голени. В исключительных случаях ребенок рождается с пятнами на других частях тела. | В отличие от родимых пятен, такие образования имеют свойство перемещаться по телу. |
Причины появления пятна
Чтобы понять, каким образом формируется этот дефект, нужно знать определение следующих значений:
- Эпидермис. Таким термином обозначается наружный слой кожи. Эта многослойная производная эпителия в толстой коже состоит из 5 слоев, которые находятся над дермой и выполняют барьерную функцию.
- Дерма. Является соединительнотканной частью кожи и состоит из желез, сосудов, лимфатических путей, нервов, рецепторов, волосяных фолликулов.
- Меланины. Эти элементы темного пигмента отвечают за окрашивание кожи в коричневый, желтый и черный оттенки. Такие вещества находятся в эпидермисе каждого человека за исключением альбиносов.
- Меланоциты. Представляют собой клетки, ответственные за продуцирование меланинов в форме микроскопических капсул с этим пигментом внутри.
У представителей европеоидной расы, обладающих светлой кожей, меланин вырабатывается при воздействии естественного или искусственного ультрафиолетового излучения. Для смуглокожих народностей характерно постоянное синтезирование пигмента. На основании этого можно сделать вывод, что природный цвет кожи зависит не от количества меланина, а от активности его выработки. По этой причине даже европеоид может сильно загореть, а потом обрести натуральный оттенок кожи.
Формирование монгольских пятен происходит следующим образом. В процессе развития эмбриона образуется наружный зародышевый листок, из которого впоследствии формируется нервная система, зачатки зубов и кожа. При развитии кожных покровов меланоциты перемещаются из него в эпидермис. Иногда этот процесс претерпевает сбой, при этом определенное количество клеток, продуцирующих кожные пигменты, скапливается в эпидермисе, в результате чего на теле новорожденного образуются пигментные пятна.
Диагностика образования
Для дифференциации используются следующие диагностические процедуры:
- дерматоскопия – визуальное исследование участка кожи с помощью увеличительного устройства;
- сиаскопия – определение дерматоскопической картины новообразования и характера распределения кожного пигмента посредством сиасканера;
- биопсия – исследование изъятых клеток кожи на предмет содержания раковых элементов.
Есть ли необходимость в лечении?
Это явление не считается заболеванием и не угрожает здоровью и жизни младенца. Специалисты единодушно относят дефект к косметическим. В большинстве случаев пигментация проходит самостоятельно по мере взросления малыша. Как правило, это происходит по достижении им 4-5-летнего возраста. Гораздо реже пятно исчезает ближе к 13-15 годам. В ряде ситуаций обширные участки пигментации сохраняются на всю жизнь, при этом пигменты становятся светлыми.
Прогнозы
Данный кожный дефект не доставляет детям никакого дискомфорта и болезненных ощущений. Однако, несмотря на его абсолютную безобидность, врачи рекомендуют наблюдать за пятном до тех пор, пока оно полностью не исчезнет. В случае возникновения на нем каких-либо наростов, покраснений и отеков нужно немедленно обратиться к врачу. Такие симптомы могут указывать на развитие на месте пигментации опасных поражений кожи.
Кожа в копчиковой области нежная и чувствительная, поэтому не исключены раздражения, выраженные покраснением, зудом. В большинстве случаев дискомфорт быстро проходит. Но в силу физиологического расположения чешется копчик и по серьезной причине, устранение которой требует терапевтического и даже хирургического вмешательства. Поэтому если дискомфорт ощущается несколько дней подряд или проявляется постоянно с небольшим интервалом, необходимо выявить, какое заболевание это вызывает.

- Почему чешется копчик: причины
- Аллергия
- Инфекционные болезни
- Болезни дерматологического характера
- Снижение иммунитета
- Эпителиальный копчиковый ход
- Дермоидная киста
- Как снять зуд в области копчика
- Медикаментозная терапия
- Народные средства
- Рекомендации и меры профилактики
Почему чешется копчик: причины
Можно было бы разделить провоцирующие факторы на простые и серьезные, но в этом случае даже банальное несоблюдение гигиены может привести к скоплению бактерий и воспалительному процессу в силу близкого нахождения слизистой оболочки гениталий. Рассмотрим основные причины появления дискомфорта в этой зоне.
Зуд копчиковой зоны может быть вызван такими факторами, как:
- трением кожи о швы неудобной одежды,
- соприкосновение с синтетическими тканями,
- остатки стирального порошка на постельном и нижем белье,
- ухаживающая косметика,
- шерсть животных,
- переохлаждение.
Это внешние аллергены, а к внутренним относятся продукты питания, напитки, лекарства, излишки соли в употребляемых блюдах.
При аллергии зуд кожи на копчике сопровождается покраснением, сыпью. Симптомы могут быть еле заметными или ярко выраженными. При запущенном состоянии исключение аллергена окажется недостаточным, обязательно потребуется курс лечения.
- Грибковое и глистное заражение. Ярко очерченные розовые пятнышки в виде овалов появляются в результате проникновения инфекции через мелкие царапинки. Если сильно чешется между ягодицами рядом с копчиком, проблема может быть в перемещении паразитов из заднего прохода.
- Герпетическая инфекция. Вирус может долгое время находиться в организме, но проявиться только при ослаблении иммунитета. Поэтому у больного не всегда есть возможность определить, когда произошло заражение. Симптомами герпеса являются сильный зуд, водянистые пузырьки и покраснение. В течение 10 дней проходит обострение, но не исключены рецидивы.
- У младенцев появление мелких пузырьков может быть симптомом экзантемы. Обычно перед высыпанием у малыша держится высокая температура.
- Эритразма. Инфекционное заболевание, имеющее хроническое течение. В районе копчика образуются красные пятна, они увеличиваются в размерах, шелушатся, больного мучает сильный зуд.
Чешется копчик при дерматите, экземе. Это наиболее распространенные дерматологические патологии, которые имеют внешние отличия.
При псориазе проявляются узелковые поражения отдельными пятнами, потом они разрастаются, образуя большие бляхи. Кожа шелушится и трескается, вызывая сильный зуд.
Симптомами экземы являются отеки, покраснение кожи пятнами. Позже появляются мокнущие корочки, гнойники.
Если зуд в районе копчика у мужчин, женщин, детей появляется неожиданно и так же исчезает, то в большинстве случаев этому способствует снижение иммунитета.
Образование представляет собой своеобразную трубку с наружным отверстием, выстланную эпителием. Она не связана с крестцом и копчиком, находится на 5-7 см выше межъягодичной складки.
Копчиковый ход чаще диагностируют у мужчин. При должной гигиене и отсутствии травм человек может и не догадываться о патологии, но при воспалении появляется отек, боль, зуд, выраженные в разной степени. В запущенном состоянии даже анальгетики не помогают. Отсутствие должного лечения чревато распространением заражения соседних тканей.
Единственным способом полного решения проблемы является иссечение образования. Операцию проводят только после устранения воспалительного процесса.
Это доброкачественной полостное образование, заполненное жидкостью. Первым симптомом недуга является желание постоянно чесать область копчика, потом появляется отек, озноб, внутреннее нагноение, недомогание.
Для облегчения состояния необходимо вскрытие образования и удаление гноя. Опасность дермоидной кисты кроется в вероятности перерождения в злокачественную форму.
Как снять зуд в области копчика
Терапевтический курс зависит от конкретной патологии. Во многих случаях перед назначением лечения врачу необходимо получить результаты анализов, взять аллергопробы, исследовать соскоб с проблемной зоны. Они помогут определить, почему чешется копчик у женщин, мужчин, детей, если видимых причин нет, или симптомы соответствуют нескольким заболеваниям. При незначительном поражении рекомендации могут быть даны после визуального осмотра.
В зависимости от заболевания врачи назначают прием препаратов, которые можно приобрести в аптеке:
- При повышенном потоотделении рекомендуют применение детской присыпки, крема против опрелостей.
- Побороть аллергию помогают Супрастин, Тавегил, Диазолин, Кларитин, Эриус, Телфаст. Это препараты разных поколений, имеют побочные эффекты, поэтому перед приемом надо получить одобрение доктора.
- Для устранения гельминтов прописывают Пирантел, Мебендазол, Немозол, Вермокс.
- Если кожа вокруг копчика зудит из-за экземы, врач подбирает индивидуальное лечение с применением гормональных, антибактериальных, антигистаминных препаратов, иммуномодуляторов, строгой диеты.
- При псориазе не обойтись без кортикостероидов.
- Герпесную сыпь обрабатывают мазями: Герпеблок, Ацикловир. Для длительной ремиссии рекомендуют пропить таблетки Ацикловир-Акос.
- Грибок лечат Нистатином, Леворином, Клотримазолом. Наружное использование или внутренний прием – решает врач после обследования.
- Копчиковый ход и дермоидную кисту устраняют хирургическим способом.
Снизить зуд, вызванный опрелостью при вспотевании, соприкосновении с бельем из синтетики помогут ванночки и примочки с отваром чистотела, ромашки, череды. Хорошо помогают компрессы, активным компонентом которых являются:
- голубая глина,
- прополис,
- полынь,
- пихтовое масло,
- облепиховое масло,
- березовый деготь со сливочным маслом в пропорции 1:1,
- сок редьки,
- камфорный спирт.
- содовый раствор (1 чайная ложка на ½ стакана теплой воды),
- лимонный сок с оливковым маслом в пропорции 1/3.
Но применять домашнее лечение стоит после консультации, чтобы компоненты не вызвали аллергии и не усугубили проблему. Так же ванны не всегда можно делать при дерматологических патологиях.
Рекомендации и меры профилактики
Лучшей защитой от недуга является своевременная гигиена, правильное питание, комфортное рабочее место. Часто возникает зуд под копчиком у мужчин, долго находящихся за рулем. У женщин пик недомоганий приходится на время менструации, менопаузы, беременности.
Дополнительными рекомендациями являются:
- уменьшение интервала между водными процедурами в жару,
- обязательные разминки при сидячей работе,
- укрепление иммунитета: пешие прогулки при любой погоде, чаи из фитосборов, прием витаминно-минеральных комплексов.
Не стоит забывать о профилактическом медосмотре. Так будет возможно на ранней стадии определить недуг и вовремя начать лечение. При явно выраженном зуде копчика прием у доктора необходим.
Читайте также:




















