Тренировки после травмы шеи
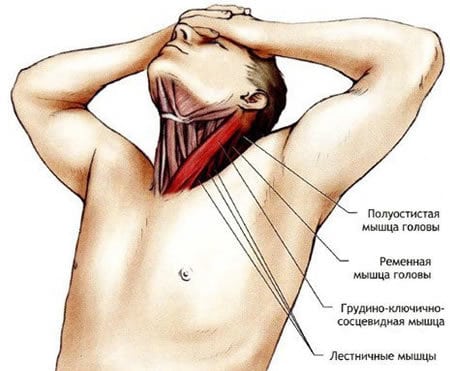
Растяжение шейных мышц никогда не остается незамеченным. Возникает острая боль, при отсутствии медицинской помощи часто принимающая хронический приступообразный характер. Движения в шейном отделе позвоночника ограничиваются, выраженность дискомфортных ощущений повышается при попытке наклонить голову или повернуть ее в сторону. Причины растяжения мышц разнообразны, но наиболее часто микротравмирование происходит в результате резкого интенсивного движения или мышечного спазма.
Для выявления степени повреждения могут использоваться рентгенография, УЗИ, КТ. Наиболее информативная диагностическая методика — магнитно-резонансная томография. В терапии применяются консервативные способы: ношение ортопедических воротников, физиопроцедуры, ЛФК, нанесение на область шеи мазей от растяжений с анальгетическим и противовоспалительным действием.

Характерные особенности травмы
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Растяжением шейных мышц называется появление микроскопических надрывов волокон, которое становится причиной их частичного разрыва. Происходит накопление в сформировавшихся трещинах крови и межклеточного лимфатического экссудата. В результате запускается острый воспалительный процесс, повышая вероятность еще большего повреждения тканей, особенно в области непосредственного перехода мышечных волокон в сухожилие. Образовавшийся воспалительный отек сдавливает чувствительные нервные окончания, что приводит к мышечному спазму и усилению болей. В свою очередь, избыточное напряжение скелетной мускулатуры провоцирует еще большее раздражение нервных корешков и нарушение иннервации.
Растяжение шейных мышц с классическими клиническими проявлениями диагностируется довольно редко из-за анатомической подвижности верхнего отдела позвоночника. Такого рода травмы обычно сочетаются с другими, более серьезными повреждениями. Это ушибы плеч, лопаток, ключиц. Также причиной растяжения мышц шеи становятся:
- ослабленный мышечный каркас шейного отдела позвоночника;
- неправильное проведение спортивных тренировок или выполнение упражнений;
- падение с высоты, прямой удар в область шеи;
- резкий подъем из положения сидя или лежа;
- чрезмерные физические нагрузки, в том числе подъем и перенос тяжестей.
От повреждения мышц шеи нередко страдают люди с недостаточной физической подготовкой, начавшие заниматься тяжелыми видами спорта без контроля профессионального тренера. С подобными травмами к врачам обращаются пациенты после аэробики, бодибилдинга, тяжелой атлетики, метания ядра. В быту растяжение возникает наиболее часто после неудачной попытки поднять или передвинуть тяжелый предмет, например, мебель, нагружая не ноги, а только верхнюю часть корпуса.
Осложнения
В некоторых случаях при отсутствии врачебного вмешательства нарушается иннервация следующих областей тела:
- воротниковой зоны;
- плеч, предплечий и даже кистей.
Это объясняется наличием в области шеи большого количества нервных окончаний. К тому же мышечный корсет позвоночника обеспечивает нахождение человека в вертикальном положении за счет удержания, стабилизации позвонков и межпозвонковых дисков. Поэтому повреждение его верхней группы провоцирует протрузии (выбухание дисков в позвоночный канал без разрыва фиброзного кольца), формирование межпозвоночных грыж. Если микроразрывы мышечных волокон учащаются, то значительно повышается риск развития деструктивных процессов в хрящевых тканях, а появление контрактур становится причиной нарушения осанки. В медицинской литературе описаны случаи возникновения туннельного синдрома запястного канала и болевого синдрома в плечевых и локтевых суставах после серьезного травмирования мышц шеи.
Клиническая картина
При растяжении шейных мышц всегда возникают острые болезненные ощущения. Их выраженность еще больше усиливается при попытке наклонить голову или повернуть в сторону. Если было повреждено значительное количество волокон, а пострадавший пренебрег врачебной помощью, то может произойти их неправильное сращение. Боли бывают настолько сильными, что иррадиируют в затылок, плечи, предплечья. Чтобы уменьшить их интенсивность, человек старается прямо держать шею, поворачивается в сторону всем корпусом. Постепенно острые боли исчезают, но время от времени появляются дискомфортные ощущения ноющего, давящего характера. Они возникают при переохлаждении, резких температурных перепадах, рецидивах хронических патологий, респираторных инфекциях. Для растяжения мышц шеи характерны и другие симптомы:
- онемение рук, снижение чувствительности;
- тугоподвижность шеи, спровоцированная сформировавшимся воспалительным отеком;
- неестественное положение головы;
- отечность, припухлость мягких тканей, расположенных на задней поверхности шеи;
- покраснение кожи в травмированной области, гиперемия, местная гипертермия;
- спазмированность скелетной мускулатуры.
| Степень растяжения шейных мышц | Характерные признаки |
| Легкая | При микротравмировании возникают боли умеренной интенсивности, часто при отсутствии отека. Ограничение движений головы незначительное, полностью исчезает в течение недели |
| Средняя | Повреждена часть мышечных волокон, для восстановления которых потребуется не меньше двух недель. Болевой синдром интенсивный, движения существенно ограничены |
| Тяжелая | Разорвана большая часть волокон, что проявляется в виде пронизывающих острых болей, сильной отечности, формирования гематом, невозможности совершить любое движение головой. Для восстановления целости мышечных тканей требуется не менее 3-4 месяцев |
Растяжение шейных мышц у маленьких детей сопровождается более выраженной симптоматикой. Возникающие ощущения настолько острые, что ухудшается общее самочувствие ребенка. Повышается температура тела, развиваются диспепсические и неврологические расстройства. Дети обязательно госпитализируются для проведения дальнейшего лечения в травматологическом отделении.
Основные методы терапии
При выборе методов лечения врач учитывает степень повреждения тканей, стадию развития воспалительного процесса, общее состояние здоровья пострадавшего. На протяжении первых 3-4 дней терапии исключено любое тепловое воздействие на травмированный участок. Именно эту ошибку очень часто совершают люди, пытаясь устранить боли. Они прикладывают грелку с горячей водой, втирают в кожу мази с согревающим эффектом или спиртовые травяные настойки. Это приводит к повышению температуры в патологических очагах, стремительному распространению воспалительного отека на здоровые ткани.

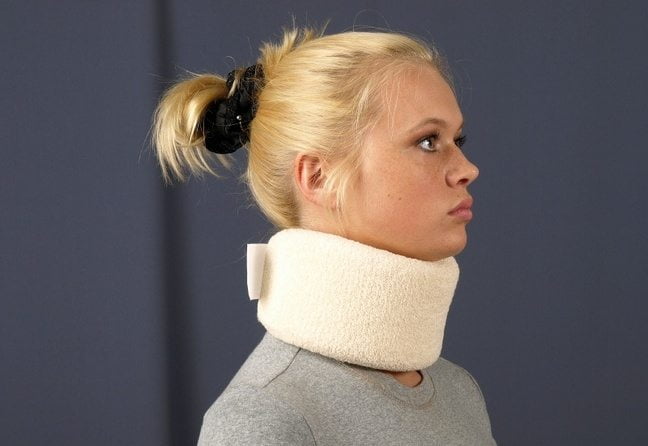
Травматологи назначают ношение воротников Шанца, подбирая их размеры индивидуально для пациентов. Для чего необходимо использование ортопедических приспособлений:
- снижение интенсивности болевого синдрома;
- исключение любой нагрузки на шейный отдел позвоночника;
- увеличение расстояния между позвонками;
- снижение риска неосторожного движения головой, увеличивающего микротравмирование;
- улучшение кровообращения и микроциркуляции в области шеи.
Для купирования боли необходимо в первые дни использовать только холодовые компрессы: грелку с холодной водой, пакет с кубиками льда, обернутый плотной тканью. Продолжительность лечебной процедуры — не более 15 минут в течение часа. Иначе повышается вероятность обморожения, воспаления шейных лимфатических узлов, проявляющегося в их болезненности и припухлости.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Препаратами первого выбора в лечении растяжения мышц шеи становятся нестероидные противовоспалительные средства (НПВС). При острых болях используются таблетки, драже, капсулы — Ибупрофен, Нимесулид, Мелоксикам, Кеторолак, Кетопрофен. Они обязательно комбинируются с ингибиторами протонной помпы (Омепразол, Пантопразол, Эзомепразол) для предупреждения поражения слизистой желудка. Для устранения умеренных болей с первого дня терапии назначаются НПВС в виде гелей и кремов:
- Нурофен;
- Найз;
- Долгит;
- Финалгель;
- Кетонал.

В лечении растяжений хорошо зарекомендовал себя гель Индовазин, в состав которого входит венопротектор троксерутин и НПВС индометацин. Препарат включают в терапевтические схемы для подавления выраженности болевого синдрома, уменьшения температуры в патологическом очаге, снижения отечности воспалительного характера, быстрого устранения гематом.

Для рассасывания синяков применяются также гели Троксевазин, Троксерутин, Лиотон, Гепариновая мазь.
Если разрывы волокон спровоцировали мышечные спазмы, то пациентам назначаются миорелаксанты Мидокалм, Сирдалуд, Баклофен. Лекарственные средства расслабляют скелетную мускулатуру, одновременно избавляя человека от боли и тугоподвижности.

При серьезном травмировании используются хондропротекторы Терафлекс, Структум, Хондроксид. Прием препаратов в течение 2-3 месяцев способствует регенерации мышечных тканей, устранению дискомфортных ощущений, отечности, гиперемии.
После купирования воспалительного процесса (примерно на 3-4 день лечения) используются средства для локального нанесения с согревающим эффектом. Это Випросал, Апизартрон, Наятокс. Их активные ингредиенты стимулируют приток крови к поврежденным мышцам, ускорение метаболических и регенерационных процессов.
Физиотерапевтические процедуры и ЛФК
В терапии растяжений применяется электростимуляция. Так называется процедура, во время которой на травмированные мышцы производится воздействие импульсами электрического тока. В патологических очагах ускоряется кровообращение, нормализуется микроциркуляция, улучшается обмен веществ. С первых дней лечения используется электрофорез с анестетиками, анальгетиками, хондропротекторами, растворами кальция, витаминами группы B. Под действием электрических импульсов молекулы лекарственных средств проникают в самые глубоко расположенные поврежденные ткани, ускоряя их восстановление. Пациентам также могут быть рекомендованы следующие лечебные процедуры:
- УВЧ-терапия;
- магнитотерапия;
- лазеротерапия;
- озокеритотерапия;
- парафинотерапия.
На этапе реабилитации показан массаж — классический, точечный, баночный. Во время сеанса происходит укрепление мышечного каркаса за счет стимуляции кровоснабжения тканей кислородом и питательными веществами. В лечении растяжений практикуются иглоукалывание, мануальная терапия, гирудотерапия (использование медицинских пиявок). Пациентам рекомендуют ежедневные занятия физкультурой для разработки шейного отдела позвоночника. Быстрому восстановлению травмированных мышц способствуют плавание, йога, лечебная гимнастика.

Травматологи настоятельно рекомендуют обращаться за медицинской помощью, если в течение нескольких часов отек распространяется на здоровые ткани, а боль усиливается. Пережатие кровеносных сосудов и сдавливание нервных окончаний чреваты серьезными осложнениями. Только своевременное врачебное вмешательство может предупредить их возникновение.
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки - не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
Комплекс займёт всего 8 минут.
Если вы долго сидите за компьютером, выдвинув голову вперёд, или опускаете её, глядя в смартфон, мышцам шеи приходится нелегко. Постоянное напряжение вызывает скованность и боль.
Лайфхакер собрал упражнения Yoga for chronic neck pain: a pilot randomized controlled clinical trial., Yoga for Chronic Neck Pain: A 12-Month Follow-Up для растяжки и укрепления шеи, плеч и груди, которые снимут болезненные ощущения и помогут избежать их в будущем.
Когда тренировка не поможет
Этот комплекс не создан для лечения конкретных нарушений. Если у вас диагностировали остеохондроз, грыжу межпозвоночных дисков или другие заболевания, гимнастику должен назначать врач.
Какие упражнения выполнять
Комплекс состоит из двух частей: простые упражнения на растяжку и укрепление мышц и безопасные асаны из йоги.
Занимайтесь минимум три раза в неделю, а ещё лучше каждый день.
Если возникает боль, немедленно прекратите. После упражнения растягиваемое место должно ощущаться расслабленным и мягким.
Как делать упражнения на растяжку и укрепление мышц шеи и плеч
Вам понадобится стул. Сядьте на край, выпрямите спину, опустите и расправьте плечи. Делайте каждое упражнение по 10–15 секунд.
Поверните голову вправо, чтобы подбородок находился на линии плеча. Зафиксируйте, а затем повторите движение в другую сторону.
Вернитесь в исходное положение, наклоните голову и посмотрите на пол. Отведите подбородок вправо, а затем влево — это увеличит натяжение мышц шеи.
Примите исходное положение, а затем вытяните руки вперёд, как будто пытаетесь достать что-то. Почувствуйте растяжение между лопатками.
Сильно наклоните голову, как будто пытаетесь дотянуться подбородком до груди. Почувствуйте растяжение в задней части шеи и ниже, вплоть до лопаток.
Наклоните голову ещё раз, но теперь сцепите руки в замок и положите их на голову сверху, усиливая давление. Можете слегка поворачивать подбородок вправо и влево, чтобы сместить напряжение.
Опустите подбородок вниз по диагонали вправо, одновременно потянитесь левой рукой к полу. Повторите с другой стороны.
Опустите подбородок к правому плечу. Не поднимая головы, медленно переведите его к левому плечу, как будто чертите полукруг подбородком на груди. Повторите в другую сторону.
Не запрокидывайте голову в крайних точках: это создаёт излишнюю нагрузку на шейный отдел позвоночника. Делайте упражнение плавно.
Выдвиньте подбородок вперёд, как будто он скользит по одной линии, затем втяните его.
Выдвиньте плечи вперёд, а затем отведите их назад и поднимите локти. Почувствуйте растяжение грудных мышц. После этого поднимите плечи вверх, как будто пытаетесь достать до ушей, а затем опустите вниз.
Расставьте локти в стороны, положите ладони на плечи. Вращайте руками, стараясь увеличить амплитуду.
Опустите и слегка разведите руки ладонями вперёд так, чтобы они не касались тела. Потянитесь пальцами к полу, почувствуйте растяжение в плечах и локтях.
Расслабьтесь и поверните руки ладонями назад. Снова потяните их вниз, а затем отведите назад, не ослабляя напряжения.
Расположите ладонь над правым ухом. Вполсилы надавите рукой на голову, пытаясь наклонить её к противоположному плечу. Напрягая мышцы шеи, сопротивляйтесь давлению и сохраняйте голову в прямом положении. Повторите то же самое слева.
Сцепите руки в замок, положите их на лоб. Слегка надавите, пытаясь сдвинуть голову назад. Сопротивляясь давлению, удерживайте шею прямой.
Сцепите руки в замок, положите на затылок и слегка надавите. Сопротивляясь давлению, удерживайте шею прямой.
Возьмите полотенце за концы, натяните его и переведите прямые руки за голову. Согните локти и постарайтесь опустить их. Чем ниже окажутся локти, тем лучше растянутся мышцы.
Возьмите полотенце за концы, натяните его и переместите прямые руки вверх. Подайте верхнюю часть корпуса вперёд и уведите прямые руки с полотенцем дальше за голову.
Как делать упражнения из йоги
Тщательно соблюдайте правила выполнения и не задерживайте дыхание. Сохраняйте каждую позу 30 секунд.
Встаньте прямо на расстоянии двух шагов от стены лицом к ней. Ноги поставьте на ширине бёдер, чтобы вам было комфортно. Из этого положения согнитесь в тазобедренном суставе и наклонитесь вперёд с прямой спиной до угла 90° между корпусом и ногами. Руки поставьте на стену.
Старайтесь максимально выпрямить и вытянуть позвоночник. Удерживайте позу 20–30 секунд.
Встаньте прямо, ноги разведите широко, носки стоп направьте вперёд, поднимите руки в стороны, соедините и выпрямите пальцы.
Разверните правую стопу на 90° вправо. Согните правую ногу в колене до прямого угла или близко к тому, левую — отодвиньте назад. Распределите вес между двумя ногами.
Подкрутите таз, вытяните спину, опустите плечи. Старайтесь раскрыть таз и грудную клетку. Повторите позу в обе стороны.
Сядьте на пол, правую ногу согните в колене, заведите голень наружу и положите пятку рядом с тазом. Левую ногу согните в колене, левую стопу положите на правое бедро.
Распределите вес между двумя седалищными костями, вытяните позвоночник вверх. Положите правую руку на левое колено и разверните корпус и голову влево, левой рукой возьмитесь за левый носок. Повторите в другую сторону.
Встаньте на четвереньки, соедините стопы, а затем опустите таз на пятки. Наклонитесь вперёд, выпрямите спину и вытяните прямые руки перед собой, коснитесь лбом пола и полностью расслабьтесь в этом положении.

Травмы шейного отдела позвоночника (и позвоночника в целом) относятся к наиболее тяжелым повреждениям опорно-двигательного аппарата. Задачи и последовательность лечебных мероприятий определяются давностью, степенью, характером повреждения и выраженностью неврологических расстройств. Одним из важнейших методов реабилитации при травмах позвоночника является ЛФК.
Травма шейного отдела позвоночника предполагает использование самых разнообразных методов лечения в зависимости от давности повреждения, его степени и характера, а также выраженности неврологических расстройств.
В более отдаленном периоде восстановления (реабилитации) травма шейного отдела позвоночника предполагает направление основных усилий на повышение силы и выносливости мышц шеи и туловища, а в дальнейшем и на увеличение мобильности позвоночника.
Чаще всего травме подвержены наиболее мобильные шейные позвонки – С5-С6.
Реабилитация при травмах позвоночника сегодня не представляется без ЛФК, причем не только в отдаленном, но и в остром периоде. Данная особенность объясняется тем, что лечебная физкультура выполняет разнообразные функции, в том числе является профилактикой образования пролежней, уменьшает явления общего астенического синдрома, способствует профилактике тромбообразования, помогает нормализовать процессы пищеварения.
В частности, своевременное и достаточное по продолжительности выполнение комплекса ЛФК при травмах шейного отдела позвоночника предотвращает присоединение таких опасных осложнений как застойная пневмония или нарушение функций тазовых органов.
Травмы шейного отдела позвоночника – противопоказания к ЛФК
Противопоказаниями к проведению лечебной физкультуры при повреждениях шейного отдела позвоночника служат:
- Общее тяжелое состояние больного.
- Стойкий болевой синдром.
- Стойкое повышение температуры тела (37,5°С и выше).
- Стойкое повышение или понижение артериального давления.
- Прогрессивное нарастание неврологической симптоматики (ухудшение двигательной активности в конечностях, нарушение чувствительности).
- Выраженный астенический синдром в ближайший после выполнения комплекса лечебной физкультуры период.
Травма шейного отдела позвоночника – ЛФК в консервативной терапии. Общие положения
Консервативное лечение повреждений шейного отдела позвоночника начинают с проведения вытяжения, которое продолжается в течение 2-4 недель. ЛФК при этом назначают на 2-3-й день после травмы с целью профилактики возможных осложнений, связанных с длительной иммобилизацией.
В этот период в комплекс лечебной физкультуры включают элементарные общеразвивающие упражнения для дистальных отделов конечностей и дыхательные упражнения (статические и динамические) в соотношении 1:2 (в первые дни), а в последующем – 3:1 и 4:1. Движения ногами выполняют только в облегченном варианте, так как поднятие прямой ноги может вызвать болевой синдром в связи с натяжением мышц спины.
Через 15-30 дней после травмы шейного отдела позвоночника вытяжение заменяют гипсовым или пластиковым полукорсетом с ошейником (ортопедическим воротником), который носят 8-10 недель. С этого времени объем занятий лечебной физкультурой и продолжительность их увеличиваются, расширяется двигательный режим больного. Ему разрешают сидеть на кровати, спустив ноги на низкую скамейку, а потом самостоятельно передвигаться – вначале в пределах палаты, затем по отделению.
Для укрепления мышц шеи и плечевого пояса рекомендуются изометрические напряжения мышц продолжительностью вначале 2-3, затем – 5-7 секунд. Процедуру выполняют 3-4 раза в течение дня. Продолжительность занятия ЛФК в этот период реабилитации при травмах шейного отдела позвоночника составляет 15-20 минут.
Спустя 8-10 недель после травмы шейного отдела позвоночника фиксирующую повязку снимают, а основные усилия ЛФК направляют на укрепление мышц шеи, плечевого пояса и верхних конечностей, восстановление движений в шейном отделе позвоночника.
В первые дни после прекращения иммобилизации, для устранения дополнительной вертикальной нагрузки на шейный отдел позвоночника занятия проводят только в исходном положении лежа, затем сидя и стоя.
Травмы шейного отдела позвоночника по окончании периода иммобилизации предполагают введение в комплекс ЛФК изометрического напряжения мышц шеи, плечевого пояса и верхних конечностей, статическое удержание конечностей (5-7 секунд) в фиксированном положении, активные динамические упражнения для всех суставов и мышечных групп. Назначают массаж воротниковой зоны мышц спины и верхних конечностей.
Реабилитация после травм позвоночника в дальнейшем заключается в подключении упражнений, направленных на увеличение мобильности позвоночника (наклоны, повороты головы и туловища), выполняемые больным в исходном положении лежа и сидя. Широко используют упражнения на координацию движений, на выработку чувства равновесия, нормализацию осанки и походки.
ЛФК при травмах шейного отдела позвоночника в этот период также может проводиться в бассейне или трудовых мастерских (машинопись, столярные и слесарные работы, гончарное дело и т.д.).
Травма шейного отдела позвоночника – ЛФК в период вытяжения. Примерный комплекс упражнений
Исходное положение – лежа на спине, руки вдоль туловища.
- Диафрагмальное дыхание. Груз (мешочек с песком или пластиковая бутылка) весом 1 – 1,5 кг размещен на животе (то в верхней, то в нижней части живота). На выдохе поднять груз как можно выше, задержать дыхание на 5 – 10 секунд, на вдохе опустить. Выполняется 4-6 раз.
- Тыльное и подошвенное сгибание стоп.
- Сжимание и разжимание пальцев кисти.
- Круговые движения стопами.
- Сгибание и разгибание рук в локтевых суставах.
- Попеременное сгибание ног в коленных суставах, скользя стопой по плоскости постели.
- Диафрагмальное дыхание.
- Сгибание и разгибание кистей рук в лучезапястных суставах.
- Попеременное отведение и приведение ног, не отрывая их от плоскости постели.
- Круговые движения в лучезапястных суставах.
- Диафрагмальное дыхание.
Примечание. Упражнения выполняют в спокойном темпе с паузами для отдыха. Каждое движение повторяют не более 4-6 раз. Занятия проводят 2-3 раза в течение дня.
Дополнительно в комплексе лечебной физкультуры при травмах шейного отдела позвоночника в периоде вытяжения показаны такие трудовые операции как скатывание и раскатывание бинтов и марлевых салфеток, лепка из пластилина, вязание и т.д.
Травма шейного отдела позвоночника – ЛФК в период ношения ортопедического воротника (иммобилизации). Примерный комплекс упражнений
- Исходное положение – лежа на спине, руки вдоль туловища. Диафрагмальное дыхание (8-10 раз).
- Исходное положение – лежа на спине, руки вдоль туловища. Сгибание и разгибание кистей рук в лучезапястных суставах (6-10 раз).
- Исходное положение – лежа на спине, руки вдоль туловища. Сгибание и разгибание рук в локтевых суставах (6-10 раз).
- Исходное положение – лежа на спине, руки вдоль туловища. Попеременное сгибание ног в коленных суставах, скользя стопой по плоскости постели (6-10 раз).
- Исходное положение – лежа на спине, руки вдоль туловища. Попеременное отведение и приведение ног, не отрывая их от плоскости постели (6-10 раз).
- Исходное положение – лежа на спине, руки вдоль туловища. Диафрагмальное дыхание (8-10 раз).
- Исходное положение – лежа на спине, руки вдоль туловища. Отведение руки в сторону с одновременным поворотом головы в ту же сторону. Поднять руку – вдох, опустить – выдох (4-6 раз).
- Исходное положение – лежа на спине, руки на бедрах. Имитация езды на велосипеде (движения ногами только попеременно!). Повторяют 6-8 раз.
- Исходное положение – лежа на животе. Поднимание головы и плеч (6-8 раз).
- Исходное положение – сидя на стуле, ноги на медицинболе. Катание медицинбола вперед, назад, в стороны.
- Исходное положение – лежа на спине, руки вдоль туловища. Диафрагмальное дыхание (8-10 раз).
- Исходное положение – стоя, держась руками за спинку стула. Перекаты с пятки на носок (6-8-10 раз).
- Исходное положение – стоя, держась руками за спинку стула. Попеременное отведение и приведение ног (4-6 раз).
- Диафрагмальное дыхание (8-10 раз).
- Исходное положение – лежа на спине. Медленно с напряжением сжать пальцы рук на 2-10 секунд (4-6 раз).
- Исходное положение – лежа на спине. Медленное напряжение мышц спины на 2-10 секунд (4-6 раз).
- Исходное положение – лежа на спине. Медленное напряжение мышц бедра на 2-10 секунд (4-6 раз).
- Исходное положение – сидя на стуле, ноги вместе. Медленное напряжение мышц груди и живота на 2-10 секунд (4-6 раз).
- Исходное положение – сидя на стуле, ноги вместе. Медленное напряжение ягодичных мышц на 2-10 секунд (4-6 раз).
Травма шейного отдела позвоночника – ЛФК после иммобилизации. Примерный комплекс упражнений
Исходное положение – лежа на спине, руки вдоль туловища.
Исходное положение – сидя на стуле.
Исходное положение – стоя, держась руками за спинку стула.
Примечание. В комплекс упражнений ЛФК при травме шейного отдела позвоночника после окончания периода иммобилизации (снятия фиксирующей повязки) также рекомендуется включить изометрические упражнения, приведенные выше.
Регулярные занятия фитнесом позволяют сбросить лишний вес или накачать желаемую мышечную массу, а также – укрепить мышцы и связки позвоночника и межпозвоночные диски. Это избавляет позвоночник от лишней нагрузки, замедляет процесс старения, и восстанавливает ослабленные межпозвоночные диски. Не каждый, решивший посещать спортзал, может похвастаться отменным здоровьем и перед началом занятий, нужно проконсультирова ться с врачом и пройти исследования организма, чтобы знать, какие упражнения принесут пользу, а какие только навредят и будут чреваты осложнениями.

Позвоночник играет одну из основополагающих ролей в работе организма, поддерживая тело в вертикальном положении и являясь основой опорно-двигатель ного аппарата. Любого рода травма позвоночного столба или шеи, особенно с повреждением спинного мозга, может повлечь серьезные последствия. Очень часто травмы позвоночника возникают при неправильном занятии фитнесом, из-за непомерно больших нагрузок и механических воздействий. Возможные повреждения: разрывы, ушибы, защемления, вывихи и переломы. Методика лечения и восстановления зависит от вида и сложности травмы.
Травмы шеи и спинного мозга относятся к крайне тяжёлым. Они способны повлечь инвалидность пострадавшего, вплоть до полной потери трудоспособности . Вероятность травмы шеи при занятиях фитнесом весьма высока при ослаблении тканей мышечного корсета и малой прочности шейных позвонков. Травма шеи может произойти как вследствие падения, случайного удара, так и вследствие резкого движения головой при сгибании или разгибании.
Смещение шейных позвонков

Шейный отдел позвоночника представляет из себя семь позвонков, соединяющих его с черепом. Данная область наиболее подвижная и уязвимая, поэтому смещения шеи – не редкость. Причиной могут стать: переломы позвоночника, ушибы, вывихи и т.д.; повторяющиеся интенсивные нагрузки на него; возрастные изменения костной ткани; резкие перепады температуры; долгое нахождение в неудобной позе; дефекты (в том числе врождённые) межпозвоночных дисков, позвоночного столба, хрящевой и костной ткани; имевшие место хирургические операции на позвоночнике и др.
Симптоматика смещения шейных позвонков проявляется в виде:
- головной боли (периодического или хронического характера);
- беспричинных головокружений;
- ощущения дискомфорта и боли в шее, отдающих в плечи и спину;
- общей слабости, повышенной утомляемости;
- хруста позвонков при наклонах и поворотах головы;
- понижения остроты зрения и чувствительности ;
- ощущения холода в конечностях и пальцах, покалывания в них;
- нарушения осанки.
Если смещение позвонков шеи не лечить, это может привести к целому ряду проблем со здоровьем:
- заболеванию органов дыхательной системы, глаз;
- нарушению кровоснабжения мозга и головы;
- повреждению шейных мышц и голосовых связок;
- невралгиям;
- болезни щитовидной железы и т.д.
Пострадавшему проводят рентгенографию или томографию (компьютерную или магнитно-резонансную). Данные методы устанавливают стадию патологии, выявляют сопутствующие болезни позвоночника и определяют целостность нервных корешков.

Терапия смещения позвонков бывает консервативной либо оперативной. Первая устраняет боль и воспаление, расслабляет мышцы шеи путём приема лекарственных препаратов. Также назначают: массаж, лечебную физкультуру, мануальную терапию, иглоукалывание, физиопроцедуры, предписывают носить специальный ортопедический корсет.
Если консервативное лечение не приносит облегчения, а также при значительном смещении, прибегают к оперативному лечению. Стабилизация позвоночника осуществляется с помощью особых штифтов или пластин.
Защемление
Шейный отдел позвоночника отличается большим количеством нервов и кровеносных сосудов, подходящих к тканям шеи и головы, из-за чего его травмы часто чреваты осложнениями в виде повреждения спинного мозга – жизненно важного органа, являющегося частью центральной нервной системы. Защемление нерва в этом отделе более тяжелое, чем в других отделах позвоночника.
Самой уязвимой является позвоночная артерия, которая выходит из отверстий в позвоночных отростках. При любом нарушении в позвоночнике (костные наросты, разрастание соединительной ткани, травмы) почти всегда происходит ей сдавливание. В результате к головному мозгу перестают в полном объёме поступать питательные вещества и кислород, доставляемые током крови.

Из-за высокой физической нагрузки страдает весь шейный отдел позвоночника, что, как правило, чревато сдавливанием проходящих вблизи с позвоночником нервов (или их смещением), кровеносных сосудов и ткани спинного мозга. Зачастую её сдавливание происходит при грыже позвоночного диска, если он смещается внутрь. В результате возникают значительные нарушения.
При защемлении нерва в шейном отделе позвоночника наблюдаются сильные жгучие либо сдавливающие боли в шее, затылке, лопатках и плечах, которые могут сопровождаться головными болями, головокружениями , нарушениями чувствительности и двигательной дисфункцией в области пострадавших нервных корешков. Боль резко усиливается при малейшей попытке двинуть шеей, а также во время длительной её неподвижности (особенно часто такое проявление утром, после ночного отдыха) и может быть односторонней или двухсторонней. Также пострадавший может ощущать отёк языка или его онемение, при котором он с трудом ворочается во рту. Частое явление – боли в ключице и слабость мышц в области шеи и плеча.
Возможны боли в левой половине грудной клетки, напоминающие сердечные боли при стенокардии, и отдающие в левую руку. Если сдавливание спинного мозга в шейном отделе позвоночника длится долгое время, развивается шейная миелопатия (повреждение спинного мозга с осложнениями) с парезами (снижением силы мышц) рук и ног.
Для уточнения диагноза проводится рентгенологическое исследование. Только после этого проводится лечение. Заключается оно, в первую очередь, в снижении физической нагрузки на шейный отдел. Для этого на шею надевают специальный воротник для фиксации. Врач выясняет у пациента, что послужило причиной ущемления нерва (Как правило, это вынужденная поза, в которой длительно находится человек, к примеру, сидение за компьютером или сон на очень высокой подушке).

Медикаментозная терапия, направленная на снятие сильных болей заключается в приёме обезболивающих препаратов в виде таблеток, инъекций, таблеток или гелей, мазей и кремов наружного применения. Также используют средства для улучшения кровообращения и расширения сосудов, что минимизирует головные боли и головокружения. Назначают массаж, физиопроцедуры и иглоукалывание. После устранения ущемления рекомендовано санаторно-курорт ное лечение.
Переломы позвоночника
Одна из самых опасных травм позвоночника – его перелом, а в частности перелом шейного отдела. Заключается опасность том, что при данной травме страдает верхний участок спинного мозга, что может повлечь полный паралич тела или летальный исход. Причиной может стать сильный поворот шеи, удар после неудачного прыжка или падение.
Симптомами являются: паралич конечностей (только верхних или нижних конечностей, либо полный паралич). Паралич может быть неполным, с частичной утратой чувствительности . Могут происходить неконтролируемые судороги отдельных мышц. В области перелома присутствует постоянная боль сильного или не слишком сильного характера и наблюдается посинение тканей и отёчность. Поворот и наклон головы становятся затруднены, так как сопровождаются резкой болью.
Перелом шеи, как и другие закрытые переломы, определяется посредством рентгеновских снимков. При подозрении на повреждение спинного мозга проводят МРТ исследование, дающее чёткую клиническую картину. Если повреждение присутствует, применяют компьютерную томографию. Она точно показывает место повреждения и его степень.
Методика лечения зависит от ряда факторов:
- смещены ли шейные позвонки, насколько повреждён спинной мозг;
- присутствует ли паралич.
Основы терапии следующие: полное обездвиживание пациента посредством специального бандажа-воротник а, фиксирующего шею в одном положении.
При компрессионном переломе или при смещении позвонков может потребоваться хирургическая операция, которая проводится под общим наркозом и заключается в устранении смещения и убирания мелких отломков с последующей фиксацией позвонков в нужном положении с помощью металлической шины.
Если вследствие перелома значительно повреждён спинной мозг, это может повлечь полный паралич тела. В таком случае для восстановления (частичного либо полного) потребуется продолжительная и дорогостоящая реабилитация. Она может принести определённый положительный эффект, но может и оказаться безрезультативно й.
Ушибы позвоночника
Ушиб позвоночника, при относительной безобидности названия, это серьёзная травма, даже если острые симптомы у пострадавшего отсутствуют, потому что может затронуть спинной мозг. Даже при лёгкой форме ушиба в нём могут возникнуть опасные необратимые изменения, поэтому лечение понадобится в любом случае. Чаще всего ушиб позвоночника представляет собой стабильную травму, при которой спинной мозг и позвоночный столб не страдают. Однако ушиб может стать причиной кровоизлияния в мозге и вызвать нарушения в системе циркуляции спинномозговой жидкости, а это чревато формированием зон омертвелой ткани. Обычно самым уязвимым местом для повреждения является нижнешейный отдел позвоночника, так как он менее всего защищён мягкими тканями. Другие подверженные ушибам области – нижнегрудной отдел и верхняя часть поясницы.
Ушибы различаются по степеням:
- Ушиб позвоночника лёгкой степени обусловлен отдельными неврологическими нарушениями. Период выздоровления при нём занимает полтора-два месяца.
- Для ушиба средней тяжести характерно полное нарушение в работе нервов, связующих ткани и органы с ЦНС. При лечении такой степени также возможно полное восстановление. На него требуется от 3-х до 4-х месяцев.
- Тяжёлая степень ушиба опасна тем, что при ней неврологические нарушения остаются.

Симптомы при ушибе позвоночника, ничем не отличаются от ушибов других части тела: возникновение отёка, подкожной гематомы, боль при ощупывании. Но о серьёзности повреждения, о том, пострадал ли спинной мозг, они сказать не могут.
Как правило, сразу после получения ушиба пострадавший утрачивает рефлексы и чувствительность в области повреждённого места, возможен спинальный шок, проявляющийся сложностями с мочеиспусканием и дефекацией. Когда он проходит, наблюдаются: паралич (частичный или полный) или парез (синдром неврологического характера в виде ослабления произвольных движений); трофические изменения тканей (пролежни, сухость кожи). Данные признаки могут появляться не сразу, а постепенно, поэтому лечение необходимо даже при кажущейся незначительности повреждения.
Ушиб грудного отдела позвоночника разнится по своим проявлениям, так как отвечает за работу различных внутренних органов (сердца, желудка, кишечника). Боль в позвоночнике при нём отдаёт в сердце и левую руку. Также наблюдаются: затруднение дыхания с болезненным вдохом и выдохом, потеря конечностями чувствительности , нарушение равновесия и координации и др.
При ушибе поясничного отдела позвоночника наблюдаются:
- болевой синдром внизу спины;
- ослабление либо полное отсутствие сухожильных рефлексов, паралич ног или их парез;
- недержание мочи, либо напротив, – невозможность мочеиспускания;
- трудности с дефекацией;
- у мужчин – отсутствие эрекции.
В случае, если ушиб поясницы не повлиял на способность пострадавшего сгибать ноги, ходить в туалет и если не нарушилась чувствительность в ступнях – прогноз на выздоровление благоприятен.
Если пострадавший лежит, нельзя предпринимать попыток поднять его или подвинуть. Для госпитализации его кладут на твёрдые носилки с большой осторожностью. Если они мягкие, человек должен находиться на них в положении на животе. В случае ушиба шейного отдела, шею необходимо обездвижить посредством плотной ткани или шины без сдавливания. К ушибленному месту нужно приложит холодный компресс. Если отсутствует дыхание и сердцебиение, должна быть выполнено искусственное дыхание с непрямым массажем сердца. Дальнейшее лечение назначает исключительно врач после проведения компьютерной томографии или рентгенологическ ого исследования.
При лёгкой форме ушиба лечить его можно дома. Для этого нужно избегать любых физических нагрузок, и строго соблюдать постельный режим с нахождением на жёстком щите. Если пострадал шейный отдел, врач предписывает ношение ортопедического воротника жёсткой фиксации. На протяжении первых суток с момента ушиба необходимо прикладывать к месту повреждения холод. По истечении нескольких дней можно приступать к щадящему массажу тканей, прилегающих к позвонкам, осуществлять тепловые процедуры, растирать мазями, такими как: троксевазин, гепариновая мазь и лиотон. При малейших изменениях в состоянии необходимо незамедлительно обратиться к врачу за консультацией.

Относительно ушибов позвоночника тяжёлой степени, основной фактор при них, от которого будет зависеть успех дальнейшего лечения – это первая помощь:
- иммобилизация пострадавшего с помощью щита или шейного воротника,
- осторожность при транспортировке, проведение противошоковой терапии и контроль артериального давления,
- забор крови для развёрнутого анализа,
- поддержка функций внутренних органов в случае приостановления их работы.
Медикаментозные средства, используемые при ушибах позвоночника:
- антикоагулянты (разжижающие кровь препараты, благодаря которым сводится к минимуму вероятность образования тромбов),
- ангиопротекторы (препараты, расширяющие сосуды и повышающие их сопротивляемость ),
- ноотропные средства и анаболики (ускоряют процесс заживления ран, нормализируют белковый обмен и активизируют нервную деятельность организма).
Если присутствует посттравматическое воспаление или риск инфекции, используют антибактериальные препараты.
Чтобы улучшить психическое состояние пострадавшего, ему назначают успокоительные средства, антидепрессанты и нейролептики. Это также важная часть терапии, так как получивший тяжёлую травму человек, вдруг оказавшийся лежачим, впадает в депрессию, бороться с которой жизненно необходимо. Наряду с этим у человека, неподвижно лежащего продолжительное время, появляются пролежни, которые нужно устранять. Для этого существуют такие препараты, как: хлоргексидин, левомеколь и солкосерил.
Обязательная госпитализация показана пострадавшим с ушибами средней и тяжёлой тяжести и интенсивное лечение с прохождением предварительной рентгенографии. Если она выявила смещение позвонков, производится их одномоментное вправление или посредством вытяжения, а затем предписывают носить жёсткий корсет. В некоторых случаях ушиб чреват деформацией. Чтобы её устранить, прибегают к хирургической операции.
Тяжёлый ушиб чреват серьёзными осложнениями, остающимися на всю жизнь. Чтобы достичь хотя бы частичного успеха, пациент должен запастись терпением и тщательно соблюдать все предписания врача.
Как избежать травм позвоночника в фитнесе
Чтобы фитнес был в удовольствие, а не причиной травмы с последующим долгим лечением, желательно предварительно проконсультирова ться с врачом и пройти исследования, а также следовать указаниям тренера, который поможет выбрать подходящую индивидуальную программу тренировок для качественного результата. Также (а тем более, при самостоятельных тренировках) нужно до начала выполнения упражнений провести разминку, разогрев все мышцы и подготовив их к нагрузкам, путём придания эластичности. Разминка должна проводится как минимум 10-15 минут с использованием минимального веса либо без него.
Многое зависит от правильности выполнения упражнения. Для этого нужно овладеть техникой, чтобы не поднимать превышающий возможности тела вес, не делать резких движений, занимать правильное положение. Это и даст хорошую рациональную нагрузку мышцам и избавит от травм.
Также важно соблюдать режим тренировок, чтобы они чередовались с днями отдыха. Это даст время мышцам восстановиться и подготовиться к новым нагрузкам, ведь одной из основных причин травм является перетренированность.
Читайте также:


