Тошнота при воспалении шеи
Шейный остеохондроз сопровождается большим количеством симптомов. Изначально пациент ощущает сильную боль в области рук, затылка и лопаток. Со временем у пациента наблюдается покалывание в шее, спазмы и затрудненные движения рук.
Может ли тошнить при ШОХ?

Чувство тошноты возникает неожиданно. Часто люди списывают его на переутомление или общее недомогание. Однако, такое патологическое состояние свидетельствует о развитии шейного остеохондроза. В области шеи размещается большое количество сосудов и нервов. При сильной нагрузке сдавливаются артерии или нервные окончания.
При незначительном сдавливании артерий наблюдаются головные боли и головокружения. Тошнота возникает при прогрессирующей форме патологического процесса.
Почему это происходит?
Тошнота возникает из-за того, что сформировавшаяся грыжа сдавливает артерию, которая питает головной мозг. В результате этого орган не получает достаточного количество кислорода и питательных веществ. На фоне такого отклонения возникает чувство тошноты. Оно усиливается в утреннее время или во время поворота головой.
Диагностика
При появлении тошноты и других симптомов остеохондроза шейного отдела позвоночника, следует обратиться врачу. Перед тем как поставить диагноз, он проверяет осанку пациента, асимметрию лопаток и контуры шейных позвонков. В процессе осмотра врач определяет локализацию болевых точек.
На основе полученных данных, специалист ставит предварительный диагноз, и назначает ряд обследований для его подтверждения. Назначается проведение:
- МРТ;
- рентгенографии;
- компьютерной томографии.
При необходимости врач проводит допплерографию артерий головного мозга. Самостоятельная диагностика и лечение заболевания может только усугубить ситуацию.
Сопутствующие симптомы
Помимо тошноты, при дегенеративных поражениях шейного отдела, возникает ряд других симптомов. Чаще всего это:
- головные боли;
- рвота в утреннее время;
- головокружения.
В некоторых случаях наблюдается повышенная температура тела.
Реже боль может чувствоваться в зоне:

- висков;
- лба;
- ушей;
- макушки.
Сначала болевой синдром возникает в одной части головы, и резко переходит на другую.
При длительном нахождении в одной позе или резких движениях головная боль может усиливаться. Иногда пациент чувствует неприятные ощущения, если немного надавить на шею возле основания черепа.
Приступы рвоты по утрам возникают на фоне повышенного артериального давления. Вместе со рвотой могут возникать болевые ощущения в области сердца. В этом случае необходимо немедленно обратиться к врачу.
Головокружение может возникнуть в любое время суток. Чаще всего пациент чувствует такое недомогает утром, после сна на высокой подушке.
Температура при шейном остеохондрозе может указывать на развитие синдрома позвоночной артерии. Соединительные элементы защемляются, а это приводит к нарушению нормального кровотока. На фоне таких изменений возникают нарушения в работе вестибулярного аппарата и психоневротические расстройства. Начинается воспалительный процесс, который и приводит к повышению температуры тела пациента.
Как избавиться?
Чтобы избавиться от тошноты при шейном остеохондрозе необходимо устранить первопричину возникновения такого состояния. Существует ряд способов, которые помогут временно улучшить самочувствие пациента.
Причина тошноты — кислородное голодание головного мозга. Чтобы восстановить нормальное самочувствие необходимо ее устранить:
- Рекомендуется выйти на улицу или встать возле открытого окна.
- Следует расстегнуть воротник и делать активные вдохи.

Если приступ тошноты легкий, то пациент может сам себе оказывать первую помощь. Для этого необходимо выполнить простое упражнение:
- Нужно присесть на твердую и ровную поверхность.
- Скрестив руки делается вдох. При этом туловище необходимо наклонять влево, на выходе пациент должен выпрямиться.
- Аналогичное движение делается во вторую сторону.
Не менее эффективное упражнение — надавливание ладошкой на лоб в течение 11 секунд. С интервалом в 5-10 секунд необходимо сделать 4 повторения.
Лечение
Лечение шейного остеохондроза должно быть комплексным. Врач назначает прием медикаментов, выполнение лечебной физкультуры и прохождения курса массажа. Хороший эффект дает самомассаж.
В большинстве случаев назначаются следующие препараты:
- Аминалон;
- Ноофен;
- Афобазол;
- Пикамилон.
В некоторых случаях назначается прием Латрана и Церукала. Однако, такие медикаменты противопоказаны беременных и женщинам в период грудного вскармливания.
При сильной тошноте и риске рвоты можно принять Церукал или Осетрон. Такие лекарства следует применять в качестве экстренной помощи. Чтобы окончательно избавиться от тошноты необходимо вылечить шейный остеохондроз.

Лечебная физкультура оказывает позитивное воздействие на весь организм. Она поможет не только устранить тошноту, но и купировать болевой синдром. Терапевтический комплекс предполагает выполнение ряда движений головой и изометрические упражнения для шеи.
Гимнастика — важная часть лечения шейного остеохондроза. Выполнять упражнения необходимо плавно и медленно. Простые и эффективные действия:
- плавные повороты головы;
- вытягивание подбородка;
- опускание головы вниз;
- поднятие плечей вверх.
Массаж поможет снять напряжение, тем самым улучшить кровообращение. Чтобы улучшить состояние пациента достаточно выполнять легкий массаж или самомассаж:
- Следует провести средним и указательным пальцем по мышце начиная от затылка и вниз. При этом необходимо немного сдавливать мышцу, но при этом пациент не должен чувствовать неприятные ощущения.
- Рекомендуется разминать трапецию, она расположена между плечом и шеей со стороны спины.
После таких процедур необходимо постараться расслабиться и отдохнуть.

Физиотерапевтическое воздействие назначается после окончания острой фазы заболевания. Количество процедур и общую длительность лечения врач назначает индивидуально, в зависимости от общего состояния пациентов и частоты приступов тошноты.
Врач может назначать проведение следующих манипуляций:
- ударно-волновая терапия;
- электротерапия;
- лазерное лечение;
- магнитотерапия;
- ультрафиолетовое облучение.
Возможные осложнения
Если своевременно не начать лечение и не устранить причину тошноты, возникнут другие неприятные и более опасные симптомы. У пациента будут присутствовать постоянные головокружения вместе с приступами рвоты. Возможны нарушения памяти и зрения.
При отсутствии комплексного лечения заболевание будет постоянно прогрессировать. В итоге дегенеративные изменения могут стать непоправимыми и это приведет к инвалидности.
Меры профилактики
Чтобы избежать приступов тошноты при шейном остеохондрозе, необходимо следить за питанием. Необходимо сократить количество употребляемой соли и кофеина. Следует избегать медикаментов, в составе которых присутствует аспирин.
Рекомендации по профилактике тошноты при шейном остеохондрозе:
- Перед началом лечебной физкультуры или любой другой активности необходимо выпить стакан воды.
- Периодически следует проводить массаж шеи, который улучшит обмен веществ.
- После выполнения упражнений нужно немного повисеть на перекладине и несколько раз подтянуться.
- Во время уборки нельзя делать резких наклонов вниз. Необходимо стараться равномерно распространять нагрузку по всему телу.
Эти простые советы помогут предотвратить появление приступов тошноты при шейном остеохондрозе.
Узконаправленное лечение приступов тошноты при остеохондрозе шейного отдела не даст хорошего результата. Терапия должна носить комплексный характер. Прием медикаментов, ЛФК и физиотерапевтическое воздействие должно проходить под контролем врача.
Скорее всего, с вами всё в порядке. Но на всякий случай проверьте, нет ли опасных симптомов.
Что такое лимфоузлы
Лимфоузлы или лимфатические железы — это небольшие образования Swollen lymph nodes на шее, под мышками, в паху и других областях, расположенных рядом с жизненно важными органами. Основная задача лимфоузлов — фильтровать лимфу и помогать организму бороться с инфекциями.
Что такое лимфа, в общих чертах знает каждый. Её ещё называют сукровицей: это та самая бесцветная жидкость, которая выступает на ранке, если слегка повредить кожу. Но лимфы в организме гораздо больше, чем может показаться. Она омывает клетки всех органов и тканей, заполняет межклеточные промежутки, считается особым видом соединительной ткани и одним из важнейших элементов иммунитета.
Именно лимфа вымывает из организма отмершие клетки, продукты распада, вирусы, бактерии.
Основу лимфы составляют лимфоциты — главные клетки иммунной системы, способные распознавать возбудителей заболеваний. Протекая через лимфоузлы, лимфа фильтруется: вирусы и бактерии задерживаются в них и уничтожаются.
В общем, увеличившиеся лимфоузлы — признак того, что где-то рядом развивается воспалительный процесс.
Почему воспаляются лимфоузлы на шее
Вот список наиболее вероятных причин:
- Заболевания дыхательных путей — та же ОРВИ.
- Проблемы в ротовой полости или носоглотке. Например, кариес, пульпит, воспаления в пазухах носа.
- Инфекции общего характера — ветрянка, корь, цитомегаловирус.
- Кожные инфекции — к примеру, воспаление, возникшее из-за неудачной попытки выдавить прыщ.
- Отиты.
Однако встречаются и более неприятные причины воспаления лимфоузлов.
Когда с увеличенными лимфоузлами надо обращаться к врачу
Чаще всего увеличенные лимфоузлы — это не самостоятельная болезнь, а лишь симптом. Поэтому обычно они сопровождаются другими признаками инфекции:
- общим недомоганием и слабостью;
- повышением температуры;
- головной болью;
- болью в горле, ушах или ротовой полости;
- насморком, заложенностью носа.
Есть такое? Значит, не переживайте и со всем букетом симптомов отправляйтесь к терапевту. Врач поможет вам быстро вылечить простуду, отит или отправит к тому же стоматологу — если решит, что причиной неприятностей может быть кариес. Как только вы справитесь с основным заболеванием, лимфоузлы тоже сдуются и перестанут доставлять беспокойство.
Куда хуже, если лимфоузлы на шее воспалились, а признаков ОРВИ или иных инфекций у вас нет. В этом случае речь может идти о системном воспалении — аутоиммунных заболеваниях, онкологических процессах, ВИЧ-инфекции.
Когда обращаться к врачу немедленно
Вот список симптомов, при любом из которых к терапевту надо не просто идти, а бежать:
- Кожа над увеличенным лимфоузлом покраснела и стала горячей — это говорит о начале гнойного процесса.
- Лимфоузлы на шее увеличились без видимой причины.
- Лимфатические железы воспалились не только на шее, но и в других местах. Например, под мышками, в паху, на локтевых сгибах.
- Узлы не двигаются, когда вы пытаетесь их прижать.
- Увеличение лимфоузлов сопровождается повышенным потоотделением, постоянной лихорадкой (без других симптомов инфекционных заболеваний), необъяснимой потерей веса.
- Вам стало трудно глотать или дышать.
- Лимфоузлы не возвращаются к нормальным размерам две недели и более.
Врач либо отправит вас к хирургу, чтобы вскрыть гнойник, либо предложит сдать анализ крови, пройти рентген или взять кусочек воспалённого лимфоузла для микроскопического исследования (эта процедура называется биопсией). В зависимости от результатов тестов вам назначат подходящее лечение.
Как облегчить состояние прямо сейчас
Смочите тряпочку в тёплой воде, как следует отожмите и приложите её к шее.
Внимание: этот способ не подходит в том случае, если вы наблюдаете симптомы гнойного процесса — покраснение кожи над лимфоузлом, повышение её температуры. При таких симптомах необходимо как можно быстрее попасть к врачу.
Лучше всего подойдут средства на основе парацетамола. А вот аспирин и ибупрофен в некоторых случаях могут навредить.
Так, с аспирином следует быть осторожными детям, подросткам, а также людям, имеющим проблемы со свёртываемостью крови. Кроме того, оба препарата противопоказаны при ветрянке. Поэтому лучше проконсультируйтесь с терапевтом.
Если есть возможность, возьмите больничный или отгул на пару дней. Отдых необходим организму, чтобы быстрее справиться с болезнью.
Остеохондроз шейного отдела позвоночника – заболевание, от которого страдает большое количество людей. В зоне риска находятся люди старше 30-ти лет. Распространённая причина болезни – сидячая работа. Кроме шейного, выделяют грудной, поясничный остеохондроз.
Может ли тошнить при остеохондрозе
При остеохондрозе шейного отдела нередко отмечают неприятную тошноту и головокружение. Страдающие заболеванием не понимают причину неприятной симптоматики. Потому не обращают должного внимания. Сидячая работа вынуждает человека находиться в одном положении долгое время. Боли шейного отдела, сопутствующие симптомы – обычное явление для работника офиса.
Причина тошноты при остеохондрозе – структура данного позвоночника. В отличие от грудного, поясничного отделов, позвонки шейного имеют ряд особенностей. Шея берет нагрузку, при которой возможны смещения позвонков. В шейном участке находится целая сеть нервных соединений, кровеносных сосудов. Малейшее смещение позвонка может передавить сосуд, последствием чего будет шум в ушах, головокружение, тошнота.
Вопросом о возможных неприятных симптомах задаются больные при хондрозе шеи, при поясничном, при грудном. Однозначного ответа нет, медики считают, что перечисленных симптомов быть не должно. В отдельных случаях причиной головокружения, тошноты, становится другое заболевание.
Симптоматика
Иногда при шейном остеохондрозе симптоматика отсутствует. Первым главным признаком заболевания шеи является головная боль. Интенсивность и расположение очага боли зависит от тяжести недуга. Она бывает стреляющей, острой, ноющей. Локализуется в области лба, затылка. Усиливаются болезненные ощущения вечером.
Общие проявления заболевания имеют резкий характер. Болит шея и неприятные ощущения передаются в челюсть, горло, грудь. Покров тела становится сильно чувствительным – легкие прикосновения вызывают раздражение, боль. В исключительных случаях кожа бывает красная, воспаленная.
Кружится голова по причине передавливания кровеносных сосудов, питающих центральную нервную систему. Происходит при резком подъёме, повороте головы. Одолевают головные боли, повышается температура.
Отсутствие нормального зрения, при котором перед глазами происходит мелькание мушек, шумит в ушах, возможна слабость, потеря сознания, тошнота, рвота – это может происходить при остеохондрозе. Когда человека тошнит, рвет, но после рвоты симптоматика не прекращается, стоит обратиться за консультацией врача.
Тошнота может вызывать неприятные ощущения в желудке. Перечисленные симптомы проявляются при ВСД. Кружится голова, тошнит, болит желудок, понос, слабость характерны для отравления. Симптом слабости, бессилия, тянущая боль в шее, головная боль могут быть признаками других нарушений позвоночника.
При остеохондрозе в пояснице ноет, тянет, ломит спина. Грудной остеохондроз проявляется болью в груди, грудинном отделе позвоночника.
Причины
Возможные причины, повлиявшие на формирование шейного, грудного, поясничного остеохондроза:
- Недостача витаминов в организме.
- Сидячая работа.
- Изменения в связи с возрастом.
- Травмы позвоночника.
Отсутствие должного количества витаминов приводит к деформациям столба. Происходит разрушение дисков позвоночника, костной ткани, развивается грыжа. Разрушение позвонков приводит к пережатию кровотока сосудов в спине, идущих в голову, приводя к кислородному голоданию. Ухудшенное кровообращение в головном мозге приводит к неприятным симптомам.
Заболевание, связанное с остеохондрозом, может возникать у мужчин, женщин. Слабый пол чаще страдает. У сильного пола чаще происходят осложнения, приводящие к инвалидности.
Диагностика
Проявляющиеся признаки при шейном остеохондрозе могут быть признаками болезней желудка, нервной системы, последствием травм. Поставить правильный диагноз можно, обратившись к специалисту. Врачи, занимающиеся проблемами позвоночника: невропатолог с ревматологом, терапевт и вертеброневролог.
Для постановки диагноза стоит провести ряд обследований, каждое из которых подтвердит или опровергнет наличие болезни. При помощи рентгенографии, МРТ и КТ проводятся исследования, необходимые для выявления состояния позвонков, нервных окончаний, костной ткани. При подозрении на болезни сердца, желудка делают УЗИ и электрокардиограмму, обследование пищеварительных органов – это даст возможность методом исключения поставить точный диагноз и человек сможет получить необходимое лечение.
Лечение
Выбор лечения зависит от тяжести, степени заболевания и проводится поэтапно. Первый способ – медикаментозный. С помощью медицинских препаратов человек избавляется от воспалительного процесса, болевых ощущений. Медикаменты призваны восстановить нарушенное кровообращение, обмен веществ, который был нарушен в конкретном участке шеи.
Медикаменты, принимаемые при остеохондрозе, включают в себя таблетки, растворы для уколов, гели, мази. В форме таблеток выписывают обезболивающие препараты, типа Индометацина, Анальгина, Кетанола. Длительное применение этих медикаментов не практикуется по причине их побочных действий на желудочно-кишечный тракт.
В виде таблеток употребляют хондропротекторы. Принцип их действия заключается в замедлении разрушения хрящей суставов позвоночника. К ним относят Картилаг витрум.
Мышечные спазмы, сильную боль устраняют при помощи инъекций. Делают уколы Ортофеном, Анальгином, в крайнем случае, Кетоналом.
Если у пациента развиваются параллельные патологии и приписываемые препараты являются противопоказанными, используют наружные средства в виде крема, мази. Они обладают противовоспалительным, обезболивающим, разогревающим эффектом.
С помощью лечебной физической культуры при шейном остеохондрозе укрепляются мышцы, восстанавливается кровообращение. Четко подобранные упражнения с помощью специалиста позволят убрать симптомы: устранить головокружение, боль в шее, плечах, спине, тошноту с рвотой и повышенное давление.
При острой фазе этого заболевания упражнения не делаются. Все движения человека должны быть плавными, нельзя допускать резкости. Круговые движения головой стоит исключить. Занятия со спинной грыжей стоит переговорить с лечащим специалистом. Не нужно использовать инструменты для растяжения позвоночника до того, как это будет оговорено с вашим врачом.
Профессиональный массаж – лучший способ решить проблему, когда болит шея, поясница. При помощи мануального воздействия на кожу, восстанавливается мышечный тонус, снимается напряжение, спазм. Кровообращение улучшается, устраняются болевые ощущения. Иногда, лишь с помощью массажа можно вылечить пациента, без применения дополнительных медикаментов, инъекций.
Выполнять массаж можно самостоятельно в домашних условиях. Принцип действия самомассажа таков – человек поглаживает, нажимает, разминает мышцы, основываясь на собственных ощущениях. Этот способ не подходит пациентам с шейно-грудным остеохондрозом по той причине, что делать самомассаж при нем неудобно.
Профилактика
Устранить неприятные симптомы болезни можно, придерживаясь профилактических мер. Больным при шейном хондрозе стоит контролировать действия: двигаться медленно, плавно, исключить резкие повороты. Немаловажен рацион питания. Стоит сократить нагрузку на желудок: отказаться от копченостей, жирной пищи.
Прогулки на свежем воздухе укрепят здоровье. Самомассаж улучшит кровообращение, снимет напряжение. Физические, психологические переутомления – это то, чего стоит избегать. Носить тяжести, долго находиться в согнутом положении не стоит. Нужно следить за состоянием нервной системы, не забывать об активности: укреплять здоровье при помощи оздоровительной физической культуры.
Часто люди обнаруживают у себя шарик либо опухоль размерами с горошину или куриное яйцо в области шеи и не придают находке значения. Эта припухлость – воспаление лимфоузлов – свидетельствует о серьёзных болезнях. В статье пойдёт речь о том, что делать, когда лимфоузлы опухли, о причинах, симптомах и способах лечения болезней.
Что такое лимфа и лимфоузлы?
Лимфа – бесцветная жидкость без запаха. В ней находится масса лимфоцитов, немного эритроцитов. Белка в лимфе не содержится. По выполняемым функциям лимфа – это соединительная ткань, только в жидком виде. Выполняет защитную и метаболическую функцию. Циркулирует жидкость по специальным сосудам. В них содержатся специальные клапаны, которые не разрешают лимфе течь в обратном направлении.
Лимфоузлы с лимфой – биологическая система, располагающаяся на лимфатических сосудах. Они работают в качестве фильтров: не пропускают патогенные вещества к жизненно важным органам. Форма узлов бывает круглой, овальной; размер лимфоузла у здорового человека не больше 1 см. Узлы создают иммунные клетки, которые борются с вирусами и вредоносными микроорганизмами. Главные узлы лежат группами в области шеи, где выполняется защитная функция мозга.
Что такое лимфаденит?
Воспаление лимфоузлов на шее называют лимфаденитом. Опухоли узлов редко представляют собой самостоятельную болезнь. Часто подобным образом организм сигнализирует о прогрессировании инфекции. Если мучают воспаления и боли в области шеи, важно незамедлительно обратиться к специалисту, чтобы не допустить распространения болезни к структуре и оболочке головного мозга!
Выделяется четыре группы риска:
- люди с ослабленной иммунной системой;
- алкоголики;
- больные, страдающие аллергией;
- люди с проблемами со щитовидкой.
Расположение лимфатических узлов разнообразно:
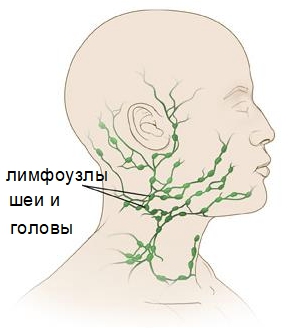
- под челюстью (челюстные);
- под подбородком (подбородочные);
- слева и справа шеи;
- на задней части шейного отдела;
- в затылке.
Группы узлов находятся в паху, подмышками. Их ещё называют лимфатическими железами.
Виды лимфаденита
Заболевание делят на пять категорий: характер воспаления, насколько узлы увеличены, каким путём инфекция получена и т.д.
- Через кровь. Инфицирование лимфоузла произошло посредством перемещения патогенного вещества через кровеносную систему.
- Контактный. Инфекция передалась путём заражения близлежащих органов.
- Механический. Инфицирование произошло из-за нарушения целостности близких тканей.
- Специфический вид. Воспаление возникает из-за наиболее часто встречающихся возбудителей, к примеру, стрептококки и стафилококки. В указанных случаях человек болеет ангиной, ОРВИ и другими похожими болезнями.
- Неспецифический вид. Возбудителями являются бактерии, патогенный грибок. Происходит резкое снижение иммунитета, поэтому врачи, помимо лечения, выписывают иммуностимулирующие препараты. Распространённые болезни при данном типе заражения – при ВИЧ, туберкулёзе.
- Острый. Быстрое возникновение воспаления чаще происходит после недавних хирургических вмешательств. Опухают быстро, при несвоевременной помощи возможны серьёзные ухудшения.
- Хронический. Болезнь протекает в течение длительного периода времени, возникает при отсутствии лечения на начальных этапах развития болезни. Чаще встречается при онкологических патологиях.
- Рецидивирующий. Начальный этап хронического воспаления. Наблюдаются отёки в области шеи, челюсти, узел будто вздулся.
Характер воспаления. Патология узлов развивается в три этапа: первый – катаральный, далее – гиперпластический и гнойный. Первый и третий этапы делятся на подтипы.
- Катаральный. Капилляры лопаются, поэтому воспаление проходит с покраснением мягких тканей.
- Гранулематозный. На коже проявляются красные пятна, сыпь из-за смешивания сгустков кровяных телец и лимфоцитов.
- Гиперпластический. Узлы набухли до размеров в несколько см. (у здорового человека – 2-3 мм).
- Гнойный. Очаг воспаления располагается близко к лимфоузлам. При возникновении гноя лимфоузлы подвергаются заражению. Без надлежащего лечения возможен надрыв и выход гноя, распространение патогенов в важные для сохранения жизни органы.
- Сывороточный. В клетках появляется мутный осадок, лимфоузел достигает большого диаметра в короткие сроки. Снижается работоспособность иммунитета.
- Некротический. Происходит отмирание клеток и ткани. Опаснейший вид воспаления из вышеперечисленных.
Количество поражённых лимфоузлов:
- Единичный. Воспалению подверглась одна группа узлов лимфатической системы.
- Региональный. Воспалены несколько лимфоузлов.
- Тотальный. Поражены все либо почти все узлы.
Причины лимфаденита
Шейные лимфоузлы, узлы на подбородке, на челюсти воспаляются по разным причинам, самые распространённые из них:
- Простуда и все формы её осложнений.
- ЗППП.
- ВИЧ.
- Онкология.
- Нарушения в тканях соединительного типа.
- Алкоголизм.
- Проблемы с иммунной системой.
- Проблемы со щитовидкой.
- Воспаления среднего уха.
- Проблемы с полостью рта.
- При аллергии.
- Механические повреждения близлежащего участка кожи.
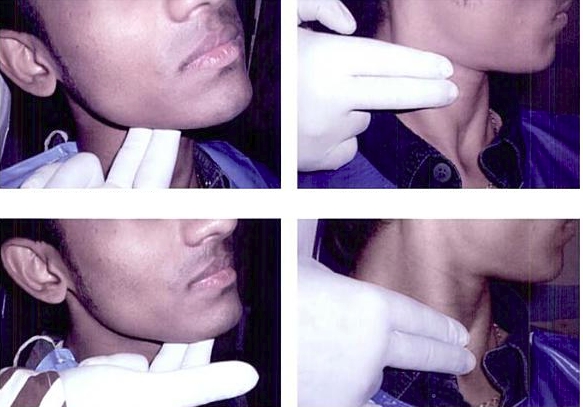
Причину воспаления реально определить по локализации поражённого лимфоузла.
На шее справа и слева:
- Инфекции горла.
- Цитомегаловирус.
- Воспаления щитовидной железы.
- Правая и левая гланда воспалена.
- Токсоплазмоз.
- Кариес.
- Вирус Эпштейн-Барра.
- Инфекционный мононуклеоз.
- Свинка.
- Краснуха.
- Воспаление среднего уха.
- Акне в ухе.
- Сывороточная болезнь.
- Воспаление суставов.
- Синдром Вагнера.
- Красная волчанка.
Симптомы лимфаденита
При ситуации, когда воспалился лимфоузел на шее, челюсти, основными признаками называют:
- поднятие температуры тела;
- при исследовании под нижней частью челюсти и в иных местах чувствуется увеличение узлов;
- головная боль;
- слабость;
- потеря аппетита;
- нечёткие контуры на нижней стороне шейного отдела;
- возникновение инфильтрата;
- отёк;
- усиление боли при повороте головы;
- болит при разговорах и глотании.
Лимфаденит протекает с симметричным увеличением лимфоузлов. Одностороннее воспаление, с правой стороны либо с левой – признак онкологии.
Такие проявления болезни при самолечении либо отсутствии мер быстро переходят из лёгкой формы в тяжёлую. При обнаружении важно обратиться к врачу.
Лимфаденит у детей
У детей лимфоузлы воспаляются гораздо чаще, чем у взрослых. Ситуация связана с простудными инфекциями: ОРЗ, ОРВИ, возможно при ангине или реакции на прививки группы АКДС. Но лимфаденит часто служит симптомом и других опасных болезней.
Симптомы у детей – сильное повышение температуры, озноб, слабость. У ребёнка теряется аппетит, появляются частные капризы, плач.
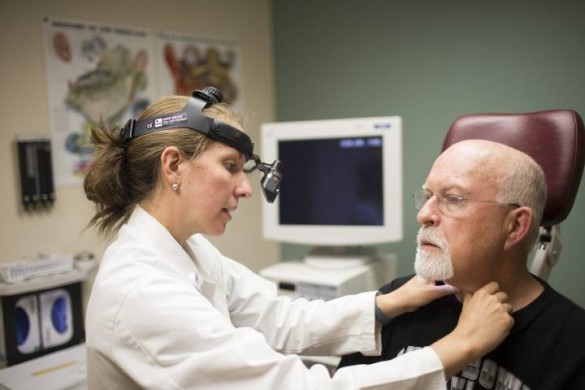
Как понять, что лимфоузлы опухли?
Вначале стоит совершить пальпацию в области шеи и попытаться прочувствовать узлы. В здоровом состоянии они незаметны и неощутимы. В опухшем состоянии узлы достигают размеров горошины либо даже куриного яйца. Если первые не так опасны и могут появиться от недавно перенесённой простуды, вторые обязаны насторожить и заставить посетить врача.
Необходимо прощупать области шеи, за ушами, под челюстью и подбородком – во всех местах скопления групп узлов.
При пальпации возможна боль, неприятные ощущения – это симптомы воспалённости лимфатических узлов. При обнаружении проблем важно обратиться к специалисту.
К какому врачу обратиться?
До выявления правильного диагноза необходимо проконсультироваться у терапевта и ЛОРа. Специалисты, исходя из причины воспаления, либо назначают лечение, либо отправляют к другим врачам:
- онкологу;
- инфекционисту;
- иммунологу;
- отоларингологу;
- стоматологу;
- хирургу.
Диагностика, лечение, профилактика
На первоначальном этапе главная задача доктора – найти первопричину болезни и начать незамедлительно лечить её, чтобы избежать дальнейших осложнений. От точности врачебных действий зависит скорость выздоровления.
Вначале терапевт делает пальпацию лимфоузлов, узнает у пациента ряд симптомов, беспокоящих его. Затем назначает клиническую диагностику.

- Анализ крови. При протекании расцвета патогенных веществ в организме человека повышается уровень нейтрофилов, СОЭ, лейкоцитов, моноцитов. При наличии гнойных процессов уровень эозинофилов и моноцитов в крови уменьшается.
- Анализы на обнаружении ВИЧ, ЗППП.
- Рентген лёгких, проба Манту.
- Биопсия.
- УЗИ, МРТ.
- Лимфосцинтиграфия. Проверка лимфотока принципом ввода под кожу контрастного вещества.
Лечение подбирается в зависимости от возраста, состояния, типа инфекции, результатов анализа. Необходимо прислушиваться к рекомендациям врача и соблюдать их, иначе воспаление лимфатических узлов перерастет в более тяжёлые формы.
Наиболее частный способ лечения лимфаденита – консервативный. Пациенту предписывается постельный режим, запрещаются долгие прогулки, в особенности в холодную ветреную и жаркую погоду, занятия спортом и активная ходьба.
Рекомендуется принимать антибиотики, выписанные врачом, находиться в состоянии покоя.
Усугубить положение пациента могут стресс, физические нагрузки, несоблюдение диеты, режима дня. Из рациона предстоит исключить:
- приправы;
- острые блюда;
- сухую, жесткую пищу;
- маринады;
- жирное, жареное;
- алкоголь, газировки.
Питание должно быть калорийным, тёплым, по текстуре и консистенции – мягким. Нельзя напрягать горло – это приведёт к осложнениям.

- каши;
- супы;
- пюре из мяса, фруктов и овощей;
- травяные отвары и чаи.
При гнойных формах воспаления опытный врач проводит вскрытие фурункула, выпускание гноя из очага. Назначают усиленную формулу антибактериальных лекарств.
При отёках врач вправе назначить физиотерапевтические процедуры лазером или током.
Важно! Ниже перечислены приблизительные списки лекарственных веществ. Запрещено принимать без назначения врача!
Базис групп лекарственных препаратов для лечения воспаления лимфоузлов – обезболивающие, противовоспалительные, антибактериальные.
- Амоксиклав, Азитромицин (антибиотики на основе пенициллинов, макролидов, фторхинолонов).
- Левомеколь, Бисептол (препараты против микробов в таблетированной и гелевой форме).
- Ремантадин, Кагоцел (противовирусные).
- Флуконазол (противомикозные).
- Найз, Нурофен (нестероидные обезболивающие).
- Цетиризин (антигистаминные лекарства).
- Димексид (обезболивающее).
- Фитолякка, Лимфомиозот (гомеопатические).
Важно! Нижеописанные средства не в состоянии вылечить увеличенные лимфатические узлы в домашних условиях. Эти способы демонстрируют исключительно эффект снятия воспаления и способствуют укреплению сил иммунитета. Чтобы обеспечить качественное и комплексное лечение, необходимо обратиться к врачу. Лечение без наблюдения специалиста грозит серьёзными последствиями для здоровья!
- Ингредиенты: 180 мл мёда, 300 мл кагора, 150 г алоэ. Листья очистить, порезать, добавить туда кагор и жидкий мёд. Оставить в холодильнике на неделю. Употреблять три раза в день по 15 мл, за тридцать минут до еды.
- Ингредиенты: 1 кг грецкого ореха листьев, 8 л прохладной воды. Добавить листья в кастрюлю, залить водой, кипятить 45 мин. на медленном огне. В отваре необходимо принять еле тёплую ванну, 30 мин.
- Ингредиенты: 100 г сала, столько же масла сливочного, мёда, 15 мл алоэ. Всё растопить, смешать. Принимать три порции в день по 15 мл, запивая горячим кипячёным молоком.
- Ингредиенты: свёкла и морковь. Выдавить сок, смешать их друг с другом в пропорции четыре к одному (больше свекольного). Принимать ежедневно по 100 мл.
- Ингредиенты: эхинацея в любом виде. Развести десять капель настойки растения в одном стакане кипятка, пить четыре стакана в день. Порошок принимать также четыре приёма в день по четверти чайной ложки.
- Ингредиенты: корень эхинацеи, раствор перечной мяты, мёд. Довести до кипения воду в размере двух стаканов, высыпать туда сухой корень эхинацеи, четыре столовых ложки и варить полчаса. После вылить раствор перечной мяты, одну четвёртую стакана, мёд. Дать настояться 5 мин. Употреблять три порции в день по две столовых ложки внутрь.
- Жадеит. Зеленый жадеит – камень, который обладает целебными свойствами. Посмотрите на его размеры – они должны соответствовать воспалённому участку. Ежедневно несколько раз прикладывать или привязывать камень к больному месту в течение 10 мин. – результат должен быть заметен сразу.
- Запрещается делать грелки, примочки и прочие процедуры, связанные с теплом. Это усугубит ситуацию развитием гнойных воспалений и осложнений.
Опухоль и боль после пройденного курса лечения на восстановительном периоде будут присутствовать на протяжении четырнадцати дней, после определённого срока все нормализуется.
Следуя нижеуказанным инструкциям, возможно избежать того случая, чтобы узел опух повторно:
- Своевременно лечить простуды, воспаления в полости рта.
- Регулярно сдавать анализы и проверяться на наличие туберкулёза, ЗППП.
- Раны необходимо незамедлительно обеззараживать, чтобы предотвратить появление гнойных процессов внутри организма.
- Правильное питание. Необходимо есть больше овощей и фруктов, исключить фаст-фуд, сладкое в большом количестве.
- Гигиена. Регулярное мытьё рук и тела позволят предотвратить попадание инфекции в организм.
- Закалка. Водные контрастные обливания повышают иммунитет.
- Регулярные физические нагрузки. Укрепление мышечного каркаса благоприятно влияет на иммунитет.
Осложнения
Без принятия мер лимфаденит имеет все шансы перерасти в тяжёлую патологию. Это означает, что возможно длительное лечение в стационаре, инвалидность или летальный исход. Из-за близкого расположения узлов к мозгу возможны его воспаления и менингит с энцефалитом.
- слоновость конечностей – увеличение какой-либо части тела из-за разрастания подкожных тканей с застоем лимфы и отёками;
- абсцесс – воспаление участков ткани с нагноением;
- медиастинит – воспаление тканей средостения;
- остеомиелит – гнойный процесс с частичным отмиранием участков кожи, вызванный бактериями или микроорганизмами;
- тромбофлебит – воспаление стенок вен с образованием тромба, закрывающего просвет;
- скоротечное развитие злокачественной опухоли;
- сепсис – гнойное заражение крови.
Лимфаденит – крайне серьёзная болезнь, при некачественном лечении человек может заработать инвалидность и даже умереть. Нельзя нарушать предписаний врача, заниматься самолечением серьёзных случаев, нагревать места, которые распухли. Всё это повышает риск злокачественных образований.
Читайте также:


