Сужение суставных щелей позвоночника что это такое
Одно из самых тяжелых проявлений остеоартроза является склероз суставных поверхностей. Заболевание имеет характерные проявления и симптоматику, о которых расскажет наша статья. Что такое субхондральный остеосклероз, причины его развития, признаки и возможное лечение при разных стадиях недуга — вся необходимая информация приведена далее.
Что собой представляет субхондральный склероз

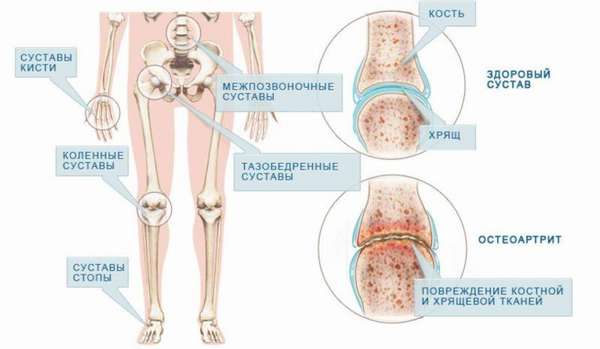
Субхондральный остеосклероз не классифицируют в отдельную категорию, это скорее один из симптомов хронического артроза суставов. Изменения чаще всего появляются в коленных и тазобедренных суставах, а на позвоночнике патологии подвержены поясничный и шейный отделы. Именно на эти части нашего тела распределяется максимальная нагрузка при движениях, поэтому такие сочленения быстрей выходят из строя.
Механизм развития болезни можно представить себе, вспомнив строение сустава. На внутренней поверхности расположена хрящевая ткань, помогающая безболезненному и беспроблемному движению костей.
При поражении хрящевого слоя, на костной ткани начинают образовываться наросты и уплотнения. Они имеют вид крючков и называются остеофитами. От их расположения зависит сохранение двигательной функции сустава. Если остеофиты находятся с краю, трение между пластинками не затруднено, поэтому пациента не беспокоят никакие дискомфортные ощущений. В случае если наросты образовались между двумя поверхностями суставов (пластинами), это спровоцирует сужение суставной щели и затруднение движения. При таком развитии, субхондральный склероз суставных поверхностей дает о себе знать дискомфортом и болью при обычных движениях. Патологический процесс распространяется и на пластинки, которые расположены между телом и диском позвонка. Такое состояние называется субхондральным склерозом замыкательных пластинок.
Причины возникновения
Все негативные факторы, приводящие к развитию субхондрального остеосклероза суставных поверхностейможно разделить на две основные категории. Это эндогенные (внутренние) и экзогенные (внешние) причины.

Среди внутренних факторов преобладают следующие:
- Аутоиммунные заболевания. В частности системное заболевание красной волчанкой может привести к развитию болезни.
- Возрастные изменения. Риск таких патологий возрастает после 50 лет.
- Генетическая предрасположенность. У пациентов, чьи родственники также болеют артрозом или остеохондрозом, очень высокие шансы также заболеть этим недугом.
- Гендерная принадлежность. У женщин строение костной ткани более пористое, а после менопаузы происходит ее истончение, что может привести к таким проблемам.
- Сосудистые заболевания. При недостаточном кровоснабжении суставов, развиваются патологические изменения, которые также могут вызвать склероз позвоночника.
- Гормональные нарушения. Сбои в работе эндокринной системы, развитие сахарного диабета — все это провоцирует патологические процессы в организме.
Внутренние и внешние факторы, приводящие к развитию болезни, также не всегда поддаются корректировке. Именно поэтому стоит уделять своему здоровью особое внимание, чтобы не допустить прогрессирование патологии.

К внешним факторам относятся:
- Травмы суставов и конечностей. Спортивные и бытовые травмы, даже не приносящие существенного дискомфорта, могут стать причиной патологических изменений в строении сустава.
- Неблагоприятные условия труда. Максимальный вред для суставов происходит при работе с виброинструментом, а также при сильных физических нагрузках.
- Избыточный вес. Негативно влияет на работу суставов, ведь они постоянно находятся под повышенной нагрузкой.
- Врожденные патологии. Обычно это дисплазия суставов у новорожденных. Чем раньше будет диагностировано отклонение, тем выше шансы на благополучное выздоровление пациента.
- Нарушения обмена веществ. Некоторые заболевания, в частности, подагра, также не лучшим образом сказываются на здоровье суставов.
- Сидячая работа и малоподвижный образ жизни. Приводят к недостаточному кровоснабжению суставов, что негативно сказывается на их функции.
Симптоматика недуга
Остеосклероз суставных поверхностей нельзя рассматривать как отдельное заболевание. Он проявляется отдельными симптомами других болезней суставов. Именно поэтому, причинами обращения к врачу могут стать следующие признаки.
Как проявляется болезнь:
- На ранних стадиях пациент замечает некоторые трудности при движении. Сустав хуже выполняет свою функцию, но болевые ощущения отсутствуют.
- Выраженные патологические изменения проявляются по мере сужения суставной щели. В этом случае происходит отказ суставного сочленения, становится невозможным выполнять привычные движения.
- Полное деформирование сустава, при котором его поверхность становится плоской. Наблюдается при потере суставной функции, необратимых изменениях в его работе.
Диагностирование и лечение
На сегодняшний момент наиболее информативным исследованием является МРТ, при котором прослеживается степень поражения суставов и тип его изменений. Также применяется рентгенография, на которой можно увидеть разрастание соединительной ткани возле сустава. В зависимости от общего диагноза и степени выявленной патологии, назначается соответствующее лечение.

Наиболее благоприятный прогноз при определении заболевания на ранних стадиях. В этом случае выполняется корректировка питания, медикаментозная терапия, а также подбирается индивидуальный комплекс упражнений. К сожалению, бессимптомное начало и недостаточное внимание к своему здоровью приводит к тому, что пациенты обращаются с жалобами уже на запущенных стадиях заболевания.
В этом случае подбирается комплекс специальных мероприятий:
- Прием нестероидные противовоспалительных средств, замедляющих прогресс основного заболевания;
- Мануальная терапия и массаж показали свою эффективность при лечении суставных заболеваний;
- Физиопроцедуры помогут снять болевой синдром и восстановить подвижность сочленений;
- Посильные физические нагрузки. Специальные упражнения помогут разработать сустав.

Среди дополнительных мероприятий можно выделить организацию сбалансированного питания и санитарно-курортное лечение. Если же патологическое разрастание ткани привело к полному обездвиживанию суставного соединения, радикальным решением проблемы станет оперативное вмешательство. После операции, пациенту придется пройти курс реабилитационных процедур, а также кардинально изменить привычный образ жизни.
Прогноз зависит от стадии болезни, а также настойчивость больного, ведь это также влияет на успешное выздоровление.
Методы профилактики
Все суставные заболевания проявляются и прогрессируют под влиянием неблагоприятных внешних факторов. К ним относится неправильное питание, чрезмерные или недостаточные физические нагрузки, а также избыточный вес. Чтобы минимизировать риск таких проявлений, необходимо кардинально пересмотреть свой образ жизни, исключив возможные провоцирующие факторы.
Кроме того, обязательно стоит следить за своим здоровьем, вовремя проходить профилактические осмотры и выполнять назначения врача. Суставы бояться переохлаждения, поэтому стоит позаботиться о комфортной одежде и условиях труда.

Субхондральный склероз смежных суставных поверхностей развивается на фоне уже существующих суставных заболеваний, поэтому не выделяется в отдельную категорию. Чаще всего поражается тазобедренный и коленный суставы, а также шейный и поясничный отдел позвоночника. При диагностировании на ранних стадиях, подвижность сустава можно полностью вернуть. Вместе с тем, если изменения зашли слишком далеко, может понадобиться оперативное вмешательство по удалению наростов соединительной ткани между хрящевой прослойкой сочленения. Особенности развития этого недуга, а также план терапии рассмотрены в нашей статье.
К одному из таких недугов относится сужение суставной щели тазобедренного сустава. Суставы считаются здоровыми, когда края костей соприкасаются между собой. Когда суставная щель неравномерно сужена, это первое проявление опасного заболевания – остеоартроза.
Что такое сужение суставных щелей
Так что же это такое – сужение суставной щели? Данный патологический процесс имеет свое название – остеоартроз. Он начинается с разрушения хрящевой ткани, в этот момент выявить заболевания нельзя. Во время данного микроэтапа количество питательных веществ, попадающих в хрящевые клетки, значительно снижается.
Таким образом, происходит истощение. Ткани хряща ослабевают и становятся тоньше, поверхность трескается, а кость в этой области разрастается. Дегенеративный процесс не ограничивается одной областью и распространяется дальше на другие структуры: мениски, сухожилия, связки. Ввиду таких изменений, суставная щель сужается, трение между костями увеличивается, а это приводит к полному разрушению хряща.
Причины
Причин, которые усиливают процесс сужения щелей в суставах, огромное множество. В данной главе мы рассмотрим самые популярные из них:
- избыточный вес. По статистическим данным, чаще всего страдают деформирующим остеоартрозом женщины старше 40 лет и имеющие лишний вес. Важно, что чем больше масса тела, тем активнее развивается патология. Риск заполучить сужение щелей в суставах у полных людей в 4 раза больше, чем у людей с нормальной массой тела. Развитие недуга происходит из-за постоянной нагрузки на суставы. При избыточном весе чаще всего страдают колени и голеностопный сустав,
- возраст. Как известно, чем старше мы становимся, тем больше заболеваний получаем, так как организм слабеет. Остеоартрозу подвержены 65-86% пожилых людей в возрасте от 60 до 65 лет. Изменения в организме, которые происходят со временем, сильно влияют на костно-мышечный аппарат. В преклонном возрасте изношенный хрящ уже не может самостоятельно восстановиться, а обычная ежедневная ходьба только усугубляет ситуацию и позволяет болезни прогрессировать,
- генетика, врожденные патологии. Жизнь – штука непредсказуемая и порой, заболевание, которым чаще всего болеют пожилые люди, может настичь молодых людей, не страдающих ожирением. Здесь главную роль играет наследственность или дефекты, которые были внутри с момента рождения,
- большие нагрузки. В эту группу риска входят спортсмены и люди, чья деятельность связана с постоянным тяжким физическим трудом. Для большинства – остеоартроз является профессиональной патологией,
- перенесенные травмы, оперативные вмешательства и другие болезни. Все это может послужить сужению суставных щелей, которое неизбежно влечет за собой остеоартроз.
Как применять Нурофен при болях?
Разновидности по локализации и стадиям
Как уже говорилось выше, когда размер суставной щели коленного сустава из нормы переходит в сильное сужение, наступает остеоартроз. Само сужение не является заболеванием, а только признак недуга костно-мышечного аппарата.
Для таких дегенеративных процессов характерно четыре стадии развития. Каждая из них имеет существенные различия, о чем поподробней:
- Первая стадия обуславливается небольшим хрустом и быстрой утомляемостью. Болевой синдром не ярко выраженный, а носит тупой и ноющий характер. Симптомы больше всего проявляются после сна. Рентгеновские снимки могут продемонстрировать небольшое сужение щели в суставе, но кость при этом не разрушена.
- Для второй стадии заболевания симптомы проявляются намного серьезней. Появляются сильные боли, которые атакуют при слабом движении конечностью. Любого рода нагрузка только усугубляет ситуацию. Достичь избавления от болевых ощущений можно только после длительного отдыха. Снимок рентгенографии в данном случае уже показывает сужение щели, которое выше нормы в несколько раз. Здесь уже можно отследить остеофиты и излишки жидкости в полости сустава.
- Самая болезненная стадия – третья. При ней боль становится непереносимой и носит постоянный характер. Боль в суставе ощущается даже при покое. Больной в таких случаях пытается занять удобную позу, чтобы хоть немного избавиться от неприятных ощущений. При третьей стадии, чаще всего суставная щель не видна, но отображается пораженный сустав с выраженной деформацией контуров кости.
- Конечный этап в развитии болезни. При четвертой стадии происходит полная блокада сустава. Каждое движение, сделанное человеком, сопровождается хрустом. Внешне, кость сильно деформируется. Мышцы атрофируются, а пораженная область увеличивается в размерах, так как там скапливается жидкость и разрастаются ткани. При текущей стадии человек уже теряет способность двигаться самостоятельно.
Симптомы
Как правило, основным и главным симптомом начавшихся в организме дегенеративных процессов является боль. В зависимости от стадии заболевания, при ходьбе и иных движениях конечностями может раздаваться характерный хруст. Если появляются дополнительные нагрузки на пораженный сустав, то чувство дискомфорта усиливается.
Также конечности становятся чувствительными к погодным условиям и переохлаждению. Нередко можно наблюдать увеличение областей близлежащих к пораженному участку. При последней стадии заболевания у человека ограничиваются двигательные функции, вплоть до полного обездвиживания.
Лечение
В данной главе мы рассмотрим все способы лечения сужения суставной щели коленного и прочих суставов. Как правило, остеоартроз полностью вылечить нельзя, но благодаря правильному лечению можно добиться постоянной ремиссии недуга. Основная цель терапии – остановить дегенеративные процессы в суставе, снять симптомы, улучшить состояние хрящевого покрова и восстановить движение конечности.
Если заболевание дошло до последних двух стадий, то чаще всего восстановление сустава происходит путем оперативного вмешательства. При двух первых стадиях возможно консервативное лечение. Мы рассмотрим оба метода терапии.
Консервативное лечение:
- уменьшение массы тела. Если убрать постоянное давление на сустав, то состояние конечности значительно улучшится,
- убрать лишние физнагрузки. Отказаться полностью от ношения тяжестей, а при длительных прогулках останавливаться на отдых. В качестве лечения можно заняться плаванием,
- заняться лечебной физкультурой. Она играет огромную роль в терапии заболевания, так как благодаря легким упражнениям можно избежать контрактур и добиться укрепления суставов,
- немаловажным фактором в лечении является и массаж. Рекомендуется 2-3 раза в год походить курс массажа. Благодаря этому можно миновать мышечную гипотрофию, а также улучшить кровообращение в суставах,
- в зависимости от сустава, используются дополнительные приспособления. При повреждении голеностопа – применяются ортопедические стельки-супинаторы, при коленном остеоартрозе – специальный наколенник мягкой фиксации,
- тракция сустава. В специализированных комплексах существует метод тракции конечности, что разгружает сустав,
- физиолечение. Благодаря ему можно снять воспалительный процесс в пораженной области, стимулировать кровообращение. Есть несколько видов лечения: магнитное поле, лазер, электрофорез, УВЧ, амплипульс,
- обязательное условие – противовоспалительные препараты. Для подбора правильного средства необходимо обратиться к врачу. Помимо препарата, он укажет вам на способ применения: внутримышечно, в качестве мазей, внутрь или непосредственно инъекции в сустав,
- хондропротекторы. Для улучшения питания сустава и для качественного синтеза клеток назначаются препараты данной группы. Представители: Дона, Структум, Артра, Алфлутоп,
- введение внутрисуставно синовиальной жидкости. Эти средства уменьшают трение костей, снимают боль, отек и убирают характерный хруст при ходьбе,
- иглотерапия. Благодаря данной процедуре, можно значительно улучшить питание тканей и обмен веществ.
Как применять акулий жир для суставов?
- артроскопия сустава. Оперативное вмешательство заключается в том, что методика лечения не является радикальной. Благодаря видеоконтролю, специалист может подшлифовать тканевое покрытие хряща и удалить часть поврежденных костей,
- корригирующая остеотомия. Применяется для лечения нижних конечностей. Во время операции врач исправляет деформированный сустав путем выравнивания оси сустава. Чаще всего такой метод лечения назначается молодым пациентам,
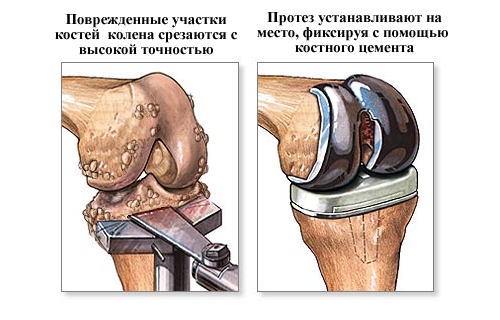
- эндопротезирование сустава. Самый радикальный из всех представленных методов лечения. Смысл операции в том, чтобы полностью заменить весь сустав или только один компонент на специальные импланты. Процедура назначается при последних стадиях заболевания, либо при неэффективности лечения на начальных этапах недуга.
Заключение
В заключение хочется отметить, что чем раньше вы обратитесь за помощью к специалисту, тем лучше будет эффект от лечения. Если запустить болезнь, то постепенно хрящ будет разрушаться, а заболевание прогрессировать, что в конечном итоге приведет к полному обездвиживанию сустава.
В качестве профилактики следите за своим весом, правильно питайтесь, не игнорируйте физнагрузки и внимательно относитесь к своему организму.
Сужение суставной щели — это постепенное нарушение нормального функционирования костного сочленения. Начинается оно с износа и истончения хряща, а закончиться может полной неподвижностью сустава из-за деформации костей. Это состояние не является отдельной болезнью: скорее, это одно из возможных осложнений целого ряда других заболеваний: артрозов, артритов, ревматизма и т.д.

Причины недуга
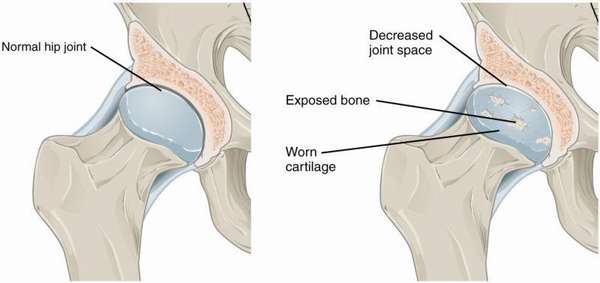
В норме соприкасающиеся между собой поверхности суставов покрыты хрящевой тканью, которая обеспечивает беспрепятственное сгибание и разгибание костного сочленения. Иногда под влиянием внешних или внутренних факторов хрящевая ткань начинает истираться. Прогрессирующая деградация хряща приводит к оголению костей, нарастанию остеофитов на костной ткани и постепенному снижению подвижности сустава.

Опасность заключается главным образом в отсутствии симптоматики на ранних стадиях патологии: первые признаки человек начинает ощущать, когда хрящ уже деформирован, а сустав начинает болеть и похрустывать при попытке согнуть или разогнуть его. На этом этапе уже диагностируется гонартроз, а сужение межкостной щели, просматриваемое на рентгеновском снимке, — его неизменный симптом.
Выделяют несколько факторов, способных привести к данной суставной патологии:
- Врожденные или наследственные болезни. Если в семейном анамнезе имеются дегенеративные заболевания суставов, риск развития артроза повышается. То же происходит при генетически обусловленных дефектах суставов или сниженной выработке синовиальной жидкости.
- Приобретенные болезни, в частности аутоиммунные, при которых защитная система перестает нормально распознавать клетки собственного организма. Хрящевая ткань при этом страдает одной из первых.
- Пожилой возраст. После 50–60 лет в организме замедляются процессы метаболизма, выработки гормонов и др. Питание хрящевой ткани ухудшается, из-за чего она может начать деформироваться и истираться.
- Избыточный вес. Повышает вероятность сужения суставных щелей главным образом в нижних конечностях, т.к. несоизмеримо вырастает приходящаяся на них нагрузка. Кроме того, лишний вес может спровоцировать некоторые системные заболевания (в т.ч. и гормональной, и аутоиммунной природы), которые отражаются на состоянии хрящей и суставов.
- Тяжелые физические нагрузки. Им подвергаются люди, занятые на сложных физических работах и неспособные выбрать адекватную нагрузку при занятиях спортом.

Чаще всего болезнь затрагивает ноги: коленные, тазобедренные, голеностопные суставы. Это обусловлено интенсивностью нагрузки на ноги по сравнению со всем остальным телом. Однако если причина кроется в каком-то первичном заболевании, то могут пострадать и локти, и пальцы, и другие костные сочленения.
Разновидности патологии
По происхождению различают два вида артроза, сопровождающихся опасным сближением костей:
- первичный, когда заболевание развивается под влиянием внутренних факторов: нарушения обмена веществ, гормонального сбоя или проблем с венозным кровотоком в нижних конечностях;
- вторичный, когда причиной становятся экзогенные факторы: травмы, избыточные физические нагрузки и т.д.
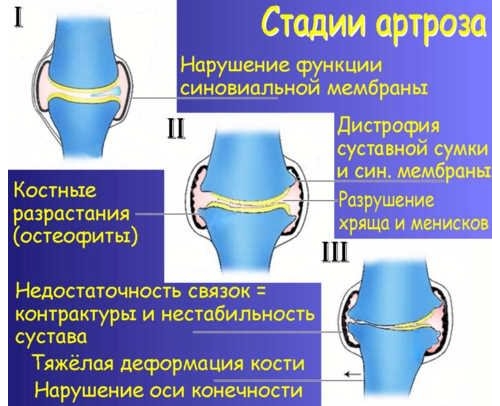
Различают несколько стадий развития данной патологии:
- Начальная стадия характеризуется умеренной симптоматикой: повышение утомляемости сустава, еле ощутимый хруст при попытке согнуть или разогнуть. Существенного сужения на этом этапе еще нет, кости не деформируются.
- Вторая стадия — это появление костных наростов и скопление жидкости в суставе. Проявляется болевыми ощущениями при движении колена (или другого пораженного участка), усиливающимися во время ходьбы или при нагрузке, даже незначительной. Облегчение наступает только в покое, после долгой неподвижности. На снимке в этот период можно увидеть неравномерное сужение щели, хрящ почти полностью деформирован, кости начинают соприкасаться, т.к. расширены в местах образования остеофитов.
- Гонартроз третьей степени — это почти постоянная сильная боль, даже в состоянии покоя, постоянный несознательный поиск удобной позы, чтобы немного облегчить состояние. На рентгене суставная щель практически не просматривается, видна выраженная деформация костей.
- При отсутствии адекватного лечения описанных стадий болезни наблюдается также и четвертая степень. Она характеризуется полной неподвижностью сустава с сильной его деформацией и отчетливым хрустом при любой попытке движения. Из-за двигательной блокады атрофируются близлежащие мышцы, пострадавший участок конечности сильно увеличивается в ширину из-за скопления жидкости и разрастания остеофитов.
Диагностика и лечение
При обращении с жалобой на неприятные ощущения в суставах самая распространенная диагностическая процедура — рентгеновский снимок. Технология позволяет оценить состояние сустава и принять решение о необходимости лечения. Если рентген по какой-то причине не дал полной картины (например, неудачное положение, как часто бывает с тазобедренным суставом), назначают МРТ пораженной области.
По снимку можно оценить размеры суставной щели по отношению к норме. Зависимость прямая: чем больше отклонение, тем сильнее запущена болезнь.

Артроз коленных и других суставов ног почти никогда не начинается симметрично: развитие болезни на одной ноге не означает, что обязательно пострадает и вторая. Но когда речь заходит о пальцах рук, это правило не действует: артроз фаланговых и плюсневых суставов часто бывает симметричным, поэтому в процессе постановки диагноза нужно проверять и вторую руку.

Лечение будет зависеть от окончательного диагноза и определения истоков болезни. Если причиной стали чрезмерные нагрузки или неполноценное питание, больному нужно будет пересмотреть свой образ жизни с учетом состояния здоровья. Если сбор анамнеза подтвердил, что суставная патология спровоцирована каким-то системным нарушением состояния здоровья, усилия в первую очередь следует направить на лечение первичной болезни.
Симптоматическое лечение уже существующей проблемы будет заключаться в следующем:
- прием противовоспалительных и анальгезирующих препаратов для снятия боли и предупреждения скопления жидкости в суставе;
- прием хондропротекторов для улучшения состояния хрящевой ткани;
- коррекция рациона с учетом увеличенной потребности организма в питательных веществах, необходимых для костной и хрящевой ткани;
- физиотерапия: лечебная физкультура, массаж, различные прогревания и другие процедуры, направленные на облегчение боли и возвращение подвижности поврежденному костному сочленению.
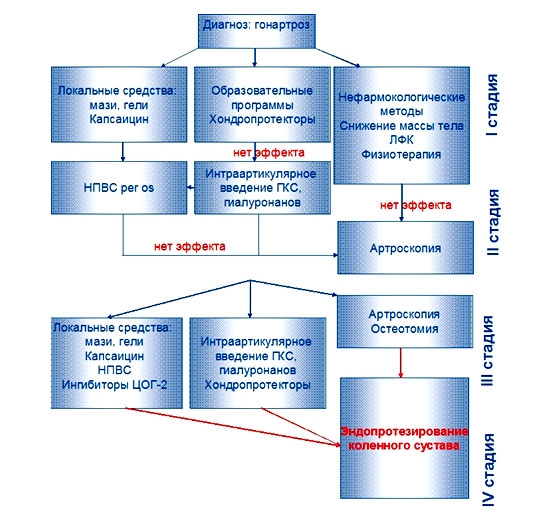
В критических случаях, когда болезнь запущена до полной неподвижности, показано хирургическое вмешательство с заменой поврежденного тазобедренного или коленного сустава протезом после операции.
Заключение
Как и прочие болезни, артриты и артрозы намного легче предупредить, чем вылечить. Чтобы избежать сужения промежутка между костями, опасного возможными последствиями, рекомендуется следить за своим здоровьем и не запускать любые обнаруженные болезни.
Кроме того, среди профилактических методов важную роль играют правильное питание, физическая активность с адекватными нагрузками, отказ от вредных привычек, насыщающих организм токсичными веществами.

Боль в поясничном отделе позвоночника, по статистическим данным, является одной из наиболее частых причин временной утраты трудоспособности и обращения за медицинской помощью. Среди большого количества заболеваний, её вызывающих, лидером является спондилоартороз поясничного отдела позвоночника.
Спондилоартроз – это дегенеративное заболевание позвоночных суставов, обусловленное повреждением суставных хрящей, сужением суставной щели и как следствие развитием тугоподвижности и хронического болевого синдрома.
Причины

Увы, но это неизбежный процесс и основная причина развития артрозов. С возрастом обменные и регенеративные процессы в суставном хряще замедляются, он начинает постепенно разрушаться и истончаться. Этим объясняется высокая частота встречаемости артрозов в пожилом возрасте (85-90%). Но в тоже время заболевание выявляется и у молодых людей в 25 – 30 лет.
У каждого человека генетически заложены скорость роста, порог регенерации и время старения. От этих факторов и зависит когда разовьётся спондилоартроз.
Наиболее частыми аномалиями, способствующими раннему развитию спондилоартроза, являются:
Люмбализация – наличие шестого поясничного позвонка, это происходит при несращении первого крестцового позвонка. При этом происходит избыточная гипермобильность в поясничном отделе позвоночника и склонность к травматизации связочного аппарата.
Сакрализация обратный феномен от люмбализации, то есть пятый поясничный позвонок сращен с крестцом. При варианте полного сращения риск развития спондилоартроза снижается. Но при частичном сращении, когда одна фасетка сращена, а вторая подвижна, повышается риск травматизации и развития артроза.
В различных отделах позвоночника фасеточные суставы расположены в разных плоскостях, так в шейном отделе позвоночника они расположены горизонтально, а в поясничном с 1-3 сагитально, с 3-5 коронарно. Аномалией, значимой для развития спондилоартроза, является наличие в одном позвонке разной направленности фасеток. Это приводит к повышенной ротационной нагрузке и как следствие травматизации.
Незаращение дужек позвонков, так называемая Spina bifida accuta, не столь частая аномалия, чем вышеперечисленные, но имеющая повышенный риск формирования спондилоартоза, в связи с нестабильностью компрометированного позвонка.
Травмы могут быть связаны с непосредственным (ушибы), так и опосредованным (поднятие тяжестей) воздействием на область позвоночника. Независимо от механизма, они являются наиболее частым провоцирующим фактором спондилоартроза.
Опосредованное воздействие на область позвоночника напрямую зависит от физического состояния, так как, в этом случае, причиной повреждения является неспособность мышц удержать позвоночный столб в правильном положении при воздействии осевой нагрузки.
Чем больше вес, тем больше нагрузка на сустав. И эта аксиома действительна не только по отношению к позвоночнику.
Механизм развития
Позвонки соединяются друг с другом посредством трёх суставов: два фасеточных и один между телами с межпозвоночным диском. Они укреплены между собой связочным аппаратом и мышцами.

Заболевание начинается с дистрофических процессов в межпозвоночном диске, а именно в его студенистом ядре. Необходимо отметить, что диск – это неподвижная сращенная с телами позвонков структура, он никуда не выскальзывает, а просто уменьшается в размерах. Это происходит из-за нарушения в нём обменных процессов и уменьшения содержания количества воды. Данный процесс приводит к сужению суставной щели не только между телами позвонков, но и в фасеточных суставах. Что приводит к сдавлению суставного хряща и нарушению в нём кровообращения. В зоне ишемии (кислородного голодания) происходит выброс воспалительных медиаторов (интерлейкины, фактор некроза опухолей), который приводит к рефлекторному спазму мышц, усугубляя запустившийся каскад.
При отсутствии своевременного лечения, процесс усугубляется кальцинификацией связок, разрастанием остеофитов, анкилозированием сустава (сращением) и становится необратимым.
Также неотъемлемым компонентом спондилоартроза является спондилолистез – это смещение позвонка относительно близлежащих. Его причинами являются:
Наиболее подвержен развитию заболевания поясничный отдел позвоночника. Так как он принимает максимальную осевую нагрузку и в нём, как было описано выше, довольно часто имеются врождённые аномалии развития.
Симптомы

Основным симптомом спондилоатроза поясничного отдела позвоночника является боль в области компрометированных позвонков. Она отличается от корешкового синдрома локальным характером, то есть отсутствием иррадиации в ягодицу либо ногу. Причём, характерно усиление боли к вечеру или после физической нагрузки, особенно статической, например длительное сидение за компьютером.
Тугоподвижность и утренняя скованность в пояснице проходит в течение получаса, но снова начинает беспокоить к концу дня.
Диагностика
Характерная клиническая картина: локальная боль, тугоподвижность в поясничном отделе позвоночника, утренняя скованность) позволяют заподозрить врачу спондилоартроз поясничного отдела.
Дополнительные физикальные исследования, как правило, не информативны, также как и лабораторные, которые при данном заболевании остаются в пределах нормы.
Основным инструментальным методом исследования является рентгенография позвоночника в двух проекциях, позволяющая выявить:
Эти критерии являются основными для диагностики.
Рентгенологически выделяют 4 стадии заболевания по J. Kellgren и J. Lawrence:
Достаточно информативным и позволяющим определить степень вовлеченности в процесс нервных корешков является магнитно-резонансная томография. Необходимость её назначения определяет лечащий врач после анализа клинической картины и результатов рентгенологического исследования.

Лечение
В лечении спондилоартроза используются три направления:
Используются следующие физиотерапевтические методы:
Читайте также:


