Сращение позвонков при остеохондрозе
До 76% людей в год испытывают боль в спине [1] . Эта статистика затрагивает людей всех возрастов и профессий. Причины боли могут быть различными, одна из них — остеохондроз позвоночника. Из-за малоподвижного образа жизни остеохондроз позвоночника встречается все чаще, и не всегда удается победить его самостоятельно. Поговорим о том, почему он возникает и как с ним бороться.





Что такое остеохондроз позвоночника
Остеохондроз может развиваться в любых отделах позвоночника.
В связи с большой нагрузкой чаще всего встречается остеохондроз поясничного отдела позвоночника. Симптомами являются:
- боль в пояснице, которая может быть резкой или тупой, постоянной, может усиливаться при движении;
- болевые ощущения могут отдавать в ноги, органы таза, в область крестца;
- в тяжелых случаях может встречаться нарушение чувствительности или подвижности, атрофия мышц нижних конечностей.
Второй по встречаемости — остеохондроз шейного отдела, который чаще связан с длительным неудобным положением головы, например, при работе за компьютером или с документами. Остеохондроз шейного отдела позвоночника проявляется следующими симптомами:
Реже всего остеохондроз поражает грудной отдел позвоночника, так как позвонки малоподвижно соединены друг с другом. Поражение в этой зоне может маскироваться под болезни сердца или легких. Симптомы грудного остеохондроза позвоночника:
- боль в спине на уровне лопаток, в грудной клетке, которая может усиливаться при наклонах, поворотах, во время вдоха или выдоха;
- нарушения кожной чувствительности.
Независимо от уровня поражения, боли при остеохондрозе позвоночника могут усиливаться при надавливании на те позвонки, которые участвуют в процессе.
При поражении нескольких отделов сразу можно говорить о распространенном остеохондрозе позвоночника.
Позвоночник обладает высокой прочностью и для развития заболевания нужно действие сразу нескольких провоцирующих факторов. Важно понимать, что на большинство, если не на все такие факторы пациент может повлиять и таким образом уменьшить вероятность развития болезни.
- отсутствие движения — при этом ухудшается кровоснабжение, а значит, и питание всех элементов позвоночника;
- чрезмерные физические нагрузки также вредны и могут привести к повреждению межпозвонковых дисков;
- длительное нахождение в неправильном, не физиологическом положении — неподходящая высота рабочего стола или стула приводит к тому, что человек вынужден постоянно наклонять голову, горбиться;
- стресс — чрезмерное напряжение в мышцах может привести к сдавлению сосудов, питающих позвоночник;
- избыточный вес;
- курение ухудшает микроциркуляцию во всех тканях организма;
- недостаточное употребление воды и белка сказывается в том числе и на состоянии межпозвонковых дисков.
Непосредственные причины остеохондроза позвоночника не всегда очевидны, но можно выделить следующие варианты:
- наследственная предрасположенность — генетически запрограммированные особенности хрящевой и костной ткани, при которых процесс изнашивания идет быстрее;
- травмы позвоночника — в месте повреждения могут развиваться разнообразные осложнения, в том числе и остеохондроз;
- профессиональные вредности, например вибрация;
- воздействие инфекций или химических веществ;
- естественное старение организма.
В зоне риска по развитию остеохондроза позвоночника находятся люди самых различных профессий. Это строители и спортсмены, хирурги и офисные работники.
Описание четырех стадий остеохондроза позвоночника предложил Осна в 1971 году. Они не используются для формулировки диагноза, но позволяют понять, как протекает заболевание.
- Межпозвонковые диски становятся менее упругими. Диск может незначительно деформироваться, происходит сдвиг внутреннего пульпозного ядра в пределах диска. Данный этап или никак себя не проявляет, или возникают незначительные боли.
- На втором этапе в диске могут появляться трещины, происходит ослабление окружающих связок. Соединение позвонков становится нестабильным. Возникают приступы острой боли с нарушением трудоспособности.
- Третий этап характеризуется полным повреждением межпозвонкового диска. При выходе пульпозного ядра за пределы диска возникает грыжа межпозвонкового диска. Может произойти деформация позвоночника или ущемление нервных корешков.
- На четвертой стадии затронуты окружающие ткани — позвонки, связки, спинномозговые оболочки. В итоге позвоночный сегмент может полностью потерять подвижность.
В результате остеохондроза позвоночника в ряде случаев возникают различные осложнения. Проблемы со стороны межпозвонковых дисков, грыжи и протрузии могут привести к сужению позвоночного канала, сдавлению спинного мозга и инвалидности.
В зависимости от уровня поражения, возможны различные проблемы с вовлечением нервных корешков. Это межреберная невралгия, нарушения чувствительности и двигательной функции верхних и нижних конечностей, нарушения в работе внутренних органов. Воспаление седалищного нерва, или ишиас, не только вызывает сильную боль, но и может приводить к заболеваниям тазовых органов и бесплодию.
Кроме нервных корешков при остеохондрозе могут сдавливаться позвоночные сосуды. При нарушении кровотока в позвоночных артериях, которые проходят в шейном отделе и питают головной мозг, могут развиваться мозговые нарушения, проблемы со зрением или слухом, дыханием или сердечной деятельностью.
В рамках официальной медицины диагностика остеохондроза включает в себя осмотр невролога для определения степени поражения нервных корешков, проверку рефлексов и чувствительности.
Из инструментальных методов могут применяться следующие:
- УЗИ сосудов позволяет выявить степень нарушения кровообращения, например, в позвоночных артериях;
- рентгенография позвоночника;
- КТ также использует рентгенологические методы, но позволяет построить трехмерное изображение изучаемой области, выявить даже небольшие смещения позвонков;
- МРТ специализируется на изучении мягких тканей, позволяет оценить состояние спинного мозга, визуализировать внутреннюю структуру межпозвонкового диска.
Для дифференциальной диагностики используются лабораторные исследования, общий анализ крови и мочи, показатели обмена кальция.
Терапия остеохондроза носит комплексный характер.
- Первым и очень важным средством в лечении остеохондроза является образ жизни. Нормализация условий труда, умеренные и регулярные физические упражнения, а также здоровый сон значительно улучшают состояние пациентов.
- Для медикаментозного лечения остеохондроза позвоночника невролог или врач общей практики может назначить лекарственные препараты. Чаще всего назначаются нестероидные противовоспалительные средства — это стандарт лечения остеохондроза позвоночника. Они уменьшают болевой синдром и снижают воспаление. Миорелаксанты способствуют уменьшению мышечного спазма. Витамины и антиоксиданты назначаются для защиты нервной ткани от повреждения. Однако любые лекарственные средства обладают побочными эффектами, например, НПВС могут негативно влиять на желудок.
- Кроме лекарственных средств используются средства физиотерапии, например массаж при остеохондрозе позвоночника, а также мануальная терапия. При тяжелых осложнениях остеохондроза может потребоваться хирургическая операция, однако ее назначают только при отсутствии эффекта от длительного консервативного лечения.
Лечение остеохондроза в классической медицине в большинстве случаев является длительным процессом и может оказывать на здоровье человека негативные эффекты. Так, ряд лекарств, в частности анальгетики и миорелаксанты (особенно с седативным эффектом), могут вызывать привыкание, а некоторые средства негативно влияют на работу желудочно-кишечного тракта. В качестве альтернативы можно рассмотреть методы, которые используются, например, в традиционной китайской медицине.
Традиционная медицина Китая очень популярна во всем мире, во многих странах существуют специальные центры и обучающие курсы. Подходы и методы терапии в Поднебесной отличаются от привычного, европейского взгляда на диагностику и лечение болезней. Все заболевания рассматриваются как нарушение баланса и движения энергии Ци в организме, а лечебные мероприятия направлены на восстановление этого равновесия. В Китае используются различные лечебные травы, животные компоненты, минералы, а также различные методы внешнего воздействия, такие как акупунктура и акупрессура. Эти методики имеют широкий спектр показаний и минимальное количество побочных эффектов.
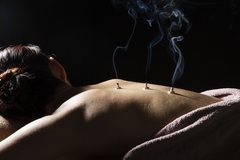
Акупунктура
Синонимичные названия этого метода — иглоукалывание, рефлексотерапия. Принцип лечения посредством акупунктуры заключается в постановке игл на биоактивные точки. Каждая точка связана с органом, на который проводится воздействие. Рефлексотерапия позволяет снимать напряжение и мышечные спазмы, обладает анестезирующим действием, способствует уменьшению болевого синдрома. Метод безопасен, так как большинство врачей используют одноразовые стерильные иглы. А в случае использования игл с покрытием из золота или серебра их в обязательном порядке стерилизуют. Ощущения во время процедуры зависят от индивидуальной восприимчивости, пациент может испытывать покалывание или онемение. Важно, чтобы процедуру проводил высококвалифицированный специалист с большим опытом работы. Неправильная установка игл будет бесполезна или даже вредна. В некоторых случаях иглоукалывание сочетают с воздействием слабых доз электрического тока.
Моксотерапия
Это специфический способ воздействия на активные точки с помощью специальных полынных сигар. Принцип действия похож на акупунктуру и часто используется в комбинации. Тлеющая сигара устанавливается на теле в специальном деревянном домике, при этом происходит прогревание активных точек. Полынь обладает дезинфицирующим, успокаивающим и расслабляющим действием.
Этот метод безопасен, так как тлеющий участок сигары не соприкасается с кожей, хотя в некоторых районах Китая применяются и прямые методы, действующие на кожу.
Массаж
Лечебный массаж в Китае практикуют несколько различных школ. Они используют приемы вращения, нажатия одним пальцем, методы мануальной терапии. Приемы традиционного массажа позволяют прорабатывать мышцы и суставы, а также опосредованно действуют на другие органы и ткани, способствуют повышению защитных сил организма.
Цигун
Традиционная китайская гимнастика так же, как и массаж, имеет несколько школ. Движения цигун, плавные, растягивающие и скручивающие, прекрасно подходят как упражнения для позвоночника при остеохондрозе. Приемы цигун не требуют наличия специального оборудования и могут выполняться в домашних условиях. Однако перед этим лучше всего подобрать подходящие упражнения вместе с врачом, а также отработать правильную технику выполнения под руководством квалифицированного специалиста.
Уровень науки и медицины в Китае очень высок, сочетание традиций и инноваций дает поразительные результаты. Примером достижения китайской науки могут служить методы ДНК-терапии и ДНК-вакцины — именно эти методики в настоящее время используются для разработки лечения рака и борьбы с ВИЧ.
Независимо от выбранных методов лечения, не меньшую роль играет профилактика остеохондроза. Что можно сделать для здоровья позвоночника:
- употреблять достаточное количество воды;
- контролировать вес, не переедать;
- подобрать правильную обувь, при необходимости — ортопедические стельки;
- выбрать хороший матрас для сна, не очень мягкий и дающий достаточную поддержку позвоночнику;
- употреблять пищу, богатую коллагеном (рыба, индейка, холодец, различные желе);
- выполнять регулярные физические упражнения;
- отрегулировать высоту рабочего стола и стула с учетом роста.
Что касается альтернативных методов профилактики, хорошо себя зарекомендовали массаж, цигун и акупунктура — по причинам вполне понятным и описанным выше.
Важно помнить, что с болью в спине можно и нужно бороться. Для того чтобы изменить образ жизни, не обязательно дожидаться первых признаков болезни. Можно уже сейчас встать из-за компьютера, размять шею, включить в свой список дел прогулки или массаж. А если остеохондроз позвоночника превратился в проблему, которая мешает жить спокойно, то совместные усилия науки и традиционной медицины помогут вернуть здоровье и радость движения.
Лечение заболеваний в традиционной китайской медицине направлено на оздоровление всего организма в целом. При остеохондрозе позвоночника может применяться рефлексотерапия в сочетании с множеством достижений традиционной медицины. Однако для успешной практики необходимы глубокие знания.
Лицензия на осуществление медицинской деятельности № ЛО-77-01-000991
от 30 декабря 2008 года выдана Департаментом здравоохранения города Москвы
Основным методом диагностики заболеваний позвоночника различного характера является рентгенологическое исследование. Оно наиболее доступно, относительно дешево и информативно. Рентгенографию позвоночника можно провести в любом отделе спины, в нескольких (как правило, в двух) проекциях. Выбор отдела исходит из наличия клинических симптомов в той или иной зоне позвоночного столба.
Рентгенография позвоночника – это диагностический метод, суть которого в том, что аппарат излучает рентгеновские лучи, обладающие высокой проницаемостью. Лучи проникают через ткани, попадают на специальную пленку или бумагу, получается изображение. Рентгенография позвоночника выполняется как в прямой проекции (человек к аппарату стоит спиной или грудью), так и в боковой проекции (по отношению к аппарату одним из боков). Изображение черно-белое. Плотные ткани изображаются в белом цвете. А воздух или другие пустоты черным.
Используют данный метод в основном для диагностики заболеваний органов дыхания и позвоночника. Рентгенография позвоночника является основным скрининговым методом.
Преимущества: быстрота, доступность, дешевизна. Недостатки: малая информативность, громоздкость аппарата, лучевая нагрузка на организм, отсутствие видимости мягких тканей.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…

При проведении рентгенографии позвоночника оценивают несколько параметров. Основные из них, которые может показать снимок:
- Плотность костной ткани.
- Целостность позвонков.
- Выраженность и форма отростков позвонков.
- Ширина межпозвоночного пространства (межпозвоночного диска).
- Наличие сколиоза (искривления). В боковой проекции выраженность изгибов – кифозов и лордозов.
- Инородные тела (опухоли, отломки).
- Наличие подвывихов, вывихов и переломов.

Перед исследованием обязательно необходима подготовка. За неделю до назначенного дня исследования необходимо соблюдать диету. Диета включает достаточное количество жидкости (до 2,5 литров в сутки), ограничение газообразующих продуктов (томатов, квашенной и свежей капусты, черного хлеба, винограда, слив, бобовых) и исключение кисломолочной продукции. Непосредственно за сутки перед рентгеном позвоночника делаются очищающие клизмы. Их должно быть проведено две: одна утром, вторая вечером. При невозможности выполнить самостоятельно, она проводится в отделении или в поликлинике. Для проведения клизмы требуется следующее:
- Пациент ложится набок, поджимает ноги к груди.
- В кружку Эсмарха (специальная емкость для клизм) или в спринцовку большого объема набирают около двух литров теплой воды.
- Наконечник клизмы смазывают вазелином и вводят в отверстие заднего прохода сначала по направлению к пупку, затем параллельно.
- Постепенно вливают жидкость до появления чувства послабления (желания в туалет).
- Клизму проводят два раза в сутки.
Клизма перед исследованием необходима, поскольку кишечные газы плохо пропускают рентгеновские лучи, изображение может получиться недостоверным и смазанным. Помимо клизмы, при подготовке к процедуре рекомендуется употреблять в каждый прием пищи ферментные препараты, по типу панкреатина (Мезим, Фестал, Креон, Панзинорм) и накануне употребить таблетки активированного угля в расчете 1 таблетки на 10 килограмм массы тела. Проводить исследование необходимо натощак.
Как делают рентген позвоночника? В кабинете рентгенологического исследования на врача и пациента надевают освинцованный фартук, который защищают от воздействия нежелательного излучения. Затем просят пациента лечь на рентгенологический прибор. Ложатся так, чтобы необходимая для исследования зона находилась прямо напротив датчика излучения. Изначально на спину или на живот, затем просят повернуться набок. Последовательно выполняются снимки. Затем проявляются и выдаются на руки пациенту.

В грудном отделе проводят рентгенографию достаточно часто. Грудной отдел начинается с уровня первого грудного позвонка до уровня 12 грудного. Рентген грудного отдела проводится с целью: выявления сколиоза грудного отдела, выраженности кифоза, возможных травм и переломов, остеохондроза и остеопороза, опухолей и грыжевого выпячивания. Рентген грудного отдела позвоночника делать необходимо в положении лежа на спине и на боку. Оценивают форму и целостность грудных позвонков. Особенности:
- Если выражен кифоз грудного отдела, то межпозвоночные пространства могут быть сглажены.
- Изображения 2 и 3 грудных позвонков могут быть нечеткими, поскольку на них наслаивается изображение органов брюшной полости.
- В передней проекции (съемке спереди) некачественно может получиться изображение верхних позвонков, поскольку наслаивается тень органов грудной клетки (сердца, легких и средостения).

Рентген поясничного отдела проводят наиболее часто. Это связано с тем, что большое количество жалоб поступает именно на боли и дискомфорт в этой области, поскольку наибольшая нагрузка приходится также на поясничный отдел. Наиболее часто причинами изменений являются: остеохондроз и грыжа, спондилоартриты или болезнь Бехтерева, остеопороз позвоночника, отрывные переломы. Рентген позвоночника оценивают по тем же параметрам, что были перечислены выше. Проводят методику лежа на спине и на животе. Для определения объема движения в пояснице проводят несколько функциональных проб (просят пациента сделать наклоны из стороны в сторону, одномоментно делают снимки). Рентген поясничного отдела позвоночника в норме:
- Поясничный отдел состоит всего из пяти позвонков.
- Позвонки массивные, у них менее всего выражены остистые отростки.
- Межпозвоночные пространства достаточны в объеме, их сглаживание свидетельствует о патологии.
- Мощный мышечный и связочный аппарат может смазать изображение.
Нормальная рентгенограмма наблюдается у здорового человека. Рассмотрим, что происходит при некоторых патологиях:

Рентген пояснично-крестцового отдела позвоночника делают в тех случаях, если получена травма в данной области или есть жалоба на боль. Проводят исследование только в положении лежа на спине, иногда в боковой проекции (на боку). В норме пояснично-крестцовый отдел включает в себя 5 поясничных позвонков и 5 крестцовых. Крестец представляет собой структуру из пяти сросшихся позвонков. Его переломы очень тяжело срастаются, потому важно диагностировать травму в его области. В норме на рентгене можно увидеть:
- Пять поясничных позвонков и крестец, состоящий из пяти тел позвонков, их отростки срослись.
- Характерный изгиб крестца (кифоз) и его плавность перехода в копчик.
- Целостность крестца, его гребней. Отсутствие межпозвоночных пространств в области крестца.
- Целостность соединения последнего поясничного позвонка и крестца и отсутствие их сращения.
Основные патологические изменения, которые можно обнаружить в этом отделе: нарушение целостности, то есть переломы и трещины; сращение позвонков между собой; выявление грыжевого выпячивания (остеохондроз) и снижение костной плотности (остеопороз).
Сделать рентген позвоночника можно в любом ближайшем отделении больницы, в травматологическом пункте и в поликлинике. Проводить рентгенографическое исследование можно только после назначения лечащего врача и в обязательном порядке. Расшифровку снимков также осуществляет лечащий врач.

Рентгеноденситометрия – одна из разновидностей рентгенологического исследования. Суть его в том, что определяется дополнительно плотность костной ткани. Метод основан на определении степени проницаемости костной ткани для рентгеновских лучей. Проводят с целью установки диагноза остеопороза и с целью диагностики патологических образований в костной ткани.
Противопоказаний к рентгенологическому исследованию немного, все они связаны с ограничением лучевой нагрузки. Лучевое исследование противопоказано беременным, кормящим, пациентам с кровотечением и в тяжелом состоянии. Исследование возможно, если по решению врача польза воздействия превышает его риск.
Таким образом, рентгенографическое исследование позвоночника является необходимым и важным методом для диагностики заболеваний опорно-двигательного аппарата. Назначает исследование только врач, важно помнить о показания и возможных побочных эффектах при назначении метода.
Спондилез
Что представляет собой спондилез? Это болезнь, при которой на телах позвонков появляются патологические краевые костные разрастания, именуемые остеофитами. Это один из видов деформации позвонков. Поэтому данное заболевание еще именуется как деформирующий спондилез. Хотя, если быть более придирчивым в плане медицинской терминологии, спондилез – это не самостоятельная болезнь. Это патологический процесс, идущий как осложнение других заболеваний позвоночника, и не только. Эти заболевания следует рассматривать в качестве причин спондилеза.
Основной причиной спондилеза принято считать остеохондроз позвоночника. Это хронический дегенеративно-дистрофический процесс, развивающийся в силу возрастных изменений, хронических сопутствующих заболеваний и обменных нарушений. Среди этих заболеваний и нарушений – ожирение, гипертоническая болезнь, сахарный диабет. При остеохондрозе ухудшаются физические свойства межпозвонковых дисков (прочность, эластичность, содержание влаги) и уменьшается их высота. В результате истонченный диск смещается в переднебоковом направлении. При этом статическое давление на переднебоковые отделы позвонков увеличивается. Спустя некоторое время здесь развиваются местные воспалительные реакции, ведущие к утолщению костной ткани позвонков.
В дальнейшем здесь откладываются соли кальция (процесс т.н. оссификации), в результате чего и развивается такая болезнь как спондилез позвоночника. Хотя, если по-прежнему оставаться щепетильным во всем, что касается терминологии, это безграмотное, некорректное выражение. Спондилез (греч. спондилос – позвонок) может быть только в позвоночнике, но никак не в другом месте.
Сходная с остеохондрозом картина, приводящая к спондилезу, может наблюдаться при сколиозе. Это болезнь (врожденная или приобретенная), в ходе которой отмечается боковое искривление позвоночника. При этом остеофиты могут возникать не только в переднебоковых, но и в задних отделах тел позвонков. Данное заболевание может быть следствием травм позвоночника. В результате этих травм происходит частичный надрыв передней продольной связки позвоночника. В результате этого в передних и боковых отделах возникают вышеописанные воспалительные изменения, и развивается спондилез.
Некоторые клиницисты даже считают травмы главной причиной спондилеза, а остеохондроз, по их мнению, здесь не при чем. В таком случае возникает вполне логичный вопрос – чем обусловлена такая высокая частота спондилеза при относительно небольшом количестве травм. По-видимому, не последнюю роль здесь играют не только острые, но и хронические мелкие повреждения в результате физических нагрузок, частых ударов, вибраций у работников физического труда и спортсменов.
Таким образом, спондилез является следствием одного или нескольких негативных факторов, приведенных ниже:
- Пожилой возраст;
- Тяжелые хронические заболевания;
- Избыточный вес;
- Физические нагрузки;
- Травмы позвоночника.
Все эти патологические факторы приводят к структурным изменениям позвоночного столба. И спондилез при этом идет как приспособительный процесс. Появление остеофитов в какой-то мере стабилизирует позвоночник. Эти краевые разрастания препятствуют смещению деформированных позвонков.
Но, как известно, у каждой медали есть оборотная сторона. Из-за смещения диска и появления остеофитов раздражается передняя продольная связка позвоночника. Кроме того, в результате этих патологических процессов возрастает нагрузка на т.н. фасеточные суставы – сочленения между отростками соседних позвонков. При этом ущемляются и воспаляются корешки спинномозговых нервов. А в случае заднебокового спондилеза происходит сужение спинномозгового канала.
В результате этого возникают такие симптомы спондилеза как:
- Боль в иннервируемом участке, отдающая в шею, голову, конечности (в зависимости от локализации спондилеза);
- Ограничение подвижности позвоночника и мышц;
- Мышечное рефлекторное напряжение;
- Иногда – усиление заднего или бокового (лордоза и кифоза).
Все эти признаки имеют неодинаковую выраженность, и зависят от локализации и степени выраженности спондилеза.
Болезнь имеет 3 степени:
- 1 степень. Небольшие костные разрастания не выходят за пределы тел позвонков. Симптомы слабо выражены или вовсе отсутствуют.
- 2 степень. Дальнейшее е разрастание остеофитов, которые из соседних позвонков устремляются навстречу друг другу. Ограничение движение позвоночника, появление ноющих периодических болей, усиливающихся при физической нагрузке и переохлаждении.
- 3 степень. Сращение остеофитов соседних позвонков между собой, по внешнему виду напоминающее скобу. Анкилоз (полная неподвижность) позвоночника, сопровождающаяся сильным напряжением мышц и дальнейшим усилением боли.
Из-за боли и мышечного сокращения происходит спазм кровеносных капилляров и накопление в мышцах молочной кислоты. При этом отмечается дальнейшее нарушение обмена веществ в пораженном позвоночнике, в результате чего заболевание усугубляется. Следует заметить, что болезнь чаще всего возникает в шейном и в поясничном отделах позвоночника, и относительно редко в грудном, т.к. он фиксирован ребрами, грудиной и мышцами плечевого пояса. Появление остеофитов в большинстве случаев представляет ограниченный процесс с поражением 1-2-3- позвонков. Подробно о деформирующем спондилезе и его лечении можно узнать из этой статьи.
Выявить спондилез на основе одних лишь симптомов невозможно из-за того, что эти симптомы неспецифичны. Лабораторные анализы здесь тоже не информативны. Поэтому диагноз спондилеза ставится на основе инструментальных исследований. И самое эффективное исследование в данном случае – обычный рентген. На качественно выполненных рентгенснимках в 3-х проекциях (прямой, боковой и косой) хорошо видны остеофиты в виде краевых костных разрастаний. В отдельных случаях для диагностики может быть использована компьютерная томография.
Лечение спондилеза может быть консервативным и оперативным. При этом следует иметь в виду, что спондилез – это необратимое заболевание. Остеофиты, сформировавшись, уже никуда не денутся и не рассосутся. Поэтому все усилия в лечении направлены на:
- Устранение боли;
- Ликвидацию воспаления;
- Расширение объема движений в позвоночнике;
- Улучшение местных обменных процессов.
С этой целью используются медикаменты, физпроцедуры, лечебная гимнастика и различные нетрадиционные методы. Основная медикаментозная группа – это нестероидные противовоспалительные средства (Диклофенак, Вольтарен, Индометацин), выпускаемые в виде гелей и мазей. Эти средства наносятся мягкими втирающими движениями на кожу в проекции пораженных позвонков. Помимо противовоспалительных средств используются миорелаксанты (Мидокалм, Сирдалуд) для расслабления мускулатуры, а также средства, улучшающие местную циркуляцию крови (Пентоксифиллин, Трентал). А еще назначаются различные группы витаминов и микроэлементов для улучшения питания костной и хрящевой ткани позвонков.
После улучшения состояния и снятия обострения прибегают к массажу спины и физпроцедурам – парафину, озокериту, фонофорезу, электрофорезу. Занятия лечебной физкультурой укрепляют позвоночник, расслабляют мышцы, и расширяют объем движений. Эти эффекты закрепляются массажем спины шеи, плечевого пояса и поясницы. Наряду с этим лечением используются нетрадиционные методики. Одна из таких методик – остеопатия. Остеопатия предполагает комплекс специальных воздействий на пораженный позвоночник с целью улучшения обмен веществ и устранения имеющихся нарушений.
Очень популярны в лечении заболеваний позвоночника, и спондилеза в том числе, различные народные средства. Эти народные средства представляют собой различные компрессы, примочки, самодельны мази, сделанные преимущественно из травяного сырья. Все эти средств хорошо устраняют боль и воспаление, но дают лишь временный эффект. К сожалению, и общепринятые методы лечения спондилеза не всегда приводят к желаемому результату. Сильные боли, выраженная деформация позвонков и дистрофические изменения близлежащих тканей служат показаниями для оперативного вмешательства, в ходе которого осуществляются различные виды пластики позвонков.
Спондилез – это заболевание, при котором строгая диета не нужна. И, тем не менее, некоторые рекомендации относительно питания соблюдать нужно. Ранее бытовало мнение, что причина болезни – это соли поваренная соль, поэтому ее нужно ограничить. Соль действительно нужно ограничить, но совсем по другим соображениям. Чрезмерное употребление соли ведет к повышению артериального давления и к развитию атеросклероза. Эти процесс, в том числе и в позвонках.
Еще одно заблуждение: если остеофиты — это кальций, то отказаться нужно именно от кальция. Но здесь все обстоит с точностью до наоборот. Остеофиты при спондилезе – это не избыток, а дефицит кальция. Поэтому в рационе должны быть продукты, богаты этим микроэлементом – кисломолочные, орехи, твердые сорта сыра, свежие овощи и фрукты.
Еще статьи про спондилез
вера григорьевна — 15.08.2016 — 21:16
вера — 31.01.2017 — 19:30
Гость — 17.05.2017 — 19:39
- ответить
- ответить
Галина — 15.07.2017 — 00:12
- ответить
- ответить
Гость — 17.11.2017 — 23:49
Гость — 18.11.2017 — 00:03
Читайте также:


