Спинальные клиники спинной мозг
Спинальный ишемический инсульт – это острое нарушение спинномозгового кровообращения вследствие сдавления, закупорки или иного поражения спинальной артерии с последующим развитием размягчения и образованием полости в области образования новых кровеносных сосудов. Ишемическим инсультом спинного мозга чаще болеют женщины. Это довольно редкая патология, поскольку закупорка единичной артерии спинного мозга в большинстве случаев не приводит к развитию спинального инсульта в силу выраженности коллатерального кровообращения и множества анастомозов между артериями. В Юсуповской больнице созданы все условия для успешного лечения пациентов со спинальным инсультом.
Оснащённость клиники неврологии современной аппаратурой позволяет врачам и реабилитологам применять инновационные методы лечения. Неврологи после комплексного обследования пациента составляют индивидуальные схемы терапии наиболее эффективными препаратами. В клинику неврологии пациентов со спинальным инсультом, независимо от степени тяжести, принимают круглосуточно.
Проявления спинального инсульта
Спинальный инсульт проявляется внезапной болью в спине в сочетании с симптомами поражения спинного мозга в течение часа. В зависимости от места закупорки сосуда развиваются симптомы поражения по типу сегментарного или поперечного поражения спинного мозга. Наиболее подверженным к ишемическому инсульту является нижне-грудной отдел спинного мозга.
В зависимости от локализации очага ишемии у пациентов, страдающих инсультом спинного мозга, неврологи выявляют следующие симптомы:
- паралич двух одноимённых или четырёх конечностей;
- боль (в 80% случаев);
- нарушения чувствительности;
- тазовые расстройства.
Спинальный инсульт проявляется несколькими синдромами:
- синдром Преображенского отличается утратой болевой и температурной чувствительности, нарушением работы органов тазовой области, параличом конечностей. При локализации очага ишемии в шейном отделе позвоночника определяется вялый полный или частичный паралич рук и спастический паралич или парез ног. Инсульт грудных отделов позвоночника характеризуется спастическим парезом нижних конечностей, а инсульт поясничной области – вялым неполным параличом ног. При инсульте крестцово-поясничного отдела исчезают рефлексы, происходит задержка кала и мочи;
- синдром ишемической передней полиомиелопатии отмечается при частичном поражении передней части спинного мозга. Развивается парез рук или ног, с частичной атрофией или исчезновением рефлексов мышц;
- синдром центромидулярной ишемии проявляется мозжечковой атаксией (нарушением координации движений, не связанным с мышечной слабостью), парезом конечностей, проводниковым ослаблением чувствительности в двух одноимённых конечностях;
- синдром бокового амиотрофического склероза развивается при наличии очага ишемии в верхнем отделе спинного мозга. Проявляется слабостью в верхних отделах рук и ног, атрофией некоторых мышц кистей, усилением рефлексов;
- синдром ишемии поперечника спинного мозга появляется вследствие закупорки радикуломедуллярной артерии. Он распространяется на грудные, шейные и спинные отделы позвоночника, в зависимости от степени поражения.
Диагностика ишемического инсульта спинного мозга
В момент поступления пациента с подозрением ишемического инсульта спинного мозга неврологи Юсуповской больницы проводят тщательный неврологический осмотр и проверяют гемодинамику (движение крови по сосудам). Затем врачи назначают следующие лабораторные исследования:
- общий анализ крови;
- скорость оседания эритроцитов;
- биохимию крови (сахар, липиды и холестерин, креатинин, белковые фракции);
- электролиты крови;
- коагулограмму.
На современной аппаратуре ведущих европейских, американских и японских фирм проводят следующие инструментальные исследования:
- магнитно-резонансную томографию спинного мозга;
- КТ ангиографию или МРТ ангиографию;
- дуплексное сканирование брахиоцефальных сосудов;
- ЭХО-КГ;
- определение клеток, уровня глюкозы и белка, олигоклональных антител к вирусу герпес в спинномозговой жидкости, полученной путём спинномозговой пункции;
- электрокардиографию;
- рентгенографию лёгких.
В Юсуповской больнице врачи в первую очередь проводят пациентам со спинальным инсультом магнитно-резонансную томографию. Компьютерная томография необходима для того чтобы определить расположение очага ишемии, исключить объёмные образования спинного мозга. Её используют в тех случаях, когда невозможно провести магнитно-резонансную томографию. Диффузионно-взвешенное МРТ считается более чувствительным в диагностике спинного ишемического инсульта в течение первых часов инфаркта спинного мозга. При наличии показаний выполняют ангиографию артерии спинного мозга.
Ишемический спинальный инсульт. Лечение
Неврологии Юсуповской больницы проводят терапию ишемического инсульта спинного мозга по нескольким направлениям: улучшение местного кровообращения, увеличение объёма и скорости кровотока, избавление от нарушающего кровоток процесса. Пациентам назначают венотонизирующие, сосудорасширяющие, противоотёчные средства, препараты, улучшающие функцию сердечно-сосудистой системы. Если инсульт развился вследствие тромбоэмболии, пациенту назначают антикоагулянты.
При компрессии сосудов стараются избавиться от сдавливания. Пациентам назначают ношение ортопедического корсета, рекомендуют спать на жёсткой постели, делают массаж и применяют кинезотерапию, делают физиотерапевтические процедуры. При отсутствии эффекта в клиниках-партнёрах Юсуповской больницы нейрохирурги выполняют оперативное вмешательство.
Особое внимание врачи Юсуповской больницы уделяют профилактике вторичных осложнений (предотвращению образования тромбов, пролежней, инфекционных заболеваний) и реабилитационному восстановительному лечению. Для того чтобы снизить риск инфаркта миокарда, повторных инсультов и летальных исходов используют аспирин в комбинации с клопидогрелом.
Специалисты клиники реабилитации для восстановления двигательной функции применяют следующие современные методики:
- механические и роботизированные тренажёры;
- аппарат экзарта;
- вертикализатор;
- подвесную систему для снижения нагрузки на опорно-двигательный аппарат, аналогично бассейну.
Профессиональные реабилитологи Юсуповской больницы владеют новейшими методами массажа и ЛФК, а также множеством сопутствующих методик (магнитотерапия и лазеротерапия, иглорефлексотерапия). Для лечения ишемического инсульта спинного мозга применяют следующие инновационные восстановительные технологии:
После ишемического инсульта спинного мозга пройти реабилитацию в можно в Юсуповской больнице. Позвоните по телефону и вас запишут на приём к неврологу. Врач проведёт обследование, назначит необходимое лечение. Специалисты клиники реабилитации составят индивидуальную программу восстановления нарушенных функций с помощью инновационных методик.
- Ушиб сп.м.;(структурные измен-оч некроз,размягчение,кровоизлиян)
- Травматическое сдавление( гематома, отек, костн.отломки).
Проявляется параличом мышц с гипотонией, арефлексией, полным выпадением чувствительности по проводн.типу с уровня повр-я или сдавления сп.м. и грубыми нарушениями ф-ции тазовых органов.
Сотресение-парастезии,нарушение чувствит. Ниже зоны,реже парезы.Дифференц –полный регресс симптоматики в теч суток.
В ответ на сдавление или повреждение сп.м. развивается спинальный шок – парабиотическое состояние, вследствие грубового воздействия, проявляющееся фазным изменением проводимости и возбудимости+ трофическими нарушениями. временным угнетением деят-ти нейронов сп.м. ниже уроня повреждения, не функц-ют тазов.органы по периф.типу, отсутств.вегетат.рег-ции(потливость) + возможны различн.виды инфекц, пролежни. В среднем продолжается 3-8нед.после травмы.
Выделяют острый, ранний, промежуточный и поздний периоды ТБСМ(травматическая болезнь спинного мозга):
· Острый период продолжается 2–3 дня после травмы. После тяжёлых позвоночно-спинномозговых травм исчезают движения и чувствительность в тех отделах, которые иннервируются (снабжаются нервами) от спинного мозга ниже уровня поражения. Характерна клиника спинального шока : ниже места повреждения спинной мозг не работает, не вызываются рефлексы.
· Ранний период начинается через 2–3 дня, после стабилизации общего состояния, и продолжается в среднем 3 недели или до разрешения спинального шока, но не более 4 недель.
· Началу промежуточного периода ТБСМ соответствуют первые признаки восстановления автономной деятельности спинного мозга ниже уровня поражения: восстанавливаются тонус мышц и сухожильные рефлексы, появляется спастичность. Необходимо отметить, что спастичность после спинальной травмы развивается не всегда. Например, спастики не будет, если имеется поражение на уровне поясничного утолщения — ниже уже нет спинного мозга, следовательно, и спастика, как его автономная деятельность, в этом случае невозможна. Кроме того, спастика может не появиться в течение 2–4 недель, если сохраняется грубая деформация позвоночного канала. В этом случае говорят о затянувшемся спинальном шоке, а начало промежуточного периода отмечают через 4 недели с момента травмы.
· Поздний период начинается через 3–4 месяца после травмы (по другим авторам — через 6 месяцев или даже через год) и продолжается неопределенно долго. Для позднего периода ТБСМ характерно стабильное течение, без существенной неврологической динамики. Тем не менее, восстановление наблюдается достаточно часто и в позднем периоде, поэтому В. П. Берснев с соавт. (1998) дополняют классификацию и выделяют ещё один период,
· резидуальный, который начинается через один год после спинальной травмы.
Клиническая картина травмы спинного мозга зависит от уровня, периода, степени повреждения и тяжести состояния больного. Наиболее часто при закрытых травмах позвоночника встречаются сотрясение, ушиб, гематомиелия и сдавление спинного мозга. Значительно реже наблюдается его анатомический перерыв.
Сотрясение спинного мозга клинически проявляется синдромом частичного или реже полного нарушения его проводимости. Развиваются преходящие парезы (реже параличи), расстройства чувствительности, иногда парестезии. Могут временно нарушаться функции тазовых органов. Для сотрясения спинного мозга характерна обратимость возникающих в нем патологических изменений, что и обусловливает практически полное выздоровление больного. При пункции подпаутинного пространства определяют сохраненную его проходимость, в цереброспинальной жидкости нет примеси крови и других патологических изменений ее состава.
Ушиб спинного мозга — наиболее частая форма его поражения при закрытых повреждениях. Характеризуется сочетанием необратимых изменений (некроз, размягчение вещества мозга, кровоизлияние и др.) с обратимыми. Клинически при ушибе спинного мозга чаще развивается синдром полного нарушения проводимости, что проявляется возникновением тотчас после травмы вялых параличей с гипотонией мышц и арефлексией, расстройствами чувствительности, нарушением функции тазовых органов. При ушибе спинного мозга могут повреждаться его сосуды, а также сосуды мозговых оболочек или возникать подпаутинное кровоизлияние. Последнее в отличие от эпидурального вследствие обширности подпаутинного пространства, как правило, не приводит к сдавлению спинного мозга и его корешков. Он может сопровождаться умеренно выраженными оболочечными симптомами. Проходимость подпаутинного пространства нарушается лишь при ушибах, сопровождающихся сдавлением спинного мозга.
Сроки восстановления нарушенных функций пропорциональны тяжести ушиба спинного мозга. Так, при тяжелом ушибе восстановление двигательной и чувствительной функции и функции тазовых органов наступает в среднем к 3—5-й неделе, а при значительном нарушении анатомической целостности спинного мозга — значительно позже, обычно к 5—8-й неделе.
Сдавление спинного мозга может возникнуть остро в момент травмы, спустя часы или дни после нее (ранее), через месяцы и годы (позднее). По локализации различают заднее сдавление, например дугой позвонка, эпидуральной гематомой, инородным телом; переднее сдавление, например телом сместившегося позвонка, межпозвоночным диском; внутреннее сдавление, например внутримозговой гематомой, детритом.
Гематомиелия — кровоизлияние в серое вещество спинного мозга, кровоснабжение которого значительно богаче, чем белого вещества. Обычно происходит разрушение передней и задней серых спаек, нередко повреждаются передние или задние рога спинного мозга и сдавливаются проводящие пути, расположенные в белом веществе. Эти кровоизлияния нередко занимают несколько сегментов спинного мозга. Чаще гематомиелии возникают в шейном или поясничном утолщениях спинного мозга.
Диагностика. На основании данных об уровне нарушений чувствительности, их выраженности, изменений двигательной и рефлекторной сферы в большинстве случаев можно с большей точностью установить локализацию повреждения спинного мозга и его степень. Важнейшими специальными методами диагностики являются рентгенологическое (рентгенография, магнитно-резонансная томография, компьютерная томография, миелография) и ликворологическое (ликвородинамические пробы и др.) исследования. Спинномозговая пункция при П.-с. т. позволяет определить давление церебральной жидкости, проходимость подпаутинного пространства, выявить изменение в составе церебральной жидкости.
Лечение. В первую очередь – иммобилизация позвоночника.
- В первые 8часов при позвоночно-спинномозговой травме- пульс-терапия метилпреднизолона или дексаметазона.
- Уход, проф-ка пролежней.
- Повр-е сп.м.на высок.ур-не может привести к параличу межреб.мышц и диафрагмы: перкуторный массаж гр.клетки, дыхат.упр-ния.
- При развит.рефлекторн.сгибат.спазма назн-ют средства, усиливающие спинальное торможение(баклофен, сирдалуд).
Не нашли ответ на свой вопрос?
Оставьте заявку и наши специалисты
проконсультируют Вас.
Спинальная хирургия – это сложная область практической медицины, находящаяся на стыке нейрохирургии, травматологии-ортопедии и неврологии, которая занимается вопросами хирургического лечения заболеваний и травм позвоночника, спинного мозга и периферических нервов. В наше время значение и роль спинальной нейрохирургии существенно возросли, так как развитие и внедрение современных высокоточных методов диагностики и оперативных методик и технологий позволили значительно расширить спектр заболеваний позвоночника, при которых стало возможным оказывать эффективную хирургическую помощь пациентам.
Хирургическое лечение заболеваний и травм позвоночника
Дегенеративные поражения позвоночника и межпозвонковых дисков
- грыжи межпозвонковых дисков,
- спондилоартриты
- дегенеративные стенозы позвоночного канала,
- спондилолистезы
- сложные вертеброгенные болевые синдромы
Последствия травматических повреждений позвоночника и спинного мозга
Высококвалифицированные нейрохирурги нашей клиники владеют техникой проведения малоинвазивных и чрескожных операций, применяют современные методики протезирования, инструментальной фиксации позвоночных сегментов и высокотехнологичные системы стабилизации позвоночника.
Последующее восстановительное лечение проходит под наблюдением врачей травматологов-ортопедов, реабилитологов и физиотерапевтов. Для скорейшего возвращения наших пациентов к нормальной жизни были разработаны специальные программы, которые задействуют широкие возможности нашего медицинского центра для восстановления и реабилитации после операции.
Узнать подробности и записаться на прием специалиста вы можете по телефону +7 (495) 292-39-72.
| Наименование услуги | Цена (руб.)* |
| Консультация нейрохирурга (первичная) | 1 950 руб. |
| Консультация нейрохирурга (повторная) | 1 700 руб. |
| Консультация кандидата медицинских наук | 2 600 руб. |
| Консультация доктора медицинских наук | 3 800 руб. |
| Консультация профессора | 4 550 руб. |
| Выезд врача-нейрохирурга на дом | от 6 000 руб. |
| Консультация (интерпретация) с анализами из сторонних организаций | 2 350 руб. |
| Микродискэктомия шейная на одном / двух/ трех уровнях (в зависимости от категории сложности операции) | от 50 000 руб. |
| Корпорэктомия шейная на одном / двух уровнях (в зависимости от категории сложности операции) | от 60 000 руб. |
| Ламинэктомия шейная на одном* / двух уровнях (в зависимости от категории сложности операции) | от 45 000 руб. |
| Ламинопластика на шейном уровне | 70 000 руб. |
| Фиксация позвоночника на шейном уровне с применением кейджей (в зависимости от категории сложности операции) | от 15 000 руб. |
| Стабилизация позвоночника передняя на шейном уровне с применением пластины | 25 000 руб. |
| Стабилизация позвоночника передняя на шейном уровне с применением крючков | 25 000 руб. |
| Стабилизация позвоночника передняя на шейном уровне с применением винтовой фиксации | 40 000 руб. |
| Окципитоспондилодез | 75 000 руб. |
| Ламинэктомия грудная на одном / двух / трех уровнях (в зависимости от категории сложности операции) | от 30 000 руб. |
| Стабилизация позвоночника на грудном уровне с применением транспедикулярной системы (в зависимости от категории сложности операции) | от 35 000 руб. |
| Стабилизация позвоночника на грудном уровне с применением фиксации крючками (в зависимости от категории сложности операции) | от 30 000 руб. |
| Микродискэктомия поясничная на одном / двух / трех уровнях (в зависимости от категории сложности операции) | от 55 000 руб. |
| Ламинэктомия поясничная на одном / двух / трех уровнях (в зависимости от категории сложности операции) | от 35 000 руб. |
| Двусторонняя микродекомпрессия при стабилизации позвоночника в зависимости от категории сложности операции) | от 45 000 руб. |
| Двусторонняя микродекомпрессия на одном / двух (в зависимости от категории сложности операции) | от 75 000 руб. |
| Стабилизация позвоночника на поясничном уровне транспедикулярной системой (в зависимости от категории сложности операции) | от 40 000 руб. |
| Динамическая стабилизация позвоночника (в зависимости от категории сложности операции) | от 30 000 руб. |
| Фиксация позвоночника на поясничном уровне с применением кейджей (в зависимости от категории сложности операции) | от 15 000 руб. |
| Удаление интрадуральной интрамедуллярной опухоли (в зависимости от категории сложности операции) | от 80 000 руб. |
| Пункционная лазерная термодископластика | 30 000 руб. |
| Лазерная термодископластика интраоперационная | 20 000 руб. |
| Вертебропластика на одном / двух / трех уровнях | от 40 000 руб. |
| Высокочастотная денервация фасеточных суставов | 35 000 руб. |
| Холодно-плазменная абляция фасеточных суставов | 14 000 руб. |
| Декомпрессионная холодно-плазменная абляция межпозвонкового диска | 120 000 руб. |
| Пластика твердой мозговой оболочки (в зависимости от категории сложности операции) | от 15 000 руб. |
| Удаление металлоконструкции (в зависимости от категории сложности операции) | от 30 000 руб. |
| Операционное вмешательство, прерванное по медицинским показаниям (в зависимости от категории сложности операции) | от 15 000 руб. |
| Холодноплазменная нуклеопластика межпозвонкового диска один уровень (без стоимости расходных материалов) | 50 000 руб. |
| Холодноплазменная нуклеопластика межпозвонкового диска два уровня (без стоимости расходных материалов) | 70 000 руб. |
| Холодноплазменная нуклеопластика межпозвонкового диска три уровня (без стоимости расходных материалов) | 90 000 руб. |
Размещенный прайс не является офертой. Медицинские услуги оказываются на основании договора.
Спинальный инсульт — острое нарушение спинномозгового кровообращения с развитием ишемии/кровоизлияния. Проявляется остро возникающими двигательными нарушениями центрального и периферического типа, снижением различных видов чувствительности, расстройством функции тазовых органов. Диагноз устанавливается на основании клинических данных, результатов томографии, ангиографии, анализа цереброспинальной жидкости, электронейромиографии. Консервативная терапия проводится дифференцированно в соответствии с видом инсульта. Для удаления тромба, аневризмы, восстановления целостности сосуда требуется хирургическое вмешательство.
- Причины спинального инсульта
- Патогенез
- Классификация
- Симптомы спинального инсульта
- Осложнения
- Диагностика
- Лечение спинального инсульта
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Спинальный (спинномозговой) инсульт встречается значительно реже расстройств церебрального кровообращения. Причина становится понятной с учетом соотношения масс спинного и головного мозга, которое составляет примерно 1:47. Среди всех острых нарушений гемодинамики ЦНС спинальный инсульт встречается в 1-1,5% случаев. Наиболее часто заболевание диагностируется в возрастном периоде 30-70 лет. Лица мужского и женского пола страдают одинаково часто. Подавляющее большинство инсультов спинного мозга носят ишемический характер. Наибольшее число поражений приходится на поясничные, нижние грудные спинномозговые сегменты.

Причины спинального инсульта
Основными причинами острого расстройства спинномозгового кровообращения являются тромбоэмболия, сдавление, продолжительный спазм, разрыв обеспечивающих спинальное кровоснабжение сосудов. Провоцирующие сосудистую катастрофу этиофакторы многочисленны и разнообразны. Многогранность этиологии послужила поводом к разделению вызывающих спинальный инсульт факторов на две основные группы.
Первичные сосудистые поражения:
- Аномалии спинномозговых сосудов:артериовенозные мальформации, аневризмы, перегибы. Встречаются достаточно редко. Создают замедляющие кровоток препятствия. Истончение сосудистой стенки в области аневризмы, мальформации провоцирует ее разрыв с развитием геморрагического инсульта.
- Изменения сосудистой стенки:атеросклероз, амилоидоз, варикозное расширение вен, васкулит. Атеросклероз аорты и спинальных артерий является наиболее частой причиной ишемического спинального инсульта. Нарушение кровоснабжения происходит вследствие уменьшения просвета артерий из-за образующихся атеросклеротических бляшек, закупорки сосудов оторвавшимися от бляшки массами.
- Повреждения сосудов. Разрыв сосуда возможен при позвоночно-спинномозговой травме, повреждении сосудистой стенки осколком вследствие перелома позвоночника. Крайне редко встречаются ятрогенные травмы, являющиеся осложнением люмбальной пункции, спинальной анестезии, оперативных вмешательств в области позвоночника.
Вторичные расстройства гемодинамики:
- Патология позвоночного столба: пороки развития позвоночника, остеохондроз, спондилит, межпозвоночная грыжа, спондилолистез. Изменение взаимного анатомического расположения структур позвоночного столба вследствие аномалии, смещения позвонков обуславливает сдавление спинальных сосудов. Остеофиты, грыжи диска также вызывают компрессию рядом расположенных сосудов.
- Опухоли спинного мозга и позвоночника. По мере роста новообразования давят на проходящие рядом сосуды, уменьшая их просвет. Злокачественные опухоли способны прорастать стенки сосудов, провоцировать их истончение, разрушение, приводящее к кровоизлиянию.
- Поражение спинальных оболочек: арахноидит, менингит. Воспалительный процесс переходит на спинномозговые сосуды. Васкулит приводит к повышенной проницаемости, нарушению эластичности, образованию тромботических отложений в области поражённого участка сосудистой стенки.
- Болезни крови: гемофилия, лейкемия, коагулопатии, тромбоцитемия. Сопровождаются нарушением реологических свойств крови, гемостатических механизмов. Геморрагический спинальный инсульт возникает вследствие кровоточивости при малейших сосудистых повреждениях, ишемический — вследствие повышенного тромбообразования.
Во многих случаях спинальный инсульт развивается в результате реализации сразу нескольких причин. Вероятность патологии увеличивается при наличии способствующих обстоятельств. Наиболее значимыми предрасполагающими факторами являются артериальная гипертензия, ожирение, гиперлипидемия, гиподинамия, курение.
Патогенез
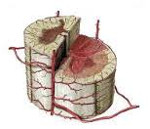
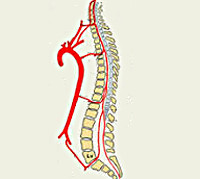
Шейные, верхние грудные сегменты спинного мозга кровоснабжаются системой позвоночных артерий, берущих начало в подключичной артерии. Кровоснабжение с четвёртого грудного сегмента до крестцового отдела включительно осуществляется идущими от аорты межрёберными, поясничными, крестцовыми сосудами. Кровообращение в области конского хвоста обеспечивает внутренняя подвздошная артерия. Сосуды, подходящие к спинному мозгу в составе спинномозговых корешков, дают начало радикуломедуллярным артериям, число которых варьируется от 5 до 16. Радикуломедуллярные сосуды образуют многочисленные анастомозы, формирующие вдоль передней поверхности мозга переднюю спинальную артерию, вдоль задней — 2 задних. Вариабельность числа и расположения радикуломедуллярных артерий вызывает сложности определения локализации сосудистой проблемы.
Локальное нарушение прохождения крови в сосуде (вследствие закупорки, компрессии, спазма, разрыва) вызывает гипоксию (кислородное голодание), дисметаболизм нейронов в кровоснабжаемой области, образование зоны кровоизлияния. При остром развитии указанные расстройства не успевают компенсироваться коллатеральным кровообращением, метаболической перестройкой. В результате возникает дисфункция нейронов участка спинномозгового вещества. Образуется зона ишемии/геморрагии, трансформирующаяся впоследствии в зону некроза (гибели нейронов) с формированием необратимого неврологического дефицита.
Классификация
Спинальный инсульт может иметь несколько этиопатогенетических вариантов. Понимание механизмов развития, составляющих основу конкретного случая заболевания, имеет принципиальное значение в клинической неврологии. В связи с этим основная классификация спинальных инсультов основана на патогенетическом принципе и включает три вида инсульта:
- Ишемический (инфаркт). Вызван спазмом, облитерацией, компрессией одной/нескольких кровоснабжающих спинной мозг артерий с формированием ишемизированного участка в веществе спинного мозга.
- Геморрагический. Возникает вследствие разрыва, повреждения стенки сосуда. Кровоизлияние в паренхиму спинного мозга носит название гематомиелия, в оболочки — гематорахис.
- Смешанный. Кровоизлияние сопровождается рефлекторным сосудистым спазмом с образованием вторичной ишемической зоны.
Соответственно морфопатогенетическим механизмам развития заболевания в его течении выделяют четыре периода:
- Стадия предвестников. Характерна для ишемического инсульта. Проявляется преходящими эпизодами болей в спине, двигательных, сенсорных расстройств.
- Стадия развития инсульта (инсульт в ходу) — период прогрессирования патологических изменений: расширения очага ишемии, продолжения кровотечения. Клинически сопровождается нарастанием симптоматики.
- Стадия обратного развития. Лечебные мероприятия останавливают прогрессирование, начинается восстановление функции уцелевших нейронов. Постепенно уменьшается выраженность неврологического дефицита.
- Стадия резидуальных последствий. Обусловлена неполным восстановлением утраченных функций из-за массовой гибели нейронов. Остаточные постинсультные симптомы носят стойкий пожизненный характер.
Симптомы спинального инсульта
Симптоматика возникает внезапно в течение нескольких минут, реже — часов. Ишемический спинальный инсульт в ряде случаев имеет продромальный период в виде эпизодов перемежающейся хромоты, парестезий, периодических болей в позвоночнике, симптомов радикулита, транзиторных тазовых расстройств. В дебюте заболевания возможно постепенное нарастание симптомов. Болевой синдром нехарактерен, напротив, поражение сенсорных зон спинного мозга приводит к исчезновению болевых ощущений, отмечавшихся в период предвестников.
Манифестация гематомиелии происходит после травмирования позвоночника, физической нагрузки, сопровождается подъёмом температуры тела. Типична острая кинжальная боль в позвоночном столбе, иррадиирующая в стороны, зачастую принимающая опоясывающий характер. Гематорахис протекает с раздражением мозговых оболочек, распространение процесса на оболочки головного мозга вызывает появление церебральной симптоматики: цефалгии, головокружения, тошноты, угнетения сознания.
Спинальный инсульт отличается большим полиморфизмом клинической картины. Неврологический дефицит зависит от локализации, распространённости процесса по поперечнику спинного мозга и по его длине. Двигательные расстройства характеризуются вялым периферическим парезом на уровне поражения, центральным спастическим парезом ниже поражённого сегмента. Периферический парез сопровождается мышечной гипотонией, гипорефлексией, впоследствии приводит к атрофии мышц. При центральном парезе наблюдается спастический мышечный гипертонус, гиперрефлексия, возможно образование контрактур. Локализация зоны поражения в шейных сегментах проявляется вялым парезом верхних конечностей и спастическим нижних, в грудных сегментах — центральным нижним парапарезом, в пояснично-крестцовых — периферическим парапарезом.
Сенсорные нарушения возникают ниже уровня поражения, зависят от локализации инсультного очага в поперечнике спинного мозга. При обширном спинальном инсульте с патологическими изменениями по всему спинномозговому поперечнику отмечается выпадение всех видов чувствительности, тазовые нарушения, двусторонний двигательный дефицит. Вовлечение половины поперечника приводит к развитию синдрома Броун-Секара: гомолатерально выявляются двигательные нарушения, выпадение глубокой чувствительности, гетеролатерально — нарушения поверхностного (болевого, температурного) восприятия.
При поражении вентральной половины (катастрофа в передней спинномозговой артерии) моторные расстройства сопровождаются выпадением болевого чувства, задержкой мочи, кала. Тактильное, мышечно-суставное восприятие сохранены. Дорсальный инсульт (патология задней спинномозговой артерии) наблюдается редко, проявляется синдромом Уильямсона: спастический парез, сенситивная атаксия, сегментарная гипестезия, утрата вибрационной чувствительности нижних конечностей. Изолированное поражение переднего рога отличается наличием лишь одностороннего периферического пареза.
Осложнения
Спинальный инсульт характеризуется двигательными нарушениями, без соответствующего лечения трансформирующимися в стойкие ограничения двигательной функции. Пациенты утрачивают способность свободно передвигаться, при спастическом парезе ситуация усугубляется развитием контрактур суставов. В случае выраженного тетрапареза больные оказываются прикованными к постели. Обездвиженность опасна развитием пролежней, застойной пневмонии. Тазовые нарушения осложняются восходящей инфекцией мочевыводящих путей: уретритом, циститом, пиелонефритом. Присоединение инфекционных осложнений способно привести к сепсису с угрозой летального исхода.
Диагностика
Диагностические мероприятия начинаются со сбора анамнеза. Имеет значение наличие стадии предвестников, острое/подострое начало, последовательность развития симптоматики. Выявленный в ходе неврологического осмотра моторный/сенсорный дефицит позволяет неврологу предположить топический диагноз, однако разнообразие индивидуальных вариантов спинального кровоснабжения обуславливает сложности определения места сосудистой окклюзии или разрыва. С целью уточнения диагноза проводятся инструментальные исследования:
- Томография позвоночника. Компьютерная томография позволяет определить смещение, повреждение позвонков, наличие осколков, остеофитов, сужение межпозвонковой щели. МРТ позвоночника лучше визуализирует спинной мозг, даёт возможность диагностировать межпозвоночную грыжу, компрессию позвоночного канала, спинальную опухоль, гематому.
- Люмбальная пункция. У 30% пациентов исследование цереброспинальной жидкости не выявляет отклонений. У большинства больных в стадии развития патологии наблюдается повышение концентрации белка до 3 г/л, плеоцитоз 30-150 клеток в 1 мкл. Геморрагический вариант сопровождается появлением в ликворе эритроцитов.
- Спинальная ангиография. Проводится для выявления аневризм, мальформаций, тромбоза, сдавления сосуда извне. Более простым, но менее информативным исследованием спинального кровообращения в грудном и поясничном отделах является УЗДГ аорты и её ветвей.
- Электронейромиография. Необходима для обнаружения клинически не диагностируемого расстройства иннервации отдельных мышц.
Для определения причинной фоновой патологии по показаниям проводят консультации терапевта, кардиолога, эндокринолога, гематолога, исследуют кровь на сахар, уровень липопротеидов, холестерина, делают коагулограмму. Дифференциальная диагностика осуществляется с острым миелитом, опухолью спинного мозга, инфекционной миелопатией, сирингомиелией, эпидуральным абсцессом. Важной для определения лечебной тактики является дифференцировка геморрагического и ишемического характера инсульта.
Лечение спинального инсульта
При данном заболевании требуется проведение ургентных лечебных мероприятий. Раннее начало терапии позволяет остановить расширение зоны спинального поражения, предотвратить гибель нейронов. Осуществляется комплексное консервативное лечение, соответствующее виду инсульта:
- Неспецифическая терапия. Назначается независимо от вида инсульта, направлена на снижение отёка, поддержание метаболизма нейронов, повышение устойчивости спинальных тканей к гипоксии, профилактику осложнений. Проводится мочегонными (фуросемидом), нейропротекторами, антиоксидантами, витаминами группы В.
- Специфическая терапия ишемии. Улучшение кровообращения ишемизированной зоны достигается применением сосудорасширяющих, дезагрегирующих, улучшающих микроциркуляцию средств. При тромбоэмболии показаны антикоагулянты: гепарин, надропарин.
- Специфическая терапия геморрагии. Заключается в использовании гемостатических фармпрепаратов: викасола, эпсилонаминокапроновой кислоты. Дополнительно назначаются ангиопротекторы, укрепляющие стенки сосудов.
В случае разрыва сосуда, сдавления опухолью, тромбоэмболии возможно хирургическое лечение. Операции проводятся нейрохирургами, сосудистыми хирургами в экстренном порядке. Перечень возможных оперативных вмешательств включает:
- Реконструктивные сосудистые операции: тромбоэмболэктомию, стентирование поражённого сосуда, ушивание/клипирование дефекта сосудистой стенки.
- Ликвидацию ангиодисплазии: иссечение мальформации, перевязку/склерозирование приводящих сосудов, резекцию аневризмы.
- Ликвидацию компрессии: удаление экстра-/интрамедуллярной спинальной опухоли, дискэктомию при грыже, фиксацию позвоночника.
В восстановительном периоде врачами реабилитологами применяется весь арсенал средств для скорейшего восстановления утраченных неврологических функций. Назначается лечебная физкультура, массаж, физиотерапия. Улучшению проводимости нервных волокон способствует электромиостимуляция, восстановлению произвольного контроля мочевыделительной функции — электростимуляция мочевого пузыря.
Прогноз и профилактика
Спинальный инсульт не является столь угрожающим жизни состоянием, как церебральный. Летальный исход возможен при злокачественных новообразованиях, тяжёлом общесоматическом фоне, присоединении вторичной инфекции. Своевременное лечение способствует быстрому регрессу симптоматики. Обширность зоны поражения, позднее начало лечения, сопутствующая патология обуславливают неполное восстановление, инвалидизацию пациента вследствие стойких резидуальных парезов, тазовых, чувствительных нарушений. Профилактика заболевания основана на своевременной терапии сосудистых заболеваний, выявлении и удалении мальформаций, лечении межпозвоночных грыж, предупреждении травм позвоночника. Большое значение имеет исключение предрасполагающих факторов: ведение активного образа жизни, нормализация веса, сбалансированное питание, отказ от курения.
Читайте также:


