Спинальная недостаточность что это такое
- Симптомы Нарушений спинального кровообращения
- Лечение Нарушений спинального кровообращения
- К каким докторам следует обращаться если у Вас Нарушения спинального кровообращения
Что такое Нарушения спинального кровообращения
Сосудистое поражение спинного мозга может быть обусловлено рядом факторов.
Патология аорты может быть следствием ее атеросклероза или коарктации. Атеросклероз аорты характеризуется медленно развивающимися признаками недостаточности кровоснабжения нижних конечностей (синдром Лериша, перемежающаяся хромота, ишемическая невропатия седалищного нерва).
При коарктации аорты отмечаются признаки артериальной церебральной гипертензии, сегментарные диапедезные геморрагии, изредка синдром Броун-Секара, ишемические явления в спинном мозге ниже уровня стеноза.
Аномалия спинальных сосудов(аневризмы, варикозы) проявляется резкой корешковой болью, очаговыми спинальными симптомами, варьирующими в зависимости от уровня поражения. Протекает с ремиссиями и экзацербациями, носит прогрессирующий характер.
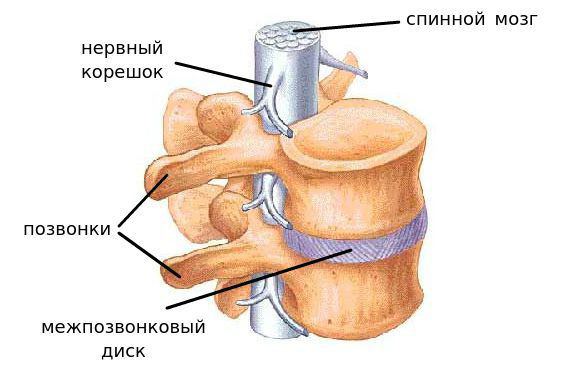
Остеохондроз межпозвонковых дисков.
Острые нарушения спинального кровообращения по ишемическому типу.
Чаще возникают в нижних отделах спинного мозга, реже – в шейном.
Провоцирующие факторы – легкая травма, физическое напряжение, резкое движение, прием спиртных напитков, охлаждение. Развиваются инсультообразно в течение от 1 ч до суток, иногда ночью во время сна. Клинические проявления зависят от уровня поражения. Двигательные расстройства сочетаются с чувствительными (сегментарные в зоне поражения, ниже – проводникового типа). Патогенетически их связывают с компрессией или раздражением передней спинальной или радикуломедуллярной артерии (чаще артерии Адамкевича), дегенеративно-измененным диском или остеофитом.
Ишемия спинного мозга может протекать в форме преходящих нарушений кровообращения или по типу инфарктов мозга. В острый период (3–5-й день) могут повыситься температура тела и СОЭ при нормальном лейкоцитозе. Увеличивается количество белка в цереброспинальной жидкости, где могут находить эритроциты и нейтрофилы, что связывают с микрогеморрагиями в зоне ишемии. При легких степенях поражения регресс симптомов начинается через неделю или несколько позже (вялый паралич переходит в спастический, снижаются уровень и степень чувствительных расстройств, восстанавливается функция сфинктеров). При обширных инфаркта х в спинном мозге исход, как правило, летальный: в ближайшем периоде – в результате присоединения сердечных и дыхательных нарушений, в отдаленном – от пневмонии, урогенной инфекции, интоксикации вследствие пролежней и сепсиса.
Медленно прогрессирующая спинальная ишемия (дисциркуляторная ишемическая миелопатия или дискогенная миелопатия). Этиология и патогенез: 1) компрессионный фактор – сосуды быстрее сдавливаются, чем ткань мозга; вторичный спаечный оболочечный процесс на уровне диска и за его пределами; 2) изменения самих сосудов спинного мозга вследствие пролиферации интимы и адвентиции с последующими вторичными нарушениями перимедуллярного и коллатерального кровообращения. Чаще возникает у мужчин в возрасте 40–60 лет. Провоцирующие факторы – травмы, тяжелый физический труд, резкие движения, атеросклероз, интеркуррентные инфекции и оперативное вмешательство. Локализуется чаще в шейном, реже в поясничном отделе спинного мозга. Течение длительное, может стабилизироваться на протяжении 5–10 лет, иногда прогрессирующее.
Клинические проявления. Основные синдромы: амиотрофический (выраженные мышечные атрофии проксимальных отделов конечностей, чувствительные расстройства); спастико-атрофический (слабость и атрофия одной из конечностей с переходом на противоположную сторону с постепенным нарастанием атрофии в руках и спастических явлений в ногах, иногда с бульбарным синдромом, чувствительные расстройства очень слабые, сегментарного типа, нередко отмечаются корешко вые боли, в поздней стадии – нар ушения функции сфинктеров); спастический (начинается с онемения и неловкости в руках и ногах, болей в суставах с последующим развитием спастического тетрапареза, чувствительные расстройства нарастают в каудальном направлении, в поздних стадиях – нарушение функций тазовых органов).
Для всех форм миелопатий характерно преобладание двигательных расстройств над чувствительными. Параллелизм между интенсивностью ишемического процесса и степенью дистрофических изменений позвоночника отсутствует. Дифференцировать эти состояния следует от других сосудистых заболеваний спинного мозга, опухолей, бокового амиотрофического склероза, сирингомиелии, миелитов, рассеянного склероза, наследственных болезней.
Нарушения спинального кровообращения по геморрагическому типу.
Клинические проявления. Выделяются следующие клинические формы.
1.Гематомиелия(синдром Броун-Секара, сирингомиелический синдром Минора,
переднероговой синдром).
2.Гематорахис, чаще возникающий при разрыве артериовенозной аневризмы, травмах позвоночника. Наблюдается сильный болевой корешковый синдром с иррадиацией во всех направлениях, возникающий внезапно; нередки кинжальные опоясывающие боли по ходу позвоночника, головная боль, тошнота, рвота, легкая оглушенность, заторможенность. Определяется симптом Кернига, нередко в сочетании с болевым симптомом Ласега; ригидность шейных мышц при этом отступает на второй план. Очаговые спинальные симптомы могут появиться в любые сроки кровоизлияния и проявляются признаками компрессии спинного мозга различной степени выраженности.
3.Эпидуральная гематома(чаще разрыв сосудисго-спинальной мальформации), характеризующаяся резкой локальной болью в позвоночнике, присоединением корешковых болей, медленно нарастающими симптомами компрессии спинного мозга.
Осуществляется с учетом этиологических факторов и патогенетических механизмов нарушения спинального кровообращения. В острый период ишемических спинальных инсультов назначают лекарственные средства, способствующие ликвидации отека спинного мозга (маннитол, фуросемид, этакриновая кислота, глицерин), нормализующие сердечную деятельность и артериальное давление, улучшающие микроциркуляцию и метаболизм мозговой ткани (реополиглюкин, кавинтон, пентоксифиллин, дипиридамол, препараты никотиновой кислоты, ноотропил, церебролизин), предупреждающие тромбообразование (гепарин). В восстановительном периоде используются физические методы лечения (диадинамические токи, электрофорез йодида калия, дибазола, аппликации парафина, озокерита), массаж и лечебная физкультура. При компрессионно-васкулярных спинальных расстройствах и безуспешности консервативного лечения показано оперативное вмешательство. При эпидуральных гематомах проводится хирургическое лечение.
Позвоночник, пока он стабилен, выполняет ряд важных функций: опорную, защитную, двигательную и амортизационную. При нарушенной стабильности функциональность позвоночника заметно снижается, и он уже не может в полном объеме выполнять все возложенные на него природой задачи. Даже из-за небольших нагрузок возникает угроза смещения позвонков (подвывиха), которая приводит к деформациям, радикулопатиям, миелопатиям, мышечным спазмам. Особенно часто подобное происходит в шейном и поясничном отделах позвоночника. Часто эта патология наблюдается у детей. Что такое спинальная нестабильность, и по какой причине она может возникнуть?
Спинальная нестабильность — что это такое?
Здоровый позвоночник способен противостоять допустимым нагрузкам и сохранить свой статус кво в пространстве. По некоторым причинам (травмы, ДДЗ, врождённые аномалии, операции на позвоночнике, опухоли) эта способность утрачивается.
Спинальная нестабильность — это чрезмерная подвижность позвонков, когда даже под влиянием простых нагрузок (поворотов, наклонов, сгибаний и разгибаний) происходит изменение их анатомического положения.
Примером нестабильности является спондилолистез.
Международная классификация болезней относит спинальную нестабильность к дорсопатиям.
Классифицируют следующие виды спинальной нестабильности (СН):
- М53.2 — спинальная нестабильность.
- М43.1 — спондилолистез.
- М43.3 — рецидивирующий (привычный) подвывих в шейном сегменте атлант-аксис с миелопатией.
- М43.4 — другой привычный подвывих в шейном сегменте атлант-аксис.
- М44.5 — другой привычный подвывих в других сегментах позвоночника.
Если заболевание сопровождается корешковым синдромом, к диагнозу добавляют патологию под кодом G54 (поражения нервных корешков и сплетений). Если миелопатией (сдавлением спинного мозга) — дополнительно применяют код G99.2.
- при объёме движения позвонкового сегмента (это угол между замыкательными пластинами соседних позвонков) свыше 15 градусов;
- при смещении в боковом, переднем или заднем направлении более, чем на 3 мм.
Привести к спинальной нестабильности могут:
- Травмы (переломы, переломовывихи) в результате резкого разгибания, сгибания, поворота. Причиной подобных травм часто становятся ДТП. Так, широко известна хлыстовая травма шейного отдела при резком запрокидывании головы назад.
- Дегенеративно-дистрофические заболевания позвоночника, приводящие к разволокнению фиброзного кольца МПД (межпозвоночного диска) и соскальзыванию позвонков.
- Операции на позвонках: особенно часто к СН приводит двухсторонняя ламинэктомия, которая снижает опорные функции прооперированного сегмента и повышает нагрузку на соседние сегменты (порой почти до 200%).
- Врождённые дисплазии позвоночника:
- изменение формы позвонков;
- незаращение дужек (спондилолиз);
- асимметрия суставов (тропизм);
- недоразвитие суставов и связок позвонков;
- аномалии МПД (смещение пульпозного ядра, уменьшение высоты диска)
Главным признаком при спинальной нестабильности является боль при увеличении нагрузки. В состоянии покоя боль утихает. Если при СН сдавливаются нервные корешки, то болевые приступы могут быть весьма сильными.

- При смешениях атланта и аксиса возникают интенсивные прострелы в шейном отделе в области краниовертебрального перехода.
- Хроническая боль приводит к мышечным спазмам и деформациям позвоночного столба, что может проявляться, например, в кривошее.
- Боли в шее при нестабильности также усиливаются при статическом напряжении, возникающем при длительном удержании шейного отдела в одном и том же положении. Такие явления часто возникают у школьников, офисных работников, водителей, швей, и прочих представителей сидячих профессий.
Локальные и отражённые болевые симптомы при СН классифицируют следующим образом:
- цервикалгия — локальная боль в шейном отделе;
- цервикобрахиокалгия — боль, которая отдаётся в руку (симптом корешковой радикулопатии);
- цервикокраниалгия — боль в шее, отдающая в затылок;
- люмбалгия — боль в области поясничного отдела;
- люмбоишиалгия — боль в пояснично-крестцовой области, иррадиирующая по задней бедренной поверхности.
При шейной спинальной нестабильности (особенно в области позвонка С2) могут возникать симптомы вертебрально-базилярной недостаточности, связанные с пережатием позвоночной артерии и нарушением кровоснабжения мозга.
Нестабильность в пояснично-крестцовом отделе может сопровождаться ущемлением концевых волокон спинного мозга — синдромом конского хвоста. При этом могут возникать симптомы нарушений чувствительности нижних конечностей, паралич ног, патологии сфинктеров кишечника и мочевыводящих путей.
У детей чаще всего наблюдается спинальная нестабильность в шейном отделе.
Причинами этому обычно являются:
- неудачные травматические роды с повреждением связок и подвывихом, неустраненным при рождении;
- врождённые аномалии;
- шейный остеохондроз;
- слабость связок.
Нестабильность посттравматическая и по причине врождённых дисплазии проявляется в кривошее:
- голова ребёнка повёрнута в одну сторону;
- ему трудно держать шею прямо (иногда приходится помогать руками);
- появляется хроническое напряжение в паравертебральных шейных мышцах;
- в результате хронического переутомления мышцы постепенно начинают атрофироваться.
Как известно, остеохондроз помолодел настолько, что теперь встречается даже у школьников.
Нестабильность при остеохондрозе происходит из-за дегенерации межпозвоночного диска, который сплющивается и становится ниже. В основном это происходит в позвонках С3 — С6. В патологическом сегменте повышается подвижность и возникает угроза смещении.
Остеохондроз у ребенка проявляется следующими симптомами:
- напряжение в мышцах шеи и затылка;
- ноющие боли;
- шейный сколиоз;
- если при смещении задевается нерв, возникает острый болевой прострел.
Похожие симптомы возникают у детей при врождённых аномалиях диска. Важно уметь их отличить от классического остеохондроза (при нем, как правило, затрагиваются многие МПД, а не единичные).

Помимо врождённой слабости связок, у детей может наблюдаться похожее явление в периоды роста. Когда ребёнок растёт, его мышцы и связки не успевают перестроиться вслед за растущим скелетом. В это время может возникнуть временная спинальная нестабильность с болевыми и деформирующими проявлениями.
У детей прогрессирует сколиоз и сутулость. Родителям паниковать не стоит:
- нужно следить за правильной осанкой детей;
- устроить ребенка на занятия специальной ЛФК;
- при необходимости прибегать к корсетам от сколиоза, реклинаторам для осанки и другим ортопедическим приспособлениям.
Лечение спинальной нестабильности
Консервативное медицинское лечение заключается:
- в снятии болевого синдрома (НПВС, новокаиновые блокады);
- установлении режима щадящих нагрузок и покоя для больного сегмента;
- использовании корсетов и головодержателей;
- ЛФК, массаже, физиотерапии.
Цель консервативного лечения — добиться стабилизации путём фибротизации МПД и сращения нестабильных позвонков друг с другом.
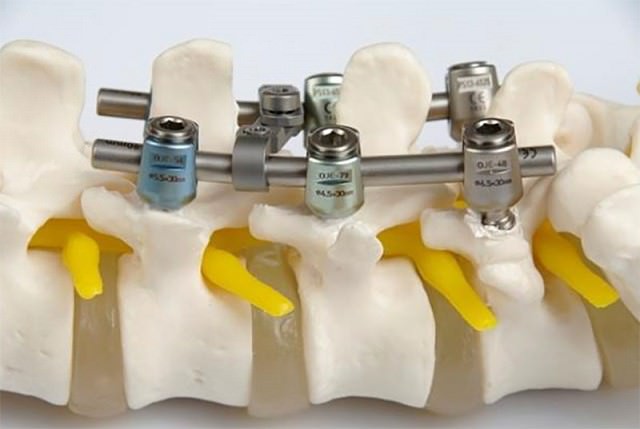
При нестабильности большой степени, сопровождающейся стойким корешковым синдромом или миелопатией прибегают к искусственной оперативной стабилизации — спондилодезу:
- производят из заднего доступа вначале ламинэктомию с высвобождением зажатых нервов;
- затем позвонки фиксируют между собой из переднего доступа.
Спинальная нестабильность лечится у специалистов, занимающихся опорно-двигательной системой: вертебролога, ортопеда, травматолога, хирурга, невропатолога. Выбор врача зависит от причины нестабильности и особенностей её клинических проявлений.





(1 оценок, среднее: 5,00 из 5)

Спинальная стабильность – показатель нормального функционирования всех отделов позвоночника.
MM.Panjabi и A.A.White определили ее как способность позвоночника ограничивать свои смещения при физиологических нагрузках так, чтобы предотвращать раздражение или повреждение спинного мозга и его корешков, предупреждать развитие боли и/или деформации.
Соответственно, потеря данной способности называется спинальной нестабильностью или нестабильностью позвоночника.
Данная патология может наблюдаться у детей и взрослых. Прежде чем приступать к ее лечению, следует разобраться с тем, что она из себя представляет.
Что это такое?
Под спинальной нестабильностью понимается патологическое состояние позвоночника, при котором позвоночный столб не способен сохранять физиологическое положение ни в движении, ни в покое.
Позвонки могут смещаться в боковом и в переднезаднем направлении. При этом возникает боль, источником которой становится раздражение капсулы дугоотросчатых суставов либо деформация позвоночного канала и сдавление нервных корешков.
Спинальная нестабильность может быть следствием дегенеративных изменений позвоночника, дисплазии, перенесенных операций и травм. Патология возникает у пациентов разных возрастов и при отсутствии терапии приводит к инвалидизации больного.
Нестабильность позвоночного столба сопровождается постоянным механическим раздражением чувствительных к боли структур позвоночно-двигательного сегмента (мышцы, связки, кольцо фиброзное, капсула фасеточных суставов).
Результатом становится формирование хронического болевого синдрома:
- Корешковая боль в нижних конечностях (одной или двух). Возникает при сдавливании нервных корешков спинного мозга.
- Боль в спине. Появляется или усиливается при длительной ходьбе, а также в положении разгибания-сгибания. Может быть отраженной, нередко распространяется в бедра и ягодичные области.

В основе классификации спинальной нестабильности лежат причины возникновения этого заболевания.
Спинальная нестабильность может быть:
- Посттравматической. Возникает на фоне переломов, подвывихов и вывихов позвонков, вызванных спортивными травмами, дорожно-транспортными происшествиями и т.д.
- Диспластической. Предпосылкой для ее появления служит патология соединительной ткани, расположенной в телах позвонков, суставах позвонков и межпозвоночных связках.
- Послеоперационной. Возникает вследствие ламинэктомии и неверно проведенного реабилитационного периода (из-за ранней чрезмерной нагрузки на позвоночный столб).
- Дегенеративной. Развивается у людей с дегенеративными процессами в позвоночнике (как правило, на фоне остеохондроза).
К счастью, на сегодняшний день спинальная нестабильность является не самым распространенным явлением. Она встречается гораздо реже, чем другие заболевания опорно-двигательного аппарата.
В большинстве случаев нестабильность позвоночника обнаруживается у новорожденных и грудных детей, имеющих несформированный связочный аппарат, перенесших родовые травмы позвоночного столба.
Видео: "Что такое спинальная нестабильность?"
Факторы риска, причины у взрослых и детей
К причинам возникновения спинальной нестабильности относят:
- различные травмы позвоночника (автокатастрофа, подъем тяжестей, падение и т.д);
- остеохондроз;
- возрастные изменения;
- повышенные спортивные нагрузки;
- недоразвитость или врожденную слабость суставно-связочного аппарата;
- операции на спинном мозге и позвоночнике и т.д.
У детей спинальная нестабильность, как правило, бывает вызвана травмами (в т.ч. полученными во время родов), спортивными нагрузками и врожденными дефектами.
Сама по себе нестабильность не появляется. Ее возникновение обусловлено рядом предрасполагающих факторов.
К ним относятся:
- нарушения обмена веществ;
- малоподвижный образ жизни;
- дефицит необходимых витаминов в организме;
- искривление позвоночника на любой стадии;
- атеросклероз, который сопровождается ухудшением кровоснабжения;
- нарушение функционирования эндокринной системы;
- невыполнение рекомендаций лечащего врача, касающихся восстановления после операции.
Таким образом, спинальная нестабильность чаще возникает в пожилом и детском возрасте. В первом случае она может быть вызвана происходящими в организме возрастными изменениями, такими как дряблость мышц и слабость связок. Во втором случае нестабильность появляется на фоне бурного развития и роста всех тканей организма. Чаще всего у детей наблюдается аномальная подвижность позвонков шейного отдела, способная привести к развитию младенческой кривошеи.
Последствия

Патологическая подвижность позвонков чревата ускорением развития остеохондроза и появлением артроза межпозвонковых суставов. Спинальная нестабильность увеличивает нагрузку на мышцы и связки, вызывает нарушение мышечного тонуса, способствует появлению боли. Болезненные ощущения могут быть спровоцированы длительным нахождением в положении сидя или выполнением простых движений.
Спинальная нестабильность может ограничивать движения, вызывать спазмы и различные неврологические расстройства (эпикондилез, кардиальный синдром и другие). Если чрезмерно подвижные позвонки расположены в области шеи, может возникать головная боль с общим чувством слабости и тошнотой.
К числу наиболее опасных последствий заболевания относится спондилез. Данная патология вызывает изменение тканей дисков, что приводит к образованию шиповидных костных разрастаний по бокам позвонков.
Видео: "Нестабильность шейного отдела позвоночника"
Симптомы и методы диагностики
Как правило, о наличии спинальной нестабильности сообщают следующие симптомы:
- боль в спине (в разных отделах позвоночного столба), которая может усиливаться после выполнения физических упражнений;
- ограничение подвижности при вращениях и наклонах туловища;
- боль в ногах;
- боль в пояснице, особенно при поднятии тяжестей;
- ощущение неудобства в пояснице, шее либо другом сегменте (там, где позвонки нестабильны);
- головокружения, головные боли (при смещении в районе шеи).
Источником боли при спинальной нестабильности становится сдавливание нервных корешков, сжатие позвоночного канала. В области поврежденного участка спина становится словно "окаменевшей" из-за постоянного мышечного напряжения. Что касается остальных групп мышц, то они становятся слабыми и дряблыми.
Человек старается принимать положение, в котором он не чувствует боли, из-за чего мышечный тонус нарушается. Ткань оказывается не в состоянии дать опору аномально подвижному позвонку, и он все время меняет свое положение. Иногда смещение позвонка сопровождается хрустом либо щелчком при наклоне.
При появлении любых симптомов из перечня, представленного выше, следует обратиться к врачу для проведения обследования и выбора схемы лечения.
Диагностика спинальной нестабильности включает проведение следующих мероприятий:
- Функциональная спондилография. Представляет собой рентген, выполняемый в положении максимального поясничного разгибания и сгибания (задача врача – максимальное исключение движений в тазобедренных суставах). Такое исследование позволяет выявить спондилолистез и дополнительное патологическое смещение вышележащих позвонков.
- МРТ. Применяется для визуализации структур позвоночника. Обратите внимание: на МРТ-снимках, которые сделаны в положении лежа, не всегда видно наличие патологического смещения.

Лечение
На сегодняшний день существует несколько способов лечения спинальной нестабильности. Задача врача-невролога – обследовать пациента и выбрать способ терапии, основываясь на характере течения патологии, ее стадии, индивидуальных особенностях больного.
Медикаментозное лечение спинальной нестабильности проводится, как правило, при появлении сильных болей. В некоторых случаях обезболивающие препараты принимаются параллельно с противовоспалительными нестероидными средствами.
К наиболее эффективным медикаментам относят препараты группы Диклофенака: Диклобене, мазь Ортофена, Вольтарен, Диклак и другие.
Также назначают лекарства группы Ибупрофена (Нурофен, Долгит) и Кетопрофена (Быструмгель, Кетонал, Фастум). Последние назначаются в тех случаях, когда необходимо снять воспаление. К новому поколению препаратов, применяемых при спинальной нестабильности, относят Нимесил и Найз.
Решить вопрос о том, в какой терапии нуждается пациент, способен только врач. Он же должен назначать дозировку препарата, выбирать периодичность и продолжительность применения тех или иных средств.
Показанием к проведению оперативного вмешательства может стать:
- отсутствие результатов при лечении болевого синдрома на протяжении 1,5 месяцев;
- наличие подвывиха на фоне спинальной нестабильности;
- наличие противопоказаний к консервативным методам лечения;
- отсутствие результатов от физиотерапии и других видов консервативной терапии.
Цель хирургического вмешательства заключается в возобновлении стабилизации сегментов позвоночника. В ходе операции хирург использует современные стабилизирующие имплантаты, разработанные с учетом физиологического строения позвоночника.
Установленные имплантаты способствуют восстановлению и сохранению естественной подвижности всех суставов и отделов позвоночника. Тактика операции, вариант хирургического доступа, стабилизирующие имплантаты, – все это подбирается в индивидуальном порядке, исходя из конституции больного и характера нестабильности позвоночника.
Проводится хирургическое вмешательство под общим наркозом. После операции пациент на некоторое время остается в стационаре, а затем отправляется домой. Впоследствии ему приходится посетить клинику еще раз для снятия швов.
Чтобы избежать осложнений, в течение недели после установки имплантатов нельзя напрягать мышцы спины, а в течение двух месяцев – нельзя поднимать тяжести. При соблюдении рекомендаций хирурга восстановление пройдет максимально быстро и безболезненно.
Видео: "Что делать при позвоночной нестабильности?"
При незначительных формах спинальной нестабильности весьма эффективными могут оказаться упражнения. Подбирать комплекс упражнений должен врач, а следить за их выполнением – инструктор.
Иногда самыми действенными становятся упражнения, предназначенные для укрепления мышц спины. Сильные, правильно развитые мышцы поддерживают позвоночный столб в нужном положении и ускоряют процесс выздоровления. Они предотвращают смещение позвонков и обеспечивают необходимый уровень подвижности.

Часто лечение спинальной нестабильности является комплексным, т.е. сочетает несколько методик (гимнастику, массаж, разные виды физиотерапии). Важно помнить о том, что подбор схемы лечения должен осуществляться врачом.
Массаж при нестабильности позвоночника стимулирует кровообращение, снимает мышечное напряжение, восстанавливает подвижность на тех участках позвоночника, которые оказались неподвижными из-за мышечной скованности. Процедуры массажа должны проводиться профессионалами, т.к. неумелые действия могут лишь усугубить ситуацию.
Лечение спинальной нестабильности в домашних условиях не проводится. Заболевания позвоночника должен лечить врач.
Чтобы избежать спинальной нестабильности, следует обратить внимание на следующие рекомендации:
- укреплять мышечный каркас спины с помощью физических упражнений;
- питаться рационально и сбалансированно;
- не предпринимать попыток самолечения;
- избегать перегрузок позвоночника;
- своевременно лечить сопутствующие заболевания позвоночника.
Прогноз выздоровления
В большинстве случаев спинальную нестабильность можно вылечить. Однако благоприятным прогноз является лишь для тех пациентов, которые обращаются к врачу при появлении любых проблем со спиной и соблюдают все рекомендации лечащего врача.
Заключение
Таким образом, основным фактором, предрасполагающим к развитию нестабильности, является несостоятельность опорного комплекса. Спинальная нестабильность может появляться у людей любого возраста, включая младенцев и пожилых людей. Современная медицина позволяет лечить данное заболевание быстро и эффективно. Главное – не допускать самолечения, способного усугубить состояние позвоночника.
Пройдите тест и оцените свои знания, насколько хорошо Вы усвоили материал: Что такое спинальная нестабильность? Причины заболевания? Кто чаще страдает патологией?
Нарушения спинномозгового кровообращения – острые и хронические циркуляторные расстройства, обусловленные патологией или экстравазальной компрессией сосудов, кровоснабжающих спинной мозг. Клиническими проявлениями нарушения спинномозгового кровообращения могут служить пара- и тетраплегии, парезы, нарушение различных видов чувствительности, расстройство мочеиспускания и дефекации. В диагностике сосудистых нарушений используются КТ и МРТ позвоночника, ангиография, электрофизиологические исследования. Для нормализации спинального кровообращения проводится медикаментозная терапия, иногда – хирургическая реваскуляризация спинного мозга. Для восстановления нарушенных функций показана реабилитация.
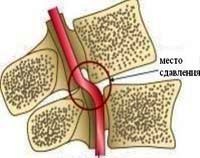
- Причины нарушения спинномозгового кровообращения
- Классификация нарушения спинномозгового кровообращения
- Симптомы нарушения спинномозгового кровообращения
- Диагностика нарушения спинномозгового кровообращения
- Лечение нарушения спинномозгового кровообращения
- Прогноз и профилактика нарушения спинномозгового кровообращения
- Цены на лечение
Общие сведения
Сосудистые поражения спинного мозга, сопровождающиеся нарушением спинномозгового кровообращения, могут иметь различную этиологию. Различная патология сосудов спинного мозга или их сдавление извне приводят к нарушению нормального кровотока и поражению кровоснабжаемого ими участка спинного мозга. В большинстве случаев нарушения спинномозгового кровообращения встречаются в виде миелоишемии (ишемический спинальный инсульт). Реже наблюдаются кровоизлияния в спинной мозг (гематомиелия).
В одних случаях нарушения спинномозгового кровообращения могут носить обратимый характер, в других – приводить к необратимым неврологическим нарушениям и стойкой инвалидизации. В неврологии их принято рассматривать, как критические неотложные состояния, требующие немедленного реагирования.

Причины нарушения спинномозгового кровообращения
Среди причин ишемического нарушения спинномозгового кровообращения выделяют 3 группы факторов:
1. Патологические изменения сосудов, кровоснабжающих спинной мозг, являются причиной 20% миелоишемий.
- врожденные: гипоплазия сосудов, аневризмы, коарктация аорты;
- приобретенные: атеросклероз, тромбоз, эмболия, варикоз, артериит, флебит, недостаточность кровообращения при сердечной недостаточности
2. Сдавление сосудов, кровоснабжающих спинной мозг, извне наиболее распространенная причина ишемических нарушений спинномозгового кровообращения, она встречается в 75% случаев миелоишемий. Так опухоли или увеличенные лимфоузлы грудной и брюшной полости могут сдавливать аорту и ее ветви; межпозвоночная грыжа, опухоль, воспалительный инфильтрат, обломки позвонка при его переломе могут приводить к сдавлению артерий и корешковых вен спинного мозга.
3. Влияние ятрогенных факторов является этиологическим фактором 5% миелоишемий. Это осложнения оперативных вмешательств на позвоночнике или аорте, диагностических операций (люмбальная пункция), спинномозговой анестезии, локального введения лекарственных препаратов в позвоночник, мануальной терапии и др.
Нарушения спинномозгового кровообращения в виде спинального кровоизлияния, как правило, вызваны разрывом аневризмы спинального сосуда или повреждением сосуда при травме позвоночника. К развитию гематомиелии могут привести такие заболевания, как инфекционный васкулит, геморрагический диатез и другие.
Классификация нарушения спинномозгового кровообращения
Нарушения спинномозгового кровообращения разделяют на:
Симптомы нарушения спинномозгового кровообращения
Ишемический спинальный инсульт. Острые ишемические нарушения спинномозгового кровообращения чаще развиваются в течение нескольких минут или 1-2 часов, но в отдельных случаях симптомы могут нарастать постепенно в течение нескольких суток. Приступы преходящих ишемий могут быть предвестниками развития ишемического спинального инсульта. Если инсульт развивается быстро, у пациента может наблюдаться повышение температуры тела и озноб. В остальном клиническая картина инсульта зависит от локализации и степени распространения ишемии по поперечнику спинного мозга.
При ишемическом инсульте на уровне С1-С4 сегментов спинного мозга (верхнешейный отдел) отмечается отсутствие движений во всех конечностях (тетраплегия), повышение мышечного тонуса, нарушение всех видов чувствительности (болевой, тактильной, температурной) ниже уровня поражения, задержка мочеиспускания. Возможно развитие паралича дыхательной мускулатуры, а при быстром развитии ишемии — спинальный шок.
Ишемическое поражение шейного утолщения (С5-С6) характеризуется мышечной слабостью всех конечностей (тетрапарез или тетраплегия) с понижением мышечного тонуса в руках и повышением его в ногах, нарушением всех видов чувствительности ниже уровня поражения, задержкой мочеиспускания. Характерен синдром Горнера — энофтальм, сужение зрачка и глазной щели.
Для острого ишемического нарушения спинномозгового кровообращения в грудном отделе характерны слабость в ногах с повышением мышечного тонуса (нижняя спастическая параплегия), нарушение чувствительности, задержка мочеиспускания. При этом брюшные рефлексы не выявляются.
При ишемии на поясничном уровне развивается периферический (вялый) паралич верхних отделов ног, характеризующийся снижением мышечного тонуса. При этом мышечная сила в ступнях сохранена, ахилловы рефлексы повышены, а коленные - не определяются. Нарушены все виды чувствительности от паховой складки и ниже. Происходит задержка мочеиспускания. При ишемическом нарушении спинномозгового кровообращения в области мозгового конуса (нижние поясничные и копчиковый сегменты) наблюдается нарушение чувствительности в промежности, недержание мочи и кала. При нарушении спинномозгового кровообращения на любом уровне спинного мозга происходят трофические изменения иннервируемых тканей и образуются пролежни.
Геморрагический спинальный инсульт развивается остро при травме позвоночника или после значительной физической нагрузки (например, подъем тяжестей). Клинические симптомы зависят от уровня расположения гематомы, образовавшейся в результате кровоизлияния. Появляется мышечная слабость, развиваются нарушения чувствительности и изменения мышечного тонуса, как и при ишемическом инсульте, соответствующие уровню поражения. Может произойти нарушение мочеиспускания и дефекации. При кровоизлиянии в верхнешейные сегменты спинного мозга возможен паралич мышц диафрагмы, приводящий к нарушению дыхания.
Миелогенная перемежающаяся хромота — это приступообразно возникающая слабость в нижних конечностях, сопровождающаяся их онемением, а в некоторых случаях — внезапным и сильным позывом к мочеиспусканию или дефекации. Приступы возникают при физической нагрузке или ходьбе на большие расстояния. После 10-минутного отдыха все симптомы проходят и пациент идет дальше. Такие больные отмечают частое подворачивание ног при ходьбе. Этот вариант нарушения спинномозгового кровообращения зачастую развивается на фоне сопутствующих болей в пояснице (люмбалгия) или болей по ходу седалищного нерва (люмбоишиалгия). В таком случае он обусловлен остеохондрозом и сдавлением одной из корешково-спинномозговых артерий поясничного отдела грыжей диска. Реже перемежающая хромота возникает при атеросклеротическом поражении ветвей брюшной аорты или спинальном васкулите.
Каудогенная перемежающаяся хромота проявляется появляющимися при ходьбе приступами парестезий в виде онемения, покалывания, ползанья мурашек. Парестезии начинаются в дистальных отделах ног, поднимаются выше, захватывают паховую область и половые органы. Если пациент пытается продолжить ходьбу, то он отмечает резкую слабость в ногах. После непродолжительного отдыха все эти симптомы проходят. Такой вид нарушения спинномозгового кровообращения характерен для сужения позвоночного канала на поясничном уровне. В некоторых случаях встречается сочетанная миелогенная и каудогенная хромота, для которой характерна как слабость в ногах, так и выраженные парестезии.
Хроническая недостаточность спинального кровообращения, как правило, начинается с возникновения преходящих нарушения спинномозгового кровообращения. Постепенно развиваются стойкие и часто прогрессирующие нарушения двигательной сферы и чувствительности. В зависимости от уровня поражения они могут проявляться мышечной слабостью в руках и ногах (тетрапарез) или только в ногах (нижний парапарез), снижением или выпадением чувствительности, изменением мышечного тонуса, нарушенем мочеиспускания и дефекации.
К неврологическим осложнениям нарушений спинномозгового кровообращения относится отек спинного мозга, к соматическим — пролежни, вторичные инфекционные заболевания мочевыводящих путей, сепсис.
Диагностика нарушения спинномозгового кровообращения
Для постановки точного диагноза, дифференцировки нарушений спинномозгового кровообращения от опухолевых и воспалительных процессов, определения ишемического или геморрагического характера спинального инсульта применяется магнитно-резонансная томография (МРТ позвоночника), а при невозможности ее проведения - компьютерная томография (КТ позвоночника).
Для диагностики патологических изменений в сосудах и при решении вопроса об оперативном вмешательстве проводят спинальную ангиографию. Электрофизиологические методы исследования (электронейрография, электромиография, вызванные потенциалы, транскраниальная магнитная стимуляция) назначаются для определения степени и уровня поражения проводящих нервных волокон и состояния нервно-мышечной передачи.
Лечение нарушения спинномозгового кровообращения
Пациент с острым нарушением спинномозгового кровообращения должен быть как можно скорее госпитализирован в отделение неврологии. При транспортировке больной лежит на спине на специальном щите. Медикаментозная терапия ишемического спинального инсульта сходна с лечением ишемического инсульта головного мозга. Применяют препараты, расширяющие мозговые сосуды (винпоцетин, ницерголин, циннаризин); сосудорасширяющие препараты, улучшающие коллатеральное кровобращение (бендазол, эуфиллин, папаверин, никотиновую кислоту, дротаверин); препараты, стимулирующие работу сердечно-сосудистой системы (никетамид, скополамин) и препараты, разжижающие кровь (пентоксифиллин, дипиридамол, декстраны). Под контролем свертывания назначают антикоагулянты (гепарин, надропарин, аценокумарол, фениндион и др.).
Медикаментозная терапия геморрагического спинального инсульта соответствует лечебным мероприятиям при геморрагическом инсульте головного мозга. Это препараты, способствующие формированию тромба и прекращению кровотечения, направленные на укрепление стенки сосуда и понижение ее проницаемости.
Независимо от вида инсульта пациенту необходим постельный режим, регулярное опорожнение мочевого пузыря, предупреждение пролежней. Для профилактики отека мозга проводится дегидратационная терапия (маннитол, фуросемид). Медикаментозную терапию, направленную на восстановление утраченных функций, обычно начинают на вторые или третьи сутки. В нее входят неостигмин, галантами. Через неделю назначают нейропротекторы (препарат из мозга свиньи), ноотропы (пирацетам, экстракт гинко билоба), антигипоксанты (гопантеновая кислота, фенибут, мельдоний), антиоксиданты (карнитин, витамин Е), витамины группы В и др. Наряду с медикаментозным лечением применяют лечебную физкультуру, физиотерапию и массаж пораженных конечностей.
Хирургическое лечение проводится нейрохирургами. Операция реваскуляризации спинного мозга показана при неэффективности консервативной терапии. Операции на позвоночнике необходимы и в случаях, когда нарушение спинномозгового кровообращения вызвано сдавлением артерии опухолью, межпозвонковой грыжей, очагом воспаления и т. п. Вмешательство необходимо при выявлении аневризмы сосуда, поскольку позволяет предупредить ее разрыв и кровоизлияние в спинной мозг.
Прогноз и профилактика нарушения спинномозгового кровообращения
Прогноз нарушения спинномозгового кровообращения зависит от его вида, локализации и обширности поражения вещества спинного мозга. Раннее прекращение повреждающего воздействия этиологического фактора и начало лечения улучшают прогноз. Однако даже в случае благоприятного исхода часто сохраняются стойкие нарушения двигательной и чувствительной сферы. Пролежни и инфекционные осложнения могут привести к развитию сепсиса и летальному исходу.
Профилактика нарушений спинномозгового кровообращения предусматривает раннее выявление факторов, приводящих к их развитию (например, аневризм).
Читайте также:


