Спина и поясница картина


Каждый день наш позвоночник испытывает колоссальные нагрузки, и мы сами часто помогаем ему устать еще больше. Что и как именно делать для улучшения осанки и укрепления спины, рассказывает врач-остеопат Владимир Животов.
Что ты носишь?
Советую отказаться от кедов, балеток, вьетнамок, шлепанцев и уггов! Обувь на шпильках — только по особым случаям, но никак не для повседневной носки.
Отдельно стоить сказать про ортопедическую обувь и стельки, которые носят при плоскостопии. Дело в том, что подобный дефект не формируется только в области стоп. Это результат искривлений, которые затрагивают все тело человека и идут сверху вниз: от деформированных из-за травмы костей черепа, через все отделы позвоночника к голеням и стопам. Плоскостопие — это попытка тела подстроиться под искривления, возникшие из-за родовых или приобретенных травм, и перераспределить нагрузку с жизненно важных отделов на стопы. Ортопедические стельки облегчают жизнь стопам (болевые ощущения и дискомфорт проходят), но нагрузка возвращается на верхние отделы — прежде всего, на поясничный отдел позвоночника — и может стать причиной возникновения межпозвонковых грыж.

Как ты сидишь?
Все время контролировать осанку невозможно, это вне нашей власти. Но ваша прямая обязанность — следить за ней, хотя бы когда вы сидите за рабочим столом. Мы проводим много времени в этом положении: учимся или работаем. И ежедневно перегружаем и без того зачастую искривленный позвоночник неподходящими условиями. Яркий пример — когда мы сидим на стуле и облокачиваемся только ягодицами на сидение и спиной — на спинку стула, а нижнюю часть позвоночника (поясницу) оставляем провисать. Точно так же мы часто сидим в машине, в городском транспорте, в поездах, самолетах. Работая за компьютером, мы часто усугубляем это положение неправильным наклоном сидения, провисающей рукой с мышкой, сутулостью и т. д.
Как правильно сидеть? Запомните: очень важно, чтобы монитор, телефон, книга были на уровне глаз и вам не пришлось наклонять голову, напрягая при этом шею. Спинка сидения стула должна быть немного наклонена вперед (приблизительно на 4 градуса), рука, которая работает с компьютерной мышкой, пусть полностью лежит на столе, включая локоть и запястье. Также обязательно отрегулируйте высоту стула, чтобы сидеть ровно и не сутулиться. Оптимально, если высота стола также будет регулироваться под вас.
И еще один важный момент: как известно, в сидячем положении позвоночник испытывает более сильную нагрузку, чем в стоячем. А сидим мы зачастую больше, чем ходим. Помните об этом и по возможности создавайте себе разные виды активности, чтобы чередовать положения тела. Появилась свободная минутка? Встаньте и сделайте элементарное упражнение на осанку. Исходное положение — стоя. Расставьте руки в стороны, держите их в горизонтальном положении параллельно полу, ладони смотрят вниз, локти немного согнуты. Разведите назад и как можно сильнее сведите лопатки. Представьте, что вам нужно расколоть ими грецкий орех. Теперь разверните ладони и выполните еще раз это же упражнение. Делайте его минимум раз в день до ощущения утомления мышц. Данное упражнение отлично укрепляет спину. Вы также можете усложнить задачу и добавить нагрузку за счет дополнительного веса. Возьмите в каждую руку гантели по 1 кг или по бутылке с водой по 0,5-1 л и выполните упражнение с нагрузкой.

Сколько ты двигаешься?
Ходите как можно чаще. Минимум 10 000 шагов в день. Занимайтесь йогой, но только под руководством и контролем опытного инструктора. И, конечно, выполняйте физические упражнения. Даже в домашних условиях можно эффективно заниматься, если правильно подобрать комплекс и делать его постоянно. Этим вы окажете своему организму неоценимую услугу.
Как ты распределяешь нагрузку?
Разрыв диска по-научному называется экструзия. Если место разрыва межпозвоночной диска приходится на ту область, которая поддерживается связками позвоночного столба, то последующего развития патологии не происходит. Если связка диск не дублирует, то вместе с разрывом происходит выпадение пульпозного ядра и возникает межпозвоночная грыжа. Это тяжелейшее заболевание, которое может потребовать длительного и упорного лечения. А при его отсутствии может спровоцировать нарушение работы внутренних органов брюшной полости, парезы и параличи нижних конечностей.
Чаще всего наблюдается разрыв межпозвоночного диска поясничного отдела, поскольку на него приходится максимальная физическая, механическая и амортизационная нагрузка. Соответственно диски в пояснице подвергаются более быстрому процессу разрушения.
Для понимания такого процесса, как разрыв фиброзного кольца межпозвоночного диска поясничного отдела, предлагаем ознакомиться с основными моментами физиологии и анатомии позвоночного столба человеческого тела.
Начать стоит с того, что позвоночный столб состоит из отдельных тел позвонков. Вместе с дугообразными отростками они формируют спинномозговой канал. Разделены между собой позвонки с помощью межпозвоночных дисков. Они состоят из хрящевых тканей и отвечают за равномерное распределение амортизационной нагрузки и защиту корешковых нервов, которые отходят от спинного мозга через фораминальные отверстия в боковых проекциях тел позвонков.
Каждый межпозвоночный диск состоит из наружной оболочки – фиброзного кольца, и внутреннего студенистого тела – пульпозного ядра. Фиброзное кольцо не имеет собственной кровеносной сети. Оно может получать жидкость и питательные вещества только за счет диффузного обмена с окружающими мышцами и замыкательной пластинкой, разделяющей диск и тело позвонка.
Все тела позвонков соединены между собой с помощью суставов (дугоотросчатые, унковертебральные, фасеточные) и связок (длинные продольные и межпозвонковые короткие). Вокруг позвоночника располагаются многочисленные паравертебральные мышцы. Они отвечают за подвижность тела человека и за обеспечение диффузного питания межпозвоночных дисков. Если на эти мышцы не оказывается регулярная физическая нагрузка в необходимом объеме, то фиброзное кольцо начинает обезвоживаться. Его поверхность покрывается трещинами, заполненными отложениями солей кальция. Это первая стадия остеохондроза и уже на ней диск частично утрачивает способность усваивать жидкость при диффузном обмене.
При снижении высоты межпозвоночного диска (это вторая стадия остеохондроза – протрузия) начинает оказываться избыточное давление на замыкательную пластинку тела позвонка. Она подвергается склерозированию, в ней нарушается кровоток и она также утрачивает способность обеспечивать поступление жидкости в хрящевые ткани межпозвоночного диска.
При тотальном обезвоживании межпозвоночного диска развивается третья стадия остеохондроза – экструзия, или разрыв фиброзного кольца. Эта патология может быть спровоцирована неосторожным резким движением, падением с высоты, подъемом непривычных тяжестей, ДТП и т.д. разрыв фиброзного кольца межпозвоночного диска – это всегда травма, которой предшествует длительный процесс дегенеративного дистрофического изменения в хрящевых тканях.
Причины разрыва фиброзного диска
Как уже говорилось выше, разрыв фиброзного диска не случается без травматического воздействия. Т.е. экструзия не может произойти во время сна или при статичном положении тела человека. Только при резких движениях, подъемах тяжестей, падениях и т.д.
Второе – разрыв фиброзного кольца диска может произойти у любого человека. Но в зоне риска пациенты, у которых наблюдаются дегенеративные дистрофические изменения в хрящевых тканях этих структурных частей позвоночного столба.
Разберем основные причины, которые потенциально могут привести к экструзии межпозвонкового диска в поясничном отделе позвоночника:
- избыточная масса тела – она создает повышенное давление на диски и провоцирует их быстрое разрушение;
- ведение малоподвижного сидячего образа жизни, при котором на мышцы поясничного отдела позвоночника не оказывается динамической физической нагрузки, они не сокращаются и не осуществляют полноценное диффузное питание хрящевых тканей дисков;
- курение и употребление алкогольных напитков – нарушается микроциркуляция крови и лимфатической жидкости, снижается эластичность хрящевых тканей;
- сахарный диабет и диабетическая ангиопатия;
- ревматические процессы: болезнь Бехтерева, системная красная волчанка, ревматоидный полиартрит;
- тяжелый физический труд, сопряженный с систематическим чрезмерным напряжением мышц поясницы;
- нарушение осанки с искривлением поясничного отдела позвоночника;
- перекос костей таза и нарушение процесса распределения амортизационной нагрузки;
- разрушение крупных суставов нижних конечностей;
- косолапость, плоскостопие и другие виды неправильной постановки ног при ходьбе и беге;
- неправильный выбор обуви для повседневной носки и занятий спортом;
- неправильная организация спального и рабочего места;
- травмы спины в области поясницы (ушибы, падения, растяжения окружающих связок и сухожилий).
Это не полный перечень причин, которые могут привести к разрыву фиброзного кольца межпозвоночного диска в поясничном отделе позвоночника. Но при первом обращении к доктору важно рассказывать достоверно обо всех аспектах своей жизни. Так врач сможет быстрее распознать потенциальные причины развития патологических изменений и разработает наиболее эффективный курс терапии.
Разрыв кольца межпозвоночного диска – это не одномоментный процесс. В большинстве случаев разрыв фиброзного кольца межпозвоночного диска можно успешно предотвратить, если проводить своевременное эффективное лечение остеохондроза позвоночного столба.
Как проявляется разрыв дисков позвоночника
Теперь разберемся в том, как проявляется данная патология и какие клинические симптомы могут проявляться. Итак, разрыв дисков позвоночника практически всегда происходит в результате травмирующего воздействия. Соответственно, клинические симптомы возникают сразу же вслед за падением, подъемом тяжести, резким поворотом туловища и т.д. В момент разрыва человек ощущает острую, пронизывающую боль. Она заставляет согнуться. Разогнуться обратно пациент самостоятельно ен может по причине того, что рефлекторно спазмируются окружающие мышцы поясницы.
Затем постепенно развивается полноценная клиническая картина разрыва диска позвоночника поясничного отдела:
- появляется скованность движений;
- любые движения приводят к усилению болевого синдрома;
- в месте нарушения целостности фиброзного кольца при пальпации определяется очаг болезненности и избыточного натяжения мышечного волокна;
- в месте поражения может появиться онемение, парестезия, нарушение кровоснабжения кожных покровов;
- при большом разрыве может наблюдаться острый воспалительный процесс (покраснение и отечность тканей, резкая болезненность их при пальпации).
Неврологические симптомы при разрыве межпозвоночного диска обычно не проявляются. Их появление может быть связано с развитием осложнений. Таких как грыжа диска, радикулит, компрессия корешковых нервов спазмированными паравертебральным мышцами, смещение тела позвонка, стеноз спинномозгового канала на фоне воспаления дуральных оболочек.
При появлении подобных симптомов необходимо как можно быстрее обратиться на прием к неврологу или вертебрологу. Диагностика включает в себя рентгенографическое исследование, которое позволяет исключить травматическое поражение костной ткани позвоночника (трещины, компрессионные и оскольчатые переломы и т.д., Для того, чтобы визуализировать состояние фиброзного кольца межпозвоночного диска, проводится МРТ обследование. Оно показывает состояние хрящевых тканей, снижение высоты межпозвоночного диска, наличие экструзии (разрывов) и грыжевых выпячиваний пульпозного ядра.
Последствия разрыва позвоночного диска
Разрыв позвоночного диска – это очень серьезная патология, которая при отсутствии своевременного лечения может повлечь за собой развитие одной из самых сложных локализаций грыжи – боковой. Опасность боковой межпозвоночной грыжи заключается в том, что она быстро секвестрируется за счет ущемления боковыми короткими связками. Отделяемое пульпозное ядро вызывает воспаление окружающих мягких тканей и может привести к хроническому радикулиту и даже нарушению иннервации отдельных частей тела.
Распространенное осложнение разрыва диска – воспаление корешковых нервов на фоне их сдавливания окружающими мышцами. При этом возникают неврологические проблемы. Это может быть парез или паралич нижних конечностей, парестезии, онемение и т.д.
Последствиями разрыва фиброзного кольца межпозвоночного диска поясничного отдела позвоночника являются слабость мышц тазового дна и опущение внутренних органов, нарушение функции кишечника и мочевого пузыря, развитие желчнокаменной болезни и многое другое.
Не стоит думать, что все пройдет самостоятельно. Как можно раньше обращайтесь за медицинской помощью. Исключите вероятность развития осложнений.
Как лечить разрыв межпозвонковых дисков
В большинстве случаев разрыв межпозвонковых дисков можно успешно лечить без хирургического вмешательства и применения фармакологических препаратов. Более того, не существует на сегодняшний день фармакологических препаратов, которые бы могли быстро, безопасно и эффективно восстановить целостность разрушенного фиброзного кольца межпозвоночного диска. Поэтому применять бездумно выписанные хондропротекторы конечно же можно, но рассчитывать на какую-то пользу от этого – бессмысленно.
Как говорилось выше, разрыв межпозвоночного диска – это результат нарушенного диффузного питания его хрящевых тканей. А если оно нарушено, то каким образом хондропротекторы должны проникнуть в очаг разрыва? Никаким.
Помочь в такой ситуации может только комплексный подход в основе которого лежит радикальное изменение своего образа жизни. Необходимо отказаться от вредных привычек, правильно организовать свое спальное и рабочее место, заниматься физической культурой и т.д. Более детальные индивидуальные рекомендации, относительно изменения образа жизни обычно дает лечащий врач.
Для лечения разрыва межпозвонкового диска поясничного отдела позвоночника нужно обратиться к вертебрологу или неврологу. Лучше всего проводить терапию в клинике мануальной терапии. В большинстве из них есть все необходимое для быстрого устранения болевого синдрома без применения вредных лекарственных препаратов. Там работают специалисты, которые могут запустить процесс восстановления разрушенного межпозвоночного диска с помощью простых, эффективных и абсолютно безопасных методов воздействия:
- остеопатия – позволяет восстановить нарушенную микроциркуляцию крови и лимфатической жидкости в очаге поражения;
- массаж – снимет избыточное напряжение мышц, восстановит их эластичность, усилит клеточную проницаемость;
- лечебная гимнастика и кинезиотерапия позволяют восстановить нарушенный процесс диффузного питания хрящевой ткани;
- лазерное воздействие за счет вапоризации восстанавливает целостность фиброзного кольца межпозвонкового диска;
- физиотерапия усиливает кровоток и обменные процессы;
- рефлексотерапия за счет воздействия на биологически активные точки на теле человека активирует регенерацию разрушенных тканей за счет использования скрытых резервов организма человека.
Проводите лечение разрыва межпозвоночного диска правильно. Не поддавайтесь уговорам на хирургическую операцию. Она не лечит остеохондроз, а приводит к тому, что начинают быстро разрушаться соседние межпозвоночные диски. Ищите опытного мануального терапевта у себя по месту жительства и обращайтесь к нему.
Имеются противопоказания, необходима консультация специалиста.
В нормальном состоянии позвоночник имеет несколько изгибов: в шейном, грудном и поясничном отделах. Их задача заключается в амортизации нагрузок, что предотвращает смещение позвонков и разрушение межпозвоночных дисков. Плоская спина является патологией, которая вызывает боли в руках и ногах, нарушения кровяного давления, дисфункцию внутренних органов и другие проблемы. Заболевание может развиться как в детском, так и в зрелом возрасте и требует комплексного лечения.
Из этой статьи вы узнаете, каковы причины плоской спины, какие симптомы и последствия имеет это нарушение, как лечить его в домашних условиях.

Виды плоской спины
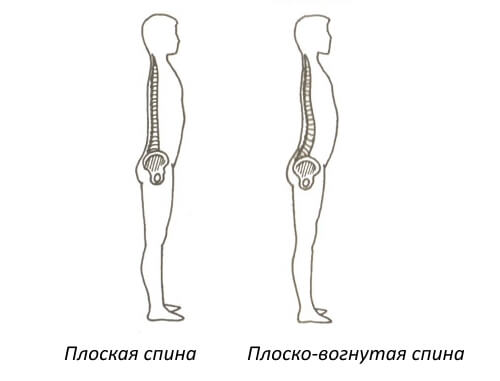
В норме позвоночник имеет лордоз – прогиб в переднюю часть в шейном и поясничном отделе и кифоз – прогиб спереди назад в грудном отделе. Градусы искривления составляют не более и не менее 30. При увеличении градуса в одном из отделов можно говорить о наличии патологического лордоза или кифоза, когда угол становится значительно меньше, появляется синдром плоской спины. Эта патология имеет несколько видов в зависимости от изгиба, который был подвержен выпрямлению.
Полностью плоская спина предполагает отсутствие прогиба в шее, грудном отделе и пояснице. Зона сочленения черепа и шеи, точка между лопатками, крестец и пятки находятся в одной вертикальной плоскости. При плоско-вогнутом искривлении полностью исчезает шейный прогиб, при этом, пытаясь компенсировать патологическое положение позвоночника, человек выгибает спину, что усугубляет грудной кифоз. Еще один вид искривления предполагает полное выпрямление изгиба в шее и грудном отделе с компенсацией сильным прогибом в пояснице. При такой патологии шея удлиняется, плечи направлены вперед и опущены, лопатки выпирают углами назад, живот подается вперед, становится большим и круглым, ягодицы подворачиваются вниз.
На начальных стадиях патология имеет слабо выраженный характер, но нарушение баланса в позвоночнике со временем приводит к еще большему выпрямлению естественных изгибов и их компенсации за счет излишних прогибов.
Причины

Патология может развиться в детском возрасте в момент формирования костно-мышечной системы, а также уже в зрелом возрасте под влиянием различных заболеваний и неправильного образа жизни.
Причины плоской спины:
- дегенеративно-дистрофические патологии позвоночника. К ним относятся остеохондроз, грыжи, протрузии. При наличии этих патологий происходит разрушение межпозвоночных дисков и деформация позвонков. Вместе с этим нарушается тонус мышц, они оказываются либо сильно спазмированными, либо полностью расслабленными, происходит защемление нервов. Все это заставляет человека неосознанно принимать удобное положение тела, что усугубляет искривление позвоночника;
- болезнь Бехтерева;
- рахит, полиомиелит, родовые травмы;
- плоскостопие у детей, которое может быть врожденным или сформироваться в переходном возрасте, когда костная система развивается быстрее, чем мышечная;
- нарушения развития в раннем возрасте, неспособность держать головку;
- травмы позвоночника.
В возрасте до 3-х месяцев позвоночник ребенка идеально ровный. Когда малыш начинает самостоятельно удерживать головку, укрепляются мышцы его шейно-воротниковой зоны, что способствует формированию шейного лордоза. В 5-6 месяцев, когда ребенок начинает садиться, формируется грудной кифоз. Когда ребенок становится на ноги, укрепляются мышцы поясницы и нижних конечностей, что приводит к формированию поясничного лордоза. Если в возрасте старше 12 месяцев отсутствуют естественные изгибы позвоночника, это говорит о патологии плоской спины. Не стоит игнорировать это нарушение, так как чем больше времени проходит, тем сильнее формируются компенсаторные изгибы позвоночника.
Симптоматика

Плоская спина – это не только эстетическая патология, которая приводит к нарушению осанки, недостаточному развитию мышц ног, ягодиц, груди и пресса. Данное нарушение приносит и большой дискомфорт, который значительно отражается на качестве жизни больного.
- боли в ногах;
- острая боль в зоне с компенсаторным прогибом;
- нарушения кровяного давления;
- поверхностное дыхание, бронхиальная астма;
- при сильном прогибе в грудном отделе нарушается кровоснабжение верхней части тела, что приводит к снижению качества зрения, слуха и работы вкусовых рецепторов;
- нарушения работы желудка, сердца, легких, органов малого таза;
- повышенная утомляемость, головные боли;
- неспособность длительное время находиться в стоячем или сидячем положении.
Симптоматика может иметь разную интенсивность в зависимости от стадии заболевания.
Последствия для больного

Плоская спина может повлечь за собой множество патологий. Особенно опасно нарушение, которое формируется в детском возрасте. Это может нарушить процессы развития кровеносной, костной и мышечной систем, а также внутренних органов.
Плоская спина может спровоцировать следующие осложнения:
- патологии развития кровеносной системы детей, что может привести к недостаточному питанию всех тканей организма;
- извилистость артерий, что приводит к отставанию в психическом и умственном развитии у детей;
- неправильное расположение внутренних органов;
- деформация ребер, тазовых костей, плеч, нижних конечностей;
- нарушения осанки;
- разрушение межпозвоночных дисков, деформация позвонков;
- проблемы с работой мочеполовой системы;
- снижение мышечного тонуса, что вызывает судороги;
- разрушение тазобедренных, коленных и голеностопных суставов;
- нарушения перистальтики кишечника;
- появление межреберной невралгии.
Усугубить развитие негативных последствий плоской спины могут сильные нагрузки, длительное пребывание в сидячем или лежачем положении, неправильная осанка сидя за столом, ношение обуви на высоких каблуках, частые поднятия тяжестей.
Диагностика

Для оценки состояния плоской спины стоит обратиться к ортопеду, травматологу или неврологу. Врач проведет осмотр, опрос и назначит дополнительные обследования. В первую очередь проводят рентгенографию позвоночника. Снимок, сделанный в боковой проекции, позволяет определить сглаживание естественных изгибов и компенсацию излишними прогибами. Если заболевание находится в запущенной форме, могут назначить УЗИ, КТ или МРТ. Эти методики позволяют оценить состояние не только костей, но и мышц, сосудов, нервов, суставов. Детальная диагностика поможет определить, насколько подверглись нарушениям смежные системы организма.
Можно предварительно оценить наличие синдрома плоской спины в домашних условиях. Для этого нужно встать у стены, опереться о нее затылком, лопатками, ягодицами и ступнями. При нормальном состоянии спины между стеной и поясницей, а также стеной и шеей должна проходить ладонь. Если площадь соприкосновения спины с поверхностью больше, это говорит о ее излишней плоскости.
Лечение

Лечение плоской спины предполагает целый комплекс мероприятий. В большинстве случаев патологию можно вылечить при помощи консервативных методик, к операции прибегают только при наличии сильных повреждений дисков и позвонков в результате формирования компенсаторных прогибов. Лечение предполагает ношение корректирующего корсета, применение физиопроцедур, массажа и выполнение специальных упражнений.
Медикаменты стоит принимать только по назначению врача, и в лечении они выполняют вспомогательную функцию: снимают боль, укрепляют хрящевую ткань, уменьшают мышечный спазм.
Это конструкция из эластичных лент и ребер жесткости, которая призвана фиксировать поврежденный участок спины в правильном положении. Корсеты могут быть использованы для выпрямления грудного кифоза и отведения плеч назад, снятия нагрузки с поясницы. Эластичная конструкция мягко воздействует на корпус, снимая нагрузку с мышц, постепенно тело привыкает к правильному положению, и необходимость в ношении корсета исчезает. Используют такую систему курсом по назначению врача. Не рекомендовано частое, бесконтрольное ношение корсета, так как это может привести к атрофии мышц.
Это целый набор методик, построенный на использовании природных сил. На организм воздействуют электрическими токами, магнитными и акустическими волнами, ультразвуком. Все эти силы нормализуют кровообращение, способствуют снятию спазмов, активизируют обмен веществ, запускают процессы восстановления структуры позвоночника и снимают боль.
Рецепты с использованием продуктов животного и растительного происхождения издревле используются для лечения различных недугов. Всевозможные компрессы и растирания помогают снять боль при проблемах со спиной. Плюсом такого дополнения к лечению является отсутствие побочных эффектов, но есть и минусы – велика вероятность развития аллергических реакций. Поэтому перед использованием народных рецептов стоит убедиться в отсутствии аллергии.
Это одна из основ лечения. Во время массажа восстанавливается правильный тонус мышц, нормализуется кровообращение, уходят отеки, восстанавливаются межпозвоночные диски. Уже после первых сеансов пациент чувствует облегчение, исчезают боли, восстанавливается подвижность спины и постепенно нормализуется правильный баланс изгибов позвоночника. Массаж можно выполнять у специалиста или в домашних условиях. Важным правилом при наличии данной патологии является комбинированная техника массажа. Дело в том, что в области выпрямления изгибов мышцы слишком расслаблены и атрофированы, им не хватает питания и объема. В области компенсаторных прогибов наоборот – мышцы слишком напряжены и спазмированны. Поэтому техника массажа следующая: в области выпрямления изгибов выполняется тонизирующий массаж, в области излишнего прогиба – расслабляющий. Также можно выполнять легкие массирующие действия в области груди, живота и бедер. Это необходимо для общего укрепления тела, так как чрезмерному растяжению и атрофированию подвергаются мышцы пресса и груди.
Лечебная физкультура

Именно правильный комплекс ЛФК способен дать хороший лечебный эффект в борьбе с плоской спиной. Во время упражнений идет проработка всех мышц, происходит плавное вытяжение позвоночника, что способствует восстановлению межпозвоночных дисков, снимаются спазмы и защемления с нервных корешков. Лечебная физкультура обеспечивает отличный терапевтический эффект, если выполнять ее правильно: запрещены нагрузки на плоскую спину в период острых болей, дождитесь ремиссии и приступайте к тренировкам, нагрузки должны быть умеренными с постепенным увеличением числа подходов и времени выполнения.
Упражнения для плоской спины:
- В положении лежа на животе поставьте ладони под грудь, а ноги выпрямите на полу и разведите на ширину плеч. Приподнимитесь на прямых руках и пальцах ног так, чтобы ваше тело было параллельно полу. Затем поднимите копчик вверх, отводя тело назад. Ноги при этом выпрямлены, а тело и руки образуют прямую линию, изгиб должен быть только в области таза.
- Из предыдущего положения направьте таз вниз, прогнитесь. При этом опирайтесь на вытянутые руки и пальцы стоп.
- В положении из первого упражнения начните отводить таз в стороны, при этом ноги остаются прямыми, туловище и руки образуют прямую линию.
- Сядьте на пол, ноги слегка согните в коленях, поставьте перед собой и разведите на ширину плеч, руки расставьте также и слегка отведите назад. Опираясь на руки, поднимайте таз. При этом ноги сгибаются в коленях под прямым углом, между телом и руками также должен образоваться прямой угол. Выполните несколько поднятий корпуса.
- Лежа на спине, прижмите колени к груди и обхватите их руками. Слегка прокатываясь спиной по полу, тянитесь подбородком к коленям.
- Из предыдущего положения, обхватив колени руками, выполните несколько поворотов из стороны в сторону.
- Встаньте на четвереньки, руки и колени на ширине плеч. Выпрямите ноги так, чтобы тело и руки образовали прямую линию. Встаньте на носочки и потянитесь тазом вверх, почувствуйте, как растягиваются мышцы спины. Выполните несколько шагов руками и ногами вперед, затем назад.
- В положении стоя на четвереньках с расставленными на ширину плеч ногами и руками прогнуться спиной вверх, направляя подбородок к груди. Тянуть спину вверх, чувствуя, как растягиваются мышцы. Затем выгнуться в обратную сторону, подняв голову, максимально прогнуться в спине.
Все перечисленные упражнения стоит выполнять ежедневно, постепенно увеличивая нагрузку.
Профилактика

Чтобы никогда не столкнуться с проблемой плоской спины или закрепить результат после комплексного лечения, стоит придерживаться следующих мер:
- избегайте повышенных физических нагрузок;
- организуйте правильное спальное место, замените обычный матрас на ортопедический;
- носите удобную обувь;
- нормализуйте свой рацион;
- занимайтесь физкультурой и регулярно проходите курсы массажа;
- если вы вынуждены работать в сидячем положении, делайте небольшие перерывы на зарядку;
- не поднимайте тяжестей. Если этого избежать не удалось, во время поднятия держите спину ровно, чтобы равномерно распределить давление по всей длине позвоночника;
- следите за осанкой;
- при обнаружении болей в спине не игнорируйте симптомы, сразу обращайтесь к врачу.
Эти простые рекомендации помогут вам сохранить здоровье спины.
Тренажер Древмасс

Плоская спина – выраженный эстетический недостаток, который значительно отражается на работе внутренних органов и состоянии позвоночника. Важно подходить к лечению этой патологии комплексно с большим упором на лечебную физкультуру и массаж. Именно эти два направления уже помогли множеству больных справиться с проблемой плоской спины. Немало в этом им помог тренажер Древмасс. Он разработан специально для профессионального выполнения массажа и ЛФК в домашних условиях.
Конструкция тренажера состоит из деревянной рамы, в которую устанавливаются специальные гладкие ролики. Когда вы ложитесь спиной на тренажер, ролики располагаются в зоне прохождения околопозвоночных мышц. Выполняя несколько прокатов по роликам, вы разминаете мышцы, восстанавливаете кровообращение, снимаете спазм с нервных окончаний. При этом не происходит воздействия на сами позвонки, которые могут быть деформированы и оказывать давление на соседние сосуды и нервные окончания. Происходит только плавное вытяжение позвоночника с высвобождением места под межпозвоночные диски, что уменьшает размеры грыж и устраняет защемления. Также на тренажере можно выполнять упражнения на укрепление мышц пресса и груди, разминку области тазового дна.
В комплект тренажера Древмасс входят ролики разных размеров. Их диаметр определяет интенсивность воздействия – чем больше ролик, тем сильнее он прорабатывает проблемную область. Вы можете выбирать место расположения роликов в зависимости от проблемной зоны – устанавливать самый большой из них в шейном, грудном или поясничном отделе.
Занятия на тренажере заменят вам и массаж, и лечебные упражнения. Со временем боли в спине уходят, восстановится правильный тонус мышц, исчезают застойные явления, и состояние позвоночного столба естественным путем приходит в норму. В дальнейшем тренажер станет для вас эффективным инструментом профилактики и других заболеваний: сколиоз, остеохондроз, радикулит, протрузии и грыжи.
Древмасс изготовлен из прочной, натуральной древесины и представлен с разным набором роликов специально для возможности выбора модели под рост пользователя.
Обеспечить здоровье своей спине можно и без посещения дорогостоящих сеансов массажа. Все лечебные процедуры доступны у вас дома с тренажером-массажером Древмасс.
Читайте также:


