Сколиоз iii степени с наличием дыхательной недостаточности
Сколиоз
Однако даже небольшой степени боковые изгибы (сколиоз) позвоночника – это всегда патология. И дело не только в косметическом дефекте. Хотя характерный отталкивающий внешний вид при выраженных или прогрессирующих сколиозах – это всегда трагедия для человека, стремящегося жить качественной полноценной жизнью. Особенно это касается молодых юношей и девушек. Ведь именно в детском и юношеском периоде (до 15 – 16 лет) диагностируется значительная часть сколиозов.
Основная проблема состоит в том, что из-за изменения конфигурации и объема грудной клетки при выраженных боковых искривлениях всегда страдают внутренние органы (сердце, легкие, желудок, печень, кишечник, крупные сосуды). У мужчин снижается толерантность к физическим нагрузкам, у женщин возникают проблемы с зачатием, вынашиванием беременности и деторождением. Более того, очень часто боковая деформация позвоночника – это всего лишь надводная часть айсберга, являющаяся признаком куда более серьезной патологии – опухоли, туберкулеза, эндокринных расстройств.
Так почему же деформируется позвоночник? Прежде чем ответить на вопрос, стоит определиться с видами сколиозов. По своей сути сколиозы могут быть структурными и неструктурными. Структурные сколиозы развиваются вследствие анатомических изменений строения костной ткани позвонков, а также находящихся рядом мышц, нервов, связочного аппарата. Такие искривления могут быть приобретенными и врожденными, причем на долю последних приходится примерно четверть всех диагностируемых сколиозов.
Среди основных причин развития структурных сколиозов выделяют:
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Пороки внутриутробного развития, ведущие к диспластическим нарушениям одного или нескольких позвонков
- Врожденные аномалии развития грудной клетки – отсутствие ребер, добавочные ребра
- Врожденная патология соединительной ткани – нейрофиброматоз, синдром Марфана
- Мозговая недостаточность вследствие детского церебрального паралича (ДЦП), ведущего к нарушению иннервации определенных участков позвоночника
- Остеопороз (разрежение костной ткани) позвоночника при рахите, болезнях паращитовидных желез, недостатке поступления кальция с пищей
- Остеомиелит позвонков
- Дистрофические изменения шейной, грудной и поясничной мускулатуры
- Туберкулезные повреждения позвонков
- Травмы позвоночника
- Опухоли позвоночника.
Более подробно о причинах сколиоза мы рассказали в этой статье
Неструктурные сколиозы, как следует из самого названия – это боковые отклонения оси позвоночного столба при неизмененном строении позвонков. Как правило, такие сколиозы чаще всего бывают приобретенными за исключением тех случаев, когда искривление носит компенсаторный характер при врожденных анатомических дефектах таза или нижних конечностей. Причинами таких сколиозов чаще всего являются:
- Травмы таза и нижних конечностей
- Врожденные дефекты таза и нижних конечностей
- Постоянная неправильная осанка у школьников
- Заболевания внутренних органов с асимметрично выраженным болевым синдромом
- Воспаления мышц (миозиты)
- Ожоги, рубцы мягких тканей с какой-либо одной стороны.
В этих случаях для устранения искривления позвоночника в достаточно вылечить основное заболевание, и поэтому многие неструктурные сколиозы являются легко обратимыми. В связи с этим некоторые медики склонны не причислять неструктурные деформации к сколиозам вообще.
В последнее время участились случаи развития у молодых людей сколиоза с невыясненными причинами. Это так называемый идиопатический сколиоз. Возникает он в юношеские годы, в период бурного роста организма. Причем девушки страдают идиопатическим сколиозом в несколько раз чаще, чем юноши. По-видимому, это связано с относительно слабой мускулатурой спины у женского пола, которая не способна заключить позвоночник в полноценный мышечный каркас. Не последнюю роль в развитии идиопатического сколиоза играет несбалансированное питание с низким содержанием солей кальция, повальное увлечение молодежи газированными напитками. Как известно, углекислый газ в пузырьках и ортофосфорная кислота в составе синтетических включений способствуют вымыванию солей кальция из организма.

В зависимости от локализации сколиоз может быть шейным, грудным, поясничным или смешанным (шейно-грудным, пояснично-грудным). Возможно наличие одной или нескольких дуг искривления. В связи с этим различают С-образные сколиозы (с 1 дугой), S-образные (с 2 дугами) и Z-образные (с 3 дугами). Скорее всего, наличие 2 или 3 дуг носит компенсаторный характер. При С-образных сколиозах ось позвоночного столба отклоняется. Стремясь компенсировать это, позвоночник изгибается в обратную сторону. В этой связи сколиозы разделяют на компенсированные и некомпенсированные. У компенсированных искривлений позвоночника вертикальная линия, опущенная из 7-го шейного позвонка, проходит через складку между ягодицами. Более подробно об S- и C -образном сколиозе написано тут.
Искривления позвоночника довольно часто носят сочетанный характер. Например, в грудном отделе помимо бокового искривления отмечается патологический кифоз, или попросту горб. В этих случаях говоря о грудном кифосколиозе. Кроме того, при больших степенях сколиоза помимо бокового смещения позвонков отмечается торсия. В дословном переводе это означает скручивание. Действительно, при многих сколиозах происходит скручивание костной ткани позвонка по вертикальной оси.
В зависимости от величины угла дуги искривления выделяют 4 степени сколиоза:
- 1 степень – угол искривления не превышает 10 градусов. Асимметрия на глаз практически не определяется. Обращает на себя внимания сутулость, неодинаковый уровень плечевого пояса.
- 2 степень – угол искривления составляет от 11 до 25 градусов. В этой степени уже отмечается торсия позвонков. Наблюдается видимая на глаз асимметрия плечевого пояса и таза. Из-за патологического напряжения мышц формируется мышечный валик в поясничной области с вогнутой стороны, а в грудной области – с выпуклой.
- 3 степень – искривление составляет от 26 до 50 градусов. Видимая деформация грудной клетки – западении межреберных промежутков с в вогнутой стороны искривления и выпирание с выпуклой. Ослабление брюшного пресса, формирование внутреннего горба.
- 4 степень – угол искривления я превышает 50 градусов. Выражен косметический дефект и все предыдущие признаки. Низкая переносимость даже небольших физических нагрузок. Помимо опорно-двигательного аппарата страдают внутренние органы.
Угол может изменяться в зависимости от положения тела, при этом выделяют стабильный и нестабильный сколиоз. При нестабильном сколиозе он уменьшается в положении лежа, когда уменьшается нагрузка на позвоночный столб. При стабильном искривлении позвоночника эта величина остается неизменной.

По-видимому, не последнюю роль в увеличении угла искривления играют межпозвонковые диски. При боковом смещении диск испытывает на себе неодинаковое давление со стороны тел позвонков. С вогнутой стороны это давление больше, с выпуклой – меньше. В результате этого диск еще больше изнашивается со стороны сколиоза, создается патологическое напряжение мышц (мышечный валик) и торсия позвонков – все это ведет появлению дисковых грыж и к дальнейшему увеличению угла искривления.
Наряду с позвоночником при сколиотической болезни вторично изменяется грудная клетка. Формируется так называемый реберный горб – с выпуклой стороны искривления межреберные промежутки расширяются, а с вогнутой – наоборот, западают. При сколиозе 4 степени деформация грудной клетки бывает настолько выражена, что нижние ребра на стороне искривления соприкасаются с гребнем подвздошной кости.
Из-за выраженной деформации грудной клетки полноценная экскурсия ее во время дыхания затруднительна. В итоге организм при выраженном сколиозе не получает необходимого количества кислорода – развивается так называемая хроническая гипоксия с нарушением всех обменных процессов в организме. Патология усугубляется еще и тем, что изменяется внутренний объем и форма грудной полости. Из-за этого нарушается циркуляция крови по сосудам, страдают легкие, изменяется форма сердца, развивается хроническая сердечно-дыхательная недостаточность.
Аналогичные изменения происходят в органах брюшной полости при поясничном и пояснично-грудном сколиозе. Снижается моторика желудка и кишечника с последующей ферментативной недостаточностью пищеварительных желез. Все это лишь усугубляет обменные нарушения. Эти нарушения нередко приводят к запоздалому половому созреванию юношей и девушек. Кроме того, из-за поясничного сколиоза вторично искривляется таз. Это создает проблемы для будущих мам с вынашиванием беременности и с деторождением.
Подробно о сколиозе у детей можно узнать тут
Диагностика сколиоза, особенно больших степеней, как правило, не представляет трудности. Для обнаружения деформации позвоночника зачастую достаточно обычного визуального осмотра. Обращает на себя внимание видимая кривизна контуров позвоночника, асимметрия плечевого пояса, углов лопаток, вторичное искривление таза и укорочение нижней конечности на стороне искривления.
При наличии хотя бы одного из этих признаков показана рентгенография позвоночного столба. На рентгенограмме определяют конфигурацию, степень и локализацию искривлений. В ходе осмотра и рентгенологического исследования можно установить, является ли сколиоз компенсированным и стабильным. В последнее время получил распространение качественно новый метод исследования позвоночника – магнитно-резонансная томография (МРТ), в ходе которой на экране монитора можно получить трехмерное изображение позвоночника. При значительных искривлениях необходимо исследовать работу внутренних органов – провести спирометрию, электрокардиографию, осуществить УЗИ сердца и внутренних органов.
Лечение сколиоза может проводиться как консервативно, так и оперативно. К консервативным методам относят медикаментозное лечение, массаж, физиотерапевтические процедуры, мануальную терапию. При этом следует учитывать, что окончательное формирование позвоночника завершается к 20 годам, и после этого возраста коррекция искривления практически невозможна. При сколиозе 1-2 степени усилия направлены на достижение исходной, нормальной конфигурации позвоночника. При выраженных сколиозах 3 – 4 степени это недостижимо, здесь главное – стабилизировать позвоночник и не допустить прогрессирование сколиоза.
Комплексе лечебных упражнений при сколиозе можно посмотреть тут
Медикаменты (хондропротекторы, витамины, общеукрепляющие препараты) в лечении сколиоза играют лишь вспомогательную роль. Укрепить мышцы, ликвидировать мышечный валик, и даже в немалой степени стабилизировать позвоночник можно с помощью массажа и мануальной терапии. Хороший эффект дают занятия лечебной физкультурой. Но здесь при неадекватных физических нагрузках усиливается нестабильность позвоночника и прогрессирует сколиоз. Поэтому комплекс упражнений разрабатывается для каждого пациента индивидуально с учетом локализации и выраженности искривления. При большой степени сколиоза противопоказан бег, силовые упражнения, прыжки, подвижные игры. Более подробно о том, чего нельзя делать при сколиозе, написано тут.
Очень хороший результат дает коррекция положением – создается оптимальная поза, способствующая нормализации осанки. Для этого используются специальные приспособления, ортопедические кроватки в которых молодые пациенты проводят значительную часть своего времени. При неэффективности консервативных мер, прогрессировании искривления показано оперативное лечение, направленное на стабилизацию позвоночника. Хирургическая коррекция не показана в раннем детстве, ее проводят в юношеском возрасте, когда формирование позвоночника практически завершено.
Еще статьи про сколиоз
Гость — 09.07.2014 — 02:17
София — 23.03.2015 — 23:33
Елена — 06.05.2015 — 15:19
- ответить
- ответить
Войти через uID
Сколиоз — сложная деформация позвоночника, характеризующаяся, в первую очередь искривлением его во фронтальной плоскости (собственно сколиоз), с последующей торсией и искривлением в сагиттальной плоскости (увеличением физиологических изгибов - грудного кифоза, шейного и поясничного лордоза).
Прогрессирование болезни приводит к вторичной деформации грудной клетки и таза, нарушению функции легких, сердца и тазовых органов. Юноши со сколиозом проходят экспертизу для определения годности их к службе в армии.
1. В зависимости от происхождения:
1 группа - сколиозы миопатического происхождения.
2 группа - сколиозы неврогенного происхождения.
3 группа - диспластические сколиозы.
4 группа - рубцовые сколиозы.
5 группа - травматические сколиозы
6 группа - идиопатические сколиозы.
2. По форме искривления:
С-образный сколиоз (с одной дугой искривления).
S-образный сколиоз (с двумя дугами искривления).
Σ - образный сколиоз (с тремя дугами искривления).
3. По локализации искривления:
- шейно-грудной сколиоз (вершина искривления на уровне Th3 - Th4);
- грудной сколиоз (вершина искривления на уровне Th8 - Th9);
- грудопоясничный сколиоз (вершина искривления на уровне Th11 - Th12);
- поясничный сколиоз (вершина искривления на уровне L1 - L2);
- пояснично-крестцовый сколиоз (вершина искривления на уровне L5 - S1).
4. По изменению статической функции позвоночника:
- компенсированная (уравновешенная) форма сколиоза (осевая вертикальная линия, опущенная от верхушки остистого отростка С7 позвонка, проходит через межягодичную складку);
- некомпенсированная (неуравновешенная) форма сколиоза (осевая вертикальная линия, опущенная от верхушки остистого отростка С7 позвонка, отклоняется в сторону и не проходит через межягодичную складку).
6. Клинико-рентгенологическая классификация сколиоза (по В. Д. Чаклину):
1 степень сколиоза. Слабо выраженное искривление позвоночника во фронтальной плоскости, исчезающее в горизонтальном положении. Асимметрия надплечий и лопаток при шейно-грудном и грудном сколиозе и талии при поясничном сколиозе, асимметрия мышц на уровне дуги искривления. Угол сколиотической дуги 175° - 170° (угол сколиоза 5° - 10°).
2 степень сколиоза. Искривление позвоночника, более выраженное, и не исчезает полностью при его разгрузке, имеется небольшая компенсаторная дуга и небольшой реберный горб. Угол сколиотической дуги 169° - 150° (угол сколиоза 11° - 30°).
3 степень сколиоза. Значительное искривление позвоночника во фронтальной плоскости с компенсаторной дугой, выраженной деформацией грудной клетки и большим реберным горбом. Туловище отклонено в сторону основной сколиотической дуги. Коррекция при разгрузке позвоночника незначительная. Угол сколиотической дуги 149° - 120° (угол сколиоза 31° - 60°).
4 степень сколиоза. Резко выраженный фиксированный кифосколиоз. Нарушение функции сердца и легких. Угол сколиотической дуги 60°).
Клинико-рентгенологическая классификация сколиоза (по Дж.Коббу):
I степень сколиоза характеризуется углом искривления не более 15°,
II степень – величина угла колеблется от 16 до 40°,
III степень – искривление составляет 40-60°,
IV степень – угол искривления превышает 60°.
В практике МСЭ используются классификации по Чаклину и Коббу.
7. По изменению степени деформации в зависимости от нагрузки на позвоночник:
- нефиксированный (нестабильный) сколиоз;
- фиксированный (стабильный) сколиоз.
8. По клиническому течению:
- непрогрессирующий сколиоз;
- прогрессирующий сколиоз:
(медленно прогрессирующий - нарастание угла искривления до 9 градусов за год;
быстропрогрессирующий - нарастание угла искривления от 10 и выше градусов за год).
Рентгенологическое исследование при сколиозе
Для диагностики сколиоза, определения его степени, признаков стабилизации и прогрессирования выполняют две рентгенограммы позвоночника в задней проекции: одну - в горизонтальном положении пациента лежа на спине, вторую - в вертикальном положении. Фокусное расстояние должно быть одинаковым (120 - 150 см). При наличии реберного горба под спину с вогнутой стороны грудной клетки подкладывают валик толщиной равной высоте горба.
В случае выраженной кифотической деформации выполняют рентгенограмму в боковой проекции в положении пациента лежа таким образом, чтобы к кассете прилежала выпуклая сторона позвоночника.
Принципы лечения
в зависимости от тяжести сколиоза в качестве лечебных мер применяется: специализированная антисколиозная гимнастика, корсетотерапия различными корсетами или операция фиксирующая позвоночник при помощи металлических конструкций.
Трудоспособными признаются
больные с любой степенью сколиоза (независимо от наличия установленной металлоконструкции):
-работающие в доступных видах и условиях труда,
-при отсутствии дыхательной недостаточности (ДН) выше ДН 1ст.,
-при отсутствии обострений болевого синдрома вследствии 2-ичного остеохондроза позвоночника с неврологической симптоматикой (как минимум, средней частоты и продолжительности за последний год),
- при незначительном нарушении стато-динамической функции.
Противопоказанные виды и условия труда:
- работа, связанная с тяжелым и средней тяжести физическим трудом;
-труд, связанный с вынужденным положением тела, частыми наклонами, вибрацией туловища;
- работа в неблагоприятных метеорологических условиях (в горячих цехах, с повышенной влажностью, загазованностью);
- работа с длительной ходьбой или длительным пребыванием на ногах.
Показания для направления больных в бюро МСЭ:
- наличие абсолютных противопоказаний в характере и условиях труда;
- при наличии осложнений сколиоза III и IV степеней в виде ДН IIст. и выше;
- при наличии обострений болевого синдрома вследствии 2-ичного остеохондроза позвоночника с неврологической симптоматикой (как минимум, средней частоты и продолжительности за последний год);
- осложненное течение послеоперационного периода по установке металлоконструкции (остеомиелит, нестабильность металлоконструкции с умеренным нарушением СДФ и необходимостью повторного оперативного лечения).
Необходимый минимум обследования при направлении больных в бюро МСЭ:
клинический анализ крови,анализ крови на С-реактивный белок, сиаловые кислоты, белок и фракции, фибриноген,РФ спирометрия, консультация пульмонолога,ЭКГ,
рентгенологическое исследование позвоночника.
Критерии инвалидности:
для оценки ОЖД необходимо установить:
- выраженность и рентгенологическую степень сколиоза,
- характер течения заболевания (прогрессирующее, непрогрессирующее),
- наличие, частоту и длительность обострений болевого синдрома,вследствие 2-ичного остеохондроза позвоночника с неврологическими нарушениями,
- наличие и степень выраженности нарушения функции органов грудной клетки (в 1-ю очередь - дыхательной недостаточности).
Стойкие и выраженные нарушения функций позвоночника и органов грудной клетки,сохраняющиеся после проведенной адекватной терапии ограничивают способность к передвижению, самообслуживанию, трудовой деятельности, обусловливают социальную недостаточность и нуждаемость в социальной защите и помощи.
КРИТЕРИИ ИНВАЛИДНОСТИ ПРИ СКОЛИОЗЕ У ВЗРОСЛЫХ В 2020 ГОДУ
Инвалидность не устанавливается в случае, если у больного имеется:
Сколиоз и кифосколиоз II - III степени с незначительными ограничениями подвижности позвоночника.
Отсутствие нарушений функций внутренних органов.
Инвалидность 3-й группы устанавливается в случае, если у больного имеется:
Сколиоз и кифосколиоз III - IV степени с умеренным ограничением подвижности позвоночника, деформацией грудной клетки, при наличии осложнений с умеренными нарушениями функций организма.
Состояние после реконструктивных операций с протяженной фиксацией не менее двух отделов позвоночника.
Инвалидность 2-й группы устанавливается в случае, если у больного имеется:
Сколиоз и кифосколиоз IV степени с выраженным ограничением подвижности позвоночника, с грубой деформацией грудной клетки, при наличии выраженных нарушений функций внутренних органов.
КРИТЕРИИ ИНВАЛИДНОСТИ ПРИ СКОЛИОЗЕ У ДЕТЕЙ В 2020 ГОДУ
Инвалидность не устанавливается в случае, если у ребенка имеется:
- медленно прогрессирующий или стабильный тип течения, низкая степень мобильности сколиотической дуги;
- инфантильные сколиозы (0 - 6 лет), ювенильный сколиоз (7 - 12 лет): I или II степень сколиоза без ограничения или с незначительным ограничением подвижности позвоночника;
- юношеские сколиозы (13 - 17 лет): I, II, III степень сколиоза с незначительным/умеренным ограничением подвижности позвоночника;
- при III степени сколиоза - отсутствие неблагоприятных факторов прогноза;
- наличие стабильной металлической конструкции в пределах одного отдела позвоночника.
Категория "ребенок-инвалид" устанавливается в случае, если у больного имеется:
- быстро прогрессирующий тип течения сколиоза, средняя или высокая степень мобильности сколиотической дуги;
- III степень сколиоза с умеренным ограничением подвижности позвоночника при наличии неблагоприятных факторов прогноза;
- III степень сколиоза с выраженным ограничением подвижности позвоночника;
- наличие стабильной металлической протяженной конструкции более 1 отдела с выраженным ограничением подвижности позвоночника;
- нестабильность металлоконструкции и другие выраженные осложнения оперативного лечения;
- сочетание сколиотической деформации со стабильной кифотической деформацией III и выше степеней;
- IV степень сколиоза, декомпенсированный, с выраженным нарушением функций организма.
Получить официальное заключение о наличии (или отсутствии) оснований для установления инвалидности больной может только по результатам своего освидетельствования в бюро МСЭ соответствующего региона.
Порядок оформления документов для прохождения МСЭ (включая и алгоритм действий при отказе лечащих врачей направлять больного на МСЭ) достаточно подробно расписан в этом разделе форума:
Оформление инвалидности простым языком
Патология грудной стенки – одна из хорошо известных причин, ведущих к формированию хронической дыхательной недостаточности. Типичным примером такого варианта нарушений легочной вентиляции является кифосколиоз. Это заболевание позвоночника, характеризующееся увеличением его кривизны в сагиттальном и фронтальном направлении в сочетании с частичным поворотом вокруг собственной оси [1]. Частота тяжелых, клинически значимых форм кифосколиоза составляет 1 на 10000 человек [2]. Выделяют врожденную, вторичную – ассоциированную с нейромышечной патологией и идиопатическую формы заболевания. Последняя встречается наиболее часто, развивается преимущественно у женщин и обычно дебютирует в детском или подростковом возрасте [3].
Тяжесть течения заболевания зависит от его этиологии и степени искривления позвоночника. Наиболее благоприятный прогноз имеют пациенты с идиопатическим кифосколиозом и умеренным искривлением позвоночника [3]. Для врожденной формы кифосколиоза характерно быстрое прогрессирование, резкая деформация грудной клетки и раннее возникновение дыхательной недостаточности [4]. При вторичном кифосколиозе проявление симптоматики зависит от тяжести нейромышечной патологии и возраста больных [5].
Выраженная деформация грудной клетки часто приводит к тяжелым рестриктивным нарушениям легочной вентиляции и хроническим нарушениям газообмена [1]. До недавнего времени такое осложнение кифосколиоза как дыхательная недостаточность свидетельствовало о неблагоприятном прогнозе заболевания. Однако в настоящее время существует возможность эффективно лечить таких больных, что подтверждается нашим практическим опытом.
Приводим клиническое наблюдение:
Пациентка Ш., 40 лет, была госпитализирована в пульмонологическое отделение Университетской клинической больницы №1 Первого МГМУ им. И.М.Сеченова в январе - феврале 2015 г. При поступлении предъявляла жалобы на одышку в покое, усиливающуюся при минимальных физических нагрузках, периодический малопродуктивный кашель с отхождением слизистой мокроты, сердцебиение, выраженную слабость, быструю утомляемость, плохой сон.
Из анамнеза заболевания известно, что у пациентки врожденный сколиоз 3 степени в связи с чем она является инвалидом 2 группы. Из-за своего недуга с детства была ограничена в физической активности. Тем не менее, получила высшее образование и работает преподавателем. Кроме того, с юных лет страдает поллинозом, что проявляется аллергическим ринитом в весенний и летний период. Никогда не курила. В последние годы периодически отмечала одышку и сердцебиение при умеренных физических нагрузках, но к врачам по этому поводу не обращалась.
Настоящее ухудшение состояния началось с середины декабря 2014 г., когда пациентка отметила субфебрильное повышение температуры, малопродуктивный кашель и усиление одышки, которая быстро прогрессировала и стала значительно ограничивать ее в повседневной жизни. В связи с этим обратилась к пульмонологу в одну из больниц г. Москвы, где была выполнена рентгенография органов грудной клетки. Выявленное затемнение правой половины грудной клетки (Рис. 1.) в сочетании с клинической картиной навело врача на мысль о возможной тотальной пневмонии правого легкого.
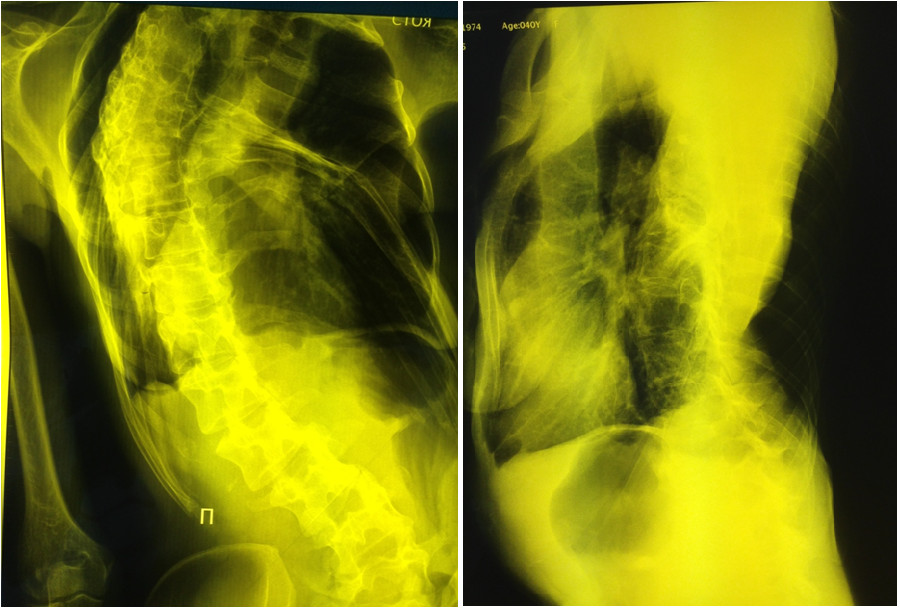
Рисунок 1. Рентгенография органов грудной клетки пациентки Ш., декабрь 2014 г. (комментарии в тексте).
Для уточнения диагноза была проведена компьютерная томография органов грудной клетки (Рис. 2.) при которой установлено, что на фоне выраженной деформации грудной клетки за счет кифосколиоза нижняя и частично средняя доля правого легкого компримированы, легочная ткань в этих отделах уплотнена, безвоздушна. На фоне уплотненной ткани прослеживаются деформированные, сближенные и суженные бронхи. Очаговых, инфильтративных и полостных изменений в легочной ткани не выявлено. Органы средостения смещены вправо. Корни легких не расширены, структурны. Просвет трахеи свободен, не деформирован. Внутригрудные лимфоузлы не увеличены. Сердце не увеличено. Крупные сосуды не расширены. Свободного воздуха, жидкости в плевральных полостях нет.
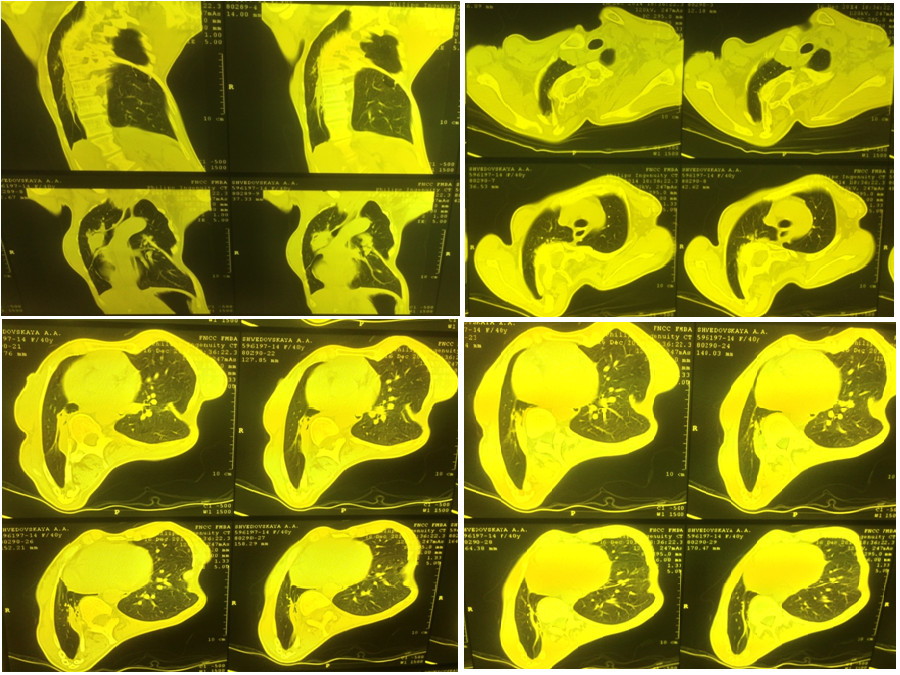
Рисунок 2. Компьютерная томография органов грудной клетки пациентки Ш., декабрь 2014 г. (описание в тексте).
Одновременно проводилось рутинное обследование – клинический и биохимический анализы крови, наличие антител к атипичным возбудителям, С-реактивный белок. Несмотря на то, что инфильтративных изменений и патологических воспалительных сдвигов выявлено не было, пациентке последовательно проведено 3 курса антибактериальной терапии (ципрофлоксацином, амоксиклавом и линкомицином), также назначались различные муколитики. При этом состояние больной продолжало ухудшаться, прогрессировали одышка и сердцебиение, которые теперь возникали уже в покое, возросли слабость и утомляемость, снизился аппетит и пациентка в течение нескольких недель потеряла в весе 3 кг, нарушился сон.
В связи с отсутствием эффекта от антибактериальной терапии, прогрессирующей одышкой и наличием поллиноза было высказано предположение о дебюте бронхиальной астмы и начата комбинированная терапия ингаляционным кортикостероидом и бета-2-агонистом длительного действия (беклометазоном и формотеролом). Однако положительного эффекта вновь не было отмечено. В результате в середине января 2015 г. пациентка обратилась в УКБ №1 и была госпитализирована.
При осмотре на момент поступления состояние средней тяжести. Умеренный цианоз губ. Одышка при разговоре. Частота дыхания 22-24 в минуту. Измеренная с помощью пульсоксиметра сатурация кислорода в покое – 87-89%, при ходьбе по палате быстро снижается до 78%. Пациентка пониженного питания, индекс массы тела – 17 кг/м2. Обращает на себя внимание выраженная деформация грудной клетки за счет кифосколиоза. Перкуторный звук над левыми отделами легочный с коробочным оттенком, справа – притупление перкуторного звука. Аускультативно над легкими справа дыхание практически не выслушивается, слева – с жестким оттенком, хрипов нет. Границы относительной сердечной тупости смещены вправо. Тоны сердца звучные, ритм правильный с частотой 90 в минуту, патологические сердечные шумы не выслушиваются. Артериальное давление 130/80 мм рт. ст. Живот при пальпации мягкий, безболезненный во всех отделах. Печень не увеличена. Селезенка не пальпируется Симптом поколачивания по поясничной области отрицательный. Дизурических явлений нет. Щитовидная железа не увеличена. Патологической неврологической симптоматики нет.
При обследовании в общем анализе крови гемоглобин 126 г/л, эритроциты 4,4 млн, цветовой показатель 0.84, тромбоциты 282 тыс., лейкоциты 6,29 тыс., лейкоцитарная формула без особенностей, СОЭ 4 мм/ч. В биохимическом анализе крови также без патологических отклонений.
При исследовании КЩС и газового состава артериальной крови выявлены выраженная гипоксемия и компенсированный дыхательный ацидоз: рН-7,39, рО2 – 46,6 мм рт. ст.,
рСО2 – 53 мм рт. ст., SрO2 – 77,9%.
Мокрота слизистая, лейкоциты 7-12 в поле зрения, эритроциты 1-2 в поле зрения, эозинофилы единичные в поле зрения, эпителий плоский значительное количество, циллиндрический – умеренное количество, макрофагов немного, спирали Куршмана и кристаллы Шарко-Лейдена не найдены. Атипичных клеток и микобактерий туберкулеза нет.
ЭКГ: ритм синусовый, правильный с ЧСС 90 в минуту. Отклонение ЭОС вправо. Признаки перегрузки правого предсердия. Неполная блокада правой ножки пучка Гисса.
При исследовании функции внешнего дыхания выявлены выраженные вентиляционные нарушения по смешанному типу с преобладанием рестрикции. При анализе кривой поток-объем отмечается значительное снижение скоростных показателей на всех уровнях бронхов. ЖЕЛ 0,63 л (18%), ОФВ1 0,58 л (20%), ФЖЕЛ/ОФВ1 91 %. Проба на обратимость бронхиальной обструкции (беродуал) отрицательная.
Эхо-Кардиография: Полость левого желудочка и толщина его стенок в пределах нормы. Диастолическая функция не нарушена. Глобальная сократительная функция левого желудочка в норме. Нарушений его локальной сократимости также нет. Фракция выброса 76%. Полость правого желудочка, толщина стенок в норме, характер движения стенок не изменен. Межжелудочковая перегородка без особенностей. Клапанный аппарат интактен за исключением гемодинамически незначимого пролапса одной из створок митрального клапана. Клапан легочной артерии не лоцируется.
Таким образом, проведенное обследование выявило выраженные вентиляционные нарушения преимущественно по рестриктивному типу и признаки дыхательной недостаточности по смешанному типу (гипоксемия и гиперкапния), что обусловлено значительными скелетными нарушениями грудной клетки и гиповентиляцией. Кашель с отхождением небольшого количества мокроты, по всей видимости, является следствием перенесенного пациенткой в декабре 2014 г. острого вирусного трахеобронхита, который из-за выраженных нарушений легочной вентиляции принял затяжное течение. Изменения на ЭКГ позволяют говорить о наличии у пациентки как минимум начальной легочной гипертензии. Отсутствие признаков гипертрофии правого желудочка при эхокардиографии может объясняться как отсутствием у больной до недавнего времени значимой дыхательной недостаточности, так и возможными погрешностями при локации правого желудочка у пациентки со столь выраженной деформацией грудной клетки.
Пациентке был поставлен следующий клинический диагноз: Врожденный кифосколиоз грудного и поясничного отделов позвоночника IV степени. Фиброателектаз нижней и частично средней доли правого легкого. Выраженные вентиляционные нарушения преимущественно по рестриктивному типу. Хроническая дыхательная недостаточность III степени по смешанному типу. Вторичная легочная гипертензия. Остаточные явления острого трахеобронхита.
В отделении больной была начата неинвазивная вентиляция легких в режиме БиПАП (два уровня положительного давления воздуха), первоначально – круглосуточно с короткими перерывами на еду и гигиенические мероприятия, а затем только во время ночного сна. Вспомогательная масочная вентиляция сочеталась с малопоточной оксигенотерапией – в начале 3-4 л О2 в минуту, а после стабилизации состояния пациентки потребность в кислороде снизилась до 2 л в минуту. Кроме этого проводилась симптоматическая терапия растворами беродуала и флуимуцила через небулайзер, фраксипарином в профилактических дозах и кораксаном 10 мг в сутки. На фоне лечения состояние пациентки улучшилось, ощутимо уменьшилась одышка, нормализовался ночной сон, частота сердечных сокращений снизилась до 75 в минуту и к моменту выписки (спустя 2 недели) потребность в приёме кораксана отпала, сатурация О2 при дыхании атмосферным воздухом в покое составляла 90-92%. При контрольном исследовании газов артериальной крови гиперкапния купирована, но все еще сохраняется гипоксемия: рН – 7,40,
рСО2 – 44,1 мм рт.ст, рО2 – 53,5 мм рт.ст, SрО2 – 89%. У пациентки повысилась толерантность к физической нагрузке. После выписки из клиники больная продолжила использовать БиПАП в сочетании с малопоточной оксигенотерапией во время ночного сна. При контрольном визите спустя еще две недели пациентка отмечает дальнейшее улучшение самочувствия и повышение толерантности к физическим нагрузкам, SpO2 при пульсоксиметрии в пределах 93-95%. Пациентка смогла вернуться к трудовой деятельности.
Хроническая дыхательная недостаточность у пациентов с кифосколиотической деформацией грудной клетки – типичный пример гиповентиляционного синдрома, что и определяет дальнейший терапевтический подход.
Дыхательная недостаточность возникает при неспособности респираторной системы обеспечивать адекватные параметры газообмена. Гиперкапническая дыхательная недостаточность характеризуется повышением PCO2 более 45 мм рт. ст. и является прямым следствием и характерным признаком нарушений легочной вентиляции. Причем независимо от ее нозологической первопричины, гиперкапническая дыхательная недостаточность предполагает уменьшение объема легочной вентиляции, что и приводит к возрастанию РCO2 , а только вслед за этим к снижению РO2 [6]. Первичность гиперкапнии определяет тактику лечения, в первую очередь направленную на коррекцию гиповентиляции, а не сопутствующей гипоксемии. Более того, назначение монотерапии кислородом пациенту с преимущественно гиперкапнической дыхательной недостаточностью хоть и позволит нормализовать PO2, но одновременно усугубит имеющуюся гиперкапнию и, в конечном счете, ухудшит его состояние [7].
Основа лечения пациентов с альвеолярной гиповентиляцией – неинвазивная вспомогательная вентиляция легких с положительным давлением. При этом тип используемого дыхательного аппарата не принципиален для последующего эффективного лечения [8]. Показанием к назначению респираторной поддержки являются гиперкапния в бодрствовании или ночная сатурация кислорода ≤ 88% в течение 5 последовательных минут и более, как маркер развивающейся во время сна гиповентиляции [9]. Сочетание неинвазивной вентиляции с малопоточной оксигенотерапией необходимо в тех случаях, когда при достижении нормального уровня РСО2 сохраняется гипоксемия.
У многих пациентов явления нарушения вентиляции существенно усугубляются во время сна. Это может быть связано как с утратой волевого контроля, так и за счет снижения вентиляционного ответа на гипоксемию и гиперкапнию во время сна [10]. Ночные нарушения газообмена типичны для пациентов с тяжелым кифосколиозом и обычно предшествуют появлению признаков хронической дыхательной недостаточности в бодрствовании [11]. Поэтому основное внимание следует уделять терапии, проводимой во время ночного сна. Использование респираторной поддержки приводит не только к нормализации легочной вентиляции во сне, но и улучшает параметры газообмена в бодрствовании. Это объясняется повышением чувствительности дыхательного центра к СО2, снижением нагрузки на дыхательную мускулатуру и обусловленным этим последующим улучшением механики дыхания [12].
К сожалению, респираторная поддержка у пациентов со стабильной дыхательной недостаточностью используется редко, так как все еще рассматриваются многими клиницистами исключительно в качестве составляющей терапии критических или терминальных состояний. Наш опыт показывает, что у пациентов с кифосколиозом и хронической дыхательной недостаточностью вовремя и по показаниям начатая неинвазивная вспомогательная вентиляция, при необходимости – в сочетании с малопоточной кислородотерапией, позволяет реабилитировать таких больных и вернуть их к активной жизни.
Читайте также:


