Синдром вестибулопатии на фоне шейного остеохондроза
Довольно часто диагностируется вестибулопатия при шейном остеохондрозе. Подобное явление связано с нарушением кровотока и ущемлением нервных волокон, что отмечается при активном развитии дегенеративных и дистрофических процессов в структуре позвоночника. В случае частых головокружений, потери равновесия и дезориентации в пространстве можно судить о нарушениях вестибулярного аппарата.

Общие характеристики
Вестибулопатия на фоне шейного остеохондроза представляет собой патологический синдром, который характеризуется изменением функциональности вестибулярной системы, что проявляется рядом негативной симптоматики. При прогрессировании дегенеративных процессов, которые характерны для хондроза, происходит смещение позвонков, что оказывают давление на нервные окончание и крупные кровеносные сосуды. Это провоцирует развитие сопутствующей патологии в виде вестибулопатии.

Патология проявляется с раннего детства.
Иногда недуг развивается самостоятельно. Как правило, первые его признаки появляются в раннем детстве, когда ребенка укачивает в транспорте и лифте. Развитие синдрома как сопутствующей патологии усложняет процесс диагностирования отклонений, которые затрагивают вестибулярный аппарат. Это связано с особенностью симптоматики подстраиваться и маскироваться под основные болезни.
Согласно статистике более чем у 30% больных страдающих на шейный хондроз развивается синдром с изменением вестибулярной функциональности.
Этиология
Остеохондроз относится к одной из самых распространенных первопричин развития вестибулопатии. Существуют негативные факторы, которые предшествуют развитию нарушений:
- поражение головного мозга органического происхождения;
- травмы области головы и шеи;
- воспалительные процессы в позвоночнике;
- новообразования;
- сопутствующие инфекционные болезни;
- естественные возрастные изменения;
- интоксикация;
- врожденные аномалии;
- гипертензия.
Вызвать негативную симптоматику, которая характерна для вестибулопатии, способны некоторые болезни, поражающие слуховой анализатор. Такая болезнь, как лабиринтит развивается на фоне поражения внутреннего уха инфекциями и бактериями, а также под воздействием различных травм. Признаки заболевания включают головокружения, нарушения координации движений, зрения и слуха. При неправильном токе крови в слуховой артерии образовывается инфаркт лабиринта. На начальных этапах патологического состояния отмечаются шумы и заложенность в ушах. Возникает глухота, головокружение и проблемы с равновесием. Иногда патологические процессы в области слухового анализатора являются следствием болезни Меньера, для которой характерно развитие сопутствующей вестибулопатии.
Разновидности и симптомы
В зависимости от первопричины развития патологии различают следующие виды синдрома:
- Вертеброгенная вестибулопатия. Характеризуется изменением вестибулярной функциональности на фоне дегенеративных и дистрофических изменений в шейном отделе позвоночника. Проявление недуга заключается в головокружениях продолжительного характера, неустойчивости, болезненными ощущениями в затылочной части головы и неконтролированными движениями глаз. Периферический вид развивается постепенно и имеет приступообразное течение, в то время как центральный подвид начинается внезапно.
- Острая периферическая вестибулопатия. Развивается на фоне воспалительных процессов, которые затрагивают нервные узловые образования в структуре внутреннего слухового прохода. Для такого вида характерны тошнота, эмоциональная нестабильности, нарушение слуха, головокружение, проблемы с равновесием, непроизвольные движения глаз. Симптоматика становится менее выраженной при фиксации взгляда в одной точке.
- Посттравматическая вестибулопатия. Возникает на фоне травмы структурных элементов внутреннего уха, с повреждением нервных окончаний, а также ушибов головного мозга. Имеет продолжительный характер. К основным симптомам относятся: тошнота, рвота, головокружение, дезориентация, шаткость походки, дисфункция слухового аппарата.
Диагностика вестибулопатии на фоне остеохондроза
Для диагностирования вестибулопатии применяют различные пробы, что определяют координацию движений. К самым распространенным относится коленно-пяточная и пальце-носовая пробы. А также врачом проводится ряд неврологических исследований. Определяется выраженность мышечной силы. Для этого проводят рукой по краю стопы. В норме в ответ на раздражитель, пальцы ног сгибаются. Проводится осмотр мускулатуры лица и оценка функции нервных и мышечных волокон глаз. В обязательном порядке определяется состояние барабанной перепонки. Для диагностики вестибулярных отклонений на фоне остеохондроза, проводят МРТ и КТ шейного отдела позвоночника. Такие методы определяют структурные изменения в костно-хрящевой и мягких тканях, что способны вызвать негативную симптоматику.
Как проходит лечение?
Лечебные мероприятия направлены на устранение основного недуга. Для лечения остеохондроза применяются нестероидные противовоспалительные средства, хондропротекторы, глюкокортикоиды и миорелаксанты. Терапия при вестибулопатии носит симптоматический характер. Принято принимать супрессанты, которые направлены на устранение расстройств вестибулярной системы. Противорвотные средства используют при приступах сильной тошноты и рвоты. Довольно эффективно действует на проблему ЛФК. Упражнения направлены на приспособление вестибулярной системы к патологическому состоянию и применяются после устранения головокружений. Более чем у половины больных отмечается полное восстановление после комплексного курса лечения.

Вестибулопатия — патологический процесс, характеризующийся нарушением работы вестибулярного аппарата. Этот орган поддерживает положение тела в пространстве, анализирует движение человека, позволяет ему сохранять равновесие. Заболевание встречается редко, поражает людей любого возраста и сопровождается целым комплексом симптомов. Этиологические факторы вестибулярного синдрома весьма разнообразны. К ним относятся болезни внутреннего уха, головного мозга, глаз, позвоночника, а также длительный прием некоторых лекарств, естественные процессы старения. Существует также врожденная патология вестибулярного аппарата, которую выделяют в отдельную нозологию.
Вестибулярный аппарат расположен во внутреннем ухе. Он воспринимает статические сигналы из рецепторов равновесия, когда человек стоит, сидит или лежит, а также динамические сигналы, связанные с ускорением при движении. Информационный поток, поступающий через зрительный анализатор, оказывает влияние на работу органа. Сигналы от вестибулярных рецепторов по нервным волокнам попадают в мозжечок и ствол головного мозга. Там они обрабатываются и направляются к мотонейронам спинного мозга, в скелетную и глазную мускулатуру. Благодаря слаженной работе этих структур тело человека обретает оптимальную устойчивую позу. Вестибулярный аппарат поражается на периферическом или центральном уровне. Вестибулопатия может протекать в форме отдельного заболевания или одного из синдромов психовегетативных расстройств, тесно вплетаясь в общую клиническую картину наряду с другими соматическими, вегетативными и эмоциональными признаками.

Причины
Вестибулопатия является проявлением целого ряда заболеваний — воспалительных, дисциркуляторных, травматических, онкологических, дегенеративно-дистрофических. В более редких случаях вестибулярный синдром развивается при отравлении организма медикаментами. Пожилые лица часто жалуются на головокружение и прочие признаки, напоминающие проявления вестибулопатии. Существует также идиопатическая форма патологии, для которой характерно длительное, хроническое течение, приступообразное появление клинических признаков и бессимптомная ремиссия между атаками.
Заболевания, при которых возникает вестибулопатия:
-
Лабиринтит — острое вирусное или бактериальное воспаление структур внутреннего уха.

внутренний отит (лабиринтит)
В редких случаях причинами вестибулопатии являются: тромбозы и кровоизлияния, отравления, невротические нарушения, невриномы черепно-мозговых нервов, вибрационная болезнь и прочие профпатологии.
Факторы, способствующие развитию недуга:
- Постоянная и чрезмерная тревога и беспокойство,
- Длительная скорбь и горе,
- Стрессы и нервозность,
- Психоэмоциональное истощение и физическое перенапряжение,
- Неправильное питание, голодание, изнуряющие диеты,
- Пожилой возраст.
Формы
По течению вестибулопатия бывает острой, эпизодической и хронической.
- Острая форма — спонтанное, однократное появление симптомов и их угасание в течение нескольких дней. Ее причинами являются: травмы, вирусные инфекции, острое нарушение мозгового кровообращения.
- Эпизодическая форма — часто повторяющиеся приступы вестибулопатии, длящиеся несколько минут или часов. Такая вестибулопатия возникает при болезни Меньера, мигрени, панических атаках.
- Хроническая форма — симптомы, сохраняющиеся месяцами и годами. Она постепенно прогрессирует и сопровождается тяжелыми сопутствующими явлениями. Подобные изменения характерны для новообразований головного мозга, поражения мозжечка, дисциркуляторных расстройств и психических заболеваний.
По локализации очага поражения вестибулопатия бывает периферической, центральной и смешанной.
- Периферическая форма возникает при воспалении полукружных каналов лабиринта, нервных ганглиев, вестибулярного нерва. Заболевание начинается остро и сопровождается быстрым нарастанием симптоматики.
- Центральная форма развивается при ЧМТ, поражении мозговой ткани опухолью или инфекцией, на фоне нарушения кровообращения в мозге. Вестибулярная симптоматика прогрессирует медленно. На первый план выходят признаки воспаления церебральных расстройств.
- Смешанная форма имеет тяжелое течение, обусловленное вовлечением в патологический процесс как периферических, так и центральных отделов аппарата.
Этиологическая классификация вестибулопатического синдрома:
- Вертеброгенная форма возникает на фоне шейного остеохондроза и сопровождается невозможностью сфокусировать взгляд на движущихся предметах, приступообразными вращениями глаз при поворотах головы;
- Острая периферическая форма является результатом инфекционного воспаления внутреннего уха и проявляется длительным головокружением, паникой и страхом, тошнотой и рвотой, заложенностью и шумом в ухе на стороне поражения;
- Посттравматическая форма — следствие ЧМТ с сотрясением головного мозга и поражением его ганглиев.
Симптоматика
Клинические проявления вестибулопатии весьма разнообразны. Их интенсивность нарастает по мере прогрессирования болезни.

При отсутствии своевременной и адекватной терапии у больных развиваются тяжелые осложнения: хронизация процесса с нарастанием симптоматики, потеря слуха, гнойный лабиринтит, септические состояния, менингит, летальный исход.
Диагностические мероприятия
Диагностика вестибулопатии начинается с беседы с пациентом, в ходе которой врач выслушивает жалобы, собирает анамнез жизни и болезни, наблюдает за поведением больного.
Неврологи определяют неврологический статус путем проведения офтальмоскопии, оценки состояния лицевого и слухового нервов, пальценосовой пробы, симптома Бабинского, коленно-пяточной пробы и прочих методов. С их помощью выявляют работоспособность мозжечка и степень нарушения координации движений. Среди аппаратных методик наиболее информативными являются: рентгенография, КТ и МРТ головы и шейного отдела позвоночника, а также электронистагмография – графическая регистрация изменений биопотенциалов глазного яблока, вестибулометрия – определение причин головокружения и оценки выраженности нарушений.

Оториноларинголог с помощью отоскопа осматривает структуры уха, ушной проход и барабанную перепонку. Врачи-сурдологи проводят электрокохлеографию. Этот метод позволяет диагностировать заболевания внутреннего уха и слухового нерва. Во время исследования в ответ на звуковую стимуляцию записываются электрические потенциалы, генерируемые в отолитовом аппарате. Еще одним довольно информативным методом является аудиометрия. Это способ измерения остроты слуха и определения слуховой чувствительности к звуковым волнам различной частоты. Проводят его с помощью аудиометра или с применением камертонов.
К дополнительным неспецифическим методам исследования больного относятся:
- Гемограмма,
- БАК,
- ЭКГ,
- Анализ мочи,
- Дуплексное сканирование сосудов шеи и головы.
Лечение
Лечение вестибулопатии комплексное, включающее медикаментозное воздействие, хирургическое вмешательство, народные средства и лечебную физкультуру. Его проводят в условиях стационара под постоянным наблюдением медперсонала. Оно направлено на устранение причин и клинических проявлений недуга. Схема терапевтических мероприятий определяется патогенезом вестибулярных дисфункций.
Эти мероприятия восстанавливают работу статокинетического анализатора, устраняют головокружение, делают походку более уверенной, улучшают функционирование нервной системы. У больных пропадает тревожность, беспокойство, панический страх. На фоне проводимого лечения повышается иммунная защита и общая резистентность организма, исчезают боль и дискомфорт, уменьшается выраженность головокружения и диспепсии, восстанавливается ритм сердца и кровяное давление.
Стрессы и волнения могут спровоцировать развитие болезни. Психотерапия, релаксация, консультации у психологов показаны больным с вестибулопатией. Чтобы ускорить процесс лечения и восстановить работу вестибулярного анализатора, необходимы занятия ЛФК. Специальные упражнения можно выполнять после исчезновения острых симптомов. На занятиях больные двигают туловищем, головой и глазными яблоками в разные стороны. ЛФК назначается специалистом индивидуально каждому пациенту в зависимости от общего состояния. Общеукрепляющим и восстанавливающим действием обладают: массаж, физиопроцедуры, мануальная терапия, магнитотерапия, лечение пиявками, иглорефлексотерапия.
К нетрадиционным методам лечения вестибулопатии относятся:
- Морская капуста по одной чайной ложке перед едой,
- Отвар лугового клевера по одной столовой ложке трижды в день,
- Аромамасла камфары и розмарина для восстановления работы капилляров мозга и сердца.

универсальная вестибулярная гимнастика
В тяжелых случаях, когда консервативная терапия не дает положительных результатов, проводят оперативное вмешательство. Показания к хирургическому лечению:
- Кардиоваскулярные патологии, вызывающие стойкий спазм сосудов,
- ЧМТ с повреждением мембран лабиринта,
- Кровоизлияние или инфаркт лабиринта.
Сосудодвигательные волокна на стороне поражения рассекают. Это приводит к улучшению кровоснабжения структур головного мозга, ответственных за равновесие и координацию движений. Хирургическое лечение направлено на уменьшение продукции эндолимфы путем сжатия протока, установления шунта или удаления железы.
Профилактика
Существуют мероприятия, позволяющие предупредить развитие вестибулопатии. К ним относятся:
- Правильное питание,
- Прием витаминов,
- Полноценная физическая активность,
- Борьба с вредными привычками,
- Своевременное лечение инфекционно-воспалительных заболеваний,
- Оптимальный режим труда и отдыха,
- Защита организма от стрессов и психоэмоционального перенапряжения,
- Ежегодное прохождение профосмотра у врача-невропатолога,
- Контроль массы тела и уровня сахара в крови,
- Своевременное обращение к врачу при появлении симптомов вестибулопатии.
Перечисленные профилактические меры являются обязательными для лиц, которые имеют кровных родственников с данной патологией.
Прогноз вестибулопатии благоприятный. Своевременное и правильное лечение — необходимые условия для быстрого и полного выздоровления больного.
Видео: вестибулярное головокружение
Человек способен передвигаться и ориентироваться в пространстве за счет вестибулярной системы, являющейся частью внутреннего уха. Вестибулярный аппарат определяет направление движения тела в пространстве, поддерживает равновесие.
Нарушение функций вестибулярного аппарата называется вестибулопатией или вестибулярным синдромом. Человеку, страдающему этим недугом, сложно найти точку опоры в движении и в состоянии покоя. Улучшить качество жизни помогает знание симптомов заболевания и способов их устранения.
Краткая информация

Вестибулопатия – расстройства вестибулярного аппарата, характеризующиеся нарушением ориентации в пространстве. Данное состояние является не отдельным заболеванием, а синдромом, определяемым множеством признаков.
Вестибулопатия чаще всего возникает при сбоях в работе других внутренних органов, являясь проявлением различных заболеваний. Диагностика данного состояния возможна только при определении первопричины его развития.
Вестибулярный синдром с одинаковой частотой способен поражать взрослых и детей. Основным симптомом заболевания в раннем возрасте является укачивание в транспорте, на качелях, каруселях.
Виды и симптомы синдрома
Исходя из причины развития, заболевание делят на следующие виды:
- вертеброгенный,
- острый периферический,
- посттравматический.

Вертеброгенная вестибулопатия развивается на фоне патологических изменений в шейном отделе позвоночника.
Наиболее часто она возникает у людей, страдающих шейным остеохондрозом, остеопорозом, межпозвоночной грыжей, защемляющей нервы и сосуды.
Шейный отдел позвоночника является путепроводом, связывающим внутренние органы человека с головным мозгом.
Именно через шейный отдел проходят нервы и сосуды, питающие мозг. Остеохондроз вызывает нарушение мозговой деятельности, приводя к появлению симптомов вертеброгенной вестибулопатии. К ним относятся:
- головные боли,
- головокружения, возникающие периодически,
- сложность фиксации взгляда на движущемся предмете.
Некоторые пациенты жалуются на приступы, вызывающие непроизвольное движение глазных яблок. Они могут двигаться при резкой смене положения головы.
Часть пациентов страдает периферическим вестибулярным синдромом, при котором возникают системные головокружения после резких движений головы. Продолжительность приступов при вертеброгенной вестибулопатии не превышает 20 секунд. При этом у пациентов незначительно снижается слух.
Острая периферическая вестибулопатия развивается на фоне поражения слухового прохода, характеризующегося воспалением нервного узла. Заболевание проявляется следующими признаками:
- потерей ориентации в пространстве,
- периодическими головокружениями,
- непроизвольными движениями глазных яблок.
Данное состояние не сопровождается нарушениями слуха.

Специалистам до сих пор не удалось установить причину возникновения острой периферической вестибулопатии. Среди вероятных причин называют острую вирусную инфекцию. Прогрессирующее заболевание может сопровождаться вестибулярным кризом – состоянием, при котором человек испытывает продолжительные головокружения, чувство страха, тошноту, сопровождаемую рвотой. Пациентам сложно удерживать равновесие при движении тела и нахождении в статическом состоянии.
Снизить проявления болезни позволяет фиксация взгляда. Однако они усиливаются при изменении положения головы, тела.
Пациенты жалуются на то, что у них заложило ухо, отмечая непроизвольные движения глаз в сторону пораженного уха. Заложенность не сопровождается снижением качества слуха.
Посттравматическая вестибулопатия возникает при травматическом поражении мембран лабиринта, сопровождающимся кровоизлиянием в область среднего уха. Инфаркт лабиринта может вызываться сотрясением головного мозга, при котором повреждаются нервные ткани, или баротравмами.
При данном типе вестибулопатии возникают следующие симптомы:
- стойкие головокружения, сопровождаемые тошнотой, рвотой,
- непроизвольные движения глаз высокой частоты, преимущественно в вертикальном направлении.

Продолжительность периода, при котором пациент остро ощущает проявления заболевания, составляет 15-20 дней. В этот период нарушается равновесие, походка человека неуверенная. В зависимости от степени поражения, возможно нарушение качества слуха.
Общие симптомы
Расстройства вестибулярного аппарата, вне зависимости от вида, имеют аналогичную симптоматику. Наиболее распространенным симптомом, возникающим у всех пациентов, является головокружение. У одних пациентов оно проявляется вращением предметов в одну сторону. Другие отмечают, что предметы вокруг перемещаются. У больных людей нарушается чувство равновесия. Походка становится шаткой, а в случае серьезных нарушений не исключены падения.
Головокружения сопровождаются тошнотой различной степени. Сильная тошнота становится причиной появления позывов к рвоте.
Другим проявлением болезни является цефалгический синдром – состояние, сопровождаемое болевыми ощущениями в области головы. У разных пациентов головная боль проявляется по-разному. Она может быть незначительной или невыносимой. Одних людей она сопровождает постоянно, у других возникает от случая к случаю.

Виды диагностических мероприятий
Диагностика проводится с целью выявления причины развития заболевания. Посттравматическая вестибулопатия диагностируется легко, так как ее развитию предшествует какая-либо травма. Во всех остальных случаях сложно определиться в перечне возможных факторов.
Начальный этап диагностики включает следующее:
- сбор анамнеза,
- сдачу анализов,
- проведение стандартных исследований.
При отсутствии положительного результата больному назначаются следующие виды обследований:
- неврологическое,
- МРТ шейного отдела,
- отоларингологическое.
Проведение магнитно-резонансной томографии необходимо для оценки состояния костей, мышц, суставов и нервов шейного отдела. Данное исследование позволяет выявить любые патологические изменения, способные вызывать головную боль.
Отоларингологическое обследование включает консультацию отоларинголога, осмотр барабанной перепонки с помощью отоскопа.
К методам неврологического обследования относятся:
- офтальмоскопия,
- оценка рефлекса Бабинского,
- пробы, позволяющие выявить нарушения функций мозжечка,
- проба на диадохокинез,
- коленно-пяточная проба.
Офтальмоскопия применяется с целью оценки состояния сетчатки глаза, диска зрительного нерва, сосудов глазного дна.
Отсутствие рефлекса Бабинского указывает на поражение нервных волокон, отвечающих за координацию движения. Его оценка проводится путем поглаживания стопы. В норме пальцы в процессе поглаживания сгибаются. Поражение нервных волокон приводит к их веерообразному разгибанию.
Функции мозжечка проверяются путем проведения пальценосовой пробы, когда пациент закрывает глаза, вытягивает руку, а затем указательным пальцем дотрагивается до кончика носа
Проба на диадохокинез подразумевает проверку способности пациента выполнять ряд последовательных действий, например, сгибать и разгибать пальцы.
Коленно-пяточная проба проводится в лежачем положении. Пациента просят дотронуться пяткой до колена другой ноги, а затем провести ей по голени. Тестирование проводится с открытыми и закрытыми глазами.
Как лечат вестибулопатию
Вертеброгенная вестибулопатия и другие виды синдрома возникают по причине различных заболеваний. Поэтому лечение назначается только после тщательной диагностики.
На начальном этапе пациентам назначаются лекарственные препараты, призванные устранить головные боли и приступы головокружения. В дальнейшем назначаются реабилитационные мероприятия, способствующие восстановлению работы вестибулярной системы. В некоторых случаях больным показано хирургическое вмешательство.
Состояния, сопровождаемые вестибулярным кризом, хорошо поддаются медикаментозной терапии, сочетающейся с вестибулярной гимнастикой. Оперативного вмешательства требуют состояния, угрожающие жизни пациента, например, инфаркт лабиринта.
Принцип медикаментозной терапии
Вне зависимости от причин, вызвавших развитие вестибулопатии, а также степени поражения вестибулярного аппарата, основными проявлениями болезни являются головокружения, сопровождаемые тошнотой и рвотой. Снять симптомы вестибулопатии помогают следующие группы препаратов:
- вестибулярные супрессанты,
- противорворные средства.
Вестибулярные супрессанты позволяют снизить степень головокружения во время острых расстройств вестибулярной системы (болезнь Меньера, вестибулярный нейронит). К наиболее эффективным препаратам относятся:
| Препарат | Фото | Цена |
|---|---|---|
| Клоназепам |  | От 96 руб. |
| Пипольфен |  | От 942 руб. |
| Авиамарин |  | От 93 руб. |
| Диазепам |  | От 17 руб. |
Большая часть данных препаратов обладает противорвотным действием. Однако в случае сильной тошноты больным показан прием препаратов на основе домперидона, устраняющего приступы рвоты. Лечение вестибулярными супрессантами и противорвотными препаратами не должно превышать 3-х дней.
Принцип вестибулярной реабилитации
Проведение вестибулярной реабилитации показано, если причиной вестибулопатии является вестибулярный нейронит – заболевание внутреннего уха. Причиной развития вестибулярного нейронита является вирус герпеса, поражающий вестибулярный нерв. Данное состояние сопровождается нарушением ориентации в пространстве, тошнотой и рвотой. Однако оно никогда не сопровождается нарушениями слуха.
Вестибулярная реабилитация подразумевает занятия лечебной физкультурой, включающей комплекс специальных упражнений, которые восстанавливают функции вестибулярного аппарата.

Лечебная гимнастика назначается после медикаментозной терапии, снимающей острые проявления болезни. В ходе выполнения упражнений больные совершают движения туловищем, головой, глазными яблоками, испытывая дискомфорт.
После прохождения вестибулярной реабилитации у подавляющего большинства пациентов улучшаются функции вестибулярной системы, а у каждого третьего – полностью восстанавливаются.
В процессе проведения реабилитационных мероприятий больным показан прием лекарственных средств, восстанавливающих вестибулярный нерв.
Заключение
Вестибулопатия в большинстве случаев не поддается полному излечению. Однако правильно подобранная медикаментозная терапия в сочетании с вестибулярной реабилитацией способствуют уменьшению количества приступов, заметно повышая качество жизни больных.
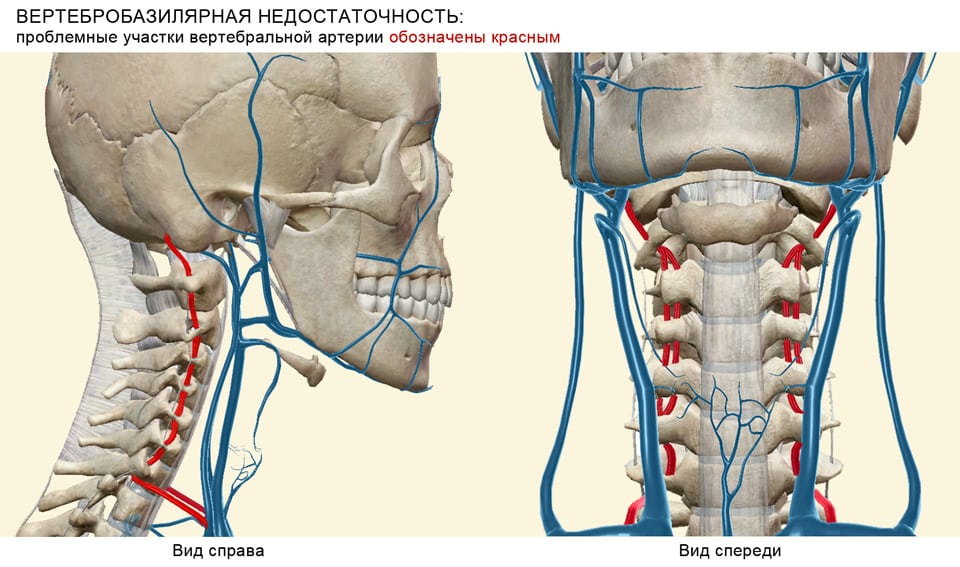
Вертебро-базилярная недостаточность на фоне шейного остеохондроза диагностируется у каждого третьего пациента. ВБН является обратимым нарушением функций мозга, которое провоцирует уменьшение кровоснабжения. В результате снижения поступления к нейронам молекулярного кислорода, питательных, биоактивных веществ возникают специфические симптомы, характерные только для остеохондроза этой локализации. Пациенты жалуются на частые головные боли, головокружения, скачки артериального давления. Отмечены случаи диспепсических расстройств, снижения остроты зрения и (или) слуха.
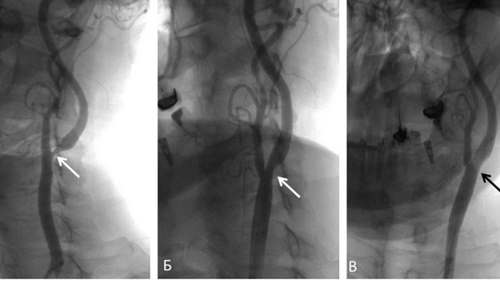
Для диагностирования синдрома проводится ряд инструментальных и лабораторных исследований. Наиболее информативны ангиография, ультразвуковая допплерография, рентгенография шейного отдела позвоночника. В большинстве случаев пациентам показано консервативное лечение патологии — прием фармакологических препаратов, проведение физиотерапевтических процедур. При развитии тяжелых осложнений больных готовят к хирургической операции.
Причины
Важно знать! Врачи в шоке: "Эффективное и доступное средство от ОСТЕОХОНДРОЗА существует. " Читать далее.
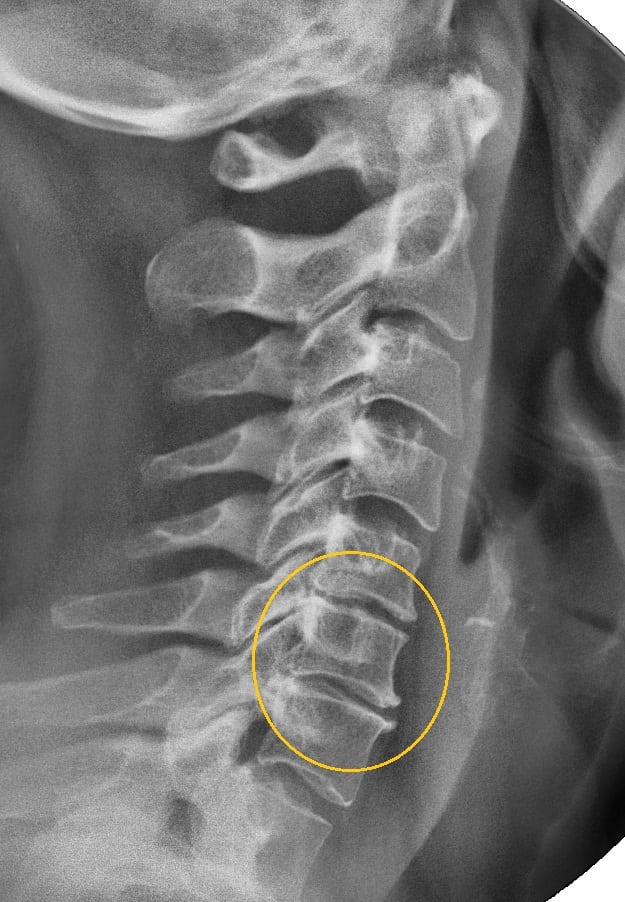
Остеохондроз шейного отдела — хроническое дегенеративно-дистрофическое заболевание, возникающее из-за постепенного повреждения межпозвонковых дисков, а затем позвонков. Причиной разрушения хрящевых тканей становится нарушение диффузного обмена, с помощью которого в позвоночные структуры поступают витамины, микроэлементы, питательные вещества. В условиях создавшегося дефицита начинают происходить деструктивные изменения в хрящевых дисках. Они повреждаются, истончаются, утрачивают свои амортизационные свойства.
Затем наступает очередь позвонков, которые травмируются при серьезных статических и динамических нагрузках. При остеохондрозе 2, 3, 4 степеней тяжести эти костные структуры сдвигаются, а смещение межпозвонкового диска провоцирует формирование межпозвоночных грыж. Позвонки становятся нестабильными, в организме запускаются процессы для компенсации этого нарушения. Края костных пластинок уплощаются, разрастаются, образуя костные наросты — остеофиты. Поперечные отростки позвонков снабжены отверстиями, в которых находится позвоночная артерия. Крупный кровеносный сосуд снабжает кислородом и питательными веществами следующие структуры:
- спинномозговые сегменты вплоть до 2 грудного позвонка;
- ствол головного мозга;
- внутреннее ухо и органы равновесия;
- мозжечок;
- задние отделы гипоталамуса, таламуса;
- височные, затылочные доли головного мозга.
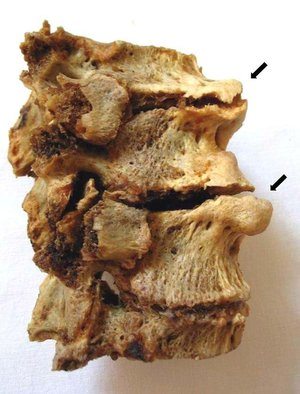
Сформировавшиеся остеофиты, а также сузившийся межпозвоночный канал препятствуют нормальному кровоснабжению этих жизненно важных структур. Центры ствола головного мозга регулируют дыхание, глотание, функционирование сердечно-сосудистой системы. Не менее важны отделы центральной нервной системы, снабжающиеся кровью позвоночной артерии. На начальной стадии остеохондроза при недостатке кислорода или питательных веществ задействуются анастомозы, или естественные соединения сосудов. Если одна артерия частично утрачивает способность кровоснабжения, то вторая начинает перекачивать больший объем крови.
При прогрессировании шейного остеохондроза компенсаторный механизм уже не срабатывает. Поступающего в головной мозг объема крови не хватает для его активного функционирования. Развивается вертебро-базилярная недостаточность. Врачи выявили дополнительные факторы, провоцирующие церебральную ишемию (недостаточное поступление кислорода из-за закупорки сосудов). Это нарушения кроветворения, повышенное тромбообразование, кардиогенная эмболия, полная окклюзия просветов сосудов в результате атеросклеротического стеноза.
Клиническая картина
Для синдрома ВБН на фоне шейного остеохондроза характерны многочисленные клинические проявления. Они бывают пароксизмальными, возникающими только при ишемической атаке, и перманентными, то есть присутствующими постоянно. Бассейн артерий вертебрально-базилярной системы может поражаться транзиторными ишемическими атаками, ишемическими инсультами, в том числе лакунарными. Повреждения происходят неравномерно — во время диагностирования обнаруживается разнообразная локализация очагов патологии. Они отличаются размерами, определяющими возможности коллатерального кровообращения.

Неврологический синдром редко проявляется всей совокупностью симптомов, так как система кровоснабжения головного мозга достаточно вариабельна. Наиболее часто при приступе возникают чувствительные расстройства и (или) двигательные нарушения. Специфические признаки клинической картины вертебро-базилярной недостаточности:
Даже "запущенный" ОСТЕОХОНДРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Практически все больные с вертебро-базилярной недостаточностью страдают от частых головокружений. Они длятся от 2-3 минут до часа в зависимости от чувствительности вестибулярного аппарата. Пациенты испытывают разнообразные ощущения: проваливание, укачивание, зыбкость пространства, вращение окружающих предметов. Головокружениям часто сопутствуют вегетативные расстройства. Повышается потоотделение, изменяется частота сердечных сокращений, возникают пищеварительные расстройства, повышается артериальное давление.
Диагностика
При диагностировании вертебро-базилярной недостаточности возникают определенные трудности. Связано это с большим разнообразием симптомов, характерных для многих других патологий. Каждый пациент субъективно оценивает свои переживания, завуалированно описывает возникающие ощущения. Для выявления синдрома нередко требуются многочисленные дифференциальные исследования. Необходимо исключение вестибулярного нейронита, острого лабиринтита, болезни Меньера, невриномы слухового нерва, демиелинизирующих заболеваний, нормотензивной гидроцефалии, психоэмоциональных расстройств. Для подтверждения вертебро-базилярной недостаточности пациентам назначаются следующие инструментальные исследования:
- ультразвуковая допплерография для оценки особенностей кровотока (скорости движения крови, полноценности кровоснабжения различных структур), установления наличия или отсутствия окклюзий;
- ангиография с контрастом, необходимая для визуализации состояния кровеносных сосудов, особенно их стенок;
- рентгенография, выявляющая степень повреждения костных, хрящевых тканей, расположенных поблизости соединительнотканных структур;
- пробы с гипервентиляцией, позволяющие установить возможные расстройства в работе сердечно-сосудистой системы;
- КТ или МРТ проводятся для выявления стадии дегенеративно-дистрофического процесса в шейном отделе, наличия сформировавшихся межпозвоночных грыж, степени сдавливания костными наростами кровеносных сосудов и спинномозговых корешков;
- реоэнцефалография, помогающая оценить кровоснабжение всех отделов головного мозга;
- МРТ-ангиография, позволяющая с высокой точностью обследовать магистральные артерии головы.
При осложненном вертебро-базилярной недостаточностью шейном остеохондрозе проводится тромболитическая терапия или другие хирургические операции. Для определения состояния позвоночных артерий, установления операционного поля пациенту показана рентгеновская панангография. Вертеброгенное влияние на позвоночную артерию также подтверждается рентгенологическим исследованием, выполненным с функциональными пробами. Биохимические анализы крови проводятся для оценки общего состояния здоровья, выявления неустановленных хронических метаболических или эндокринных патологий.
Основные методы лечения
При остром течении вертебро-базилярной недостаточности требуется срочное устранение всей симптоматики. Резкий подъем артериального давления, гипоксия, повышение частоты сердечных сокращений чреваты тяжелыми последствиями, например, инсультом. В таких случаях пациенты госпитализируются для проведения терапии в неврологическом отделении. Им показан прием гипотензивных препаратов (Коринфар, Эналаприл) для устранения артериальной гипотензии. Обязательно назначаются средства для купирования желудочно-кишечных расстройств (Мотилак, Церукал) и снижения выраженности головных болей (Спазган, Максиган). После улучшения самочувствия пациент выписывается для лечения в домашних условиях. Ему показано обязательное ношение воротника Шанца. Использование этого ортопедического приспособления помогает увеличить расстояние между позвонками, исключить сдавливание остеофитами позвоночной артерии. Вертебрологи включают в лечебные схемы следующие препараты:
- нейропротекторы (Пирацетам, Винпоцетин, Тиоктовая кислота) для повышения устойчивости клеток головного мозга к кислородному голоданию;
- препараты для улучшения кровообращения в шейном отделе и головном мозге — Эуфиллин, Пентоксифиллин, Никотиновая кислота;
- миорелаксанты (Баклофен, Баклосан, Сирдалуд, Мидокалм) при обнаружении мышечного спазма;
- средства с бетагистином (Вестибо, Тагиста, Бетасерк) для устранения головокружений.
Для ускорения кровообращения проводятся физиотерапевтические процедуры — лазеротерапия, магнитотерапия, электрофорез, УВЧ-терапия. Пациентам рекомендуется отказаться от курения, употребления алкоголя. Требуется исключить из рациона продукты с большим содержанием соли, жиров, простых углеводов.
Во время ремиссии симптоматика остеохондроза ослабевает, проявляясь дискомфортными ощущениями в области шеи после интенсивных физических нагрузок. Но при отсутствии врачебного вмешательства рецидивы возникают все чаще и протекают с более выраженными клиническими проявлениями. Чтобы избежать хирургического вмешательства (шунтирования, реплантации, ангиопластики), необходимо обратиться к вертебрологу при первых признаках вертебро-базилярной недостаточности.
Читайте также:


