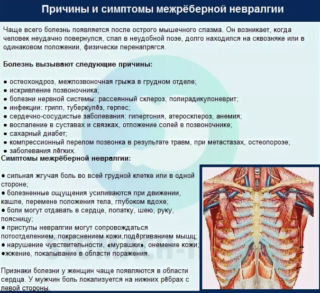
Симптомы пояснично брюшной невралгии
Симптомы невралгии и неврита в правом подреберье напоминают признаки, которые развиваются при наличии заболеваний внутренних органов. Но данная проблема появляется на фоне ущемления, воспаления и раздражения нервных окончаний. Патология не протекает самостоятельно, считается осложнением определенных заболеваний.
Причины развития невралгии и неврита брюшной полости и подреберья

Истинной причиной развития признаков неврита брюшной полости называют дегенеративные процессы в позвоночнике. При их наличии происходит воспаление или ущемление нервных корешков, что приводит к появлению болевого синдрома. Подобные проблемы провоцируются различными заболеваниями опорно-двигательного аппарата – остеохондрозом, спондилезом, аномалиями строения позвоночника, радикулопатией, спондилолистезом. Невралгия подреберья развивается на фоне травм, когда наблюдается повреждение позвонков, ушибы или переломы грудной клетки или спины.
Неврит брюшной полости появляется и вследствие других причин:
- переохлаждение тела;
- чрезмерные физические нагрузки;
- осложнения после перенесенных инфекционных заболеваний – грипп, герпес, туберкулез;
- присутствие межпозвоночной грыжи;
- доброкачественные или злокачественные опухоли;
- алкоголизм.
Развитие невралгии в левом или правом боку может объясняться множеством других болезней (рассеянный склероз, анкилозирующий спондилоартрит), недостатком витамина Д, эндокринными нарушениями. Проблему может спровоцировать малоподвижный образ жизни, стресс, длительный прием некоторых лекарств.
Клиническая картина
Неврит и невралгия относится к острым состояниям, которые сопровождаются сильной болью. Она локализуется в области поврежденного нервного корешка или отдает в грудную клетку, позвоночник, соседние органы. При развитии межреберной невралгии боль преимущественно колющая, ноющая, наблюдается онемение рук. Основным признаком данного патологического состояния называют появление выраженного дискомфорта в области сердца.
При невралгии боль усиливается при резких движениях, во время кашля, при воздействии холода или тепла. Развивающие симптомы напоминают те, что появляются при сердечном приступе. Болевой синдром при неврите длится несколько часов, существенно усиливается в ночное время, при воздействии любых внешних раздражающих факторов.
Другими признаками воспаления или раздражения нервных корешков называют:
- повышенное потоотделение;
- онемение кожи в области проблемного нерва;
- общее ухудшение самочувствия;
- бледность кожного покрова;
- повышение температуры тела до 37,5°;
- тошнота и рвота.
Отличить боль при невралгии от той, что возникает при сердечных патологиях несложно. В последнем случае неприятные ощущения устраняются на фоне приема нитроглицерина. Только для невралгии свойственно усиление боли при смене положения тела. Но при данной патологии не наблюдается изменений в показаниях артериального давления или пульса.
Диагностика
Диагностика невралгий обычно вызывает много трудностей, особенно если в анамнезе больного присутствуют хронические заболевания внутренних органов. Для определения точной причины боли врач назначает пациенту ряд анализов и диагностических процедур:
- общий анализ крови — выявляется повышение уровня лейкоцитов, которое объясняется развитием воспалительного процесса в области нервных корешков;
- рентгенография грудной клетки — определяет наличие патологических изменений в костной ткани;
- исследование крови на предмет наличия инфекций, которые способны спровоцировать невралгию;
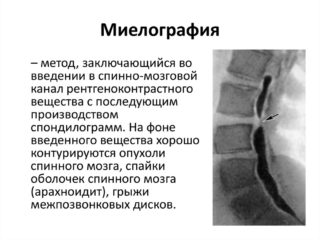
- миелография — выявляет патологии нервной ткани;
- электроспондилография — определяет заболевания позвоночника.
УЗИ внутренних органов выполняется с целью диагностики патологий, которые способны вызвать болевой синдром. При неврите каких-либо негативных изменений не будет. Часто назначается МРТ, которое способно выявить все патологические процессы в костной, хрящевой ткани, защемление и воспаление нервов.
Методы терапии
Лечение невралгии происходит комплексно после точного определения причин развития патологии. Назначается медикаментозная терапия, физиопроцедуры, прием народных средств. На период обострения боли больному необходимо соблюдать постельный режим.
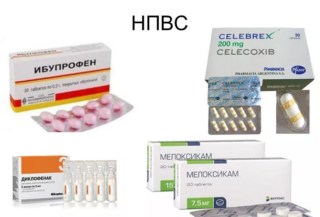
Для устранения боли и уменьшения воспалительного процесса врачи больным с невралгией назначают ряд медикаментозных препаратов:
- Анальгетики (Седалгин, Анальгин). Применяются для уменьшения выраженности болевого синдрома.
- НПВС (Ибупрофен, Вольтарен). Используются для уменьшения воспалительного процесса.
- Миорелаксанты (Баклофен, Сирдалуд). Препараты снижают спазмы, устраняя приступы боли.
Для быстрого выздоровления больным показан прием витаминно-минеральных комплексов, содержащих витамины В1, В6, В12. Эти вещества необходимы для восстановления нервной ткани. Также назначаются средства местного применения с обезболивающим, противовоспалительным и согревающим действием.
После купирования острой боли пациентам назначается ряд физиопроцедур: грязелечение, магнитотерапия, электрофорез, ударно-волновая или лазерная терапия. Лечение осуществляется с применением специальной физкультуры, иглоукалывания, массажа. Отличные результаты дает мануальная терапия, при помощи которой устраняется сдавливание нерва.
Народное лечение актуально в виде применения мазей, растирок и компрессов, которые уменьшают боль и устраняют воспалительный процесс. Рекомендуется прием ванн с добавлением нескольких капель масел эвкалипта и лаванды. Можно использовать спиртовой раствор мумие – для обработки болезненной области и для приема внутрь (по 20 г за раз).
Профилактические меры и прогноз

Чтобы предотвратить развитие неврита и невралгии в области брюшины и подреберья, необходимо придерживаться простых правил:
- не допускать переохлаждения тела;
- постоянно следить за осанкой;
- соблюдать ежедневную физическую активность, заниматься физкультурой и спортом;
- правильно питаться: исключить из рациона жирную пищу, полуфабрикаты, фастфуд, большое количество кондитерских и мучных изделий;
- отказаться от вредных привычек — приема алкоголя, курения.
Для предупреждения воспаления нервных корешков важно своевременно заниматься лечением заболеваний инфекционного и неинфекционного происхождения. Важно избегать травм позвоночника, а при их возникновении обращаться за медицинской помощью.
В большинстве случаев прогноз при невралгии и неврите благоприятный. После правильно проведенного лечения возможно полное выздоровление. Если патология вызвана герпетической инфекцией, существует высокая вероятность развития рецидивов. В случае отсутствия положительной динамики на фоне применяемого лечения, пациенту необходимо пройти дополнительное обследование для уточнения поставленного диагноза.


Тройничная невралгия, или невралгия пятого нерва (тройничного). Характеризуется болями в одной или нескольких частях тройничного нерва с чувствительными точками выше и ниже глаз, распространением вниз к щеке, в некоторых случаях сосредоточена в точке непосредственно над зубами верхней челюсти. Обычно имеют место рефлекторные спазмы мьшщ и мышечные подергивания. В хронических случаях волос на пораженной стороне может быть грубым и обесцвеченным. Больной невралгией представляет собой жалкое зрелище несчастного и страдающего человека. В хронической форме болезнь может продолжаться годами, полностью вывести из строя. Отчаяние и умственная апатия являются распространенными депрессивными спутниками, образуя такой неразрывный союз, когда болезнь стала неотъемлемой частью организма.
Шейно-лицевая затылочная невралгия. Затронуты верхние шейно-лицевые нервы, характерна пароксизмальная боль с распространением вниз по обе стороны шеи до ключицы и вверх к щеке. Наиболее чувствительное место — между сосцевидным отростком и верхним шейным позвонком. Наблюдаются спазмы мышц, чувствительность кожи, иногда наружное высыпание пузырьков (везикул), нередки потрескивания в затылочной части, очень раздражающие больных. Эта форма невралгии может также сопровождать туберкулез позвоночника.
Шейно-лицевая плечевая невралгия. Поражены нервы нижней части шеи, пароксизмальная боль с онемением и слабостью, распространяющаяся вниз через плечо к лопатке и руке, иногда с наружным высыпанием пузырьков, в длительных хронических случаях наблюдаются опухание, или водянка, руки с дальнейшей атрофией определенных мышц; бледная, сухая, жесткая, лоснящаяся кожа.
Торсомежреберная невралгия. Прослеживается по ходу межреберных нервов, характерны пароксизмальные боли, которые обычно ограничиваются пятым и шестым межреберными промежутками, т.е. боли ощущаются между ребрами. Часто связана с высыпанием опоясывающего герпеса (лишая). Наиболее чувствительные места — около позвоночного столба, в подмышечной впадине и грудине.
Пояснично-брюшная невралгия. Пароксизмальные боли по ходу подвздошно-брюшных и подвздошно-паховых нервов, распространяющиеся от бедра к паху и внутренней части бедра.
Ишиалгия. Боль по ходу седалищного нерва. Будучи обычно в форме неврита, иногда может быть и невралгией с распространением боли вниз по внутренней области бедра и ноги. Главным симптомом невралгии является внезапная сильная боль, острого характера, продолжающаяся от нескольких минут до многих часов, ее затухание может сопровождаться выделением большого количества бледной урины. Интервалы между приступами разные у разных людей, это состояние может продолжаться от нескольких недель до нескольких месяцев. Приступы часто имеют тенденцию возвращаться с периодическими интервалами. Нередко боль облегчается надавливанием на больное место. Но область пораженного нерва бывает очень чувствительной к пальпации (прощупыванию), что и может определить место поражения. Обследование самого органа обычно не выявляет ничего аномального, хотя в некоторых случаях наблюдается небольшое опухание.
Иногда приступу предшествует герпес, который может наступить и после приступа. Боль могут сопровождать мышечные спазмы.
Невралгия наблюдается почти всегда только у взрослых, причем чаще у женщин. Открытость холоду или влажности может действовать в качестве источников возбуждения у чувствительных людей.
Работы по медицине называют наследственность важной причиной этой болезни. Но это обман, который скоро будет разоблачен. Настоящая биология этого не признает.
Данная болезнь, несомненно, токсического происхождения. Она часто встречается при хроническом отравлении свинцом. Невралгия нередко сопровождает малярию и подагру. Глазное перенапряжение, болезни зубов заносят в список рефлекторных раздражителей, которые могут вызвать воспаление тройничного нерва. Но в большинстве случаев эти факторы могут служить лишь вторичной причиной, вносящей свой вклад в болезнь. Невралгия зачастую сопровождает анемию. Однако не выяснено — это результат самого дефекта или проявление токсемии. Невралгия часто вызывается органическими заболеваниями нервных центров, узлов. Дегенерация или опухоль ганглия тройничного нерва иногда являются причинами невралгии тройничного нерва.
Читатель понимает, что в простых случаях и с небольшой длительностью болезни, а также в случаях, не подвергавшихся медицинским злоупотреблениям или мало им подвергавшихся, не требуется много времени для выздоровления. При гигиеническом уходе все формы невралгии надо лечить одинаково. Необходимо исправить образ жизни. Отказаться от чрезмерного приема пищи и всех стимуляторов. Следует отказаться от сексуальных излишеств, потребления табака, алкоголя, кофе, чая и прочих вредных привычек. Надо привести в порядок свою эмоциональную жизнь. Важны длительный отдых, ежедневные физические упражнения и солнечные ванны. Когда все причины нарушения здоровья будут устранены, обеспечено восстановление нервов и удалены токсины из организма, программа оздоровления, включающая все природные факторы, создаст высокий уровень здоровья, и с невралгией будет покончено навсегда.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Нейрогенные абдоминалгии включают боли в животе, не связанные с органическими заболеваниями желудочно-кишечного тракта и гинекологической сферы.
Основные причины нейрогенной боли в животе:
- Вертебральные, вертеброгенные и миофасциальные синдромы: деформации позвоночника, гормональная спондилопатия, избыточная физическая нагрузка с участием мышц брюшного пресса (гребля и др.), синдромы прямой и косой мышц живота.
- Неврологические заболевания: эпилепсия, абдоминальная мигрень, нейрогенная тетания, сирингомиелия, опухоли мозга, herpes zoster, нейросифилис (tabes dorsalis), рефлекторная симпатическая дистрофия, периодическая болезнь, порфирия.
- Психогенные абдоминалгии: депрессивный синдром, ипохондрический синдром, синдром Альвареса (Alvarez) при истерии, психотические расстройства.
Вертебральные, вертеброгенные и миофасциальные болевые синдромы
Заболевания позвоночника (вертебральный синдром), протекающие без компрессии корешков и оболочек спинного мозга (различные деформации позвоночника, спондилоз, спондилиты, опухоли, травмы, гормональная спондилопатия и т.д.) могут сопровождаться на каких то этапах болезни отражёнными болями в области живота, но они, как правило, характеризуются одновременным и более выраженным болевым синдромом непосредственно в области поясничных и крестцовых позвонков или позвоночно-двигательных сегментах. Это подтверждается уже жалобами больного и объективным осмотром, выявляющим локальное напряжение мышц, болезненность при перкуссии и компрессии соответствующего позвонка или его суставов, ограничение подвижности. Неировизуализационное исследование позволяет в деталях оценить характер и распространённость патологического процесса в позвоночнике.
Вертеброгенные синдромы в области Д8 - Д12 сегментах характеризуются рефлекторными мышечно-тоническими и компрессионными синдромами и проявляются опоясывающими двусторонними или (чаще) односторонними болями в области живота (обычно в зоне того или иного корешка), иногда - локальными изменениями тонуса мышц. Характерна связь болевого синдрома с движениями в позвоночнике и изменениями внутрибрюшного давления (вертеброгенный абдоминалгический синдром).
Дифференциальный диагноз проводят с атипичными проявлениями ишемической болезни сердца, нижнедолевой пневмонией, herpes zoster.
Вертеброгенные и миофасциальные боли в области живота усиливаются при кашле, чихании, натуживании, сгибании шеи, движениях позвоночника. Сенсорные расстройства часто не убедительны или отсутствуют. Болевой синдром провоцируется избыточной физической нагрузкой, длительным пребыванием в неудобной позе, либо приурочен к строго определённому движению или положению тела.
Всегда необходимо полноценное параклиническое обследование для исключения соматических заболеваний.
Эпилепсия. Пароксизмальные атаки болей в животе у детей могут наблюдаться в виде ауры большого судорожного припадка или быть единственным проявлением эпилептического приступа. Эти абдоминальные боли обычно имеют околопупочную локализацию с иррадиацией в эпигастральную область. В большинстве случаев они длятся несколько минут (но могут и персистировать до 24-36 часов). Они обычно сопровождаются расстройствами сознания. Эти боли не зависят от приёма пищи, им часто сопутствует постприпадочный сон, иногда - амнезия приступа.
Диагноз эпилепсии основывается на наличии других эпилептических проявлений (обычно комплексных парциальных припадков), эпилептической активности на ЭЭГ во время или между припадками, и иногда - на хорошем эффекте финлепсина, вальпроевой кислоты или дифенина.
Абдоминальная мигрень характерна для детей, у которых в дальнейшем развивается типичная мигрень. У таких детей обычно имеется семейный анамнез мигрени. У подростков и взрослых дискомфорт и боли в животе во время приступа мигрени чередуются с приступами таких же болей в животе, но без головной боли. Характерны однотипные диффузные или околопупочные боли, которые могут сопровождаться тошнотой, рвотой, побледнением и похолоданием конечностей. Длительностей болей колеблется от получаса до нескольких часов (редко - до не скольких суток). Соматическое обследование не обнаруживает никакой патологии. Диагноз подтверждается определённым эффектом противомигренозной терапии и наличием типичной мигрени в анамнезе.
Дифференциальный диагноз проводят с эпилептическими абдоминальными припадками.
Поражения спинного мозга (опухоли, спинная сухотка с абдоминальными табетическими кризами, сирингомиелия, и др.) проявляются характерными сегментарными и проводниковыми неврологическими симптомами, в контексте которых боли в области живота нетрудно связать с основным заболеванием.
Другие редкие неврологические причины. Боли в живо те описаны при рассеянном склерозе, опухолях головного мозга (опухоли IV желудочка, опухоли височной и верхне-теменной локализации), острых энцефалитах, сосудистых поражениях нервной системы и других болезнях. Их генез не совсем ясен.
Диагноз нейрогенных абдоминалгий требует самого тщательного соматического обследования для исключения соматических причин болей в животе (синдром раздражённого кишечника, синдром желудочной диспепсии и другие заболевания висцеральных органов).

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14]

Боль в области поясницы часто беспокоит пациентов. Ее причиной становится остеохондроз или другие дегенеративные изменения в костной ткани. Частой предпосылкой болевого синдрома является поражение нервного волокна или спазмирование мышц. Поясничная невралгия – это нарушение, развивающееся на фоне других патологий или в качестве самостоятельного сбоя в организме. Сопровождается воспалением корешковых нервов и их ответвлений, что приводит к неприятным ощущениям разной интенсивности.
Важно своевременное лечение заболевания, чтобы избежать развития миофасциального болевого синдрома. Это заболевание существенно ухудшает качество жизни пациента. Он не может полноценно выспаться, выполнять свою профессиональную деятельность или обслуживать себя в быту. При первых признаках патологии нужно обратиться к неврологу или вертебрологу. Далее потребуется курс лечения у остеопата или мануального терапевта. Самодиагностика или терапия в домашних условиях недопустима.
Причины поясничной невралгии
Эта болезнь не имеет возрастных ограничений. От нее могут страдать молодые и пожилые люди. Среди главных предпосылок развития патологии выделяют нарушения осанки, малоподвижный образ жизни, сидячую работу и нерациональное питание. У лиц преклонного возраста поясничная невралгия является вторичным заболеванием, развивающимся на фоне остеопороза, дорсопатии, недолеченного искривления позвоночного столба.
Однократного проявления симптомов этого заболевания не бывает. Оно имеет тенденцию к хроническому течению, которое со временем прогрессирует. Существует ряд провокационных факторов, усугубляющих патологию. К ним относят:
- физическое перенапряжение, чрезмерную нагрузку;
- переохлаждение организма;
- стрессы, конфликты, депрессивные состояния;
- сильное психоэмоциональное напряжение.
Болевой синдром с течением болезни приобретает повышенную интенсивность. Он не проходит ни днем, ни ночью. Перемена положения тела не исправляет ситуацию, не приносит ожидаемого облегчения. К главным причинам развития невралгии поясничного отдела относят:
- изнурительные физические нагрузки, в том числе и профессиональную деятельность, которые приводят к регулярному перенапряжению спинных мышц;
- подъем больших грузов резкими, рывкообразными движениями;
- протрузии, представляющие собой дегенеративные процессы в межпозвоночных дисках;
- ношение неудобной, узкой обуви на высоком каблуке, что приводит к неправильному распределению амортизационной нагрузки;
- воспаление нервных волокон;
- синдром грушевидной мышцы, при котором наблюдается компрессия нервных волокон;
- сидячая работа, постоянное статическое положение тела в сочетании с вибрацией (к примеру, от поясничной невралгии часто страдают водители-дальнобойщики, длительное время проводящие в пути);
- снижение иммунитета, частые вирусные или инфекционные заболевания, ослабляющие организм;
- переохлаждение тела, которое сопровождается спазмированием мелких сосудов;
- патологии межпозвоночных дисков – экструзия или грыжа;
- злокачественные новообразования в области позвоночного столба и окружающих его мягких тканей;
- механические травмы;
- нарушения функционирования эндокринной системы.
Перед тем, как приступить к лечению, врач собирает анамнез и выслушивает жалобы пациента. Ему необходимо знать, как давно возникли симптомы, что к этому привело, насколько интенсивная боль беспокоит человека.
Первая рекомендация невролога после диагностики – устранение провокационных факторов, возможных причин патологии. При невыполнении этих советов любое лечение не возымеет должного эффекта. Даже после длительного курса мануальной терапии симптомы могут вернуться вновь, как только причина проявит себя с новой силой. Приступ поясничной невралгии будет сильнее предыдущих случаев, она перейдет в хроническую форму.

Успех лечения на 90% зависит от опыта и квалификации врача.
Бесплатная консультация и диагностика врача
- Мануальный терапевт
- Вертебролог
- Остеопат
- Невролог
На консультации мы проводим тщательную диагностику всего позвоночника и каждого сегмента. Мы точно определяем какие сегменты и нервные корешки вовлечены и вызывают симптомы боли. По итогам консультации даем подробные рекомендации по лечению и если необходимо назначаем дополнительную диагностику.
Проведем функциональную диагностику позвоночника
Выполним манипуляцию, существенно облегчающую боль
Составим индивидуальную программу лечения
Симптомы заболевания
Признаки патологии могут проявляться по отдельности или все сразу. После воздействия негативного фактора первые симптомы проявляются моментально и остро. Если убрать причину, проявления проходят без следа, дальнейшего ухудшения клинической картины болезни не наблюдается. Это возможно только в том случае, когда поражение нервных волокон связано с нарушением функционирования эндокринной системы или гормональным дисбалансом.
Яркие клинические симптомы невралгии поясничного отдела позвоночного столба:
Описанные выше симптомы опасны и непредсказуемы. Отсутствие своевременного лечения приводит к более серьезным нарушениям опорно-двигательного аппарата, которые не всегда легко поддаются терапии или купированию симптоматики.
Пациенты обычно предпочитают консервативные способы борьбы с невралгией в домашних условиях. Они подбирают препараты для внутримышечного введения, гели, мази для наружного применения. В клинике доктора Длина не практикуются способы использования тяжелой фармакологии. Назначается максимально мягкая и деликатная терапия, которая дает прогнозируемый результат.
Первое, что делают врачи – исключают травмы, переломы и трещины в костной ткани. Дифференцирование диагноза проводится с целью исключения сопутствующих патологий. Для этого назначается рентгенологическое обследование поясничного отдела позвоночного столба. Это исследование помогает исключить дисковую грыжу, остеохондроз.
Если с постановкой точного диагноза возникли затруднения, назначают КТ и МРТ. Оборудование помогает исследовать не только костную, но и мягкие ткани вокруг позвоночника. Если есть подозрения на внутреннее кровотечение, связанное с травмой столба, или инфекцию спинномозговой жидкости, берут пункцию.
Приступы боли купируются с помощью медикаментозных средств. Они бывают в таблетированной, инъекционной форме или в виде мазей, гелей для наружного применения. Как только приступ проходит, можно применять мануальные техники, остеопатию, кинезиотейпирование. Лечебная гимнастика помогает улучшить самочувствие, а также восстановить нервное волокно, которое постепенно разрушается.
Мануальный терапевт воздействует на суставы и ткани только с помощью рук. Эти техники не подразумевают использования оборудования или приборов. Первые сеансы могут быть болезненными, врач сразу останавливается, если пациент об этом просит. Облегчение наступает примерно через 1-2 процедуры. Рекомендуется проходить мануальную терапию курсами, что станет лучшей профилактикой хронической невралгии. Остеопатия подразумевает воздействие на кости и суставы, а также мягкие ткани, внутренние органы.
В клинике доктора Длина используют разные методы терапии этого заболевания. Главная задача врача – избавить пациента от мучительной боли, устранить причину развивающихся нарушений. С каждым сеансом больной чувствует себя лучше на физическом уровне. В психоэмоциональном плане также есть изменения – проходят депрессии, повышается настроение, возникает желание действовать. Философия клиники – вылечить нарушение опорно-двигательного аппарата без операции. В ряде случаев хирургическое вмешательство может только усугубить ситуацию.
Нас рекомендуют 94% пациентов.
Спасибо за доверие и ваш выбор.
Видео-отзывы пациентов


В клинику доктора Длина я пришел с проблемами позвоночника. С двумя межпозвонковыми нижними грыжами и две межпозвонковые грыжи в шее. Мне была назначена комплексная программа из 10 шагов. За 4 месяца у меня полностью прошли нижние позвонки и исчезли хрусты в шее.






Яковлева Наталья Михайловна
Заведующий отделением, врач хирург высшей категории, врач онколог-маммолог
Хочу высказать огромную благодарность за то, что меня поставили на ноги в прямом смысле этого слова. Пришла я в клинику полтора месяца назад с выраженными болями в пояснице и ноге. Достаточно длительного характера были эти жалобы и малоэффективным лечение, которое я применяла в прошлом. К счастью я оказалась в клинике доктора Длина и его команды супер профессионалов!






Я обратилась в клинику с сильной болью в плече. У меня не поднималась рука, я не могла спать по ночам, просыпалась от боли. После первого сеанса процедур мне стало значительно легче. Где-то в середине курса у меня стала подниматься рука, я стала спать по ночам.


Обратилась с очень серьезным заболеванием. Я не могла ходить, у меня артроз 2 степени коленного сустава. Прошла в Клинике курс лечения и сейчас я иду на полностью 100%.


















Процедуры очень эффектны оказались. Раньше обращалась в другие клиники и стопроцентно у меня боли не снимались, беспокоили меня. После этого специалиста у меня через три-четыре сеанса функции восстановились, в суставах боль прошла.
Обращение сегодня поможет
избежать операции завтра!
После 2-3 лечебных процедур изматывающая боль уходит, вам становится легче.
Комплексное оздоровление позвоночника улучшает самочувствие: вы ощущаете прилив сил и энергии.
Начинается процесс восстановления поврежденных тканей, грыжи и протрузии уменьшаются.
Сильные мышцы спины поддерживают позвоночный столб, препятствуя повторному возникновению заболевания.
Сделайте первый шаг – запишитесь на бесплатную консультацию.
Читайте также:


