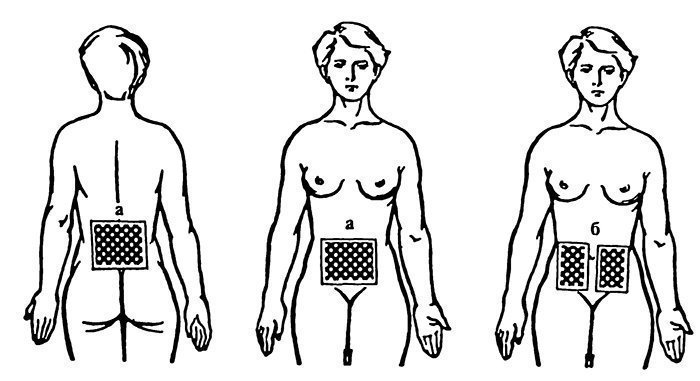
Схема наложения электродов при сколиозе
Изобретении относится к медицине, а именно к физиотерапии, ортопедии, лечению больных с функциональными формами сколиоза. При С-образной форме сколиоза индифферентный электрод накладывают паравертебрально, а активный электрод - на уровне задней подмышечной линии в поясничной области, а при S - образном сколиозе наряду с электродами в поясничной области активный электрод накладывают на ромбовидные мышцы, а индифферентный электрод - на трапециевидные мышцы, причем электроды на обеих дугах искривления располагают: на выпуклой стороне от вершины кверху, на вогнутой стороне - наоборот, осуществляют электрестимуляцию всех мышц последовательностью электрических прямоугольных импульсов амплитудой от 30 до 50 В, длительностью от 50 до 100 мкс, частотой следования 40-50 Гц и продолжительностью серии импульсов от 300 до 500 мс в конце опорной и в течение переносной фаз шага по 40 минут ежедневно в течение 20 дней на курс лечения.
Изобретение относится к медицине, а именно к ортопедии и реабилитации больных.
Известен способ диагностики, профилактики и лечения сколиоза электростимуляцией в покое паравертебральных мышц на выпуклой стороне дуги искривления позвоночника. при этом на мышцы воздействуют переменным током с несущей частотой 1-5 кГц и силой тока 5-70 мА (1).
К недостаткам способа следует отнести следующие: не происходит выработка правильного двигательного навыка, содействующего коррекции искривлений позвоночника и нормализации работы мышц при ходьбе из-за увеличения амплитуды вращательных движений таза и плечевого пояса, снижения мышечной электрической активности.
Целью изобретения является коррекция искривлений позвоночника путем электростимуляции мышц туловища при ходьбе больных сколиозом.
Поставленная цель достигается тем, что при С-образном сколиозе параллельно продольней оси туловища в поясничной области на уровне дуги искривления с обеих сторон накладывают индифферентный электрод (ЭИ) на расстоянии 2-3 см от остистых отростков позвоночника и активный электрод (ЭА) на уровне задней подмышечной линии. При S-образном сколиозе, наряду с наложением электродов в поясничной области, помещают ЭА на уровне второй дуги искривления над ромбовидными мышцами, а ЭИ на трапециевидные мышцы, при этом электроды с обеих сторон дуги искривления располагают асимметрично: на выпуклой стороне от вершины дуги и кверху, а на вогнутой стороне наоборот. Электрод на расстоянии 2 см от остистых отростков накладывается тогда, когда возраст больного не превышает 8 лет, при большем возрасте это расстояние увеличивается до 3 см.
К электродам подключают ток последовательностью прямоугольных импульсов напряжением от 30 до 50 В, длительностью от 50 до 100 мкс, частотой следования 40-50 Гц и продолжительностью серии от 300 до 500 мкс в зависимости от темпа ходьбы больного.
При этом интенсивность раздражения и сокращения мышц должна быть больше на выпуклой стороне дуги искривления позвоночника, проверяемых одномоментной стимуляцией мышц с обеих сторон (наступает отклонение туловища в сторону выпуклой части дуги). Устанавливают фазы стимуляции мышц, соответствующие фазам их активности при ходьбе, причем все мышцы стимулируют в конце опорной и в течение переносной фаз шага, синхронизируя фазу от датчика коленного угла, расположенного на противоположной по отношению к мышце нижней конечности.
Электростимуляцию мышц при ходьбе осуществляют последовательно: сначала включают пару паравертебральных мышц (крестцово-остистые) и наружные косые мышцы живота, а затем следующую пару ромбовидные и трапециевидные мышцы, оценивая визуально эффект стимуляции и на основании субъективных ощущений больного. Сеансы проводят ежедневно по 40 минут, курс лечения состоит из 20 сеансов, т.к. для получения необходимого результата лечения требуется в течение 1 сеанса на каждую мышцу дать не менее 2000 стимуляционных посылок. Это достигается при ходьбе на расстояние 2 км (в течение 40 минут). А при 20-ти дневном курсе электростимуляции происходит не только увеличение силы мышц, но и более правильная координация движений вследствие более точного приложения мышечных сил в соответствующие фазы шага.
Клинический пример 1. Больной А. Г-в 10 лет поступил с диагнозом: диспластический С-образный правосторонний нижне-грудной сколиоз I-II степени, искривление позвоночника обнаружено около 1 года назад. При объективном осмотре отмечено: корпус тела отклонен вправо, левое плечо ниже правого на 1 см, левая лопатка ниже правой на 1 см, межъягодичная складка отклонена от отвеса на 1 см. При наклоне туловища вперед определяется выраженный мышечный валик справа в грудном отделе позвоночника. При рентгенологическом обследовании позвоночника по Коббу величина дуги искривления составила 11 0 . После биомеханического и электромиографического обследования проведен курс электростимуляции мышц спины при ходьбе по вышеуказанному способу. Электростимуляцию больной перенес хорошо с выраженным улучшением местного статуса: более симметричное расположение лопаток, левая лопатка ниже правой расположена на 0,3 см, межъягодичная складка от отвеса отклонена менее 0,5 см с незначительно выраженным мышечным валиком справа. На рентгенограмме по Коббу величина дуги искривления после курса электростимуляции составила 4 0 . При биомеханическом и электромиографическом обследовании мышц спины и туловища отмечена четкая нормализация ЭМГ.
До лечения активность крестцово-остистых мышц, особенно на выпуклой стороне, оказалась высокой и рассредоточенной по различным фазам шага. После проведенного курса электростимуляции активность уменьшилась и концентрировалась в узкие максимумы, точно приуроченные к перекату стопы на носок, когда грудной отдел позвоночника наклоняется в сторону другой ноги, опускающейся на опору. Наряду с возрастанием максимумов активности крестцово-остистых мышц отмечена большая симметричность в работе ромбовидных и трапециевидных мышц спины и прямых, наружных и косых мышц живота. Кроме того, наступила нормализация угловых перемещений таза и плечевого пояса во фронтальной плоскости, а также горизонтальной и сагиттальной.
Клинический пример 2. Больная И.Н-ва, 12 лет, поступила с диагнозом: диспластический левосторонний S-образный комбинированный грудопоясничный сколиоз II степени. Искривление позвоночника обнаружено около 1,5 лет назад. При объективном осмотре отмечено: корпус тела отклонен влево, правое плечо ниже левого на 1,5 см, правая лопатка ниже левой на 1,5 см, межъягодичная складка отклонена от отвеса на 1 см вправо.
При наклоне туловища вперед определяются выраженные мышечные валики слева в поясничном отделе, справа в грудном отделе позвоночника. Справа в грудном отделе определяется формирующийся реберный горб. При рентгенологическом обследовании позвоночника по Коббу величина основной дуги искривления составила 25 0 . После биомеханического и электромиографического обследования проведен курс электростимуляции мышц спины при ходьбе, состоящий из 20 ежедневных сеансов по заявленному способу. Электростимуляцию больная перенесла хорошо. Субъективно отметила значительное уменьшение болевого синдрома в поясничной области, чувство "легкости" и разгрузки при стоянии, ходьбе, различных движениях туловища. Отмечена значительная нормализация клинического статуса, улучшение осанки: асимметрия расположения надплечий и лопаток уменьшилась до 0,5 см, межъягодичная складка от отвеса отклонена менее 0,5 см, мышечные валики при стоянии практически не определяются. При рентгенологическом обследовании отмечена стойкая коррекция общего угла деформации основной дуги сколиотического искривления на 7 0 (от 20 до 18) При биомеханическом и электромиографическом обследовании отмечена нормализация ЭМГ-рисунка, после курса ЭСМ в ходьбе электрическая активность концентрировалась в узкие максимумы, точно приуроченные к перекату стопы на носок, т.е. когда требуется коррекция движений позвоночника. Наряду с возрастанием максимумов активности крестцово-остистых мышц отмечена большая симметричность в работе ромбовидных и трапециевидных мышц. Также наступила нормализация угловых перемещений таза и позвоночника во фронтальной плоскости, а также горизонтальной и сагиттальной.
Курс электростимуляции мышц спины при ходьбе проведен 21 больному в возрасте от 9 до 15 лет со сроками заболевания от 1 года до 3-х лет. С I степенью сколиоза наблюдали 15 больных, со II степенью 6, причем с С-образной формой 11 и S-образной -10.
В результате проведенного курса ЭСМ при ходьбе отмечено резкое уменьшение искривлений позвоночника у 14 больных, без изменений у 6 и ухудшение у 1, выявленных на рентгенограммах по Коббу.
Резко уменьшилась амплитуда вращательных движений таза и плечевого пояса при ходьбе. Так, колебания таза относительно фронтальной, горизонтальной и сагиттальной плоскостей сократились соответственно на 36% 34% и 31% а аналогичные колебания плечевого пояса соответственно на 40% 32% и 37% Увеличилась максимальная электрическая активность мышц: на вогнутой стороне туловища на 60% на выпуклой стороне на 32% произошло резкое возрастание симметрии активности мышц, приведшее к образованию т.н. мышечного корсета.
Увеличение симметричности работы мышц туловища при ходьбе: до курса ЭА на вогн/выпукл. составляла 70% а после курса ЭСМ 93% Преимущества предлагаемого способа перед базовым объектом следующие: 1. Уменьшение величины искривления позвоночника у 14 больных, без изменений у 6 и ухудшение у 1.
2. Резкое уменьшение амплитуды вращательных движений таза и плечевого пояса.
3. Увеличение максимальной мышечной активности на вогнутой стороне искривления позвоночника на 60% и выпуклой стороне на 32%
Способ лечения больных с функциональными формами сколиоза, заключающийся в электростимуляции в поке паравертебральных мышц на стороне выпуклой дуги искривления позвоночника, отличающийся тем, что при С-образной форме сколиоза индифферентный электрод накладывают паравертебрально, а активный электрод на уровне задней подмышечной линии в поясничной области, а при S-образном сколиозе наряду с электродами в поясничной области активный электрод накладывают на ромбовидные мышцы, а индифферентный электрод на трапециевидные мышцы, причем электроды на обеих дугах искривления располагают: на выпуклой стороне от вершины кверху, на вогнутой стороне наоборот, осуществляют электростимуляцию всех мышц последовательностью электрических прямоугольных импульсов амплитудой от 30 до 50 В, длительностью от 50 до 100 мкс, частотой следования 40-50 Гц и продолжительностью серии импульсов от 300 до 500 мс в конце опорной и в течение переносной фаз шага по 40 мин ежедневно в течение 20 дней на курс лечения.
На стадии ремиссии после снятия воспалительного или иного острого процесса при заболеваниях костной и хрящевой ткани весьма целесообразно использование физиотерапевтических процедур. Они способствуют улучшению микроциркуляции и притока крови, ускорению обменных процессов, предотвращают дальнейшую дегенерацию костной ткани.
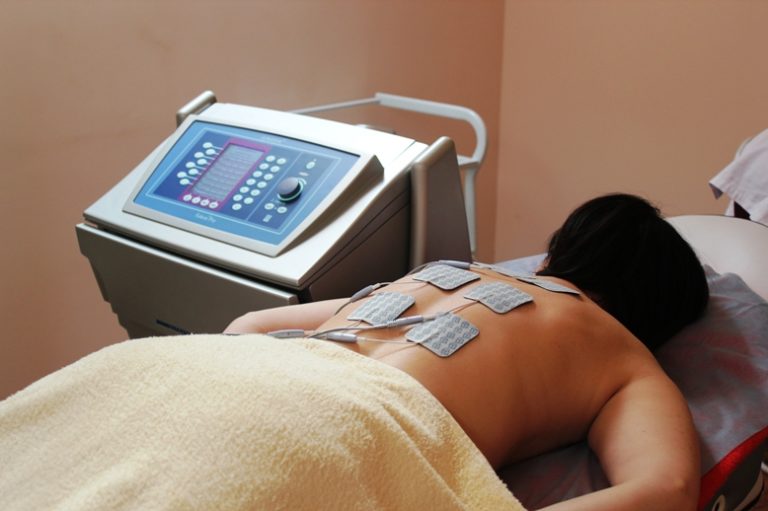
Наиболее мягким методом лечения с помощью электрического тока является амплипульстерапия.
Что такое амплипульстерапия?
Амплипульстерапия – способ физиотерапевтического локального воздействия на организм, во время которого на область пораженных органов воздействуют электродами с переменным током (синусоидальный модулируемый ток – СМТ). Название метода (амплитудные пульсации) связано с тем, что при проведении процедуры задается определенный режим модуляции электрических колебаний.
Некоторые современные аппараты предоставляют возможность проводить не только амплипульстерапию, но лечение немодулированными низкочастотными токами (при некоторых заболеваниях прописывают схему лечения, включающую чередование этих видов воздействия).

Наиболее широкое применение физиопроцедура амплипульстерапии получила при заболеваниях позвоночника (спондилез, остеохондроз, грыжи и другие) и иных заболеваний костной и хрящевой ткани, сопряженных с значительной выраженностью болевых ощущений.
При применении на ранних стадиях со временем будет наблюдаться положительная динамика (эффект процедуры имеет свойство накапливаться).
Механизм действия
Лечебное воздействие на организм при амплипульстерапии осуществляется посредством переменного тока. Модулированный ток обладает свойством действовать и проникать в нижележащие ткани и создавать в них серии ритмичных пульсаций, которые создают в нейронах собственные токи. Таким образом, в нервных волокнах создается очаг, перекрывающий болевое ощущение.
Особенности амплипульстерапии: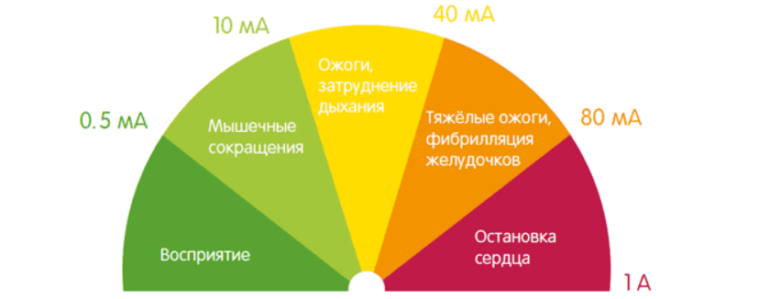
- Современные аппараты для амплипульстерапии дают возможность задавать разные режимы воздействия — с разным значением глубины и частоты модуляции, разной вариабельностью посылок тока и перерывов.
- Также вышеописанные серии ритмичных пульсаций создаются и в мышечных волокнах, что способствует улучшению кровообращения и обмена веществ в нижележащих тканях.
- Чем больше значение глубины модуляции, меньше частота тока и чем дольше направляется ток, тем больше раздражающий эффект процедуры.
- По сравнению с видами физиолечения, в которых используется постоянный или немодулированный ток (аппараты ДДТ), синусоидальный ток более мягок, поэтому больной не испытывает покалывающих или иных неприятных ощущений на обрабатываемом участке кожи.
- Токи с высокой частотой модуляции используются при спазмах гладкой мускулатуры (висцеральных органов и сосудов), работе с головным мозгом и сильной выраженности болевого синдрома. Токи со средней частотой модуляции – при работе с патологиями с хронической формой течения.
В чем польза терапии?
По качественным характеристикам оказываемое амплипульстерапией воздействие можно квалифицировать следующим образом:
- Массаж скелетной мускулатуры и ликвидация спазмов.
- Ликвидация отеков (за счет лимфодренажного действия).
- Противовоспалительный эффект.
- Улучшение кровообращения, метаболизма, расширение сосудов, снижение артериального давления.
- Ликвидация болей в подвергаемой воздействию области.
- Улучшение сна (при воздействии на большую площадь кожи).
Показания к применению
Амплипульстерапия показана при большом числе заболеваний опорно-двигательной системы различной этиологии. При этом разные заболевания предполагают разные типы воздействия синусоидальными токами.
Для некоторых больных составляется методика и схема лечения с продолжительным воздействием мощного тока, для других – наоборот, кратковременным воздействием слабого низкочастотного.
Рекомендации и показания к проведению амплипульстерапии:
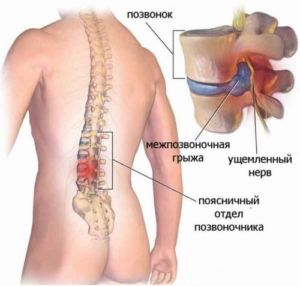
- Все виды межпозвонковых грыж.
- Остеохондроз, нарушения осанки, разные виды искривлений позвоночника.
- Радикулиты.
- Периартрит, ревматоидный артрит.
- Любые артрозы.
- Спазмы мышц спины и висцеральных органов.
- Атеросклероз сосудов.
- Плоскостопие и вальгусная деформация стопы ног.
- Закрытые переломы.
Воздействие осуществляется на пораженный отдел позвоночника по такой схеме:
- Используются 4 и 3 роды работ (каждый по 5 мин, в сумме продолжительность воздействия – 10 минут).
- При хроническом течении процесса схема воздействия: глубина модуляции 75-100%, частота 30-40 Гц.
- При остром течении: глубина 25-50%, частота 80-100 Гц.
- Продолжительность процедуры – 5 минут, курс включает 8-12 процедур.
Электроды помещают по бокам от грыжи. Глубина модуляции 50%, продолжительность посылки 1с, частота модуляции 80-100 Гц. Продолжительность – 10-15 минут. Курс состоит из 8-10 процедур.
Стимуляция маточных труб посредством амплипульстерапии может быть начата только после окончания кровянистых выделений во время цикла (иначе они будут выделяться еще сильнее). Лечат миому матки, гипертонус, приливы в постменопаузе.
С помощью аппарата для амплипульстерапии можно реализовать диадинамическую стимуляцию труб. Катод помещают во влагалище, а анод – в область копчика. Сила постоянного тока 8-12 мА, длительность посылки – 1 с, длительность процедуры – 15 минут. За курс проводится до 10 процедур.
Амплипульстерапия при сколиозе применяется по такой схеме:
- Электроды накладывают слева и справа, параллельно позвоночнику (пораженному отделу).
- Работают сначала током ДН в течение полуминуты (в переменном режиме), затем оком КП, применив смену полярности, в течение трех минут.
- При амплипульстерапии шейного отдела после этого работают током ПН (1 мин) и потом током ПЧ (4 мин).
- При воздействии на крестцовый и поясничный отдел – увеличивают на минуту продолжительность работы током КП, начиная с третьей процедуры.
- При работе токами ПН и ПЧ глубина 50%, частота модуляции 80-100 Гц, продолжительность посылки 1 с.
- Курс амплипульстерапии для шейного отдела 8-10 процедур, для крестцового и поясничного – 5-8.
Электрод помещают на внутреннюю поверхность стопы. Работают током НЧ (переменный режим) с нулевой глубиной модуляции в течение полуминуты. Затем работают по 3-4 минуты токами ПН и ПЧ с глубиной 50-100%, частотой модуляции 80-100 Гц и продолжительностью посылок в 2 секунды. Всего проводят 12-14 процедур.
Беременность является противопоказанием к проведению амплипульстерапии, так как оказываемый ею противоспазматический медицинский эффект может привести к выкидышуу беременной пациентки или к внутриутробным деформациям плода.
Применение этого метода физиотерапии для лечения детей накладывает определенные ограничения:
- Его допустимо использовать только для детей старше полугодовалого возраста.
- Длительность одной процедуры амплипульстерапии составляет половину от длительности при аналогичном заболевании у взрослого пациента.
- В силу большого числа неосознанных микродвижений у маленьких детей, электроды целесообразно примотать бинтом.
- Выпрямленный режим используется только начиная с трехгодовалого возраста.
Противопоказания
Противопоказаниями к проведению амплипульстерапии являются:

- Психиатрические заболевания, эпилепсия.
- Беременность.
- Варикозное расширение вен, тромбофлебиты, тромбозы, нарушение свертываемости крови.
- Сердечная недостаточность, перенесенный инфаркт и другие серьезные заболевания сердца, гипертония.
- Гемофилия.
- Первые несколько дней после травм и переломов.
- Гнойные заболевания любых тканей и любые острые инфекции.
- Наличие металлических протезов.
- Раковые опухоли.
Аппараты для амплипульстерапии

Основные модели аппаратов СМТ и их технические характеристики:


Как проходит процедура?
Процедура лечения амплипульстерапией проходит чаще всего в условиях стационара:
- Во время процедуры амплипульстерапии требуется либо сидеть, либо лежать, в зависимости от локализации заболевания.
- На орган или параллельно ему (в случае позвоночника) помещают группу подходящих по размеру электродов, закрепляют их, затем ставят настройки на начальное (требуемое конкретной схемой лечения) положение.
- Включают аппарат на низкой мощности, медленно наращивая до поры, когда пациент будет чувствовать безболезненную, но весьма ощутимую пульсацию.
- За сутки до процедуры амплипульстерапии больной должен прекратить прием медикаментов, за 4-5 часов – принять легкую пищу.
- На протяжении курса процедур целесообразно отказаться от пищи, стимулирующей образование газов и вызывающей вздутие живота (бобовые, ржаной хлеб).
Инструкция по применению аппарата в домашних условиях
Аппарат для проведения амплипульстерапии корректно функционирует только при нижеприведенных параметрах окружающей среды по инструкции (отклонения от них чреваты побочными эффектами или поломкой прибора):
- Влажность воздуха не более 80%.
- Атмосферное давление 650-800 мм рт.ст..
- Температура помещения 10-35 град. Цельсия.
- Напряжение в сети 220 Вт.
Чтобы использование амплипульстерапии принесло максимальную пользу и не создало неожиданных неприятных последствий, необходимо строго соблюдать правила техники безопасности в домашних условиях при терапии: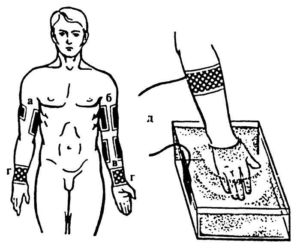
- Не включать аппарат при снятом корпусе.
- Не заниматься ликвидацией неисправностей аппарата, не отсоединив его предварительно от сети.
- Перед размещением электродов на теле больного проверить целостностьизоляции шнура и правильность подключения аппарата.
- Изменять положение электродов на теле можно только при нулевом токе.
- При амплипульстерапии головы и шеи применять минимальную силу тока.
- Электроды ставить только на сухую кожу, перед постановкой электродов убедиться в отсутствии признаков воспаления, трещин, повреждений кожи.
- Коммуницировать с пациентом в процессе процедуры (если он говорит, что ему некомфортно, силу воздействия нужно снизить).
Побочные эффекты амплипульстерапии
Побочные эффекты при применении амплипульстерапии могут манифестироваться в следующих ситуациях:
- Если процедуры проводились вопреки противопоказаниям.
- Если пациент гиперчувствителен к электротоку.
- Если амплипульстерапия использовалась для ускорения проникновения в ткани лекарственных препаратов и агентов, может наблюдаться рефлюкс или запор.
- Если не соблюдаются правила использования прибора.
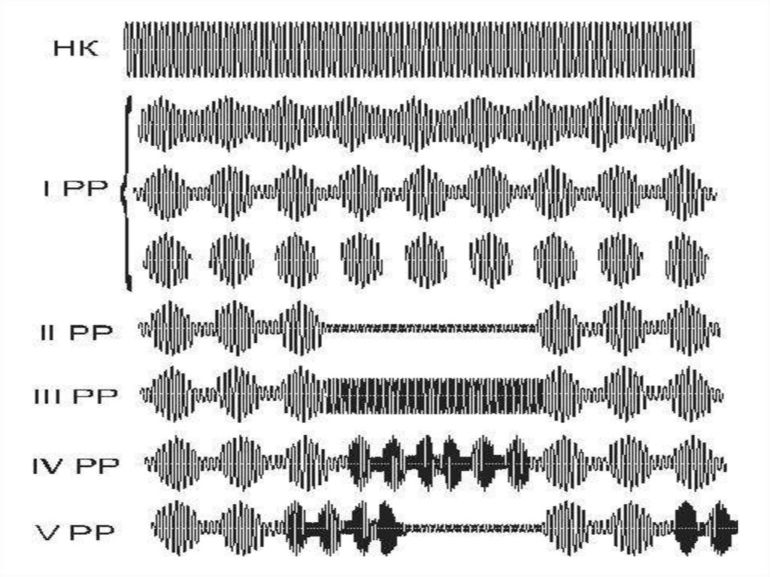
СМТ назначают со следующими параметрами: режим I, I РР -2-4 мин, IV РР - 2-4 мин, частота модуляции - 50-100 Гц, глубина модуляции - 25-50%, длительность посылок в периоде - 2-4 с.
Силу тока плавно увеличивают до появления выраженных, но неболезненных ощущений вибрации под электродами.
Процедуры проводят ежедневно.
На курс назначается до 12-14 процедур.
При воздействии на различные участки рук (рис. 68) электроды располагают следующим образом: на проекцию лучевого нерва по наружной поверхности плеча располагают электрод размером 3-4x3-4 см, на внутренней поверхности плеча - электрод размером 4-5x10 см (а).
В зоне среднего и локтевого нервов по внутренней поверхности плеча располагают электрод размером 4x10 см, на наружной поверхности плеча - электрод размером 6x12 см (б). На область наружного и внутреннего мыщелков плеча используют два одинаковых электрода размером 4x8-10 см (в). На внутренней и наружной поверхности лучезапястного сустава применяют два одинаковых электрода размером 4x4-5 см (г). При поражении кисти ее погружают в ванночку с водой, в которую опущен один из электродов. Второй электрод в виде манжетки шириной 6-8 см накладывают на наружной поверхности предплечья (д).
СМТ назначают со следующими параметрами: режим I, IV РР — 3-6 мин и III РР - 3-6 мин, частота модуляции - 30-100 Гц, глубина 50-75 %, длительности посылок тока в периоде - 2-4 сек. Силу тока постепенно увеличивают до появления ощущения вибрации, но неболезненной вибрации под электродами. Процедуры проводят ежедневно или через день. На курс лечения назначают до 10 процедур.
При воздействии на область желудка, печени, 12-перстной кишки (рис. 69) электроды располагают следующим образом: в эпигастральной области применяют электрод размером 6-8x12-14 см, в межлопаточной области на уровне от V до IX грудных позвонков -размером 8-10x14-16 см (а). При воздействии на проекцию поджелудочной железы в левой половине эпигастральной области используют электрод размером 8-10x12-14 см, в межлопаточной области между V и IX грудными позвонками - размером 10-12x14-16 см (б). При воздействии в правом подреберье назначают электрод размером 8-10x12-14 см. Второй электрод размером 10-12x14-16 устанавливают сзади на уровне от V до IX грудных позвонков (в).
При воздействии на область проекции желчного пузыря применяют электрод размером 3x6 см, в подлопаточной области справа -электрод размером 8-10x12-14 см (г). СМТ назначают со следующими параметрами: режим I, I РР — 2 мин, III РР - 3-4 мин и IV РР - 3-4 мин, частота модуляции - 100-75 Гц, глубина - 25-75 %, длительность посылок тока в периоде - 2-4 с. Силу тока постепенно увеличивают до появления легких или умеренно выраженных ощущений вибрации под электродами. Процедуры проводят ежедневно. На курс лечения назначают до 10-12 процедур.
При воздействии на область почек (рис. 70, 72) электроды размером 6x12 см, присоединяемые к одной клемме аппарата, располагаются на каждую из проекций почек со стороны спины, второй электрод размером 10x20 см - в эпигастральной области. СМТ назначается со следующими параметрами: режим I, IV РР, частота модуляции - 30 Гц, глубина ее - 75 %, длительность посылок тока в периоде - 4-5 с. Силу тока увеличивают до появления выраженных, но неболезненных ощущений вибрации под электродами. Процедуры продолжительностью 20 мин проводят ежедневно. На курс лечения назначают 10-12 процедур.
При воздействии на почечные лоханки и мочеточники (рис. 71) электроды располагают следующим образом: на проекции лоханки почки со стороны спины применяют электрод размером 4x4-5 см, второй электрод размером 8x10 см - над лонным сочленением на стороне локализации камня в мочеточнике (а). В другом варианте электрод размером 4x4-5 см располагают на брюшной стенке как можно ближе к месту вхождения мочеточника в мочевой пузырь. Электрод размером 8x10 см помещают в поясничной области на стороне локализации камня (б).
СМТ назначают со следующими параметрами: режим I, II РР, частота модуляции - 20-30 Гц, глубина - 100 %, длительность посылок тока и пауз - 5 с. Силу тока увеличивают до появления ощущений давления в области прохождения мочеточника и сокращения мышц брюшной стенки.
Целесообразно в течение около 50% времени проводить ручную модуляцию. Это позволяет значительно увеличить длительность посылок тока и пауз, что более физиологично по отношению к функции мочеточников. Для этого используют I РР при той же частоте и глубине модуляции. Ручкой потенциометра плавно увеличивают ток до нужной интенсивности, выдерживают ее 5-6 с, затем ручкой потенциометра убирают ток и в течение 10-12 с выдерживают паузу. Затем цикл повторяют.
В течение 6-8 мин проводят воздействия при расположении электродов (а), затем в течение такого же времени при положении (б).
Процедуры проводят ежедневно или через день в комплексе с предварительным воздействием на область локализации камня в мочеточнике индуктотермии, дециметровых волн или принятием пресных теплых ванн и питья за полчаса до процедуры (1-1,5 л воды). На курс лечения назначают до 15 процедур.
При воздействии на область мочевого пузыря (рис. 70, 72) один электрод размером 8x12 см располагается в нижнем отделе брюшной стенки выше лонного сочленения, другой электрод размером 10x12 см - на крестцовой области (рис. 70, б).
Синусоидальный модулированный ток назначают со следующими параметрами: режим I, II РР, частота модуляции - 20-30 Гц, глубина модуляции - 100% и больше, длительность посылок тока и пауз - по 5 с. Силу тока доводят до появления отчетливых сокращений мышц брюшной стенки. Процедуры продолжительностью 10-12 мин проводят ежедневно. На курс лечения назначают 12 процедур.
Боголюбов В.М., Васильева М.Ф., Воробьев М.Г.

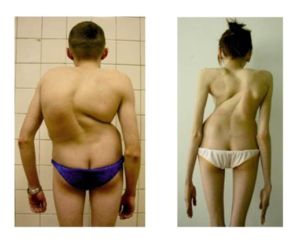
Сколиоз может развиться в любом возрасте, и последствия его бывают разные. Не считая искривления позвоночника, длительное течение заболевания, приводит к таким последствиям, как: грыжа, патология позвоночника, остеохондроз и радикулит. Во время физической активности, человек ощущает некий дискомфорт и боль. Позвоночник способен искривляться в любую сторону, не только влево и право, но также назад и вперед. Происходит это по многим причинам, но чаще всего, к этому могут привести: сутулость и травма спины.
Симптомы заболевания
О развитии сколиоза, может свидетельствовать асимметрия плеч, лопаток или ребер. Но первыми симптомами возникновения болезни считаются:
- слабость в мышцах спины;
- проблемы с нормальным поворотом шеи или головы;
- нарушение физиологических изгибов, при наклоне;
- заметные искривления позвоночного столба;
- постоянные боли в тазу, ногах, спине и груди;
- лопатки зачастую, выпирают наружу;
- быстрая усталость;
- в состоянии покоя, плечи находятся на разном уровне;
- присутствует постоянная сутулость, даже при ходьбе;
- младенцы в таком случае, всегда лежат в позе С.
Причины возникновения и развития заболевания
Скручивание позвонков вызывает остеохондроз, неправильное строение ребер, клиновидные позвонки, разрушение межпозвоночных дисков, ослабление тканей и связок спины. При постоянной физической нагрузке, болезнь прогрессирует и это приводит к изменению положения позвонков и прикрепленных к ним, суставных поверхностей.
Однако, развитие сколиоза провоцирует множество различных факторов. Они нередко встречаются в нашей повседневной жизни, и пока болезнь не начнет нас беспокоить, являются совершенно незаметными. Так, к образованию заболевания, могут привести: травмы спины, малоподвижный образ жизни, лишний вес, неправильная осанка, перенесенные инфекционные болезни, неправильное питание, наследственность, стрессы во время беременности.
Характеристика и диагностика болезни
Сколиоз , как правило, характеризуют по форме искривления. Позвоночник может иметь одну степень искривления, две или три. Относительно характера проявления, болезнь принимает острую либо хроническую форму. Она может возникнуть еще при рождении, если имело место недоразвитие позвоночника. Или развиться в течении жизни.
Диагностировать болезнь и поставить правильный диагноз, вам поможет врач. Если вы заметили у себя первые симптомы, не стоит отодвигать свое здоровье на второе место, и заниматься другими проблемами. Своевременное лечение, избавит вас от множества неприятностей, которые со временем, причинят немало беспокойства. Постоянная боль и дискомфорт, это не то, что способствует хорошей работоспособности и спокойной жизни.
Провести правильную диагностику, поможет тщательное обследование. После чего, врач сможет установить форму и стадию развития сколиоза. В этом случае, больному могут назначить: лечебную гимнастику, мануальную терапию, курортное лечение, коррекцию осанки, физиотерапию, хирургическое или симптоматическое лечение.
Методика лечения, в зависимости от классификации сколиоза
Мануальная терапия представляет собой, специальный лечебный массаж. Такая процедура помогает скорректировать осанку, привести в тонус мышцы спины, вернуть на место смещенные позвонки, ребра и межпозвоночные диски. После нескольких корректирующих сеансов, больному рекомендуют следить за своей осанкой, выполнять лечебные упражнения. Если выполнять все предписания врача, спина быстро выравнивается и человек, больше не нуждается в лечении.
Лечебную гимнастику проводят на дому, после консультации врача. Упражнения назначаются в зависимости от степени патологии. Направлены они на то, чтобы скорректировать осанку, укрепить мышечный корсет, нормализовать кровообращение, улучшить двигательную функцию. Для поддержания достигнутого результата, врач чаще всего, назначает еще один комплекс упражнений и следит за общими результатами. Наиболее эффективна такая гимнастика на первой стадии, пока не произошло еще никаких деформаций.
Еще во время развития сколиоза, хорошо помогает ношение специальных приспособлений, которые корректируют осанку. Ортопедический корсет способен снять нагрузку с позвоночника, и равномерно распределить ее. Полностью избавится от заболевания он, конечно, не поможет, но зато с его помощью, врач и пациент выигрывают ценное время, благодаря которому можно скорректировать осанку и остановить развитие патологии.
Лечение с помощью физиотерапии направлено на снятие боли в спине, укрепление мышечного корсета, улучшение гибкости позвоночного столба. Данная методика может включать в себя ряд процедур, таких как: водную, терапию ультразвуком, теплолечение, электростимуляцию, магнитотерапию, лечение парафином, электрофорез. Какую именно процедуру назначить, для достижения наилучшего результата, решает лечащий врач.
Лечение с использованием препаратов
Симптоматическое лечение включает в себя ряд препаратов, способных улучшить состояние больного и справится с симптомами болезни. Так, человеку больному сколиозом, могут предписать противовоспалительные препараты, инъекции на основе новокаина, витаминные комплексы в ампулах, кальций в таблетках. Таким пациентам рекомендуется употреблять, как можно больше жидкости, чтобы обезвоживание не привело к разрушению межпозвоночных дисков.
Магнитотерапия, в отличие от остальных физиотерапевтических методов, является естественным способом оздоровления, так как у каждого человека есть свое индивидуальное магнитное поле, а также ежедневно оказывается воздействие магнитным полем нашей планеты. Процедуры магнитотерапии практически не имеют противопоказаний, а эффективность курса превосходит многие другие физиотерапевтические методы. Магнитное поле благотворно влияет на местное кровоснабжение в проблемной зоне, ускоряет процессы регенерации клеток после повреждения.
Хирургия в лечении сколиоза
Хирургическое вмешательство при сколиозе, допускается только в двух случаях. Первый, это когда в строении позвоночника обнаружена определенная аномалия. И второй, если углы сколиоза достигают от 40 до 120 градусов, и более. Во время операции, в позвоночный столб устанавливаются специальные конструкции из металла. Они укрепляют позвоночник и не дают болезни прогрессировать. Некоторые позвонки, определенным образом скрепляют между собой и обездвиживают, что приводит к их сращиванию. Это существенно укрепляет строение позвоночного столба.
Профилактика болезни
Для профилактики заболевание, следует следить за своей осанкой, спать только на ортопедическом матрасе. Не переедать, ведь ожирение способствует развитию сколиоза. Следует питаться правильно, пить как можно больше жидкости. Зарядка по утрам, катание на велосипеде и плаванье, все это поможет развить и укрепить вашу мускулатуру. При сидячей работе, стоит подобрать максимально удобное кресло, которое поможет вам держать осанку в нужном положении.
Читайте также:


