Шейный отдел трахеи и пищевода
Пищевод. Строение пищевода. Мышцы пищевода. Кровоснабжение и иннервация пищевода. Рентгеноанатомия пищевода. Эндоскопия пищевода. Лифатические узлы и пути лимфооттока от пищевода
Esophagus, пищевод, представляет узкую и длинную активно действующую трубку, вставленную между глоткой и желудком и способствующую продвижению пищи в желудок. Он начинается на уровне VI шейного позвонка, что соответствует нижнему краю перстневидного хряща гортани, и оканчивается на уровне XI грудного позвонка.
Так как пищевод, начавшись в области шеи, проходит дальше в грудную полость и, прободая диафрагму, входит в брюшную полость, то в нем различают части: partes cervicalis, thoracica et abdominalis.
Длина пищевода 23 — 25 см. Общая длина пути от передних зубов, включая сюда полость рта, глотку и пищевод, равняется 40 — 42 см (на такое расстояние от зубов, прибавив 3,5 см, надо продвинуть в пищевод желудочный резиновый зонд для взятия желудочного сока на исследование).
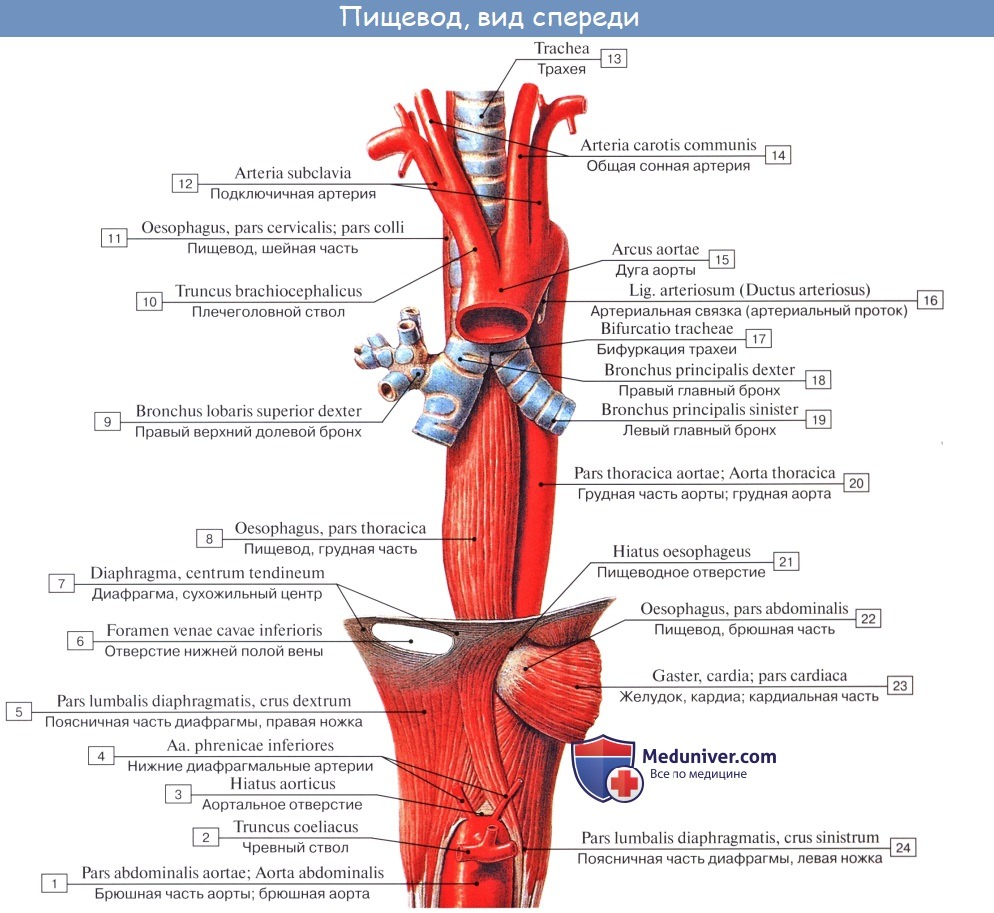
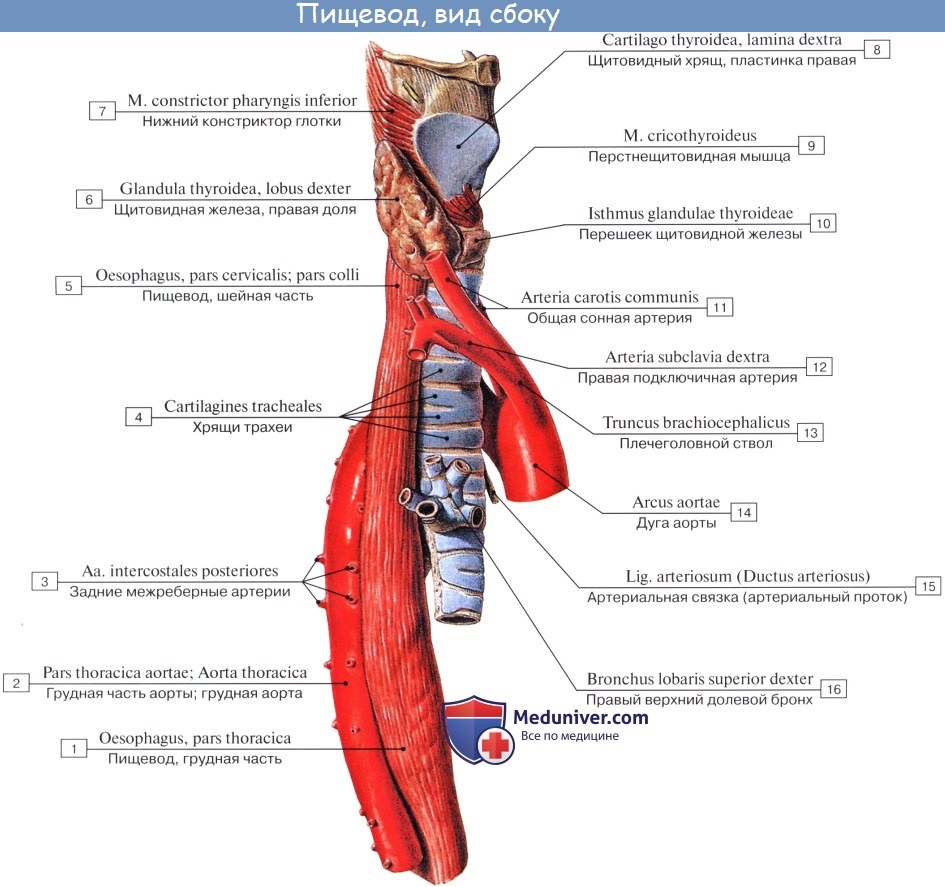
Топография пищевода
Шейная часть пищевода проецируется в пределах от VI шейного до II грудного позвонка. Спереди от него лежит трахея, сбоку проходят возвратные нервы и общие сонные артерии.
Синтопия грудной части пищевода различна на разных уровнях его: верхняя треть грудного отдела пищевода лежит позади и левее трахеи, спереди к ней прилежат левый возвратный нерв и левая a. carotis communis, сзади — позвоночный столб, справа — медиастинальная плевра.
В средней трети к пищеводу прилежит спереди и слева на уровне IV грудного позвонка дуга аорты, несколько ниже (V грудной позвонок) — бифуркация трахеи и левый бронх; сзади от пищевода лежит грудной проток; слева и несколько кзади к пищеводу примыкает нисходящая часть аорты, справа — правый блуждающий нерв, справа и сзади — v. azygos.
В нижней трети грудного отдела пищевода сзади и справа от него лежит аорта, кпереди — перикард и левый блуждающий нерв, справа — правый блуждающий нерв, который внизу смещается на заднюю поверхность; несколько кзади лежит v. azygos; слева — левая медиастинальная плевра.
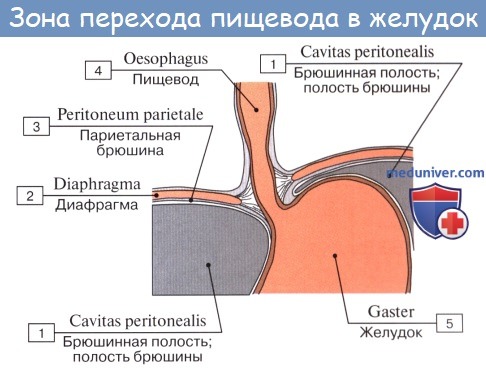
Брюшная часть пищевода спереди и с боков покрыта брюшиной; спереди и справа к нему прилежит левая доля печени, слева — верхний полюс селезенки, у места перехода пищевода в желудок располагается группа лимфатических узлов.
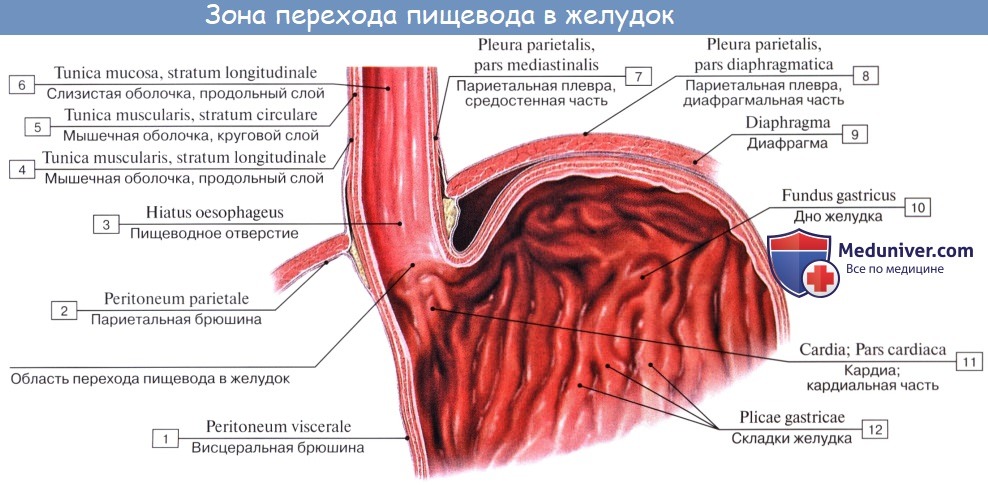
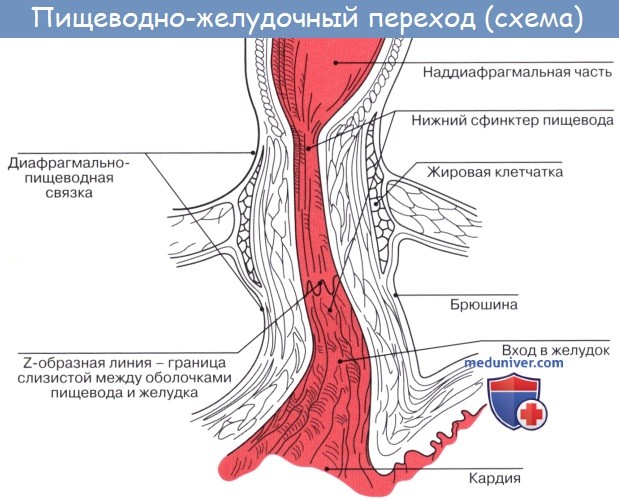
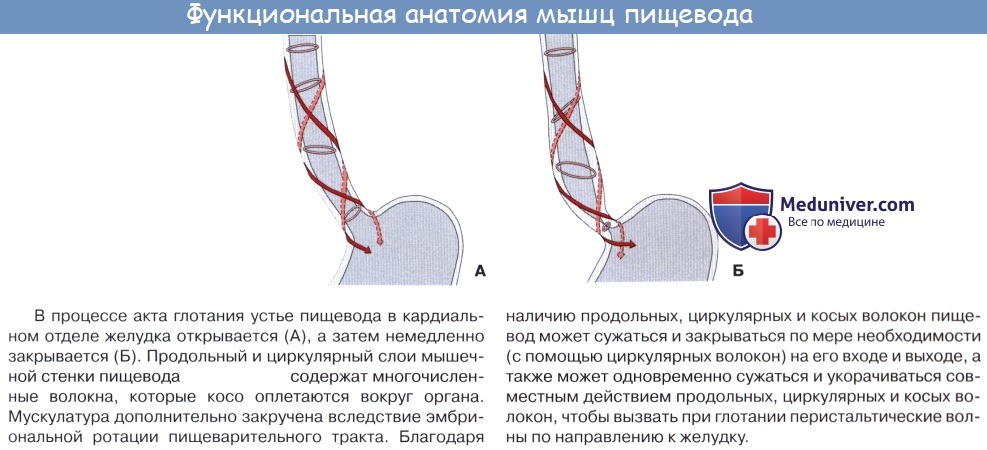
Строение пищевода
На поперечном разрезе просвет пищевода представляется в виде поперечной щели в шейной части (вследствие давления со стороны трахеи), в грудной же части просвет имеет кругловатую или звездчатую форму.
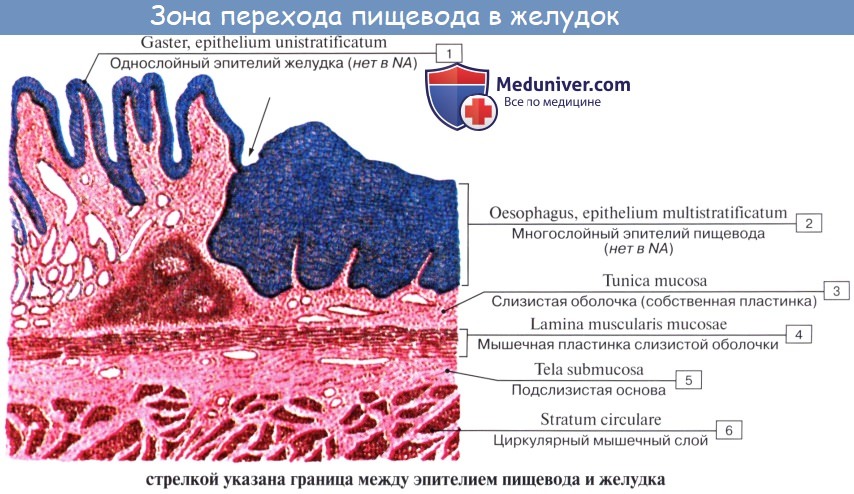
Стенка пищевода состоит из следующих слоев: самый внутренний — слизистая оболочка, tunica mucosa, средний — tunica muscularis и наружный — соединительнотканного характера — tunica adventitia. Tunica mucosa содержит слизистые железы, облегчающие своим секретом скольжение пищи при глотании. Кроме слизистых желез, встречаются еще в нижнем и, реже, в верхнем отделе пищевода маленькие железки, сходные по своему строению с кардиаль-ными железами желудка.
При нерастянутом состоянии слизистая собирается в продольные складки. Продольная складчатость есть функциональное приспособление пищевода, способствующее продвижению жидкостей вдоль пищевода по желобкам между складками и растяжению пищевода при прохождении плотных комков пищи. Этому содействует рыхлая tela submucosa, благодаря которой слизистая оболочка приобретает большую подвижность, а ее складки легко то возникают, то сглаживаются.
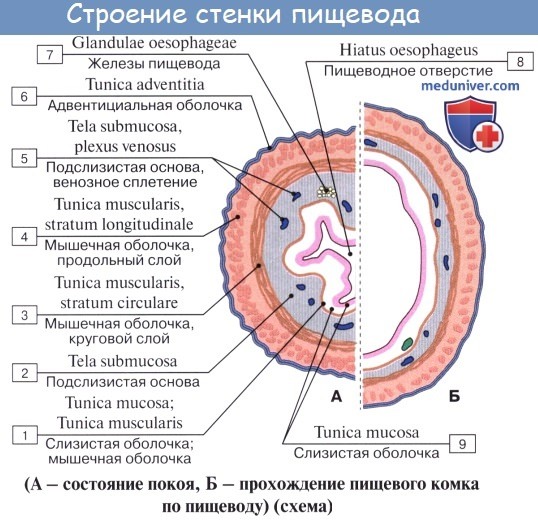
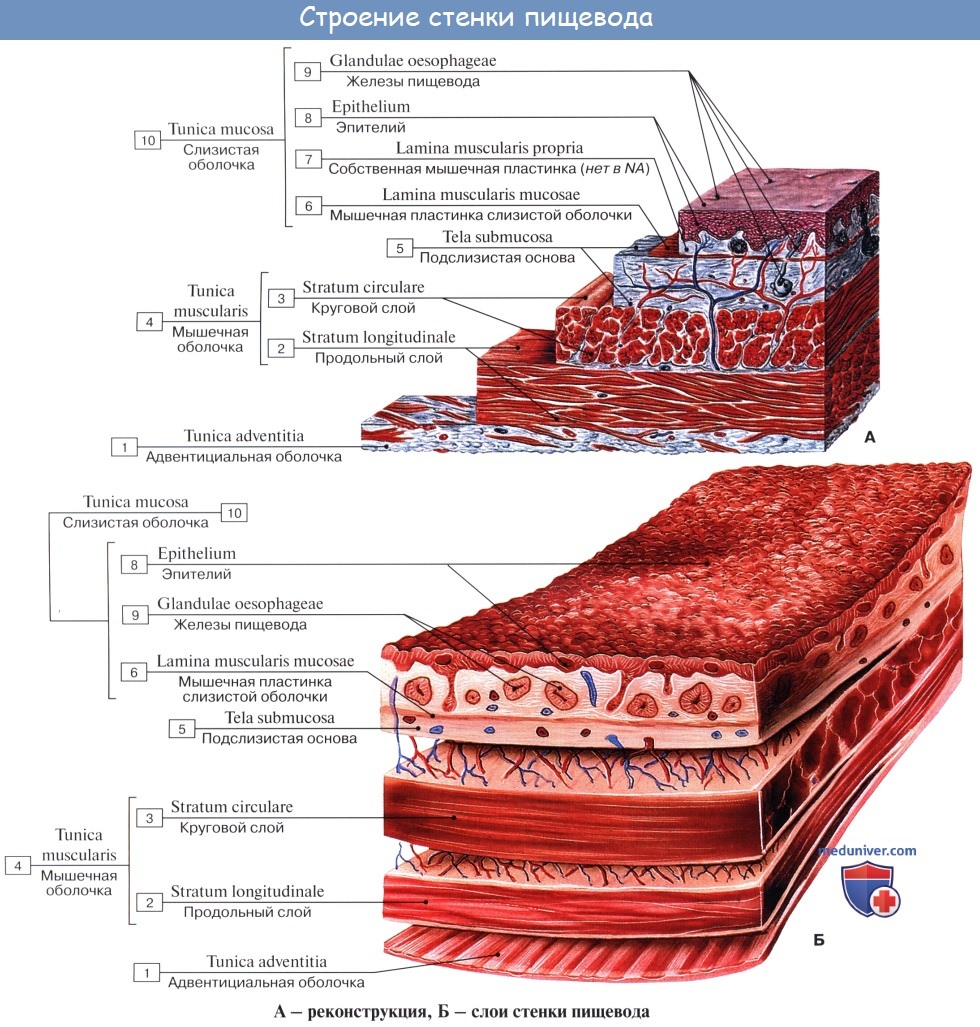
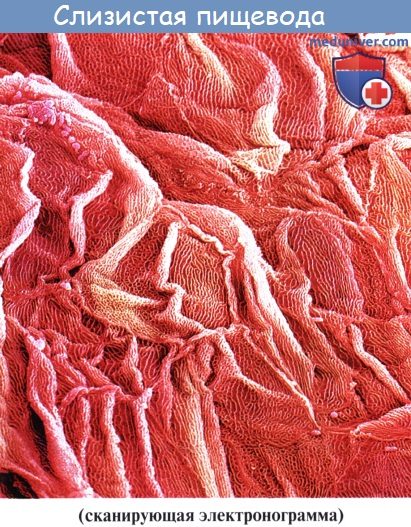
В образовании этих складок участвует и слой неисчерченных волокон самой слизистой оболочки, lamina muscularis mucosae. В подслизистой основе есть лимфатические фолликулы.
Tunica muscularis, соответственно трубчатой форме пищевода, который при выполнении своей функции проведения пищи должен расширяться и сжиматься, располагается в два слоя — наружный, продольный (расширяющий пищевод), и внутренний, циркулярный (суживающий). В верхней трети пищевода оба слоя складываются из исчерченных волокон, ниже они постепенно замещаются неисчерченными миоцитами, так что мышечные слои нижней половины пищевода состоят почти исключительно из непроизвольных мышц.
Tunica adventitia, окружающая пищевод снаружи, состоит из рыхлой соединительной ткани, с помощью которой пищевод соединяется с окружающими органами. Рыхлость этой оболочки позволяет пищеводу изменять величину своего поперечного диаметра при прохождении пищи. Pars abdomi-nalis пищевода покрыта брюшиной.
Рентгеноанатомия пищевода
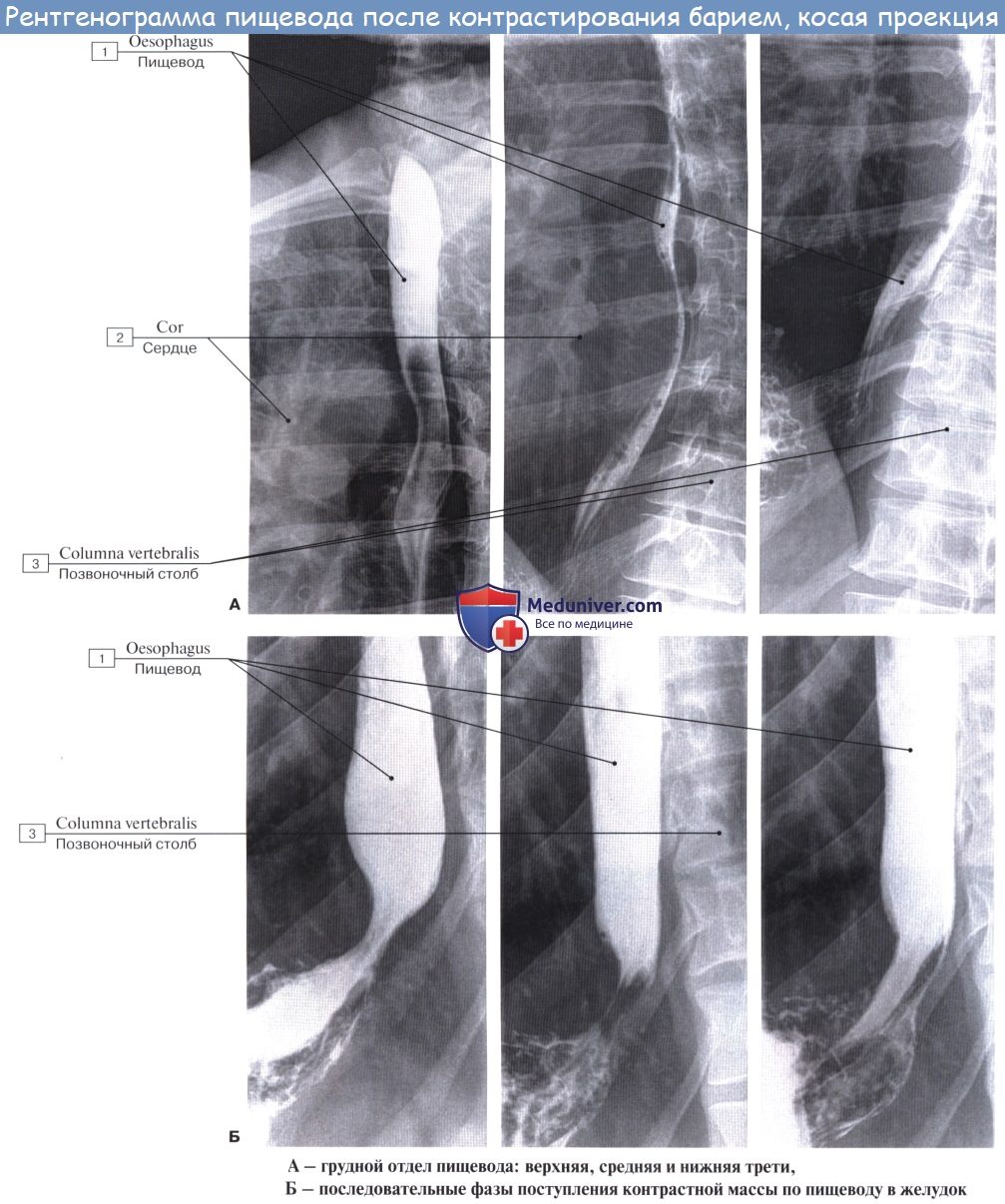
Пищевод исследуется в косых положениях — в правом сосковом или левом лопаточном. При рентгенологическом исследовании содержащий контрастную массу пищевод имеет вид интенсивной продольной тени, ясно заметной на светлом фоне легочного поля, расположенного между сердцем и позвоночным столбом. Эта тень является как бы силуэтом пищевода.
Если основная масса контрастной пищи проходит в желудок, а в пищеводе остается проглоченный воздух, то в этих случаях можно видеть контуры стенок пищевода, просветление на месте полости его и рельеф продольных складок слизистой оболочки. На основании данных рентгенологического исследования можно заметить, что пищевод живого человека отличается от пищевода трупа рядом особенностей, обусловленных наличием у живого прижизненного мышечного тонуса. Это прежде всего касается положения пищевода.
На трупе он образует изгибы: в шейной части пищевод сначала идет по средней линии, затем слегка отклоняется от нее влево, на уровне V грудного позвонка он возвращается к средней линии, а ниже вновь отклоняется влево и вперед к hiatus esophageus диафрагмы. На живом изгибы пищевода в шейном и грудном отделах меньше выражены.
Просвет пищевода имеет ряд сужений и расширений, имеющих значение при диагностике патологических процессов:
1) фарингеальное (у начала пищевода),
2) бронхиальное (на уровне бифуркации трахеи) и
3) диафрагмальное (при прохождении пищевода сквозь диафрагму). Это анатомические сужения, сохраняющиеся на трупе.
Но имеются еще два сужения — аортальное (у начала аорты) и кардиальное (при переходе пищевода в желудок), которые бывают выражены только у живого человека.
Выше и ниже диафрагмального сужения имеются два расширения. Нижнее расширение можно рассматривать как своего рода преддверие желудка.
Рентгеноскопия пищевода живого человека и серийные снимки, сделанные с промежутками в 0,5 — 1 с, позволяют исследовать акт глотания и перистальтику пищевода.
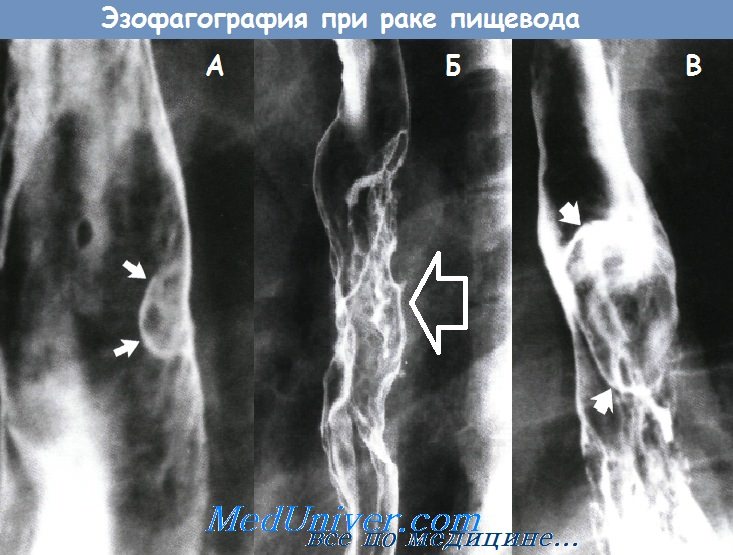
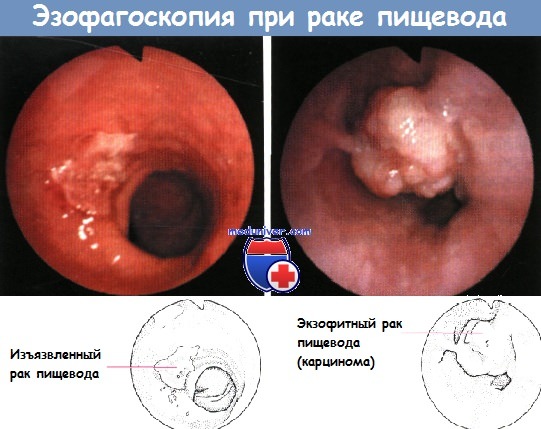
А - рак пищевода в виде полипа на широком основании
Б - инфильтрирующий рак пищевода
В - полипозный рак пищевода 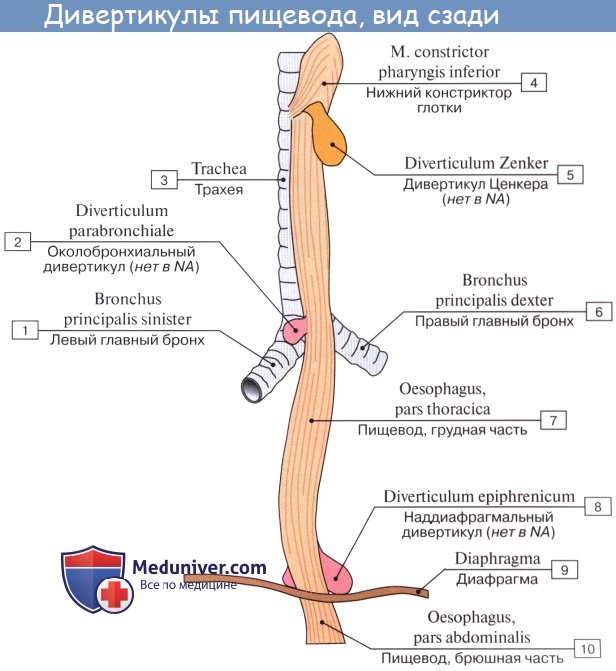
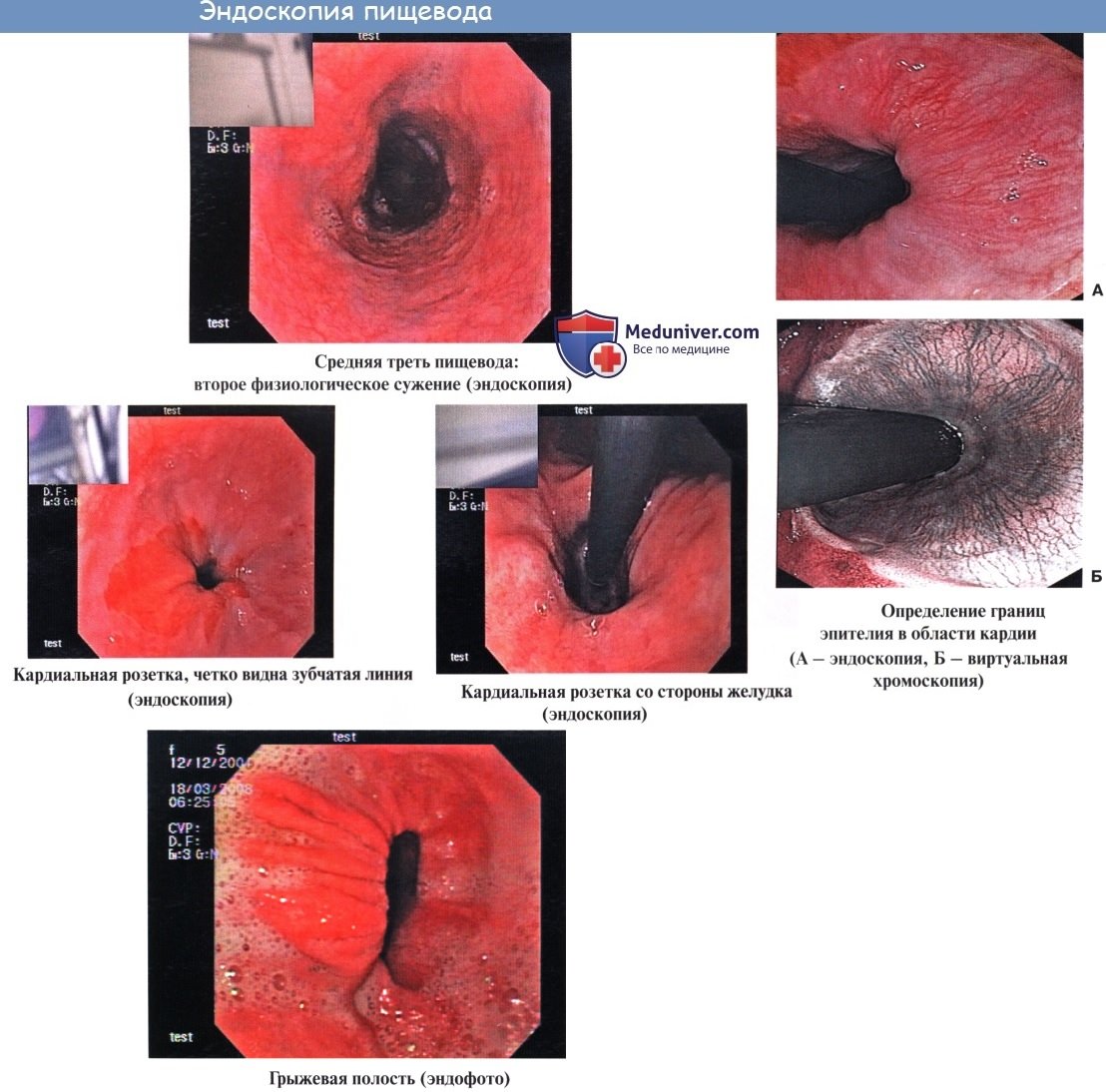
Эндоскопия пищевода
При эзофагоскопии (т. е. при осмотре пищевода больного человека с помощью особого прибора — эзофагоскопа) слизистая оболочка гладкая, бархатистая, влажная. Продольные складки мягкие, пластичные. Вдоль них идут продольные сосуды с разветвлениями.
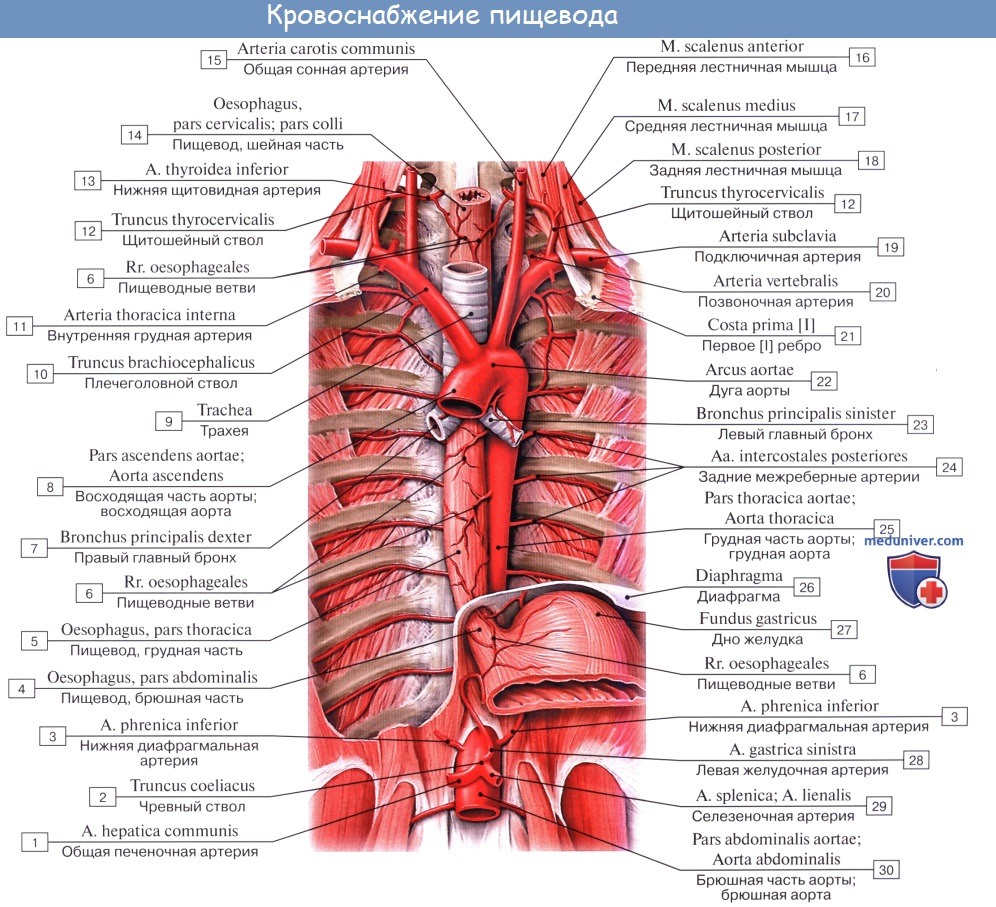
Кровоснабжение и иннервация пищевода. Лифатические узлы и пути лимфооттока от пищевода
Питание пищевода осуществляется из нескольких источников, причем питающие его артерии образуют между собой обильные анастомозы. Аа. esophageae к pars cervicalis пищевода происходят из a. thyroidea inferior. Pars thoracica получает несколько веточек непосредственно из aorta thoracica, pars abdominalis питается из аа. phrenicae inferiores et gastrica sinistra. Венозный отток из шейной части пищевода происходит в v. brachiocephalica, из грудного отдела — в vv. azygos et hemiazygos, из брюшного — в притоки воротной вены.
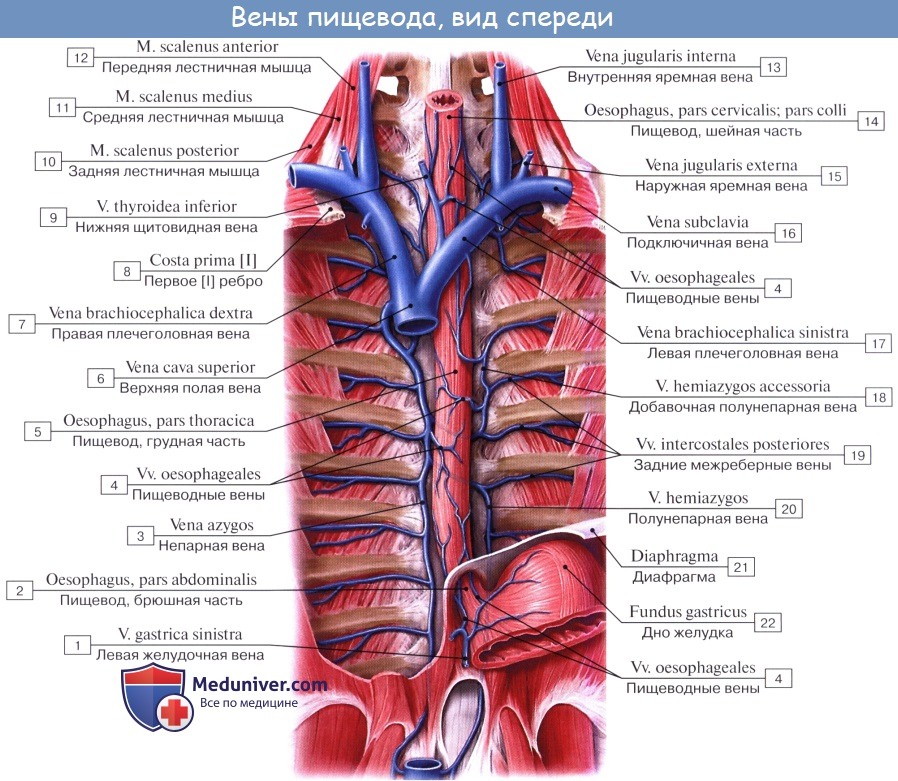
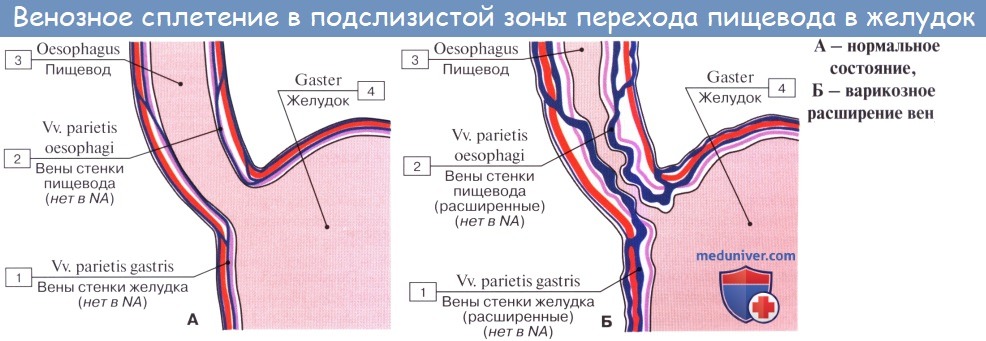
От шейного и верхней трети грудного отдела пищевода лимфатические сосуды идут к глубоким шейным узлам, предтрахеальным и паратрахеальным, трахеобронхиальным и задним средостенным узлам. От средней трети грудного отдела восходящие сосуды достигают названных узлов грудной клетки и шеи, а нисходящие (через hiatus esophageus) — узлов брюшной полости: желудочных, пилорических и панкреато дуоденальных. В названные узлы впадают сосуды, идущие и от остальной части пищевода (наддиафрагмального и брюшного отделов его).
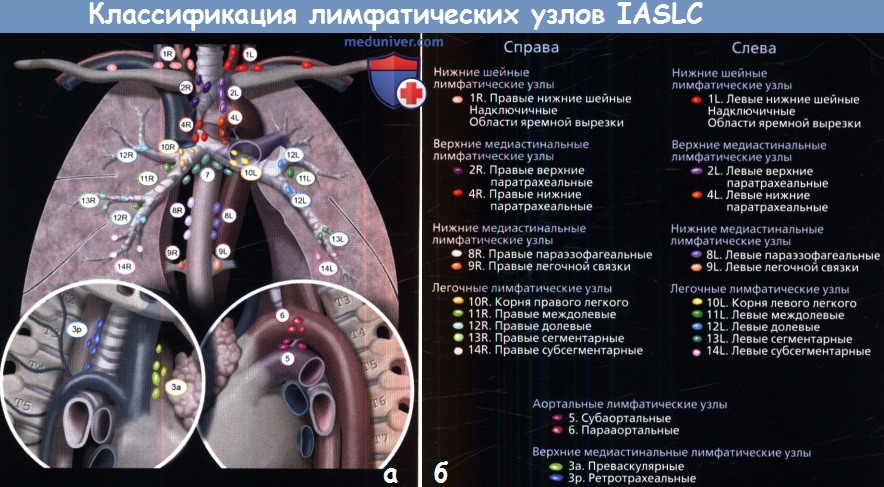
а - На рисунке изображены группы лимфатических узлов, поражение которых типично при раке легких.
Карта их расположения составлена Международной Ассоциацией по изучению рака легких (IASCL).
б - Обозначения групп определенных лимфатических узлов, входящих в классификацию лимфатических узлов (IASLC) и изображенных на соседнем рисунке. 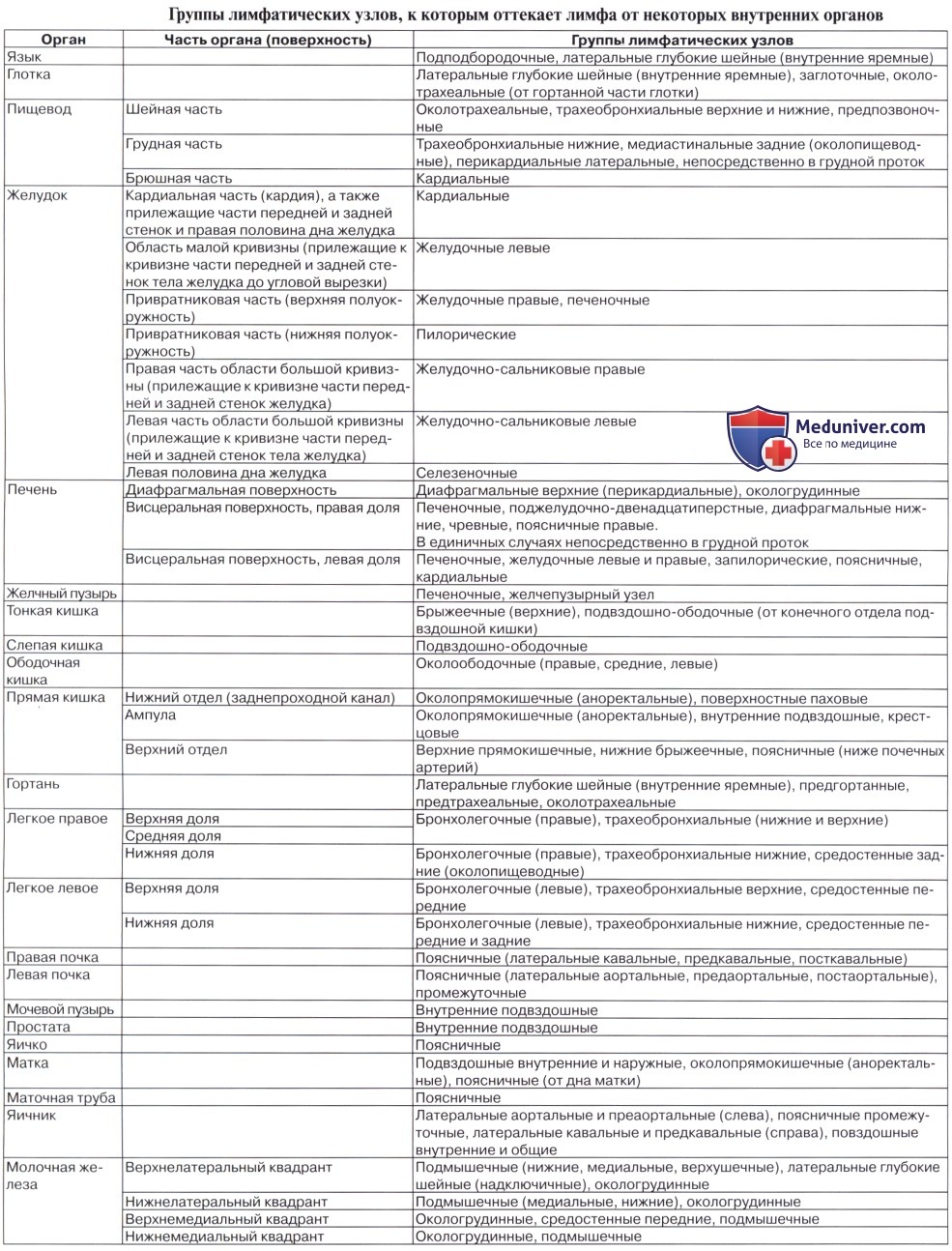
Иннервируется пищевод из n. vagus et tr. sympathicus.
По ветвям tr. sympathicus передается чувство боли; симпатическая иннервация уменьшает перистальтику пищевода. Парасимпатическая иннервация усиливает перистальтику и секрецию желез.
♦ Трахея
Трахея (trachea) — это полая цилиндрическая трубка, являющаяся непосредственным продолжением гортани (рис. 4.6). Трахея начинается на уровне тела VII шейного позвонка и простирается до уровня тел IV—V грудных позвонков, где оканчивается разветвлением (бифуркацией) на два главных бронха. Уровень бифуркации выше у молодых людей. Длина трахеи составляет в среднем 10—13 см. Стенка трахеи состоит из 16—20 гиалиновых хрящей, имеющих форму подковы, дуга которой обращена вперед, а задние несомкнутые концы соединены соединительнотканной мембраной — перепончатой стенкой трахеи (paries membranaceus tracheae). Эта перепонка имеет в составе эластические и коллагеновые волокна, а в более глубоких слоях — продольные и поперечные гладкие мышечные волокна. Ширина перепончатой стенки колеблется в пределах 10—22 мм. Гиалиновые хрящи трахеи (cartilagines trail S
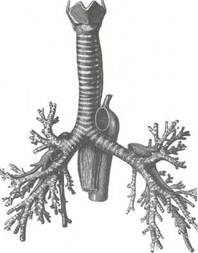 |
Рис.4.6. Скелет трахеи.
cheales) связаны между собой посредством кольцевых связок (lig. annularia). Внутренняя поверхность трахеи выстлана слизистой оболочкой, покрытой цилиндрическим мерцательным эпителием. В подслизи-стой основе расположены смешанные железы, которые вырабатывают белково-слизис-тый секрет. С внутренней стороны трахеи в месте ее разделения на два главных бронха образуется выступ полулунной формы — место соединения медиальных стенок главных бронхов — киль трахеи (carina tracheae).
Правый бронх более широкий, отходит от трахеи под углом 15°, его длина 3 см; левый — под углом 45°, его длина 5 см. Таким образом, правый бронх является практически продолжением трахеи, в связи с чем в него чаще попадают инородные тела.
Топография трахеи(рис. 4.7). Сверху трахея прикреплена к перстневидному хрящу перстнетрахеальной связкой (lig. cri-cotracheale). В шейной части к передней поверхности трахеи прилежит перешеек щитовидной железы, а с боков — ее доли. Сзади трахея прилежит к пищеводу. Справа от трахеи находится плечеголовной ствол, слева — левая общая сонная артерия.
В грудном отделе спереди от трахеи находится дуга аорты. Справа от трахеи расположены правый плевральный мешок и правый блуждающий нерв, слева — дуга аорты, левая общая сонная и подключичная артерии, левый возвратный гортанный нерв. У детей до 16 лет в грудном отделе перед трахеей располагается вилочковая железа.
Кровоснабжение трахеи.Осуществляется за счет нижней щитовидной (a. thyroidea inferior) и внутренней грудной артерий (a. thoracica interna), а также за счет бронхиальных ветвей грудной части аорты (гг. bronchioles aortae thoracicae).
Лимфа трахеи оттекает в основном в лимфатические узлы, расположенные с обеих сторон по ее бокам. Кроме того, лимфатическая система трахеи имеет связь с лимфатическими
 |
рис.4.7. Топография трахеи. 1 — щитовидная железа; 2 — общая сонная артерия; 3 — дуга аорты; 4 — вилочковая железа; 5 — блуждающий нерв.
узлами гортани, верхними глубокими шейными и передними средостенными узлами. Иннервация трахеи. Вней принимают участие возвратный гортанный и блуждающий нервы (п. vagus), а также ветви нижнего гортанного нерва (п. laryngeus inferior). Симпатическое влияние представлено нервами, отходящими от симпатического ствола (trun-cus sympathicus).
Пищевод представляет собой полый орган в виде трубки, которая соединяет полость глотки с полостью желудка. Сверху глотка переходит в пищевод в области проекции VI шейного позвонка на уровне нижнего края перстневидного хряща. Внизу место перехода пищевода в желудок соответствует уровню XI грудного позвонка. Длина пищевода у взрослого человека составляет в среднем 23—25 см, а ширина — от 15 до 20 мм.
В пищеводе различают три части:
Шейная часть простирается от уровня VI шейного позвонка до I—II грудного позвонка, его длина колеблется от 5 До 8 см. Спереди границей с грудной частью является уровень яремной вырезки.
Грудная часть имеет наибольшую длину—15—18 см и заканчивается на уровне X—XI грудных позвонков в месте вхождения в диафрагму через пищеводное отверстие (hiatus esophageus).
Брюшная часть имеет 1—3 см в длину и оканчивается небольшим расширением в месте перехода в желудок.
Простираясь спереди позвоночника, пищевод на своем пути имеет четыре изгиба (два — в сагиттальной и два — во фронтальной плоскостях) и три сужения. Первое сужение находится в месте перехода глотки в пищевод (15 см от верхнего края Резцов). Давление аорты и левого главного бронха обусловли-
 |
 |
Рис.4.8. Физиологические сужения пищевода.
вает существование второго сужения пищевода. Третье сужение — в месте прохождения через пищеводное отверстие (рис. 4.8).
В шейной части с боков к пищеводу близко прилежат общие сонные артерии и возвратные гортанные нервы. В грудной части на уровне IV—V грудных позвонков пищевод проходит рядом с дугой аорты. В нижней трети пищевод касается участка перикарда, переходит в брюшную часть, которая спереди прикрыта участком левой доли печени.
Стенка пищевода имеет три слоя: внутренний (слизистая оболочка), средний (мышечная оболочка) и наружный (соединительнотканная оболочка).
Кровоснабжение пищевода. Вшейной части оно осуществляется нижней щитовидной артерией (a. thyroidea inferior); в грудной части — пищеводными ибронхиальными ветвями (гг. eso-phageales et bronchioles); в брюшной части — левой желудочной артерией (a. gast-rica sinistra), нижней левой диафраг-мальной артерией (a. phrenica inferior sinistra).
Иннервация пищеводаосуществляется за счет пищеводного сплетения
4.3. Клиническая физиология гортани, трахеи и пищевода
Гортань и трахея выполняют дыхательную, защитную и го-лосообразовательную функции.
Дыхательная функция — гортань проводит воздух в нижерасположенные отделы — трахею, бронхи и легкие. Голосовая щель при вдохе расширяется, причем размеры ее различны в зависимости от потребности организма. При глубоком вдохе голосовая щель расширяется сильнее, так что нередко бывает видна даже бифуркация трахеи.
Открывание голосовой щели происходит рефлекторно. Вдыхаемый воздух раздражает многочисленные нервные окончания в слизистой оболочке, от которых импульсация по афферентным волокнам верхнего гортанного нерва через блуждающий нерв передается в дыхательный центр на дне IV желудка. Оттуда по эфферентным волокнам поступают двигательные импульсы к мышцам, расширяющим голосовую щель. Под влиянием этого раздражения происходит усиление функции и других мышц, участвующих в дыхательном акте, — межреберных и мышц диафрагмы.
Защитная функция гортани связана с наличием трех рефлексогенных зон слизистой оболочки гортани (рис. 4.9).
1. Первая из них расположена вокруг входа в гортань (гор
танная поверхность надгортанника, слизистая оболочка черпа-
лонадгортанных складок).
2. Вторая зона — голосовые складки.
3. Третья зона расположена в подголосовой полости на
внутренней поверхности перстневидного хряща.
Рецепторы, заложенные в этих областях, обладают всеми видами чувствительности — тактильной, температурной, химической. При раздражении слизистой оболочки этих зон наступает спазм голосовой щели, благодаря чему нижележащие дыхательные пути предохраняются от попадания слюны, пищи и посторонних предметов.
Важным проявлением защитной функции гортани является также рефлекторный кашель, возникающий при раздражении рефлексогенных зон гортани и подголосовой полости. С кашлем выталкиваются посторонние предметы, попадающие в дыхательные пути с воздухом.
Наконец, на уровне входа в гортань происходит разделение дыхательного и пищеварительного трактов. Здесь, по образному выражению В.И. Воячека, имеется слаженно действующий механизм "железнодорожной стрелки". Во время акта глотания гортань поднимается вверх и кпереди к корню языка, надгортанник наклоняется кзади и закрывает вход в гортань, приближаясь к задней стенке глотки. Пищевые массы обтекают надгортанник с двух сторон и попадают в грушевидные карманы, а затем в рот пищевода, который в этот момент открывается. Кроме того, при глотательных движениях смыкаются вестибулярные складки и наклоняются вперед черпаловидные хрящи.
Голосообразовательная функция гортани имеет социальное значение в жизнедеятельности человека, так как непосредственно участвует в речевой функции.
В механике воспроизведения звуков и формировании речи
участвуют все отделы дыхательного аппарата: 1) легкие, бронхи
и трахея (нижний резонатор); 2) голосовой аппарат гортани;
) полость рта, глотки, носа и околоносовых пазух, в которых
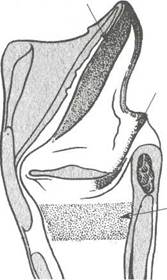 |
Рис. 4.9. Рефлексогенные зоны гортани (указано стрелками).
происходит резонирование звука и которые могут изменять свою форму движениями нижней челюсти, губ, неба и щек (верхний резонатор).
Для образования звука голосовая щель должна быть закрыта. Под напором воздуха из нижнего резонатора голосовая щель открывается за счет эластичности и упругости голосовых складок. Благодаря этим силам после растяжения и отклонения кверху наступает фаза возврата и голосовая щель вновь смыкается, затем цикл повторяется. При этом происходит вибрация струи воздуха над голосовыми складками и одновременно вибрируют сами голосовые складки. Они совершают колебательные движения в поперечном направлении, кнутри и кнаружи, перпендикулярно к струе выдыхаемого воздуха. Частота колебательных движений голосовых складок соответствует высоте издаваемого тона, т.е. создается звук. Желая произнести звук определенной высоты, человек, сокращая определенным образом гортанные мышцы, рефлекторно придает голосовым складкам необходимую длину и напряжение, а верхним резонаторам — определенную форму. Схема колебания голосовых складок похожа на вибрацию стальной пластинки в виде линейки, у которой один конец зажат, а другой свободен. Если отклонить и отпустить ее свободный конец, то она будет колебаться и издавать звук. В гортани та же схема, только вызывающая колебания сила (давление воздуха в трахее) действует произвольно долго. Все это относится к нормальному образованию звука — грудному регистру. Название это происходит от того, что при произнесении звука можно рукой ощутить дрожание передней стенки грудной клетки.
В отличие от этого при фальцете голосовая щель не полностью закрывается, остается узкая щель, через которую с усилием проходит воздух, приводя в колебательные движения лишь края сближенных между собой складок. Таким образом, если при грудном регистре голосовые складки напряжены, утолщены и сомкнуты, то при фальцете они представляются плоскими, сильно растянутыми и несомкнутыми полностью. Поэтому при фальцете звук высокий, но слабее грудного.
При шепоте голосовые складки смыкаются не на всем протяжении, а лишь в передних 2 /з- В заднем отделе остается щель треугольной формы, через которую проходит струя воздуха, образуя шум, называемый шепотным голосом.
Звук имеет свои характеристики и различается по высоте, тембру и силе. Высота звука связана с частотой колебания голосовых складок, а частота в свою очередь — с их длиной и напряжением. В период роста человека меняется размер голосовых складок, что приводит к изменению голоса. Перемена голоса, или его перелом (мутация), происходит во время полового созревания (между 12 и 16 годами). У мальчиков голос из дисканта или альта переходит в тенор, баритон или бас, у девочек — в сопрано или контральто. Полость рта и носа, являясь верхним резонатором, усиливают некоторые обертоны гортанного звука, вследствие чего он приобретает определенный тембр. Меняя положение щек, языка, губ, произвольно можно менять тембр звуков, но лишь в определенных пределах. Характеристика тембра голоса каждого человека, хотя и зависят от пола и возраста, отличается исключительной индивидуальностью, поэтому мы узнаем голоса знакомых людей.
Физиологическая роль пищевода — проведение пищи в желудок. В полости рта пищевой комок предварительно измельчается и смачивается слюной. Язык проталкивает подготовленный комок пищи к корню языка, что вызывает глотательный акт. В это время гортань поднимается кверху. Вход в гортань закрывается надгортанником, возвращение пищи обратно в полость рта преграждается приподнявшимся корнем языка, и пищевой комок, продвигаясь по грушевидным карманам, попадает в пищевод. Прохождение пищи по пищеводу происходит вследствие его перистальтических движений: отдел пищевода, лежащий непосредственно выше пищевого комка, сокращается, а нижележащий отдел расслабляется, комок как бы продавливается в раскрывшийся перед ним отдел пищевода. Это прохождение комка по пищеводу до желудка занимает 4—5 с.
Глотание — это сложнорефлекторный акт. Сокращение мускулатуры глотательного аппарата осуществляется рефлекторно при участии коры большого мозга и волокнами блуждающего нерва. Обязательным условием глотания является возбуждение рецепторов мягкого неба и слизистой оболочки пищевода.
Похожие темы научных работ по клинической медицине , автор научной работы — Зенгер В. Г.
иногда сливающихся, на поверхности слабо измененной слизистой оболочки.
Лечить нужно основное заболевание, послужившее причиной инфекции.
Новообразование (рак) миндалин наблюдается чаще у мужчин после 40 лет (курильщиков, злоупотребляющих алкоголем).
Односторонняя лимфаденопатия с увеличением подчелюстных лимфатических узлов является единственным характерным признаком. Снижение общего самочувствия может быть весьма значительным. Симптомы включают верхнюю дисфагию с рефлекторной оталгией. Прогрессирует медленно. При фарингоскопии: опухоль с наличием изъязвлений и грануляций или без таковых. Новообразование всегда плотное на ощупь и кровоточит при касании.
В подозрительных случаях необходимо выполнить биопсию.
Особенности голоса. При обследовании пациента обращает на себя внимание качественное изменение голоса, обусловленное различными патологическими процессами в голосовых складках. Описание голоса позволяет заподозрить ряд заболеваний. Иногда при параличе голосовых складок голос бывает слабым и хриплым, но не грубым. В других случаях голос грубый, это часто отражает степень неравномерности голосовых складок, которые поражены патологическим процессом. В этих случаях голос действительно будет хриплым. В амбулаторной практике охриплость голоса чаще всего обусловлена инфекционным ларингитом. Однако нужно расспросить больного о пристрастии к курению и алкоголю (факторы риска рака гортани), возможной перегрузке голоса (фактор риска образования певческих узелков), травмах. При гипотиреозе охриплость голоса прогрессирует постепенно, а на фоне лечения исчезает. Возможны также травматические или хирургические повреждения возвратного гортанного нерва. Основным симптомом рака гортани является прогрессирующая охриплость голоса (дисфония). Так как любые опухоли в области голосовой щели нарушают подвижность голосовых складок, они проявляются раньше, чем опухоли надголосовой и подголосовой областей. Поэтому всем больным старше 40 лет с охриплостью голоса, сохраняющейся в течение 2 недель, показана непрямая ларингоскопия.
КЛИНИКА И ДИАГНОСТИКА ПОВРЕЖДЕНИЙ ГОРТАНОГЛОТКИ И ШЕЙНОГО ОТДЕЛА ТРАХЕИ И ПИЩЕВОДА
В настоящее время в результате урбанизации, увеличения количества транспортных средств и различных движущихся механизмов возрос общий травматизм, в частности полых органов шеи, то есть
гортани, трахеи, глотки и пищевода. Развитие щадящих методов лечения онкологических заболеваний, а также неквалифицированное выполнение некоторых диагностических и даже лечебных пособий, способствует появлению больных, вынужденных дышать через трахеостомическую трубку, а питаться через гастростому. И безусловно, продолжают оставаться пациенты, которые получили ожоги слизистой оболочки глотки, гортани и пищевода в результате отравления или ожогов различными едкими или другими веществами или вследствие иных причин.
Причиной эндогенных повреждений гортаноглотки и пищевода могут стать инородные тела или манипуляции во время их поисков и удаления. Эти повреждения опасны своими осложнениями, наступающими при сквозных перфорациях стенки с проникновением инфекции в клетчатку шеи или заднего средостения.
К сожалению, значительная часть пострадавших - молодые люди, которые в результате вышеуказанных причин становятся инвалидами. Поэтому восстановление анатомо-физиологических функций полых органов имеет не только медицинский, но и социальный аспект. Лишь совместные действия как оториноларингологов, так и специалистов другого профиля, а именно, торакальных и общих хирургов, эндоскопистов, анестезиологов и реаниматологов, могут успешно решить данную проблему.
Анатомо-физиологические особенности повреждений гортаноглотки и шейного отдела пищевода. При транспортных или промышленных травмах повреждения полых органов шеи чаще всего бывают закрытыми, то есть возникают подкожные разрывы их стенок. Уровень повреждения зависит от места приложения удара (об руль или другую часть автомобиля, трос, проволоку, веревку и т.п. при езде на мотоцикле, мопеде, велосипеде, либо от сдавления шеи волосами, косынкой или другими частями одежды пострадавшего, которые попали в движущиеся части машин (станки, пилорама и т.д.).
Следует подчеркнуть, что при наиболее выраженной травме этих органов обязательным является повреждение шейного отдела позвоночника с вовлечением элементов спинного мозга, вплоть до тетраплегии. У большинства пострадавших такие повреждения несовместимы с жизнью.
Таким образом, возникающие при закрытых травмах полых органов
шеи повреждения имеют различия как по анатомическим проявлениям, так и по функциональным расстройствам.
При открытых повреждениях в результате резаных, рубленых, колотых и других видах травм возникают аналогичные структурные нарушения этих органов.
Классификация сочетанных повреждений воздухо- и пищепроводных путей
Закрытые Медицинские травмы Открытые
(без нарушения целостности покровных тканей шеи) (открытые для доступа к удаляемому объекту) и закрытые. (с нарушением целостности покровных тканей шеи)
Ушибы Переломы Подкожные разрывы Ожоги: химические, терм ические, лучевые Повреждения, связанные с аспирацией инородных тел Резекции органов или удаление новообразований и инородных тел. Параличи гортани после струмэктомии, операций на органах средостения. Постинтубационные и постреанимационные. Ранения: -резаные -колотые -огнестрельные -укушенные -осколочные -транспортные -минно-взрывные
Аналогичные повреждения могут возникнуть и при ожогах или отравлениях едкими веществами или даже паром. Тяжесть повреждения тканей в этом случае зависит от концентрации едкого вещества и длительности его экспозиции на слизистой оболочке.
Повреждения, связанные с ранее проведенной лучевой терапией, могут привести к рубцовым деформациям, стенозам и даже атрезиям просвета полых органов шеи.
С целью восстановления воздухо- и пищепроведения большинству больных проводят трахеостомию и гастростомию. У больных с открытыми повреждениями полых органов шеи часто вводят в дистальный участок воздухопроводного пути трахеальную канюлю, а для обеспечения пищепроведения - назогастральный зонд.
Таким образом, отсутствие адекватной неотложной помощи приводит к появлению больных, у которых помимо анатомофизиологических нарушений полых органов шеи, имеется и трахеотомическая канюля и гастростомическая трубка.
При всех видах повреждений гортаноглотки и пищевода общим симптомом является дисфагия. Менее постоянными являются: кашель, кровохарканье, гиперсаливация, подкожная эмфизема, нарушения дыхания и голоса, а также изменения мягких тканей шеи. Весьма часто
пострадавший в связи с шоком теряет сознание. Удушье чаще всего развивается исподволь - от возникновения отека, эмфиземы, кровоизлияния или из-за аспирации крови в дыхательные пути, либо в результате сдавления гортани и трахеи воздухом, проникшим в ткани шеи и средостение, а также разрыва возвратных нервов. К изменению голоса (от хрипоты до афонии) приводят не только изменения нервно-мышечных элементов гортани, но и нарушения черпало-перстневидных суставов.
При переломе подъязычной кости или верхних рожков щитовидного хряща вследствие тяги мышц, прикрепляющихся к указанным анатомическим образованиям, помимо дисфагии, обязательным является болезненность при открывании рта и высовывании языка, склонность к его западению, затруднение речи, а также появление крепитации отломков и их патологическая подвижность.
Кровохарканье и приступообразный кашель свидетельствуют о нарушении целостности слизистой оболочки, что бывает особенно выраженным при повреждении стенки пищевода.
При рентгенологическом многоосевом исследовании и томографии гортани и трахеи определяется равномерное утолщение мягких тканей или увеличение отдельных элементов, деформация и сужение воздушного просвета, а в ряде случаев - и линия перелома хрящей, особенно дающих тень, то есть подвергшихся возрастной или
патологической оссификации. Эмфизема документируется по наличию пузырьков газа, расслаивающих мягкие ткани шеи.
В отличие от закрытых повреждений органов шеи, при ее ранениях имеется ещё и раневой канал, через который с шумом входит и выходит воздух, пенистая мокрота и кровь. При этом отмечается быстрое развитие аспирационных осложнений. Подкожная эмфизема не столь быстрая и распространенная, как это наблюдается при закрытых травмах гортани и трахеи. Хотя затрудненное дыхание развивается исподволь, в результате наступающего отека слизистой оболочки или подслизистой эмфиземы, симптомы дыхательной недостаточности, включая асфиксию, могут развиться довольно быстро в случаях обтураций просвета гематомой, отъединенными тканями, присасывающимися при вдохе, либо вследствие затекания крови в трахею и бронхи и закупорки дыхательного пути сгустками крови. Изменения голоса и речи связаны как с отеком, гематомой, деформацией хрящей, нарушением проводимости нижнегортанного нерва, так и с отсутствием герметизма и утечкой воздуха из дыхательных путей, то есть с падением воздушного давления, оказывающего влияние на колебания голосовых складок.
Если рана прошла над подъязычной костью и проникла в глотку, то через неё удается видеть корень языка и надгортанник, а также осмотреть стенки глотки, особенно при помощи фиброэндоскопа.
При подподъязычной фаринготомии края раны широко расходятся под влиянием тяги мышц, прикрепляющихся к подъязычной кости и к гортани, и тяжёсти трахеобронхиального дерева, а также вследствие отклонения головы назад (перерезка глубоких и односторонняя тяга разгибательных). При осмотре раны вверху, на передней стенке, обнаруживается часть надгортанника со свободным краем, отошедшим к языку, а внизу-элементы входа в гортань и грушевидные синусы. Голосовые складки обычно находятся в парамедианном положении. Спустя некоторое время, в результате развития значительного отека, элементы гортани сливаются в общий конгломерат и трудно дифференцируются. Необходимо заметить, что при резанных ранах шеи последовательный наружный осмотр дает много больше представлений о характере ранения, чем ларингоскопическое или рентгенологические исследования, которые к тому же трудно осуществимы. При колотых ранах, наоборот, о характере
и локализации ранения можно составить большее представление на основании зеркального осмотра гортани, фиброэндоскопии и рентгенологического исследования.
Для лучшей ориентации хирургов при оказании помощи пострадавшим целесообразной является классификация повреждений с учетом анатомического строения органа. Следует различать раны: I) подподъязычной области, 2) складкового отдела гортани, 3) подскпадкового пространства и трахеи с повреждением или без повреждения пищевода.
При ранениях 1-й группы неизбежно вскрывается просвет глотки, следовательно, течение их будет более тяжелым. Первая помощь должна быть направлена на борьбу с инфицированием соседних областей, предотвращение аспирации и быстрейшее восстановление целости пищепроводного пути.
Ранения складкового отдела свидетельствует о повреждении щитовидного хряща и говорят о необходимости пристального наблюдения за такими больными из-за возможности развития удушья, последующего хондроперихондрита и стеноза дыхательного пути. То же самое надо сказать и в отношении повреждений подскладкового отдела, при которых, как правило, повреждается и трахея (хрящи травмируются при ранении или заболевают от инфицирования). Таким образом, при ранениях 2-й и 3-й групп первая помощь сводится к обеспечению достаточного дыхания и восстановлению анатомической структуры воздухопроводящего пути. При одновременном ранении стенок пищевода возникает угроза тех же осложнений, что и при ранениях 1-й группы.
Следовательно, классификацией ранений по анатомическому признаку можно уточнять локализацию и особенности течения повреждений органов шеи, что имеет важное прогностическое значение.
По прошествии нескольких недель после травмы, в случаях, когда не было проведено соответствующее лечение по восстановлению анатомической структуры и функций органов, развиваются рубцовые стенозы воздухопроводящих и пищепроводных путей, оформляются дефекты стенок гортани, трахеи, глотки и пищевода. Смещенные органы фиксируются рубцами к окружающим тканям и остаются в анормальном для них положении. Дыхание, фонация, а в ряде случаев и глотание, стойко нарушаются. Если при травме пострадала целость щитоподъязычной мембраны, то конфигурация шеи изменяется вследствие фиксации гортани рубцами в нижних отделах шеи, расстояние между гортанью и подъязычной костью увеличивается в 2-2,5 раза. При поперечном отрыве гортани от трахеи или разрыве последней гортань смещается вверх и прилежит к подъязычной кости.
При ларингоскопии в случаях разрыва щитоподъязычной мембраны определяется высокое расположение свободного края надгортанника, удлиненный и деформированный петиолюс, низкое
расположение голосовых складок, приведенных к средней линии, а иногда - наличие рубцовой мембраны на дне воронкообразно суженного вестибулярного отдела гортани.
После отрыва гортани от трахеи или поперечного разрыва последней элементы гортани не изменяются, подвижность ее ограничена или отсутствует, а над трахеостомической трубкой в области разрыва определяется наличие грануляционной ткани или рубца, нередко полностью разобщающих выше- и нижележащие отделы воздухопроводящего пути. Иногда на задней стенке виден трахеопищеводный свищ или большое отверстие, через которое воздухопроводящие пути сообщаются с пищепроводными.
Соответствующие описанным изменения определяются и на рентгенограммах.
РЕШЕНИЕ ВОПРОСОВ ДЕРМАТОЛОГИИ ВРАЧОМ ОБЩЕЙ ПРАКТИКИ
A.B. Молочное, А.Н. Хлебникова, С. С. Кряжева, В.А. Молочное
ФУ В МОНИКИ, ФППОММА им. И.М. Сеченова
Дерматиты представляют собой воспаление кожи в результате воздействия раздражающего или сенсибилизирующего действия экзогенного фактора. Дерматиты подразделяются на простой контактный, аллергический контактный и токсикоаллергический.
Дерматит простой контактный развивается строго в месте воздействия этиологического фактора и обычно не распространяется на окружающую кожу. Клиническая картина характеризуется развитием выраженной эритемы, отека, пузырей, наполненных серозным, реже -серозно-геморрагическим содержимым. Больные жалуются на жжение, зуд, реже - на болезненность в очагах поражения. Устранение воздействия этиологического фактора в большинстве случаев приводит к разрешению клинических проявлений. При интенсивном воздействии сильного раздражителя (высокая температура) в очаге поражения может возникнуть некроз. Присоединение вторичной инфекции осложняет течение заболевания.
Простой контактный дерматит вызывается действием химических веществ, облигатных раздражителей (крепкие кислоты, щелочи, соли щелочных металлов, боевые отравляющие вещества кожно-нарывного действия). При повторном длительном механическом воздействии развиваются омозолелости, гиперкератоз. К физическим факторам, вызывающим возникновение простого контактного дерматита, относятся высокие и низкие температуры (ожоги I, II, III степени, отморожения I-III степени), ультрафиолетовые лучи (солнечный дерматит), рентгеновское излучение (острый и хронический рентгеновские дерматиты). Хроническое лучевое поражение кожи способствует образованию на пораженных участках гиперкератозов, папиллом, бородавчатых разрастаний, имеющих тенденцию к
Читайте также:


