Саркома позвоночника на мрт
Остеосаркома - злокачественная костеобразующая опухоль, находится на втором месте по частоте возникновения после множественной миеломы. Встречается в 20% случаев среди всех первичных опухолей костей и бывает первичной и вторичной формы, каждая из которых имеет разную эпидемиологию и распределение локализации. Хотя рентгенография может привнести в диагностику много информации, МРТ используется при локальном стадировании оценивая внутрикостное распространение опухоли (напр. вовлечение в процесс пластинки роста / эпифиза) и мягкотканный компонент. Компьютерная томография органов грудной клетки и сцинтиграфия играют определенную роль в стадировании путем диагностики отдаленных метастазов.
Остеосаркома может быть как первичной, так и вторичной, обе формы имеют различное демографическое распределение:
- первичная остеосаркома: обычно возникает у молодых пациентов(10-20 лет), до 75% возникает в возрасте до 20 лет, поскольку зоны роста более активны в юношеском и подростковом периодах [3]; несколько чаще встречается у мальчиков
- вторичная остеосаркома: возникает в пожилом возрасте; обычно за счет дегенеративной малигнизации при болезни Педжета, обширного инфаркта костного мозга, в зоне лучевой терапии по поводу иного заболевания, остеохондроме и остеобластоме.
Пациенты обычно имеют жалобы на боли в костях, иногда сопровождающиеся увеличением объема или отеком мягких тканей. Иногда заболевание диагностируется за счет возникновения патологического перелома.
Распределение первичных и вторичных остеосарком имеет различия:
- первичная остеосаркома обычно возникает в метафизе длинных трубчатых костей, с предрасположенностью возникновения в области коленного сустава, до 60% первичных остеосарком локализуются в данной области
- вторичные остеосаркомы, на оборот, имеют широкое распределение за счет различия предрасполагающих факторов и состояний, с большей предрасположенностью поражений плоских костей, особенно костей таза (излюбленной локализации болезни Педжета).
Остеосаркомы могут быть разделены на множество подтипов, в зависимости от степени дифференциации, локализации в кости и гистологического варианта [3].
В зависимости от подтипа, радиологической картины, демографических данных можно выделить:
80%
- остеосаркома высокой степени: в основном обсуждаемая в данной статье
- телеангиэктатическая остеосаркома
- остеосаркома низкой степени
10-15%
- интракортикальная остеосаркома
- параостальная остеосаркома
- периостальная остеосаркома
5%
- экстаоссальная остеосаркома
Макроскопически остеосаркома представляет собой крупную опухоль, поверхность разреза гетерогенная и представляет собой области кровоизлияний, фиброза и кистозной дегенерации.
Микроскопически - слабо выраженные трабекулы кости, клеточный плеоморфизм и фигуры митоза. Могут встречаться фиброциты и хондробласты.
- бедро:
40% (особенно дистальные отделы) большеберцовая кость:
16% (особенно проксимальные отделы) плечевая кость:
Другие, менее частые локализации:
- малоберцовая кость
- кости таза
- нижняя челюсть
- верхняя челюсть
- позвоночник
- Болезнь Педжета
- Синдром Ротмунда-Томсона (Rothmund-Thomson syndrome)
Может быть повышен уровень щелочной фосфатазы в плазме (особенно при распространенном заболевании).
Традиционная рентгенография продолжает играть важную роль в постановке диагноза. Типичными находками при остеосаркоме высокой степени являются:
- деструкция кортикальной пластинки
- деструкция широко распространяется вдоль и поперек кости в виде сливающихся мелких очагов (изъеденость молью)
- агрессивная периостальная реакция
- спикулы
- козырек Кодмана
- слоистая периостальная реакция
- мягкотканный компонент опухоли
- обызвествление / оссификация матрикса опухоли
- отражает сочетание костной ткани, кальцинированного матрикса и остеоида
- слабо-отграниченное "пушистое" или "облаковидное" напр. в виде колец и арок при поражении хрящевого матрикса
Роль КТ заключается в дополнении биопсии и стадировании процесса. КТ добавляет мало информации к рентгенографии. Исключением из этого правила является преимущественно литическое поражение, при котором небольшое количество минерализованного материала может не визуализироваться как при рентгенографии, так и на МРТ [4].
МРТ позволяет тщательно стадировать и оценить распространенность опухоли перед резекцией конечности, особенно при оценке внутрикостного распространения опухоли и вовлечения в процесс окружающих мягких тканей, важна при оценке пластинки роста, поскольку до 75-88% метафизарных опухолей пересекают эпифизарную пластинку роста [4].
- T1
- мягкие ткани неминирализованного компонента: промежуточная интенсивность МР сигнала
- минерализованный / обызвествленный компонент: низкая интенсивность МР сигнала
- перифокальный отек: промежуточная интенсивность МР сигнала
- разбросанные области кровоизлияний будут иметь различную интенсивность МР сигнала в зависимости от стадии распада продуктов гемоглобина
- контрастное усиление: повышение МР сигнала от солидного компонента опухоли
- T2
- мягкие ткани неминирализованного компонента: высокая интенсивность МР сигнала
- минерализованный / обызвествленный компонент: низкая интенсивность МР сигнала
- перифокальный отек: высокая интенсивность МР сигнала
Современный подход включает локальное МРТ стадирование до проведения биопсии, сцинтиграфии и КТ сканирования грудной клетки для выявления отдаленных метастазов.
Лечение, при его возможности, требует агрессивной хирургической тактики, часто в виде ампутации конечности с последующей химиотерапией. Если возможно частичное сохранение конечности курс химиотерапии (для уменьшения опухоли) предшествует хирургическому вмешательству, в последующем выполняется резекция кости и установка эндопротеза. Результаты лечения зависят от множества факторов, таких как возраст, пол, локализация, размер и тип опухоли, но наиболее важным фактором является гистологическая степень некроза после индукционной химиотерапии; 90% гистологического некроза характеризуется гораздо лучшим прогнозом [6]. В настоящее время 5-летняя выживаемость после адекватной терапии составляет примерно 60-80% [4].
Наиболее частыми осложнениями остеосаркомы являются патологический перелом и метастатическое поражение костей, легких и регионарных лимфатических узлов.
Базовый дифференциальный ряд включает:
- остеомиелит
- опухоли
- метастатическое поражение кости
- саркома Юинга
- аневризмальная костная киста
При локализации в заднемедиальных отделах бедра дополнительно дифференцируется с:
- кортикальный десмоид
Саркомы позвоночника – группа злокачественных опухолей, происходящих из незрелой соединительной ткани. Могут поражать кости, хрящи, сосуды и другие соединительнотканные структуры позвоночника. Проявляются болями, тазовыми расстройствами, нарушениями чувствительности и движений. Клиническая картина определяется видом саркомы позвоночника, уровнем поражения, расположением опухоли относительно спинного мозга и степенью повреждения спинного мозга. Диагноз выставляется с учетом анамнеза, жалоб, данных осмотра, результатов рентгенографии, КТ, МРТ, биопсии и других исследований. Лечение – операция, химиотерапия, радиотерапия.
- Причины сарком позвоночника
- Классификация сарком позвоночника
- Симптомы саркомы позвоночника
- Отдельные виды сарком позвоночника
- Диагностика саркомы позвоночника
- Лечение и прогноз при саркоме позвоночника
- Цены на лечение
Общие сведения
Саркомы позвоночника – группа редко встречающихся соединительнотканных злокачественных опухолей позвоночника, характеризующихся взрывным ростом и быстрым прогрессированием. Несмотря на незначительную долю в общей структуре онкологической заболеваемости, саркомы позвоночника являются второй после рака причиной смертности больных злокачественными новообразованиями. Причиной большого количества летальных исходов становятся инфильтративный рост, раннее метастазирование и частое рецидивирование. Саркомы позвоночника особенно агрессивно протекают у детей и подростков, что обусловлено быстрым ростом соединительнотканных структур в этом возрастном периоде. Чаще страдают лица мужского пола. Лечение осуществляют специалисты в области онкологии, вертебрологии и неврологии.

Причины сарком позвоночника
Причины развития саркомы позвоночника точно не установлены. Предполагается, что заболевание возникает под влиянием группы факторов, в число которых входят некоторые ДНК- и РНК-содержащие вирусы, ионизирующее облучение, контакт с канцерогенными веществами и т. д. Ученые отмечают, что саркома позвоночника чаще развивается у лиц, в прошлом перенесших переломы и ушибы позвоночного столба. При этом большинство исследователей считают, что травма не является непосредственной причиной развития саркомы позвоночника, а лишь провоцирует рост уже имеющихся в организме аномальных клеток.
Существуют научные данные в пользу теории неблагоприятной наследственности. У пациентов детского и юношеского возраста имеет значение интенсивный рост костной, хрящевой и мышечной ткани. Установлено, что остеосаркома и саркома Юинга обычно развиваются у детей и подростков и крайне редко встречаются у больных старше 30-35 лет. Вместе с тем, некоторые виды сарком позвоночника поражают преимущественно людей старше 30 лет. Предполагается, что в подобных случаях определенное значение могут иметь некоторые заболевания позвоночника. При развитии сарком позвоночника у людей старше 40-45 лет обычно предполагают малигнизацию доброкачественной опухоли либо развитие болезни на фоне воспалительного или дегенеративно-дистрофического процесса.
Классификация сарком позвоночника
С учетом происхождения выделяют следующие виды сарком позвоночника:
- Остеосаркома – происходит непосредственно из костной ткани.
- Хондросаркома – происходит из хрящевой ткани.
- Саркома Юинга – происходит из ретикулоэндотелиальной ткани костного мозга.
- Ангиосаркома – происходит из ткани сосудов, обеспечивающих кровоснабжение позвоночного столба.
- Периостальная фибросаркома – происходит из наружного слоя надкостницы.
Наряду с перечисленными саркомами позвоночника, к онкологическим поражениям соединительной ткани позвоночного столба можно отнести миеломную болезнь – близкую к лейкозам злокачественную опухоль из плазматических клеток, очаги которой нередко обнаруживаются в позвонках. Кроме того, в позвоночнике могут выявляться узлы, возникшие в результате метастазирования сарком других локализаций. Такие новообразования называются метастатическими саркомами.
С учетом уровня дифференцировки клеток различают три вида сарком позвоночника: высокодифференцированные, среднедифференцированные и низкодифференцированные. Низкодифференцированные саркомы позвоночника быстрее растут, раньше метастазируют и чаще рецидивируют. Чем ниже уровень дифференцировки – тем более неблагоприятен прогноз. С учетом уровня поражения выделяют опухоли шейного, грудного, поясничного, крестцового и копчикового отдела позвоночника, с учетом локализации – новообразования, расположенные по передней, задней и боковой поверхности спинного мозга.
Симптомы саркомы позвоночника
Первым симптомом заболевания обычно становится боль. Вначале болевой синдром выражен слабо или умеренно, боли носят интермиттирующий характер, обычно усиливаются в ночное время. В отличие от болевого синдрома, обусловленного дегенеративно-дистрофическими процессами, боли при саркоме позвоночника не уменьшаются в покое. Из-за стертой симптоматики, отсутствия онкологической настороженности в отношении молодых пациентов и неправильной трактовки проявлений онкологического процесса (например, предположений о травматическом генезе болевого синдрома из-за частых незначительных травм у детей и подростков) на ранних стадиях саркома позвоночника нередко остается нераспознанной.
При прогрессировании интенсивность болей нарастает. Пациенты не могут заснуть или просыпаются от боли по ночам. Подвижность позвоночника ограничивается. Возникает корешковый синдром (радикулит), в зависимости от уровня поражения больные саркомой позвоночника предъявляют жалобы на боли в руках, ногах, пояснице или внутренних органах. При сдавлении спинного мозга вначале возникают нарушения чувствительности и движений, затем развиваются парезы, параличи и тазовые расстройства. У всех пациентов, страдающих саркомой позвоночника, отмечается снижение трудоспособности и нарушение повседневной активности. Выявляются анемия, повышение температуры, слабость, апатия, ухудшение аппетита и снижение веса. На поздних стадиях саркомы позвоночника возникают патологические переломы. Наблюдается гематогенное метастазирование с поражением легких, костей и головного мозга. Другие органы страдают редко.
Остеосаркома позвоночника встречается очень редко и составляет всего 1-2% от общего количества остеогенных сарком. Обычно возникает в период интенсивного роста скелета, иногда выявляется у взрослых пациентов моложе 30 лет. В литературе описаны случаи остеогенной саркомы позвоночника у больных старшего возраста, однако специалисты предполагают, что в подобных случаях речь идет не о первичном поражении, а о малигнизации при хондроматозе или болезни Педжета. Обычно поражает один поясничный позвонок. Метастазирует в головной мозг и в легкие. Метастазы в кости при остеогенной саркоме позвоночника диагностируются редко.
Хондросаркома позвоночника также является редкой злокачественной опухолью и составляет около 2,5% от общего количества хондросарком. Может быть первичной (возникшей из неизмененного хряща) или вторичной (развившейся на фоне хондроматоза, хондромы, хондромиксоидной фибромы или хондробластомы). Эта разновидность саркомы позвоночника диагностируется у лиц старше 30 лет, в детском возрасте встречается редко. Мужчины страдают чаще женщин. У молодых больных отмечается более бурное течение и быстрое прогрессирование. Поражаются преимущественно крестец и поясничные позвонки.
Саркома Юинга является одной из наиболее агрессивных злокачественных опухолей. На момент постановки диагноза отдаленные метастазы выявляются у 14-50% пациентов. Этот вид саркомы позвоночника развивается в детском и юношеском возрасте, после 30-35 лет встречается крайне редко. Мужчины страдают чаще женщин. Первичная опухоль представляет собой одиночный узел, обычно расположенный в теле позвонка. При прогрессировании саркома позвоночника может прорастать близлежащие структуры позвоночного столба, давать метастазы в другие позвонки и в ткань легких. Лимфатические узлы и другие кости скелета страдают редко.
Ангиосаркома – злокачественная опухоль сосудистого происхождения. Прогрессирует быстрее доброкачественных сосудистых опухолей, разрушает костные структуры и прорастает окружающие мягкие ткани. Эта разновидность саркомы позвоночника вызывает выраженные неврологические нарушения, часто становится причиной патологических переломов позвонков.
Миеломная болезнь (болезнь Рустицкого-Калера) – злокачественное новообразование из плазматических клеток. Поражает преимущественно костный мозг. Диагностируется у людей пожилого возраста, мужчины страдают чаще женщин. Обычно бывает множественной (с вовлечением позвонков, ребер, трубчатых костей и костей черепа), реже встречаются одиночные очаги. Вызывает многочисленные патологические переломы и искривления костей скелета. Может становиться причиной сдавления спинного мозга с развитием параплегии.
Диагностика саркомы позвоночника
Диагноз устанавливается с учетом жалоб, анамнеза, результатов общего и неврологического осмотра, данных инструментальных и лабораторных исследований. При проведении рентгенографии у больных саркомой позвоночника в пораженном позвонке обнаруживается очаг деструкции с неровными контурами. Выявляется разрушение кортикального слоя и округлая тень мягкотканного компонента новообразования. КТ и МРТ позвоночника позволяют уточнить размеры опухоли и ее взаимоотношения с близлежащими анатомическими структурами. В некоторых случаях для уточнения диагноза назначают сцинтиграфию.
Наряду с перечисленными методиками в процессе диагностики саркомы позвоночника используют исследование крови на онкомаркеры, иммуногистохимические и молекулярно-генетические исследования. Окончательный диагноз выставляют на основании результатов гистологического исследования. Забор материала осуществляют путем пункционной биопсии позвонка под контролем КТ или рентгеноскопии. Для выявления отдаленных метастазов назначают рентгенографию грудной клетки, КТ и МРТ головного мозга, рентгенографию и сцинтиграфию всего скелета.
Лечение и прогноз при саркоме позвоночника
Радикальное оперативное удаление опухоли зачастую невозможно из-за прорастания близлежащих тканей. При компрессии спинного мозга осуществляют паллиативные хирургические вмешательства. Ведущую роль в лечении саркомы позвоночника отводят комбинированной терапии. Назначают радиотерапию и полихимиотерапию с использованием этопозида, циклофосфана, доксорубицина и других препаратов. При отдаленных метастазах для увеличения эффективности лечения применяют лучевую терапию в высоких дозах с последующей пересадкой костного мозга или введением стволовых клеток.
Прогноз зависит от стадии процесса, распространенности и уровня дифференцировки саркомы позвоночника. Использование комбинированной терапии при локальных высокодифференцированных опухолях обеспечивает устойчивую ремиссию у 60-70% пациентов. Высокодозное облучение с последующей трансплантацией костного мозга позволяет добиться излечения 30% больных. При высокой чувствительности саркомы позвоночника к химио- и радиотерапии вероятность благоприятного исхода возрастает, половине пациентов удается дожить до 7 лет с момента окончания лечения.
а) Терминология:
1. Синонимы:
• Семейство опухолей типа саркомы Юинга (ESFT)
• Круглоклеточная опухоль кости
2. Определения:
• Агрессивные злокачественные опухоли детского возраста: саркома Юинга, опухоль Аскина и периферическая примитивная нейроэктодермальная опухоль (PNET)
б) Визуализация:
1. Общие характеристики саркомы Юинга позвоночника:
• Наиболее значимый диагностический признак:
о Инфильтративное литическое поражение тела позвонка или крестца
• Локализация:
о Позвоночник: 5% всех опухолей Юинга
о Поражение в первую очередь тела позвонка и только потом дуги позвонка
о Наиболее распространенная позвоночная локализация - крестец
о Могут поражаться смежные кости: позвонки, ребра или подвздошная кость
о Распространяется вдоль периферических нервов
о Может исходить из эпидуральных или паравертебральных мягких тканей
5. Радиоизотопные методы исследования:
• Костная сцинтиграфия:
о Положительный результат исследования во всех трех фазах сканирования
• ПЭТ:
о Усиление захвата ФДГ в области первичной опухоли, метастатических очагов
6. Рекомендации по визуализации:
• Наиболее оптимальный метод диагностики:
о МРТ позволяет наиболее точно оценить степень поражения костей и мягких тканей, тогда как по результатам КТ распространенность опухоль зачастую недооценивается
- Ввиду наличия перитуморозного отека размеры опухоли могут быть переоценены
• Протокол исследования:
о МРТ для оценки распространения опухоли:
- Сагиттальные Т1-ВИ
- Аксиальные и сагиттальные STIR, Т1-ВИ с КУ
о КТ информативна в отношении доказательства отсутствия опухолевого матрикса и дифференциального диагноза ее с остеогенной саркомой (ОГС)
в) Дифференциальная диагностика саркомы Юинга позвоночника:
1. PNET:
• Клинически/рентгенологически идентична саркоме Юинга
• Может исходить как из кости, так и из мягких тканей
• Более выраженная нейроэктодермальная дифференцировка опухолевых клеток
3. Лимфома и лейкемия:
• Рентгенологическая картина идентична саркоме Юинга
• Нечетко ограниченное литическое образование с признаками инфильтративного роста
• Чаще поражается тело, чем дуга позвонка
• Нередко имеют место множественные очаги
4. Метастазы нейробластомы:
• Надпочечниковая или вненадпочечниковая первичная локализация
• Встречается в детском возрасте
• Костные очаги характеризуются идентичной саркоме Юинга рентгенологической картиной
7. Множественная миелома:
• Характерна для лиц пожилого возраста
• Обычно множественное поражение позвонков
8. Хордома:
• Наиболее часто локализуется в крестце
• Исходит из срединной линии
• Экспансивное расширение и деструкция кости
9. Гигантоклеточная опухоль:
• Исходит из тела позвонка
• Узкая переходная зона
• Фокальная деструкция кортикального слоя
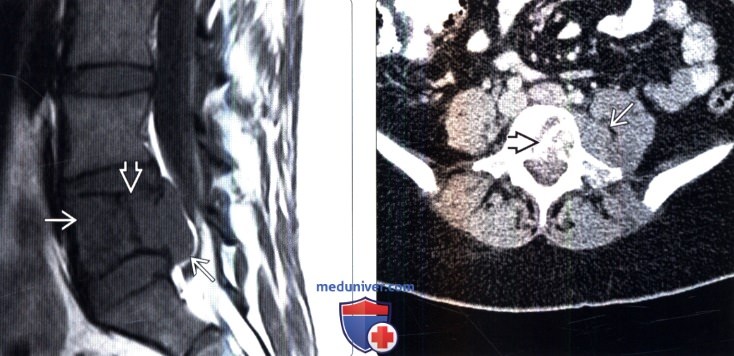
(Слева) Сагиттальный срез, Т1-ВИ: саркома Юинга, практически полностью поражающая тело L5 позвонка и распространяющаяся в эпидуральное пространство. Линия низкой интенсивности сигнала представляет собой не границу опухоли, а зону реактивного склероза. Опухоль в Т1 -режиме характеризуется относительно низкой интенсивностью сигнала по сравнению с красным костным мозгом и мышцами.
(Справа) Аксиальный КТ-срез, этот же пациент: более четко визуализируется зона реактивного остеосклероза в толще опухоли. Видны признаки распространения опухоли в паравертебральные ткани.
г) Патология:
1. Общие характеристики:
• Этиология:
о Мезенхимальные клетки с минимальными признаками дифференцировки в нейроэктодермальные клетки
• Генетика:
о Реципроктная транслокация между геном EWS в 22 хромосоме и ETS-подобными генами в 11 хромосоме - t(11 ;22)
2. Стадирование, степени и классификация саркомы Юинга позвоночника:
• Общепринятой схемы стратификации рисков для пациентов с саркомами Юинга не существует
3. Макроскопические и хирургические особенности:
• Опухоль серовато-белого цвета
• Нечеткие границы с окружающими тканями
• Очаги кровоизлияний, кистозной трансформации, некрозов
4. Микроскопия:
• Мелкие округлые клетки (в 2-3 раза превышающие размеры лимфоцитов), скудная цитоплазма
• Нечеткие границы клеток
• Округлые ядра, нередко имеют вдавления, высокий уровень митотической активности
• Солидные пласты клеток разделены фиброзными пучками на дольки неправильной формы
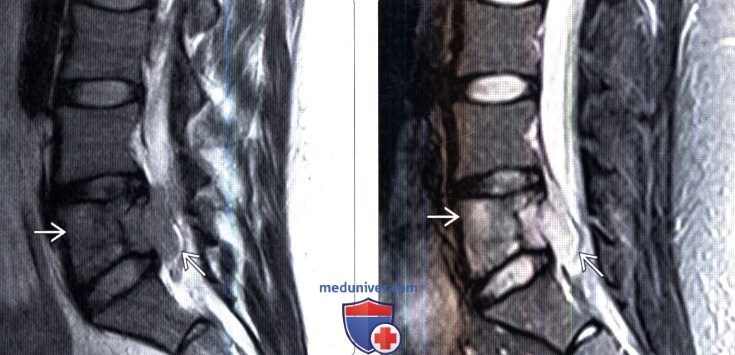
(Слева) На сагиттальном Т2-ВИ этого же пациента сигнал опухоли изоинтенсивен сигналу красного костного мозга.
(Справа) На сагиттальном STIR МР-И этого же пациента опухоль характеризуется гиперинтенсивным по сравнению с красным костным мозгом сигналом. В STIR-режиме саркома Юинга обычно видна более четко.
д) Клинические особенности:
1. Клиническая картина саркомы Юинга позвоночника:
• Наиболее распространенные симптомы/признаки:
о Локальный болевой синдром
о Лихорадка, лейкоцитоз, повышение СОЭ (картина напоминает остеомиелит)
о Неврологическая симптоматика может варьировать от радикулопатии до парезов и параличей
о Vertebra plana
2. Демография:
• Возраст:
о 90% всех сарком Юинга диагностируются в возрасте
Редактор: Искандер Милевски. Дата публикации: 26.8.2019
Саркома Юинга что это за болезнь?
- Имеет много общего с примитивными нейроэктодермальными опухолями
- Редко встречающаяся высокозлокачественная опухоль (круглоклеточная саркома), возникающая у детей и подростков
- Возраст 5-20 лет.
- Остеолитическая опухоль с инфильтративным ростом, исходящая из костного мозга, обычно с крупным мягкотканным компонентом
- Не распространяется на межпозвоночный диск
- Формируется в теле позвонка (иногда в двух)
- Только 5% опухолей склеротические
- Внекостный мягкотканный компонент в 50% случаев
- Метастазирование (легкие, кости, лимфатические узлы) наблюдается более чем в 20% случаев при саркоме Юинга у детей.
Диагностика саркомы Юинга- рентген, КТ, МРТ
- Рентгенография, КТ (диагностика опухоли), МРТ (распространение опухоли).
- Агрессивный инфильтрирующий рост, остеолиз (очаг деструкции, как будто изъеденный молью) отрицательно влияет на лечении и прогноз саркомы Юинга
- Периостит
- Мягкотканный компонент (50% случаев).
- Диффузная деструкция кости с широкой переходной зоной
- Периостальная реакция (луковичный, игольчатый периостит, козырек Кодмана) тела позвонка часто не визуализируется
- Компрессионные переломы.
- Деструкция кости
- Инфильтрация околопозвоночных структур
- Мягкотканный компонент.
- Слабый сигнал на Т1-взвешенном изображении, значительное усиление сигнала после введения контраста
- Усиленный сигнал на Т2-взвешенном изображении и при применении последовательности STIR
- Оценка мягкотканного компонента
- Инфильтрация околопозвоночных и внутрипозвоночных структур
- Внимание: кровоизлияния и некроз могут искажать изображение опухоли.
- Выраженное накопление изотопа (выявление метастазов)
Клинические проявления
Типичная симптомы при саркоме Юинга:
- Боль
- Повышение температуры тела и лейкоцитоз (имитация остеомие¬лита)
- Припухлость в области поражения
- Пороки развития
- Патологические переломы в 10% случаев.
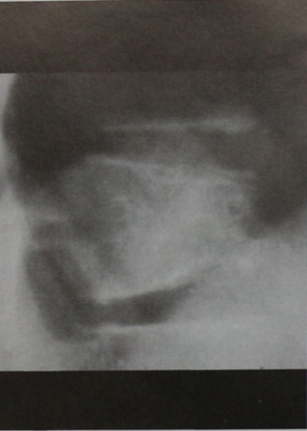
Утомляемость, незначительное повышение температуры тела, лейкоцитоз. Рентгенограмма грудного отдела позвоночника, боковая проекция (фрагмент). Умеренный склероз и сдавление тела позвонка спереди. Опухоль прорастает компактное вещество позвонка сзади. Выраженная неоднородность матрикса, остеопластическая и остеолитическая перестройка задней части тела позвонка.
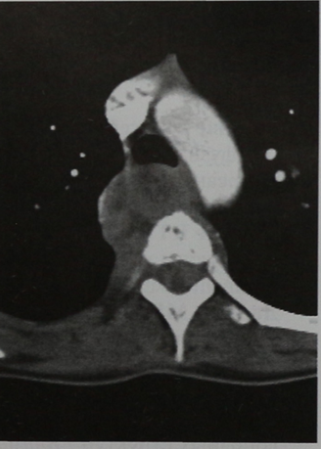
КТ грудного отдела позвоночника (горизонтальная проекция). Крупная опухоль мягких тканей в переднебоковой области позвоночника справа, сдавливающая трахею. Распространяется на дугу аорты.
Лечение саркомы Юинга
- Предоперационная химиотерапия (цель: уменьшение размера опухоли на 90%); комбинированные методы лечения саркомы Юинга у детей
- Резекция опухоли после химиотерапии.
Течение и прогноз
- В отсутствие отдаленных метастазов прогноз благоприятный
- Частота рецидивов более 15%.
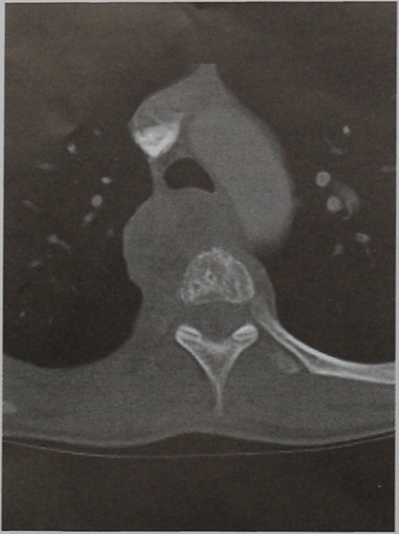
КТ позвонка ТhVIII (горизонтальная проекция, костное окно). Распространенный остеолиз тела позвонка с околопозвоночным опухолевым образованием, идентичным по плотности мягким тканям.
Особенности патологий, схожих с саркомой Юинга
Нейробластома
- Дифференциальная диагностика с примитивными нейроэктодермальными опухолями возможна только при гистологическом исследовании
Гистиоцитоз из клеток Лангерганса
- Очаг поражения в большей степени напоминает географическую карту
Остеогенная саркома
- В 80% случаев обызвествление матрикса
Эозинофильная гранулема
- Гистиоцитоз X
Остеомиелит
- Повышение температуры тела, лейкоцитоз, увеличение СОЭ
- Поражается межпозвоночный диск
Саркома позвоночника – это злокачественный процесс, поражающий соединительную ткань позвоночника. Редкий, но опасный вид опухоли. Быстро растёт и прогрессирует. Инфильтрат, раннее метастазирование, частые рецидивы являются причиной смертности. В юном и подростковом периодах соединительная ткань быстро растёт, что ведёт к агрессивному протеканию болезни детей. Мужчины подвержены недугу чаще.
Соединительный слой ткани защищает от механических повреждений и опасных веществ и играет немаловажную роль для человека. Любая патология в соединительной ткани приводит к развитию серьёзных болезней.
Выявлены следующие виды болезни.
Поражается костная ткань. Заболевание способно поражать людей разновозрастных, более уязвимыми являются дети с подростками. Также подвержены мужчины. Характерно быстрое прогрессирование, раннее метастазирование в головной мозг и лёгкие. Локализуется по позвоночному столбу с хрящевой тканью, чаще поражает поясницу и крестец. При поражении крестцовой области опухоль растёт на копчике.
Развивается в хрящевой ткани позвоночника. Встречается часто. Опухоль локализуется в тазовой области – крестца и поясницы, в области плеча, ребра, бедра. Страдают заболеванием люди всех возрастов. По статистическим сведениям выявлено наиболее раннее появление болезни в шестилетнем возрасте, позднее – в 90 лет. Мужчины страдают чаще женщин в 1,5-2 раза.
Злокачественная – быстро растёт и рано метастазирует. Раковые клетки в органы тела переносятся с кровью и поражают лимфатические узлы, головной мозг, лёгкие, печень. Лечение проводится кардинальным способом – удаляют образование с близлежащими тканями.
Саркома Юинга – агрессивная болезнь, поражает ткани костного мозга. Появление узла внутри позвонка – таков первый симптом болезни. Метастазирует в позвонки, лёгкие и околопозвоночные структуры. При диагностировании уже 14-50% заболевших имеют метастазы.
Заболевание поражает молодых людей до 30-35 лет. Женщины страдают меньше мужчин. Новообразование долгое время развивается и не выходит за пределы кости. Встречаются случаи и быстрого поражения позвонков.
Опухоль поражает сосудистую ткань позвоночника. Быстро прогрессирует ввиду хорошего кровоснабжения спинного хребта, разрушая и кости, и близлежащие мягкие ткани. Развитие злокачественного процесса приводит к перелому позвоночника.
Содержимым ракового образования являются клетки плазмы. Заболевание проявляется в поражении костного мозга. Страдают от него больше мужчины и пожилые люди. Повреждаются кости. Возникают переломы, искривления в позвоночнике. Рост образования продолжается и оказывает давление на спинной мозг.
Причины
Следующие неблагоприятные факторы провоцируют появление болезни:
- Погрешности в еде;
- Воздействие вредных веществ;
- Повышенное количество ультрафиолетовых лучей;
- Травмы в позвоночном столбе;
- Вредные привычки;
- Рак какого-либо органа;
- Генетическая предрасположенность;
- Наследственность;
- Гормональные расстройства;
- Стрессы.

Причины возникновения болезни выявить сложно. Она может развиться из-за воздействия веществ канцерогенного характера, вирусов и т.д. Повреждения, травмы, ушибы в области позвоночника приводят к развитию ракового процесса.
Исследователи предполагают, что травма ведёт к росту раковых клеток организма человека, но опухолевый процесс не вызывает. Высказываются другие сведения о влиянии наследственности, предрасположенной к возникновению онкологии. Не последнюю роль играют имеющиеся заболевания в позвоночнике.
Остеосаркома и саркома Юинга поражают часто детей либо подростков, но редко – людей старше тридцатилетнего возраста. Другие же виды опухолей не поражают детей, но встречаются у людей гораздо старше 30 лет. Предполагают, что здесь причина кроется в заболеваниях позвоночного столба, и рак развивается на фоне его воспаления.
Симптомы
Проявление болезни происходит не сразу. Поначалу опухоль не даёт о себе знать. Увеличиваясь в размерах, она поражает ткани. Недуг проявляется по-разному, зависит от места расположения. Возрастные особенности больного и проблемы в здоровье влияют на симптоматику. Диагностировать онкологический процесс сразу не удаётся.
Первые симптомы саркомы позвоночника выражаются в виде болей. Поначалу она не ярко выражена, усиливается ночью. В состоянии покоя болевой синдром из-за дегенеративных изменений в позвоночнике не вызывает беспокойство. Боли при раке беспокоят всегда. Признаки развития болезни распознать тяжёло. Проявления ракового заболевания часто трактуют неправильно, путают с болевым синдромом, появляющимся при частых детских травмах. Молодые люди не настораживаются и не обращают вовремя внимания на появившиеся проблемы.
При увеличении размеров опухоли боль усиливается. Подвижность отделов позвоночника уменьшается. Развивается радикулит. Мучают боли в конечностях, спине и во внутренних органах.

При повреждении спинного мозга координация движений нарушается. Образ жизни резко меняется в худшую сторону – человек не способен на труд, не активен. Анемия, повышенная температура тела сопутствуют болезни. Вследствие снижения аппетита резко теряется масса тела. На последних стадиях болезни случаются переломы. Метастазы добираются до внутренних органов и головного мозга. Поражение других органов происходит редко. Опухоль может встречаться на шее, на спине.
Симптомы делятся на три группы.
Появляются рано. Боли носят невралгический характер: острые приступообразные либо опоясывающие. В лежачем положении более сильные. Похожи на боли, сопутствующие остеохондрозу, радикулиту и невралгии.
Характерны для онкологических новообразований на позвоночнике. Происходит ограничение движений и паралич, так называемый парез, близлежащие ткани немеют.
Активность в движениях снижается, возникает паралич на участках тела, расположенных ниже опухоли. Жалобы на потерю ощутимости.
Диагностика
Диагностика играет большую роль в дальнейшем лечении заболевания. Диагноз устанавливается врачами на основе исследований. После осмотра пациента врачом, учитывая жалобы больного, назначаются исследования как лабораторные, так и инструментальные:
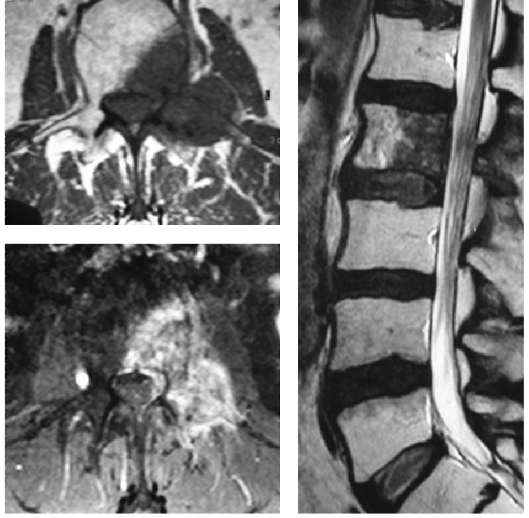
- рентгенография;
- магниторезонансная томография;
- компьютерная томография;
- электроэнцефалограмма;
- сцинтиграфия;
- биопсия;
- гистология;
- анализ крови на онкомаркеры.
При саркоме рентгенография обнаруживает очаг поражения и изменения в тканях, расположенных близко к нему.
МРТ позвоночника уточняет величину и объём патологического образования, степень патологии в мышцах, связках, сухожилиях, сосудах.
Компьютерная томография с введением контрастного вещества оценивает состояние сосудов крестцового отдела.
Энцефалограмма исследует нервную систему больного, определяет скорость нервных импульсов по позвоночнику.
Наряду с этими обследованиями проводятся исследования крови. Обязательна биопсия – процедура для забора биоматериала из поражённого позвонка в виде пункции. Биопсия проводится при любых видах опухоли – как доброкачественных, так и злокачественных. Но биопсия копчика проводится не часто, ввиду близкого расположения основания позвоночника и возможности появления неврологических патологий. Пункция проводится под контролем компьютерной томографии и рентгеноскопии.
Биоматериал проходит гистологическое обследование. Диагноз определяется по результатам гистологии.
Иногда для установки точного диагноза прибегают к сцинтиграфии – методу введения радиоактивных изотопов в организм. Метод высокоинформативный, позволяет получить двухмерное изображение поражённого участка.
Лечение и прогнозы
Метод лечения больного саркомой определяется решением врачей на основании данных обследований и анализов. Применяются следующие виды лечения:
- хирургический;
- полихимиотерапия;
- лучевая терапия;
- пересадка костного мозга;
- введение стволовых клеток.
Хирургический метод используется редко. Быстрое распространение опухоли не позволяет полностью иссечь поражённые раковыми клетками ткани. При давлении на спинной мозг применяют хирургическое вмешательство, которое временно облегчает состояние больного, но не излечивает.
Химиотерапия назначается после оперативного вмешательства, если оно проводилось. Используется и как самостоятельный вид лечения. При химиотерапии лечение заключается во введении в организм лекарственного препарата в определённой дозировке.
Часто применяется полихимиотерапия. Лечение проводится с применением нескольких лекарственных препаратов. Этопозид, циклофосфан, доксорубицин – часто применяемые лекарства. Они действуют на поражённый очаг таким образом: нарушают синтез ДНК, клетки перестают делиться, опухолевый процесс удаётся приостановить. Лечение тяжело переносится больными.
Подобрать лекарственные средства, правильно назначить дозировку и схему применения препаратов – такая задача стоит перед опытным специалистом. Схема лечения составляется индивидуально и по ходу лечения может корректироваться.
Брахитерапия предполагает размещение капсулы около очага поражения. Этот метод используют при глубоком расположении опухоли. Капсула содержит радиоактивное вещество, действующее губительно на злокачественное образование.
Воздействуя ионизирующими лучами на очаг, добиваются неплохих результатов. Лучевая терапия назначается при глубоком метастазировании в ткани. Используется в повышенных дозах с дальнейшей пересадкой костного мозга и введением стволовых клеток.
Прогноз неутешительный: применяемый комбинированный метод лечения помогает в 60-70% случаев добиться ремиссии. При применении химиотерапии с последующей трансплантацией костного мозга выживаемость составляет 30%. Правильный подбор лечения позволяет 50% больных прожить 7 лет.
Читайте также:


