Саркоидоз спинного мозга мрт

Нейросаркоидоз – это проявление системного саркоидоза, представляющее собой прогрессирующее поражение нервной системы. Заболевание характеризуется образованием неказеозных гранулем в ткани головного и спинного мозга, краниальных и периферических нервах. Клиническая картина зависит от локализации гранулем, представлена пирамидными и экстрапирамидными нарушениями, менингеальными симптомами. Возможны психические расстройства, гидроцефалия. В ходе диагностики выполняется КТ и МРТ органов центральной нервной системы, гистологическое исследование внутригрудных лимфатических узлов. Для лечения применяют глюкокортикостероиды.
МКБ-10

- Причины нейросаркоидоза
- Патогенез
- Классификация
- Симптомы нейросаркоидоза
- Проявления поражения головного мозга
- Проявления поражения спинного мозга
- Признаки саркоидоза периферических нервов
- Осложнения
- Диагностика
- Лечение нейросаркоидоза
- Консервативная терапия
- Хирургическое лечение
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Саркоидоз – воспалительное заболевание, характеризующееся образованием гранулем в различных органах (чаще – в легких, лимфоузлах, печени и селезенке). Возникновение нейросаркоидоза свидетельствует о крайне тяжелом и запущенном системном патологическом процессе, в ряде ситуаций – уже некурабельном. Нервная система вовлекается в 10-25% случаев, но клинические симптомы наблюдаются только у 5-10% пациентов. Почти у всех больных наряду с неврологическими проявлениями присутствуют признаки поражения других органов и систем. Изолированный нейросаркоидоз встречается лишь в 11-15% случаев.

Причины нейросаркоидоза
На сегодняшний день точный этиологический фактор данной патологии не установлен. Более частую заболеваемость среди близких родственников можно рассматривать как доказательство наследственной предрасположенности. Саркоидоз расценивается как мультифакториальная нозология. Известно несколько триггеров, запускающих гиперергическую клеточную иммунную реакцию. Самые распространенные из них – это инфекционные агенты.
К развитию нейросаркоидоза могут привести антигенные стимулы вирус простого герпеса, Эпштейн-Барр), бактерий (хламидии, боррелии). Фактором окружающей среды, способным провоцировать формирование саркоидных гранулем, является постоянное воздействие пыли металлов (алюминия, кобальта). Относительно курения данные противоречивы. С одной стороны, курение снижает частоту острых форм заболевания, с другой – у курящих пациентов выше процент резистентности к стандартной терапии.
Патогенез
Основным морфологическим субстратом нейросаркоидоза считается неиммунная гранулема. Формирование гранулем во всех органах происходит по одной схеме. Под влиянием неизвестного этиологического агента активируются Т-лимфоциты, выделяющие цитокины (интерлейкин-2, гамма-интерферон), обладающие хемотаксической активностью по отношению к моноцитам, которые в последующем трансформируются в макрофаги, а затем в эпителиоидные клетки.
Они сливаются между собой в гигантские клетки Пирогова-Лангханса, окруженные фибробластами и плазматическими клетками. Конечной стадией являются фиброз и гиалиноз. Постоянно формирующиеся новые гранулемы нарушают функционирование органов. Помимо прочих химических веществ (фактор некроза опухоли и пр.) активированные макрофаги выделяют фермент 1-альфа-гидроксилазу, осуществляющий превращение витамина Д в активную форму. Этим объясняется гиперкальциемия при нейросаркоидозе.
Классификация
В зависимости от локализации саркоидных гранулем различают следующие варианты нейросаркоидоза:
- Головного мозга.
- Спинного мозга.
- Периферической нервной системы.
Нейросаркоидоз головного мозга, в свою очередь, подразделяется на поражение мозжечка, мозговых оболочек, псевдотуморозную (объемный процесс) и многоочаговую формы.
Симптомы нейросаркоидоза
Клиническое течение заболевания крайне переменчиво – оно может быть медленным или быстрым, с ремиссиями или неуклонно прогрессирующим. Задолго до формирования развернутой картины наблюдаются неспецифические симптомы: общая слабость, длительное повышение температуры до субфебрильных цифр. Затем присоединяются признаки, характерные для всех разновидностей саркоидоза: артралгии, миалгии, кожные высыпания в виде узловатой эритемы.
Самый частый симптом нейросаркоидоза – головная боль различной локализации, постепенно усиливающаяся и принимающая постоянный характер. При вовлечении мозговых оболочек беспокоит тошнота, рвота, ригидность затылочных мышц. Нарушается координация движений, возникает ощущение скованности в руках и ногах, изменяется походка. Возможен тремор рук как при паркинсонизме. Типично внезапное развитие гемипарезов и гемиплегий с повышением сухожильных и появлением патологических рефлексов.
Страдают когнитивные функции – ухудшается память, снижается концентрация внимания. При прогрессировании процесса изменяется почерк, нарушается понимание речи и пространственное мышление. Более чем у половины пациентов отмечаются психические расстройства. Многие жалуются на бессонницу или кошмарные сновидения. Характерна переменчивость настроения – от эйфории до склонности к депрессии. Очень редко наблюдаются зрительные и слуховые галлюцинации.
Для этой разновидности нейросаркоидоза типично медленное развитие радикуломиелопатий в виде корешковых болей и гипералгезии, сменяющейся на гипестезию вплоть до полной утраты чувствительности. Возникают такие симптомы как слабость в конечностях, трофические изменения кожи рук и ног, снижение сухожильных рефлексов (вялый парез или паралич). В тяжелых случаях присоединяются тазовые расстройства (непроизвольное мочеиспускание и дефекация).
Часто вовлекаются краниальные нервы, особенно лицевой, что проявляется параличом Белла (онемением кожи и параличом мышц лица), причем двухсторонним. Иногда поражается языкоглоточный нерв, из-за чего нарушается акт глотания. Нередко встречаются полинейропатии – снижается мышечный тонус и чувствительность в конечностях, отмечаются парестезии (ощущение покалывания, жжения, ползания мурашек).
Характерны боли в стопах и голенях, усиливающиеся при ходьбе. Полинейропатиям при нейросаркоидозе сопутствуют вегетативные расстройства – сухость, похолодание, цианоз кожи стоп. Наблюдаются симптомы дисфункции сердечно-сосудистой системы (ортостатическая гипотензия) и желудочно-кишечного тракта вследствие пареза желудка (боли, тяжесть в области эпигастрия, отрыжка тухлым).
Осложнения
Нейросаркоидоз имеет большое количество осложнений, в том числе фатальных. Причинами смерти выступают отек и вклинение головного мозга при гидроцефалии, парез диафрагмы, тромбоэмболии из-за длительной иммобилизации, вызванной тетра- или параплегией. Избыточное раздражение корковых структур гранулемами способно спровоцировать эпилептический припадок.
При нейросаркоидозе в патологический процесс достаточно часто вовлекается гипоталамо-гипофизарная зона с развитием нейроэндокринных расстройств – гиперпролактинемии, несахарного диабета (у 20% больных), гипоталамического гипотиреоза. Вследствие гиперкальциемии ионы кальция откладываются в почечных канальцах и сосудах, что может привести к хронической болезни почек.
Диагностика
Ввиду системности процесса пациентам с нейросаркоидозом требуется мультидисциплинарный подход, необходима совместная курация неврологом и пульмонологом. Так как симптомы довольно неспецифичны, очень важно выявить в анамнезе указание на ранее диагностированный саркоидоз легких. Дополнительное обследование, направленное на уточнение диагноза, включает:
- Лабораторные исследования. В общем анализе крови отмечаются маркеры воспаления – лейкоцитоз, увеличение СОЭ. В биохимическом анализе крови выявляется большая концентрация С-реактивного белка, гамма-глобулинов, ионизированного кальция. Специфичным считается обнаружение высоких цифр ангиотензин-превращающего фермента. В ликворе, полученном при люмбальной пункции, находят лимфоцитарный плеоцитоз, нарушение соотношения CD4:CD8.
- МРТ спинного и головного мозга. На МРТ с контрастированием определяется утолщение мозговых оболочек, признаки гидроцефалии (асимметрия желудочков, расширение базальных цистерн), полиморфные гранулемы с четкими контурами, перифокальным отеком и хорошим накоплением контраста.
- КТ легких. Поскольку нейросаркоидоз практически всегда развивается вторично на фоне легочного саркоидоза, целесообразно выполнение КТ грудной клетки. Методика подтверждает наличие внутригрудной лимфаденопатии, диффузных интерстициальных инфильтратов.
- Гистологическое исследование. Верифицирующий метод диагностики нейросаркоидоза. В биоптате ткани спинного или головного мозга, сенсорного нерва выявляются эпителиоидноклеточные гранулемы, воспалительная инфильтрация, аксональная дегенерация и демиелинизация.
Дифференциальный диагноз нейросаркоидоза проводят с опухолями головного мозга, инсультом, болезнью Паркинсона. При поражении мозговых оболочек заболевание отличают от туберкулезного или вирусного менингита. Необходимо исключить демиелинизирующие патологии (синдром Гийена-Барре, рассеянный склероз), полинейропатии другой этиологии.
Лечение нейросаркоидоза
Все больные подлежат обязательной госпитализации с неврологическое отделение. Основу лечения составляют глюкокортикостероидные препараты (преднизолон, метилпреднизолон). Они подавляют активность воспалительного процесса и препятствуют переходу гранулематозного воспаления в фиброз (его возникновением обусловлена необратимость неврологических нарушений). Поэтому применение глюкокортикоидов наиболее эффективно на ранней стадии болезни.
На фоне лечения гормональными средствами наступает быстрый регресс симптомов и нормализация томографической картины, однако для поддержания ремиссии необходим длительный прием лекарств, поскольку их ранняя отмена неизбежно приводит к рецидиву и ухудшению состояния больного. Исключением является изолированная невропатия лицевого нерва, для лечения которой достаточно короткого 2-недельного курса.
При остром течении нейросаркоидоза лечение следует начинать с пульс-терапии с последующим переходом на ежедневный пероральный прием медикаментов. При резистентности к ГКС или их непереносимости назначают иммуносупрессанты – метотрексат (обязательно с фолиевой кислотой), азатиоприн, циклофосфамид или синтетические противомалярийные препараты (хлорохин, гидроксихлорохин).
В некоторых случаях эффективна лучевая терапия краниальной области. При вовлечении гипоталамо-гипофизарной зоны эндокринологические нарушения имеют необратимый характер, поэтому при их развитии требуется пожизненная заместительная гормонотерапия (при гипотиреозе – левотироксин, при несахарном диабете – аналоги вазопрессина).
К оперативному удалению гранулем прибегают только в крайних случаях – при неэффективности всех методов консервативной терапии, неуклонном росте образований и развитии грубого неврологического дефицита, угрожающего жизни больного. При этом учитывают, что хирургическое вмешательство само по себе способно ухудшить состояние пациентов с нейросаркоидозом. При гидроцефалии показана экстренная шунтирующая операция.
Прогноз и профилактика
Нейросаркоидоз – тяжелое заболевание с непредсказуемым течением. Благоприятный прогноз возможен лишь у пациентов с полинейропатиями, изолированными краниальными невропатиями или асептическим менингитом. Наиболее неблагоприятный исход наблюдается у больных с множественным поражением ГМ и гидроцефалией. Основной причиной смерти является отек головного мозга.
Профилактика заключается в своевременной диагностике и грамотном лечении легочного саркоидоза. Поскольку нейросаркоидоз предполагает длительное применение ГКС, для своевременного выявления неблагоприятных побочных эффектов необходим регулярный контроль артериального давления, концентрации глюкозы крови и минеральной плотности костной ткани.
а) Определения:
• Неказеозное гранулематозное поражение позвоночника и спинного мозга
б) Визуализация:
1. Общие характеристики саркоидоза позвоночника и спинного мозга:
• Наиболее значимый диагностический признак:
о Сочетание поражений мягких мозговых оболочек и периферических участков паренхимы спинного мозга с контрастным усилением сигнала, напоминающим опухоль, являются признаками, позволяющими заподозрить спинальный саркоидоз
• Локализация:
о Интрамедуллярная:
- Шейный, верхнегрудной отделы
о Интрадуральная экстрамедуллярная:
- Конский хвост
- Поражение твердой мозговой оболочки без какой-либо преимущественной сегментарной локализации
о Экстрадуральная:
- Позвонки:
Нижнегрудной и верхнепоясничный отделы
Примерно у 4% пациентов с саркоидозом обнаруживаются костные очаги: мелкие кости кистей и стоп поражаются наиболее часто
Поражения позвонков наблюдаются наиболее редко, однако становятся клинически значимыми → боль в спине, связанная с нагрузкой
2. Рентгенологические данные саркоидоза позвоночника и спинного мозга:
• Литические, компактные или диффузные очаги:
о В области литических очагов в процессе заживления может формироваться зона склероза
о Остеосклерозирующие очаги поражения встречаются редко
• Рентгенологические костные изменения (1-20%)
3. КТ при саркоидозе позвоночника и спинного мозга:
• Костная КТ:
о Склеротические или смешанные литические и склеротические очаги
4. МРТ при саркоидозе позвоночника и спинного мозга:
• Т1-ВИ:
о Веретеновидное утолщение спинного мозга
о Атрофия спинного мозга на поздних стадиях заболевания:
о Изо-или гипоинтенсивные очаги
• Т2-ВИ:
о Фокальный или рассеянные гиперинтенсивные очаги
• STIR:
о Гиперинтенсивные очаги
• Т1-ВИ с КУ:
о Накапливающие контраст объемные образования твердой мозговой оболочки:
- Различной выраженности сдавление спинного мозга и корешков
о Контрастное усиление сигнала мягкой мозговой оболочки:
- Равномерное или узелковое
о Накапливающие контраст периферические интрамедуллярные очаги:
- Широким основание контактируют с поверхностью спинного мозга
о Контрастное усиление сигнала напоминает новообразование:
- Локальные или множественные очаги
о Диффузное или пятнистое контрастирование интрамедуллярных очагов
о Очаги поражения позвонков также обычно накапливают контраст
• Регресс изменений на фоне проводимой терапии глюкокортикоидами:
о Уменьшение выраженности контрастного усиления
о С клинической симптоматикой коррелирует слабо
• Редко: интрамедуллярные кальцинаты или кисты
в) Дифференциальная диагностика саркоидоза позвоночника и спинного мозга:
1. Интрамедуллярное новообразование:
• Отсутствие контрастного усиления мягкой мозговой оболочки
• Типично усиление сигнала всего поперечника спинного мозга на аксиальных изображениях
• Перитуморозный отек
• Кистозный ± геморрагический компоненты
2. Рассеянный склероз:
• Отсутствие контрастного усиления мягкой мозговой оболочки
• Центральная зона усиления сигнала периферически расположенных очагов
• 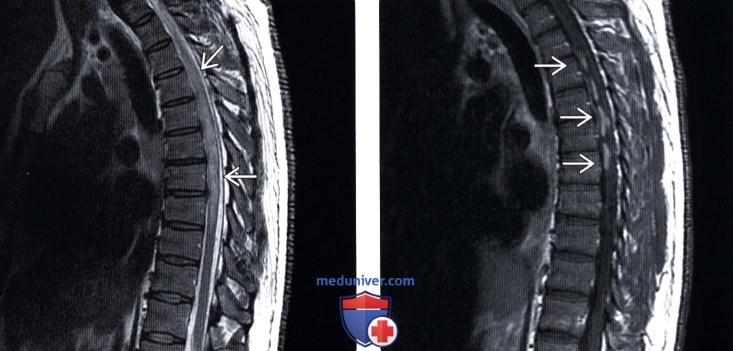
(Слева) Сагиттальный срез, Т2- ВИ: диффузное утолщение верхне- и среднешейного отдела спинного мозга и усиление его Т2-сигнала. Подобное продольно распространенное усиление сигнала не является специфическим. Трансбронхиальная биопсия лимфоузлов у этого пациента выявила неказеозный гранулематозный процесс, соответствующий диагнозу саркоидоза.
(Справа) Сагиттальный срез, Т1-ВИ с КУ: множественные интрамедуллярные накапливающие контраст очаги в толще грудного отдела спинного мозга. 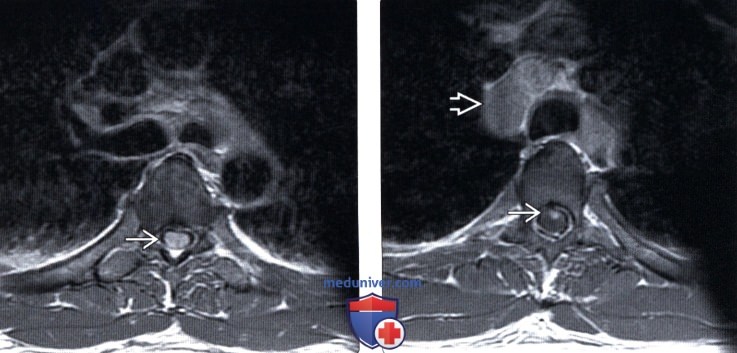
(Слева) На аксиальном Т1-ВИ с КУ отмечается гомогенное контрастирование одного из множественных очагов поражения грудного отдела спинного мозга у пациента с саркоидозом. Дифференциальный диагноз при подобных находках включает различные заболевания, в т. ч. метастатическое поражение и лимфому.
(Справа) Аксиальный срез, Т1-ВИ с КУ: небольшой очаг контрастного усиления сигнала в вентральной части грудного отдела спинного мозга при саркоидозе. Обратите внимание на увеличенные лимфоузлы средостения. 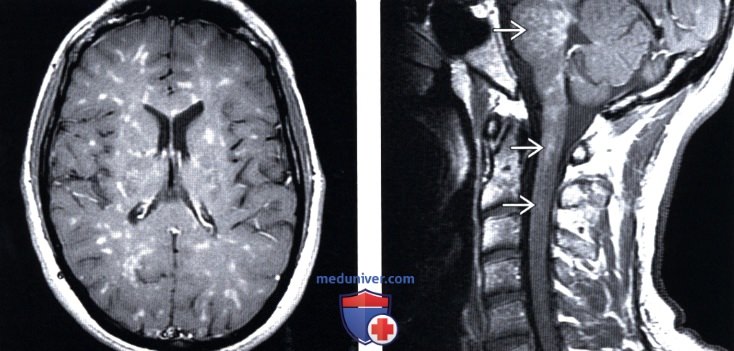
(Слева) Аксиальный срез, Т1-ВИ с КУ, пациент с нейросаркоидозом: множественные мелкие очаги контрастирования паренхимы головного мозга без признаков объемного воздействия или отека. Аналогичная картина может наблюдаться также при лимфоме и туберкулезе.
(Справа) Сагиттальный срез, Т1-ВИ с КУ: очаги точечного и линейного контрастного усиления сигнала паренхимы ствола мозга и верхнешейного отдела спинного мозга.
г) Патология:
1. Общие характеристики:
• Этиология:
о Заболевание связывают с усиленной активацией Т-клеточного звена иммунитета:
- Аутоантигены или инфекционные агенты
о Нарушение механизмов супрессии Т-звена
• Генетика:
о Процесс может быть связан с основным комплексом гистосовместимости или геном рецептора комплемента макрофагов:
- Усиление иммунного ответа на хемотаксические факторы
• Сочетанные изменения:
о Интракраниальный саркоидоз
о Системный саркоидоз
• Сирингомиелия, которая может стать результатом нарушения целостности гематомедуллярногобарьера, нарушения механизма дренирования внеклеточной жидкости и проникновения СМЖ из субарахноидального пространства в паренхиму спинного мозга
2. Стадирование, степени, классификация саркоидоза позвоночника и спинного мозга:
• Саркоидоз спинного мозга подразделяется на 4 стадии, которые коррелируют с гистологическими стадиями патологического процесса:
о 1: раннее воспаление → линейное усиление сигнала мягкой мозговой оболочки
о 2: центрипетальное распространение воспалительного процесса мягкой мозговой оболочки по периваскулярным пространствам → минимальное выраженное контрастное усиление и отек паренхимы спинного мозга
о 3: менее выраженный отек с наличием отдельных или множественных очагов контрастного усиления
о 4: разрешение воспалительного процесса, сохранение нормальных размеров или атрофия спинного мозга, отсутствие контрастного усиления
3. Макроскопические и хирургическое особенности:
• Саркоидная гранулема внешне напоминает опухоль
• По интраоперационным замороженным срезам может быть ошибочно выставлен диагноз глиомы
4. Микроскопия:
• Эпителиоидно-клеточные неказеозные гранулемы:
о Окружены валиком лимфоцитов и мононуклеарных фагоцитов о Отрицательный результат окрашивания препаратов на возбудителей инфекций
о Гранулемы имеют меньшие размеры по сравнению с гранулемами при системных заболеваниях:
- Содержат меньшее число многоядерных гигантских клеток
• Зоны инфаркта паренхимы спинного мозга
• Периваскулярные лимфоцитарные инфильтраты:
о Поражение в т. ч. адвентиции сосудов
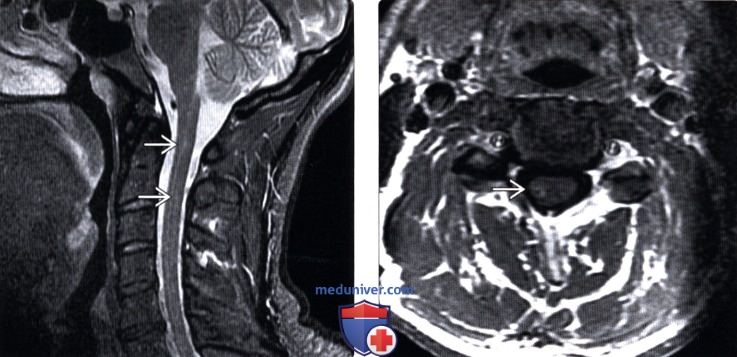
(Слева) Сагиттальный срез, STIR МР-И, пациент с верифицированным диагнозом ней роса ркоидоза: отдельные гиперинтенсивные очаги в паренхиме верхнешейного отдела спинного мозга.
(Справа) Аксиальный срез, Т1-ВИ с КУ: небольшой фокус накопления контраста в правой боковой части шейного отдела спинного мозга. 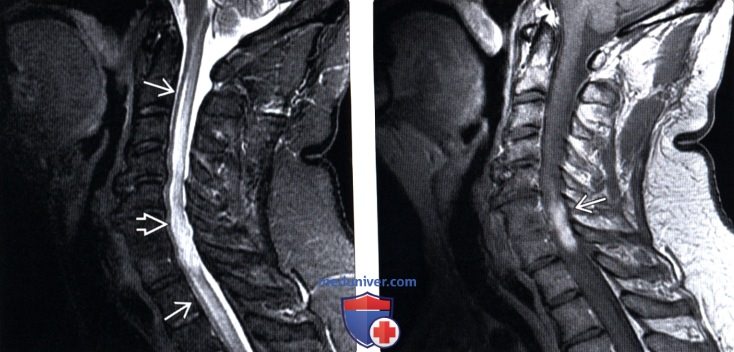
(Слева) Сагиттальный срез, STIR МР-И: диффузный отек спинного мозга, распространяющийся от уровня С2 до верхнегрудного отдела спинного мозга. Спинной мозг несколько увеличен в объеме.
(Справа) Сагиттальный срез, Т1-ВИ с КУ: крупный участок диффузного накопления контраста в толще шейного отдела спинного мозга. Ранее пациенту выполнялся вентральный спондилодез С6-7, который, однако, никак не связан с наблюдаемыми изменениями. 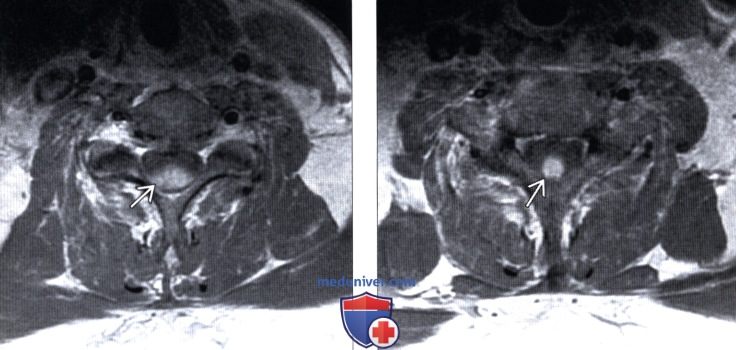
(Слева) Аксиальный срез, Т1-ВИ с КУ: крупный очаг диффузного накопления контраста в дорзальной части шейного отдела спинного мозга. Этому пациенту была выполнена биопсия спинного мозга и подтвержден диагноз ней роса ркоидоза.
(Справа) Аксиальный срез, Т1-ВИ с КУ: узловой формы участок накопления контраста в задней части нижнешейного отдела спинного мозга, представляющий собой очаг поражения при нейросаркоидозе. Подобная находка не является специфической, аналогичным образом может выглядеть лимфома, которую и необходимо исключать в первую очередь.
д) Клинические особенности:
1. Клиническая картина саркоидоза позвоночника и спинного мозга:
• Наиболее распространенные симптомы/признаки:
о Слабость в нижних конечностях
о Парестезии
о Радикулопатия
о Нарушение функции мочевого пузыря и кишечника
• Другие симптомы/признаки:
о Более чем у 10-20% пациентов с саркоидозом не бывает никаких клинических и рентгенологических признаков этого заболевания
о Увеличение уровня ангиотензин-превращающего фермента (АПФ):
- Показатель может использоваться для мониторинга течения заболевания
о Увеличение уровня кальция в сыворотке крови и экскреции кальция с мочой у 20% пациентов - связано с усилением продукции клетками саркоидных гранулем кальцитриола
• Особенности клинического течения:
о Острое или подострое начало заболевания
2. Демография:
• Возраст:
о 20-40 лет
• Пол:
о Спинальный саркоидоз чаще встречается у мужчин
о Системный саркоидоз несколько чаще регистрируется у женщин
• Этническая предрасположенность:
о Саркоидоз несколько чаще встречается среди представителей североевропейских и афроамериканских популяций
о Среди представителей азиатских популяций заболевание регистрируется редко
• Эпидемиология:
о Заболеваемость саркоидозом:
- 10-40 случаев на 100000 человек в США и Европе о Клинически значимое поражение ЦНС у пациентов с саркоидозом (5%):
- Интрамедуллярная форма спинального саркоидоза (
- Вернуться в оглавление раздела "Лучевая медицина"
Редактор: Искандер Милевски. Дата публикации: 21.8.2019
Саркоидоз - воспалительная мультисистемная болезнь, относится к гранулематозным воспалительным процессам. Его причина не известна, но связана с нарушениями иммунитета. Болезнь может поражать любую часть нервной системы.
Частота клинически очевидного поражения нервной системы у пациентов с саркоидозом по разным оценкам составляет от 5 до 15 %.
Нейросаркоидоз может быть острым и внезапным или развиваться медленно и быть хроническим. Кроме того, саркоидозом может быть атакована любая часть нервной системы, но черепные нервы, гипоталамус и гипофиз поражаются наиболее часто. Саркоидные гранулемы могут поражать мозговую оболочку, паренхиму мозга, гипоталамус, ствол мозга, субэпендимный слой желудочковой системы, сплетения сосудистой оболочки и периферических нервов а также кровеносные сосуды, снабжающие нервные структуры.
У небольшого числа пациентов, саркоидоз может происходить как изолированное поражение нервной системы. В таких случаях, важно различать местную неспецифическую саркоидную реакцию и мультисистемный саркоидоз.
Нейросаркоидоз относительно редок; большинство публикаций сообщает о небольшом числе пациентов или историй болезни.
Гранулемы могут оставаться маленькими или формировать большие внутричерепные опухоли, могут быть одиночными или множественными. Они могут располагаться экстрадурально, субдурально и в мозговой паренхиме. Иногда наблюдаются перивентрикулярные повреждения белого вещества. Последние могут походить на рассеянный склероз или сосудистые изменения. Бессимптомные перивентрикулярные повреждения белого вещества без менингеального утолщения у пациентов с саркоидозом в возрасте более 50 лет наиболее вероятно происходят не из-за саркоидоза и могут быть расценены как возрастные изменения мелких сосудов.
Клинические особенности гранулематозных масс подобны особенностям любой объемной внутричерепной массы. Гранулематозные повреждения относительно часто были найдены в гипоталамусе и/или гипофизе, что может вызывать эндокринные нарушения, например несахарный диабет, аденогипофизарную недостаточность и синдром аменореи-галактореи , изолированные или в различных комбинациях. Инфратенториальные гранулемы менее обычны, чем супратенториальные; также наблюдались гранулематозные массы мозжечка . Когда не найдено никаких признаков системного саркоидоза, дифференциальный диагноз повреждений гипофиза включает аденому гипофиза и лимфоцитарный гипофизит.
При саркоидозе также происходит гранулематозный васкулит. Для обнаружения васкулита полезно офтальмологическое обследование. Диффузная мозговая васкулопатия может производить психоз, деменцию и эпилептические приступы.

Саркоидоз спинного мозга охватывает широкий спектр болезней, включая арахноидит, экстрадуральные, интрадуральные, экстрамедуллярные и интрамедуллярные повреждения. Интрамедуллярные повреждения - одно из редких проявлений саркоидоза. Гранулемы, поражающие спинной мозг часто клинически и радиологически неразличимы от злокачественной опухоли. Пациенты могут иметь поперечную миелопатию с пара- или терапарезом , вегетативную дисрефлексию, радикулоневрит и синдром конского хвоста (cauda equina).
Черепная невропатия - наиболее частое неврологическое осложнение саркоидоза. Паралич черепных нервов может происходить из-за инфильтрации нервов гранулемами, увеличенного внутричерепного давления или гранулематозного менингита. Паралич седьмого черепного нерва (паралич Белла) - является наиболее обычным повреждением черепных нервов и наиболее частым среди всех неврологических проявлений саркоидоза. Двустороннее поражение нервов может происходить и одновременно и последовательно.
Зрительный нерв - второй из наиболее часто поражаемых черепных нервов при саркоидозе. Хотя саркоидные гранулемы зрительного нерва обычно односторонние, могут поражаться оба нерва. Саркоидоз зрительного нерва может происходить без системной болезни . Когда невропатия зрительного нерва происходит у молодых пациентов, рассеянный склероз рассматривается как наиболее вероятная причина этого состоояния. В этих случаях рентгенограмма легких со свидетельствами саркоидоза делает диагноз рассеянного склероза маловероятным . Поражение зрительного нерва при саркоидозе может быть разделено на хронический прогрессирующий тип, который плохо отвечает на кортикостероиды и острый тип, который отвечает на преднизон.
Диагноз нейросаркоидоз нужно подозревать у молодых взрослых, особенно женщин детородного возраста, с быстрым развитием папиллоэдемы, особенно связаной с параличом седьмого или другого черепного нерва. У пациентов с саркоидозом всегда должна выполняться фундоскопия.
Менингеальные симптомы могут быть острыми или хроническими. Симптомы и признаки включают лихорадку, головную боль, ригидность шеи и стерильную цереброспинальную жидкость (ЦСЖ) с плеоцитозом (особенно лимфоциты). Уровни глюкозы в ЦСЖ могут быть низкими у приблизительно у пятой части пациентов. Иногда присутствуют изменения когнитивного статуса и полирадикулоневрит. Поражение базальной мозговой оболочки может приводить к черепным невропатиям. Хронический менингит часто бывает рекуррентным и требует продолжительной терапии, принимая во внимание, что острый менингит хорошо отвечает на кортикостероиды.
Гидроцефалия при саркоидозе является редкой и может происходить из-за нарушения абсорбции в синусах твердой мозговой оболочки или обструкции. Помимо головной боли и сонливости, гидроцефалия может производить амнезию, деменцию, недержание мочи и нарушения походки .
- инфекционные болезни (преимущественно токсоплазмоз и туберкулез)
- гранулематозные болезни (гранулематоз Вегенера, лимфоматоидный гранулематоз)
- опухоли (ллимфомы, глиомы, лептоменингиальные метастазы)
- васкулиты
- амилоидоз
- рассеянный склероз
Наконец, если никаких свидетельств системного саркоидоза найдено не было, но биопсия ЦНС показала саркоид-подобную гранулематозную реакцию, врач должен понимать различия между системным нейросаркоидозом и местной неврологической саркоидподобной реакцией, например связанной со старым шрамом или реакцией на гельминты. Визуализация нейросаркоидоза
Диагноз нейросаркоидоз требует совместимой клинической или радиологической картины саркоидоза и гистологического подтверждения наличия неказеозных гранулем

Нейроинфекция - поражения вещества головного мозга и его отдельных структур, вызванное заражением и жизнедеятельностью инфекционного агента (бактерии, вируса, паразита, приона и д.р.)

Метастазирование может быть избирательным (поражается головной или спинной мозг) или тотальным. Располагаются метастазы в мозге беспорядочно, размеры их различны — от мелких до крупных узлов

Ишемический инфаркт (инсульт) – органическое поражение ЦНС, вызванное острым нарушением мозгового кровообращения с развитием ишемии нервной ткани и появлением инфаркта, сопровождающееся характерными морфологическими проявлениями на визуализации (МРТ и КТ)

Травматическое субарахноидальное кровоизлияние (САК) - кровь в бороздах и цистернах под паутинной оболочкой в результате травмы
Читайте также:


