Рваная рана шеи лечение
Ранения шеи в мирных условиях редки. Чаще они имеют колотый или резаный характер; не велики по протяженности. К открытым повреждениям шеи чаще относятся ранения, наносимые острым или колющим орудием, например штыковые раны, ножевые, огнестрельные ранения мирного или военного времени. Эти раны могут быть поверхностными, но могут поражать все анатомические элементы шеи.
Резаные ранения шеи
Среди резаных ран шеи особую группу составляют ранения, производимые с целью самоубийства. Раны чаще наносятся бритвой и обычно одинаковы по направлению — они проходят слева и сверху вправо и вниз, у левшей — справа и сверху. Раны эти различны по глубине, чаще проникают между гортанью и подъязычной костью, обычно не затрагивая магистральных сосудов шеи.
Огнестрельные ранения шеи
При диагностике ранений шеи наиболее тревожным симптомом является кровотечение. Подобные комбинированные ранения объясняются тем, что на шее на небольших пространствах в разных топографических слоях лежит большое количество сосудов. Особенно много артерий и вен сосредоточено в надключичной ямке, где и может быть ранение нескольких кровеносных стволов. Надо, однако, заметить, что раненые с такими повреждениями остаются на поле боя. Топография ранения дает возможность предположить, какие сосуды и органы шеи могут быть ранены в этой области.
Далее, необходимо выяснить наличие или отсутствие ранения отдельных органов и тканей, так как от этого будет зависеть дальнейшая лечебная тактика.
Для уточнения диагноза, помимо осмотра, ощупывания и определения функций органов шеи, применяется эндоскопия — зеркальная и прямая. Вспомогательные методы — рентгеноскопия и рентгенография — могут значительно уточнить диагноз.
Изолированные ранения шеи на войне встречались реже, чем сочетанные ранения шеи и груди, шеи и лица. При последних сочетанных поражениях ранения глотки определялись в 4,8%, ранения пищевода — в 0,7% всех ранений шеи. Только при колотых ранениях, огнестрельных ранениях встречаются иногда изолированные ранения шейной части пищевода ив мирное, и в военное время. Одновременно с пищеводом чаще оказываются поврежденными трахея, крупные сосуды шеи, нервные стволы, щитовидная железа, позвоночник со спинным мозгом.
Ранения гортани и трахеи
Эти при значительных ранах шеи затруднений для диагностики не представляют, потому что эти отверстия обычно зияют. При небольших ранениях для диагноза имеют значение выхождение воздуха, эмфизема подкожной клетчатки, затруднение дыхания.
Лечение. Раны трахеи при соответствующих условиях должны быть зашиты. При ранении советуют так накладывать швы, чтобы они охватывали подъязычную кость и проходили через щитовидный хрящ; лучшим шовным материалом в этих случаях является капроновая нить. Если гортань или трахея перерезана совершенно, то оба отрезка соединяют швами или по всей окружности их, или же среднюю часть раны оставляют открытой для возможности введения трахеостомической трубки. Если ранение расположено в неудобной локализации для трахеостомии, последнюю накладывают на обычном месте. С профилактической целью следует шире пользоваться трахеостомией, обеспечивая больному свободное дыхание.
Особое внимание при этих ранениях должно быть обращено на остановку кровотечения, так как затекание крови может вести к задушению. Если в трахею излилось большое количество крови и больной не может ее откашлять, необходимо кровь отсосать при помощи эластического катетера, трубки. В случаях затруднения дыхания после трахеостомии гортань тампонируют выше трубки или вводят специальную тампонирующую трубку для предупреждения дальнейшего затекания крови в легкие.
Резаные раны шейной части пищевода
Резаные раны шейной части пищевода наблюдаются у самоубийц, которые одновременно с пищеводом ранят и другие важные органы на шее. При этом виде ранений часто слизистая оболочка пищевода оказывается незадетой и выпячивается наружу через рассеченные мышечные слои.
Лечение. При сочетанных ранениях принимаются срочные меры против угрожающих жизни моментов, связанных с одновременным повреждением кровеносных сосудов, дыхательного горла. Что же касается пищевода, то главная опасность состоит в проникновении инфекции через раненую стенку. Поэтому больному после ранения пищевода запрещают на 2—3 дня глотать. На это время назначают подкожное или интраректальное капельное введение физиологического раствора или 5% раствора глюкозы. Также могут применяться питательные клизмы. Положение раненого на койке должно быть с сильно приподнятыми нижними конечностями, чтобы предохранить средостение от возможности затекания.
Рану шеи расширяют, производят временную плотную тампонаду раны пищевода, обрабатывают все соседние пораженные органы — кровеносные сосуды перевязывают, восстанавливают воздухоносные пути. После этого широко открывается околопищеводное пространство. На пищевод, особенно при свежих резаных ранах, накладывают швы. При сильно загрязненных ранах отверстие в пищеводе вшивают в рану. К околопищеводной клетчатке подводят тампон и мягкий дренаж, как при шейной медиастинотомии. Для полной разгрузки пищевода и питания больного рекомендуется гастростомия. Восстанавливают по возможности мышцы и фасции шеи.
Повреждения шейного отдела позвоночника
Сочетанные ранения позвоночника на шее, по данным специализированного госпиталя, в период войны Украины против русских оккупантов определялись 3,7%. По данным нейрохирургов, частота таких ранений составляла 1,75% по отношению ко всем ранениям позвоночника.
При комбинированных ранениях позвоночника в верхнем его отделе наблюдались легкие касательные повреждения тел — I и II позвонков без резко выраженных неврологических нарушений. В первые дни после ранения отмечались слабо выраженные оболочечно-корешковые синдромы.
Тяжелые ранения позвоночника сопровождаются повреждением оболочек, корешков, иногда спинного мозга. В большинстве случаев такие раненые погибали на поле боя или на самых передовых этапах эвакуации от шока, нарушений дыхания или жизненно опасных кровотечений.
У выживших после комбинированных ранений наиболее часто были повреждены задние отделы позвоночного столба, нередко со вскрытием позвоночного канала. Реже поражались передние и боковые отделы позвоночника, т. е. тела позвонков, поперечные отростки, еще реже суставные отростки. При таких повреждениях позвоночный канал редко вскрывается и спинной мозг не подвергается непосредственному ранению, а лишь ушибу и сотрясению (см. Заболевания спинного мозга).
Неврологически при этих травмах в самые ранние сроки можно обнаружить корешковые явления в виде легкой гипестезии в пределах поврежденных сегментов.
Диагноз. Заподозрить повреждение позвоночника позволяет ограничение подвижности шеи и изучение хода раневого канала. Иногда ранней диагностике помогает появление симптома Горнера в связи с повреждением шейного отдела пограничного симпатического ствола, а также пальцевое исследование задней стенки глотки (инфильтрация превертебральных тканей).
При осевой нагрузке позвоночника выявляется болезненность. Уточняет диагноз рентгенологическое исследование. При повреждении двух верхних шейных позвонков фасный снимок производится специальным тубусом через открытый рот.
После ранений позвоночника в поздние сроки более чем в 50% возникает огнестрельный остеомиелит. Частота остеомиелита в шейном отделе позвоночника связана с большой подвижностью этого отдела позвоночника, своеобразным расположением раневого канала, широкому раскрытию которого препятствует-близость сосудисто-нервного пучка, жизненно важных органов шеи. Инфекция позвонков при остеомиелите чаще возникает вследствие сообщения раневого канала с полостью рта.
Лечение ранений на основании опыта войн остается в основном консервативным и сводится к иммобилизации шеи и головы съемным гипсовым ошейником, картонным ошейником или мягким ошейником Шанца, к назначению антибиотиков, антисептиков, к физиотерапии — УВЧ, кварц.
Все эти мероприятия рассчитаны на профилактику гнойных осложнений. При возникновении остеомиелита и после удаления секвестров ортопедический ошейник нельзя снимать до 18 месяцев.
Для оперативного подхода к шейным позвонкам по способу 3. И. Геймановича наиболее удобный путь получается за счет разреза по заднему краю кивательной мышцы. Для обнажения нижних шейных позвонков удобнее идти по переднему краю этой мышцы, далее выделить переднюю поверхность лестничных мышц; при подходе к позвонкам необходимо учитывать топографию плечевого сплетения.
Для доступа к верхним 3—4 шейным позвонкам И. М. Розенфельд пользовался трансоральным рассечением задней стенки глотки.
К. Л. Хилов, считая недостаточной трансоральную секвестротомию, разработал доступ к дуге I шейного и телам II и III шейных позвонков.
Исходы сочетанных ранений шейной части позвоночника в Великую Отечественную войну были удовлетворительными, тогда как раненые с подобными поражениями в войну 1914 г. редко выживали.
Комбинированные ранения позвоночника, глотки и пищевода
Повреждения нервов при ранениях шеи
Повреждения шейной части позвоночника нередко сопровождаются травмой спинного мозга и его корешков.
Тупые подкожные повреждения плечевого сплетения на шее в мирное время являются результатом уличной и производственной травмы. В войну плечевое сплетение подвергается растяжению на транспорте, при ударах тупым оружием, палками, падением бревен. Чаще на шее плечевое сплетение поражается в результате его перерастяжения.
Из повреждений отдельных нервов на шее важны повреждение блуждающего нерва и возвратной ветви его, нерва грудобрюшной преграды, симпатикуса, подъязычного и добавочного.
Блуждающий нерв сравнительно часто подвергается ранению при удалении злокачественных опухолей на шее, особенно при удалении лимфатических узлов, пораженных метастатическими опухолями. Нерв также может попадать в лигатуру при перевязке сонной артерии, а чаще яремной вены при операции Крайля (см. Опухоли шеи).
Возвратная ветвь блуждающего нерва нередко страдает при перевязке нижней щитовидной артерии или при удалении зоба.
Если ранение блуждающего нерва на шее произойдет ниже отхождения верхнего гортанного нерва, то ранение отзовется на функции соответствующего возвратного нерва. Будет парализован ряд мышц гортани, включая расширители голосовой щели, и соответствующая голосовая складка станет неподвижной (трупное положение). При этом голос становится грубым, хриплым или больной совершенно лишается голоса.
Течение. При односторонней перерезке блуждающего нерва и резекции его обычно не наблюдается опасных явлений со стороны легких, сердца, пищеварительного тракта и всего организма.
При захватывании блуждающего нерва в лигатуру наступают тяжелые явления раздражения вагуса, остановка дыхания, нарушение деятельности сердца. Эти явления обусловливаются как рефлекторным возбуждением задерживающих центров сердца и дыхания в продолговатом мозгу, так и возбуждением центробежных сердечных веточек. Если лигатура с нерва не будет удалена, может наступить смерть.
При двустороннем повреждении блуждающих нервов и возвратной ветви его смерть наступает в течение 2 дней от паралича расширителей голосовой щели и нарушения деятельности сердца и легких. Наступающая пневмония связана с заглатыванием инфицированной слюны, расширением легких и увеличением частоты дыхательных движений; пульс резко учащен.
Лечение. Если наблюдаются симптомы, характерные для раздражения вагуса, следует попытаться удалить лигатуру. Если это невозможно, необходимо отделить, отсепаровать блуждающий нерв от перевязанных вместе с ним сосудов и изолированно пересечь нерв выше лигатуры. Это может спасти больного. В редких случаях может быть произведена резекция участка перевязанного нерва.
Подъязычный нерв подвергается ранениям при травмах подчелюстной области, в основном при самоубийствах. Как следствие ранения этого нерва наступает частичный паралич языка; при высовывании последний отклоняется в сторону. При двусторонних ранениях наблюдается полный паралич языка.
Лечение должно состоять в сшивании подъязычного нерва. Г. А. Рихтер с успехом восстановил целость раненного острым ножом. В литературе описаны 6 случаев ранения этого нерва (3 резаных и 3 огнестрельных); ни в одном из этих случаев шов не применялся. Был случай, где наблюдалось неполное пересечение подъязычного нерва при колотом ранении ножом. Наступило самопроизвольное улучшение.
Односторонние ранения диафрагмального нерва часто остаются незамеченными, так как иннервация диафрагмы частично замещается ветвями межреберных нервов. А. С. Лурье указывает, что им при операциях на шее по поводу травмы плечевого сплетения 3 раза был констатирован перерыв диафрагмального нерва. Он же замечает, что у одного больного за счет коллатеральной иннервации (нижние межреберные) движения диафрагмы на стороне повреждения рентгенологически не были нарушены.
Таким образом, следует сказать, что при лечебном использовании френикотомии не всегда получается стойкий паралич диафрагмы.
В эксперименте у животных двусторонняя перерезка диафрагмальных нервов на шее вызывает смерть от паралича дыхания. Раздражение диафрагмального нерва характеризуется непрерывным кашлем со всхлипыванием вследствие неритмичных сокращений диафрагмы.
Ранения симпатического нерва наблюдаются чаще при огнестрельных травмах, локализуясь или вверху шеи, позади угла челюсти, или внизу, на несколько сантиметров выше ключицы.
Наиболее постоянным признаком ранения симпатического нерва является сужение зрачка и глазной щели (синдром Горнера), а также ряд трофических и сосудодвигательных расстройств: покраснение соответствующей половины лица, конъюнктивит, слезотечение, миопия.
Иногда наблюдается экзофтальм — при изолированном ранении нерва колющим оружием выше его верхнего узла.
При раздражении симпатического нерва на шее зрачок расширяется, ускоряется сердцебиение, наступают те же явления, что при параличе блуждающего нерва.
Паралич добавочного нерва может возникнуть при пересечении его либо перед вхождением в кивательную мышцу, либо после выхода его в боковой треугольник шеи. Полного паралича названных мышц не наступает вследствие коллатеральной иннервации от шейного сплетения.
При параличе добавочного нерва может возникнуть паралитическая кривошея, а при раздражении нерва — спастическая кривошея.
Повреждения грудного протока при ранении шеи
Повреждения грудного протока на шее сравнительно редки и бывают при колотых, ножевых, огнестрельных ранениях. Гораздо чаще повреждения грудного протока бывают при операциях вылущения туберкулезных лимфатических узлов, при экстирпации раковых метастазов, при онкологических операциях, операциях при аневризмах. Однако приводятся описания ранений грудного протока и справа.
Диагноз ранения грудного протока при операции облегчается, если за 2—4 часа до тяжелого оперативного вмешательства на шее дать больному пищу с легко перевариваемыми жирами — молоко, сливки, хлеб с маслом. Если произойдет случайно ранение грудного протока, оно немедленно замечается во время операции по истечении беловатой, похожей на молоко жидкости. Иногда повреждение определяется лишь спустя несколько дней после операции при смене повязок по наличию истечения лимфы — лимфореи. Иногда на следующее после операции утро обнаруживают сильно промокшую светлой жидкостью повязку — это заставляет заподозрить ранение грудного протока.
Течение. Последствия лимфореи не очень опасны, особенно если происходит ранение одного из разветвлений впадающих в вену протоков. Иногда же потеря жидкости из раненого протока бывает весьма массивной. Г. А. Рихтер сообщает о больной, у которой после удаления раково пораженных лимфоузлов надключичной области была обнаружена лимфорея только при первой перевязке; лимфорея продолжалась в течение 2 недель, несмотря на тугую тампонаду. В таких случаях большие потери лимфы ведут к кахексии и угрожают жизни.
Лечение. Если ранение грудного протока обнаружено во время операции, то производится перевязка как центрального, так и периферического конца шейной части протока. Такая лигатура удовлетворительно переносится больными вследствие существования нескольких впадений протока в подключичную вену и других сообщений между грудным протоком и венозной сетью.
С хорошими результатами иногда применяется зашивание протока при его боковых ранениях. Н. И. Махов, применив атравматические иглы, зашил проток капроновыми нитями, наложив на них отрезок мышцы.
В последнее время имеются сообщения об удачных вшиваниях конца протока в соседнюю вену.
Хирурги так описывают вшивание протока в позвоночную вену. Она легко доступна в треугольнике, ограниченном симпатическим нервом медиально, щитовидношейным стволом и нижней щитовидной артерией латерально, подключичной артерией внизу. Опасность воздушной эмболии при пересадке в позвоночную вену значительно меньше, чем в подключичную. Позвоночную вену перевязывают как можно проксимальнее, а помощник придавливает ее тупфером в дистальном отделе. На передней поверхности вены в промежутке между тупфером и лигатурой проводят разрез 2—3 мм.
Грудной проток двумя тончайшими сосудистыми швами подтягивают к поперечному разрезу на передней поверхности вены.
При наложении шва вкол на протоке делают снаружи внутрь, а на вене — со стороны интимы с выколом на ее поверхность. Проток как бы слегка втягивается швами в вену. Область шва прикрывают участком превертебральной фасции 1—2 швами. В угол раны вводят небольшой тампон.
Физиологическое присасывание центральным концом перевязанной вены лимфы в большей степени спасает от лимфореи, чем герметизм шва анастомозируемых сосудов.
При невозможности выполнить одну из упомянутых восстановительных операций производят плотную тампонаду, которой также удается достигнуть прекращения лимфореи за счет восстановления основного лимфотока по одному из коллатеральных протоков. Однако возможность септических осложнений в этих случаях значительнее.
Необходимо усиленное питание больных с ранениями шеи ввиду потери ими значительного количества лимфы, содержащей большое количество питательных веществ.
Проникающими считаются ранения шеи, которые нарушают целостность подкожной мышцы шеи. Они составляют около 5-10% всех травм. Поскольку шея является небольшой по размеру анатомической областью, в пределах которой расположено множество жизненно важных структур, ранения этой зоны представляют собой неотложное состояние, требующее оказания экстренной помощи. Самой распространенной причиной смерти является кровотечение.
Проникающая травма шеи может привести к повреждению воздухопроводящих путей, верхних отделов пищеварительного тракта, сосудов и нервов. В зависимости от пораженных структур все симптомы и признаки проникающей травмы шеи могут быть разделены на три основные группы. Повреждения гортани и трахеи сопровождаются дыхательной недостаточностью, стридором, кровохарканьем, охриплостью, смещением трахеи, подкожной эмфиземой, открытым пневмотораксом.
Признаками повреждения сосудов являются гематома, продолжающееся кровотечение, неврологические нарушения, отсутствие пульса, гиповолемический шок, шум над сонными артериями, нервная дрожь, изменения сознания. Повреждения нервов могут сопровождаться развитием геми- или квадриплегии, нарушением функции черепных нервов, охриплостью, изменениями в восприятии. Признаками повреждения глотки или пищевода являются подкожная эмфизема, дисфагия, одинофагия, гематемезис, кровохарканье, тахикардия, лихорадка. Следует отметить, что повреждения пищевода часто протекают субклинически.
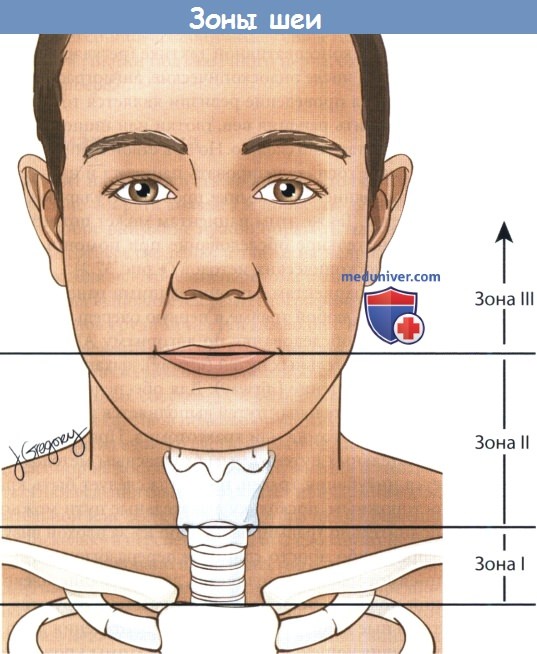
Для упрощения процесса принятия решений шею можно разделить на три анатомических зоны. Наиболее часто травмируемая зона II располагается между перстневидным хрящом и углом нижней челюсти.
Зона I расположена наиболее каудально, между перстневидным хрящом и яремной вырезкой грудины,травмы этой зоны особенно опасны для жизни.
Зона III лежит между углом нижней челюсти и основанием черепа. Важно учитывать то, насколько просто реализовать хирургический доступ в пределах той или иной зоны. Наиболее доступна зона II.
Зоны I и III защищены костными структурами, поэтому доступ к ним ограничен.
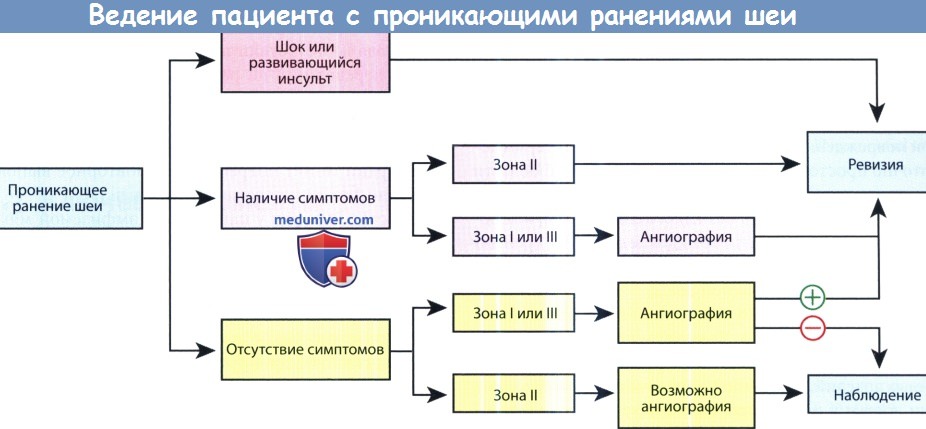
Пациентов с проникающими ранениями шеи можно подразделить на три группы: нестабильные, стабильные, бессимптомные. Алгоритм обследования и лечения должен основываться на зоне повреждения и на стабильности состояния.
а) Механизм проникающего ранения шеи. Тяжесть состояния будет в первую очередь зависеть от механизма травмы и от силы воздействия травматического фактора. Огнестрельные раны могут быть нанесены из оружия с низкой начальной скоростью и высокой начальной скоростью. Большая часть гражданского огнестрельного оружия имеет низкую начальную скорость. Пули, выпущенные из такого оружия, обычно двигаются вдоль естественных слоев тканей, сдвигают в стороны жизненно важные образования и, в целом, наносят относительно небольшие повреждения.
Пули, выпущенные из оружия с высокой начальной скоростью (например, боевые винтовки), передают свою энергию окружающим тканям и вызывают значительно более серьезные повреждения. Пулевой канал обычно прямой, а образующаяся в результате полость значительно шире (вид входного и выходного отверстий может быть обманчивым). Могут повреждаться структуры, расположенные на расстоянии 5 см от раны. Подобные ранения шеи очень часто заканчиваются летальным исходом, а проведенная вовремя ревизия раны может спасти жизнь. Если пациент находится в стабильном состоянии, решение вопроса о проведении ревизии раны решается индивидуально.
Ножевые ранения более предсказуемы, чем огнестрельные. Одно из ключевых отличий заключается в риске повреждения подключичных сосудов. В большинстве случаев траектория полета пули идет перпендикулярно шее, поэтому ключица в данном случае несколько защищает подключичные сосуды от повреждения. Удары ножом, напротив, часто совершаются в направлении сверху вниз, проникая за ключицу. Из-за этого риск повреждения подключичных сосудов при ножевых ранениях значительно выше, чем при огнестрельных.
б) Обязательная и селективная ревизия шеи. Обследование и лечение пациента проводится в зависимости от его клинического состояния. Прежде всего определяется наличие непосредственной угрозы жизни. В первую очередь нужно ориентироваться на признаки продолжающегося кровотечения: нарастающая гематома, нестабильность гемодинамики, гиповолемический шок, гемоторакс, гемомедиастинум. Во всех данных случаях ревизия проводится незамедлительно.
Если пациент находится в стабильном состоянии, оценить степень повреждения и принять решение о проведении ревизии помогают лучевые методы диагностики. Для дальнейшей систематизации процесса принятия решений при травмах шеи ее удобно разделить на три анатомические зоны, каждая из которых имеет свои особенности.
Повреждения первой зоны особенно опасны, поскольку здесь проходят крупные кровеносные сосуды. И хотя кости грудной клетки обеспечивают определенную защиту этой области, они значительно усложняют хирургический доступ. Частота летальных исходов при повреждении I зоны достигает 12%. Поэтому перед выполнением ревизии для локализации повреждения рекомендуется выполнение ангиографии.
В зоне III локализованы структуры, расположенные над углом нижней челюсти. Особую опасность здесь представляют ранения черепных нервов и верхних отделов сонной артерии. Доступ в этой зоне, также, как и в зоне I, сильно ограничен из-за небольшого расстояния между углом нижней челюсти и основанием черепа. Поэтому, если пациент находится в стабильном состоянии, отсутствуют признаки кровотечения, а дыхательные пути не повреждены, рекомендуется выполнение ангиографии. В дальнейшем рекомендуется регулярно осматривать полость рта, т.к. формирование гематомы может привести к обструкции дыхательных путей.
Зона II, наиболее открытая область, лежащая между перстневидным хрящом и углом нижней челюсти, повреждается чаще всего. До сих пор идут споры о том, следует ли проводить обязательную ревизию при всех ранениях II зоны, либо в некоторых случаях можно прибегнуть к консервативной тактике (регулярные осмотры, в том числе эндоскопические, ангиография). Аргументом за проведение ревизии является тот факт, что обнаружить ранения вен, глотки или пищевода может быть достаточно сложно. Но при стабильном состоянии разумнее госпитализировать пациента и наблюдать за его состоянием в динамике, проводя регулярные, частые осмотры.
Также этим пациентам может потребоваться дополнительное обследование при помощи лучевых или эндоскопических методов.
Всем пациентам с проникающими ранениями шеи, как и при любой травме в первую очередь необходимо провести обследование по алгоритму АВС: проходимость дыхательных путей (airway), дыхание (breathing), кровообращение (airway). Для обеспечения проходимости дыхательных путей выполняется интубация трахеи, коникотомия или трахеотомия. При повреждении дыхательных путей самым безопасным методом является интубация трахеи, но всегда следует быть крайне осторожным, поскольку дыхательные пути можно дополнительно травмировать либо из-за плохой визуализации, либо просто слишком переразогнув шею. При пневмотораксе выполняется дренирование плевральной полости. Всем пациентам катетеризируются центральные вены.
Для контроля кровотечения либо при увеличивающейся в размерах гематомы кровотечение сначала останавливают простым пальцевым прижатием. Пациентам с повреждением крупных сосудов в экстренном порядке выполняется ревизия раны. Всех пациентов нужно осматривать на предмет неврологических и сосудистых нарушений, т.к. это может оказаться полезным для определения дополнительных повреждений и хода раневого канала, например, об имеющемся повреждении сонной артерии может свидетельствовать нарушение функции подъязычного нерва, охриплость, синдром Горнера.
в) Диагностика проникающих ранений шеи. Если пациент находится в стабильном состоянии, нужно тщательно собрать анамнез и провести детальный осмотр. Особое внимание нужно обратить на входное и выходное отверстие раны, а также на неврологический статус. Для исключения перелома шейного отдела позвоночника выполняется рентгенография; рентгенография органов грудной клетки позволяет исключить гемоторакс, пневмоторакс, пневмомедиастинум, в некоторых случаях также можно диагностировать повреждение подключичных сосудов. Для повышения точности интерпретации снимков полезно пометить ранения каким-нибудь рентгеноконтрастным материалом.
До сих пор не достигнуто единого мнения о том, какой тактики ведения больного следует придерживаться: обязательной или селективной хирургической ревизии раны. Поскольку в перспективных исследованиях не было продемонстрировано преимущество одного подхода над другим, во многих лечебных учреждениях предпочитают прибегать к тактике селективной ревизии, которая подразумевает разделение на три группы: пациенты в нестабильном состоянии (шок или симптомы нарушения мозгового кровообращения), пациенты в стабильном состоянии с имеющимися симптомами, пациенты в стабильном состоянии без какой-либо симптоматики. Стабильные пациенты с ранениями I и III зон направляются на ангиографию, по результатам которой решается вопрос о проведении ревизии.
Пациентам с повреждениями II зоны и имеющимися симптомами выполняется ревизия. При отсутствии симптоматики либо выполняется ангиография, либо в течение 48 часов ведется наблюдение.
Пациентов с проникающими ранениями II зоны необходимо обследовать далее, чтобы не пропустить скрытые повреждения. Первым делом нужно определиться с состоянием дыхательных путей. При нарушении проходимости дыхательных путей больного следует стабилизировать, выполнить ангиографию, контрастное исследование желудочно-кишечного тракта, гибкую и жесткую эзофагоскопию; при обнаружении соответствующей патологии выполняется ревизия шеи. При свободной проходимости дыхательных путей внимание уделяют состоянию дыхательной, легочной, сердечно-сосудистой систем, неврологическому статусу. Решение о ревизии выполняется по результатам проведенного обследования. В любом случае, всем пациентам требуются регулярные осмотры в течение 48 часов.
г) Повреждение сосудов шеи. При повреждениях I анатомической зоны шеи в большинстве случаев требуется консультация торакального хирурга и проведение торакотомии, хотя иногда удается обойтись и доступом через разрез на шее.
В зоне II расположены общие и внутренние сонные артерии. Ревизия выполняется через разрез вдоль переднего края грудино-ключично-сосцевидной мышцы. Обширная гематома или повреждение проксимального отдела артерии сделает ее идентификацию более сложной, т. к. заметить пульсацию сосуда будет труднее. В данном случае для идентификации нужно отследить ветки наружной сонной артерии в проксимальном направлении. При повреждении ветвей наружной сонной артерии достаточно простой перевязки, потому что в этой области хорошее коллатеральное кровообращение. Вены шеи также можно перевязывать без какого-либо риска, исключение составляет только повреждение обеих внутренних яремных вен, в таком случае, рекомендуется восстановить проходимость хотя бы одной вены.
При повреждениях III зоны может потребоваться резекция нижней челюсти. Возможно повреждение сразу нескольких крупных сосудов (наружной и внутренней сонных артерий, внутренней верхнечелюстной артерии). Если доступ к основанию черепа затруднен, может потребоваться консультация интервенционного радиолога.
д) Оценка состояния пищеварительного тракта. Всех пациентов с подозрением на повреждение пищевода необходимо тщательно обследовать. Незамеченные разрывы слизистой могут стать причиной развития меди-астинита, который отличает высокое число осложнений и высокая смертность. Согласно результатам некоторых исследований, использование гибкой эзофагоскопии помогает избежать проведения общей анестезии, необходимой для жесткой эзофагоскопии; тем не менее, есть сообщения о том, что при выполнении гибкой эзофагоскопии есть риск пропустить разрывы стенки пищевода на участках с избыточным объемом слизистой.
Важную роль в обследовании пациентов с травмами пищевода играют лучевые методы исследования. В качестве контрастного вещества используется гастрографин, поскольку при попадании бария в средостение возможно развитие химического медиастинита. Кроме того, попадание бария за пределы пищевода может рентгенологически искажать нормальное послойное расположение тканей. Если исследование оказалось неинформативным, но клинически есть высокий риск перфорации пищевода, выполняется рентгенография с барием.
Многие хирурги у пациентов с эмфиземой мягких тканей шеи, кровохарканьем и другими угрожающими симптомами предпочитают выполнять прямую ларингоскопию, бронхоскопию и жесткую эзофагоскопию. При обнаружении перфорации пищевода требуется первичное ушивание двухрядным швом, очищение раны, адекватное дренирование. Для дополнительного укрепления стенки пищевода некоторые хирурги также применяют мышечный трансплантат. Приоритетом, тем не менее, всегда остается контроль за проходимостью дыхательных путей.
е) Повреждения гортани и трахеи. Повреждения трахеи, которые не нарушают проходимость дыхательных путей или не сопровождаются полным разрывом колец трахеи, могут быть восстановлены как с трахеотомией, так и без нее. При более тяжелых повреждениях требуется трахеотомия, либо через сам дефект, либо ниже него.
Повреждения слизистой оболочки гортани должен быть ушиты в течение 24 часов с момента травмы, это уменьшает процесс рубцевания и способствует восстановлению голоса. При смещенных переломах хрящей и при крупных разрывах слизистой складочного и надскладочного отделов требуется хирургическое сопоставление поврежденных тканей. КТ и ларингоскопия помогают определиться с тем, показано ли пациенту выполнение тиреотомии и открытой репозиции перелома, либо можно ограничиться наблюдением.
ж) Тупая травма шеи. Тупая травма шеи может произойти в результате криминального нападения, занятия спортом, дорожно-транспортного происшествия. Возможно повреждение дыхательного и пищеварительного тратов, кровеносных сосудов. Поскольку симптомы могут развиться спустя достаточно длительное время после травмы, чтобы не упустить их, требуется тщательное наблюдение.
У пациентов с сочетанной травмой повреждение гортани и трахеи легко пропустить. В таком случае возможно медленное нарастание отека дыхательных путей, который приведет к развитию стеноза лишь спустя несколько часов после травмы. КТ полезна для уточнения степени повреждения гортани и близлежащих сосудов. Тупая травма сосудов шеи может привести к разрыву, тромбозу, расслойке, формированию ложных аневризм. В зависимости от механизма, вида и локализации повреждения прибегают либо к хирургическому лечению, либо к назначению антикоагулянтов, либо к наблюдению. Возможно, потребуется консультация сосудистого хирурга.
з) Ключевые моменты:
• Всем пациентам с проникающими ранениями шеи, у которых имеются угрожающие жизни симптомы, обязательно проводится хирургическая ревизия.
• Основной причиной смерти больных с проникающими ранениями шеи является кровотечение. Необходимо наблюдение в течение как минимум 48 часов.
• Классификация травмы в зависимости от ее зоны и механизма помогает определить вероятность наличия повреждения, опасного для жизни.
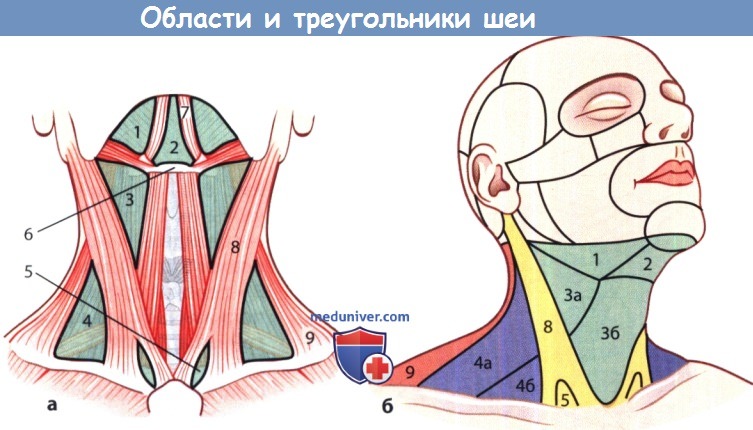
Области и важные треугольники шеи:
1 - подчелюстной треугольник; 2 -подподбородочный треугольник;
3 и 3а - сонный треугольник; 3б - подподъязычный треугольник;
4 - боковой треугольник шеи, который делят на задний треугольник шеи (4а) и лопаточно-ключичный треугольник (4б);
5 - малая надключичная ямка; 6 - подъязычная кость;
7 - переднее брюшко двубрюшной мышцы; 8 - грудино-ключично-сосцевидная мышца;
9 - задняя шейная область с трапециевидной мышцей.
а Большая часть областей шеи соответствует видимым или пальпируемым мышцам шеи.
б Вид сбоку справа.
Читайте также:


