Рентгенография позвоночника или спондилография
Диагностика травмы позвоночника и спинного мозга
Диагностический процесс начинается с анамнеза. Прежде всего, больного или его сопровождающих следует подвергнуть подробному расспросу об обстоятельствах травмы и ее механизме, одно это уже может дать представление о возможной патологии.
При нырянии обычно повреждается шейный отдел позвоночника, как правило, с нарушением проводимости спинного мозга; при падении с большой высоты — грудопоясничный переход; при автодорожных авариях повреждения позвоночника могут быть на самых различных уровнях; падение с высоты собственного роста или удар спиной о лестницу влекут за собой переломы остистых или поперечных отростков и т.д. При автоавариях или падениях с большой высоты практически всегда повреждения позвоночника бывают сочетанными.
Первичный осмотр и пальпация области позвоночника могут дать много информации: припухлость, сглаживание контуров, искривление линии остистых отростков в сочетании с локальной или отраженной болезненностью или дефекты (провалы) в проекции меж- и надостистых связок локализуют патологию, а неврологический осмотр дает представление о степени и уровне поражения спинного мозга.
При выраженных неврологических расстройствах у больного с подозрением на повреждение позвоночника не следует активно выявлять степень патологической подвижности позвонков, провоцировать болевой синдром проверкой объема движений в шейном отделе позвоночника, производить осевую нагрузку на позвоночный столб, т.к. все эти приемы могут усугубить неврологический дефицит.
Спондилография - основной метод диагностики позвоночных повреждений
Спондилография остается основным методом диагностики позвоночных повреждений и проводится в приемном отделении непосредственно после поступления больного.
Она может быть отложена в случаях травматического шока или психомоторного возбуждения, что бывает, как правило, при сочетанных травмах. По выведении больного из этих состояний спондилография делается с помощью передвижной рентгеноустановки, непосредственно у постели больного. Исследование проводится в положении больного на спине, назначаются снимки в двух стандартных проекциях: фас и профиль, причем, начинать надо с боковой рентгенограммы для любого отдела позвоночника и производить ее латеролучом, поворачивая трубку рентгеноаппарата, а не больного на столе.
При поступлении больного с полным нарушением проводимости спинного мозга, когда утрачена болевая чувствительность, а также в случаях сочетанных повреждений рекомендуется произвести рентгенографию всех отделов позвоночного столба..
При подозрении на травму шейных позвонков производят до 5 рентгенограмм, начиная с боковой. Если при стандартных проекциях (фас, профиль) диагноз неясен, назначают снимки через открытый рот, а также правую и левую косые (3/4) проекции.
Для рентгенодиагностики повреждений на шейном уровне необходимо добиться того, чтобы на боковом снимке были выведены все 7 шейных позвонков, что бывает довольно трудно при толстой и короткой шее. Для того, чтобы это условие было выполнено, следует оттянуть плечи больного за руки, а иноща и придать некоторое вытяжение шейному отделу позвоночника (рис. 21). Если не помогают эти приемы, то следует рентгенографию произвести лучом, направленным косо к уровню поврежденного позвонка.
Рис. 21. Правила боковой рентгенографии шейного отдела позвоночника.
Если прием оттягивания плеч или косого направления луча не домотает для получения всех 7 шейных позвонков, можно использовать проекцию Twining’s - рентгенография в положении пловца. Но при осложненном повреждении нижних шейных позвонков эта укладка используется только в позднем или отдаленном периодах травмы.
Боковую рентгенограмму шейных позвонков с функциональными пробами - сгибание-разгибание - следует производить только в том случае, если полностью исключается нестабильность поврежденных позвоночно-двигательных сегментов, тем более производство таких рентгенограмм противопоказано при выраженных неврологических нарушениях.
Для прочтения рентгенограмм шейных позвонков в боковой проекции можно пользоваться мнемоническим правилом ABCS — расположение кривых, проведенных по элементам позво- ночника: alignment bones, cartilage, soft tissue spase (линия контуров костей, хрящей и мягких тканей (рис .22).
Рис. 22. Мневмоническое правило ABCS
Две первых линии а и b должны быть параллельны, нормальным считается отклонение линии от основного курса менее чем на 2,7 мм. Отклонение на 3,5 мм и более считается патологическим и свидетельствует о разрыве одной из связок. О повреждении связок можно судить и по оценке угла между шейными позвонками, при появлении угла больше 11 ° разрыв связок несомненен. Линия, образованная верхушками остистых отростков, наиболее неправильная из-за того, что выступают остистые CII и CVII .
Для корректной оценки рентгенограммы необходимо, чтобы проекция была строго боковой. При патологии в Шейном отделе линии суставных отростков расходятся, и уровень этого Расхождения соответствует уровню повреждений. Линии b к с очерчивают контуры позвоночного канала. При травме уменьшение Размеров канала до 10-13 мм указывает на обязательное повреждение опинного мозга. Встречается врожденная узость позвоночного канала, можно определить при измерении расстояния между линиями ab и bc . При этом, если ab:bc > 1, то ширина канала нормальная, если же ab:bc .
Рентген позвоночника (спондилография) является частым исследованием во врачебной практике. Его обычно используют в качестве начального этапа для диагностики заболеваний и повреждений позвоночного столба. Эта группа болезней включает различные по своему характеру поражения, которые можно выявить лишь лучевыми методами. Это связано с особенностями строения спины – её костные образования сложно поддаются обычному обследованию.
Как делают рентген позвоночника? Этот метод исследования не требует специальной подготовки, и его можно осуществлять в условиях любой поликлиники. Правда, заподозрить на снимке возможно только повреждения костной системы – позвонков и их отростков. При подозрении на грыжу межпозвоночного диска оно окажется малоинформативным, так как мягкие ткани плохо видны на таких снимках.
Несмотря на такие недостатки, рентгенография позвоночника остаётся основным способом выявления остеохондроза. Его признаки видны на рентгенограммах уже на ранних стадиях – смещение позвонков и нестабильность сегментов можно увидеть при функциональных пробах.
Снимки всего позвоночного столба несут мало информации, поэтому процедуру выполняют для различных сегментов отдельно.
Подготовка к исследованию
Любые лучевые методы не требуют специфических требований, так как на их информативность мало влияет образ жизни пациента. Чтобы получить качественный рентген позвоночника, достаточно явиться на процедуру, а также соблюдать все требования врача во время него. Но существуют определённые условия, которых необходимо придерживаться:
Не стоит забывать, что увидеть патологию на рентгенограмме может только врач. Пациент не должен самостоятельно искать на ней болезни, а лишь быть в курсе для чего и когда выполняется эта манипуляция.
Рентгенография шейного отдела позвоночника
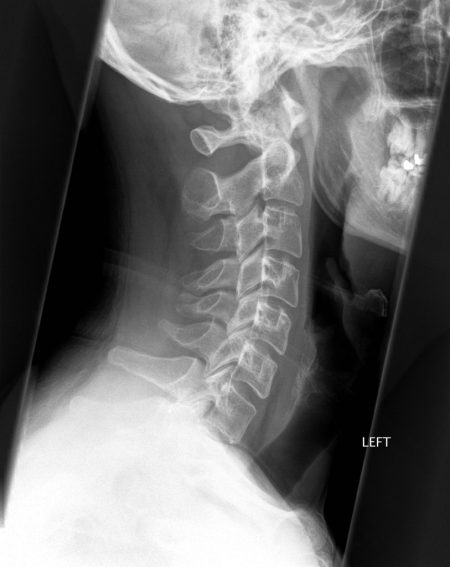
Шея у человека состоит из многих анатомических образований, что затрудняет её рентгенологическое исследование. Чтобы сделать полноценное заключение, нужно выполнить не менее двух снимков в перпендикулярных проекциях. Такой рентген шейного отдела позвоночника позволяет увидеть те детали позвонков, которые взаимно перекрываются:
Прямая рентгенограмма выполняется в положении стоя или лёжа. На ней можно увидеть тела позвонков, а также расстояние между ними. Она позволяет оценить прямолинейность шейного сегмента, так как при некоторых заболеваниях происходит её нарушение.
Боковая проекция используется для оценки состояния задних и боковых отростков позвонков. Она позволяет оценить физиологические изгибы шеи, которые могут изменяться при сколиозе.
Очень редко применяют боковые снимки – только при подозрении на переломы, которые не выявляются предыдущими способами.
В наше время лучевая диагностика расширила свои позиции – для комплексной оценки применяют компьютерную и магнитно-резонансную томографию. Ими хорошо дополняется обычная рентгенография шейного отдела позвоночника, так как видны ещё мягкие ткани – межпозвоночные диски и связки.
Так как в этой области много других образований, то рентген шейного отдела позвоночника требует особых манипуляций. В результате нехитрых действий можно сделать снимки всех позвонков, не используя специальной аппаратуры:
- Для профилактического исследования всегда выбирают боковую проекцию, так как она позволяет увидеть признаки заболевания на всём протяжении шейного отдела. Остальные методы применяются по усмотрению врача, так как в некоторых случаях подтверждают подозрения.
- При направлении лучевой трубки на переднюю область шеи можно получить чёткие изображения четырёх нижних шейных позвонков.
- Для оценки верхних используют специальный приём – делают снимок через открытый рот.
Дополнительно можно применять функциональные пробы – выполнять процедуру во время максимального сгибания или разгибания шеи. При диагностике заболеваний, сопровождающихся их частичным смещением, такие приёмы являются незаменимыми.

Рентген шейного отдела позвоночника является информативным только при некоторых заболеваниях. Поражения связок или межпозвоночных дисков может полностью подтвердить только томография. Рентгенография показывает следующие поражения позвоночного столба:
- Остеохондроз не ранее второй стадии, когда формируется нестабильность позвонков и костные выросты на их краях.
- Переломы – тела или отростков позвонка, которые часто встречаются после автомобильных аварий.
- Вывихи, возникающие обычно в верхней части шейного сегмента. В остальных отделах спины такая травма почти не встречается, что связано со строением первых двух позвонков. Большая подвижность и слабость связок приводят к их смещению при чрезмерной нагрузке.
В наше время для диагностики этих заболеваний используют компьютерную томографию, позволяющую сократить время исследования.
Рентгенография позвоночника в грудном отделе
Это диагностическое мероприятие выполняется редко, так как заболевания этого сегмента почти не встречаются. Полноценно рентген грудного отдела позвоночника провести сложно, так как мешают кости рёбер и плечевого пояса. Но если его выполняют, то обязательно в двух проекциях:
- В прямом положении можно оценить почти все позвонки (за исключением двух верхних). При достаточной чёткости определяются их тела, а также боковые отростки.
- Боковое положение пациента позволяет увидеть строение средних и нижних грудных позвонков. Эта проекция используется при подозрении на перелом, так как для него характерна именно нижняя локализация.
Оценивая соединения костей между собой можно определиться с диагнозом остеохондроза. Первоначально в этом сегменте поражаются именно рёберно-позвоночные суставы, а не хрящевые диски. Заболевание вызывает разрастание костной ткани в виде шипов, а также уменьшение подвижности при нагрузке – сгибании, разгибании и глубоком вдохе.
Рентгенография позвоночника в поясничном отделе
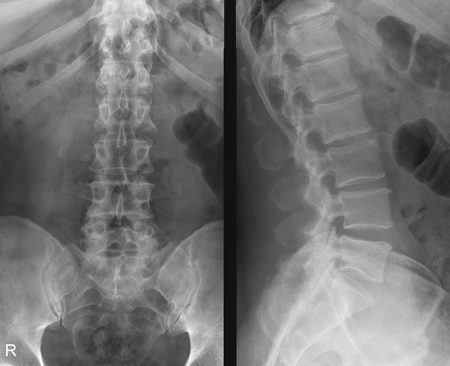
Диагностика заболеваний в этом отделе позвоночного столба ограничена, поэтому рентген поясничного отдела позвоночника используют как профилактическую методику. При подозрении на патологический процесс пациентов направляют на углублённое обследование. Это связано с частым формированием грыжи в этом отделе, которая на обычной рентгенограмме не видна. Различное положение пациента во время процедуры позволяет лишь заподозрить эту патологию:
В случае выявления патологических изменений пациент направляется на дополнительное обследование – с использованием контраста или томографии.
МРТ в настоящее время используется как основной метод выявления межпозвоночных грыж, поражающих поясничный отдел. Так как томография хорошо визуализирует мягкие ткани, то выпячивание хрящевого диска на фоне позвонка хорошо заметно.
Лучевую диагностику этого отдела проводят в случае подозрения на перелом костей таза, так как эта кость образует его заднюю стенку. Для обзорного снимка это сегмент слишком мал, поэтому используют рентген пояснично-крестцового отдела позвоночника. Эти два сегмента слишком тесно связаны между собой, поэтому проводится их одновременная оценка.
В норме между костями таза и крестцом отсутствует подвижность. При переломах соединения разрываются, что приводит к смещению последнего тягой поясничного отдела. Поэтому для подтверждения перелома используют функциональные пробы со сгибанием или разгибанием спины. При этой травме крестец начинает перемещаться вверх, так как соединён сухожилиями и мышцами с другими отделами.
Спондилография или рентгенография – метод исследования состояния костных структур скелета и диагностирования заболеваний опорно-двигательного аппарата. Позволяет собрать данные о состоянии тел позвонков, межпозвоночных дисков, спинномозгового канала, отве

Безболезненная, уникальная методика доктора Бобыря
Дешевле, чем мануальная терапия
Мягко, приятно, нас не боятся дети
Только с 20 по 30 июня! Записывайтесь сейчас!

Как правило, делаются рентгенографические снимки фрагмента позвоночника (около 4-7 тел) в перпендикулярных проекциях: передней, задней, боковой.
Исследованию подвергаются контуры и структура позвонков, позвоночные дуги, остистые и поперечные отростки, суставы, межпозвоночные диски, просвет и стенки спинномозгового канала. Особое внимание уделяется дорсальным поверхностям тел позвонков, патологическим изменениям и новообразованиям в позвоночном канале и паравертебральных тканях, разросшимся остеофитам и расщепленным дужкам.
В некоторых случаях анализ спондилограмм может быть затруднен в виду сложности строения анатомических структур и наслоения на изображении одних органов на другие. Дополнительную информацию о патологиях получают при выполнении функциональных рентгенограмм в боковых или три четверти проекциях при максимальном сгибании, разгибании или ротации позвоночного столба. Это позволяет определить биомеханические возможности скелета и его отдельных сегментов.
Спондилографию применяют для выявления следующих патологий позвоночника, диагностики и лечения заболеваний опорно-двигательного аппарата:
- остеохондрозная болезнь (лечение протрузии межпозвонковых дисков и грыжевых образований);
- лечение искривлений позвоночника, нарушений осанки (сколиоза, кифоза, лордоза);
- аномалии развития позвонков или хрящей;
- диагностика нестабильности позвонков (лечение спондилолистеза, ретролистеза), дооперационный и реабилитационный контроль;
- травматические поражения позвоночника, выявление и наблюдение последствий травм;
- гемангиома позвоночника и ее лечение;
- диагностика патологий межпозвонковых суставов и связочного аппарата, лечение спондилоартроза позвоночника;
- выявления опухолей спинного мозга и распространения метастаз;
- лечение стеноза позвоночного канала (стойкое сужение просвета и сдавливание спинного мозга);
Спондилография не требует никакой предварительной подготовки к процедуре. Необходимо только направление лечащего врача (вертебролога, остеопата, ортопеда), где будет четко указано, какой сегмент позвоночника исследуется и в каких проекциях необходимо выполнить снимки.
Спондилографию проводят в специализированном кабинете лаборант или врач-рентгенолог. Пациента попросят снять одежду (нижнее белье можно будет оставить, если на нем нет металлических застежек), часы, украшения. На момент проведения процедуры выдадут одноразовый медицинский халат.
Больному помогут лечь на лабораторный стол и принять необходимое положение (лежа на спине или боку, на животе или в пол оборота). Для нейтрализации излучения область репродуктивных органов прикрывают специальными свинцовыми пластинами.
После выполнения прямых снимков пациента могут попросить наклониться вперед, насколько это возможно, и замереть в таком состоянии для следующего кадра. При исследовании шейных позвонков может появиться необходимость открыть рот, чтобы исключить наложение изображений затылочной и нижнечелюстной костей на позвоночник.
Противопоказанием к проведению процедуры является беременность и общее тяжелое состояние больного, при котором невозможно исследование, хронические болезни в острой форме.
Рентгенография позвоночника применяется при широком спектре паталогических состояний позвоночного столба.
Компьютерная томография позвоночника позволяет получить более детальные снимки, по сравнению с традиционной рентгенографией позвоночника.
Магнитно-резонансная томография позвоночника позволяет получить снимки позвоночного столба без использования ренгеновского излучения.
Рентгеноденситометрия позвоночника направленна на определение минеральной плотности костной ткани.

В современных коммерческих лабораториях рентгенография позвоночника проводится с учетом индивидуальных особенностей пациента, а результаты могут быть записаны на компакт-диск.
Методы диагностики патологий позвоночника
Заболевания позвоночника развиваются постепенно и дают о себе знать резкими болями, когда болезнь уже прогрессирует, поэтому очень важно следить за состоянием позвоночника. Для этого рекомендуется периодически осуществлять его диагностику.
На сегодняшний день существует множество методов обследования позвоночника. Поговорим о них подробнее.
- Неврологическое исследование – самое простое и древнее. Оно обычно проводится на первичном осмотре. С помощью специального молоточка врач проверяет рефлексы, что дает общее представление о состоянии пациента.
- Электромиография – исследование мышечной активности при помощи электрических импульсов. Этот метод позволяет конкретизировать болезни позвоночника. В ходе процедуры в мышцы вводятся тонкие иглы, через которые подается электрический сигнал.
- Электронейрография – метод, позволяющий с помощью электричества оценить состояние периферических нервов. Обследование осуществляется путем прикрепления к телу пациента электродов.
- Ультразвуковая допплерография – метод волновой диагностики, дающий представление о кровотоке в позвоночнике.
- Денситометрия – рентгенологическое исследование костной ткани, показывающее ее плотность.
- Рентгенотомография – метод диагностики, базирующийся на анализе снимков отделов позвоночника, позволяющих увидеть объемные структуры спинного мозга и позвоночника.
- Спондило(уро)графия – метод лучевой диагностики позвоночника, сочетающий спондилографию (рентген позвоночника без контрастирования) с контрастированием мочевыводящих путей. Этот метод обычно применяют при осуществлении диагностики позвоночника у детей с врожденной патологией позвонков и одновременным подозрением на аномалии мочевыводящей системы.
- Миело(томо)графия – обследование позвоночного канала, предусматривающее введение контрастных веществ в субарахноидальное пространство (полость между мягкой и паутинной мозговой оболочкой спинного и головного мозга). Это позволяет визуализировать спинной мозг и определить проходимость субарахноидального пространства.
- Эхоспондилография (ЭСГ) – метод исследования позвоночника с помощью ультразвука. ЭСГ используют в диагностировании пороков пренатального развития позвоночника.
- Эпидурография – рентгенологическая диагностика позвоночника с введением в эпидуральное пространство (пространство снаружи мозгового канала) при помощи прокалывания ткани водорастворимых контрастных веществ. Метод позволяет увидеть дегенеративные процессы в позвоночнике.
- Веноспондилография (ВСГ) – еще один метод контрастной рентгенографии, позволяющий оценить состояние сосудов вокруг спинного мозга. При проведении ВСГ контрастное вещество вводится в губчатую ткань остистого отростка позвонка.
- Радиоизотопное сканирование скелета – метод диагностики болезней позвоночника, позволяющий определить активность метаболических процессов в костной ткани. Обследование осуществляется путем регистрации накопления остеотропного радиофармпрепарата. Метод дает возможность обнаружить костные очаги с повышенным метаболизмом – опухоли, воспаления.
- Дискография – контрастное обследование межпозвоночного диска. Метод применяется при полисегментарных дископатиях для определения сегмента, ставшего причиной болевого синдрома.
Однако чаще всего для диагностики заболеваний позвоночника доктора назначают рентгенографию, компьютерную томографию (КТ) и магнитно-резонансную томографию (МРТ). С помощью этих методов можно диагностировать травмы, дегенеративные состояния позвоночника, наблюдать динамику лечения. Поговорим о них более подробно.
Полезные советы
Остеохондроз – слово знакомо, увы, даже юным пациентам. Это одно из самых распространенных заболеваний позвоночника, вызванное дегенеративными процессами в хрящевой ткани межпозвоночных дисков и сопровождаемое сильной болью. Вот что советуют доктора для профилактики этого недуга:
- Больше двигайтесь и занимайтесь физкультурой: делайте зарядку, плавайте, ездите на велосипеде, катайтесь на лыжах, совершайте пешие прогулки.
- Не носите тяжести, избегайте больших физических нагрузок на позвоночник.
- Одевайтесь по погоде: переохлаждение плохо сказывается на здоровье позвоночника.
- Следите за своим весом: избыточные килограммы дают серьезную нагрузку на позвоночник.
- Старайтесь разнообразить пищу, употреблять больше витаминов и микроэлементов и, конечно, не забывайте про кальций, содержащийся в большом количестве, например, в молочных продуктах.
С помощью рентгеновских лучей производится базовое обследование позвоночника. Пациент лежит при этом на кушетке, снимки делаются в двух проекциях с помощью специального аппарата, позволяющего максимально захватить весь позвоночник. Современное оборудование позволяет сделать 10-кратное увеличение изображения на снимке.
Рентгенография дает возможность оценить позвоночник: состояние паравертебральных тканей, размеры позвоночного канала и патологической ротации позвонков, величину деформации позвоночника.
Процедура длится 3-5 минут и не требует специальной подготовки. Результат и медицинское заключение могут быть готовы в течение 30 минут. Частота проведения рентгенографии устанавливается лечащим врачом. В профилактических целях рентген позвоночника достаточно делать один раз в год. Данная процедура не наносит вреда здоровью, но минимальное облачение все же имеет место, поэтому рентген не рекомендуется делать беременным женщинам.
Средняя стоимость рентгенологического обследования одного отдела позвоночника в частных клиниках Москвы в среднем составляет 2000 рублей.
Данный метод отличается высокой информативностью и представляет собой обследование позвоночника с помощью электромагнитного излучения. Самые современные томографы имеют открытый контур, то есть пациент не помещается в закрытую тубу, а значит, такое обследование могут проходить люди, страдающие клаустрофобией. Кроме того, метод не предполагает воздействия на организм ионизирующего излучения, следовательно, обследование безвредно.
МРТ обычно назначается, если у пациента наблюдаются частые головные боли и головокружения неизвестного происхождения, имеются травмы позвоночника, боли в спине, выявленные заболевания позвоночника, например, грыжи.
Противопоказанием к проведению МРТ является наличие кардиостимуляторов, сосудистых клипс, ферромагнитных имплантов, металлокерамических зубных протезов, любых электронных устройств в теле. При проведении процедуры на пациенте не должно быть металлических украшений, женщинам следует приходить на обследование без макияжа, так как в составе косметики могут быть частицы металлов.
Процедура длится 20-30 минут. Пациент располагается на удобной кушетке. Его главная задача – лежать неподвижно, от этого зависит точность результатов. Специально запрограммированный томограф выполняет ряд снимков с различных ракурсов. Результаты сразу же видны на мониторе, их можно сохранить на цифровых носителях, а при необходимости – распечатать.
Особой подготовки МРТ не требует, частота проведения процедуры определяется лечащим врачом.
Стоимость МРТ-обследования одного отдела позвоночника в частных клиниках Москвы начинается от 5000 рублей.
Это обследование предполагает использование рентгеновских лучей. В отличие от традиционного рентгена исследование позволяет получить послойное изображение тканей, конкретизировать степень поражения костных и хрящевых структур в позвоночном канале. Показанием к КТ являются травмы, боли в спине, грыжи межпозвоночных дисков, мониторинг состояния позвоночника до и после операции, выявление различных опухолей и воспалений.
Как и при МРТ, пациент должен лежать неподвижно на кушетке, все движения вокруг него делают излучатель и датчик, а компьютер фиксирует результаты. Длительность исследования редко превышает 15-20 минут. Заключение можно получить сразу же после процедуры. Специальной подготовки перед обследованием не требуется, частоту его проведения определяет врач. Беременным женщинам данный метод диагностики не рекомендуется из-за воздействия Х-лучей.
Средняя стоимость КТ одного отдела позвоночника в частных клиниках – от 4 000 рублей.
Все существующие методы обследования позвоночника позволяют доктору поставить диагноз. Однако КТ и МРТ, в отличие от рентгенографии, дают более детальную клиническую картину, отображая множество нюансов, которых не дает обычный рентгеновский снимок. Поэтому при серьезных проблемах с позвоночником лучше отдать предпочтение этим методам обследования. Если же сравнивать информативность КТ и МРТ, то первый метод для изучения позвоночника врачи считают более точным. МРТ же незаменима при исследовании состояния хрящей, например, при диагностировании межпозвоночной грыжи. С точки зрения безопасности КТ проигрывает абсолютно безвредной МРТ. Однако, справедливости ради, следует сказать, что в современных компьютерных томографах доза облучения кране незначительна.
В Москве достаточно широко представлены услуги проведения обследования позвоночника. Выбирая клинику, следует оценить ее репутацию, оснащенность современным оборудованием, профессионализм сотрудников.
Лицензия на осуществление медицинской деятельности ЛО-77-01-015932 от 18.04.2018.
Рентгенография всего позвоночника (спондилография) – исследование костей и суставов позвоночного столба на протяжении. Дает информацию о состоянии и строении позвонков, оценить расстояние между позвонками, изучить их отростки, межпозвонковые суставы и отверстия, определить подвижность отдельных позвоночных сегментов, характер и степень искривления позвоночника. О состоянии хрящевых структур и спинного мозга можно судить по некоторым косвенным признакам. Рентгенография позвоночника может быть обзорной или прицельной, обычной или с функциональными пробами. При увеличении обследуемой зоны стоимость методики повышается, поэтому снимки всего позвоночника обычно стоят дороже рентгенограмм одного отдела.
Показания
Рентгенография позвоночника в неврологии применяется для определения причин неврологических нарушений при врожденных аномалиях, патологических искривлениях и травматических повреждениях позвоночного столба. Методика назначается для оценки размеров позвоночного канала, обнаружения признаков опухолевых и воспалительных поражений позвоночника, диагностики остеохондроза и уточнения выраженности дегенеративно-дистрофических изменений, установления причины недостаточности кровообращения в вертебро-базилярном бассейне головного мозга.
У пациентов с клиническими проявлениями остеохондроза рентгенография позволяет выявлять смещение позвонков, деформацию их тел, уменьшение межпозвонковых расстояний, разрастание остеофитов, артрозы межпозвонковых суставов, нестабильность, косвенные признаки наличия грыж диска. На рентгенограмме нельзя увидеть опухоли спинномозговых корешков и самого спинного мозга, но можно судить о них по некоторым костным изменениям. Так, разрушение тел позвонков указывает на наличие метастатической опухоли, расширение межпозвонкового отверстия — на невриному спинномозгового корешка, местное расширение позвоночного канала и разрушение дужек позвонков — на экстрамедулярный опухолевый процесс.
Обычно показания касаются одного отдела позвоночника: шейного, грудного или пояснично-крестцового. При определении показаний к рентгенографии в грудном и пояснично-крестцовом отделах врач учитывает, что процедура связана с облучением органов брюшной полости и таза. Многократные снимки этой зоны считаются нецелесообразными, при необходимости проведения повторных манипуляций метод по возможности рекомендуют заменять другими исследованиями. Рентгенографию не выполняют в период беременности и при неспособности больного сохранять неподвижность вследствие неврологических или психических заболеваний. Для обеспечения неподвижности пациента на время проведения процедуры может использоваться седация.
Подготовка
Подготовка пациента требуется при исследовании копчика, поясничного или крестцового отдела позвоночника. Она заключается в полной очистке кишечника, поскольку пузыри газов и кишечное содержимое могут давать тени, накладывающиеся на основное изображение и затрудняющие диагностику. За несколько дней до манипуляции больной должен отказаться от употребления продуктов, способствующих газообразованию (белый хлеб, капуста, молочные продукты и др.). Для очищения кишечника в эти дни следует принимать ферменты и активированный уголь. Накануне обследования необходимо воздержаться от приема пищи, сделать очистительную клизму.
Методика проведения
Рентгенографии позвоночника осуществляется по общей схеме проведения рентгенографического обследования. Пациент находится в положении лежа или стоя. Снимки выполняют в прямой и боковой проекциях. При необходимости используют дополнительные косые проекции. Возможны прицельные рентгенограммы отдельных сегментов позвоночника. Кроме того, применяются снимки с функциональными пробами, позволяющие оценить подвижность исследуемого сегмента.
Читайте также:


