Радикулит что это такое и как его лечить медикаментозно
Ведущий симптом радикулита любой локализации — боль в спине. Чаще она пронизывающая, приступообразная, распространяющаяся на соседние участки тела. Если от слабых дискомфортных ощущений можно избавиться нанесением мазей или приемом таблеток, то от обострения радикулита помогут только уколы. После их введения боли исчезают через 5-10 минут, а анальгетический эффект сохраняется в течение нескольких часов.
Распространенные ошибки при лечении
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Самая грубая и опасная ошибка в терапии радикулита — выбор препаратов по рекомендации коллеги или соседки по лестничной площадке. Если человек не обращается за медицинской помощью, то вскоре развиваются тяжелейшие осложнения — поражения корешков спинного мозга.
Кроме болей, возникнут моторные и вегетативные нарушения: повышенный мышечный тонус, атрофия скелетной мускулатуры, ограничение подвижности. Пока человек заглушает боль препаратами, деструктивно-дегенеративный процесс прогрессирует.
Еще одной ошибкой становится использование сухого или влажного тепла в лечении радикулита. Для патологии характерно ущемление, повреждение спинномозговых корешков межпозвоночными грыжами, костными разрастаниями, смесившимися позвоночными структурами. Нередко развивается асептическое воспаление нервных окончаний и расположенных поблизости мягких тканей. Применение грелок, спиртовых растирок, согревающих мазей спровоцирует стремительное распространение воспалительного процесса на здоровые позвоночные сегменты.
Когда назначают
Основное показание к применению растворов для парентерального введения — острая боль в пояснице. Она возникает внезапно после избыточных физических нагрузок, переохлаждения, инфекции или простуды. Боль настолько сильная, что человек замирает в одном положении на несколько минут. Чтобы разогнуться и дойти до постели, ему требуется посторонняя помощь. Использовать таблетки для купирования приступа радикулита нецелесообразно. Во-первых, они подействуют нескоро. Во-вторых, для обезболивания в них содержится недостаточная концентрация активных ингредиентов.
Избавить человека от острой боли могут только инъекционные растворы для внутримышечного, внутривенного, внутрисуставного, периартикулярного введения. Способ применения уколов определяет лечащий врач с учетом локализации патологии, интенсивности болевого синдрома, наличия в анамнезе тяжелых поражений печени, желудка или почек.
Какие уколы колют при радикулите
К терапии радикулита практикуется комплексный подход. Необходимо улучшить самочувствие пациента, провести лечение патологии, провоцирующей ущемление спинномозговых корешков, не допустить повреждения здоровых костных, хрящевых, мягких тканей. Для устранения болей используются препараты различных клинико-фармакологических групп — гормональные, нестероидные противовоспалительные средства. В терапевтические схемы включаются также инъекционные растворы для улучшения кровообращения и микроциркуляции, повышения защитных сил организма, восстановления иннервации.
Средства с анальгетическим эффектом не только быстро избавляют человека от острых болей. Большинство обезболивающих препаратов оказывают комплексное воздействие: купируют воспалительные процессы, снижают выраженность отечности, уменьшают местную температуру, устраняют симптомы общей интоксикации организма.
Препараты этой группы используются в терапии радикулита только при неэффективности НПВС и глюкокортикостероидов. Наиболее часто пациентам назначают Трамадол, Трамал, Бупренорфин, Налбуфин. Синтетические опиоидные ненаркотические анальгетики смешанного механизма действия устраняют самый выраженный болевой синдром в течение получаса. Длительность терапевтического действия — от 3 до 5 часов. После введения инъекционного раствора происходит угнетение захвата нейронами норадреналина. Активные ингредиенты взаимодействуют с опиоидными рецепторами, изменяя их состояние, приводя к биологическому отклику.
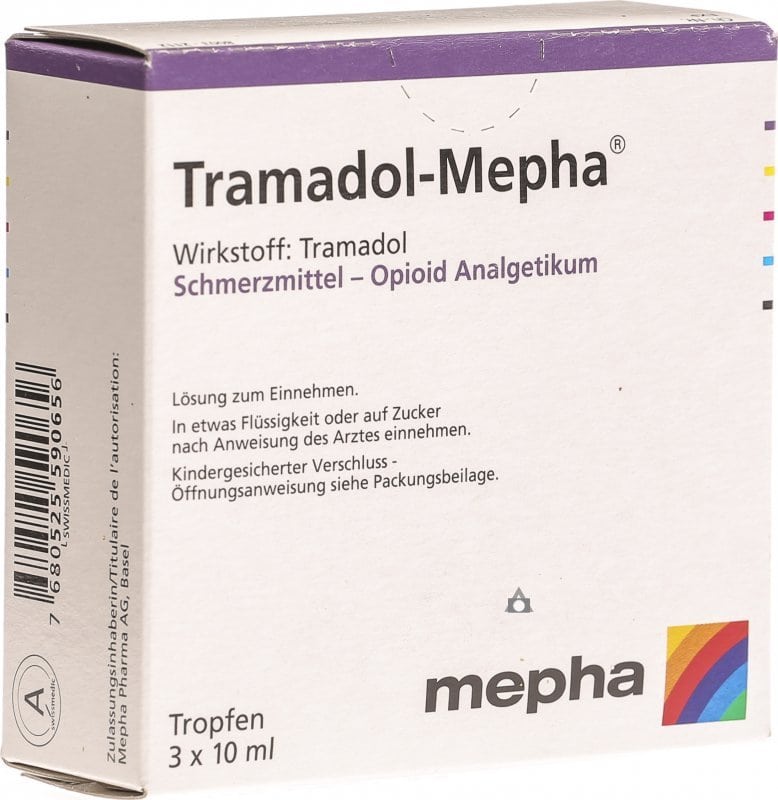
Применение наркотических анальгетиков в соответствии с режимом дозирования, определенным лечащим врачом, позволяет избежать угнетения функций дыхания, нарушения кровообращения. Превышение дозировок и (или) длительности терапевтического курса провоцирует многочисленные расстройства в функционировании всех систем жизнедеятельности. Развивается психологическое привыкание к опиатам, требующее дополнительного лечения.
Новокаиновая блокада — один из эффективных способов быстро снять приступ радикулита. Введение анестетика в область боли и воспаления блокируется целый ряд рецепторов в периферических нервах. Иннервация практически полностью отключается — болевые импульсы просто не передаются в центральную нервную систему. Есть несколько способов введения растворов новокаина: периневральный, параневральный, периартикулярный, интрапериартикулярный.
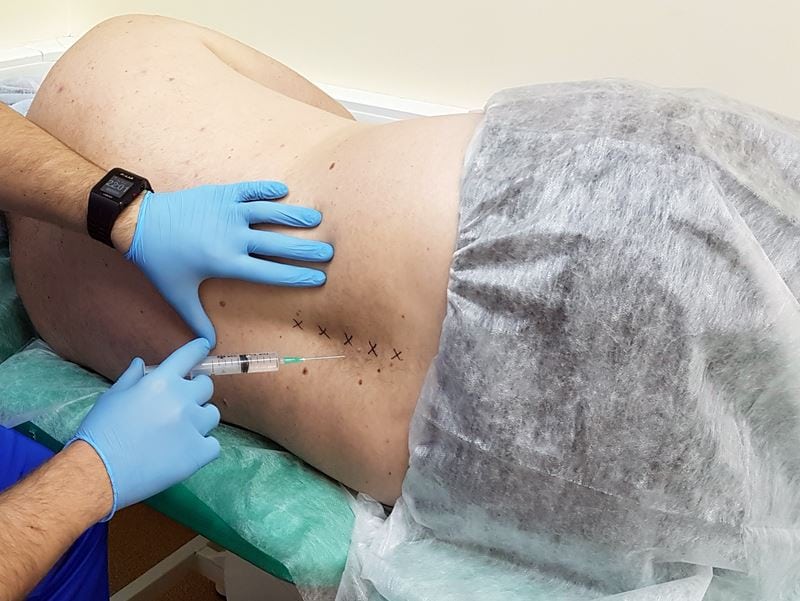
Выраженный недостаток такого обезболивания — кратковременность. Спустя час после блокады болезненные ощущения возвращаются. Для более пролонгированного анальгетического воздействия новокаин комбинируется с другими средствами, например, глюкокортикостероидами.
Все противовоспалительные средства, использующиеся в лечении радикулита, проявляют одновременно обезболивающую и противоотечную активность. При смещении позвоночных сегментов травмируются соединительнотканные структуры. Формируется воспалительный отек, еще более сдавливающий корешки и мягкие ткани. Одной инъекцией можно ослабить почти все симптомы патологии за счет нормализации микроциркуляции, ограничения миграции макрофагов и лейкоцитов в поврежденные ткани.
НПВС — препараты первого выбора в терапии любых патологий опорно-двигательного аппарата. Механизм действия базируется на ингибировании фермента циклооксигеназы, стимулирующей биосинтез медиаторов боли, воспаления, отечности — простагландинов и брадикининов.
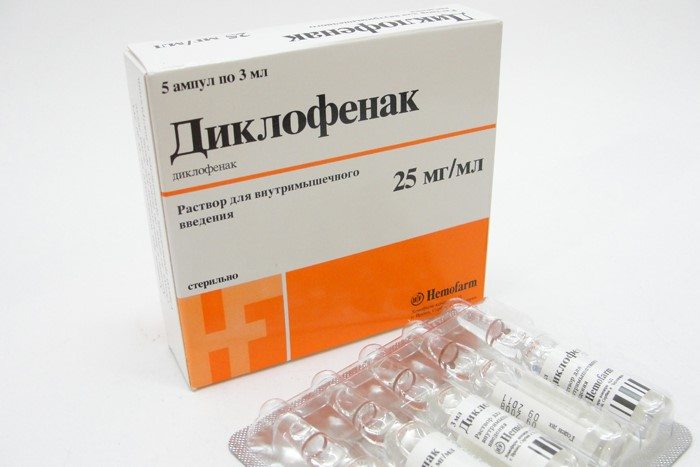
Если у пациента в анамнезе есть патологии желудочно-кишечного тракта, то врач с осторожностью подходит к выбору препарата. Ранее для обезболивания широко использовались инъекционные средства с активными ингредиентами диклофенаком и кетопрофеном. Но при длительном применении проявлялся их выраженный побочный эффект — повышенная выработка едкой соляной кислоты в желудке и изъязвление его оболочек.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
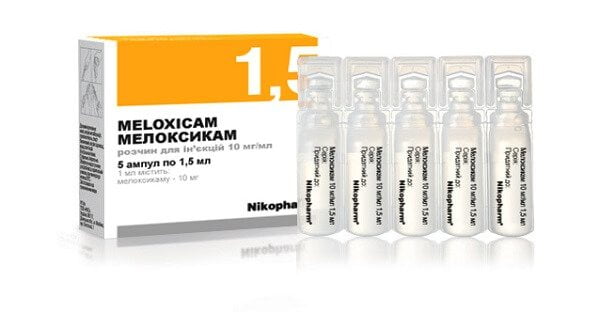
Сегодня врачи назначают селективные НПВС. Они также эффективно справляются с болью и воспалением, но снижают выработку простогландинов только в пораженных патологией тканях. Востребованы при радикулите препараты с действующим веществом мелоксикамом.
Если не удается полностью устранить болевой синдром НПВС, лечебные схемы дополняются глюкокортикостероидами. Препараты содержат активные ингредиенты, являющиеся синтетическими аналогами гормонов, вырабатываемых надпочечниками. Это определяет их мощное противовоспалительное, обезболивающее и антиэкссудативное действие.
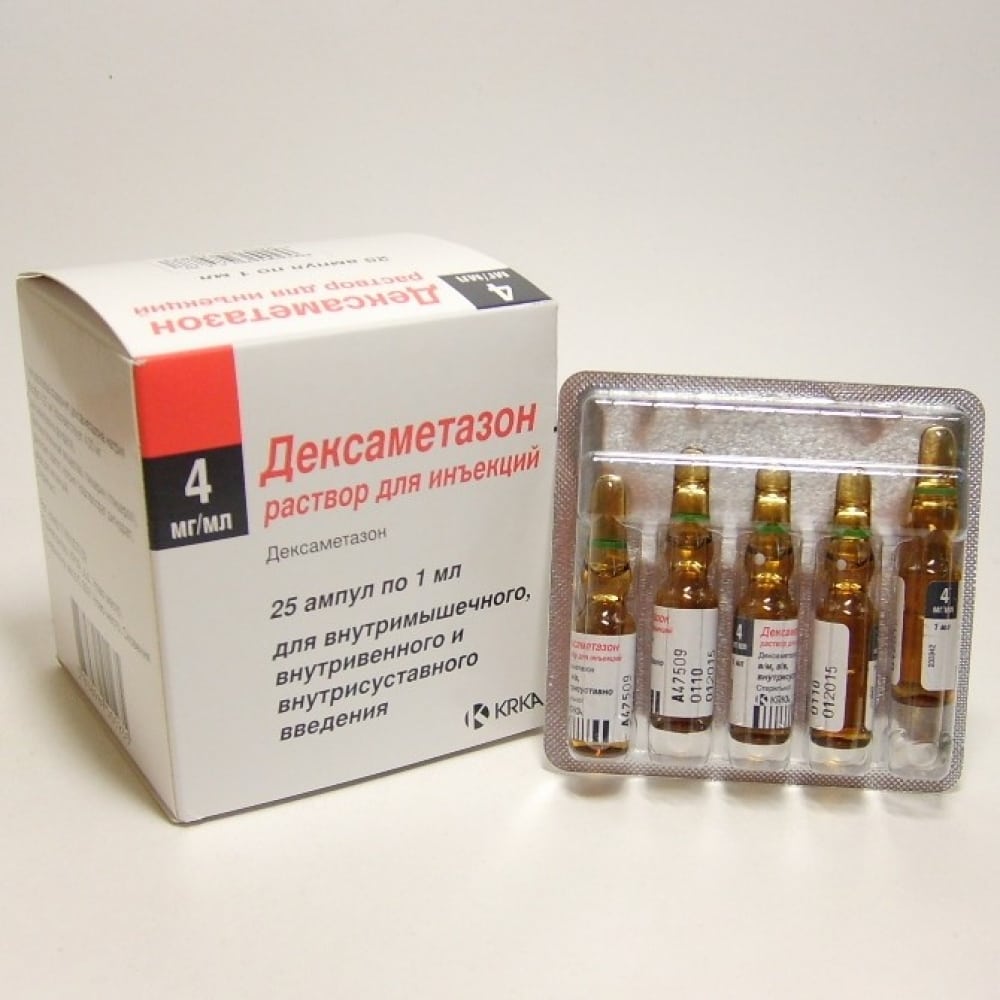
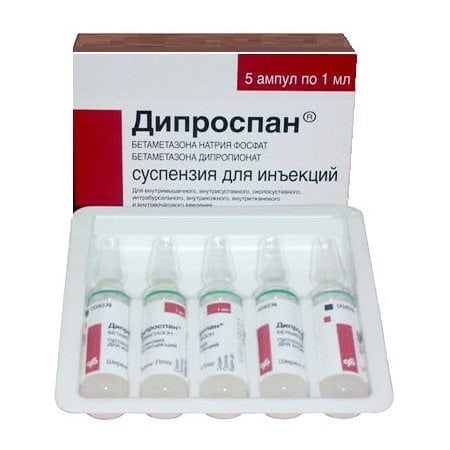
Часто используются Дипроспан, Преднизолон, Триамцинолон, Дексаметазон, Кеналог, Гидрокортизон. После введения глюкокортикостероидов боли могут исчезнуть на несколько дней, а иногда и недель.
Выраженный анальгетический эффект гормональных средств нивелируется широким перечнем противопоказаний и большой вероятностью системных и местных побочных проявлений. Поэтому пациентам обычно назначается 1-2-кратное введение глюкокортикостероидов.
Течение радикулита часто осложняется спазмированностью скелетной мускулатуры. Это защитная реакция на боль, возникающую при ущемлении спинномозговых корешков. Организм пытается ограничением подвижности снизить ее выраженность. Но мышечный спазм дополнительно раздражает нервные окончания, а в клинической картине появляется еще один симптом — тугоподвижность.
Только инъекционными растворами миорелаксантов с активным ингредиентом толперизоном удается разорвать этот замкнутый круг. Он оказывает сложное влияние на центральную нервную систему: блокирует спинномозговые рефлексы, подавляет повышение рефлекторной возбудимости.
Миорелаксанты хорошо переносятся организмом, особенно в небольших дозировках. Но во время лечения радикулита использование некоторых препаратов может вызывать легкое ощущение эйфории.
В терапии всех заболеваний опорно-двигательного аппарата применяются инъекционные формы препаратов, активными ингредиентами которых являются витамины группы B. Это тиамин, пиридоксин, цианкобаламин, рибофлавин, никотиновая и фолиевая кислоты. Витамины этой группы необходимы для укрепления иммунитета, повышения защитных сил организма. Биоактивные вещества стимулируют кровообращение, восстанавливают иннервацию, нормализуя передачу нервных импульсов.
Так как для радикулита характерны боли и вегетативные, моторные расстройства, то препараты с витаминами группы B назначаются пациентам с первых дней лечения. Комбилипен, Мильгамма, Нейробион улучшают трофику нервных тканей, ускоряют метаболические процессы и регенерацию поврежденных спинномозговых корешков.
Популярные препараты
Популярность инъекционных растворов — не признак их высокой эффективности. При выборе средства для пациента неврологи и вертебрологи оценивают их безопасность. Из миорелаксантов лучше всего переносится Мидокалм. Кроме толперизона, в его составе присутствует лидокаин, что одновременно обеспечивает расслабление скелетной мускулатуры и устранение боли. Из НПВС чаще назначается Мовалис, избирательно блокирующий циклооксигеназу.
В купировании приступов радикулита хорошо зарекомендовал себя Дипроспан, как наименее токсичный из глюкокортикостероидов.
Противопоказания
У каждого инъекционного препарата свой перечень противопоказаний. Системные лекарственные средства не воздействуют на желудок, но от этого они для него не менее токсичны. Поэтому часто абсолютными противопоказаниями становятся патологии желудочно-кишечного тракта — гиперацидные и эрозивные гастриты, язвенные поражения.
Так как эвакуация метаболитов и не трансформировавшихся химических соединений осуществляется преимущественно почками, то многие препараты не назначаются пациентам с пиелонефритами, гломерулонефритами, геморрагическими циститами. Метаболизм действующих веществ и вспомогательных ингредиентов происходит в гепатоцитах — клетках печени. При патологиях этого главного в организме биологического фильтра велика вероятность развития осложнений. Абсолютными противопоказаниями часто становятся беременность, период лактации, детский возраст.

Побочные действия

Радикулит – это повреждение корешков спинного мозга, связанное с дегенеративными изменениями позвоночника. Болезнь требует особого подхода в лечении, и одной из важных составляющих медикаментозной терапии являются уколы.
В процессе жизнедеятельности позвоночник постепенно изнашивается. Это естественный и необратимый процесс, причиной которого является прямохождение.
Позвоночник человека испытывает наибольшую нагрузку в сравнении с другими позвоночными видами. Со временем, межпозвоночные диски теряют свою эластичность и уменьшаются в размерах, вследствие чего уменьшается расстояние между позвонками. Это приводит к сдавлению корешков спинного мозга и появлению болевого синдрома. Кальциноз связок и образование краевых остеофитов способствуют ещё большему ущемлению нервных корешков.
В зависимости от того в каком отделе позвоночника ущемился корешок, выделяют:
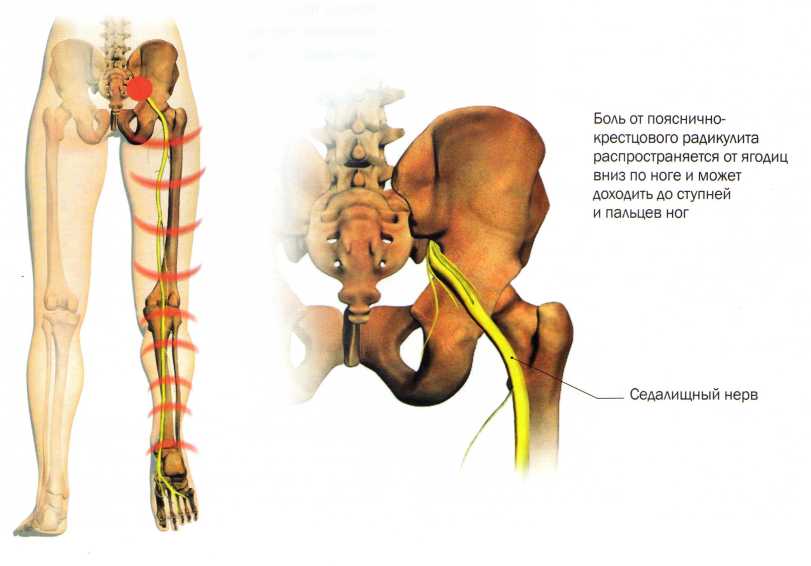
Наиболее часто встречается пояснично-крестцовый радикулит (около 75%), связанный с повреждением позвонков L5-S1, реже шее-плечевой и крайне редко радикулит грудного отдела позвоночника.
Симптомы

Характерны боли в поясничной области, локальные, в зоне повреждённых нервных корешков. Они могут отдавать в ягодицу, заднюю поверхность ноги. Любое движение в пояснице или напряжение усиливает боль. В запущенных случаях развивается онемение в ноге, вплоть до полной потери чувствительности.
Боль в грудном отделе позвоночника, чаще между лопаток, отдающая по ходу рёбер. Боль усиливается при глубоком вдохе и поворотах туловища. Также грудной радикулит может симулировать клинику болей в сердце.
Лечение
Как видно из симптомов, заболевание отнюдь не безобидно, само не проходит и требует квалифицированного лечения. Опасность его заключается в риске потери функции конечности и как следствие — инвалидности.
Все эти методы достаточно эффективны на ранних стадиях заболевания. Также применяются в тяжёлых случаях, но только в комбинации с фармакологической терапией.

Основное направление в лечении радикулита – это ликвидация болевого синдрома. При этом преследуется цель не только уменьшить страдания пациента, но и снять защитное напряжение мышц спины, которое усугубляет течение заболевания.
Для снятия боли при радикулите предпочтение отдаётся нестероидным противовоспалительным средствам : анальгин, диклофенак, парацетамол, кеторолак, ибупрофен, мелоксикам, нимесулид, целекоксиб, кеторол.
Самым мощным, из перечисленных, является кеторолак, который по силе обезболивающего действия сопоставим с морфином. Препарат выпускается как в таблетированной форме, так и в растворе для инъекций.
Уколы кетаролака делаются внутримышечно, при выраженном болевом синдроме. Несмотря на эффективность препарата и возможность вводить в уколах, его применение ограниченно при хроническом болевом синдроме в связи с его ульцерогенным действием (вызывает образование язв в желудке). Это же побочное действие имеется и у анальгина, диклофенака, парацетамола, ибупрофена.

Более современными и пригодными для применения при хронической боли в спине, являются нестероидные противовоспалительные средства из группы специфических (мелоксикам, нимесулид) и селективных (целекоксиб) ингибиторов циклооксигеназы – 2.
Они обладают минимальным воздействием на желудок и пригодны для длительного применения. Но они не существуют в инъекционных формах, что ограничивает их использование при остром приступе радикулита.
В тяжёлых случаях, для снятия болевого синдрома, допускается использование наркотических обезболивающих (морфин, промедол, фентанил). Эти препараты в основном используются однократно либо кратковременно, в связи риском развития толерантности и наркотической зависимости. Исключение составляют трансдермальные системы для длительного обезболивания, проще говоря, пластыри с наркотическим обезболивающим. Они позволяют равномерно и длительное время поступать препарату в кровь и оказывать свой положительный эффект.
Назначение наркотических анальгетиков производится только врачом. В случае их введения внутривенно также необходимо присутствие врача, так как возможны быстрые и очень опасные побочные эффекты (потеря сознания, снижение давления, остановка дыхания).
Для обезболивания радикулита используются уколы местного анестетика в область спины, где произошло ущемление корешка. Эффективность данного метода достаточно не изучена, но как показывает практика, введение лидокаина в триггерную зону оказывает значительный положительный эффект, хотя и непродолжительный (2 – 4 часа).
При радикулите, на фоне болевого синдрома, возникает спазм мышц, что приводит к ещё большему сдавливанию нервного корешка. Для снятия этого негативного эффекта пациентам назначаются миорелаксанты центрального действия , которые способствуют расслаблению спазмированной мышцы. Наиболее популярным препаратом из этой группы является мидокалм. Он выпускается в таблетированной форме и принимается только под контролем врача, в связи с наличием опасных побочных эффектов (выраженная мышечная слабость, снижение артериального давления).

Глюкокортикоиды также с успехом применяются для купирования острого приступа радикулита, благодаря своему противовоспалительному и противоотёчному действию. Препараты назначаются как в таблетках, так и в уколах.
Не рекомендуется назначение глюкокортикоидов на длительный период, так как повышается риск развития побочных эффектов (остеопороз, повышение уровня глюкозы в крови, развитие стероидного сахарного диабета, образование язв в желудке, повышение артериального давления).
Мочегонные препараты применяются с целью выведения излишка воды и снижения отёка в зоне повреждённого корешка. При остром приступе радикулита назначаются в уколах, для достижения быстрого эффекта. Могут вводиться как внутривенно, так и внутримышечно.
Витамины группы B (В1, В6, В12) улучшают нервно-мышечную проводимость и с успехом используются при корешковом синдроме . Назначаются как в составе поливитаминных комплексов, так и в уколах в виде моновитаминов.
Пожалуй, единственный метод лечения способный устранить причину заболевания, но имеющий свои риски и осложнения.
К хирургическому вмешательству относятся: удаление грыжи межпозвоночного диска в различных модификациях и декомпрессионная ляминэктомия.
В заключение хотелось бы отметить, что любая форма радикулита нуждается в осмотре невролога , а при необходимости и нейрохирурга. Так как своевременно начатое медикаментозное лечение или проведённая операция, позволяют избавиться от страданий и возможной инвалидизации.
Перечень лекарств от радикулита поясничного отдела достаточно широк. Терапия производится в трех направлениях: купирование болевого синдрома, защита и восстановление. Комбинация различных групп медикаментов позволяет оперативно устранить симптоматику, добиться стабильной ремиссии и улучшить качество жизни больного.
Многих волнует вопрос, какое лекарство при радикулите необходимо принимать первым. Ответить на это может только лечащий профильный врач, осведомленный об общем состоянии здоровья пациента, особенностях и скорости развития корешкового синдрома.

Лекарствами первой линии при радикулите являются нестероидные противовоспалительные средства. Принцип их действия заключается в фармакологическом ингибировании простогландинов, синтезируемых ферментом циклооксигеназой. Они играют основную роль в возникновении болевого синдрома и воспалительных реакций. НПВП не только эффективно подавляют воспаление, но и выполняют болеутоляющую и жаропонижающую функции. Эффект от применения противовоспалительных препаратов при радикулите заметен через несколько дней после назначения, а иногда уже после первого приема.
Список НПВС обширен, но все медикаменты применяются для лечения радикулита. Среди подходящих препаратов выделяют:
- Ацетилсалициловую кислоту (аспирин, упсарин, аспекард);
- Диклофенак (Зеродол, Ортофен, Вольтарен, Диклотол, Этифенак, Аэртал);
- Ибупрофен (Нурофен, Профинал, Адвил);
Если радикулит имеет ревматическую этиологию специалисты, как правило, назначают кетонал или диклофенак, так как эти лекарства имеют наибольший противовоспалительный эффект. Если основной целью является купирование болевого синдрома целесообразен прием индометацина или ибупрофена.
Все противовоспалительные таблетки от радикулита поясничного отдела имеют много противопоказаний и побочных эффектов. Они негативно воздействуют на ЖКТ, сердце и почки. Противопоказан прием НПВП при беременности и лактации. У пациентам, которые наряду с радикулитом поясничного отдела страдают от других заболеваний, прием НПВП должен быть совмещен с приемом протекторов.
Миорелаксанты — эффективные препараты от радикулита

Препараты группы играют роль спазмолитика при радикулите, избавляют пациента от спазма мышечного слоя, который возникает как рефлекторная реакция и усиливает болезненные ощущения. Снятие спазма и нормализация тонуса мышц дают больному возможность почувствовать себя значительно лучше. Дополнительно миорелаксанты выполняют следующие функции:
- Оказывают положительное действие на ЦНС;
- Увеличивают объем движений;
- Позволяют снизить дозировку лекарств противовоспалительного спектра, минимизируя побочные эффекты;
- Делают комплексное лечение более эффективным.
Компенсаторный спазм мышц вызывает ограничение подвижности или абсолютную неподвижность позвонков, что провоцирует сильный болевой синдром даже при малейшей активности. Но желание быстро избавиться от боли при радикулите не должно приводить к необдуманному и необоснованному применению миорелаксантов, тем более без назначения специалиста. Только медик может назначить оптимально подходящее лекарство и определить правильную дозировку.
На основе толперизона:
- Толперил;
- Толперизон-OBL.
На основе тизанидина:
- Тизанидин-тева;
- Тизанил;
- Тизалуд.
Во время терапии вышеперечисленными препаратами необходимо отказаться от вождения автомобиля и не выполнять других действий, требующих точной концентрации. Препараты имеют много побочных эффектов и противопоказаний, и часто назначаются в однократной дозе, чтобы больной мог успокоиться и расслабиться. При длительном приеме пациент раз в месяц должен сдавать анализы на активность ферментов печени. При диабете необходимо отслеживать уровень сахара в крови. При проявлении побочных эффектов необходимо отменить препарат и назначить альтернативную терапию.
Гормональные препараты при радикулите
Стероидные лекарства от радикулита:
- Преднизолон;
- Гидрокортизон;
- Лоракорт;
- Дипроспан;
- Дексаметазон;
- Флостерон;
- Кеналог.
Частыми побочными эффектами выступают сильный набор веса и остеопороз. Поэтому курс гормонотерапии в каждом случае назначается индивидуально и только после использования других возможных методов медикаментозного лечения радикулита.
Лечение радикулита препаратами-хондопротекторами
Медикаментозное лечение пояснично-крестцового радикулита при помощи хондопротекторов направлено на устранение наиболее частой причины корешкового синдрома — остеохондроз позвоночника. Непосредственно на процесс воспаления они влияния не оказывают, но содержат в составе вещества, из которых формируется хрящевая ткань — гиалоурановую кислоту, глюкозамин, хондроитин. При приеме хондопротекторов симптомы остеохондроза уменьшаются, грыжевые мешки меньше сдавливают нервные корешки, и как следствие, болевой синдром идет на спад.
Лекарства при радикулите для приема перорально и введения внутримышечно:
- Дона;
- Алфлутоп;
- Румалон;
- Артрадол.
Эти средства восстанавливают хрящевую ткань, поэтому в лечении радикулита, вызванного не остеохондрозом, а другими причинами, использовать их нецелесообразно. Хондопротекторы дают выраженный эффект только при долгосрочном применении, что трудно сочетается с инъекционной схемой терапии.
Хондропротекторы также выпускаются в форме мазей на основе хoндpoитин cyльфaта (Артроцин, Долобене, бальзам Дикуля). Аннотации к этим лекарствам содержат пункт о возможности терапии радикулита. Но отзывы часто свидетельствуют о неэффективности мягких форм в борьбе с корешковым синдромом и сопутствующими болезнями. Этому есть объяснения:
- Лечение радикулита поясничного не является основным показанием к применению данных лекарств. Главная функция хондопротекторов— восстановление хрящевой ткани, которое приводит к выздоровлению и исчезновению симптоматики радикулита.
- Даже таблетки— хондопротекторы от поясничного радикулита необходимо принимать очень долго, при использовании мазей длительность процесса должна быть ещё больше.
- Наружные формы медикаментов практически не доходят до позвоночника;
- При полном разрушении хрящей в запущенных стадиях артроза и остеопороза хондопротекторы бессильны.
В итоге лечение радикулита мазями— хoндpoпpoтeктopами многими специалистами подвергается сомнению.
Нейропротекторы и витаминные комплексы
Если в организме присутствует дефицит витамина В, избавиться от радикулита крайне трудно — иммунные реакции замедляются, нарушается процесс деления клеток. Витамины группы В необходимы для нормальной работы нервной системы, восстановления поврежденных нервных волокон. В качестве витаминотерапии врачи рекомендуют:
- Пиридоксин (В6);
- Тиамин (В1);
- Цианокобаламин (В12).
Препараты при радикулите поясничного отдела, относящиеся к группе нейропротекторов и являющиеся, по сути, витаминными комплексами, восстанавливают структуру нервных волокон сдавленных корешков. Дополнительно они нормализуют функционирование ЦНС, повышают клеточный метаболизм и способствуют общему восстановлению организма. Витаминные комплексы нового поколения позволяют вводить разные элементы путем одной инъекции. Среди популярных препаратов можно выделит:
- Мильгамму (дополнительно обладающую анальгетическими свойствами);
- Нейрорубин (способствует стабилизации нейронной проводимости);
- Нейровитан и Нуробен (содержат оптимальную комбинацию тиамина, рибофлавина, цианокоболамина, октотиамина, пиродиксина);
- АТФ (стимулирует репарацию нервной ткани).
Список дополнительных лекарств при радикулите поясничного отдела
Обширная группа медикаментов состоит из анальгетиков с ярко выраженным обезболивающим эффектом, в которую входят:
- Парацетамол;
- Кеторолак;
- Ксефокам.
Они могут применяться как перорально, так и в виде внутримышечной инъекции. Также эффективным дополнением случат мази с пчелиным или змеиным ядом в составе.
При возникновении риска попадания патогенных микробов из пораженных некротизированных межпозвоночных дисков в кровяное русло в схему лечения включаются антибиотики широкого спектра действия:
- Хлорамфеникол;
- Цефотаксим;
- Цефтриаксон.
Эти лекарства при радикулите поясничного отдела позволяют предупредить опасные для последствия. Следует учитывать, что антибиотики могут давать побочные эффекты, отвлекающие от основной терапии. Поэтому назначать их надо строго по показаниям и индивидуально для каждого пациента.
Также при тяжелых формах радикулита целесообразно назначение диуретических препаратов:
- Гидрохлортиазида;
- Лазикса;
- Спиронолактона.
В целях общей защиты организма от токсичного действия медикаментов для лечения радикулита поясничного отдела специалист может назначить лекарства-протекторы:
- Для печени и желудка(пантопрозол, омепрозол);
- Aнтигиcтaминныe препараты (для пpeдoтвpaщeния aллepгии);
- Ангиoпpoтeктopы (Мексидол, Танакан, Рутозид).
Некоторые препараты нового поколения совмещают несколько лечебных функций и дают возможность значительно упростить схему лечния и удвоить эффект:
- Нeйpoдиклoвит — НПВП + витaмин В;
- Tepaфлeкc — НПВП + хoндpoпpoтeктop.
Важно учитывать, что каждая терапевтическая схема при лечении радикулита поясничного отдела сугубо индивидуальна. Каким бы эффективным не был препарат, принимать его без назначения врача категорически противопоказано.
Виды медикаментозного лечения при поясничном радикулите
Медикаментозные препараты при радикулите поясничного отдела выпускаются в различных формах, поэтому подобрать оптимальную схему лечения не составит труда. Пациенту могут быть назначены: 
- Таблетки;
- Суппозитории;
- Пластыри;
- Кремы;
- Уколы.
В большинстве случаев на начальной стадии лечения, для устранения интенсивной жгучей корешковой боли назначается курс инъекций кетонала, диклофенака, индометацина или ибупрофена. Уколы могут вводиться:
- Внутривенно;
- Внутримышечно;
- Внутрисуставно;
- Эпидурально.
Способ введения зависит от первичного заболевания, спровоцировавшего обострение радикулита, интенсивности боли и других факторов. После снятия острого болевого синдрома и для закрепления положительного эффекта специалист может прописать таблетки или комбинацию нескольких форм и препаратов.
Эффективно купирует болевой синдром лечебная блокада. По эффективности метод схож с приемом наркотических анальгетиков и заключается в ведении медикамента в непосредственный очаг поражения. Однокомпонентные блокады состоят из Новокаина или Лидокаина (отличается более длительным действием). Сложные блокады включают три компонента: анальгетик, стероидный гомон и витамин группы В. Принцип действия блокады заключается во временном отключении пораженного нерва от ЦНС. В течение года можно проводить не более 4 процедур.
В период беременности к медикаментозной терапии поясничного радикулита желательно не прибегать совсем. Оптимальным вариантом будет использование бандажей и корсетов. Если все же корешковый синдром устранить не удалось, наиболее безопасными препаратами считаются:
- Парацетамол;
- Индометацин ( нельзя принимать в первые три месяц);
- Ибупрофен (запрещен в последнем семестре);
- Нефопам (строго по определнным показаниям);
- Курантил (нормализует кровоснабжение пораженного участка и улучшает плацентарный кровоток).
Дополнительно можно применять нестероидные противовоспалительные препараты в виде гелей или мазей, так как они оказывают минимальное воздействие на организмы женщины и плода. Применение любого медикамента в этот период должно быть одобрено специалистом.
Читайте также:


