Прострел в пояснице мануальная терапия
Острая боль в пояснице и выраженные двигательные ограничения ― ведущие симптомы люмбаго, или прострела. Она всегда возникает внезапно, буквально парализуя человека. Часто устранить подобное состояние без посторонней помощи не получается. После отдыха и приема анальгетиков боль отступает, но вероятность ее появления без надлежащей длительной терапии очень высока. Чем лечить прострел в пояснице, решает врач, учитывающий форму диагностированной патологии, стадию ее течения, количество развившихся осложнений.
Первая помощь
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
При простреле возникает настолько резкая, пронизывающая боль, что человек надолго замирает в одном, часто согнутом положении. Прежде всего, ему нужно помочь добраться до постели. Больному следует принять такое позицию, при которой интенсивность дискомфортных ощущений максимально снижается. Нужно уложить его на спину с согнутыми под прямым углом в тазобедренном суставе и колене ногами, а голень опереть о табурет или стул. Иногда улучшение самочувствия происходит в положении лежа на животе с выпрямленными ногами. Чтобы устранить боль, нужно принять таблетку с анальгетическим действием. Быстро устраняют боли нестероидные противовоспалительные средства:
- Нурофен;
- Кеторолак;
- Целекоксиб;
- Диклофенак;
- Кетопрофен.
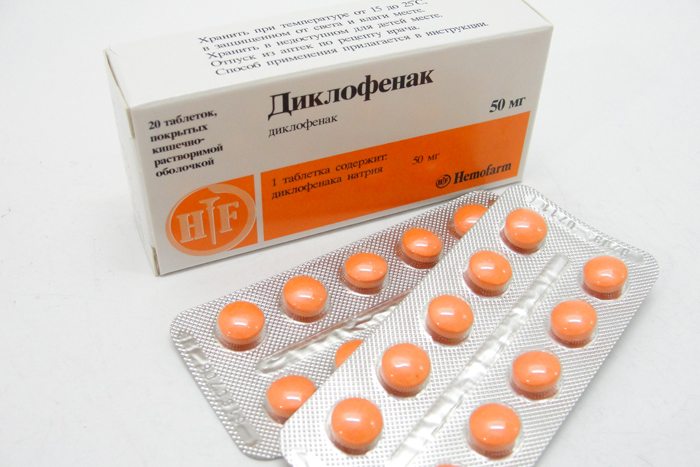
Если в домашней аптечке НПВС нет, то можно воспользоваться обычным Парацетамолом. Неврологи также рекомендуют принять диуретик (Фуросемид, Верошпирон) или антигистаминный препарат (Лоратадин, Тавегил). Эти средства быстро справляются с воспалительными отеками, часто провоцирующими ущемление нервных корешков.
Методы лечения
В первые дни терапии прострела больному показан постельный режим. Затем разрешается передвигаться на небольшие расстояния, обязательно используя ортопедические приспособления — эластичные бандажи, корсеты с пластиковыми или металлическими вставками. На начальном этапе лечение направлено на устранение болезненной симптоматики. В дальнейшем задачей врачей становится проведение терапии патологии, провоцирующей эпизодические или постоянные прострелы.
Разогревание больного места
Если люмбаго не сопровождается воспалением, то самочувствие пациента улучшают прогреванием. Под действием тепла в поврежденных тканях ускоряется кровообращение. В клетки начинают поступать необходимые питательные вещества и кислород. А в результате нормализации микроциркуляции эвакуируются шлаки, токсины, продукты распада тканей. Что используется для проведения согревающих процедур:
- грелка;
- толстый шарф;
- полотняный мешочек с горячими льняными семенами или морской солью;
- средства для локального нанесения с экстрактом красного стручкового перца, пчелиным или змеиным ядом, живичным скипидаром;
- ванна с теплой водой.
Улучшение трофики благоприятно сказывается на скорости метаболизма — восстановление поврежденных соединительнотканных структур происходит значительно быстрее.
Медикаментозное лечение
Тактика лечения зависит от патологии, спровоцировавшей прострел. Наиболее часто боль в пояснице вызвана мышечным спазмом, поэтому необходим прием препаратов, расслабляющих скелетную мускулатуру. А иногда происходит воспаление спинномозговых корешков, что требует уже других методов лечения. Особенно тяжелая ситуация возникает при простреле, причиной которого стало выпадение межпозвоночного диска.
Препаратами первого выбора в терапии люмбаго всегда становятся нестероидные противовоспалительные средства (НПВС). Сначала используются препараты для внутримышечного введения — Мелоксикам, Ортофен, Диклофенак, Кеторолак.
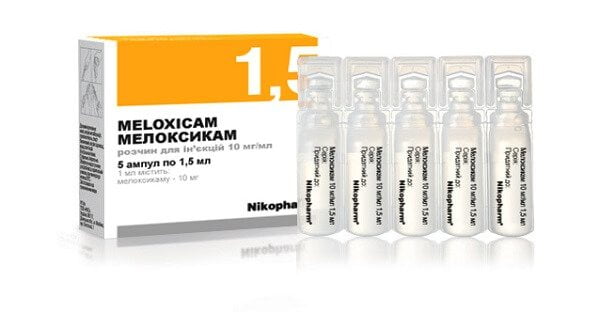
Затем терапевтический результат закрепляется приемом таблеток. Пациентам назначаются НПВС с активными ингредиентами кетопрофеном, ибупрофеном, диклофенаком, лорноксикамом. Из-за возможного поражения слизистой желудка они комбинируются с ингибиторами протонной помпы — Омепразолом, Эзомепразолом, Пантопразолом.
Частые прострелы доставляют не только физический, но и психологический дискомфорт. Клиническая картина пополняется депрессиями, неврозами, повышенной нервной возбудимостью, психоэмоциональной нестабильностью. В лечебные схемы таких пациентов включаются седативные средства — Ново-Пассит, Тенотен, настойки валерианы, пустырника, зверобоя. При их неэффективности назначается курсовой прием антидепрессантов, нейролептиков, транквилизаторов: Адепресса, Феназепама, Фенибута, Грандаксина, Адаптола.

Расстройство сна обычно имеет психологическую подоплеку из-за неприятия человеком возникших проблем со здоровьем, постоянного ожидания нового приступа боли. Бессонница часто развивается на фоне неврозов и депрессивных состояний. Чтобы больной мог полноценно отдохнуть ночью, не чувствовать себя утром вялым и разбитым, ему рекомендован курсовой прием Персена, Глицина, Мелаксена, Золпидема, Донормила. Если пациенту уже назначены транквилизаторы или седативные препараты, то приема дополнительных средств не требуется.

Помимо обезболивающих средств, пациентам с первых дней лечения назначаются миорелаксанты. На начальном этапе практикуется парентеральное введение Мидокалма. Он содержит не только толперизон, устраняющий мышечные спазмы, но и анестетик лидокаин, быстро справляющийся с болевым синдромом. В последующем в лечебные схемы включаются таблетки Сирдалуд, Баклосан, Баклофен. Они не предназначены для длительного применения из-за выраженных побочных проявлений.
Самая частая причина люмбаго — дегенеративно-дистрофические патологии поясничного отдела позвоночника, обычно остеохондроз. Он сопровождается постепенным истончением и уплотнением хрящевых межпозвоночных дисков. Хондропротекторы являются единственной группой препаратов, способных частично восстанавливать хрящевые ткани. Поэтому они обязательно используются для предупреждения прострелов. На протяжении 1-2 недель применяются инъекционные растворы хондропротекторов — Дона, Хондрогард, Алфлутоп, Румалон, Хондроитин-Акос. Затем пациенту назначается длительный (от 3 месяцев до 2 лет) прием таблеток Структум, Терафлекс, Хондроксид, Артра.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Обычно в терапии люмбаго используются наружные средства из двух клинико-фармакологических групп. Первая — НПВС, обладающие противовоспалительным, анальгетическим, противоотечным действием. Это мази и гели Индометацин, Вольтарен, Фастум, Артрозилен, Финалгель.
Вторая — средства для локального нанесения на поясницу с согревающим, отвлекающим и местнораздражающим эффектом. К ним относятся Капсикам, Наятокс, Випросал, Финалгон, Апизартрон.
Иногда назначаются хондропротекторы в виде мазей, кремов, гелей. Но их регенерирующая хрящевые ткани активность не имеет достоверной доказательной базы.
Лечебная физкультура и гимнастика
Выполнение специальных гимнастических упражнений часто заменяет курсовой прием хондропротекторов и анальгетиков. Сразу после купирования прострела к лечению привлекается врач ЛФК. Он объясняет пациенту, что умеренные физические нагрузки комплексно воздействуют на поясничные сегменты позвоночника:
- укрепляют мышечный корсет;
- ускоряют регенерационные процессы;
- стабилизируют позвонки и диски, предотвращая их смещение.
Результатом тренировок становится повышение прочности, упругости, эластичности связок, сухожилий, мышечных волокон.
Массаж и мануальная терапия
Мануальные терапевты используют различные лечебные техники. Улучшение состояния поясничных структур происходит за счет устранения спазмов скелетной мускулатуры и восстановления функциональных возможностей мышечно-суставного аппарата. Мануальный терапевт точечно воздействует на тела позвонков, увеличивая расстояние между ними, предупреждая смещение и выпячивание. Особенно эффективны такие методы лечения в сочетании с классическим, акупунктурным, вакуумным массажем.
Физиотерапия
Улучшить кровоток и лимфообращение позволяют 5-10 сеансов физиотерапевтических процедур. Предупредить возникновение прострелов можно с помощью лазеротерапии, магнитотерапии, иглорефлексотерапии, амплипульстерапии, УВЧ-терапии, ударно-волновой терапии. Для ускорения восстановления пораженных патологией тканей пациентам назначаются аппликации с парафином и озокеритом, грязелечение, гирудотерапия.
Диета
Соблюдение щадящей лечебной диеты становится отличной профилактикой люмбаго, позволяет укрепить защитные силы организма. Врачи рекомендуют исключить из рациона продукты с высоким содержанием простых углеводов, жиров, соли, специй. Это копчености, фастфуд, полуфабрикаты, выпечка из сдобного и слоеного теста. В ежедневном меню должны присутствовать крупяные каши, блюда из постных сортов мяса и рыбы, свежие овощи и фрукты, нежирные супы или бульоны.
Народная терапия
Средства народной медицины не способны устранить как причину прострела, так и сопровождающую его острую симптоматику. Они используются в восстановительный период после проведения основного лечения.
Избавиться от слабых, ноющих, давящих болей в пояснице на этапе ремиссии можно с помощью компрессов. Крупные свежие листья хрена, репейника, капусты растирают до появления капель сока и обильно смазывают с одной стороны густым цветочным медом. Прикладывают к пояснице, укрывают полиэтиленовой пленкой, шарфом или плотной тканью. Длительность процедуры — 2-3 часа.
Травяные настои и отвары применяются при люмбаго как с лечебными целями, так и в качестве обильного питья. Обычно используются зверобой, кукурузные рыльца, ноготки, чабрец, мелисса, душица. Столовую ложку сухого растительного сырья заливают 2 стаканами кипятка, томят на медленном огне 5 минут, оставляют на час. Остужают, процеживают, пьют по 100 мл после еды 3-4 раза в день. Отвары оказывают мягкое диуретическое, противовоспалительное, анальгетическое действие.

Особенности лечения во время беременности
Как не усугубить ситуацию
При оказании доврачебной помощи при простреле не применяется холод или тепло. До установления причины появления острых болей нельзя прикладывать к пояснице пакеты со льдом, грелку, смазывать ее согревающими наружными средствами. Такие процедуры станут причиной распространения воспалительного процесса на здоровые позвоночные структуры.
А наложение на поясницу холодовых компрессов приведет к еще большему спазмированию мышц и усилению интенсивности боли.
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки - не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>

Болевые синдромы в подавляющем большинстве случаев имеют медицинское терминологическое название. Так, в области поясницы часто можно услышать от врача следующие определения: корешковый синдром, люмбаго и люмбоишиалгия, радикулит, ишиас. В народе всего они называются гораздо проще — прострелы в пояснице. Почему возникло такое название? Появилось оно из характеристики болевого синдрома, ощущаемого как резкий, внезапный приступ боли, похожий на выстрел. Возникает он при определенных обстоятельствах:
- внезапном изменении положения тела;
- подъеме тяжести;
- неудачном приземлении на ноги после прыжка;
- во время утреннего подъема с кровати после неудобной позы сна.
Предлагаем разобрать основные причины патологии, способы её устранения. В статье рассказано о том, что можно делать в домашних условиях, а от чего лучше категорически отказаться. Предложены методы, чем лечить прострелы в пояснице без фармакологических препаратов.
Причины прострела в пояснице
В зависимости от причины прострелы в пояснице могут локализоваться в верхних или нижних отделах. В первом случае поражаются корешковые нервы исходящие из поясничного отдела, это состояние на медицинском языке обозначается как люмбаго. При компрессии и воспалении корешковых нервов, отходящих от крестцового отдела устанавливается диагноз ишиас, боль локализуется в нижней части.
Это не самостоятельное заболевание, а симптом патологии, протекающей в позвоночнике, поджелудочной железе, почках или брюшной полости. Среди распространенных причин прострела в пояснице можно назвать следующие заболевания:
- пояснично-крестцовый остеохондроз и его осложнения в виде межпозвоночной грыжи, протрузии диска;
- спондилоартроз и нестабильность положения позвонков;
- желчнокаменная и мочекаменная болезнь (раздражаются в основном верхние пары корешковых нервов поясничного отдела);
- приступ острого панкреатита, панкреонекроз;
- инфекции спинного мозга (туберкулез, сифилис, и другие);
- опухолевые процессы;
- последствия травм.
Ишиас, или прострел кв крестце может быть связан с гинекологическими проблемами, воспалением мочевого пузыря, аденомой простаты (у мужчин). Иногда под маской прострела маскируется опоясывающий лишай (в этом случае присутствует характерное кожное высыпание), миозит на фоне переохлаждения мышц, растяжение сухожильного и связочного аппарата.
При первичной диагностике врач исключает болезнь Бехтерева, ревматизм, поражение структур головного мозга, при которых могут возникать так называемые менингеальные симптомы. Достаточно часто прострелы в пояснице бывают сопряжены с ортопедическими проблемами, такими как нарушение осанки, неправильная постановка стоп, разрушение тазобедренного сустава.
Предрасполагающими факторами считаются:
- избыточная масса тела без соответствующей тренировки мышечного каркаса спины;
- нарушение обмена веществ, в том числе и липидного обмена;
- отсутствие регулярных физических нагрузок и сидячая работа;
- период вынашивания ребенка (происходит значительное изменение анатомии костей таза и поясничного отдела позвоночника);
- наличие вредных привычек.
Отличить прострел в пояснице от симптомов абдоминального заболевания (в брюшной полости), достаточно трудно. Для этого используются специальные методы обследования. Врач может назначить рентгенографию и миелографию, УЗИ внутренних органов, биохимический анализ крови и ЭКГ.
Среди характерных симптомов прострела стоит отметить односторонность локализации неприятных ощущений. Боль может распространяться по нижней конечности вплоть до пятки по ходу пораженного нерва. Снижается чувствительность кожных покровов в месте поражения, больной испытывает онемение, ощущение мурашек. Может возникать хромота. При длительном течении деструктивного процесса в позвоночнике возникает атрофия мышечных волокон нижних конечностей, развиваются сопутствующие артриты и артрозы коленного и тазобедренного сустава.
Прострел в пояснице: чем лечить и что делать?
Как правило, внезапный прострел в пояснице приводит к тому, что человек вынужден ограничить движения и занять определенную позу, в которой снижается интенсивность боли. В поясничном отделе виден сколиоз, компенсирующий натяжение мышечных волокон со стороны пораженного нерва. Боль может усиливаться даже при кашле или смехе. Это состояние требует немедленного медицинского вмешательства, поскольку могут нарушаться функции внутренних органов брюшной полости.
Что делать при простреле в пояснице в домашних условиях чтобы не нанести вред больному? Прежде всего следует лечь в постель и попытаться расслабить напряженные мышцы спины. Затем можно использовать разогревающую мазь с противовоспалительным компонентом. Но медлить с визитом к врачу не стоит. Важно исключить состояния, требующие немедленного хирургического вмешательства (желчнокаменная болезнь, мочекаменная болезнь, панкреонекроз).
Категорически стоит отказаться от любого теплового воздействия. Банные процедуры с веником в парилке, компрессы и прикладывание грелки нанесут еще больший вред. Это связано с тем, что под воздействием тепла происходит расширение кровеносных сосудов в зоне поражения. В очаг воспаления увеличивается приток крови и увеличивается отек. Это вызывает еще большую компрессию нерва. Также нельзя самостоятельно делать массаж, пытаться разработать поясницу с помощью гимнастических упражнений.
Все описанные выше способы позволяют быстро и эффективно устранить боль как симптом. Но они практически не оказывают лечебного воздействия в плане восстановления хрящевой ткани поврежденного межпозвоночного диска. Сделать это можно только с помощью мануальной терапии. В соответствующей клинике опытный врач проводит анализ причин, спровоцировавших прострел в пояснице и разрабатывает индивидуальный комплект для реабилитации. Помощь может быть оказана уже в первые часы после развития болевого синдрома. Быстро поставить пациента на ноги помогает акупунктура в сочетании с тракционным вытяжением позвоночного столба и остеопатией. В дальнейшем с пациентом проводятся курсовые занятия лечебной гимнастикой. Назначается массаж и рефлексотерапия. Все это в совокупности позволяет забыть про прострелы в пояснице на долгие годы. Восстановление здоровья позвоночника с помощью методов мануальной терапии — это реальность, в которой живут сотни и тысячи пациентов подобных клиник.
Имеются противопоказания, необходима консультация специалиста.
Мануальная терапия – способ лечения, диагностики и профилактики функциональных нарушений опорно-двигательного аппарата с помощью рук. Древнейший метод, которым занимались костоправы, официально признан отечественной и зарубежной медициной.

Показания
Мануальная терапия считается одним из лучших методов консервативного лечения для многих больных. Довольно быстро возвращает к обычному ритму жизни – возможности двигаться, сгибаться, выполнять повседневную работу. Показана при следующих заболеваниях и функциональных расстройствах поясничного отдела:
Противопоказания
Как любой вид лечения, мануальная терапия имеет противопоказания, по сравнению с медикаментозными средствами они незначительные:
- опухоли поясницы злокачественные, доброкачественные;
- болезнь Бехтерева или анкилозирующий спондилоартрит;
- беременность;
- выраженный остеопороз;
- свежие переломы области поясницы;
- заболевания крови.
Что дает
Лечебный эффект от мануальной терапии поясничного-крестцового отдела позвоночника заметен сразу. Уже после первого сеанса состояние больного может значительно улучшится.
В результате лечебного воздействия физиологические процессы в организме восстанавливаются быстрее.
Как проводится

Мануальной терапией занимаются опытные, подготовленные врачи, знающие биомеханику, анатомию человека. Опасно доверять свое здоровье знахарям и самоучкам. Позвоночник – прочная, хорошо защищенная, но все же уязвимая структура. Последствия могут быть непоправимыми. Не стоит забывать, что в позвоночном канале находится спиной мозг и кровеносные сосуды.
Лечебные процедуры проводятся не более двух раз в неделю. По времени занимают от нескольких минут до полутора часов. Продолжительность курса индивидуальна, зависит от тяжести и вида заболевания. Обычно достаточно 5 – 10 сеансов, иногда больше. Манипуляции проводятся на ровной жесткой кушетке. Специальной подготовки не требуется, желательно, чтобы тело было чистым. Больной ложится на кушетку. Нижняя часть туловища максимально обнажается. Что делает врач:
- сначала осматривает больного, оценивает его состояние;
- находит болевые точки;
- определяет подвижность позвоночного столба;
- определяет напряжение мышц.

Гарант здоровья ваших суставов! Смотрите по этой ссылке.
Приемы
Мануальная терапия позвоночника в поясничном отделе основана на принципе возвратности. Врач придает пояснице движение, противоположное тому, которое вызвало болевые ощущения в суставах и мышцах. Далее последовательно выполняется:
- расслабляющий массаж в течение 5 – 6 минут;
- мобилизация в сочетании с вытягиваем мышц — увеличивается диапазон движений больного;
- манипуляция проводится жестким коротким толчком — мгновенно купируется боль после физической нагрузки;
- постизометрическая релаксация – мышцы пассивно то расслабляются, то напрягаются, снимается боль, мышечное напряжение.
При ишиасе позвоночника нога выпрямлена. Врач поднимает конечность вверх, больной оказывает ему сопротивление, давит ногой вниз на руку врача. Подъем продолжается до появления болевых ощущений. Нога задерживается в верхней точке, расслабляется и возвращается в исходное положение. С каждым повтором угол подъема увеличивается.
Следующий прием мануальной терапии позвоночника пояснично-крестцового отдела похож на предыдущий. Только прямая нога лежит на плече врача и фиксируется доктором в ступне и колене. Больной должен сопротивляться подъему конечности и стараться согнуть ногу в колене.
Сопротивление должно быть достаточно сильным. После напряжения мышцам необходимо как следует расслабиться, иначе эффект от лечения снизится.
Если немеет задняя часть бедра, приемы следующие. Пациент лежит на животе. Врач одну руку кладет на поясницу больного, второй старается поднять ногу. Пациент сопротивляется, пытается опустить ногу обратно на кушетку. Упражнение с напряжением и расслаблением мышц повторяются от 5 до 15 и более раз.



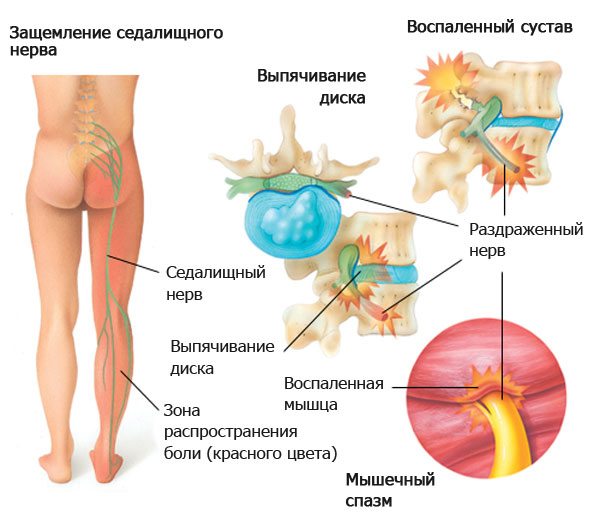
Причины воспаления седалищного нерва
Медики выделяют несколько причин возникновения воспаления седалищного нерва:
- Появление новообразований;
- Смещение межпозвоночного диска или возникновение грыжи;
- Инфекционные заболевания, провоцирующие воспалительный процесс;
- Гинекологические заболевания;
- Остеофиты позвонков (патологические наросты на позвонках или других костях, образующиеся вследствие остеохондроза).
К возникновению ишиаса могут быть причастны также травмы органов малого таза, сильные нагрузки на организм, поднятие тяжестей. Она распространена среди тех людей, которые никогда не занимались спортом и резко решили начать с больших нагрузок.
Встречается воспаление седалищного нерва и у женщин в положении, потому что при беременности в теле женщины смещается центр тяжести и увеличивается нагрузка на позвоночник, который не всегда бывает готов к таким изменениям.
Симптомы воспаления седалищного нерва
При воспалении седалищного нерва у людей боль бывает настолько сильной, что выбивает его из нормального ритма жизни, к симптомам можно отнести:
Лечение воспаления седалищного нерва
Лечение воспаления седалищного нерва нужно начинать с приема врача. Доктору нужно обязательно рассказать, когда появилась боль, какая она по характеру (ноющая, острая, прострелы), проявляется ли она постоянно или возникает периодически, в какие части тела распространяется. От этих рассказов зависит эффективность лечения. Если вы самостоятельно принимали обезболивающие препараты, обязательно сообщите врачу их названия.
После беседы медик осмотрит вас, оценит состояние кожи и мышц, проверит неврологические симптомы и назначит необходимые методы обследования.
Лечение ишиаса проводится в несколько этапов: сначала доктор снимает боль, используются также те препараты, прием которых способствует уменьшению воспаления. Устранив первичные симптомы, начинается активное лечение: физиотерапия, массаж и т.д.
Достижение положительного эффекта во многом зависит и от самого пациента. Ему придется пересмотреть свой образ жизни, начать правильно питаться, соблюдать режим, заниматься лечебной физкультурой. Безусловно, подъем больших тяжестей полностью ограничивается.
В большинстве случаев определить, имеется ли у пациента воспаление седалищного нерва можно после первичного осмотра. Врач проверяет рефлексы больного, оценивает его походку, потому что люди с воспалением в основном начинают подволакивать ногу, или же движение конечности становится неестественным. Все потому что нога теряет чувствительность. Всему виной является потеря чувствительности ноги, ослабление мышц или сильные боли.
Если первичную диагностику можно провести и в простых условиях больничного кабинета, то понять, что именно стало причиной возникновения заболевания намного сложнее. Для точного выявления причин воспаления седалищного нерва нужно использовать передовые методы, такие как МРТ. Именно магнитно-резонансная томография поможет выявить нарушение строения позвоночника, смещение межпозвонковых дисков, трещины, травмы, грыжу. Такой метод диагностики отличается высокой точностью и максимальным удобством для пациента.
Симптоматическая терапия
Эта терапия проводится в острый период, когда боль является самой главной проблемой. Врач попросит вас уйти на покой – нужно снизить нагрузки на обе ноги, даже при условии одностороннего поражения. Делается это потому, что во время хромоты на больную ногу все равно приходится большое, давление, которое может спровоцировать усиление боли. Основу симптоматической терапии составляют лекарственные препараты. Для общего укрепления организма и опорно-двигательного аппарата назначают хондропротекторы, ноотропы, сосудорасширяющие, антиоксиданты.
Этиотропное лечение
Она проводится как в период обострения, так и во время стихания болей, направлено на устранение причины заболевания. Рекомендуется применение мануальной терапии, массажа, лечебной физкультуры, дефанотерапии и физиотерапевтических методов.
Мануальная терапия
Принцип мануальной терапии основан на ручном воздействии на опорно-двигательную систему специалистом – мануальным терапевтом – с лечебной целью. Терапевт воздействует непосредственно на опорно-двигательный аппарат – ставит позвонки на место, возвращает позвоночник и суставы в физиологичное положение, восстанавливает нормальную подвижность. Курс мануальной терапии назначают, если воспаление седалищного нерва сопровождается прострелами в пояснице, ограничением сгибания в позвоночнике, тянущими болями в ноге.
Массаж
Курс массажа доктор назначает, когда боль уже стихла. Он необходим для того, чтобы снять мышечный спазм, который может способствовать защемлению корешков спинного мозга или седалищного нерва. Разминание мышц способствует расширению кровеносных сосудов, улучшается приток крови к поражённой области, расслабляются мышцы спины и поясницы.
Лечебная физкультура
Гимнастика при защемлении седалищного нужна для того, чтобы нормализовать тонус мышц, исправить деформации позвоночного столба, улучшить функцию мышц. Занятия ЛФК включают комплекс упражнений в позициях стоя и лёжа. Это не только метод лечения, но и отличный способ профилактики.
Читайте также:


