Проблемы со спиной поясничный отдел

Остеохондроз и кишечник – как влияет это коварное заболевание на пищеварительный тракт и может ли оно становится причиной развития соматических патологий, таких как колит, болезнь Крона, синдром раздраженного кишечника и т.д. Поговорим об этом в предлагаемой вашему вниманию статье.
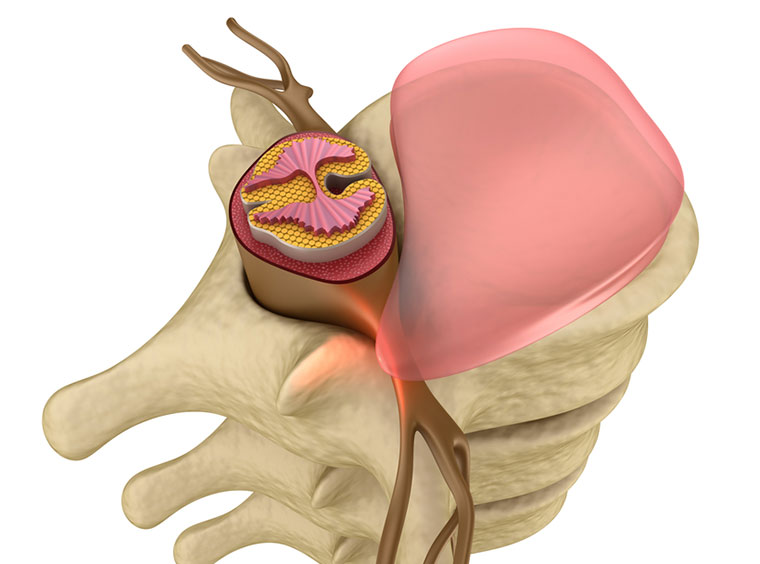
Тесным образом между собой связаны поясничный остеохондроз и кишечник, поскольку в этом отделе позвоночника выходят корешковые нервы, отвечающие за иннервацию данного отдела пищеварительного тракта. За функционирование тонкого и толстого кишечника отвечают последний грудной (Т12) и первые два поясничных (L1-L2) корешковых нервов. Но это не означает, что только при поражении данных межпозвоночных дисков может наблюдаться нарушение работы кишечника.
Дело в том, что все корешковые нервы образуют пояснично-крестцовое нервное сплетение. Из его толщи выходят ветви, которые иннервируют слизистую, мышечную и серозную оболочки. Поэтому при развитии пояснично-крестцового остеохондроза на уровне L5-S1 могут возникать самые разнообразные нарушения работы пищеварительного тракта.
Наиболее часто при остеохондрозе поясничного отдела кишечник функционирует неправильно: происходит сбой в алгоритме перистальтики. Начинают скапливаться кишечные газы. Они расширяют внутренний просвет кишки, что в еще больше степени снижает интенсивность перистальтики. В ответ на это начинается спастическое сокращение мышечного слоя кишечника. Возникает острый болевой синдром, который провоцирует диарею. Это состояние называется синдром раздражённого кишечника. Опытные гастроэнтерологи связывают его возникновение напрямую с поражением межпозвоночных дисков в пояснично-крестцовом отделе позвоночника.
О том, какие еще нарушения в работе кишечника могут возникать при поясничном остеохондрозе и как они проявляются, можно прочитать в предлагаемом материале.
Влияет ли остеохондроз на кишечник
Для того, чтобы ответить на вопрос о том, влияет ли остеохондроз на кишечник, необходимо ознакомиться с физиологией этого отдела пищеварительного тракта. Итак, кишечник подразделяется на три условных отдела:
- тонкий – обеспечивает переработку поступивших пищевых веществ и их всасывание в кровь (здесь также вырабатываются некоторые клетки иммунной системы);
- толстый – отвечает за всасывание воды, здесь также вырабатывается витамин К, отвечающий за анаэробное дыхание полезной микрофлоры и участвующий в формировании системы свертываемости крови;
- прямая кишка – здесь происходит формирование каловых масс и их эвакуация через прямой проход.
Кишечник сформирован тремя базовыми слоями: слизистая оболочка, мышечный слой, создающий поступательные движения перистальтики и серозная оболочка, которая окружена брыжейкой.
Функционирование кишечника регулируется вегетативной нервной системой. Основное управление осуществляется через пояснично-крестцовое нервное сплетение:
- во все слои кишечника поступают нервные импульсы, которые запускают моторику и перистальтику;
- в слизистую оболочку поступает нервный импульс, запускающий процесс всасывания расщепленной на молекулы пищи;
- в толстый кишечник поступает сигнал о необходимости всасывания жидкости;
- при наполнении прямой кишки в головной мозг поступает нервный импульс, который запускает осознанную реакцию опорожнения кишечника (человек в большинстве случаев в состоянии управлять этим процессом).
Остеохондроз влияет на кишечник на той стадии развития, когда на корешковые нервы, их ответвления или нервные сплетения начинает оказываться компрессионная нагрузка.
При нормальном состоянии позвоночника межпозвоночные диски надежно защищают корешковые нервы, отходящие от спинного мозга через фораминальные отверстия в телах позвонков. Если развиваются дегенеративные дистрофические изменения в хрящевых тканях, то происходит следующее:
- хрящевая ткань фиброзного кольца межпозвоночного диска обезвоживается и начинает забирать влагу из студенистого тела пульпозного ядра;
- оно утрачивает свою массу и перестает поддерживать нормальную высоту межпозвоночного диска;
- диск выходит за пределы тел позвонков, которые он разделяет;
- начинает оказывать давление на корешковые нервы;
- запускается вторичная реакция воспаления с целью компенсировать недостаточную амортизацию;
- мышцы чрезмерно напрягаются;
- происходит сдавливание пояснично-крестцового нервного сплетения и развивается плексопатия.
Все эти патологические процессы приводят к тому, что нарушается работоспособность тонкого и толстого кишечника. Это чревато болями, вздутием, метеоризмом, нарушением всасывания питательных веществ. С течением времени может сформироваться неспецифический язвенный колит. На ранней стадии у всех пациентов с поясничным остеохондрозом случаются приступы раздраженного кишечника.
Может ли от остеохондроза болеть кишечник
Ответ на вопрос о том, может ли от остеохондроза болеть кишечник, утвердительный. Болевой синдром развивается по разным причинам:
- иррадиирущая боль, отраженная от воспаленных паравертебральных мягких тканей;
- чрезмерное напряжение мышц брюшного пресса, таким образом организм пытается снизить нагрузку на мышечный каркас спины;
- нарушение иннервации и вторичный спазм мышечной стенки кишки;
- снижение уровня перистальтики и вздутие кишечника за счет скопления кишечных газов;
- спастический или атонический запор;
- тенезмы при диарее.
Если болит кишечник при остеохондрозе, то необходимо проводить его тщательное обследование. Важно сделать ректороманоскопию – данное обследваоние позволит исключить язвенное поражение слизистой оболочки кишечника, полипы, рост злокачественных опухолей. Иногда болевые ощущения в кишечнике связаны с паразитами. Все эти патологии следует исключать, поскольку при них лечение остеохондроза не поможет избавиться от неприятных ощущений.
Расстройство кишечника при остеохондрозе
Остеохондроз на кишечник влияет следующим образом: возникают вздутие и метеоризм на фоне нарушения процесса иннервации. Продвижение пищевого комка происходит благодаря определённой моторике. Это перистальтика кишечника благодаря сокращениям его мышечной стенки. С помощью перистальтики кишечник перемещает пищевой комок по всей своей протяжённости, забирая из него питательные вещества и жидкость. После полной обработки остатки пищевого комка (балластные вещества) попадают в просвет толстой кишки. Там из них забирается остаточная жидкость и начинается формирование каловых масс.
При остеохондрозе расстройство кишечника начинается с того, что нервный импульс, поступающий к мышечной стенке кишечника, расщепляется или не доходит в полной мере. В результате этого перистальтика уменьшается, сбивается и полностью останавливается. Что происходит с пищевым комком? Он начинает разлагаться в полости тонкой кишки. Выделяется большое количество сероводорода и других видов газа. Они растягивают внутреннюю полость кишечника. Это парализует мышечную стенку. Она не может сократиться даже при прохождении нервного импульса из структур головного мозга.
Все это провоцирует атонический тип запора, после которого начинается длительная диарея. Это расстройство кишечника при остеохондрозе приводит к тому, что организм не получает питательных веществ, а также подвергается систематическому поступлению в кровь отравляющих ядов и токсинов, выделяемых разлагающейся пищей.
Запор при остеохондрозе поясничного отдела позвоночника
Если понять механизм, который описан выше, то ответ на вопрос о том, могут ли быть запоры при остеохондрозе станет очевидным. Встречаются два вида запора при остеохондрозе позвоночника:
- атонический развивается при нарушении иннервации мышечной стенки кишечника;
- спастический сопровождает синдром раздраженного кишечника при поражении пояснично-крестцового нервного сплетения.
Длительный запор при остеохондрозе поясничного отдела позвоночника может свидетельствовать о грыжевом сдавливании спинного мозга или развитии стеноза спинномозгового канала. Оба патологических состояния провоцируют паралич кишечника. Если не будет оказана своевременная медицинская помощь, то пациент может погибнуть.
Если появился запор при грыже позвоночника, нужно как можно быстрее обратиться за помощью к неврологу. Этот доктор сможет поставить точный диагноз и в случае такой необходимости отправит пациента на экстренную хирургическую операцию.
Не рекомендуем затягивать лечение до такого состояния. Если у вас присутствует остеохондроз и запоры, то поверьте, самостоятельно все это не пройдет. По мере развития дегенеративных дистрофических изменений в позвоночном столбе состояние кишечника будет только ухудшаться. Ваш организм не будет получать достаточного количества нутриентов, витаминов, микроэлементов и т.д. Начнется процесс обезвоживания. Это спровоцирует вторичные соматические заболевания. Произойдет снижение иммунитета. Организм не сможет в таком состоянии эффективно восстанавливать структуру позвоночного столба. Останется надежда только на хирургическую операцию.
Как только у вас появились первые признаки неправильной работы кишечника (чередование запоров и поноса, вздутие живота, ослабленная перистальтика, метеоризм) сразу же обратитесь на прием к гастроэнтерологу. Если патологических изменений в кишечнике не выявлено, значит эти состояния провоцируются дегенеративными дистрофическими процессами в хрящевой ткани межпозвоночных дисков.
Может ли быть понос при остеохондрозе
Попробуем популярно ответить на вопрос о том, может ли быть понос при остеохондрозе, и с чем связано это патологическое состояние. Остеохондроз вызывает диарею в следующих случаях:
- нарушается иннервация слизистой оболочки, в результате чего прекращается усвоение жидкости, что провоцирует появление жидкого стула;
- нарушается иннервация мышечного слоя, в результате чего останавливается перистальтика, пища загнивает, включается защитная реакция принудительной эвакуации пищи из кишечника;
- нарушается микрофлора, развивается условно-патогенная, это провоцирует понос.
Понос при остеохондрозе поясницы обычно возникает после длительного запора. Это проявления так называемого синдрома раздраженного кишечника. Он появляется у пациентов, страдающих дегенеративными дистрофическими изменения в межпозвоночных дисках. Полная парализация кишечника возможна также при синдроме конского хвоста, плексопатии пояснично-крестцового нервного сплетения и т.д.
Если у вас появился понос от остеохондроза, немедленно обратитесь к врачу. Лечить подобные состояния противодиарейными препаратами нельзя. Они только усугубят ваше состояние, окончательно парализуют перистальтику кишечника. Аналогичным образом не рекомендует принимать слабительные средства при развитии синдрома раздраженного кишечника на фоне поясничного остеохондроза. Откажитесь также от приема спазмолитиков. Они провоцируют снижение перистальтики и могут спровоцировать паралич кишечника.
Лечение диареи и запора при остеохондрозе может осуществлять только врач невролог или вертебролог.
Имеются противопоказания, необходима консультация специалиста.

Почему болит поясница
Решил поговорить о поясничном отделе спины и позвоночника, так как в основном у народа (и в прошлом у автора в том числе) возникают боли именно в нем. Причиной тому — максимальная нагрузка на него в повседневной жизни, особенно когда образ этой жизни — сидячий. Кроме того, именно поясничный отдел легче всего травмировать при неконтролируемом подъеме тяжестей. Физиологически же на нижний отдел позвоночника приходится самая большая нагрузка банально из-за нашего прямохождения, что удобно, но приходится платить развитием возрастных дегенеративных процессов в этой части тела.
К слову, то, что в нашей медицине принимают за болезнь, в зарубежной практике уже давно отнесли к упомянутым выше возрастным дегенеративным процессам. Речь об изменениях в межпозвоночных дисках, когда их ткань начинает выступать за пределы позвонка. То есть о протрузии дисков (позвоночная грыжа, понятное дело — это уже более серьезная вещь). Со временем теряется эластичность, тонус, трофика ткани, а если еще и образ жизни сидячий, да режим питания несбалансированный — естественно это будет негативно влиять на позвоночник и самые нагруженные его части.
Конечно, проблема решаема (или может быть контролируема), причем в любом разумном возрасте, если нет совсем уж критических и необратимых изменений. По крайней мере, мне лично свои сложности с позвоночником решить удалось. И это при том, что в прошлом умудрился не раз травмировать поясницу и явно натворил там нехорошего по глупости, молодости и неопытности.
В свою очередь доктор медицины и директор Центра артрита и боли в спине в Санта Монике (США), Роберт Л. Суизи, уверен, что в 95% случаев боли в нижней части спины вызваны растяжением связок между 4 и 5 поясничными позвонками.
Как я решил проблему болей в спине
Занятия спортом и активный образ жизни далеко не всегда залог того, что не будет проблем со спиной. Случается и наоборот, если не уделять должного внимания этой части тела. Еще хуже, когда работаешь с отягощениями, не соблюдая технику выполнения упражнений.

У меня лично случаи бывали разные — то можешь согнуться, но очень больно разгибаться. То наоборот — разогнуться без проблем, а вот согнуться — через боль и страдания. Или вообще жесть, когда ни согнуться, ни разогнуться нормально нельзя. Всякие медикаментозные штуки, мази, миорелаксанты, блокады и прочие быстродействующие средства хороши лишь в качестве экстренной помощи, но в долгосрочной перспективе они мало помогут, что уже доказано, как минимум, личной практикой.
Поход к специалистам, рентген и прочие тесты — это тоже хорошо, но, как показывает мировая практика, не факт, что вам действительно поставят верный диагноз и определят причину боли. В особенности это усугубляется тем, что МРТ и рентген не показывают травм мышц и связок. Хотя опытный специалист может нащупать травмированную мышцу, которая сильно сокращается и становится твердой.
Хотите результат, занимайтесь своей спиной самостоятельно и ежедневно. И вот что я для этого делаю.

Кстати, рукоборцы именно по такому принципу свои травмы и заживляют, будь то рука, плечо или еще какая часть тела, связка или сухожилие. Они подбирают такой вес и такое движение, чтобы боль в травмированной части хорошо ощущалась, но была контролируема, и постепенно закачивают ее упражнением, нагоняют в мышцу и связки кровь, заставляют работать в щадящем режиме. А эти парни знают толк в избавлении от травм. Если бодибилдеры во время тренировок чуточку разрушают мышечные волокна, после чего те восстанавливаются с запасом, за счет чего и происходит рост, то рукоборцы своими тренировками наносят микротравмы сухожилиям и связкам, используя тот же принцип гиперкомпенсации.
Немного распишу упражнения из утреннего комплекса для спины, который выполняю на каремате (туристическом коврике):
Эту зарядку я делаю не только, если начинает напрягать спина, чего уже не случалось давно. Важно выполнять ее каждый день, желательно утром и вечером. Между упражнениями отдых не нужен — делаете все по очереди. Физически зарядка не тяжелая, скорее она тонизирующая.
Эту штуку практикую несколько месяцев. Сейчас уже не каждый день, но в первые пару месяцев делал ее ежедневно после описанной выше зарядки и ощутил позитивный эффект, да и сейчас ощущаю тоже.
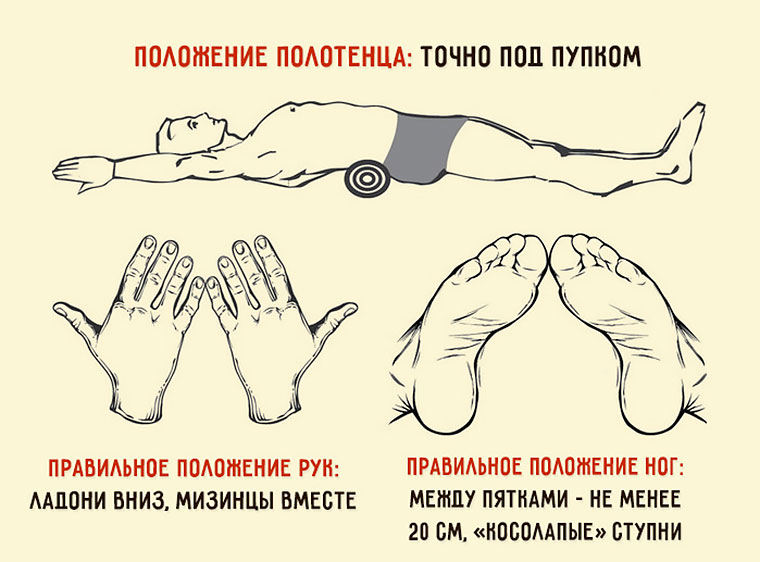
Упражнение придумал японский врач Фукуцудзи около 10 лет назад. Он искал эффективный способ коррекции фигуры и скелета в частности. Если в правильном положении находится позвоночник, то и органы будут располагаться правильно.
Идея в том, чтобы в течение пяти минут пролежать на валике из полотенца, находясь в вытянутом состоянии и держа особым образом ладони и ступни ног. Упражнение нужно выполнять на твердой поверхности или том же каремате, коврике для фитнеса и т. п. Итак:
- Скатайте валик из полотенца с длиной около 40 см и толщиной — 7–10 см.
- Сядьте на пол/каремат/коврик для фитнеса и положите валик позади себя.
- Плавно и аккуратно опуститесь на спину, придерживая валик, чтобы он оказался точно поперек тела под поясницей — ровно под пупком (это важно).
- Ноги разведите на ширину плеч так, чтобы большие пальцы касались друг друга, а пятки были на расстоянии 20–25 см.
- Заведите вытянутые прямые руки за голову, поверните их ладонями вниз и соедините мизинцы. (Мне полностью выпрямить руки не удается, но и так нормально, с полусогнутыми).
- Следите за тем, чтобы большие пальцы ног и мизинцы рук соприкасались, так как частенько они стремятся разойтись сами по себе. Приходится контролировать.
- Проведя в таком положении 5 минут, вставайте очень аккуратно, так как кости и суставы чуть сдвигаются в процессе выполнения упражнения.
Хотя, сразу пролежать 5 минут вряд ли удастся. Я начинал с 2,5 минут и постепенно довел время до пяти. Если все делать правильно, то в процессе выполнения упражнения буквально всем телом ощущаешь, как мышцы начинают расслабляться, а позвоночник принимать комфортное для него положение. Хотя, может это я все себе придумал. Но положительный эффект однозначно есть.
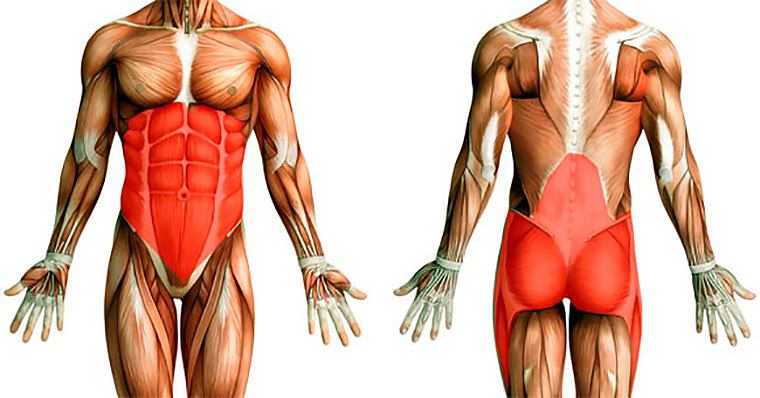
Мышцы кора формируют своеобразный корсет вокруг поясничного отдела. Это пресс, косые мышцы живота, мышцы разгибатели спины и ягодичные. Хотите, чтобы позвоночник чувствовал себя хорошо, обязательно тренируйте их все в комплексе. Тренированные мышцы кора держат позвоночник и снижают давление на межпозвоночные диски.
Большую часть своего тренировочного стажа я практически не обращал внимания на тренировку пресса, ягодиц, а разгибатели тренировал постольку-поскольку — разве что становой тягой, которая далеко не всегда выполнялась правильно и технично. Так что эффект, скорее, был обратный. В последние пару лет усердно тренирую их все и фактически забыл о болях и некомфортных ощущениях в спине, в том числе и при выполнении тяжелых приседаний.
Разгибатели тренирую с помощью становой тяги (вариация румынской тяги с упором именно на спину и с чуть согнутыми ногами, плюс тяга с уровня колен, когда штанга не опускается на пол полностью) и гиперэкстензий. Их я детально описывал в своей статье о 10 любимых упражнениях.

Пресс качаю традиционно — скручивания лежа на лавке или же на полу, чуть согнув ноги в коленях, подъем ног, вися на турнике или в брусьях. Причем делаю суперсерию — вначале скручивания, затем сразу подъемы ног. Иногда варьирую и устраиваю себе суперсерию только на нижнюю часть пресса и косые мышцы, вися на турнике: 5–7 секунд уголок + 5–7 подъемов ног на косые мышцы с одной стороны, с другой стороны и непосредственно на пресс. Надеюсь со временем довести количество повторов для каждой части упражнения до 15.
Пресс/косые мышцы живота обычно тренирую пару раз в неделю после основной силовой тренировки. Аналогично и с гиперэкстензиями — то есть чередую упражнения на пресс и гиперэкстензии.
Базовое правило для спины при работе с отягощениями
Спина в поясничном отделе всегда должна быть с естественным прогибом — держите ее ровно, контролируйте, ни в коем случае не сутульте и не круглите (другими словами, сводите лопатки и избегайте округления спины). Это касается 99% упражнений с отягощениями. Сутулая спина — прямая дорога к травмам.
Год без проблем с поясницей
Все описанные выше упражнения я делаю с постоянной периодичностью в течение последнего года, может чуть больше (исключая японское упражнение, его делаю несколько месяцев), и все это время у меня нет никаких проблем с поясницей или болями в спине. Более того, сильно улучшилось самочувствие этого отдела в целом. Раньше не мог спать на животе, не очень комфортно ощущал себя, лежа на спине, более-менее нормально спал лишь на боку. Пройдешься полчаса-час — спина ноет. Теперь такого нет — любое положение лежа для тела комфортно и удобно, ходить могу часами, да еще и с рюкзаком на спине, и поясница чувствует себя хорошо.
Так что рекомендую подходить к своей спине комплексно и никогда не прекращать ее тренировать.
Делитесь опытом
В двух моих последних статьях на тему спорта (о любимых упражнениях и LCHF-питании) комментарии оказались не менее интересны, чем сам авторский текст. Мы отлично пообщались, поделились опытом, кто-то выразил свое мнение, пусть и не всегда позитивное, но зачастую подкрепленное разумными доводами. Это круто и полезно как для меня лично, так и для читателей. Соответственно, давайте продолжим традицию, тем более что спина — это такая штука малоизученная и рано или поздно беспокоящая каждого.
В свое время одна картинка с зарядкой фактически изменила мою жизнь в сильно лучшую сторону. Я понял, что проблемы со спиной решить можно самостоятельно, было бы желание, усердие и чуточку практических знаний. Эту зарядку мне прислал Николай Рой, за что ему ОГРОМНОЕ ЧЕЛОВЕЧЕСКОЕ СПАСИБО.
А закончу эту статью очень точной цитатой гениального врача Николая Амосова:
- Твитнуть
- Поделиться
- Рассказать
- ЗОЖ,
- От редакции,
- Оффтоп,
- Спорт и здоровье
Роман Юрьев
Дотошный блогер, гаджетоман, лысый и бородатый фитнес-методист. Увлекаюсь технологиями, спортом и диетологией.
Дата публикации: 15.03.2018
Дата проверки статьи: 16.12.2019
Нарушение подвижности поясницы — это патологическое состояние, которое характеризуется повреждением статики поясничного отдела, ограничением двигательной функции, болезненными ощущениями в спине, искривлением осанки. Симптом — один из признаков скрытых заболеваний, которые развиваются в организме и угрожают здоровью опорно-двигательного аппарата. Нестабильности позвонков поясничного отдела чаще подвержены спортсмены, работники вредного производства, люди со слабым костно-мышечным каркасом. Для лечения недуга необходимо обращаться к мануальному терапевту, врачу-ортопеду, травматологу, ревматологу, неврологу.
- Причины нарушения подвижности поясницы
- Типы нарушений подвижности поясницы
- Методы диагностики
- К какому врачу обратиться
- Лечение нарушений подвижности поясницы
- Последствия
- Профилактика нарушений подвижности поясницы
Причины нарушения подвижности поясницы
Нестабильность нижней части спины — основной признак поясничного остеохондроза, болезни, которую провоцируют многие факторы, в том числе неврологические и кардиологические расстройства, что выражается в дегенерации и дистрофии элементов пояснично-крестцового отдела позвоночника.
Симптомы нарушения подвижности поясницы:
- боль в пояснице;
- ощущение тяжести и скованности;
- онемение спины;
- слабость мышечных тканей;
- снижение чувствительности и терморегуляции ног;
- сколиоз, лордоз;
- быстрая утомляемость;
- раздражение;
- усталость.
Боль может быть периодической, например, во время кашля, или постоянной, что негативно воздействует на сердце, дыхание, психоэмоциональное состояние.
- тяжёлые травмы и повреждения позвоночника;
- наследственная предрасположенность;
- частое пребывание в одном положении;
- постоянное нахождение в положении стоя;
- регулярные интенсивные физические нагрузки;
- заболевания опорно-двигательного аппарата;
- врождённые или приобретённые дефекты осанки;
- остеохондроз шейного отдела позвоночника;
- защемление артерий, нервных волокон;
- закупоривание кровеносных сосудов холестериновыми бляшками;
- разрушение хрящевой ткани позвоночного столба;
- смещение позвонков в сторону;
- межпозвоночные грыжи;
- ослабление тонуса мышц;
- инфекции костных тканей;
- повышенное артериальное давление;
- хронические расстройства психики;
- сбои работы обмена веществ;
- отсутствие физической выносливости;
- избыточный вес;
- поднятие тяжестей;
- плоскостопие, косолапость;
- ушибы копчика и бедра;
- неправильное питание;
- стрессы и потрясения;
- гиподинамия.
Типы нарушений подвижности поясницы
Классификация ограниченности двигательных функций включает виды нестабильности, в зависимости от источника симптома и характера выраженности. Существует два основных типа (функциональный и структурный) и несколько распространённых:
- посттравматический;
- послеоперационный;
- диспластический;
- дегенеративный.
Функциональная, или клиническая нестабильность — чаще всего скрытый признак расстройств. Пациент может жаловаться на боль, стеснение в спине, невозможность повернуться, но диагностика показывает абсолютно здоровый позвоночник без дефектов и повреждений структуры. Проблема скрывается в неврологии — позвонки пережимают нервные окончания, при этом находятся на своём месте. Избавиться от боли помогают лекарства, но полностью оздоровиться возможно после комплекса лечебных процедур.
Структурные патологические процессы, или ренгенологические, связаны с основой опорно-двигательного аппарата — связками, мышцами, фасциями, позвонками. Смещение, защемление или повреждение любого элемента приводит к ограничению движения и нарушению целостности скелета.
75 % всех расстройств опорно-двигательного аппарата связаны с полученными травмами. Посттравматическая нестабильность возникает как следствие ударов, падений, ушибов, переломов и вывихов. Обычно повреждаются способности сгибаться и поворачиваться.
Во время послеоперационного периода реабилитации после хирургического вмешательства в структуру позвоночника больной должен соблюдать медицинские предписания врача, среди которых часто постельный режим, исключение физической активности и нагрузки на скелет. Если режим нарушен, возможно появление нестабильной подвижности спины. Также симптом возникает при неудачных операциях, когда повреждаются позвоночные мышцы, связки и сухожилия.
Дисплазия служит причиной ограничения движений — заболевание может быть врождённым или приобретённым. Диспластические изменения также вызывают болезни фасций (соединительных тканей) и затрагивают суставы конечностей, межпозвоночные связки, мышцы и сами позвонки.
Дегенерация опорно-двигательного аппарата возникает по разным причинам:
- дегенерации дугоосторчатых суставов;
- разрушение фиброзного кольца;
- поясничный остеохондроз;
- межпозвоночная грыжа;
- спондилез различных видов;
- сбои обмена веществ в хрящах;
- повреждённая статика спины.
Методы диагностики
Поставить правильный диагноз может только квалифицированный ортопед, ревматолог или невролог после сбора информации о признаках нестабильности, составления истории болезни, осмотра, проведения аппаратных и лабораторных исследований. Врач оценивает уровень ограничений движений, имеющиеся деформации, функциональные блоки, спазмы костно-мышечной системы.
Для информативного обследования позвонков необходим рентген, хрящей, мышц, связок и нервов — МРТ или КТ. Электронейромиография применяется для выявления защемлённых нервных волокон. В клинике ЦМРТ проводятся инструментальные методы диагностики:
Причины боли в пояснице могут быть самыми разнообразными — от психогенных факторов до метастазов онкологических заболеваний. К счастью, на серьезные патологии приходится не более 5% случаев боли в нижней части спины, основная ее причина — перенапряжение или спазм мышц, а также другие проблемы опорно-двигательного аппарата.
Виды болей в спине в области поясницы
Боль в спине, как и в любом другом органе, многообразна. Чаще всего именно характер боли — первый признак, по которому врач может сделать предположение о природе заболевания.
По происхождению боль в спине может быть:
- первичная — вызванная хроническими функциональными или дистрофическими изменениями в тканях позвоночника и мышц, иногда с вовлечением соседних структур — корешков спинномозговых нервов;
- вторичная — вызванная травмами, воспалением, артритами или артрозами межпозвоночных суставов, поражением внутренних органов.
По продолжительности боль может быть:
- острая — возникает из-за нового повреждения или вновь возникшего патологического состояния, неразрывно с ним связана, длится до шести недель;
- подострая — длится 6–12 недель;
- хроническая — продолжительностью более 12 недель.
Типичные клинические проявления будут зависеть от источника боли.
Мышечно-тонические и миофасциальные болевые синдромы
Переохлаждение, постоянная неудобная поза во время работы или отдыха, неправильные двигательные стереотипы, дегенеративные заболевания позвоночника, изменяющие высоту и эластичность межпозвонковых дисков, приводят к тому, что нагрузка на мышцы распределяется неравномерно. Какие-то из них становятся постоянно перегруженными, какие-то, наоборот, не получают необходимой нагрузки. В результате в отдельных мышцах начинается спазм, вызывающий боль. Появляются так называемые триггерные точки, воздействие на которые усиливает спазм и болезненность. Характерные особенности миофасциальной боли:
- четко ограниченный участок (локальная боль);
- ощущается в глубине мышечного слоя;
- в мышце прощупывается плотный тугой участок или тяж, в пределах которого обнаруживаются особенно болезненные точки;
- при воздействии на эти точки боль резко усиливается, заставляя пациента вздрагивать (симптом прыжка);
- ограничение подвижности;
- если удается растянуть мышцу, боль уменьшается.
Именно на такого рода боли прекрасно действуют разогревающие мази или популярные приспособления наподобие рефлексотерапевтического иглоаппликатора Кузнецова. Правда, эффект от них кратковременный, ведь причину, вызывавшую спазм мышц, они не устраняют. Более надежный метод — инъекция обезболивающего препарата или иглорефлексотерапия непосредственно в триггерную точку, а также кинезиотерапия, физиотерапия, мануальная терапия.
Компрессионная радикулопатия
Стеноз позвоночного канала
Фасеточный синдром
Вызывается патологией мелких межпозвонковых (фасеточных) суставов. Боль может быть локальной, а также иррадиировать (отдавать) в пах, копчик, по задней поверхности бедра. Усиливается при наклонах и вращении в пояснице.
Все эти виды болевого синдрома появляются остро, иногда пациент даже может сказать, в какой именно день и после какого воздействия (что-то поднял, не так повернулся и пр.). Боли усиливаются к вечеру и после физической нагрузки, уменьшаются после отдыха. Чаще подобного рода боль характерна для людей среднего и пожилого возраста.
Воспалительная боль
Вызвана воспалительным поражением суставов позвоночника — различного рода артритами: ревматоидным, болезнью Рейтера, анкилозирующим спондилитом и т.д. Воспалительная боль чаще возникает у относительно молодых людей, развивается постепенно. Она максимальна в начале дня и уменьшается к вечеру или после физической нагрузки. Часто сопровождается утренней скованностью.
Другие возможные причины болей в пояснице — патология внутренних органов, например почечнокаменная болезнь или воспаление придатков у женщин. Поскольку многие заболевания могут проявляться сходным образом, по крайней мере, в том, что касается болевого синдрома, лучше не заниматься самодиагностикой, а обратиться к врачу.
Незамедлительная консультация специалиста требуется в случае, если:
- боль появилась после травмы, особенно у женщин в возрасте;
- в анамнезе есть онкологическое заболевание;
- боль сопровождается повышением температуры;
- резко и без видимых причин снижается вес;
- изменяется походка или отнимаются ноги;
- появляются трудности при мочеиспускании и дефекации.
Эти признаки могут быть проявлением тяжелейших заболеваний, которые требуют немедленного лечения.
При болях в спине и поясничной области врачу прежде всего необходимо исключить опасные для жизни состояния — к счастью, они довольно редки.
Общий и биохимический анализы крови позволяют выявить воспалительные изменения, обнаружить повышенный уровень кальция, характерный для метастазов злокачественных новообразований в костные структуры, а также изменение количества клеток крови при миеломной болезни и так далее. Мужчинам в возрасте могут назначить анализ на простатспецифический антиген для исключения возможного рака предстательной железы.
Рентгенологическое обследование выявит изменение высоты межпозвонковых дисков, возможные остеофиты — разрастания костной ткани, вызванные неправильно распределенной нагрузкой на позвонки, изменение формы самих позвонков.
Компьютерная томография и МРТ покажет выбухание межпозвонкового диска, кальцификаты (участки обызвествления), стеноз позвоночного канала.
Сегодня на смену этим двум исследованиям постепенно приходит УЗИ позвоночника, позволяющее обнаружить аналогичные изменения, не подвергая пациента чрезмерной лучевой нагрузке.
Обязательна консультация невролога, по показаниям — мануального терапевта.
После полного обследования становится понятна стратегия лечения. Как правило, справиться с болью в поясничном отделе можно терапевтическими методами, операция показана относительно редко.
В 95% случаев у пациента нет причин для волнений: обычно боль в спине не представляет угрозы здоровью и может быть излечима. Миофасциальный синдром корректируется быстрее — для устранения корешковых болей может потребоваться несколько месяцев. Так или иначе, в большинстве случаев бывает необходима медикаментозная терапия. Используют нестероидные противовоспалительные средства (НПВС) для снятия боли и уменьшения отека, хондропротекторы для поддержания межпозвонкового хряща. Иногда для уменьшения боли и отека назначают и гормональные препараты: они действуют быстрее нестероидных противовоспалительных, их вводят в виде блокад и капельниц под контролем врача.
Препараты могут быть в виде мазей и гелей — этот способ лечения боли в пояснице популяризируется рекламными роликами. Но как метод введения в организм действующего вещества использование наружных средств — самое малоэффективное, что можно предугадать, ведь большая часть средства даже не проникает сквозь кожу.
Другой популярный метод — пероральный прием лекарств, или, проще говоря, таблетки и капсулы. Выпить таблетку нетрудно, эффект наступает довольно быстро — обычно в течение получаса-часа, но длительный прием лекарств может отразиться на состоянии желудочно-кишечного тракта.
Поэтому самый быстрый и эффективный способ снять боль — инъекции непосредственно в спазмированную мышцу или область пораженного корешка, так называемые блокады. Их единственный недостаток — жесткое требование к высокой квалификации врача, который будет проводить эту манипуляцию.
Как правило, лекарственное лечение дополняется немедикаментозными методами. Какие именно физиопроцедуры понадобятся, решает лечащий врач. Это может быть и классический массаж или мануальная терапия, и остеопатические процедуры, а также иглорефлексотерапия. Результаты показывает баночный массаж с минимальным кровопусканием в триггерных точках. Это снимает мышечные спазмы и восстанавливает кровоток. Применение различных трав стимулирует циркуляцию крови в спазмированном отделе, улучшает кроветворящую функцию селезенки и функции почек по контролю состояния нервной ткани. Набирает популярность и кинезитерапия — специальная гимнастика в виде занятий на специальных декомпрессионных тренажерах, которые помогают разгрузить напряженные мышцы, сформировать новые двигательные стереотипы, устраняя таким образом причину боли в спине.
Итак, оптимальный вариант лечения боли в спине — сочетание медикаментозных методов и немедикаментозного подхода. Такая комплексная работа в нескольких направлениях позволяет быстрее справиться с болезнью, полностью избавиться от боли или получить продолжительный эффект.
Лицензия на оказание медицинских услуг № ЛО-77-01-000911 от 30.12.2008 г. выдана Департаментом здравоохранения г. Москвы.

Боль в спине может являться симптомом множества заболеваний. Своевременное обращение к врачу способно значительно ускорить и упростить процесс лечения.

Для лечения позвоночника в клиниках традиционной китайской медицины могут быть назначены:
- иглорефлексотерапия;
- фитотерапия;
- массаж;
- комплекс упражнений (лечебной физкультуры) цигун.

Услуги клиник китайской народной медицины могут помочь при таких заболеваниях позвоночника, как:
- межпозвонковая грыжа;
- протрузия межпозвонкового диска;
- сколиоз;
- остеохондроз.
Китайская народная медицина направлена на стимуляцию собственных защитных ресурсов организма и может применяться совместно с традиционными видами лечения.

Стоимость лечения позвоночника может зависеть от назначенных процедур, длительности курса терапии, а также квалификации врача.

Узнать больше о клинике и стоимости процедур можно, записавшись на первичную консультацию.

Иглорефлексотерапия может быть рекомендована при многих заболеваниях, включая острые и хронические стадии.

Узнайте о скидках на лечение в клиниках традиционной китайской медицины!
Боли в нижней части спины — в пояснично-крестцовом отделе, который составляют всего лишь восемь позвонков, — способны внезапно усиливаться. Это случается нередко, и порой, оказавшись нестерпимыми, они могут потребовать вызова на дом бригады врачей и дальнейшей госпитализации. Чтобы этого не допускать, предпринимайте превентивные меры: больше двигайтесь, разнообразно питайтесь и не забывайте показываться у невролога хотя бы раз в два–три года.
Читайте также:


