Проблемы с шеей у детей симптомы

- Что это такое
- Причины
- Симптомы
- Диагностика
- Лечение
- Видео по теме
Синдром короткой шеи у грудничков – распространенная патология. Выявляется она, как правило, сразу же после рождения, во время осмотра ребенка детским педиатром. Окончательный диагноз ставится после полного исследования малыша. Затем назначается специальное лечение, которое способствует исправлению аномалии и профилактике возникновения осложнений.
Что это такое
У каждого ребенка еще на протяжении нескольких месяцев после рождения отмечается непропорциональность между телом и головой. Кажется, что шеи просто нет. Однако не во всех случаях это является нормой. Если же у ребенка действительно имеются отклонения, то при первом же осмотре педиатром они сразу же будут обнаружены.
Параллельно с этим отмечается:
- чрезмерное напряжение мышечных тканей в области затылка;
- приподнятая линия плеч;
- сдавливает сосудов, которые проходят в отверстии шеи;
- дефицит поступления кислорода в головной мозг и развитие гипоксии.
Синдром короткой шеи у новорожденного может пройти сам по себе без какой-либо терапии. Происходит это обычно к 11-12 месяцам. Однако, если ребенок не будет получать должное лечение, на фоне передавливания сосудов и кислородного голодания, у него могут возникнуть серьезные проблемы со здоровьем.

Причины
Почему у новорожденных возникает синдром короткой шеи и что делать в этом случае? Спровоцировать появление патологии могут как наследственные факторы, так и родовые травмы. Но чаще всего причина развития недуга скрывается в наследственности. Довольно часто болезнь передается от одного из родителей к ребенку, реже от других родственников. Еще один провоцирующий фактор – хромосомные расстройства. В данном случае отклонения наблюдаются на уровне 5, 8 и 12 хромосом.
Существует еще одно такое понятие, как синдром Клиппеля-Фейля. Это заболевание носит генетический характер. При его развитии отмечается полное отсутствие шейных позвонков, их уменьшение или сращивание между собой. Довольно часто болезнь сопровождается аномальным развитием туловища, внутренних органов.
Симптомы
Например, при синдроме Клиппеля-Флейля отмечается:
- низкое расположение линии роста волос – она практически соприкасается с плечами;
- ограничение подвижности головы;
- присутствие крыловидных складок на шее;
- высокое расположение лопаток на разном уровне;
- искривление позвоночного столба и прочие аномалии в развитии;
- расстройства в работе некоторых внутренних органов.
Когда же причиной развития синдрома короткой шеи являются родовые травмы, клиническая картина чаще всего включает в себя:
- ограниченную подвижность шейного отдела позвоночника;
- плохим и беспокойным сном малыша;
- капризность, сильный плач;
- напряженность и болезненность мышечных тканей в области шеи.
Маленькие детки не могут сами сказать, что у них болит и что их беспокоит. Поэтому ставить диагноз только на основании плохого сна и сильной капризности, неправильно. Существует еще один способ самостоятельно узнать, имеется ли у младенца синдром короткой шеи или нет. Для этого его нужно положить на живот и немного приподнять голову. В норме расстояние между линией роста волос и плечами должно составлять 3 см и более, а количество шейных позвонков равняться 7. Если имеются какие-либо отклонения от нормы, ребенка нужно немедленно показать врачу.
Диагностика
Чтобы поставить точный диагноз, врач осуществляет внешний осмотр малыша, а после назначает рентгенологическое исследование. Во время него обследуется и шейный, и грудной отделы позвоночника. Данный метод диагностики помогает не только обнаружить патологию, но и выявить изменения в позвоночном столбе, требующие немедленной коррекции.
А чтобы исключить патологические процессы во внутренних органах, назначается ультразвуковое обследование. У деток с синдромом короткая шея довольно часто страдают почки. Именно по этой причине необходимо регулярно наблюдать за самочувствием грудничка и своевременно посещать врачей. Также рекомендуется сделать ЭКГ, спондилографию, а в некоторых случаях консультация с генетиком.
Лечение
Если у новорожденного была выявлена короткая шея, не нужно расстраиваться. При правильном и своевременном лечении, можно все быстро исправить и избежать негативных последствий. В данном случае применяется консервативная терапия. Хирургическое лечение осуществляется крайне редко и только при наличии серьезных нарушений в развитии шейного отдела позвоночника.
При выявлении у грудничка синдрома короткой шеи, врачами рекомендуется ношение специального ортопедического воротника Шанца. Его основные задачи – снизить нагрузку с шейного отдела позвоночника и зафиксировать его в анатомически правильном положении. Внешне бандаж напоминает круг, сделанный из поролона. Он снабжен липучками, благодаря которым его легко фиксировать на шее малыша. Высота воротника бывает разной – от 3 до 5 см.
Суть лечения синдрома короткой шеи при помощи этого воротника заключается в том, что снять мышечное напряжение в шейном отделе позвоночника, освободить артерии, которые были зажаты мышцами, улучшить кровообращение и ликвидировать кислородное голодание головного мозга.
Подбирается воротник Шанца индивидуально с учетом веса и объемов тела ребенка. Его можно приобрести уже в готовом виде в любом специализированном магазине, либо изготовить на заказ.
Время ношения воротника зависит от степени развития синдрома. При слабовыраженном развитии патологии носят изделие около 15-30 минут в день. При умеренном течении от 1 до 2 часов. В тяжелых случаях шину носят постоянно, снимая ее только на время сна. Длительность лечения составляет от 2 недель до 3-4 месяцев.
В период прохождения лечебного курса немаловажным является правильное надевание изделия. Вырез воротника должен находиться под подбородком, а его липучки сзади. При этом нужно следить за тем, чтобы шина не натирала кожу малыша, но плотно прилегала. В идеале, между шеей и шиной должен проходить палец взрослого человека.
ВАЖНО! Чтобы избежать натираний, опрелостей и прочих проблем с кожей, перед тем, как надевать воротник, ее следует обрабатывать смягчающим лосьоном или кремом.
Важным моментом является также уход за изделием. Его стирают вручную (не в стиральной машинке!) в прохладной воде с использованием детского мыла. Высыхать оно должно самостоятельно, в естественных условиях. Нельзя сушить шину возле обогревателей, радиаторов и прочих обогревающих предметов, так как это приведет к ее деформации и непригодности.
Если у ребенка выявляют синдром короткой шеи, ему назначают не только ношение воротника Шанца, но и лечебную физкультуру. В комплексе такие мероприятия обеспечивают снятие мышечного напряжения и усиливают эффективность шины.
Физиотерапевтические процедуры также способствуют снятию напряжения в шейных мышцах. Помимо этого, они улучшают кровообращение и усиливают поступление кислорода в головной мозг. При данном синдроме на шею грудничка накладывают электроны в чехле, которые пропитаны специальными лекарствами и подают ток. Ионы медикаментов проходят сквозь кожу малыша, проникают в необходимые клетки тела и обеспечивают быстрый терапевтический эффект.
Делаться они могут как в стационарных, так и домашних условиях. Осуществлять их можно только по согласованию с врачом. Если же парафиновые аппликации ставятся дома, то родителям следует ознакомиться с некоторыми правилами. Перед процедурой парафин растапливают на водяной бане. Его температура не должна быть слишком горячей, чтобы не повредить нежную кожу младенца и не спровоцировать появление ожога.
Чтобы поставить аппликацию, необходимо предварительно из клеенки подготовить выкройки, которые будут накладываться на шею и воротниковую зону. Перед процедурой они также подогреваются. Сделать это можно при помощи духового шкафа.
Как только выкройки будут подогреты, на них нужно вылить парафин. После того как он остынет (станет теплым, а не горячим), компресс прикладывают к шее ребенка, а поверх укутывают теплым шарфом или махровым полотенцем, чтобы сохранить тепло.
Держать аппликации при синдроме короткая шея рекомендуется около 30-60 минут. После этого компресс снимается, кожа малыша обрабатывается питательным кремом. Затем делается легкий массаж шейного отдела и надевается воротник Шанца.
Обязательным в лечении синдрома короткой шеи является регулярное выполнение массажа. Выполняться он может как самостоятельно (дома), так и специалистом. Эта процедура способствует нормализации сократительных способностей в мышцах, положительно сказывается на моторном развитии ребенка, улучшает кровообращение и обеспечивает общеукрепляющий эффект.
Существует несколько правил подготовке к данной процедуре:
- Проводить массаж можно только спустя 1 час после приема пищи. Осуществлять его на голодный или полный желудок противопоказано.
- Нельзя продолжать массировать шейный отдел позвоночника младенца, если он при этом испытывает неприятные ощущения и сильно плачет.
- Комната, в которой проводится сеанс, должны быть хорошо проветриваемой. Температура воздуха около 23 градусов.
Проводится массаж следующим образом:
- начинается он с легких поглаживающих движений тела, шеи и плеч;
- затем массируется только шейный отдел позвоночника, воротниковая область (движения должны быть легкими и плавными);
- поглаживают живот, ноги и руки;
- перекладывают ребенка на живот, выполняют те же движения;
- под конец сеанса разминаются ручки и ножки малыша.
ВАЖНО ! Проводить массаж рекомендуется на твердой поверхности. Длительность одной процедуры – 10 минут.
Синдром короткой шеи – это патология, которая легко поддается корректировке при осуществлении своевременного и правильного лечения. Если строго следовать всем рекомендациям врача, то можно быстро избавиться от болезни и избежать осложнений.

- Причины развития синдрома короткой шеи у грудничка
- Чем опасен синдром короткой шеи
- Как определить наличие синдрома короткой шеи у грудничка
- Лечение синдрома короткой шеи
Причины развития синдрома короткой шеи у грудничка
Чаще всего патология возникает из-за родовых травм.

Синдром короткой шеи у грудничков хорошо поддается коррекции в раннем возрасте, но может вызывать осложнения
Наиболее вероятные причины синдрома короткой шеи:
- затяжные или стремительные роды;
- крупное телосложение ребенка и узкий таз матери;
- неправильное положение в утробе;
- ошибки медперсонала.
Более редкой патологией, характеризующейся укорочением шеи ,выступает синдром Клиппеля-Фейля. Это наследственное заболевание, возникающее из-за уменьшения количества шейных позвонков или их сращения. Синдром Клиппеля-Фейля редко протекает изолированно. Чаще всего у ребенка выявляют сопутствующие врожденные патологии, затрагивающие опорно-двигательный аппарат, внутренние органы и системы.
К таким относят:
- сколиоз;
- расщепление позвоночника (незаращение позвонков)
- аномалии почек, сердца, легких
- волчья пасть (аномалия развития лицевых костей)
Это очень редкая патология, встречающаяся у 1 из 120 тыс. новорожденных младенцев. Чаще всего она передается по наследству от родителей.
Чем опасен синдром короткой шеи
Вероятность развития осложнений зависит от степени выраженности патологии. Самым распространенным последствием синдрома короткой шеи являются защемления нервных корешков, которых в шейном отделе позвоночника достаточно много. Это приводит к:
- различным неврологическим нарушениям;
- снижению качества жизни малыша;
- болевому синдрому.
Кроме нервных отростков в шейном отделе проходят крупные кровеносные сосуды, питающие головной мозг. На фоне укорочения шеи они могут извиваться или пережиматься. Это приводит к головокружению и головным болям.
Как определить наличие синдрома короткой шеи у грудничка
Основные симптомы патологии – укорочение шеи и трудности с поворотами головы. В редких случаях она вдавливается в плечи, а подбородок упирается в грудную клетку, что мешает ребенку нормально дышать.
Для диагностики используют:
- рентген;
- МРТ;
- КТ;
При наличии аномалий развития со стороны других систем, назначают серию генетических тестов и других лабораторных анализов. Для обнаружения сопутствующих заболеваний прибегают к углубленному обследованию.
Лечение синдрома короткой шеи
Коррекция шейного отдела позвоночника проводится консервативными или хирургическими методами. Чаще всего прибегают к:
- ношению воротника Шанца;
- различным техникам массажа;
- лечебной физкультуре;
- физиопроцедурам.
Эти методы улучшают кровообращение в воротниковой зоне, укрепляют мышечный корсет и восстанавливают нормальное положение позвонков.
Хирургическое вмешательство показано при неэффективности консервативных методов лечения или наличии осложнений, угрожающих жизни или здоровью ребенка.

Основной симптом патологии – это визуальное укорочение шеи и втягивание ее в плечи
При назначении адекватной терапии и выполнении всех медицинских рекомендаций синдром короткой шеи легко поддается коррекции. Это подтверждают многочисленные отзывы родителей, столкнувшихся с неприятным диагнозом. При генетической природе нарушения последствия предугадать сложно. Даже при успешном устранении патологии присутствует риск развития осложнений со стороны других органов и систем.
Воспитатели детских садов и учителя начальной школы давно подмечают: если раньше в группе или классе было 1–2 ребёнка с нарушениями речи или задержкой развития, то сейчас таких детей чуть ли не половина. В большинстве случаев причина психоневрологических проблем в родовой травме.

Как вовремя заметить и исправить нарушения? Своими наблюдениями делится врач-реабилитолог, глава медицинской клиники Александр Шишонин.
Не вешайте болезнь на шею
Все неврологи знают, что главную роль в развитии центральной нервной системы ребёнка играет кровоснабжение ствола головного мозга. Он находится в задней черепной ямке, и питают его позвоночные артерии. Любые повреждения шеи при родах ведут к ухудшению кровотока в этих артериях, а значит, и в стволе мозга. Итог – неврологические нарушения вплоть до таких тяжёлых, как ДЦП. Известный детский врач-невролог Александр Ратнер ещё в 70-х годах XX века первым догадался, что при травмах центральной нервной системы у новорождённых причину надо искать в… шее. Благодаря ему сотни малышей были спасены от гибели и инвалидности.
Почему вдруг такой эпидемией стали родовые травмы шеи и связанные с ней проблемы? Сегодня у редкой женщины беременность и роды проходят без осложнений. Виноваты плохая экология, поздний возраст рожениц, а значит, и букет накопленных к моменту появления малыша болезней. В итоге, когда она попадает в роддом, перед врачом стоит сложная задача – сохранить обе жизни с минимальным вредом для здоровья. Например, применяют особые вещества, стимулирующие роды, надавливают на живот, если ребёнок тяжело идёт по родовым путям и рискует задохнуться. А если роды начались раньше времени, скажем, на 38-й неделе (сегодня считается нормой), то у ребёнка чуть-чуть недосформировались хрящевые структуры, им не хватает плотности, и риск повредить шею, когда он буквально вкручивается в родовые пути винтом, а сверху к тому же давит акушерка, ещё выше. Но больше всего свёрнутых шей даёт кесарево сечение. Когда ребёнка достают через небольшой разрез у женщины в животе, его фактически складывают пополам, и шея травмируется… Явные проблемы неонатолог выявит, на мелочи и скрытые симптомы внимания может не обратить. Жив? Кричит? Дышит? Грудь берёт? Рефлексы на руках-ногах есть? Годен к строевой!
Чего не видят педиатры
Есть тревожные симптомы, на которые стоит обратить внимание родителям.
Если новорождённый младенец не спит по ночам и кричит – это ненормально. Значит, центр сна, который находится в стволе головного мозга, плохо питается кровью. Ребёнок должен просыпаться, только чтобы поесть. Если у него нет проблем с животиком, температуры, инфекций в складках кожи, значит, остаётся родовая травма.
Когда ребёнок постоянно срыгивает и это не связано с сужением клапана желудка, вероятно, у него повышенное внутричерепное давление: венозный отток нарушен опять же из-за того, что вены шеи при родах пережали сместившиеся шейные позвонки.

Если ребёнок после года и двух месяцев не говорит первые слова, а в два не общается со взрослыми предложениями, нужно бить тревогу. Не слушайте тех, кто успокаивает: мол, ничего страшного, потом заговорит. Возможно. Но в какие проблемы это выльется?
Нервные волокна идут от шейных сегментов спинного мозга не только к рукам, но и ногам. Если ребёнку исполнился год, а он до сих пор не пошёл, тоже стоит насторожиться. Не верьте врачам, которые будут утешать, что всё в порядке, ребёнок просто не хочет, позже пойдёт. Это явное отставание в развитии.
Точно так же плоскостопие, которое часто развивается у детей 5–7 лет, говорит о слабой голени и возможной причине в шее. К стопе идут от шеи самые длинные нервы. Если кровоток спинного мозга в шее пережат, это в первую очередь скажется на отдалённых зонах. И стопа провиснет. Родители покупают ортопедические стельки, обувь, делают детям массаж, но ничего не помогает. А достаточно провести ребёнку несколько сеансов коррекции шеи – и свод стопы восстанавливается.

Учиться, не лениться
А бордовые пятнышки между затылком и шеей у новорождённого (пятна аиста), которые даже врачи не считают опасным симптомом, просто вопиют о пережатии позвоночных артерий после родовой травмы. Кровь пытается идти в обход – через глубокую артерию шеи и сонные артерии, питающие кору головного мозга. В результате кора перенасыщается кислородом, и ребёнок становится гипервозбудимым – кричит, не может спокойно спать и т. д.
Если школьник быстро утомляется, не может сосредоточиться на уроке, учится с двойки на тройку, причина может быть в плохом кровоснабжении ствола головного мозга. Часто слышу: мы простые люди, у нас в роду не было одарённых, и ребёнок в науках не силён. Я не верю в тупых детей. Все рождаются способными. Иногда достаточно 5–7 сеансов коррекции шеи, и ребёнок становится усидчивым, вылезает из троек, быстрее осваивает материал. Если ваш ребёнок плохо успевает в школе, попросите его присесть. Пятки оторвались от пола – значит, есть гипоксия задних отделов мозга.
Если родители обнаружили какой-то из тревожных симптомов, надо сделать ребёнку УЗИ сосудов шеи, чтобы выяснить, где пережата артерия или нарушен венозный отток.

Для ребёнка постарше можно найти в Интернете мою гимнастику для шеи и приучить регулярно выполнять. Увидите – учиться начнёт лучше, быстрая утомляемость пройдёт.
Проконтролируйте рацион ребёнка. Если мозгу не хватает кислорода и питания, он повышает давление и уровень сахара в крови, чтобы получить нужное. Для этого перестраивает работу поджелудочной железы и печени, что ведёт к раннему диабету, дискинезии желчевыводящих путей. Ребёнок становится зависим от сладкого. А избыточное потребление сладкого, что доказал тот же Данидинский эксперимент, ведёт к раннему развитию нейродегенеративных заболеваний и предрасположенности таких детей к курению, алкоголизму и наркомании. Поэтому ограничьте углеводы – все сладости, каши, фрукты, соки, особенно свежевыжатые. А вот молочные продукты, рыба будут полезны.
В тяжёлых случаях пережатия кровотока в области шеи требуется лечение в условиях клиники.
Родовые травмы шеи приводят к нарушению кровоснабжения ствола головного мозга и, как следствие, отставанию в развитии: ребёнок позже пойдёт, будет хуже говорить, учиться.
Бывает, что у ребенка болит шея. Это может быть вестником патологии. Не стоит упускать из внимания такой симптом, полагая, что боль вскоре пройдет сама. Из статьи читатель узнает, почему у ребенка болит шея с одной стороны, и может ли быть такое состояние опасным.
У ребенка болит шея сзади
Причины боли
Боль в шее может беспокоить ребенка по разным причинам.
При спазме мышц шеи пережимаются сосуды, нервы и ткани. Это явление сочетается с очень резкой, порой нестерпимой болью. Спазм мышц появляется, как правило, весной, когда ребенок одевается не по погоде. Из-за простуды страдают мышцы, нервы, усиливается воспалительный процесс.
Межпозвоночная грыжа может развиваться в результате:
- травмы позвоночника;
- нарушений осанки;
- неразвитости костной и мышечной ткани;
- заболеваний соединительной ткани;
- нарушения обмена веществ;
- инфекций;
- некоторых наследственных заболеваний.
Главные симптомы межпозвоночной грыжи у малыша:
- сильная и резкая боль в шее;
- в области позвоночника можно заметить небольшие грыжевые выпячивания;
- боль усиливается во время физической активности или выполнения физических упражнений.
Это головная боль, возникающая в ответ на эмоциональное напряжение или длительное пребывание в неудобной позе. Она также возникает из-за:
- действия холода, в том числе плавания в холодной воде;
- ношения плотных шапок и повязок.
Из-за головной боли напряжения может возникать неприятное ощущение в области шеи, малыш не может повернуть ее.
У отдельных малышей после рождения наблюдается незначительный наклон шеи в сторону. Это провоцирует неприятные ощущения, напряжение лицевой мускулатуры. Невылеченная кривошея неизбежно приводит к развитию сколиоза.

Важно! Начинать лечить кривошею нужно уже с возраста 2 недель.
Другие факторы, из-за которых у ребенка болит шея сзади, такие:
- Нарушения осанки. Из-за этого кости, хрящевые ткани шейного отдела позвоночника деформируются. Главные причины искривления позвоночника – это малоподвижный образ жизни и слабость мышц шеи.
- Воспаление лимфатических узлов. При этом ребенку больно поворачивать шею. Лимфатические узлы могут воспаляться из-за инфекции, воспаления уха, горла, носа, нарушений работы щитовидной железы и некоторых аутоиммунных заболеваний.
- Ювенальный ревматоидный артрит. Он развивается как осложнение после перенесенной вирусной или бактериальной инфекции. Из-за воспалительного процесса увеличивается количество жидкости в суставах, и повреждаются хрящи.
- Употребление некоторых препаратов.
- Неправильное положение головы во время сна и неудобная подушка.
Признаки серьезных заболеваний
Болевые ощущения в области шеи могут быть симптомом серьезных заболеваний.
Из-за подвижных игр дети часто могут травмироваться. Боли разной интенсивности появляются из-за ушиба, растяжения связок и мышц.
Важно! Если у ребенка заболела шея, и неприятные ощущения несильные, о них забывают. Но травма не проходит бесследно, со временем у крохи могут появиться онемение конечностей, головокружение и даже потеря сознания.
Боль в области шеи может быть причиной менингита – воспаления оболочек мозга.

Типичная поза при менингите
Обратите внимание! Менингитом чаще могут заболевать малыши до пятилетнего возраста.
Патология начинается с общего недомогания. К нему незадолго присоединяются рвота и высокая температура. Усиливаются боли головы, шея становится очень болезненной. У новорожденных детей выступает родничок по причине повышения внутричерепного давления.
Вирусный менингит часто проявляется слабовыраженными симптомами и протекает без осложнений. Гораздо более опасной является менингококковая инфекция. Несвоевременное ее лечение приводит к тяжелому нарушению работы головного мозга и даже летальному исходу.
Когда у ребенка болит шея, это может быть признаком болезни Лайма, распространяющейся через укусы клещей.
Диагностика
Наиболее распространенным методом обследования ребенка является УЗИ. Оно показано в любом возрасте. По сравнению с рентгенографией, ультразвуковое обследование не несет вреда для организма. Чаще всего УЗИ делают грудным детям. Обследование показано при:
- болях в шее и спине;
- нарушениях осанки;
- головокружениях и головных болях;
- нарушениях функционирования конечностей;
- нарушениях походки.
УЗИ шеи ребенку
Обследование позвоночника длится до 20 минут. Ребенок при этом находится в положении, лежа на животе. В ходе обследования малыш может переворачиваться на бок или садиться. С целью исследования шейного отдела позвоночника ребенок должен лежать или сидеть, немного наклонившись вниз. На область, которая подлежит обследованию, врач наносит специальный гель.
УЗИ позволяет диагностировать такие болезни:
- остеохондроз;
- протрузию;
- слабость связочного аппарата;
- перелом или вывих;
- разрыв связок и мышц;
- кривошею;
- аномалии развития сосудов;
- окклюзию (закупорку) артерии;
- синдром вертебральной артерии (проявляется признаками мозговой ишемии);
- спондилолистез (смещение позвонков относительно друг друга).
Первая помощь
Обратите внимание! Первую помощь нельзя оказывать при подозрении на менингит – ребенка нужно срочно доставить в больницу.
При ушибе родители могут осмотреть шею малыша самостоятельно. После осмотра кожи на предмет наличия следов травмы нужно попросить ребенка присесть, глядя перед собой. В таком положении ему нужно наклонить голову в одну сторону, затем – в другую.
Необходимо понаблюдать за ребенком, как он кушает. Это даст возможность обнаружить признаки мышечной слабости. Одновременно спросить, не ощущает ли он онемения, покалывания, слабости в области шеи. Если есть подобные симптомы, нужно показать его врачу.
Нужно присмотреться, не отворачивает ли ребенок голову в сторону и не сидит ли постоянно на одном месте. Этот симптом может указывать на боль в шее, повреждение нерва.
В домашних условиях к шее можно приложить лед. Затем пораженное место прогревается при помощи компресса из спирта или водки. Эти действия могут снизить интенсивность болевого синдрома слева или справа.
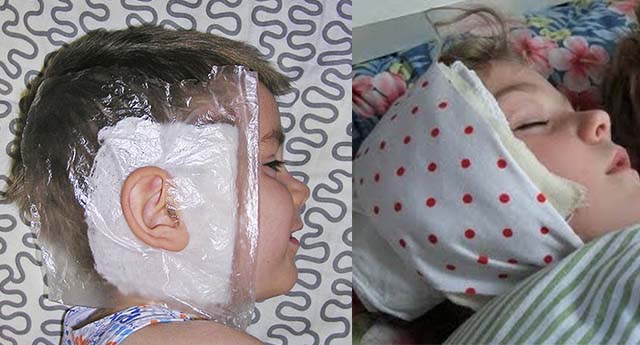
Компресс на шею
Для снятия боли рекомендуют сделать народные средства:
- Водный настой череды. Для его получения нужно залить стаканом в 200 мл кипятка столовую ложку сухой измельченной травы. Настоять 3 часа и процедить. Малыш должен пить настой по 50 мл перед едой.
- Подогреть подсолнечное масло и добавить в него немного листьев лопуха. Выдержать в течение получаса на небольшом огне. Процедить и остудить масло, наносить его на пораженную область шеи в качестве мази.
- Смешать яичный желток и чайную ложку скипидара, влить такой же объем яблочного уксуса. Втирать в шею легкими массажными движениями вправо и влево.
- В случае, если у малыша исключен менингит, то ему можно дать Нурофен или Ибупрофен.
- Вместо подушки можно подложить под шею полотенце или мягкий воротник.
- Необходимо, чтобы ребенок наклонил голову к левому плечу до тех пор, пока ни почувствует растяжение, и удерживал такое положение примерно полминуты. Затем повторить то же самое для правой стороны.
Также помочь ребенку можно путем:
- принятия теплой ванны;
- легких растираний шеи;
- ежедневной физкультразминки (ребенок должен стараться дотянуться подбородком, ухом к каждому плечу).
Ребенка необходимо немедленно доставить к врачу при появлении таких симптомов:
- резкое повышение температуры тела до 40 градусов и выше;
- очень сильная головная боль;
- сохранение сильных болевых ощущений в течение более двух часов после приема болеутоляющих препаратов;
- спутанность сознания и бред;
- тошнота, переходящая во рвоту;
- сильные боли в брюшной полости;
- ломота во всем теле;
- чувствительность к свету.
Эти признаки могут свидетельствовать о развитии у ребенка менингита.
Также нужно записаться на прием к врачу при появлении таких симптомов:
- необъяснимая боль, длящаяся несколько дней;
- болевые ощущения то пропадают, то возобновляются снова;
- малыш не может двигаться, предпочитает находиться в одной позе.
Если ребенок жалуется на боль в шее, в первую очередь следует обратиться к педиатру или врачу общей практики. Он определит дальнейшие действия.

Прием малыша педиатром
К сведению. Для определения причины появления неприятных ощущений может понадобиться консультация невропатолога, ревматолога, травматолога, прочих узких специалистов.
Если появляется боль в шее у ребенка, это иногда свидетельствует о развитии опасных патологий. Чтобы исключить их, необходимо как можно быстрее показать малыша врачу. От своевременного лечения зависит здоровье крохи.
Видео
Читайте также:


