При появлении покраснения кожи в области крестца необходимо
Кафедра сестринского дела и клинического ухода
МЕТОДИЧЕСКИЕ УКАЗАНИЯ
ДЛЯ ОБУЧАЮЩИХСЯ №3
К внеаудиторной (самостоятельной работе)
По учебной практике
для специальности 060101 Лечебное дело (очная форма обучения)
Утверждены на кафедральном заседании
И.о. зав. кафедрой сестринского дела и клинического ухода
к.м.н.,доцент (подпись) ……………… (ФИО) Турчина Ж.Е.
к.м.н., доцент …(подпись) ……………… (ФИО).…Турчина Ж.Е.
2. Формы работы:
- Подготовка к практическим занятиям.
- Подготовка материалов по НИРС.
Перечень вопросов для самоподготовки по теме практического занятия
1.Основные требования к личной гигиене больного
2. Особенности ухода за тяжело больным
3. Как осуществляется утренний туалет больного?
4. Меры, необходимые для профилактики пролежней
5. Как можно сменить нательное и постельное белье больному?
6. В чем заключается уход за волосами больного?
7. В чем заключается туалет полости рта, ушей, носа и глаз?
8. Перечислите положения больного в постели.
10. Причины возникновения пролежней
Самоконтроль по тестовым заданиям данной темы.
(выберите один правильный ответ)
1. Появление пролежней — это свидетельство:
А. Неправильно назначенного врачом лечения.
Б. Недостаточного ухода за больным.
В. Несоблюдения больным больничного режима.
Г. Неправильного питания больного.
Д.Ничего из перечисленного выше.
2. Для профилактики пролежней необходимо:
A. Каждые 2 часа менять положение больного.
Б. Расправлять простыни и постельное белье.
B. Протирать кожу дезраствором.
Г. Все перечисленное.
Д. Ничего из перечисленного выше.
3. Чистить уши больному необходимо:
A. Один раз в неделю.
Б. 2—3 раза в неделю.
B. Один раз в месяц.
Г. 2—3 раза в месяц.
4. Для удаления корочки в носу используется:
A. Вата, смоченная водой.
Б. Вата, смоченная вазелиновым маслом.
B. Сухая вата.
Д. Ничего из перечисленного выше.
5. Для закапывания капель в глаз достаточно:
6. Резиновое судно применяется:
A. Для ослабленных больных.
Б. При наличии пролежней.
B. При недержании кала и мочи.
Г. Во всех перечисленных случаях.
Д. Ни в одном из перечисленных выше случаев.
7. Пролежни развиваются вследствие:
А. Постоянного сдавления кожи.
Б. Неправильно выполненной инъекции.
В. Неправильного питания.
Г. Все перечисленное.
Д. Нет правильного ответа.
При появлении покраснения на коже в области крестца
необходимо:
A. Протирать кожу 10% камфорным спиртом.
Б. Протирать кожу влажным полотенцем.
B. Облучать кварцевой лампой.
Г. Все перечисленное.
Д. Ничего из перечисленного выше.
9. Полоскание рта должно проводиться:
А. Только утром.
Б. Утром и после каждого приема пищи.
В. Только перед посещением стоматолога.
Г. Только вечером.
Д. Ни в одном из перечисленных случаев.
10. Для взятия мазка из зева используется:
A. Стерильная стеклянная палочка.
Б. Ватный тампон, намотанный на пинцет.
B. Стерильный помазок.
Д. Ничего из перечисленного выше.
11. Протирание ресниц и век необходимо делать:
Б. От наружного угла глаза к внутреннему;
В. Круговыми движениями;
Г. От внутреннего угла глаза к наружному.
Д. Нет правильного ответа.
12. Для протирания кожи тяжело больного необходимо использовать:
А. 10% раствор камфарного спирта;
Б. 10% раствор нашатырного спирта;
В. 96% раствор этилового спирта;
Г. 10% раствор перманганата калия.
13. При недержании мочи у женщин в ночные часы лучше использовать:
А. Металлическое судно;
В. Съёмный мочеприемник;
Г. Резиновое судно.
Д. Ничего из перечисленного.
14. Пролежни у тяжелобольных пациентов при положении на спине могут образовываться в области:
В. Подколенной ямки;
Д. Правильного ответа нет.
15. Причина появления пролежней:
А. Мокрая постель;
Б. Сбитые простыни;
Г. Все перечисленное.
Д. Ничего из перечисленного.
Эталоны ответов к тестам
| Вопросы | ||||||||||||||
| Ответы | Б | Г | Б | Б | Б | Г | А | Г | Б | Б | А | Б | Г | Г |
5.Самоконтроль по ситуационным задачам.
Задача №1.
В стационаре длительное время находится пациент, ему показан строгий постельный режим. Опишите последовательность действий, которую медицинская сестра должна выполнять для профилактики появления пролежней у этого пациента.
Задача № 2.
В травматологии находится пациент с множественными переломами верхней конечности. Опишите последовательность действий при смене нательного белья.
Задача №3.
В отделении интенсивной терапии находятся тяжелобольные пациенты, которые вынуждены соблюдать строгий постельный режим. При этом смена постельного белья должна осуществляться не реже одного раза в неделю. Опишите возможные способы и последовательность действий при смене постельного белья тяжелобольных.
Задача № 4
Пациентка находится в стационаре десятый день. Она длительное время не встает. Длинные волосы пациентки загрязнились. Опишите последовательность действий медсестры при мытье головы тяжелого больного.
Задача № 5.
При осмотре пациента находящегося в стационаре длительно время медсестра обнаружила на крестце, лопатках и задней поверхности голени больного синюшно- красные пятна, отслойку эпидермиса, появились пузыри. Какие меры будет применять медсестра для ликвидации пролежней?
Задача № 6
Перед началом обработки полости рта медсестра обнаружила у него зубные протезы.
Как медсестра должна производить обработку в этом случае?
| Информация о документе | |
| Дата добавления: | |
| Размер: | |
| Доступные форматы для скачивания: |
85. Какой вид термической обработки не используется при заболеваниях кишечника:
1) готовка на пару;
2) отваривание в воде;
4) запекание в духовом шкафу.
86. Какие продукты при их использовании в терапии возбуждают деятельность сердечно-сосудистой системы:
2) натуральный кофе;
3) суррогатный кофе;
87. Какие продукты не следует включать в питание больных атеросклерозом:
1) морскую капусту;
2) белокочанную капусту;
88. Какой вид обмена нарушен в первую очередь при сахарном диабете:
89. Лечебные столы в больницах относятся к питанию:
90. Парентеральное питание – это:
1) кормление через назогастральный зонд;
2) кормление через стому;
3 ) внутривенное введение питательных веществ;
4) питательные клизмы.
91 . Действующее вещество горчичников
3) Аллиловое масло
92. Время, на которое помещается горящий тампон внутрь банки
93. Вещество, выделяемое медицинской пиявкой при укусе
94. Для удаления пиявок применяется
95. Первым периодом лихорадки называют период
1) повышения температуры тела
2) постоянно высокой температуры тела
3) падения температуры тела
4) нормальной температуры тела
5) субнормальной температуры тела
96. Противопоказания к припаркам
Неясные боли в животе
Длительно не рассасывающиеся инфильтраты
97. Холодная вода при водолечении
Повышает мышечный тонус
Оказывает седативное расслабляющее воздействие
98. Периодичность 10-минутных перерывов при применении пузыря со льдом
Каждые 30 минут
При каждом обращении пациента
99. Появление пролежней — это свидетельство
1) Неправильно назначенного врачом лечения
2) Недостаточного ухода за больным
3) Несоблюдения больным больничного режима
4) Неправильного питания больного
5) Ничего из перечисленного выше
100. Для профилактики пролежней необходимо
1) Каждые 2 часа менять положение больного
2) Расправлять простыни и постельное белье
3) Протирать кожу дезраствором
4) Все перечисленное
5) Ничего из перечисленного выше
101. Чистить уши больному необходимо
1) Один раз в неделю
2) 2—3 раза в неделю
3) Один раз в месяц
4) 2—3 раза в месяц
102. Для удаления корочки в носу используется
1) Вата, смоченная водой
2) Вата, смоченная вазелиновым маслом
5) Ничего из перечисленного выше
103. Для закапывания капель в глаз достаточно
104. Резиновое судно применяется
1) Для ослабленных больных
2) При наличии пролежней
3) При недержании кала и мочи
4) Во всех перечисленных случаях
5) Ни в одном из перечисленных выше случаев
105. Пролежни развиваются вследствие
1) Постоянного сдавления кожи
2) Неправильно выполненной инъекции
3) Неправильного питания
4) при высокой температуре
5) Все перечисленное
106. При появлении покраснения на коже в области крестца необходимо
1) Протирать кожу 10% камфорным спиртом
2) Протирать кожу влажным полотенцем
3) Облучать кварцевой лампой
4) Протирать кожу хлорамином
5) Все перечисленное
107. Полоскание рта должно проводиться
2) Утром и после каждого приема пищи
3) Только перед посещением стоматолога
4) Только вечером
5) Ни в одном из перечисленных случаев
108. Для взятия мазка из зева используется
1) Стерильная стеклянная палочка
2) Ватный тампон, намотанный на пинцет
3) Стерильный помазок
5) Ничего из перечисленного выше
109. Протирание ресниц и век необходимо делать
2) От наружного угла глаза к внутреннему
3) Круговыми движениями
4) От внутреннего угла глаза к наружному
5) Нет правильного ответа
110. Для протирания кожи тяжело больного необходимо использовать
1) 10% раствор камфарного спирта
2) 10% раствор нашатырного спирта
3) 96% раствор этилового спирта
4)10% раствор перманганата калия
111. При недержании мочи у женщин в ночные часы лучше использовать
1) Металлическое судно
3) Съёмный мочеприемник
4) Резиновое судно
5) Ничего из перечисленного
112. Пролежни у тяжелобольных пациентов при положении на спине могут образовываться в области
3) Подколенной ямки
5) Правильного ответа нет
113. Причина появления пролежней
1) Мокрая постель
2) Сбитые простыни
4) Все перечисленное
5) Ничего из перечисленного
114. Чем обрабатывают перчатки загрязненные кровью больного:
2) 6% перикисью водорода
3) 3% раствором хлорамина
4) 40% раствором спирта
5) 1% раствором хлорамина
115. Транспортировка пострадавших с психическими расстройствами;
2) лёжа на спине,
116. Наиболее частое психическое расстройство у пострадавших;
117. Основной признак остановки сердца при шоке
1) слабый пульс на сонных артериях;
2) отсутствие пульса на сонных артериях;
3) редкий слабый пульс на периферических сосудах;
4) отсутствие экскурсии грудной клетки.
5) слабое дыхание
118. При каком виде шока для стабилизации АД и лечения нужно использовать адреналин:
1) травматическом шоке;
2) геморрагическом шоке;
3) анафилактическом шоке
4) при ожоговом шоке.
119. В зависимости от исходного материала бинты подразделяют на:
1) трикотажньие;
2) эластические;
3) твёрдые:
4) ленточные.
120. При травмах в области голеностопного сустава накладывают повязку:
2) спиральную;
3) крестообразную:
4) колосовидную.
121. При травмах в области грудной клетки накладывают повязку:
1) колосовидную;
2) циркулярную:
3) возвращающую;
4) повязку Дезо.
122. Повязку Дезо накладывают:
1) при вывихе в локтевом суставе:
2) при переломе бедренной кости;
3 ) при переломе плеча или ключицы;
4) при повреждении голеностопного сустава.
123. Правилами наложения бинтовых повязок предусмотрено:
1) бинтование в направлении слева направо (без исключения);
2) придание конечностям выгодного физиологического положения
3) обязательное сохранение нормального кровоснабжения конечностей;
4) подвешивание верхней конечности на косынке или бинте.
124. Для фиксации перевязочного материала на голове, культе конечности, столе или кисти применяют повязку:
1) крестообразную;
2) колосовидную;
3) возвращаюшуюся;
4) циркулярную.
125. При повреждении нижней челюсти ее фиксируют повязкой:
1) чепец
2) пращевидной;
3) повязкой-уздечкой:
4) неаполитанской.
126. Какие вы знаете физические методы дезинфекции:
4) обработка спиртом 70%
127. В зависимости от техники наложения гипсовая повязка может быть
1) циркулярной;
2) продольной;
3) лонгетной ;
4) крестовидной
128. Какие шины могут быть использованы дня обеспечения транспортной иммобилизации:
1) проволочные;
3) пластмассовые;
4) все перечисленные.
129. Какой степени отморожения соответствует наличие на пораженном участке пузырей с геморрагическим содержимым:
1) 1 степени;
2) II степени;
3) III степени;
4) IV степени.
130. Что такое ознобление:
1) хроническое отморожение III степени;
2) отморожение I степени:
3) хроническое отморожение I степени;
4) скрытый (дореактивный) период отморожения.
Используйте навигацию по текущей странице
- О заболевании
- Диагностика
- Лечение
- Результаты лечения
- Стоимость
- Врачи
- Вопросы/ответы
- Видеосюжеты

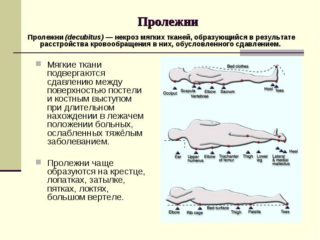
Пролежень крестца - это участок некроза (омертвения) кожи и мягких тканей, возникающие в результате продолжительного сдавливания кожи между ягодицами и поверхностью постели при вынужденном положении больного на спине. Возникновение пролежня в области крестца является основной причиной смерти у больных, прикованных к постели в результате различных заболеваний. Являясь хроническим гнойно-деструктивным заболеванием пролежень может вызвать общее заражение крови - сепсис. Появление пролежней является следствием дефекта ухода за лежачим больным в домашних условиях или в больнице. Своевременно предпринятая профилактика предупреждает образование гнойных ран от сдавления у большинства пациентов. Данное осложнение не возникает при тщательном уходе за лежачим больным и использовании разгрузки области давления с помощью различных устройств.
Причины и факторы риска
Основной причиной образования пролежня крестца является длительное сдавливание кожных покровов между костью и постелью. Люди, которые прикованы к постели не могут самостоятельно изменять положение. Когда давление превышает капиллярное артериальное давление, тогда отмечается нарушение кровообращения в этой области, что вызывает гибель мягких тканей ягодичной области. Развитие и отторжение этих некрозов приводи к появлению глубоких ран, дном которых может являться крестцовая кость. Пролежни не образуются при надлежащем уходе и использовании специальных матрасов с массажным эффектом.
Давление, оказываемое на кожу, мягкие ткани, мышцы и кости зависит от веса больного и особенностей поверхности на которой он лежит (сидит). Эта нагрузка часто превышает капиллярное давления в коже (
32 мм. рт. ст.), что снижает возможности кровоснабжения в покровных и мягких тканях. У пациентов со сниженной чувствительностью или малоподвижностью при сдавлении не происходит изменения положения тела. За короткое время, если не использовать профилактические меры у них может развиться некроз сдавленной кожи и образование гнойно-некротической раны.
Стадии пролежней
- Первая стадия - это только покраснение кожи в области крестца, может возникнуть боль в этом месте. При первой стадии еще нет глубокого поражения тканей. Однако врачи очень редко диагностируют такие пролежни, так как пациенты не предъявляют жалоб. Только ежедневный и внимательный осмотр лежачих больных должен выявить начальные изменения и своевременно принять меры при начинающемся процессе 1 стадии.
- На 2 стадии имеется некроз поверхностных слоев кожи, который однако не затрагивает всю ее глубину. Эти некрозы при своевременном лечении заживают без следа, не приводя к тяжелым последствиям. Операция в таких случаях не требуется. Заживления ран удается достигнуть только местными средствами и разгрузкой места сдавления.
- В третьей стадии кожа погибает, нередко с подлежащей клетчаткой и мышечной тканью. Такая открытая рана создает большие проблемы для лечения и ухода, так является гнойно-некротическим процессом с медленным отторжением омертвевших тканей. Такие пролежни выявляются чаще всего и становятся главным поводом для беспокойства медицинского персонала. Нередко в этой стадии уже могут развиваться общетоксические явления и даже сепсис.
- При развитии пролежней 4 стадии помимо мягких тканей возникает поражение кости. Развивается периостит и остеомиелит. Гнойная деструкция кости препятствует полноценному заживлению такого пролежня. Требуются очень сложные операции с резекцией костных тканей и реконструктивно-пластической хирургии. Только такой подход дает возможность спасти пациента от неминуемой и быстрой гибели.
Течение пролежней
В самом начале пролежень представляет собой синее или бледное пятно на коже. Чуть позже появляются пузыри, заполненные прозрачным или мутным содержимым. Кожа над зоной поражения становится грязно-синей. Из под лопнувших пузырей начинает обильно вытекать мутная жидкость. С течением времени сгнившая кожа вскрывается и под ней обнаруживается распавшаяся клетчатка и ягодичные мышцы.
После устранения факторов для образования пролежней их прогрессирование останавливается. Однако в зависимости от глубины поражения тканей течение пролежней может быть различным. Чаще всего происходит медленное отторжение некротизированных тканей, а затем замещение дефектов грануляциями и рубцом.
При присоединении вторичной инфекции течение пролежней может значительно осложниться. Возникает флегмона мягких тканей, которая может распространяться и на кости. Из этого очага развивается тяжелая гнойная интоксикация или симптомы сепсиса. Если своевременно эффективно не лечить пролежни, то пациент может погибнуть от этого состояния.
Осложнения
Инфекция является самым частым осложнением пролежней. Встречается разнообразная анаэробная и аэробная инфекция, которая при плохом лечении может вызвать сепсис. Развитие сепсиса является основной причиной смерти у лежачих пациентов.
Вторичный остеомиелит возникает у 26% пациентов с незаживающими ранами на ягодицах. Развитие остеомиелита осложняет течение раневого процесса и нередко требует активной хирургической тактики.
Системный амилоидоз может возникнуть в результате длительного гнойного процесса. Он сопровождается поражением внутренних органов специфическим амилоидным белком. Со временем наступают более глубокие нарушения функции этих органов и развитие состояния несовместимого с жизнью.
Кровотечение из аррозированных сосудов. Активный деструктивный процесс в ягодичной области может привести к гнойному расплавлению сосудов и тяжелому артериальному кровотечению из бассейна верхней ягодичной артерии.
Прогноз
Пролежни считаются непосредственной причиной смерти у 10% всех пациентов с параличом ног. Более половины тех, кто у кого развиваются пролежни в больнице умирает в течение ближайших 12 месяцев. Если предпринимается активная хирургическая тактика по лечению глубоких пролежней, то у большинства пациентов удается их успешно заживить. После этого прогноз для жизни становится хорошим. Возраст пациента и его желание жить активной жизнью определяют прогноз для этих пациентов.
Пролежнями принято назвать участки некроза мягких тканей, возникающего в результате их длительного сжатия или сдавления. От образования пролежней чаще всего страдают люди, не имеющие возможности двигаться или вынужденные долго находиться неподвижно, например, при скелетном вытяжении. Некроз тканей является серьезным осложнением и существенно замедляет процесс лечения основного заболевания, а также снижает общее качество жизни пациента.
Причины и факторы риска развития некроза на крестце
Некроз мягких тканей на крестце образуется в результате их длительного сдавления (чаще всего – при лежании на спине), которое нарушает кровоток в мелких сосудах кожи и подкожной клетчатки. Уже через несколько часов при недостаточности кровоснабжения в тканях развиваются необратимые процессы некроза – отмирания. Если сдавление тканей продолжается, некротические процессы начинают распространяться на более глубоколежащие ткани, а также внутренние органы, суставы и кости.
Существуют экзогенные и эндогенные предрасполагающие факторы для образования пролежней.
Экзогенные (внешние) факторы:
- ограничение подвижности вызывает непрерывное давление на определенные участки тела, вызывая нарушения кровообращения;
- некомфортная кровать – складки, неровности создают дополнительное давление на участки кожи;
- недостаточный уход и гигиена – мусор, крошки в постели больного, пот, выделения, которые вовремя не удаляются, ускоряют процесс образования на коже некротических очагов.
Эндогенные (внутренние) факторы:
- избыточный вес, ожирение – в кожных складках замедляется кровообращение, при наличии массивных кожно-жировых складок некроз внутри них может развиться и при сохранной подвижности пациента;
- недостаточный вес, дистрофия – при недостаточности мышечной и жировой ткани давление на кожные покровы и кости усиливается, ускоряя процесс образования пролежней;
- старческий возраст – замедление процессов регенерации тканей является предрасполагающим фактором для формирования некротических очагов;
- заболевания, нарушающие трофику и иннервацию тканей: сахарный диабет, тромбоз глубоких вен, атеросклероз.
Классификация степени поражения и характерные симптомы
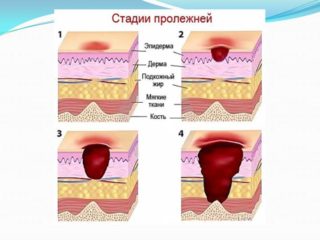
В зависимости от тяжести и глубины поражения тканей выделяют 4 степени течения патологии:
- 1 степень – покраснение кожи, которая при надавливании начинает бледнеть. При устранении источника сдавления проходит без следа.
- 2 степень – покраснение, отек кожи, локальная гипертермия. Кожа краснеет, при надавливании не бледнеет, становится на ощупь горячей, отечной. Наблюдаются признаки нарушения целостности кожных покровов. На данной стадии возможно консервативное лечение.
- 3 степень – формирование поверхностных язв. Кожные покровы приобретают синюшный оттенок, на коже формируются язвы, затрагивающие подкожную жировую клетчатку. Консервативное лечение на этом этапе осуществляется при помощи местных и общих препаратов, по длительности составляет несколько недель.
- 4 степень – формируются глубокие язвы, затрагивающие мышечный слой и даже хрящевые и костные ткани. В данном случае возможно только хирургическое лечение с реабилитацией, занимающей от нескольких недель до нескольких месяцев.
Специфика пролежней крестцовой области состоит в том, что кости крестца и копчика близко расположены к коже, поэтому процесс развивается очень быстро, переходя в терминальную стадию, когда в патологический процесс оказываются вовлеченными нижние позвонки.
Методы лечения пролежней на крестце

Основные принципы профилактики и лечения пролежней в области крестца:
- использование специальных противопролежневых матрасов и ортопедических надувных кругов с регулируемым уровнем воздуха для снижения давления на область крестца;
- строгое соблюдение гигиены больного, поддержание кожных покровов в сухом состоянии при помощи присыпок и лосьонов;
- комплексный подход, включающий в себя противовоспалительную терапию, антисептическую обработку ран и физиолечение.
На ранних стадиях заболевания возможно консервативное лечение в домашних условиях:
- строгое соблюдение правил гигиены, поддержание постели больного в чистоте;
- использование противопролежневых кругов и специального матраса;
- обработка пролежней антисептическими препаратами: растворами перманганата калия, фурацилина, хлоргексидина, перекиси водорода — предотвращающая распространение процесса на окружающие ткани;
- наложение повязок с противовоспалительными мазями: гидросорб, гидрокол;
- использование ранозаживляющих мазей: метилурацил, солкосерил.
Большое значение при лечении пролежней имеет диетотерапия: правильное питание позволяет ускорить процессы заживления и укрепить иммунитет больного, ослабленный борьбой с воспалением и инфекцией.
- Ежедневный рацион больного должен включать в себя продукты с содержанием белка. Так как мясо часто является тяжелой для переваривания пищей, особенно для лиц, прикованных к постели, в качестве источника белка могут выступать бульоны из говядины, рыбы или птицы, молочные и кисломолочные продукты.
- Ежедневно больной должен употреблять не менее полутора литров чистой воды; сладкие и содержащие кофеин напитки следует исключить из рациона.

При заболевании тяжелой степени, когда в патологический процесс вовлечены мышечные и костные ткани, консервативное лечение не представляется заболеванияэффективным, и пациенту требуется госпитализация.
Хирургическое лечение пролежней на крестце 4 степени включает в себя:
- санацию ран, иссечение некротизированных тканей,
- абсорбцию отделяемых ран,
- устранение микробного обсеменения.
Для ускорения репаративных процессов и улучшения кровообращения в области поражения используются методы физиолечения: массаж, не затрагивающий раневую область, дарсонвализация здоровых тканей, электрофорез, микротоковая терапия.
В случае крупных и плохо поддающихся заживлению пролежней проводится операция с использованием аутодермопластики – восстановление некротизированных и удаленных участков кожи аутотрансплантатом.
Возможные осложнения
Пролежни несут в себе опасность распространения воспалительных и некротических процессов на окружающие ткани и развития осложнений:
- генерализованная бактериальная инфекция, сепсис;
- гнойная флегмона тканей крестца;
- гангрена;
- контактный остеомиелит;
- гнойный артрит.
Пролежни, особенно на поздних этапах течения заболевания, представляют собой открытые ворота для инфекции. Бактерии свободно проникают в кровоток, и на фоне сниженного иммунитета, часто характерного для лежачих больных, возникает генерализованная инфекция, вызывающая полиорганную недостаточность и летальный исход.
Профилактические меры

Для профилактики возникновения очагов некроза у лежачих больных очень важно регулярное соблюдение гигиенических мероприятий.
- Нельзя допускать, чтобы больной оставался в одном положении дольше двух часов. Несколько раз в день его необходимо поворачивать, чтобы избежать нарушений кровообращения в зонах сдавления тканей.
- Постель пациента должна быть идеально чистой и ровной. Лучше всего использовать специальный противопролежневый матрас. Также под область крестца можно подкладывать надувной ортопедический круг, чтобы снизить нагрузку на эту область.
- Простынь на постели больного должна быть хорошо зафиксирована, чтобы на ней не образовывались складки. Постельное белье предпочтительнее выбирать из натуральных материалов.
Соблюдение профилактических мер позволит предотвратить образование пролежней на крестце и связанных с ними осложнений.
Один из лучших способов обучения - это задавать вопросы.
Указание. Каждый пронумерованный вопрос или неполное утверждение сопровождается ответами или завершениями утверждения. Выберите один из помеченных буквами ответов или продолжений утверждения.
1. Кто был первым организатором сестринской службы в России?
A) ГЛ. Захарьин. Б) Ф. Найтингейл.
B) Н И. Пирогов. Г) С. В. Курашов. Д) М.Я. Мудров.
2. Что изучает медицинская этика?
A) Взаимоотношения больных между собой. Б) Взаимоотношения между врачом и больным.
B) Вопросы долга, морали и профессиональной этики. Г) Ятрогенные заболевания.
Д) Взаимоотношения между медперсоналом и родственниками больного.
3. Что такое ятрогенное заболевание?
A) Заболевание, развившееся в результате неосторожного высказывания медработника о больном или его болезни либо в результате неправильного лечения.
Б) Заболевание, развившееся в результате неправильного лечения.
B) Осложнение основного заболевания.
Г) Заболевание, передающееся от больного к больному. Д) Наследственное заболевание.
4. В обязанности младшей медсестры приёмного отделения входит:
A) наблюдение за санитарным режимом;
Б) сопровождение больного к врачу в кабинет и проведение санобработки больного;
B) транспортировка и сопровождение больного в профильное отделение; Г) всё перечисленное;
Д) ни одно из перечисленного выше.
5. Работа приёмного отделения должна проходить в следующей последовательности:
A) регистрация больных, санитарно-гигиеническая обработка, врачебный осмотр; Б) регистрация больных, врачебный осмотр, санитарно-гигиеническая обработка;
B) санитарно-гигиеническая обработка, врачебный осмотр, регистрация больных; Г) в зависимости от конкретной ситуации;
6. Температура воды для гигиенической ванны должна быть:
A) 27-29 °С; Б) 30-33 °С;
B) приближаться к температуре тела (34-36 °С) или быть выше (37-39 "С); Г) 40-43 °С;
7. Сестринский пост организуется на каждые:
A) 15-20 коек; Б) 20-25 коек;
B) 25-30 коек; Г) 30-35 коек; Д) 35-40 коек.
8. Уборка палат проводится:
A) влажным способом не реже 2 раз в день; Б) влажным способом 1 раз в день;
B) сухим способом 1 раз в день;
Г) сухим способом не реже 2 раз в день; Д) сухим и влажным способами.
9. Для приготовления 0,1% рабочего раствора хлорной извести:
A) 100 мл 10% раствора хлорной извести добавляется к 9,9 л воды; Б) 200 мл 10% раствора хлорной извести добавляется к 9,8 л воды;
B) 500 мл 10% раствора хлорной извести добавляется к 9,5 л воды; Г) 1 л 10% раствора хлорной извести добавляется к 9 л воды;
Д) 1,5 л 10% раствора хлорной извести добавляется к 8,5 л воды.
10. Смена белья больному проводится:
A) не реже 1 раза в неделю; Б) не реже 1 раза в 2 нед;
B) по просьбе больного; Г) через каждые 3 дня;
Д) по усмотрению медсестры.
11. Появление пролежней - свидетельство:
A) неправильно назначенного врачом лечения; Б) недостаточного ухода за больным;
B) несоблюдения больным больничного режима; Г) неправильного питания больного;
Д) ничего из перечисленного выше.
12. Для профилактики пролежней необходимо:
A) каждые 2 ч менять положение больного; Б) расправлять простыни и постельное бельё;
B) протирать кожу дезинфицирующим раствором; Г) всё вышеперечисленное;
Д) ничего из перечисленного выше.
13. Чистить уши больному необходимо:
A) 1 раз в неделю; Б) 2-3 раза в неделю;
B) 1 раз в месяц; Г) 2-3 раза в месяц; Д) каждый день.
14. При появлении покраснения кожи в области крестца необходимо:
A) протирать кожу 10% раствором камфоры; Б) протирать кожу влажным полотенцем;
B) облучать кожу кварцевой лампой; Г) использовать всё перечисленное; Д) ничего из перечисленного выше.
15. При язвенной болезни двенадцатиперстной кишки с повышенной секреторной функцией желудка назначают диету:
16. Диету №15 назначают больным:
A) сахарным диабетом; Б) острым нефритом;
B) хроническим гепатитом;
Г) без нарушений функций ЖКТ; Д) всё неверно.
17. Субфебрильной лихорадкой называют повышение температуры:
Б) от 38 до 39 °С;
B) от 39 до 41 °С; Г) более 41 °С; Д) от 40 до 41 "С.
18. Первым периодом лихорадки называют период:
A) повышения температуры тела;
Б) постоянно высокой температуры тела;
B) падения температуры тела;
Г) нормальной температуры тела; Д) субнормальной температуры тела.
19. Во второй период лихорадки необходимо:
A) укутать больного;
Б) приложить грелки к конечностям;
B) подвесить пузырь со льдом над головой; Г) поставить горчичники;
Д) поставить пиявки.
20. Действующее вещество горчичников - это:
A) терпентины; Б) горячая вода;
B) аллиловое масло; Г) ихтиол;
Д) всё вышеперечисленное.
21. Время, на которое помещают горящий тампон внутрь банки:
Д) до нагревания краев банки.
22. Для удаления пиявок применяют:
A) пинцет; Б) спирт;
B) ножницы; Г) жидкий азот; Д) хлороформ.
23. Длительность применения влажного компресса не должна превышать:
B) 12 ч; Г) З ч; Д) 5 мин.
24. Холодная вода при водолечении:
Б) увеличивает ЧСС;
B) повышает мышечный тонус;
Г) оказывает седативное расслабляющее воздействие; Д) оказывает местное охлаждающее действие.
25. Сколько слоев должно быть в согревающем влажном компрессе?
A) 1 слой. Б) 4 слоя.
Г) Чем больше, тем лучше. Д) 5 слоев.
26. Наиболее удобным участком для проведения подкожной инъекции служит:
A) наружная поверхность плеча;
Б) верхненаружный квадрант ягодицы;
B) места наиболее поверхностного залегания сосудов; Г) внутренняя поверхность предплечья;
Д) передняя поверхность бедра.
27. Как часто проводят текущую уборку процедурного кабинета?
A) Еженедельно. Б) 2 раза в день.
Г) После каждой манипуляции. Д) Через каждые 8 ч.
28. Какое количество водного раствора содержится в одной столовой ложке?
B) 25 г. Г) 10 г. Д)5г.
29. Какое количество раствора вводится внутрикожно?
A) 3-5 мл. Б) 5-10 мл.
B) До 1 л. Г) 0,5-1 мл. Д) 250 мл.
30. Под каким углом к поверхности кожи вводят иглу при внутримышечной инъекции?
A) Почти параллельно. Б) 15°.
Г) 90° (перпендикулярно). Д) 30°.
31. Какую концентрацию спирта применяют для дезинфекции медицинских инструментов?
A) 90% раствор. Б) 100% раствор.
B) 96% раствор. Г) 40% раствор. Д) 70% раствор.
32. При лёгочном кровотечении показаны все мероприятия, кроме:
A) обеспечения полного покоя больному;
Б) придания полусидячего положения с наклоном в больную сторону;
B) прикладывания грелки к больной стороне грудной клетки;
Г) прикладывания пузыря со льдом к больной стороне грудной клетки; Д) введения кровоостанавливающих препаратов.
33. На общий анализ направляется:
A) суточная мокрота;
Б) мокрота, собранная в течение 3 сут методом флотации;
B) свежая утренняя мокрота, собранная в чистую плевательницу;
Г) свежая утренняя мокрота, собранная в чашку Петри с питательной средой; Д)вечерняя мокрота.
34. Частота пульса у здоровых людей составляет:
A) 50-80 в минуту; Б) 60-90 в минуту;
B) 80-100 в минуту; Г) 40-60 в минуту; Д) 100-120 в минуту.
35. Для приступа стенокардии наиболее характерно всё, кроме:
A) загрудинной локализации боли; Б) колющего характера боли;
B) возникновения боли на высоте физической нагрузки;
Г) эффекта от приёма нитроглицерина под язык через 1-3 мин; Д) сжимающего характера боли.
36. В перечень первой помощи при отёке лёгких входят все мероприятия, кроме:
A) придания больному горизонтального положения;
Б) назначения нитроглицерина при уровне систолического давления не менее 100 мм рт.ст;
B) наложения венозных жгутов на нижние конечности; Г) проведения оксигенотерапии с пеногасителем;
Д) введения мочегонных препаратов.
37. Сколько раз необходимо повторять процедуру промывания желудка сифонным ме дом?
Б) До окончания приготовленной для процедуры воды.
B) До чистой воды. Г) 10 раз.
38. Если во время введения зонда появляется кашель, то:
A) зонд продолжают продвигать глубже; Б) зонд извлекают;
B) больного просят сделать глубокий вдох; Г) подают в зонд кислородную смесь;
Д) больного просят задержать дыхание.
39. На какую глубину вводят желудочный зонд при промывании желудка?
A) На глубину 25 см.
Б) На глубину, равную расстоянию от кончика носа до пупка пациента.
B) На глубину 40 см.
Г) На максимально возможную глубину. Д) На глубину 60 см.
40. Что характерно для кишечного кровотечения?
A) Частая рвота с прожилками неизменённой крови. Б) Лихорадка.
B) Дёгтеобразный стул. Г) Редкий пульс.
Д) Артериальная гипертензия.
41. При каком заболевании не производят исследование кала на скрытую кровь?
A) Язвенная болезнь желудка.
Б) Язвенная болезнь двенадцатиперстной кишки.
B) Рак желудка, кишечника.
Г) Язвенный процесс в кишечнике при брюшном тифе и туберкулёзе. Д) Геморрой.
42. Вода какой температуры показана при проведении очистительной клизмы при атоническом запоре?
B) Температуры тела.
Г) По желанию больного. Д) Ледяная.
43. Через какое время после применения масляной клизмы наступает дефекация?
A) Через 15-20 мин. Б) Через 2-3 ч.
B) Через 10-12 ч. Г) Через 1 ч.
44. Как собирают мочу для исследования по методу Нечипоренко?
A) Используют мочу, полученную в середине мочеиспускания.
Б) Собирают мочу в течение суток в отдельные баночки каждые 3 ч.
B) Собирают мочу однократно за 3 ч.
Г) Собирают мочу за сутки и отбирают для исследования 1/50 часть суточной мочи. Д) Используют мочу, полученную в начале мочеиспускания.
45. Как собирают мочу для исследования по Каковскому-Аддису?
A) Используют среднюю порцию мочи, полученную при катетеризации. Б) В течение 10 ч (с 8 ч утра до 6 ч вечера).
B) Используют мочу, полученную в середине мочеиспускания. Г) В течение суток.
Д) Используют мочу, полученную в конце мочеиспускания.
46. Какие результаты пробы Зимницкого свидетельствуют о снижении концентрационн функции почек?
A) Преобладание дневного диуреза над ночным. Б) Объём суточной мочи 1000-2000 мл.
B) Большой размах показателей относительной плотности мочи в отдельных порциях. Г) Монотонно низкая относительная плотность мочи во всех порциях.
Д) Высокая относительная плотность мочи.
47. Что следует предпринять в начальную стадию образования пролежней?
A) Усилить профилактические мероприятия (содержание постели, смена положения больного, туалет кожи).
Б) Изменить характер питания.
B) Провести хирургическое лечение. Г) Наложить тугие повязки.
Д) Наложить полуспиртовой компресс.
48. Почему при проведении искусственного дыхания необходимо запрокидывать голову больного?
A) Для удобства оказания медицинской помощи.
Б) Чтобы создать хорошую герметизацию между ртом реаниматора и ртом (носом) пациента.
B) Чтобы обеспечить проходимость дыхательных путей. Г) В целях создания лучших условий для кровообращения. Д) Для удобства больного.
49. Как проверить правильность проведения искусственного дыхания?
A) Во время проведения искусственного дыхания должен появляться пульс.
Б) Во время проведения искусственного вдоха грудная клетка должна расширяться, а во время пассивного выдоха - спадаться.
50. В каких случаях применяют прямой массаж сердца?
A) При неэффективности непрямого массажа сердца.
Б) При наличии инструментов, позволяющих вскрыть грудную клетку больного.
B) Если остановка сердца произошла во время операции на органах грудной клетки. Г) Поздние сроки (свыше 8 мин) после наступления клинической смерти.
Д) При соответствующей подготовленности реаниматора.
51. В каком положении должны находиться руки реаниматора при проведении непрямого массажа сердца?
A) Максимально разогнуты в лучезапястных и локтевых суставах.
Б) Слегка согнуты в локтевых суставах и максимально разогнуты в лучезапястных.
B) Разогнуты (фактически максимально, под углом 90°) в лучезапястных суставах и выпрямлены в локтевых.
Г) Слегка согнуты в локтевых и лучезапястных суставах. Д) Обхватывать с двух сторон грудную клетку.
52. Что из нижеперечисленного относится к признакам клинической смерти?
A) Понижение температуры тела. Б) Урежение ЧСС.
B) Отсутствие реакции зрачков на свет. Г) Помрачение сознания.
Д) Трупное окоченение.
53. Что должно предшествовать искусственному дыханию?
A) Прямой массаж сердца. Б) Непрямой массаж сердца.
B) Восстановление проходимости дыхательных путей. Г) Применение мешка Амбу.
Д) Дезинфекция полости рта больного.
 |
| 18 - А. | 36 - А. | |
| 1 - В. | 19 - В. | 37 - В. |
| 2 - Е. | 20 - В. | 38 - Б. |
| 3 - А. | 21 - Б. | 39 - В. |
| 4 - Г. | 22 - Б. | 40 - В. |
| 5 - Б. | 23 - В. | 41 - Д. |
| 6 - В. | 24 - В. | 42 - Б. |
| 7 - В. | 25 - В. | 43 - В. |
| 8 - А. | 26 - А. | 44 - А. |
| 9 - А. | 27 - Б. | 45 - Г. |
| 10 - А. | 28 - Б. | 46 - Г. |
| 11 - Б. | 29-Г. | 47 - А. |
| 12 - Г. | 30 - Г. | 48 - В. |
| 13 - Б. | 31 - Д. | 49 - Б. |
| 14 - Г. | 32 - В. | 50 - В. |
| 15 - А. | 33 - В. | 51 - В. |
| 16 - Г. | 34 - Б. | 52 - В. |
| 17 - А. | 35 - Б. | 53 - В. |
 |
Дата добавления: 2015-09-19 ; просмотров: 5213 . Нарушение авторских прав
Читайте также:


