Поясничный отдел позвоночника пдс что это
- Все
- А
- Б
- В
- Г
- Д
- И
- К
- Л
- М
- Н
- О
- П
- Р
- С
- Т
- Ф
- Х
- Ц
- Э
Нестабильность позвоночно-двигательного сегмента
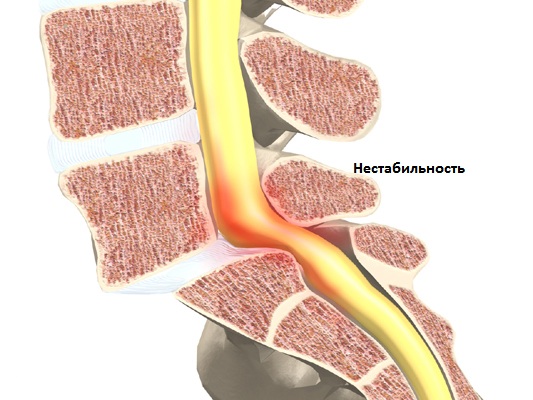
ПДС комплектуется из двух позвонков, которые соединены друг с другом диском, связками, мышцами (особенное значение имеет межпозвонковый диск, позволяющий амортизировать нагрузки и удары ). Фасеточные суставы позволяют иметь определенный диапазон движений между позвонками. В боковых отделах позвоночного сегмента через фораминальные отверстия проходят кровеносные сосуды и нервные корешки. Двигательные свойства позвоночника зависят от деятельности множества ПДС.
Нарушения функции ПДС возможно в виде нестабильности или в виде блокады.При сегментарной нестабильности возникают условия для избыточного объема движений, что может приводить к появлению болевого синдрома и нередко к компрессии нервных образований.При блокаде же сегмента происходит резкое уменьшение движений между позвонками. Но при этом одновременно происходит увеличение объема движений в соседних сегментах, что является компенсаторной реакцией позвоночника и позволяет сохранить необходимый объем движений в позвоночнике. То есть в том и другом случае появляется нестабильность ПДС. С точки зрения биомеханики нестабильность ПДС означает потерю способности сегмента сохранять физиологическое положение позвонков по отношению друг к другу, то есть избыточное смещение вышележащего позвонка в горизонтальной и боковых направлениях относительно нижележащего позвонка.Нестабильность ПДС может быть обусловлена как патологическими процессами в межпозвонковом диске и фасеточных суставах, так и быть обусловлена слабостью мышечно-связочного аппарата различного генеза. Наиболее часто нестабильность обусловлена все же дегенеративными изменениями в диске -уменьшение высоты диска амортизационных функций диска приводит к увеличению амплитуды движений в вышележащем сегменте ( дискогенная нестабильность). Возникает S образная динамическая деформация заинтересованной области позвоночника и соответственно избыточная нагрузка на фасеточные суставы и связочный аппарат. Мышечный аппарат имеет большое значение в развитии нестабильности так, как хорошо развитые мышцы спины ( особенно глубокие ) позволяют компенсировать избыточную подвижность при нестабильности. Но длительный болевой синдром приводит к тому, что человек начинает ограничивать как объем, так и амплитуду движений туловища, что в итоге приводит к гипотрофии мышц и дальнейшему прогрессированию нестабильности .Человек совершает движения по такой траектории, которая позволяет избегать болевых проявлений и со временем возникает патологический двигательный стереотип движений.Соответственно мышцы, которые не участвуют в движении становятся дряблыми, тонус снижается и мышечная сила тоже снижается.Длительная нестабильность приводит не только к изменениям в мышцах, но и приводит к образованию костных разрастаний по краям позвонков ( остеофитов ) - это тоже своего рода компенсаторная реакция организма, с целью увеличить площадь тела позвонка . Остеофиты иногда направлены в спинномозговой канал и тогда возникают условия для спинального стеноза и компрессии спинного мозга и корешков. Различают несколько видов нестабильности позвоночника : посттравматическая, дегенеративная, послеоперационная, диспластическая. По локализации нестабильность может быть в шейном отделе, в поясничном отделе позвоночника.Нестабильность в грудном отделе практически не встречается из-за анатомической ригидности этого отдела позвоночника.
Симптомы
Симптомы зависят как от локализации нестабильности ПДС, так и степени воздействия на невральные структуры. При нестабильности в шейном отделе позвоночника основным симптомом является боль в шее, которая усиливается при физической нагрузке. Причиной болевого синдрома является перенапряжение мышц шеи, вследствие этого возникает мышечный спазм, ухудшается микроциркуляция и тонус в мышцах.Вследствие этого со временем у человека снижается возможность выполнять обычные физические нагрузки. По мере прогрессирования нестабильности и развития стеноза спинномозгового канала возникает воздействие на спинной мозг и нервные структуры и могут появиться следующие осложнения:
- радикулопатия,
- цервикалгия,
- мышечно-тонические синдромы ( синдром передней лестничной мышцы,
- синдром малой грудной мышцы,
- плечелопаточный периартрит,
- синдром позвоночной артерии,
- компрессия спинного мозга, кардиальный синдром).
При локализации нестабильности в поясничном отделе появляется картина спондилолистеза. Спондилолистез развивается постепенно и вначале проявляется эпизодическим болями в пояснице, которые усиливаются после физических нагрузок и могут иррадиировать в в ноги ( особенно при наклонах туловища ). Кроме того возможно слабость в ногах, болезненные ощущения в тазобедренных суставах, бедрах,голени. Спазм мышечных групп в пояснице при нестабильности сегментов в этом отделе приводит к уменьшению объема пассивных и активных движений . Выраженность клинической симптоматики зависят от размера листеза и степени воздействия на нервные структуры.При выраженной компрессии невральных структур возникают такие клинические проявления, как парезы, гипотрофия мышц, нарушения чувствительности, вегетативные нарушения, иногда развитие синдрома конского хвоста ( сильные боли, моторные нарушения,нарушения функции мочевого пузыря, кишечника).
Диагностика
Диагностика нестабильности сегментов различных отделов позвоночника базируется на основане жалоб пациента,истории болезни, осмотра, неврологического статуса, результатов инструментальных методов исследования. Оценивается наличие деформаций, объема движений в различных отделах позвоночника, наличие функциональных блоков, мышечного спазма,усиление болезненности при определенных движениях . Из инструментальных методов исследования прежде всего используется рентгенография, как стандартная, так и более информативное исследование — рентгенография с функциональными пробами. Смещение позвонка вперед или назад более 2-3 мм при проведении рентгенографии с наклоном вперед и разгибанием является признаком наличия нестабильности позвоночника.Но рентгенография позволяет визуализировать изменения только в костных структурах и при необходимости диагностики морфологических изменений в мягких тканях ( хрящевая ткань,связки, мышцы, нервные структуры ) необходима томография ( КТ или МРТ). МРТ является наиболее достоверным диагностическим методом диагностики таких изменений в позвоночника, как стеноз спинномозгового канала грыжа диска компрессия корешка и т.д. При необходимости выявления ликвородинамических нарушений возможно проведение миелографии. Применение ЭМГ необходимо при наличии компрессии периферических нервов. Лабораторная диагностика назначается при необходимости дифференциации с системными инфекционными или онкологическими заболеваниями. Диагностика позволяет определиться как с диагнозом, так и тактикой лечения (консервативное так и оперативное ).
Лечение.
Тактика лечения при нестабильности зависит от степени выраженности клинических проявлений. В начальных стадиях развития нестабильности очень хороший эффект дает лечебная физкультура( ЛФК), после снятия болевого синдрома .Дозированные физические нагрузки на тренажерах, лечебная гимнастика, плавание, ходьба помогают укрепить мышечный корсет,снять мышечный спазм и приостановить развитие дегенеративных процессов остеохондроза. При наличии болевого синдрома применяются физиотерапия, иглорефлексотерапия,медикаментозное лечение . При наличии выраженной нестабильности рекомендуется корсетирование длительностью до нескольких месяцев,но параллельно с ношением корсета необходимо ЛФК для того, чтобы не развились гипотрофии мышц. Ношение корсета помогает ограничить движения в сегменте с наличием нестабильности и позволяет мышечно-связочному аппарату восстановить свою функцию . Но иногда консервативные методы лечения оказываются не эффективными и тогда необходимо оперативная стабилизация позвонков. Оперативное лечение показано и в тех случаях, когда есть клинические признаки компрессии спинного мозга или невральных структур ( парезы, нарушения функции мочевого пузыря и кишечника, выраженный болевой синдром ). Оперативное лечение нестабильности заключается в стабилизации позвонков с использованием различных конструкций ( титановых ) и пластики с использованием костной ткани или керамики. Учитывая,что после формирования костного блока функцию сегмента на себя берут соседние сегменты,большое значение имеет ранняя реабилитация с целью усиления мышечного корсета. Хорошая реабилитация позволяет не только восстановить функцию позвоночника, но и является профилактикой развития нестабильности ПДС в будущем.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.

Функциональная нестабильность поясничных позвонков встречается гораздо реже, чем рентгенографическая. Поэтому, получив на руки описание рентгенографического снимка, где указано, что наблюдается нестабильность тела того или иного поясничного позвонка, не стоит паниковать. Это еще не приговор, но повод для того, чтобы задуматься и начать проводить эффективное лечение с исключением причины отсутствия стабильности положения тела позвонка.
Функциональная нестабильность позвонков поясничного отдела – это очень плохо, поскольку происходит постоянное смещение. А даже незначительное изменение конфигурации и диаметра просвета спинномозгового канала опасно различными неврологическими осложнениями. Поэтому при обнаруженном смещении позвонков поясничного отдела необходимо как можно быстрее обратиться за специализированной медицинской помощью. Это может быть вертебролог или невролог. Также можно обратиться на прием к остеопату, мануальному терапевту. Участковый терапевт при таком заболевании не сможет оказать медицинской помощи. Он в лучшем случае назначит симптоматическое лечение с помощью нестероидных противовоспалительных препаратов. Они устранять временно болевой синдром, но не вернут позвонок на его прежнее место.
Не существует фармакологических методов, позволяющих эффективно лечить смещение поясничных позвонков и предотвращаться риск развития рецидива. Восстановить стабильность поясничного отдела позвоночного столба можно только при комплексном использовании методов мануальной терапии, остеопатии, лечебной гимнастики и т.д. Поэтому при обнаружении подобной патологии желательно подыскать по месту жительства авторитетную клинику мануальной терапии и пройти там полноценное лечение.
В этой статье можно узнать больше информации про симптомы и лечение нестабильности позвонков поясничного отдела, причины её возникновения и методы проведения эффективной профилактики.
Причины нестабильности поясничных позвонков
Исключение возможных причин развития нестабильности позвонков поясничного отдела – это необходимый этап проводимой диагностики и лечения. Если не восстановить стабильность (т.е. не устранить потенциальную причину), то высока вероятность рецидива патологии уже после того, как будет проведено восстановление нормального положения тела позвонка.
Предлагаем узнать самые распространенные причины развития нестабильности поясничных позвонков и их смещения:
- остеохондроз (дегенеративное дистрофическое разрушение межпозвоночных дисков с их протрузией, экструзией и грыжевой деформацией);
- остеоартроз (разрушение межпозвонковых суставов, что является прямым фактором отсутствия стабильности);
- спондилез и спондилолистез;
- искривление позвоночного столба (кифоз, лордоз, сколиоз) и нарушение осанки (сутулость, круглая спина;
- синдром короткой нижней конечности с одной стороны (происходит боковое смещение тела позвонка);
- неправильная постановка стопы (косолапость, полая стопа или плоскостопие) – неправильное распределение амортизационной нагрузки провоцирует снижение высоты только одной стороны межпозвоночного диска;
- деформирующий остеоартроз тазобедренного, коленного или голеностопного сустава с изменением длины конечности с одной стороны;
- травмы спины, например, компрессионный перелом тела позвонка влечет за собой изменение высоты и создает провокационные факторы для последующей нестабильности;
- растяжение, разрывы и рубцовые деформации окружающих связок и сухожилий;
- атрофия мышечного волокна каркаса спины;
- опухоли и инфекционные процессы, которые могут спровоцировать остеомиелит, разрушение костной ткани.
Это не все причины. Риск развития нестабильности выше у лиц, злоупотребляющим алкогольными напитками, курящих, не соблюдающих принципы рационального питания. Под угрозой находятся люди с избыточной массой тела, ведущие малоподвижный образ жизни с преимущественно сидячей работой и без регулярных достаточных нагрузок на мышечный каркас спины. Смещение может быть спровоцировано чрезмерной физической нагрузкой, например, в момент поднятия непривычной тяжести.
Симптомы нестабильности и смещения поясничных позвонков
Если патология структурная, то признаки смещения позвонков поясничного отдела будут определяться лишь на рентгенографическом снимке. Рентгенолог увидит неравномерно утолщение краев теле позвонка, отклонение отдельных структур от центральной оси, приподнятые сегменты и т.д.
Симптомы нестабильности позвонков поясничного отдела функционального типа включают в себя:
- хруст и щелчки при совершении резких движений (сгибание и разгибание, повороты в разные стороны, наклоны туловища и т.д.);
- боли, локализованные в определённой точке, усиливающиеся после активного движения;
- смещение позвонка при пальпации;
- ощущение напряжения мышц в области поясницы.
При длительном смещении поясничных позвонков симптомы могут включать в себя признаки поражения корешковых нервов. Это парестезии и участки онемения кожных покровов, мышечная слабость в ногах, нарушение работы внутренних органов брюшной полости и малого таза
Обычно симптомы при смещении позвонков поясничного отдела появляются в виде острой боли, которая ограничивает подвижность. Затем быстро начинают возникать признаки стеноза спинномозгового канала. Это чувство онемения в нижних конечностях, парез или паралич мышц бедра, глени. Также может возникнуть недержание мочи или произвольное мочеиспускание. Нарастают признаки дисфункции толстого кишечника (отсутствует перистальтика, развивается атонический запор).
Боль при смещении поясничных позвонков остро проявляется только в первые 5-7 дней. Затем происходит адаптация и постепенно пациент возвращается к привычной жизни. Это не означает полного восстановления. Напротив, постепенно будут происходит дегенеративные и рубцовые процессы, которые в значительной степени будут затруднять проведение эффективного лечения в будущем.
Поэтому, даже если боли при смещении позвонков поясничного отдела стали тупыми, нужно все равно обратиться за медицинской помощью к вертебрологу или мануальному терапевту. Восстановление нормальной структуры позвоночного столба – это залог крепкого здоровья и активного долголетия.
Перед тем как лечить смещение позвонков поясничного отдела
Важно перед тем, как лечить смещение позвонков поясничного отдела, провести тщательную дифференциальную диагностику. В ходе этих мероприятий врач устанавливает потенциальную причину развития нестабильности. После этого назначается курс лечения, который будет включать в себя мероприятия, направленные на устранение обнаруженной причины.
Начинается диагностика с посещения врача вертебролога или невролога. Специалист проводит осмотр пациента, собирает анамнез развития патологии. Затем проводится ряд функциональных тестов, позволяющих определить состояние позвоночного столба, спинного мозга и отходящих от него корешковых нервов.
Назначается рентгенографический снимок в разных проекциях в динамике. Это исследование позволяет установить причину нестабильности и степень смещения тел позвонков. В случае необходимости может быть назначено МРТ обследование. На этом снимке видна структура межпозвоночных дисков, можно исключить развитие остеохондроза, протрузии, экструзии, грыжевого выпячивания пульпозного ядра.
Существует множество методов того, как как лечится нестабильность поясничных позвонков, но правильный выбор подходящих процедур возможен только после постановки точного диагноза и исключения вероятной причины нестабильности.
Лечение смещения и нестабильности позвонков поясничного отдела
Официальная медицина предлагает только один метод лечения смещения поясничных позвонков – это хирургическая операция, в ходе которой выполняется пластика деформированных суставов, межпозвоночных дисков или связочного аппарата. Фармакологического лечения смещения позвонков поясничного отдела не существует, если при обращении к участковому терапевту с жалобами на боли в пояснице вам назначат хондропротекторы, то ни в коем случае не соблюдайте эту рекомендацию до того момента, пока позвонок не будет поставлен на свое место. Хондропротекторы могут способствовать быстрому нарастаю рубцовой массы. Это сильно осложняет последующее лечение.
Первое, что делать, если обнаружено смещение поясничных позвонков, это искать опытного остеопата, который имеет положительные отзывы от своих клиентов. Это специалист сможет поставить на место смещенный позвонок. Сначала выполняется подготовительный массаж, в ходе которого разогреваются все связки, сухожилия и мышцы. Затем восстанавливается нормальное положение тела позвонка. После вправления позвонка остеопат поставит мышечный замок, но эта мера помогает недолго. Поэтому важно проводить как можно быстрее лечение того заболевания, которое препятствует стабильности поясничного отдела позвоночника.
Существует безопасное и эффективное лечение нестабильности позвонков поясничного отдела, которое включает в себя следующие методы воздействия:
- тракционное вытяжение позвоночного столба – позволяет увеличивать межпозвоночные промежутки и создает условия для восстановления высоты дисков, растягивает связочный аппарат и повышает его эластичность;
- остеопатия – для восстановления нормального положения тел позвонков, ускорения процессов регенерации за счет усиления микроциркуляции лимфатической жидкости и крови в очаге патологических изменений мягких паравертебральных тканей;
- массаж – для повышения проницаемости тканей, расслабления избыточно напряженной мускулатуры мышечного каркаса спины, восстановления кровоснабжения и т.д.;
- кинезиотерапия – для запуска процесса диффузного питания хрящевой ткани, купирования мышечного спазма, усиления кровоснабжения всех тканей спины;
- лечебная гимнастика – для повышения тонуса мышц, улучшения диффузного питания хрящевых тканей позвоночного столба, повышения его гибкости;
- физиотерапия, лазерное воздействие и многое другое.
Важно знать, что курс лечения всегда разрабатывается индивидуально. Поэтому применять для лечения смещения поясничных позвонков те рекомендации, которые размещены на просторах интернета нельзя. В первую очередь усилия доктора направляются на устранение причины – заболевания, которое провоцирует разрушение окружающих тело позвонка тканей. Невозможно провести полноценное восстановление самостоятельно. Также не стоит доверять этот процесс участковому терапевту или невропатологу в городской поликлинике. Эти доктора действуют согласно инструкции. Они назначают такое лечение, которое устранит симптомы. Им не важно вылечить пациента. Важно вернуть его к труду. Поэтому назначаются препараты, которые устраняют боль, но при этом разрушают костные и хрящевые ткани. Человек, который систематически проходит подобное лечение позвоночника в течение своей трудоспособной жизни к пенсионному возрасту полностью утрачивает гибкость своего позвоночника и страдает от нестерпимых болей. Помочь ему уже ничто не сможет. Поэтому лечить заболевания позвоночника своевременно. Обращайтесь за помощью к вертебрологам, неврологам, специалистам по остеопатии и мануальной терапии.
Имеются противопоказания, необходима консультация специалиста.
Позвоночный столб (позвоночник человека) – основной несущий элемент человеческого организма. По сути, это стержень, благодаря которому все кости тела соединяются вместе и способны выполнять структурную и двигательную функции.
Человеческий позвоночник – это сложная и совершенная структура, которая образована костной и хрящевой тканью, связочным аппаратом, мышцами, нервной тканью.
Позвонок является структурной единицей строение позвоночника человека, он также имеет сложное строение, позволяющее ему связываться с другими структурными единицами позвоночника, пропускать через себя сосуды и нервы. В зависимости от индивидуальных особенностей, позвоночный столб может насчитывать от 32 до 33-34 позвонков. Такая вариация зависит от количества конечных позвонков, находящихся в каудальном (самом нижнем) отделе позвоночного столба.
Позвоночный столб подвижен, он может совершать круговые и сгибательные движения вперед-назад, влево-вправо и по диагонали, а также способен скручиваться до определенного уровня. Такая гибкость обусловлена специально созданной природой системой, состоящей из межпозвонковых дисков, межпозвонковых (фасеточных) суставов, а также связочного аппарата.

Строение позвоночника человека
Каждый позвоночник индивидуален, что доказывается различным количеством в нем позвонков (от 31-32 до 33-34). Для обозначения позвонков принята латиница, они пронумерованы по порядку сверху вниз.
- шейный отдел насчитывает в своем ряду 7 позвонков, нулевым позвонком следует считать затылочную кость черепа, которую обозначают как С"ноль" – "0". После нее следуют шейные позвонки от С1 и до С7;
- грудной отдел имеет наибольшее количество позвонков, которое соответствует количеству пар ребер (12) и соответственно позвонки пронумерованы от Th1 и до Th12 (или же от D1 и до D12);
- люмбальный (поясничный) отдел состоит из 5 позвонков под нумерацией от L1 и до L5;
- позвонки сакрального отдела сращены между собой, образуя сакральную кость, их нумерация от S1 до S5;
- количество позвонков в копчиковом отделе в виду индивидуальных особенностей варьирует от 3 до 5, что обозначается как Со1- (Со2, Со3, Со4)- Со5.
Это С1, С2 и С7, то есть позвонки шейного отдела под номерами 1, 2 и 7. Они отличаются от других своим особым строением и имеют собственные названия, это:

Физиологические изгибы позвоночника
Нельзя представлять человеческий, да и любой позвоночный столб в общем в виде ровного костного образования, ведь мы не смогли бы полноценно двигаться и постоянно подвергали бы его травмам. С целью амортизации, а значит предохранения от травмирований различного рода (сотрясений головного мозга, переломов и так далее), полноценности движений, природа создала изгибы позвоночника. Физиологическими называются те, которые образованы в сагиттальной (стреловидной) плоскости, то есть, если смотреть на человека с боковой стороны. Если изгибы – во фронтальной плотности (вид спереди), то это уже патологические изгибы позвоночника.
Таким образом существует два вида изгиба. Если позвоночник согнут кпереди, то это – лордоз, если же кзади, то это – кифоз. Всего таких изгибов четыре: по два кифоза и лордоза.
- Первым идет шейный лордоз, который образован прогибом шеи кпереди;
- Второй – это кифоз грудного отдела, то есть прогиб верхней части спины кзади;
- Третий – люмбальный лордоз, прогиб кпереди поясницы;
- Четвертый – последний изгиб кзади – кифоз сакрального (поясничного) отдела.

Строение позвонка грудного отдела позвоночника
Состоят все позвонки из дуги, тела и нескольких отростков:
- Тело каждого позвонка – это его основа, которая является наиболее массивной его частью. Может быть круглой формы, либо почкообразной;
- Дуга. Дуга замыкает позвонок и служит для создания спинномозгового канала;
- Отростки. Позвонковых отростков всего семь:
Позвонок неоднороден по своей структуре и состоит из плотного, покрывающего его снаружи вещества, и мягкого внутреннего губчатого. В губчатом (мягком) веществе создаются перегородки, одновременно делающие структуру позвонка более прочным. Наружное вещество – это плотно утрамбованные костнотканные пластины, надежно предохраняющие позвоночник от повреждений. Позвонок, как и многие кости содержит в себе красный костный мозг, принимающий важное участие в гемообразовании, образуя эритроциты).
Позвонки схожи и одновременно отличаются своим строением.

Позвонки и межпозвоночные диски
Данные отверстия создаются между двумя смежными (близлежащими) позвонками. Они важны тем, что пропускают через себя спинномозговые корешки и сосудистые образования: вены и артерии. Сужение данных отверстий ведет за собой сдавление нервных корешков, что проявляется болевой и неврологической симптоматикой, а также травмирование и нарушение циркуляции крови с последующим расстройством трофической (питательной) функции как следствие сдавления сосудов.
Для объединения позвонков имеются суставы, названные фасеточными или дугоотросчастыми. Эти суставы, связываясь с уже упомянутыми выше суставными отростками, создают связь "позвонок к позвонку". Удерживать их своем месте помогает связочный аппарат в лице связок длинных и коротких, которые локализуются спереди и позади позвоночника, а также при помощи мышечного аппарата: а) межпоперечных, б) ротаторов-мышц и в) многораздельных мышц.

Межпозвонковый (межпозвоночный) диск
Тела позвонков разделены благодаря наличию между ними дисков (межпозвоночных).
Эти структуры являются важными компонентами позвоночного столба, невозможно недооценить их роль. Данные составные части всех позвоночных отделов, которые способны двигаться, а именно поясничного, грудного и шейного (за исключением C1 и C2).
Состоит диск из ядра (полное название которого – ядро пульпозное) и эластичного кольца (фиброзного). Эластичные составляющие диска позволяют ему, меняя форму, подстраиваться под движения корпусом. Данное свойство требуется для одной из наиболее важных защитных факторов позвоночника – амортизации и, естественно, это позволяет сохранять межпозвоночное пространство достаточным, не позволяя позвонкам друг друга перетирать.
В поддержании позвоночного столба участвует большое количество мышц. Не зря многие врачи акцентируют внимание на важности этих мышц – мышцы шеи, груди, плечей, спины, бедренные и некоторые другие следует тренировать, ведь благодаря им позвоночник находится в правильном физиологическом положении и обладает меньшей вероятностью развития патологических состояний, как сколиоз, кифоз, сутулость, протрузия или грыжа диска и так далее. При низкой физической активности в мышцах спины возможно ощущение дискомфорта даже боли.

Позвоночно-двигательный сегмент (ПДС) грудного отдела позвоночника
По сути, это вышеупомянутая плотная связь между позвонками. Позвоночно-двигательный сегмент (ПДС) имеет в своем составе сами смежные позвонки с их связочным, суставным, мышечным аппаратом, а также межпозвонковым диском. Плюс к каждому ПДС прилагается пара фораминальных отверстий с соответствующей парой спинномозговых корешков и питающие ПДС сосуды.
Позвоночник имеет 24 таких позвоночно-двигательных сегмента, что включает:
- семь цервикальных ПДС;
- двенадцать торакальных ПДС;
- пять люмбальных ПДС (последний образован пятым поясничным и первым крестцовым позвонками).
Позвоночно-двигательный сегмент принято описывать двумя позвонками, сперва пишется вышележащий позвонок и через тире (дефис) – нижележащий позвонок, например, ПДС L5-S1 – это ПДС, образованный пятым поясничным позвонком и первым крестцовым.
Если при обследовании будут обнаружены нарушения функционального состояния одного или нескольких позвоночно-двигательных сегментов, то в таком случае мануальный терапевт будет решать следующие задачи:
- снятие (устранение) блоков ПДС;
- восстановление полноценности движений в позвоночных суставах;
- восстановление мышечного тонуса окружающих позвоночник мышц;
- снятие болевого синдрома и других неприятных ощущений;
- стабилизация положительного результата.
Функция позвоночника не ограничивается тем, что он просто удерживает человека в вертикальном положении и обеспечивает прямохождение и объединение важных опорно-двигательных составляющих организма. Важно то, что в состав позвоночного столба входит спинной мозг, образующийся из многочисленных нервов, их корешков и так далее. Каждый нерв иннервирует (регулирует деятельность) одного или нескольких органов, их отделов, поэтому, если повреждается определенный нерв, его корешок или ветвь, повреждается и иннервируемый им участок человеческого тела.
Давайте рассмотрим какой участок позвоночника влияет на какие органы:
Данный позвоночный отдел регулирует работу и чувствительность глаз, носа, лбы, пазух, рта, языка, губ, зубов, голосовых связок, гипофиза и щитовидных желез, мышц и нервов лица, кровообращение головного мозга, а также локтей.
В зависимости от того, на уровне какого позвонка были повреждены нервы, могут возникнуть следующие заболевания и состояния:
- на уровне I-го шейного позвонка – частые головные боли, повышенное артериальное давление (гипертония), нервозность, беспокойство, снижение памяти (чаще -на последние события (кратковременная память));
- на уровне II-го шейного позвонка – заболевания лобных и носовых пазух (гайморит, лобит и так далее), аллергические заболевания, снижение остроты зрения, снижение слуха;
- на уровне III-го шейного позвонка – гаймориты, экзема, невралгия (болезненность по ходу нерва и его окончаний);
- на уровне IV-го шейного позвонка – фарингиты, значительное снижение слуха (тугоухость, глухота), воспаление аденоидов;
- на уровне V-го шейного позвонка – ларингиты, ангины различных видов (кактаральная, лакунарная), першение и боль в горле;
- на уровне VI-го шейного позвонка – боли в суставах и мышцах плечей;
- на уровне VII-го шейного позвонка – частые острые респираторные заболевания, воспаления сумок локтевых суставов (бурситы), склонность к заболеваниям щитовидной железы.
Данный отдел позвоночного столба отвечает за солнечное сплетение, мышцы грудной клетки, молочные железы, регулировку сердечной деятельности, легкие, бронхиальное дерево, верхние конечности, регуляцию работы печени, желудка, желчного пузыря, поджелудочной железы, селезенки, надпочечников, кишечника.
Патологии в зависимости от уровня поражения позвоночника в его грудном отделе:
- на уровне I грудного позвонка – затруднение дыхания (затрудненный вдох, затрудненный выдох, либо смешанный тип), астма, приступообразный кашель, боли в суставах и мышцах верхних конечностей;
- на уровне II грудного позвонка – болевые ощущения в грудной клетки, перебои в работе сердца;
- на уровне III грудного позвонка – воспалительные процессы дыхательной системы: пневмония, бронхиты, плевриты, а также высокая склонность к заражению вирусом гриппа;
- на уровне IV грудного позвонка – болезни желчного пузыря и его протоков (холецистит, холангит);
- на уровне V грудного позвонка – болезни печени, связанные с нарушением обменных процессов, а также поражением вирусами и токсинами, пониженное артериальное давление, склонность к анемии, воспаления суставов (артриты);
- на уровне VI грудного позвонка – заболевания желудка (различные виды гастрита, язвенная болезнь желудка);
- на уровне VII грудного позвонка – заболевания печени, язвенная болезнь желудка и двенадцатиперстной кишки, гастриты;
- на уровне VIII грудного позвонка – снижение иммунного сопротивления инфекционным агентам;
- на уровне IX грудного позвонка – снижение иммунитета, склонность к аллергиям;
- на уровне X грудного позвонка – заболевания почек;
- на уровне XI грудного позвонка – возможное нарушение метаболизма (обмена веществ), ведущее к болезням и несовершенствам кожи, ногтей и волос, токсикозы;
- на уровне XII грудного позвонка – риск возникновения бесплодия как мужского, так и женского, ревматизм.
В основном регулируется деятельность толстого кишечника, а также органов, отвечающих за половую сферу мужчин и женщин (яички, яичники, матка, предстательная железа, мочевой пузырь), отвечает за двигательную активность и чувствительность нижних конечностей.
При поражении поясничного отдела позвоночного столба наблюдаются такие симптомы и состояния в зависимости уровня поражения:
- на уровне I поясничного позвонка – склонность к появлению запоров или, наоборот, диареи, воспаления толстого кишечника;
- на уровне II поясничного позвонка – кишечные колики, увеличение риска воспаления червеобразного отростка слепой кишки (аппендикса), затруднение дыхания;
- на уровне III поясничного позвонка – болезни мочевой и половой сферы как у мужчин, так и у женщин;
- на уровне IV поясничного позвонка – ишиас, радикулит данного отдела позвоночника, простатит;
- на уровне V поясничного позвонка – нарушение кровообращения нижних конечностей.
Основная направленность – это прямая кишка и мышцы, нервы заднего прохода.
Повреждение спинного мозга в данном отделе может привести к сексуальным расстройствам (у мужчин и у женщин), к развитию геморроя, болевым ощущениям в крестце, нарушению функции органов таза.
ВЫВОД:
Учитывая сложность строение позвоночника человека и его значимость для здоровой и активной жизни, важно при малейшем подозрении на наличие в нем патологии (боль в позвоночнике, ухудшение осанки и так далее), как можно скорее обращаться к врачу, ведь несвоевременно начатое лечение может привести к более длительному лечению или снижению вероятности полного восстановления.
Читайте также:


