Повышение лейкоцитов при радикулите

- Норма и причины отклонения
- Симптоматика
- Диагностика
- Лечение
- Профилактика и прогноз
Повышенные лейкоциты в крови (син. лейкоцитоз) – отклонение, которое может встречаться как у взрослого, так и у ребенка. Подобное состояние характеризуется возрастанием уровня всех подтипов белых кровяных телец в главной биологической жидкости человека, что можно обнаружить только после сдачи крови.
В подавляющем большинстве случаев провокаторами являются патологические состояния, например, онкология, инфекционные недуги, аутоиммунные болезни, эндокринные патологии, а иногда и воздействие физиологических причин.
Когда лейкоциты повышены – это отражается на общем состоянии здоровья человека, но проблема заключается в том, что характерные признаки могут остаться незамеченными, поскольку на первый план выходит симптоматика базового расстройства.
Количество белых кровяных телец обнаруживается только во время лабораторных изучений крови. Однако, чтобы найти причину, могут потребоваться инструментальные процедуры.
Быстро понизить содержание лейкоцитов можно при помощи консервативных терапевтических методик: прием лекарств, соблюдение диеты и применение рецептов народной медицины. Но такое лечение будет бессмысленным, если не устранить базовый недуг.
Норма и причины отклонения
Про повышенное содержание лейкоцитов в крови или лейкоцитоз говорят в тех случаях, когда их концентрация в значительной степени отличается от допустимых значений. Стоит отметить, что норма, в свою очередь, диктуется половой принадлежностью и возрастной категорией.
Подростки (16-21 год)
Мужчины среднего возраста
Женщины среднего возраста
Мужчины преклонных лет
Женщины преклонных лет
Белые кровяные тельца – это собирательное понятие, которое включает в себя несколько подтипов лейкоцитов:
- нейтрофилы;
- лимфоциты;
- моноциты;
- базофилы;
- эозинофилы.
Повышение каждого из таких веществ имеет собственные причины. Например, нейтрофилез провоцируют:
- бактериальные недуги;
- онкологические процессы;
- обильная кровопотеря;
- воспалительное поражение внутренних органов;
- длительный прием иммуностимуляторов.
- острый лейкоз;
- ревматизм;
- неспецифический язвенный колит;
- вирусные инфекции;
- туберкулез;
- инфекционный мононуклеоз;
- лимфогранулематоз;
- глистные и паразитарные инвазии.
Высокие базофилы в крови у взрослого могут наблюдаться на фоне:
- ветряной оспы;
- аллергических реакций;
- дисфункции щитовидной железы;
- нефроза;
- язвенного колита;
- хронического лейкоза;
- передозировки гормональными препаратами;
- удаления селезенки;
- малокровия;
- болезни Ходжкина.
Эозинофилия зачастую является следствием:
- заражения паразитами;
- малярии;
- лейкоза;
- скарлатины;
- ревматизма;
- аллергии;
- мононуклеоза;
- бактериальной инфекции.
На формирование лимфоцитоза влияет:
- тяжелая интоксикация химическими веществами;
- лейкоз;
- инфекции вирусного характера;
- передозировка лекарствами.
Повышение лейкоцитов в крови причины:
- гнойные процессы;
- артрит и бронхит;
- гепатит и корь;
- грибковые инфекции;
- обширные ожоги;
- переливание крови;
- поражение костного мозга;
- перенесенные ранее операции.
Однако повышенный уровень таких веществ далеко не всегда связан с протеканием тяжелых заболеваний или патологических процессов. Нередко провокаторами становятся безобидные источники.
Таким образом, высокие лейкоциты также могут возникать на фоне:
- беременности;
- протекания менструации;
- послеродового периода;
- нерационального питания;
- физической активности;
- влияния стрессовых ситуаций;
- приема чрезмерно горячей ванны или холодного душа.
Вполне нормальным явлением считается повышенное количество лейкоцитов у новорожденных.

Симптоматика
Лейкоцитоз имеет собственные клинические проявления, однако, они неспецифичны и могут быть слабовыраженными. Более того, они зачастую остаются незамеченными из-за того, что на первое место выходят симптомы базового заболевания.
На то, что лейкоциты в крови повышены, могут указывать:
- постоянная слабость и быстрая утомляемость;
- отсутствие аппетита;
- повышение температуры тела;
- головокружения и головные боли;
- выделение большого количества пота;
- проблемы со сном;
- понижение остроты зрения;
- болезненность в мышцах и суставах;
- снижение массы тела;
- эмоциональная неустойчивость;
- проблемы с концентрацией внимания ;
- снижение трудоспособности.
Такие симптомы могут возникнуть как у взрослого, так и у ребенка, но во втором случае степень их выраженности может быть намного сильнее.
Диагностика
На то, что повышены лейкоциты, может указать общеклинический анализ крови. Для диагностического теста нужен биологический материал, взятый из пальца или из вены. Чтобы гематолог правильно расшифровал результаты, пациентам следует соблюдать несколько правил подготовки.
Подготовительные мероприятия включают в себя:
- полный отказ от еды в день диагностики – с последнего приема пищи должно пройти не меньше 5 часов;
- исключение приема каких-либо лекарственных препаратов;
- за несколько суток до процедуры ограничивают физическую активность и избегают влияния стрессовых ситуаций;
- за 3 дня до сдачи анализа исключают все вредные привычки.
Стоит отметить, что представительницы женского пола не проходят такое исследование во время протекания менструации.
Чтобы выяснить причину того, что повышены лейкоциты в крови, понадобится комплексное лабораторно-инструментальное обследование организма. Такая программа диагностирования подбирается в индивидуальном порядке для каждого пациента.
Общими мерами диагностики выступают:
- изучение клиницистом истории болезни для поиска болезни-провокатора;
- сбор и анализ жизненного анамнеза – клиницисту нужно сообщить информацию касательно приема лекарств, пищевых пристрастий и общего образа жизни;
- тщательный физикальный осмотр;
- детальный опрос пациента на предмет первого времени возникновения характерных внешних проявлений и интенсивности их выраженности.
Дополнительно показано прохождение развернутых лабораторных исследований, специфических инструментальных процедур и консультаций у специалистов из других сфер медицины.
Лечение
В полной мере снизить лейкоциты в крови представляется возможным только по мере излечения основного патологического первоисточника, при этом лечение будет сугубо индивидуальным.
За короткое время уменьшить концентрацию белых кровяных телец можно при помощи медикаментов, а именно:
- антибиотиков;
- кортикостероидов;
- антацидов;
- НПВП.
Также очень важным является соблюдение специального рациона.
Пациентам рекомендуют отказаться от:
- кисломолочной продукции;
- жирных разновидностей мяса и рыбы;
- зелени и моркови;
- винограда и граната;
- морепродуктов и субпродуктов;
- некоторых каш, в частности, овсянки, гречки и риса;
- сладостей и иных продуктов, повышающих образование белых кровяных телец.
Понизить количество лейкоцитов в крови также можно при помощи рецептов народной медицины, но использовать их следует только после предварительной консультации с лечащим врачом.
В домашних условиях разрешается применять:
- полевой хвощ и терн;
- листья и цветки липы;
- почки березы и прополис;
- листья брусники и земляники.
В некоторых случаях медики обращаются к такой процедуре, как лейкаферез – процесс очищения организма от излишков лейкоцитов при помощи сепаратора клеток крови.
Профилактика и прогноз
Чтобы не допустить повышение лейкоцитов в крови, не существует специфических мероприятий. Это означает, что людям нужно лишь соблюдать несколько общих несложных рекомендаций, среди которых:
- ведение здорового и в меру активного образа жизни;
- полноценное и сбалансированное питание;
- избегание нервных перенапряжений и стрессовых ситуаций;
- прием медикаментов строго по предписанию клинициста;
- употребление большого количества жидкости;
- регулярное прохождение комплексного обследования в медицинском учреждении, что должно быть осуществлено не реже 2 раз в год.
Прогноз лейкоцитоза зависит от того патологического состояния, которое спровоцировало повышенный уровень лейкоцитов в крови. В любом случае игнорирование симптомов и полное отсутствие терапии чревато тем, что могут сформироваться осложнения и последствия базовой болезни.
Одним из диагностических методик определения заболевания позвоночника является лабораторное исследование крови. Ученые подтверждают, что болезни спины способствуют видоизменению состава биологической жидкости. В частности, показатель уровня лейкоцитов при остеохондрозе свидетельствует о патологическом процессе в организме.

Особенности лабораторной диагностики при остеохондрозе
В медицинской терминологии остеохондроз определяется как вертеброгенный дистрофически-дегенеративный процесс. Заболевание приводит к существенным нарушениям поступления питательных микроэлементов в костные и мягкие ткани позвоночника, замещением функционально здоровых тканей на поврежденные. Патология способна нанести серьезный урон мускулатурной системе организма, суставам, кожному покрову, в некоторых случаях и поражая систему внутренних органов.
В диагностическое обследование больного входит составление клинической картины пациента, лабораторные и инструментальные исследования. Невропатолог осуществляет неврологический осмотр согласно предусмотренной системе.
Для качественного исследования заболевания необходимо сдать анализы:
- общий анализ крови
- биохимический
Собранные анализы и полученные результаты их лабораторных исследований помогут докторам беспрепятственно выяснить, поражен ли позвоночник остеохондрозом, или симптоматика обусловлена иным источником.
Назначают для определения признаков и источника остеохондроза, помогает определить возрастающую СОЭ и уровень лейкоцитов. Как правило, в этом случае норма кальция будет занижена. Большинство случаев дисфункции системы внутренних органов проявляется подобными признаками. Подобный метод диагностики носит лишь дополнительный характер и принимается во внимание только вместе с клиническими проявлениями патологии. При помощи общего обследования крови определяются дистрофическое и дегенеративное осложнение болезни, чтобы отличить их от воспаления.
В случае обнаружения повышенного уровня лейкоцитов а крови, необходимо провести дополнительные обследования, чтобы выяснить наличие сопутствующих заболеваний у пациента. Такой результат свидетельствует о воспалении в организме. Симптомы остеохондроза часто путают с другими болезнями: сердечно-сосудистой системы, гинекологическими, почечными.
Четкие параметры в результатах отдельной биохимической диагностики остеохондроза не сформулированы. Организм реагирует на процесс дистрофического поражения межпозвоночных хрящей своеобразно, что можно заметить в результатах биохимии. Мускульные, нервные, соединительные волокна в случае патологического поражения организма, воздействуют на итоги биохимического изучения крови пациента.
Неврологическая симптоматика недуга поясницы отражается в изменении количества белковой фракции. Естественным для такой ситуации будет повышение уровня глобулина, но альбумин в подобных условиях будет понижаться. Аналогичные преобразования белкового спектра происходят в составе спинномозговой жидкости.
Результатом осложнения остеохондроза поясничного отдела будет видоизменение свойств свертываемости крови, вероятность коагуляции становится наиболее высокой. Нередко происходит фиксация агрегационной активности тромбоцитов. Уровень лейкоцитов при этом будет неестественно высоким. Проще говоря, кровь пациента приобретает вязкие свойства.
- Правила занятий спортом при остеохондрозе
- Консультация невролога при остеохондрозе
Причины повышения лейкоцитов при остеохондрозе
При лабораторном исследовании крови учитывают процент содержания лейкоцитов разных видов. Нормой считается 4-9×109. Изменение количества лимфоцитов свидетельствует о сбое иммунной системы организма, которое называют лейкоцитоз. В случае остеохондроза это побочное явление, нарушается питание хрящевой ткани — она разрушается. Организм защищает себя, вырабатывая клетки для борьбы с воспалительным процессом в позвоночнике, ослабевая.
Симптомы лейкоцитоза у взрослых:
- слабость, субфебильная температура тела;
- отсутствие аппетита, потеря веса;
- головокружение и бессоница;
- ухудшение зрения;
- потливость и мышечная боль.
Физическая активность и интенсивные упражнения провоцируют размножение лейкоцитов в несколько раз по причине интенсивного кровообращения. При сильной нагрузке происходят микротравмы мышц. Для их восстановления нужны белые кровеносные тельца.
Если в организме развивается инфекционный процесс любой системы, лейкоцитарная формула крови повышается. Обычно, уже первая стадия остеохондроза может отражаться на количестве лейкоцитов. Нужно вовремя выявить заболевание и начать соответствующее лечение.

Процедура лечения повышенных лейкоцитов при остеохондрозе
Снизить уровень лейкоцитов можно только лечением патологии, вызвавшей данный симптом. Нельзя заниматься самолечением, принимая противовоспалительные препараты или растирая болезненное место обезболивающими мазями — остеохондроз может перерасти в хроническую форму.
Патологию позвоночника в наше время устраняют консервативными (при первой или второй стадии заболевания) или хирургическими. В любом случае терапевтические мероприятия должен назначать врач.
- Рекомендованные позиции для сна и положение головы при остеохондрозе шейного отдела
- В каких случаях мануальная терапия эффективна при остеохондрозе
Среди медикаментов доктора назначают комбинированные анальгезирующие и противовоспалительные средства, купирующие боль и снимающие воспалительный процесс. Многим пациентам выписывают хондопротекторы. В дополнение людям, которые ведут малоподвижный образ жизни, показаны физические упражнения — лечебная гимнастика. Ее можно проводить в лечебных учреждениях, в домашних условиях.
Снять болевые ощущения и организовать приток крови к поврежденным местам помогут мануальная терапия, иглоукалывание, акупунктурный массаж. Усилить эффект можно с помощью противовоспалительных мазей, специальных разогревающих масел.
Питание способствует лучшему прогрессу в выздоровлении. Нужно помнить, что обмен веществ играет важную роль в восстановлении клеток и тканей и снижении лейкоцитов. Необходимо придерживаться правильного рациона.
Сразу скажем: это не болезнь, а всего лишь симптом.
Что такое радикулит
Откуда берётся радикулит
Чтобы разобраться, надо вспомнить, как устроен позвоночник Whats to know about radiculopathy? . Он представляет собой набор из 33–34 округлых косточек (позвонков), которые защищают спинной мозг от травм или иных повреждений. От спинного мозга к другим областям тела — тем же рукам, ногам — расходится целая сеть нервов. Часть нерва вблизи спинного мозга и позвонков называется корешком.
- шейный — включает в себя 7 позвонков;
- грудной — 12 позвонков;
- поясничный — 5 позвонков;
- крестцовый (область, соединяющая позвоночник с бёдрами) — 5 позвонков;
- копчиковый — 4–5 позвонков.
Эта система хорошо продумана и отлично работает. Но иногда случается так, что межпозвоночный диск по каким-то причинам начинает выпирать за пределы положенного ему места и давит на расположенный рядом корешок спинномозгового нерва. Это становится причиной воспаления, то есть радикулита.
Впрочем, давить на корешки могут и сами позвоночные кости, если они сместились или видоизменились. Есть и другие варианты.
Что может вызвать радикулит
Вот список Radiculopathy заболеваний и нарушений, которые чаще всего приводят к сдавливанию нервных корешков:
- Грыжа межпозвоночного диска. Это самая популярная причина. Грыжа может появиться из-за физической нагрузки (возможно, вы регулярно поднимаете что-то тяжёлое), травмы или лишнего веса.
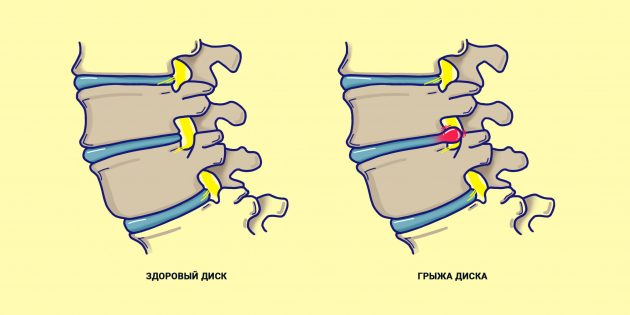
- Сколиоз. При неправильной осанке также могут сдавливаться спинномозговые нервы.
- Дегенеративные изменения межпозвоночного диска (связанные, например, со старением).
- Компрессионный перелом позвоночника.
- Стеноз позвоночника. Так называют болезнь, при которой сужается позвоночный канал — тот самый, где пролегает костный мозг.
- Костные шпоры. Иногда костная ткань позвонков кое-где увеличивается в размерах. Такие шпоры могут сдавливать как спинной мозг, так и корешки спинномозговых нервов.
- Опухоли позвоночника.
- Остеоартрит или артрит позвоночника.
- Утолщение (окостенение) позвоночных связок.
- Диабет. В этом случае воспаление возникает из-за того, что нервные волокна недополучают крови.
- Синдром конского хвоста. Так называют повреждение нервного пучка, отходящего от нижнего отдела спинного мозга.
Как распознать радикулит
Самый очевидный симптом радикулита — острая и быстрая, простреливающая боль в спине. Признаки Radiculopathy, Whats to know about radiculopathy? могут отличаться в зависимости от того, в каком из отделов позвоночника расположен пострадавший нерв.
- Шейная радикулопатия проявляется болью в плече, верхней части спины или руке — неважно, левой или правой. Регулярные слабость, онемение, покалывание в пальцах одной из рук, а также усиливающаяся боль при повороте головы либо наклонах шеи тоже могут быть симптомами радикулита в этой области.
- Грудная радикулопатия встречается редко. Её признаки включают в себя жгучую или стреляющую боль в любом из рёбер, боку или животе, онемение и покалывание в этих областях. Этот вид легко спутать с осложнениями, вызванными опоясывающим лишаем, нарушениями со стороны сердца, желчного пузыря, других органов брюшной полости.
- Поясничная радикулопатия наиболее распространена. Она даёт о себе знать жгучей простреливающей болью в районе поясницы, болью и онемением в нижней части спины, бёдер, ягодиц, ног или ступней. Симптомы обычно усиливаются при длительном сидении или ходьбе.
Радикулит в крестцовом и копчиковом отделах встречается реже всего и в целом похож на поясничный.
Как лечить радикулит
Только вместе с врачом. Начните с визита к терапевту — он выслушает ваши жалобы на боль в спине и конечностях и при необходимости порекомендует узкого специалиста.
Чаще всего, чтобы поставить диагноз, достаточно описания симптомов и физического осмотра. Но иногда нужны рентген и электромиография (тест, выясняющий, как проводят сигналы нервные волокна).
Лечить радикулит врач будет исходя из того, какое именно заболевание или нарушение стало его причиной. Понятно, что назначения при сколиозе, опухоли и диабете отличаются. В некоторых случаях (например, при костных шпорах) не обойтись без хирургического вмешательства.
Но есть и общие рекомендации. Они включают в себя:
- Приём обезболивающих средств или миорелаксантов, чтобы снять боль. При выборе препарата доверьтесь лечащему врачу.
- Снижение веса. Доктор может порекомендовать диету или физическую нагрузку, которые помогут избавиться от лишних килограммов.
- Лечебная физкультура. Её основная цель — укрепить мышцы и не допустить излишней нагрузки на позвоночник. Не забывайте об упражнениях, которые снизят боль в спине.
Что это такое
Недуг маскируется под такие заболевания, как:
- Воспаление легких.
- Панкреатит.
- Холецистит.
- Инфаркт.
Различают два вида радикулита, в зависимости от причины появления:
Причины возникновения и последствия
Причинами грудного радикулита являются дегенеративные изменения в позвоночнике, возникшие вследствие следующих патологий:
- Остеохондроз.
- Грыжи, протрузии.
- Ревматоидный артрит.
- Новообразования в позвоночнике.
- Остеопороз.
- Сколиоз.
- Кифоз.
- Травмы позвоночника.
- Туберкулез позвоночника.
Также синдром может быть спровоцирован:
- Сильными нагрузками на позвоночник, связанные с профессиональной деятельностью или занятиями спортом.
- Нарушением осанки.
- Врожденными патологиями развития позвоночника.
Некоторые хронические заболевания, не связанные с позвоночником, являются провоцирующими факторами для развития грудного радикулита:
- Диабет.
- Ожирение.
- Заболевания щитовидки.
- Васкулит.
Симптомы заболевания
Основным симптомом грудного радикулита является боль в груди. Болевой синдром имеет разный характер, в зависимости от того, в районе каких позвонков защемлен нерв.
Также у пациента возникают проблемы с пищеварением: метеоризм, запор.
Симптоматика невралгии
Наиболее частым симптомом невралгии являются болевые приступы. Они у пациента могут появиться в условиях полного покоя и, казалось бы, отличного самочувствия. Однако наибольший процент возникновения болевого синдрома появляется после резкой смены положения тела, например, при поворотах или наклонах корпуса. Также человек может испытывать боль при приступах кашля, а особенно после бега или иных нагрузок, когда дыхание становится более учащенным. Ощущения болей в данном случае происходят и при пальпации межреберных участков груди.
По временному промежутку приступы боли варьируются от нескольких минут до пары-тройки дней. При этом может отмечаться продолжительное онемение зоны туловища, находящейся над воспаленными нервными корешками.
Ощутив приступообразную боль, пациент зачастую пытается уменьшить ее интенсивность путем задержки дыхания или смены положения тела на более расслабленное. Нередко больной может думать, что характер болей вызван проблемами с сердцем. Однако это нередко может быть заблуждением.
В таблице ниже указаны отличия симптомов невралгии от сердечной боли.
Диагностика
- Рентген позвоночника. Позволяет определить наличие травмы, опухоли, туберкулеза.
- МРТ, КТ. На послойном снимке видна структура и характер изменений, степень сдавливания нервных корешков.
- Электромиография. Это метод исследования электрической активности мышцы. С его помощью определяют какой корешок спинного мозга поврежден.
Также проводят общий анализ крови. В крови больного наблюдается повышение лейкоцитов и СОЭ.
Лечение
Методы лечения выбираются врачом в зависимости от того, в какой степени поражены нервные ткани, уровня болевого синдрома и тяжести нервных нарушений.
А знаете ли вы, что…
Первый шаг — это обеспечение покоя, ограничение нагрузок. Если причиной заболевания стала инфекция, то назначают специфические препараты для ее устранения.
При вторичном характере радикулита проводится симптоматическое лечение, направленное на снятие болевого синдрома. Этого добиваются с помощью следующих препаратов:
Физиолечение имеет хороший эффект, после нескольких процедур больной чувствует значительное улучшение. Назначают:
- Электрофорез. С помощью тока лекарство вводят в воспаленную область.
- Электостимуляция возбуждает нервные окончания и восстанавливает их структуру.
- УВЧ (лечение с помощью магнитного поля высокой частоты). Уменьшает отечность, снимает воспаления.
- Магнитотерапия. Воздействует на область поражения переменным магнитным полем, обладает противовоспалительным действием.
- Грязелечение. Целебные грязи широко используются для терапии радикулита на завершающем этапе. Грязь обладает рассасывающим и противовоспалительным эффектом.
Хорошо помогают снять боль и отек иглорефлексотерапия и лечебный массаж. Эти процедуры должны проводиться специалистами в медицинском учреждении. Самостоятельно проводить массаж нельзя.
Основная цель, преследуемая ЛФК при грудном радикулите — снятие напряжения мышц. Упражнения позволяют увеличить подвижность позвоночника, повысить вентиляцию легких. Все комплексы упражнений должны разрабатываться врачом и выполняться строго в соответствии с врачебным предписанием. Во время выполнения ЛФК состояние больного не должно ухудшаться. Начинать лечение с помощью ЛФК можно после снятия острого периода.
Сам по себе грудной радикулит не предполагает проведение операции. Хирургическое вмешательство показано в случаях, когда причиной радикулита стала грыжа позвоночника. Операцию назначают, если длительное консервативное лечение не принесло облегчения. Этот метод позволяет освободить нервные корешки от сдавливания.
Препараты народной медицины применяют в комплексной терапии.
Популярные народные средства:
- Лист лопуха. Его обдают кипятком и привязывают к больному месту на ночь. Курс лечения 10 дней.
- Медовые компрессы. Мед наносят на очаг поражения, накрывают пленкой и заматывают теплым шарфом. Такие компрессы делают в течение 10-12 дней.
- Компресс из натертого картофеля. Обладает сильным противоотечным действием.
- Также хорошо помогает натирание на ночь маслом эвкалипта или пихты.
- Отвары лекарственных трав (мать-и-мачехи, череды, мяты, тысячелистника) обладают противовоспалительным и успокаивающим действием.
Как диагностировать патологию
Первоочередное обращение необходимо осуществить к терапевту. Он соберет анамнез, выслушает жалобы, изучит вашу симптоматику, проведет прощупывание грудного отдела и сможет поставить предварительный диагноз.
Во время визуального осмотра грудного отдела врач прощупает точки выхода нервных окончаний и определит локализацию болезни. При прослушивании легких врач должен исключить патологию дыхательной системы (бронхит, пневмония).
Прослушивание сердечного ритма позволяет исключить нарушения в сердечной системе, так как симптоматика радикулита очень похожа на стенокардию, инфаркт и аритмию.
Следующим этапом назначается лабораторная и инструментальная диагностика:
- Общеклинический анализ крови помогает выявить воспалительные явления (увеличение СОЭ и лейкоцитов);
- Рентгенограмма. Дает возможность определить признаки остеохондроза, артроза, последствия травм;
- КТ, МРТ помогают определить место локализации воспаления, степень патологического изменения нервного корешка, обнаружить межпозвонковую грыжу, помогает провести оценку сужения спинномозгового канала, размер, объем опухолевых образований;
- Электромиография. Также обнаруживается воспаление в пораженном нервном окончании.
Прогноз и профилактика
Для того, чтобы не столкнуться с грудным радикулитом, следует вовремя лечить заболевания позвоночника.
Также пациент должен соблюдать следующие профилактические меры:
Прогноз заболевания зависит от причины, его спровоцировавшей. Если причина в инфекции, то радикулит вылечить легко, он исчезнет вместе с устранением провоцирующего фактора примерно через 2 недели.
Такие заболевания, как ревматоидный артрит или болезнь Бехтерева являются системными, остановить их течение невозможно. В этом случае удается лишь уменьшить болевой синдром и улучшить подвижность позвоночника.
Как лечить грудной радикулит
Радикулит, хоть и не относится к опасным для жизни человека заболеваниям, но может привести изменению образа жизни, к ограничению движений и бесконечной боли. Грудной радикулит считается осложнением более тяжелых поражений позвоночника.
По этой причине и лечение болезни зависит от определения истинного источника развития патологии и предполагает сочетание лекарств, ЛФК, физиотерапии.
Только в случае прогрессирования заболевания, когда консервативные методы не дают положительного результата, специалисты прибегают к оперативным вмешательствам.
Читайте также:


