Положение на спине во время операции
Придать пациенту правильное, облегчающее хирургический доступ положение на операционном столе - это важная повседневная задача анестезиолога. Нефизиологичное положение может стать причиной напряжения и травмы. Общая анестезия требует особой внимательности к укладке пациента. Нередко необходимо исключение любых пассивных движений. Возникающие на фоне компрессионной травмы повреждение и некроз нерва, как правило, являются результатом неправильной укладки больного во время вмешательства. Частота случаев нейропатии возрастает при периоперационной гипотонии и гипотермии.
Наложенный в проекции нервного ствола жгут может вызывать повреждение нерва, в связи с чем необходим непрерывный контроль давления и времени наложения манжеты (турникета). Больные, страдающие диабетом, сосудистой и неврологической патологией, а также пожилые пациенты входят в группу особого риска позиционной травмы.
Пациенты с ревматоидным артритом могут страдать от нестабильности позвоночника в шейном отделе, на уровне атланто-окципитального сочленения. В этой ситуации важно, чтобы амплитуда подвижности шеи была определена перед операцией. Необходимо правильная укладка до индукции в наркоз и поддержание безопасного положения на протяжении всей операции. Для фиксации положения головы можно использовать мешочки с песком.
Виды положений пациентов на операционном столе
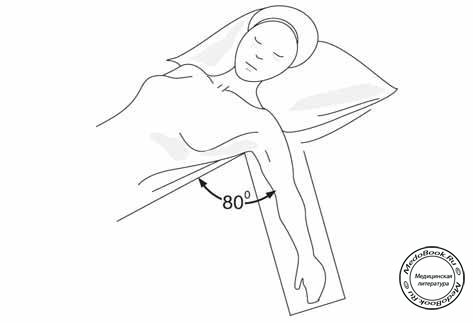
Самое распространенное положение. Руки должны быть осторожно зафиксированы по отношению к телу пациента, вытянуты вдоль тела или отведены на подставках. Сильное сгибание в локтевом суставе может вызвать повреждение локтевого нерва в том месте, где он входит в кубитальный туннель. Плечевое сплетение является относительно фиксированным образованием и в связи с этим чувствительно к тракционным (натяжение) повреждениям. Для того чтобы избежать "растяжения" сплетения, пронируйте предплечье, когда рука пациента лежит вдоль тела. Когда обе руки отведены на подставках, предупредите чрезмерное отведение и перерастяжение, избегая при этом ротации головы. Когда одна рука отведена, голова должна быть повернута в сторону отведенной руки для предупреждения тракции плечевого сплетения. Ноги должны лежать ровно и не перекрещиваться. Небольшая подушечка, подложенная под пятки, позволяет избежать компрессионных некрозов. Кроме этого подвержены компрессионному некрозу такие части тела как крестец и затылок. После длительных операций, проводимых в условиях гипотензии, наблюдались случаи послеоперационной алопеции. Веки пациента должны быть аккуратно прикрыты и зафиксированы в этом положении во избежание пересыхания и повреждения роговицы. Следует избегать прямого давления на глаза, так как это может вызвать окклюзию центральной артерии сетчатки. Необходимо исключить любой контакт частей дыхательного контура и другого оборудования с лицом пациента.
Положения Тренделенбурга - положение лежа на спине с наклоном головного конца операционного стола вниз. Это положение используется при лапароскопических операциях и вмешательствах при варикозной болезни вен нижних конечностей.
Физиологические эффекты положения Тренделенбурга включают:
- Повышение венозного возврата к сердцу.
- Повышение внутричерепного и внутриглазного давления. Если это положение сохраняется слишком долго и угол наклона стола слишком велик, могут развиться отек мозга и отслойка сетчатки. Важно избегать использования этого положения у пациентов с угрозой повышения внутричерепного давления.
- Легочный комплайнс и функциональная остаточная емкость уменьшаются вместе с повышением вентиляционно-перфузионного отношения, особенно у тучных пациентов (режим IPPV - ИВЛ с перемежающимся положительным давлением может оказаться предпочтительней, чем спонтанная вентиляция).
- Повышение внутрибрюшного давления может привести к регургитации желудочного содержимого.
- Венозный застой с цианозом лица и шеи у полнокровных пациентов.
Обратное положение Тренделенбурга - положение на спине с наклоном головного конца операционного стола вверх. Уменьшение венозного возврата в таком положении может сопровождаться падением сердечного выброса и, следовательно, артериального давления. Поскольку общая анестезия приводит к снижению чувствительности барорецепторов, развитие гипотензии может потребовать введения вазопрессоров. Показатели артериального давления должны интерпретироваться в контексте положения манжетки относительно уровня головного мозга. Функциональная остаточная емкость легких увеличивается.
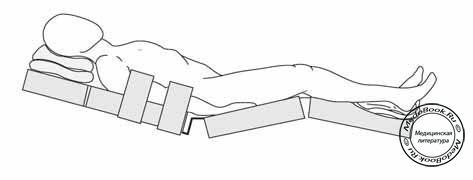
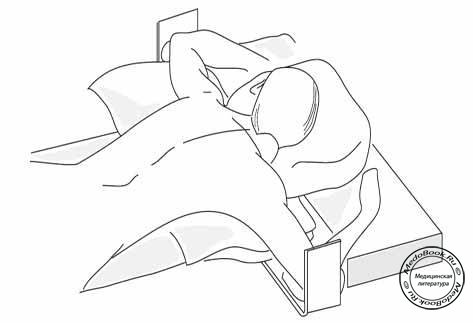
Положение лицом вниз на операционном столе используется при операциях на спине, перевязке малой подкожной вены и некоторых вмешательствах на лодыжках. Это положение обычно требует интубации (при небольших процедурах возможно использование ларингеальной маски). При интубации предпочтение отдается надежным, армированным эндотрахеальным трубкам. Необходимо соответственно защитить глаза с помощью мягких прокладок, поскольку давление может вызвать окклюзию артерии сетчатки и слепоту.
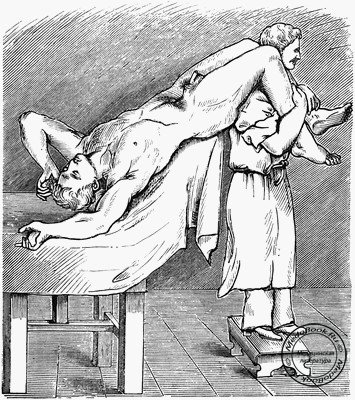
Часто в ходе операции возникает необходимость в смене положения пациента, при этом, чем больше вес больного, тем большее число требуемых ассистентов. Обычно хватает 3-4 человек: анестезиолог для контроля над головным концом больного, и 2-3 ассистента для поддержки тела и рук, ягодиц и ног соответственно. Пациент может быть уложен на живот после перемещения на операционный стол, или, иначе, повернут в процессе переноса. При этом голова или поворачивается на бок, или укладывается лицом вниз на специальную подставку. Давление на лоб должно быть ограничено. Нужно избегать любого давления на глаза и обеспечить проходимость эндотрахеальной трубки. Руки пациента либо полностью приведены и лежат вдоль тела, либо отведены и согнуты в локтях так, что лежат рядом с головой. Избегайте чрезмерного давления на подмышечные области, так как можно повредить подмышечный нерв или плечевое сплетение (перерастяжение).
К наиболее подверженным компрессионной травме областям относятся: голова/лицо, верхнепередняя подвздошная ость, колени и стопы. Легочный комплайнс уменьшается из-за снижения экскурсий грудной стенки и диафрагмы. Для увеличения комплайнса и предупреждения высокого стояния диафрагмы, которая смещается из-за увеличения внутрибрюшного давления в положении на животе, можно использовать матрас "Montreal" (прямоугольный матрас с отверстием по центру). При отсутствии такого матраса можно использовать подушечки, которые должны быть положены под крестец и грудь, исключая живот. Это также предупреждает лишние движения спины и позволяет улучшить дренаж эпидуральных вен путем уменьшения внутригрудного и внутрибрюшного давления. Использование рамки, которая поддерживает верхнепередние подвздошные ости, может вызвать компрессию и растяжение латерального кожного нерва бедра.
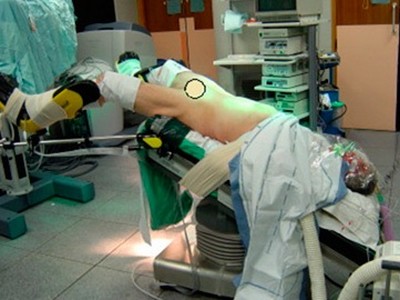
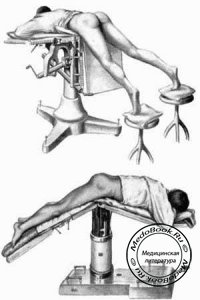
Используется в гинекологии и проктологии. Во избежание растяжения тазовых связок обе ноги должны быть подняты. Колени располагаются снаружи от металлических опор. Избегайте располагать руки вдоль тела, так как можно прищемить пальцы последней секцией стола.
Возможны проблемы следующего характера:
- В основном травмируется общий берцовый нерв из-за сдавления между головкой малоберцовой кости и литотомической подставкой, если колено расположено кнутри от металлической опоры;
- Подкожный нерв сдавливается между литотомической подставкой и медиальным мыщелком большеберцовой кости;
- Уменьшается жизненная емкость легких;
- Риск аспирации повышен, поэтому вводная анестезия никогда не дается в этом положении. Если во время вводной анестезии произошла регургитация, поворот пациента приостанавливается.
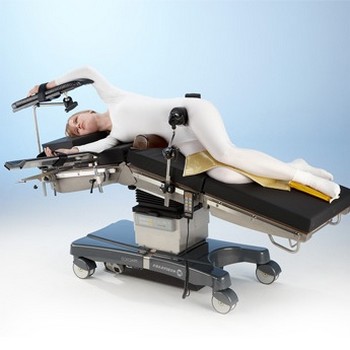
Обычно используется при торакотомии, урологических операциях, вмешательствах на бедре и плече. Положение на боку изменяет физиологию вентиляционно-перфузионных отношений. Во время спонтанного дыхания нижерасположенное легкое эффективно кровоснабжается и вентилируется; в режиме IPPV оно лучше кровоснабжается, а легкое, расположенное выше - лучше вентилируется. В результате изменяется вентиляционно-перфузионное отношение. Точки, подвергающиеся наибольшему давлению в этой позиции: бедро, плечо и лодыжка, поэтому они должны быть соответственно проложены. Положение пациента может быть стабилизировано поддерживающими фиксаторами у груди и бедер или с помощью специального матраса, который становится жестким, если из него выпустить воздух. Подушку располагают между ног, при этом ногу, лежащую ниже сгибают в колене; вышерасположенная нога может находиться в произвольном положении. Вышерасположенная рука может быть оставлена лежать свободно или же на специальной подставке.
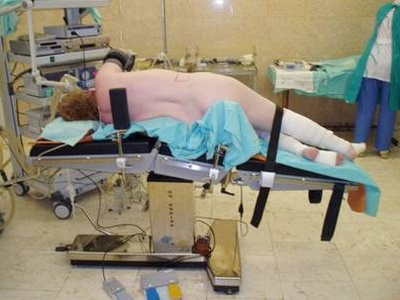
Стол согнут в центре, больной повернут на бок. Как уже было указано выше, это положение вызывает нарушение вентиляционно-перфузионных отношений. Кроме того, оно может вызывать прямое сдавление полой вены, вследствие чего уменьшается венозный возврат и развивается гипотензия. Важно следить за показателями артериального давления - в этом случае инвазивное внутриартериальное измерение более достоверно. Места сдавления: нижележащие бедро, плечо и лодыжка. Пациент так же стабилизируется с помощью подставок или специального матраса.
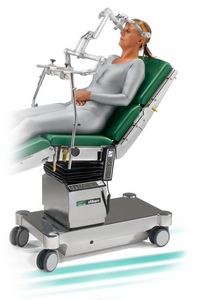
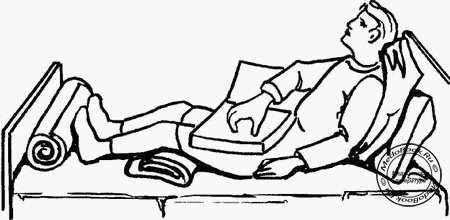
Положение сидя иногда используется при нейрохирургических операциях на задней черепной ямке. Данное положение имеет ряд преимуществ перед положениями лежа на животе: удобный хирургический доступ, большая степень наклона шеи, улучшение дренажа крови. Серьезные недостатки: постуральная гипотензия, высокий риск венозной воздушной эмболии. При этом положении отмечаются кардиоваскулярные эффекты: сердечный выброс и артериальное давление может катастрофически снижаться вследствие перераспределения крови - накопления в венах нижних конечностей, что сопровождается развитием гипотензии и снижением мозгового кровотока. В связи с этим необходим инвазивный мониторинг артериального давления.
Для уменьшения последствий перевода из положения лежа в положение сидя проводится ряд мероприятий: инфузионная терапия, компрессионные устройства и применение вазопрессоров. Пациент должен подниматься медленно. Для улучшения венозного возврата необходимо, чтобы нижние конечности во время смены положения находились выше горизонтального уровня. Голова может поддерживаться подковообразным подголовником, который фиксирует голову и шею, позволяя им оставаться неподвижными при хирургических манипуляциях. В других случаях могут использоваться специальные зажимы для черепа, которые позволяют производить вмешательства с минимальным воздействием / давлением на лицо. Фиксация головы может вызвать двигательную активность, которую следует исключить использованием местных анестетиков, вливанием небольших доз пропофола или опиоидов короткого действия. Сгибание в шейном отделе облегчает хирургический доступ, но вызывает повышение внутричерепного давления, отек лица и языка из-за снижения венозного возврата. Оперируемые в этом положении пациенты входят в группу повышенного риска воздушной эмболии и должны находиться под постоянным мониторингом с помощью доплерометрии, капнографии, чреспищеводной аускультации. Риск эмболии снижается при использовании IPPV и стабильном артериальном давлении. Спонтанная вентиляция допускается (что позволяет судить о состоянии дыхательного центра), но в настоящее время используется редко.
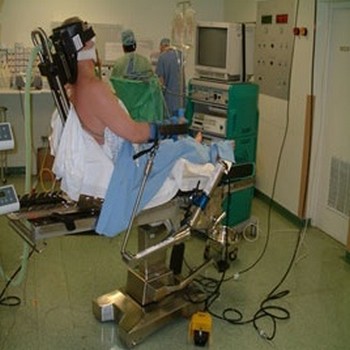
Гемодинамических реакций можно избежать при медленном переводе пациента в это положение. Параллельно нередко необходимо использование вазопрессоров и инфузионной терапии, а также подъем ног пациента выше горизонтального уровня. Пациенты входят в группу риска воздушной эмболии.
Механизм и результат травм нервов из-за положения на операционном столе
Может быть сдавлен краем операционного стола, если нерв расположен поверхностно в бороздке над медиальным надмыщелком плечевой кости.
При внутренней компрессии между двумя головками локтевых сгибателей запястья.
Полное сгибание в локте вызывает компрессию в том месте, где нерв входит в локтевой туннель.
Латеральный кожный нерв бедра и общий икроножный
Невралгия, тяжесть и гиперальгезия в верхнелатеральной части бедра.
Висячая стопа, потеря чувствительности в латеральных отделах ноги и на тыле стопы
Автор(ы): Лорен Баркер (Бристоль, Великобритания)

Операционный стол — это медицинское оборудование, на котором пациент лежит во время хирургического вмешательства. Его обычно используют в операционном кабинете, амбулаторно-клиническом центре или других медицинских учреждений, где проводятся операции.
Они могут быть стационарными или мобильными, которые легко перемещаются. Их используют в различных видах процедур, таких как кардиоторакальные, ортопедические, бариатрические, роботизированные, урологические и другие.
Как используется операционный стол?
Эксплуатация медоборудования зависит от его конструкции и технических характеристик. Например, некоторые из них предназначены для выполнения широкого спектра задач, в то время как другие рассчитаны специально на ортопедические сеансы.
Во время процедуры больной располагается на специальной столешнице. Ее цель — удерживать пациента на месте, пока медицинская бригада работает, и может перемещать различные части тела с помощью специальных принадлежностей для облегчения доступа к необходимому месту.
Бесчисленные манипуляции выполняются на операционных столах. К ним относятся сердечно-сосудистые, гинекологические, детские, ортопедические и детские операции. Из-за разнообразия видов хирургических столов устанавливаются ограничения по весу и росту для обеспечения безопасности пациента.
Какие бывают виды операционных столов?
Рассмотрим три основных категории: общего назначения, ортопедические и рентгенопрозрачные для визуализации.
Данные устройства зачастую называют универсальными, так как используются для широкого спектра задач: сердечнососудистые, педиатрические, гинекологические и пластические вмешательства. Такие установки не имеют одной специализации.
Они могут быть отрегулированы по высоте и длине, наклонены в любую сторону либо горизонтально. На большинстве операционных столов общего назначения секция головы является съемной и может иметь различные присоединяемые подголовники.
Второй тип — ортопедический, разработан для легкой манипуляции и гибкости перемещения. Для успешного выполнения работы хирургам необходим точный контроль и маневренность при позиционировании человека.
Этот вид предназначен для минимально инвазивных процедур, которые требуют рентгеноскопии. Некоторые из них могут быть эндоваскулярными, сосудистыми или обезболивающими. Радиопрозрачное оборудование идеально подходит для процессов, которым необходимо четкое, высококачественное изображение.
Рассмотрим общие позиции на операционном столе
Оперативные вмешательства требуют правильного позиционирования пациента, чтобы он чувствовал себя комфортно и безопасно во время операции. А также чтобы хирург имел легкий и беспрепятственный доступ к необходимому месту. Многие факторы влияют на решение о том, как расположить пациента:
- Общее состояние больного
- Продолжительность операции
- Методы, которые будут использоваться
- Экспозиция на оперативном участке
- Ожидаемые анатомо-физиологические изменения, связанные с анестезией
Кроме того, существуют различные условия, которые могут привести к уязвимости больного либо к травме от неправильного расположения, такие как:
- Длительность (3 часа и более)
- Состояние костей и суставов
- Разрушение кожи из-за старения
- Недоедание, гиповолемия, анемия, паралич, ожирение, чрезмерная худоба или диабет
Наиболее распространенными положениями пациента являются такие: на спине, Тренделенбург, обратный Тренделенбург, литотомия, сидя и боковые положения.
Эта позиция является естественным расположением тела в покое, что делает его наиболее распространенной позой. Руки должны быть осторожно зафиксированы по отношению к телу, вытянуты вдоль или отведены на подставках. Больного обязательно фиксируют.
Осложнения и их профилактика:
- Закрытие нижних дыхательных путей
- Повышается вероятность аспирации желудочным содержимым
- Увеличение венозного возврата к сердцу и повышение сердечного выброса
- Травмированное плечевое сплетение
- Повреждение локтевого нерва
- Травмирование волосяного покрова, компрессионные некрозы
Поза Тренделенбурга — это вариация размещения на спине. Верхняя часть туловища опущена, а ступни подняты, что обеспечивает оптимальную визуализацию органов малого таза во время лапароскопии и операций на нижней части живота.
- Повышение венозного, внутричерепного и внутриглазного давления. Может развиваться отек мозга либо отслоение сетчатки глаза
- Возможен венозный застой с цианозом лица и шеи
Позитивные эффекты и обострения:
- Позитивные физиологические эффекты включают: улучшенный венозный дренаж от головы и шеи, уменьшение внутричерепного давления, более низкий риск пассивной аспирации
- Основные осложнения этой позиции – понижение артериального давления и повышение воздушной эмболии
В этой позе человек лежит на животе. При этом минимальное сгибание шеи и плеч находятся в состоянии небольшого сгибания и внешней ротации под углом менее 90 градусов.
- Возрастание внутрибрюшного давления, снижение сердечного выброса
- Нарушение функций легких. Очень часто эта позиция ассоциируется и с другими повреждениями, которые можно избежать при правильном повороте больного со спины на живот
- Травма плечевого сустава
- Возможно повреждение передней поверхности стопы, коленей, таза, груди, подмышек, локтей, лица — все эти области подвержены значительному риску развития пролежней
Используется при операциях на промежности, заднем проходе, влагалище. Укладывают человека так, что его ягодицы находятся на конце стола, ноги приподнимают, разводят и размещают на специальные подставки.
- Увеличение потока крови от нижних конечностей, что может повлечь за собой накопление жидкости
- Возможно соединение эндотрахиальной трубки
- Непреднамеренное вызывание карины, что вызывает бронхоспазм
- При чрезмерно сильном сгибании бедра может вызвать повреждение запирательного и седалищного нервов
Применяется при торакотомии, урологии, вмешательствах на бедре и плече. Ногу, расположенную ниже, сгибают в колене, при этом вторая нога может быть в произвольном положении. Вышерасположенная рука может лежать свободно или же на специальной подставке. Голова при этом укладывается на подушку, а верхний отдел туловища слегка приподнимают.
- Нижнее легкое менее вентилируется, но при этом лучше снабжается кровью
- Плече подвергается высокой нагрузке
- В нижней руке появляется венозная гипертензия
- Травма икроножного и подкожного нервов
- Повреждение роговицы
Как сделать выбор?
Хотя нет идеального операционного стола, выбор зависит от конкретных задач, чтобы обеспечить безопасность и повысить эффективность. Решение об использовании одного вида, а не другого зависит от факторов риска, возможностей позиционирования, мобильности и гибкости, типа процесса и его продолжительности.
Некоторые особенности хорошего оборудования включают универсальность, простоту использования, надежность, большие ограничения по комплекции.
Как известно, основными мотивами показания к оперативному вмешательству служат хронические боли, наличие повреждения нервов и спинного мозга или опасность в поражении спинномозговых структур, непродуктивность или нецелесообразность консервативной терапии.

Именно боль заставляет человека решиться на операцию.
Спинальные нарушения в различной степени тяжести происходят у многих людей, причем четкой тенденции по половому и возрастному принципу предрасположенности нет. Недуги позвоночной системы встречаются даже у новорожденных, и такой грубый порок, как спина бифида, – яркий тому пример. Надобность операции рассматривается индивидуально, но даже при проведении хирургии при данном диагнозе, шансы на полное восстановление ребенка низкие. К счастью, встречаемость соответствующей формы врожденной аномалии, которая заключается в неполном закрытии позвоночных дужек, составляет только 1-3 случая на 1000 новорожденных.
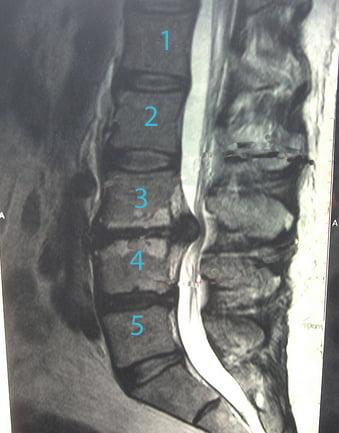
Грыжа поясничного отдела.
Что примечательно, основная доля из всех известных заболеваний спины приходится на пояснично-крестцовый отдел. Так, по данным некоторых медицинских источников, пациенты первично обращаются к врачу с жалобами на вертебральный синдром в пояснице примерно в 75% случаев, в шее – в 25%, в грудной области – в 5%. Главной причиной ощущения дискомфорта в хребтовых зонах является грыжа позвоночника или деформация позвоночного столба.
Патологические явления, связанные со спиной, могут быть совершенно не причастны к позвоночнику. Например, липома на спине, которая является доброкачественным подкожнолипидным образованием, формирующимся из соединительной жировой ткани. И, несмотря на кажущуюся безобидность новообразования, его лечат посредством хирургических методов. Непосредственная близость с позвоночными структурами может спровоцировать их сдавливание, включая не только костные и хрящевые элементы, но и сосуды с нервными образованиями. Сильно прогрессирующая липома или ее разновидность атерома, способна трансформироваться в трудноизлечимую раковую опухоль.
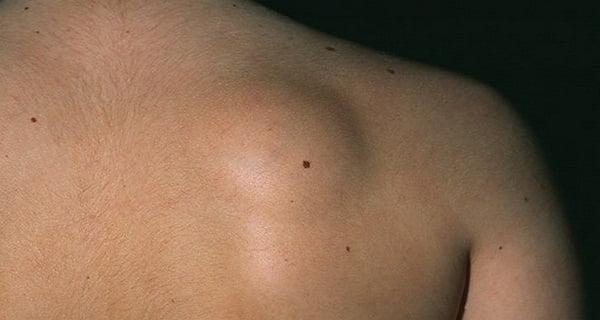
Да, существуют заболевания, которые могут в тяжелом проявлении вынуждать применять хирургическое вмешательство на спину: сколиоз, межпозвоночные грыжи, переломы позвонков, опухоли и многие другие. Для каждого клинического случая будет своя высокоэффективная методика операции.
- Операция по удалению атеромы представляет собой иссечение кистозной капсулы, липосакцию или лазерное выжигание.
- Оперативное вмешательство по выпрямлению спины заключается в коррекции искривленного уровня и задней фиксации позвоночника внутренней опорной металлоконструкцией.
- Грыжевое выпячивание ликвидируют при помощи декомпрессионной микродискэктомии, эндоскопии или нуклеопластики.
- Разрушенные позвонки восстанавливают путем цементопластической коррекции или, если разрушение серьезное, путем трансплантации костного материала и установки металлических стабилизаторов.
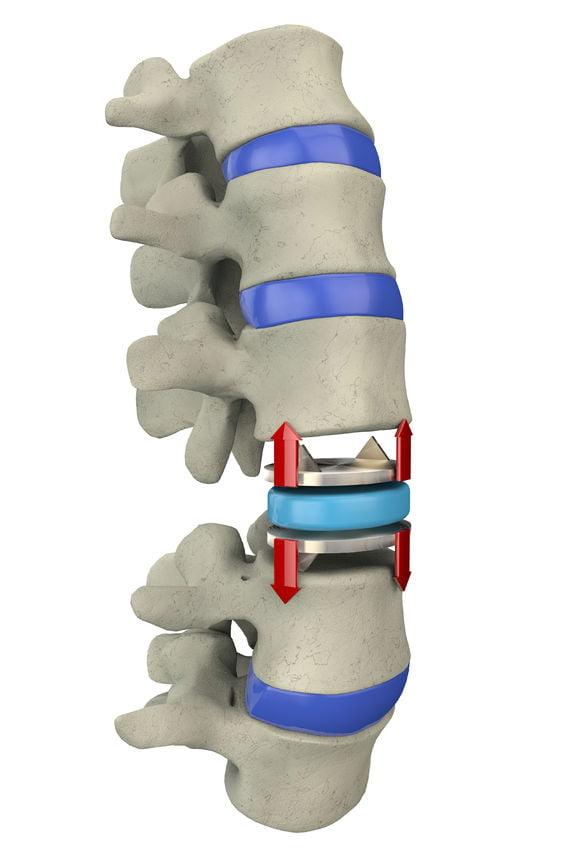
Схема установки искусственного диска.
В одной статье невозможно охватить тот массивный объем информации обо всех известных медицинских проблемах, локализирующихся в области спины, и лечебных тактиках. Поэтому изложим далее только самые основополагающие моменты, относящиеся к рассматриваемой нами теме.
Проблемы со спиной: где лечат лучше?
В Федеральном центре нейрохирургии, расположенном в Новосибирске, делают высокотехнологичные вмешательства на позвоночнике. По профилю спинальной хирургии клиника занимает почетное место в пределах РФ. У хирургов оперируются взрослые и дети, а после операции, отзывы утверждают сказанное нами, предоставляется хорошая реабилитационная помощь под патронажем ЛФК-методистов.

Как проходит операция
Первое, что всех без исключения волнует: какую делают анестезию в спину и будет ли ощущаться дискомфорт во время процедуры. Сразу ответим, что при правильном подборе вида, дозы наркоза и грамотном его введении чувствительность оперируемой зоны будет полностью отсутствовать, то есть, пациент комфортно перенесет все манипуляции, совершенно не ощущая никакой боли. Что касается вида анестезиологического обеспечения, оно подбирается с учетом типа выбранной методики операции, состояния здоровья больного в целом и возрастными особенностями.
В первую очередь хирург и анестезиолог будут предварительно смотреть, есть ли непереносимость у пациента на составляющие вещества. Чтобы не вызвал в интраоперационный и послеоперационный периоды наркоз последствия, на предоперационном этапе подготовки обязательно проводится специальное тестирование организма на аллергический фактор. Если аллергия зафиксирована, будет подобрана эффективная замена стандартному компонентному составу анестезии.
В структуре всех оперативных вмешательств на спине основополагающими способами обезболивания являются: местный или общий наркоз.
- Местное анестезиологическое пособие возможно при незначительной патологии и/или миниинвазивной операции (эндоскопической, пункционной, пр.), при этом его могут комбинировать с седацией. Седативные компоненты вводят капельным путем в вену.
- Общий наркоз, по большей мере эндотрахеальный, применяется, как правило, при микрохирургии и открытых вмешательствах на позвоночнике. В момент операции пациент будет погружен в состояние глубокого хирургического сна.
Перейдем к не менее важному аспекту, касающегося лечебно-операционного процесса. Хирурги спинальных отделений, идущие в ногу со временем, задействуют щадящие технологии, которые:
- предельно минимизируют степень травматичности;
- обеспечивают экстраточность проводимых манипуляций;
- сокращают до минимума риски последствий;
- значительно уменьшают сроки госпитализации;
- способствуют быстрому послеоперационному восстановлению.
Во время хирургии.
Сеанс хирургической терапии зависит от рода проблемы. К примеру, для ликвидации часто встречаемого компрессионного фактора пациента располагают на операционный стол – лежа на спине (чаще при шейных формах) или на животе. Далее аккуратно производится небольшой по размерам разрез кожи (1,5-4 см) в нужной проекции и, собственно, начинается работа миниатюрными инструментами над удалением, например, всего диска или только ее выступающей патологической ткани, частичном подпиливании дужки позвонка, неполной резекции суставных отростков. Только при необходимости, возможно, в оперируемый отдел поставят стабилизирующую систему. Она, в зависимости от показаний, может быть сделана из стойкого титанового сплава, полимерных материалов, биорассасывающихся имплантатов или представлять собой конструкцию, сочетающую несколько типов материалов одновременно.
Если же брать во внимание заболевания, которые не связаны непосредственно с позвоночной системой, такие как, предположим, липомы кожи, локализирующиеся над позвоночником, то хирургическому воздействию подвергают большие новообразования. В ходе вмешательства используется простой местный наркоз. Жировик, образовавшийся под кожей, вскрывают путем экономного рассечения кожных покровов, чтобы извлечь капсульное содержимое. После удаления рану сшивают, используя косметическую технику наложения швов. Содержимое липомы отправляют на гистологическую экспертизу.
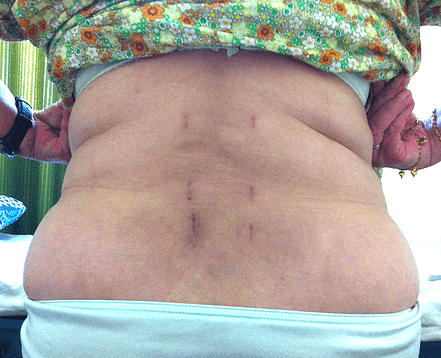
Швы и шрам на спине после операции
Чтобы врач-хирург выполнил разрез и смог подобраться к проблемному сегменту, не подвергая пациента страданиям, как выяснили, анестезиолог делает укол в спину для сильного анестезирующего эффекта на ограниченном участке или проводит общую анестезию. Иногда доступ выполняется не через разрез с последующей установкой расширителя, а через создание пункционного отверстия. Поэтому швы при некоторых вмешательствах могут и не накладываться вовсе, достаточно будет наложения антисептической повязки. Но в преобладающем количестве случаев после операции проводится ушивание краев раны специальным шовным материалом по своеобразной технологии для отдельного типа осуществленной процедуры.
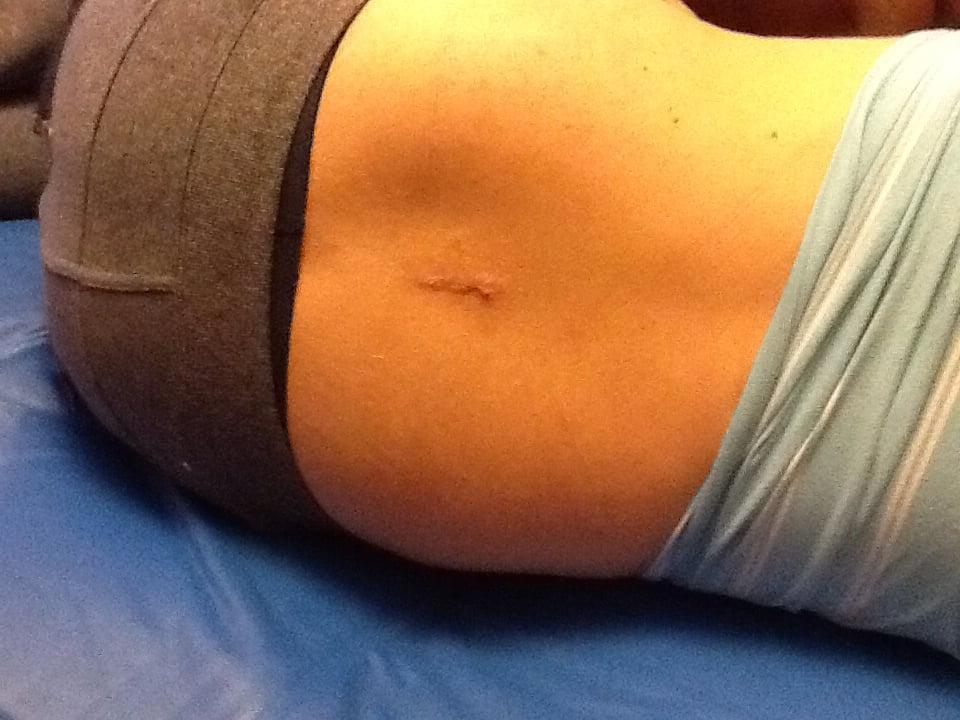
Шов после удаления грыжи.
Размер шва зависит от вида используемого метода и масштабов оперируемой площади. Если выполнялась коррекция сколиоза, шов будет сделан самый максимальный, и может проходить даже вдоль всего хребта. Операция на одном позвоночном сегменте предполагает небольшой разрез, длина которого может соответствовать 1-8 см. Снимаются швы только после нормального сращения кожных покровов, обычно процедура извлечения нитей из раневой зоны назначается спустя 7-12 суток после оперативного вмешательства.
Почему болит спина после операции
После любой операции болевые ощущения – это нормально, поэтому сразу паниковать не нужно, ведь на позвоночнике и околопозвоночных тканях выполнялась глубокая инвазия. Со временем боли в спине постепенно сокращаются и к концу реабилитационного периода обычно полностью исчезают.
Но что делать, если боли в спине остались, несмотря на то, что рана благополучно зажила, корсет носится в соответствии с полученными предписаниями. Первыми делом, об этом нужно оповестить своего лечащего доктора. Причин может быть много, почему заболела спина, от естественных непатологических до очень серьезных, угрожающих инвалидностью:
- медленно протекающие в организме репаративно-регенерационные процессы вследствие индивидуальной специфики организма человека;
- некорректно выполненная процедура хирургического лечения (травма инструментами спинного мозга, нервно-сосудистых структур, неправильная резекция той или иной анатомической единицы, неверная постановка имплантата или трансплантата и др.);
- некачественная реабилитация (несоблюдение в точности всех ограничений и лечебных мероприятий, форсирование нагрузок, долгое использование или преждевременная отмена корсета и других ортопедических изделий, пр.);
- выход из строя (поломка, трещина, разбалтывание и т. д.) имплантированного устройства, если применялась стабилизирующая операция;
- рецидив основной патологии или развитие вторичных заболеваний (стеноз, артроз, нестабильность позвонков и др.).
Упражнения после операции на спине
После любой перенесенной спинной операции назначается гимнастика на укрепление мышц костно-мышечного корсета, которая позволит быстро и качественно возобновить нормальную подвижность позвоночника и суставов. Именно гимнастика играет основополагающую роль в предупреждении осложнений. Ее рекомендует сугубо хирург или инструктор по части реабилитологии. Выполнять предложенный комплекс поэтапной ЛФК нужно весь восстановительный период, причем основную часть вашей физической реабилитации необходимо проходить строго под контролем специалистов.
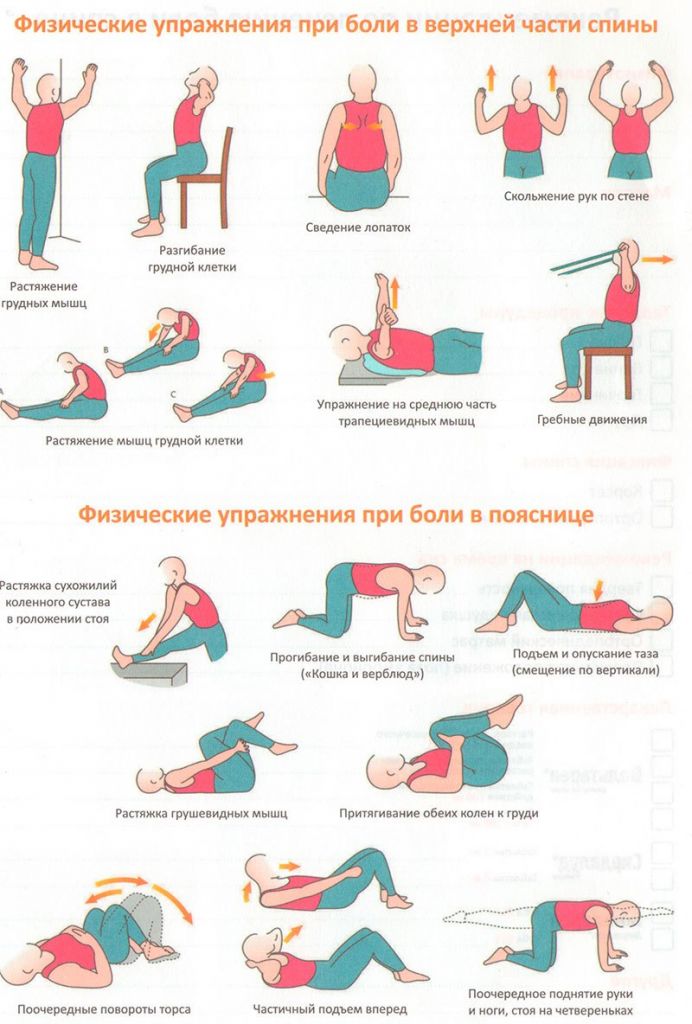
Упражнения делаются мягко и спокойно, без рывков и без насильственных (через боль) движений. К тренировкам приступают в самое ближайшее время после хирургии, зачастую уже на следующий день, даже если пациенту пока не разрешено вставать с постели. Физкультуру начинают легкие, неотягощенные упражнения (изометрические сокращения мышц, вращение кистями рук, ротация стоп и движение ими на себя/от себя, поднятие ровных конечностей над поверхностью, сгибание/разгибание колена в положении лежа и др.). Постепенно комплекс физических тренировок расширяется и усложняется, но только по показаниям врача.

Примерно через 1,5-2 месяца рекомендуются занятия в бассейне, которые превосходно одновременно и разгружают, и укрепляют спину. Когда окончательно завершено послеоперационное восстановление, после потребуется посетить специализированный санаторий. Пройти курс курортно-санаторного лечения имеет огромное значение, так как он поможет надежно закрепить достигнутый в процессе основной реабилитации терапевтический эффект, а также усилить функциональные возможности и отлично повысить выносливость опорно-двигательного аппарата.
Читайте также:


