Почему болит ямочка на шее
Приветствую. Суть такая.
В декабре сильно переболел. Ставили острый бронхит. Был очень сильный кашель был с температурой под 40.
Лечение: отхаркивающие с ингаляциями + антибиотик Ципрофлоксацин.
Выздоравливал долго, порядка двух с половиной недель, в виду чего считаю, что антибиотик был назначен неверно, выздоровел в итоге сам.
Остался вышеописанный симптом, на который вначале не обращал внимания, думал остаточное. Но когда понял, что прошёл уже месяц - начал заниматься этим вопросом.
1. Зуд в области яремной ямки (впадина под горлом чуть ниже кадыка).
2. Утром почти отсутствует, в течении дня усиливается к вечеру: при легком надавливании на верхнюю часть впадины - провоцирует кашель.
Никаких других симптомов нет. Кашля нет, но из-за этого иногда хочется кашлянуть. Никакой связи и наблюдений у меня нет.
1. Общий анализ крови - отклонений нет.
2. Анализ на C - реактивный белок сдавал 2 раза. Первый раз был сильно повышен. Повторный через 2 недели был в норме. Сказали что это нормально, возможны погрешности, поэтому первый так показал.
3. Анализ на Магний и что-то ещё, не помню, (по щитовидке эндокринолог назначал) тоже в норме.
4. Рентген грудной клетки без отклонений.
На данный момент прошёл терапевта, лора и эндокринолога (после прохождения последних двух нужно было идти на повторный к терапевту, но не рекомендуют из-за карантина. Москва как никак.
Эндокринолог - отклонений нет.
Лор - возможно хронический ларингит, назначил шалфей и диету. Не помогло. В целом сказал что ничего не заметил серьезного.
Терапевт тоже симптоматику назначал, масла различные капать и т.п. К нему нужно идти повторно.
В итоге ни хуже ни лучше, всё осталось как было.
Очень переживаю из-за такой длительной проблемы, начинаю накручивать себя серьезными заболеваниями. Постоянно нервничаю из-за этого и настраиваю себя на плохое. Парит меня не столько сам зуд, сколько осознание того, что он есть и не проходит.
Уместны ли тут бронхоскопия или гастроскопия?
Понятное дело ни о каком диагнозе дистанционно речь не идёт, но хочу услышать ваше мнение и у кого были такие неоднозначные симтомы?
У меня при хроническом фарингите именно вечером бывает дикий зуд в этой области, хочется кашлять. Но это в период обострения. А сестра жалуется на такое же першение из-за аллергии, если таблетки забыла принять.
мне лор говорил, что есть предпосылки к хроническому фарингиту, когда горло осматривал, спасибо, буду иметь в виду
Уважаемые, ну как обстоит? Решили?
Я в марте переболел ОРВИ, кашлем закончилось, но я значения не придал, у меня астма, и кашель бывает.
А потом вот все, как Вы описываете, только иногда может быть небольшая температурка, что возможно и на нервной почве. То проходит, то по-новой.
К врачам не ходил, только дистанционно, советы.
Второй день делаю ингаляции с содой, кстати, помогает. Пью азитромицин и аспирин.
А как у остальных?
P. S. Нашёл этот пост через поисковик, по ключевым.
Переболел ОРЗ. У меня тоже был сначала зуд. Потом ощущения кома в горле, а свелось всё к приступам кашля, после которого отёкало горло и тяжело было дышать. Ходил по врачам целый год, результата ноль. Во время сна появлялись приступы кашля, которые если не подавлять, только усиливались. Сейчас стало лучше, но на холодном воздухе затруднительно дышать.
ТС, тут недавно пост был от человека, который долго мучался с похожей проблемой. Говорит ходил к костоправу, после перенесённого бронхита определенные группы мышц выходят в спазм который можно снять только физически воздействуя на них. Ему помогли в общем. Если можешь, обратись к остеопату, хотя бы на один сеанс, опиши проблему полностью. Если найду пост, то скину.
Дружище, есть новости? Нашел причину? То же самое у меня уже три с половиной месяца. Один в один. Подобное уже лет 5 как, после простуды всегда в кашель переходит, но чтобы так долго никогда не держалось.
Привет. Из за карантина пока приостановил решение. После него буду делать КТ/МРТ шеи и верхних путей. По заключению напишу какие дальше буду предпринимать шаги и что сказали. Симптомы не изменились. Ни улучшений ни ухудшений.
Спасибо за ответ! Я лично на этой неделе обратил внимание на свои миндалины (у меня как раз последние пять лет они постоянно после простуды воспаляются и пробки появляются). Я их начал промывать хлоргексидином и смазывать люголем. Слегка надавливал на них, чтобы пробки вышли. Почистил немного. Так уже пятый день делаю. Кашель уменьшился значительно (зуд в яремной впадине все равно есть). Но я заметил интересную особенность - если правую миндалину понадавливать, то сразу рефлекс идет в яремную зону и кашель непроизвольно начинается. Так что считаю основной причиной своего кашля - это миндалины, он же хронический тонзиллит. Вот планирую промывать дальше. Питание изменил (отказался полностью от любого сладкого, мучного, мяса и молочного, чтобы слизь убрать - думаю, тоже из-за этого полегче стало). Сладкое вообще является лучшей средой для размножения бактерий. Так что если от мяса не можешь отказаться, то сладкое, молочное и мучное избегай. Хотя бы две-три недели, увидишь улучшения точно. Ну и обрати внимание на свои миндалины. Хлорофиллиптом тоже можно полоскать.
Удачи! Если будут новости, пиши. Тоже постараюсь в эту ветку отписаться недельки через две-три.
Мне только один врач сказал, что надо бы удалить, но остальные три ЛОРа сказали, что не стоит — показаний пока нет, миндалины не такие огромные и опухшие. Поэтому пока не спешу. Анализ АСЛ-О в норме всегда, интоксикации нет. Тем более, много где читал, что удалять их надо лишь в крайнем случае, они ведь первый эшелон защиты организма от инфекций и вирусов. Очень большую роль в иммунной защите играют. И если удалить, то может возникнуть много проблем — кому как повезет.
Так что промывка регулярная, диета, здоровый образ жизни, сон, избегание стрессов, закалка. Мне кажется, только так можно в норму всё привести.
Очень интересно, но не везде ясна формулировка симптомов. Например - чихание. Иногда у меня бывают приступы чихания. Редко. Но тут то скорее всего имеется в виду частое или постоянное?) В общем такого рода симптомы не относил к диагнозу. Спасибо) это интересная штука как минимум для общего развития)
Бронхит острый - вероятно
За: Кашель, ОРВИ, ОРЗ, простуда (недавно перенесенная или продолжается), Першение, неострая боль в горле, Сухой кашель
Против: Кашель менее 2 недель
Маловероятно: Острый обструктивный бронхит
За: Бронхит острый
Против: Возраст 3-6 лет, Хрипы в грудной клетке
За: Боль или неприятные ощущения в области шеи
Против: Мышцы шеи постоянно напряжены
Мало данных: Бронхит хронический
За: Длительный кашель, более 1 месяца, Кашель
Маловероятно: Бронхиолит хронический облитерирующий
Причина: ОРВИ, ОРЗ, простуда (недавно перенесенная или продолжается)
За: Длительный кашель, более 1 месяца
Против: Изменение формы пальцев (часовые стекла, барабанные палочки), Кожа землисто-серая
Ты молодец, лучше перебдеть) Бронхоскопия - это немного слишком круто, МРТ мягких тканей шеи не так агрессивно при достаточной информативности :)
хм, спасибо, я думал об этом, но думал раз на снимке ничего не показало, то и тут не покажет
На рентгене маленькое и мягонькое не очень видно, кольца трахеи и позвоночник затеняют.
Санационную и врагу не пожелаешь) но пока есть неинвазивные варианты, лучше использовать их. Да и как убедить, что не совсем сошедший с ума ипохондрик, пришел тут и желает странного, тем более что (по личному опыту) ЛОРам бывает сложно объяснить, что незначительная клиника это не фигня, сама не пройдет.
Хмм, у меня тоже так. Около года. Терапевт выписал омепразол. Говорит кослоту забрасывает. Но я поставил под сомнение. Не принимал. (Такое впечатление, что модно выписывать Омепразол, много знакомых на нем сидит.)
Но у меня есть ещё покашливание через 20минут после еды с небольшим количеством мокроты. Может это и не связано.
Врачи ничего не нашли, правда они и искать не хотели.
Держите меня в курсе, если у вас проясниться.
Отвечу всем, как разберусь. Удивительно, что много у кого оказалась такая проблема) Но в Вашем случае всё-таки я бы обратил внимание на пищеварительную, так как у вас прослеживается связь.
Гастроскопию почему бы и нет
Рекомендую обратиться в ЛОР-центр в Стрешнево (ФГБУ НМИЦО ФМБА России), там профи работают
Я в MedSwiss прохожу, в целом неплохая клиника по ДМС, но буду иметь в виду, если мне там не помогут.
P.S. Узи щитовидки тоже был сделан. Без отклонений.
это может быть психосоматикой, если отклонений не обнаруживается. Обратитесь к психиатру или клиническому психологу, возможно это их область работы. Выглядит как вариация "тревожного кома". Только не обижайтесь, это не значит, что вы "псих"=)
я думал об этом, готов согласиться, как только исключу все более распространенные варианты, спасибо)
Хроническая ерунда с горлом. У меня это уже несколько лет, тоже после болезни. Кроме раздражения в этой области так же очень сильно стекает слизь по задней стенке. Все это вкупе вызывает кашель с разной периодичностью. Меня лор направлял к гастроэнтерологу проверить , но я пока не ходил. Если по гастроэнтерологу чисто я хз лечится ли это, я не стал так раскапывать. Если вылечишь дай знать как.
Я тоже переболела недели 3-4 назад. Трахеит. Антибиотики. Горло пешило что спать не могла. Ничего не помогала. Но когда все прошло, кашель небольшой остался. Откашливаюсь в течении дня, слизь стекает по задней стенке, а от кашля и горло першит - я сделала такое заключение. Но почему кашель не проходит? Мокрота выходит до сих пор
помнится, долго было такое после трахеобронхита.
спасалась солодкой/лакричными леденцами.
вылечила каким-то ядерным антибиотиком на обострении.
вот только солодку мальчиам низзя (или долго низзя) уточни этот момент
фу.. зачем напомнил, опять заскребло :(
я не специально, извини :D
щитовидку исключил уже, супрастин думаю стоит попробовать, спасибо)
Провериться на паразитов, особенно не местных, стоит. И посмотреть на кухне и в ванной плесень.
Не поверишь, не видел ни одной серии) А вот про паразитов в дыхательных путях где-то читал. А про раздражение от гадости - видел)
думаете грибок мог поселиться в горле?
Поселиться может и не поселился, а вот раздражать одно и то же место в дыхательных путях - может.
заброс желчи. Вам к гастроэнтерологу.
Психосоматика закончилась операцией
Предыстория:
Начался мой ужас ещё в 2016 году. Как-то летом ехала я в маршрутке домой, стало мне плохо: все тело бросило в дрожь, стало нечем дышать, разум по мутнел. С горем пополам я вышла с маршрутки и с огромным трудом попросила человека на остановке позвонить родным (мой то телефон конечно же разряжен был), в общем меня забрали знакомые, которые жили рядом и спустя часа 3 привели в чувство.
С того злополучного дня при температуре свыше 21 градуса я не могла выходить на улицу, приступы повторялись и все сильнее. Не то что бы совсем все плохо, но сидеть летом в заперти, дома, под вентилятором было не очень радостно.
Обойдя множество врачей невропатологов и иммунолога я поняла, что никто не может мне ничего толком сказать. Меня лечили от Эпштейн Барра и психосоматики. Обследование многих органов ничего не показывало (в том числе и на скрытую эпилепсию проверяли). Мой иммунитет чувствовал себя печально, я часто болела и почти всегда держалась температура 37 и выше (максимум 37.4). Конечно и чувствовала я себя ужасно, постоянная усталость, головные боли, в жару я просто задыхалась, а пару раз мои руки скручивало в кистях, и я не могла их разжать.
Что только мне не выписывали, конечно, чаще всего невропатологи пытались посадить меня на транквилизаторы в коктейле с всякими лёгкими успокаивающими и антидепрессантами.
Самое интересное:
В конце 2018 года я в попытках хоть немного разгрестись в проблемах со здоровьем пошла к ЛОРу (надоел насморк да и горло постоянно першило), сменив 4 ЛОРа я попала к врачу, который поставил мне диагноз - хронический тонзиллит и искривление носа (был внутренний перелом о котором я даже не подозревала).
Как бы не было страшно я согласилась на операцию по удалению гланд, она была сложной из-за того, что большая площадь горла уже зарубцевалась, на самом деле мне повезло, что меня взялись оперировать. Я пережила 2 недели ада после операции, кушать мне разрешили только спустя эти адские две недели (до этого исключительно диета №0), да и отходить от операции я только тогда начала.
Пока ещё рано говорить о улучшении общего состояния, но чувствую я себя уже намного лучше, жду лета в надежде нормально выходить на улицу в жаркий день!
Как это связано?
Те кто имел дело с тонзиллитом знают, что по факту это гниющие (или в моем случае - сгнившие) гланды которые распространяют по всему организму токсины и всякую дрянь. Основное влияние этой гнили идёт на почки, сердце и суставы, но когда слишком все запущено могут страдать и другие органы. Операция является не единственным выходом, но самым эффективным. Вывод всей дряни, которая собралась за 3 года около полугода.
Спасибо всем кто дочитал до конца, следите за своим здоровьем и не болейте! :)
Пс: Если кому интересно, расскажу про операцию, не бейте за ошибки :)
Боль в шее – довольно распространенное явление, с которым может столкнуться абсолютно любой человек, независимо от возраста и пола. Если болит шея сзади и сбоку (справа и сзади слева) необходимо, в первую очередь, обратиться к травматологу и только потом начинать принимать меры. Любые болезненные ощущения отрицательно влияют на самочувствие человека, они мешают нормально жить, так как сковывают движения.
Дискомфорт или любые другие малоприятные симптомы могут возникнуть как на фоне какого-либо серьезного заболевания, так и вследствие банальной простуды. Главное — не тянуть с визитом к специалисту и не ждать, пока боль в области шеи сзади будет невыносимой.
Почему болит шея сзади
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Причин сильных или слабоинтенсивных болевых ощущений в шее справа или слева существует предостаточно. Довольно часто боли усиливаются при резком повороте головы или же из-за неудобной позы во время ночного сна. Боли могут быть сильными и постоянными, резкими и кратковременными. В любом случае независимо от их характера нужно сначала узнать причину.
У взрослого человека боль в шее сзади может возникать вследствие:
- переохлаждения;
- сквозняка;
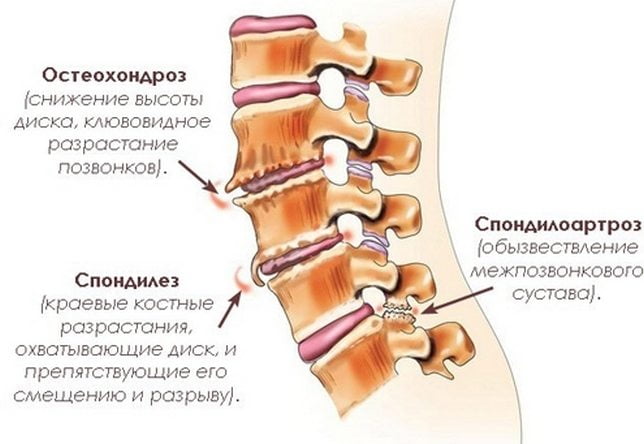
- обострения остеохондроза шейного отдела позвоночника;
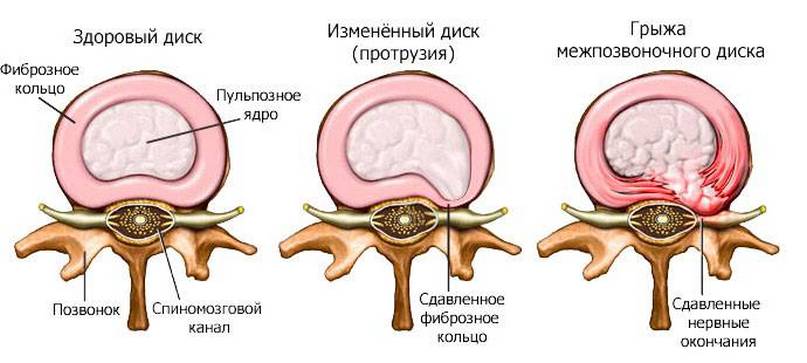
- протрузии межпозвонкового диска;
- грыжи;
- подвывиха позвонков;
- спондилеза;
- наличия доброкачественной или злокачественной опухоли;
- разных патологий, связанных с иммунными нарушениями: артрита или воспаления кишечника;
- заболеваний сердечно-сосудистой системы, ЖКТ, легких;
- туберкулеза;
- недугов инфекционной природы — менингита, остеомиелита, полиомиелита;
- беременности.
Узнать, почему болит шея сзади, самостоятельно вам не удастся. Поэтому не пренебрегайте помощью доктора.
Болевые ощущения в области шеи справа или слева могут быть обусловлены наличием таких патологий, как спондилез, остеохондроз, грыжа и других дегенеративных патологий. Болезненные ощущения могут возникнуть вследствие травмирования мышц, самого позвоночника или связок, наличия новообразований, а также системных патологий. Еще одна не менее распространенная причина дискомфорта – перенапряжение.
Остеохондроз характеризуется сильными, постоянными болезненными ощущениями, которые могут тянуть или отдавать в область затылка или в плечо. Более того, при данной патологии могут возникать головные боли, повышаться кровяное давление.
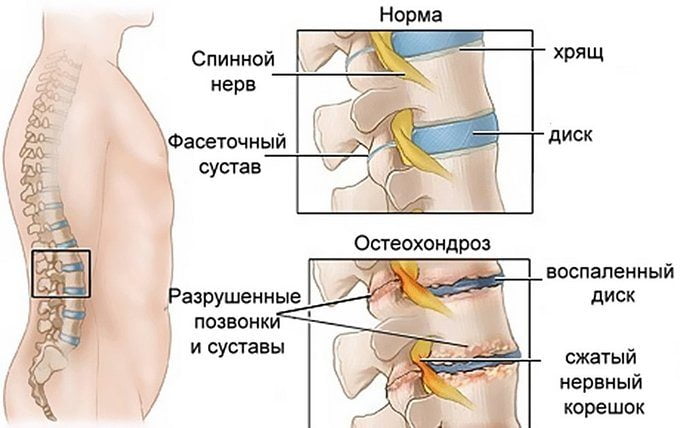
При спондилезе дискомфорт и другие неприятные симптомы могут возникать вследствие сдавливания нервных окончаний, разрастания костной ткани, а также образования остеофитов. Еще одна причина болезненности в шее – спондилолистез, или соскальзывание верхнего позвонка.
Если же болевые ощущения, возникающие в шее сзади, отдают в руку или плечо, то возможно, причиной болевых ощущений является шейная протрузия или грыжа. Протрузия является весьма опасным заболеванием, поскольку при игнорировании ее проявлений или отсутствии лечения она может привести к инвалидизации.
Именно по этой причине, если боль в шее с левой или правой стороны сопровождается такими симптомами, как перепады кровяного давления, онемение затылочной области, часто повторяются обмороки, незамедлительно обратитесь за помощью к врачу.
Нередко болезненность шеи обусловливается различными травмами межпозвонковых суставов. Усилению болевого синдрома способствуют переохлаждение, продолжительное перенапряжение мышц после тяжелой работы или из-за пребывания в неудобной позе.
Появиться болевые ощущения могут также из-за цервикальной миопатии – патологии, вызванной сужением спинномозгового канала вследствие гипертрофии связок спины и образования остеофитов. Недомогание, онемение и похолодание ног и рук, а также нарушение функционирования мочеполовой системы – основные проявления патологии.
Бывает, что болезненность шеи обусловливается наличием новообразования в этой области. Системные патологии соединительной ткани: ревматическая полимиалгия, анкилозирующий спондилит также могут провоцировать появление боли в шее. При игнорировании проявлений анкилозирующего спондилита отмечается сращение соседних позвонков с последующим образованием костного блока.
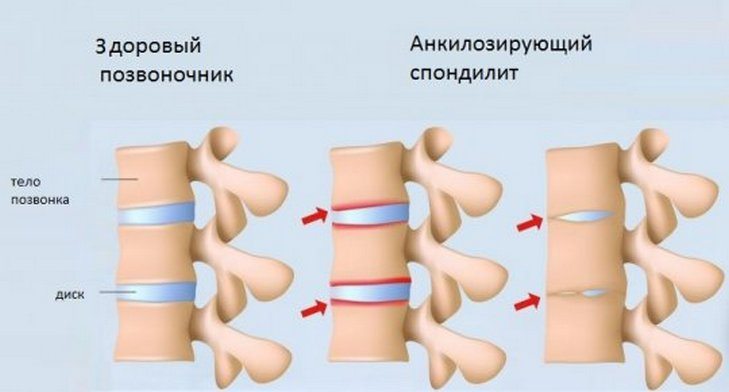
Довольно часто болезненные ощущения в шее с левой или с правой стороны появляются из-за заболеваний, не связанных с позвоночником. К таковым относят:
- заглоточный абсцесс;
- инородное тело пищевода;
- шейный лимфаденит;
- полиомиелит;
- депрессия;
- карбункул.
Заглоточный абсцесс в большинстве случаев является осложнением флегмонозной ангины. Причиной этому может быть нецелесообразная антибактериальная терапия. При употреблении антибиотиков гнойный процесс может распространиться на рядом расположенные ткани, в которых впоследствии и формируется абсцесс.
При данной патологии может ломить в костях, поскольку увеличивается температура, больной может даже гореть. Помимо этого, отмечается появление недомогания, сильных головных болей, озноба.
Болезненность может появиться и вследствие инородного тела в пищеводе, травмировавшего слизистую именно в шейном отделе. Подобное явление может сопровождаться формированием язвы, пролежня или осаднения.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
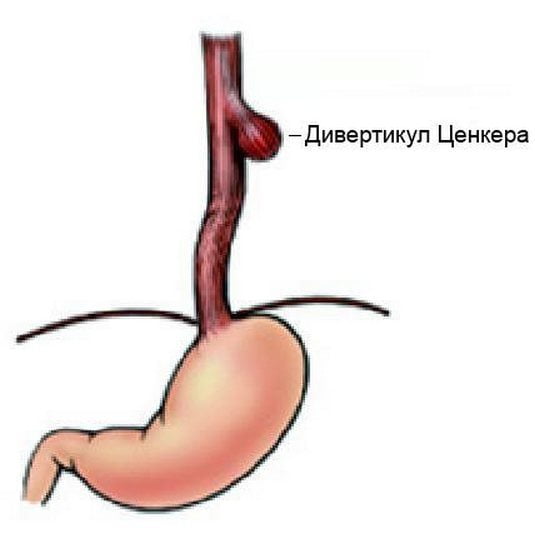
Болезненные ощущения в шее могут возникать из-за наличия довольно редкой болезни – дивертикула Ценкера. Патология характеризуется появлением в пищеводе (в шейном отделе, сразу после устья) образования. Воспалительный процесс слизистой этого выроста сопровождается выраженной болезненностью.
Нередко боли в области шеи обусловлены шейным лимфаденитом – воспалением шейных лимфоузлов. Появиться оно может на фоне таких инфекционных болезней, как ангина, фарингит или паротит.
Возникнуть дискомфорт и другие малоприятные ощущения могут и из-за карбункула (гнойного процесса волосяных фолликулов), менингита или полиомиелита, развивающихся с поражением мышц шеи спинного мозга, а также депрессий.
Причиной дискомфорта в шее может быть и беременность. Обусловливается это нарастающей нагрузкой на позвоночник.
Если глотание провоцирует малоприятные ощущения не только в шее, но и выше, к примеру, в ухе – это может свидетельствовать об остром тиреоидите.
Ответ на вопрос: что делать, если ребенок жалуется на боль в шее сзади слева или справа, один – обратиться к терапевту. Лечить болезнь самостоятельно не рекомендуется, поскольку так вы можете усугубить ситуацию.
Болезненные ощущения (тянет или ноет) в шее сзади, несколько ниже или выше у ребенка могут появиться вследствие:
- мышечного спазма или воспаления лимфоузлов;
- межпозвонковой грыжи;
- новообразований разной этиологии;
- патологий костей и мышц;
- заболеваний ССС;
- менингита и других инфекций.
Делать компрессы, примочки, использовать мази и другие формы без ведома специалиста не рекомендуется.

Лечение патологии
Лечить боли в шее сзади должен только опытный врач. Принимать меры по устранению боли независимо от локализации (справа или слева) не стоит ни в коем случае. Прежде чем начать лечение, доктор назначит проведение:
- Рентгенографии.
- Общего анализа крови.
- Магнитно-резонансной томографии.
- Ультразвукового исследования.
Диагностирование патологии – важный этап, способствующий выявлению основного заболевания. Ведь устранение боли сзади шеи при помощи обезболивающих средств — это способ всего лишь по улучшению состояния, причем ненадолго, а не устранению основной причины.
С целью минимизации болей в шее сзади выше позвоночника, с правой или с левой стороны назначается применение:
Все вышеуказанные способы лечения назначают в качестве дополнительных, и рекомендованы к применению только после устранения интенсивных болей.
Помимо этого, назначается применение НПВС — Рофекоксиба, Пироксикама, Нимесулида, Ибупрофена, Диклофенака. С целью купирования болевого синдрома назначают прием болеутоляющих — Аркоксиа, Мелоксикама, Лорноксикама, а с целью устранения мышечного спазма назначаются миорелаксанты — Тизанидин, Мидокалм, Баклофен.
Медикаментозная терапия подбирается сугубо индивидуально, в зависимости от фактора, который спровоцировал боли сзади шеи, и степени тяжести состояния.
Для лечения шейного остеохондроза рекомендуют делать специальные упражнения ЛФК. Гимнастика поспособствует укреплению мышц позвоночника, повышению их эластичности, а также улучшению кровообращения в суставах и мышцах.
- Присядьте на стул, выпрямите шею и спину. Плавно поворачивайте голову сначала вправо (до крайнего положения), а затем влево. Повторите упражнение пять раз.
- Присядьте на стул, опустите голову вниз и постарайтесь дотронуться подбородком до груди. Делать упражнение нужно десять раз.
- Сидя на стуле с выпрямленной спиной, необходимо облокотиться одним локтем о стол. Ладонь этой руки нужно приложить к височной области и голове и наклонять голову вниз, но при этом противодействовать ей рукой. Далее проделайте то же самое с другой рукой. Повторите пять раз.
- Встаньте, выпрямите спину, руки вытяните вдоль туловища. Поднимите плечи, зафиксируйте положение на десять секунд. Расслабьтесь, выдохните. Повторите десять раз.
Отличного эффекта в лечении боли в шее можно достичь, применяя не только мази, бальзамы, кремы, но и народные средства. Главным преимуществом препаратов из народа является их натуральность. Для снятия боли рекомендуют делать компрессы и примочки, пить отвары и настои.
Препараты из лекарственных растений поспособствуют не только устранению болевого синдрома, но и минимизации проявлений, улучшению состояния и укреплению иммунной системы. Но даже невзирая на все это, использовать любые народные средства без ведома лечащего врача нельзя. Превышение рекомендуемых дозировок или злоупотребление препаратами может стать причиной отравления и других малоприятных последствий. Помните, народная медицина при лечении суставов и спины – это лишь дополнение традиционной.
- применение целебного настоя. Заварите 15 г высушенного, мелко нарезанного цикория в 200 мл прокипяченной воды. Настаивайте состав на протяжении нескольких часов. Употребляйте по четверти стакана профильтрованного напитка четырежды в сутки;
- смешайте в равных пропорциях листья лаванды с полынью, листьями смородины и бузины. Запарьте 30 г смеси крутым кипятком – одним стаканом. Оставьте состав настояться. Пейте процеженное средство вместо чая;

- соедините в равных количествах мед со свиным жиром и подогретым молоком. Хорошенько перемешайте компоненты и употребляйте по 10 г снадобья трижды в сутки;
- для устранения интенсивных болей рекомендуют применять компрессы из листочков мяты. Можно растирать больное место оливковым маслом или мазью Вишневского;
- отлично зарекомендовала себя такая мазь. Соедините мумие в количестве 5 г с молотым красным перцем (10 г) и медом – половиной стакана. Тщательно перемешайте состав и прогрейте на водяной бане на протяжении получаса. Остудите, поместите в холодильник. При появлении боли растирайте данной мазью пораженную область.
Профилактика болевого синдрома
С целью предотвращения появления боли постарайтесь не переохлаждаться и избегать сквозняков, вовремя лечить сопутствующие заболевания, спать на низкой, удобной ортопедической подушке и таком же матрасе. Чтобы вовремя выявить патологию, необходимо систематически обследоваться, хотя бы раз в год.
Боли в шее спереди — это болезненность различной интенсивности, ощущаемая по передней поверхности шеи. Локальные или разлитые боли возникают при травмах и воспалительных процессах в органах шеи, патологиях щитовидной железы, лимфаденитах и сиалоаденитах. Для выяснения причины неприятных ощущений используются ультразвуковая визуализация, рентгенологическое обследование, радиосцинтиграфия, электрофизиологические методы, лабораторные анализы, инвазивные подходы исследования. Для купирования острого болевого синдрома применяются анальгетики, противовоспалительные средства, физиотерапевтические методы.
- Причины боли в шее спереди
- Заболевания щитовидной железы
Причины боли в шее спереди
Поражение органа может встречаться у людей всех возрастов, в том числе и у детей. Болезненность в шее спереди может стать следствием как воспалительных процессов, так и эндокринной патологии. Боли усиливаются при движениях головы, особенно при наклонах головы вперед. Симптому сопутствуют повышенная температура, усиленная потливость, постоянное чувство жара, учащенное сердцебиение. Зачастую болевые ощущения вызывают следующие причины:
- Острый тиреоидит. Болезненность развивается внезапно, чаще после перенесенного ОРВИ или других инфекций. Характерны жалобы на сильнейшие острые боли в переднебоковой части шеи, которые отдают в сосцевидный отросток, ключицу.
- Токсический зоб. Болевые ощущения давящего или распирающего характера локализованы по шейной срединной линии, в случае единичного узла щитовидной железы боли сильнее выражены на одной стороне. Пациенты самостоятельно замечают увеличение шеи.
- Тиреоидит Хашимото. В фазе тиреотоксикоза больные отмечают выраженный дискомфорт в шее спереди, который не связан с изменениями положения головы. Боли в шее сопровождаются раздражительностью, тремором (дрожанием) конечностей, нарушениями сна.
При поражении подчелюстных слюнных желез обычно предъявляются жалобы на резкую болезненность в передней части шеи, иррадиирующую в ухо, нижнюю челюсть. Неприятные ощущения имеют тенденцию к усилению при поворотах головы, жевательных и глотательных движениях. Очень быстро образуется припухлость и уплотнение размером до нескольких сантиметров. Из-за уменьшения количества слюны становится трудно принимать пищу, наблюдается постоянная сухость во рту. Зачастую сиаладенит протекает с нарушениями общего состояния — субфебрильной лихорадкой, ознобом, слабостью.
Частые причины резких болей — гнойные процессы в глотке, которые переходят на прилежащую клетчатку с развитием заглоточного абсцесса. Пациенты жалуются, что шея начинает болеть спереди, кожа в этой части горячая на ощупь и ярко-розовая. Болевые ощущения сильные, пульсирующие. Из-за резкого дискомфорта человек отказывается от пищи и воды. Симптом протекает на фоне фебрильной лихорадки. Подобные проявления могут обнаруживаться при обширных паратонзиллярных абсцессах, осложняющих бактериальную ангину.
![]()
Воспаление мышц шеи вызывает резкие стреляющие или тупые боли в шее, беспокоящие в течение нескольких дней или даже недель. Болезненность при миозите чаще возникает после переохлаждения, воздействия сквозняков. Как правило, болевые ощущения отмечаются спереди шеи, переходят в область подбородка, ключицы и плечи. Интенсивность усиливается при длительном пребывании в одной вынужденной позе, тяжелых физических нагрузках. Если симптомы со временем усугубляются, мешают выполнять повседневную работу, необходимо обратиться к специалисту для установления причины, почему заболела шея.
Боли спереди в области шеи наблюдаются при системных патологиях соединительной ткани (коллагенозах) с преимущественным поражением мышечной ткани и кожи — склеродермии, дерматомиозите. Типичны постоянные болезненные ощущения тянущего или ноющего характера, которым сопутствуют уплотнение и отек кожных покровов. Стреляющие боли с иррадиацией в переднюю поверхность шеи возможны при вовлечении позвоночного столба на фоне ревматоидного артрита. При коллагенозах наряду с локальными симптомами развиваются признаки поражения других систем.
Частые причины, обусловливающие болезненные ощущения в верхних отделах шеи — воспалительные процессы в лимфоидной ткани. Пациенты отмечают сильную локальную боль в подчелюстной области с одной стороны. Дискомфорт усугубляется при разговоре, наклоне головы в сторону поражения. Симптом сочетается с припухлостью размером от горошины до грецкого ореха. Кожа над образованием отечна и гиперемирована. При воспалении лимфоузлов наблюдается высокая температура тела, общая слабость, возможны миалгии. Подобная клиническая картина характерна и для лимфангитов.
Сильные тупые боли по срединной линии шеи могут быть проявлением туберкулезного процесса хрящевой ткани гортани. Мужчины отмечают локальный дискомфорт в области кадыка. Помимо болевого синдрома, обнаруживаются длительная субфебрильная температура тела и повышенная ночная потливость. При хондроперихондрите гортани возникают резкие боли в верхней и средней трети шеи. Также в этой области пальпируется округлое болезненное образование, кожа над которым приобретает ярко-красный цвет. Симптомы вызывают и другие причины: рецидивирующий перихондрит, аномалии развития.
При атипичных вариантах приступов стенокардии пациенты вместо сжимающих болей в сердце чувствуют, что болит шея спереди. Болевые ощущения очень сильные, сочетаются с чувством нехватки воздуха, становится трудно разговаривать и глотать. Помимо болезненности отмечаются и другие симптомы: резкая слабость, холодный пот и побледнение конечностей, одышка. Интенсивные боли в шейной области, возникающие на фоне дискомфортных ощущений в сердце, сопровождающиеся предобморочным состоянием, бледностью и страхом смерти, могут свидетельствовать о развитии инфаркта миокарда.
Сильные боли могут появиться после ударов в область шеи спереди, спортивных травм, автомобильных аварий. При легких повреждениях, ушибах болевой синдром сохраняется на протяжении нескольких дней, нарушения дыхания и глотания обычно отсутствуют. При повреждениях внутренних органов, прежде всего травмах гортани, пациенты жалуются на нестерпимые боли, которые сочетаются с одышкой, кровохарканьем. В любом случае после травм шейной области необходимо как можно скорее обратиться к врачу для определения степени повреждений и оказания медицинской помощью.
При воспалительных заболеваниях слизистой оболочки трахеи или пищевода болевые ощущения могут локализоваться спереди по поверхности шеи. В этом случае они называются отраженными болями. При эзофагитах помимо болезненности беспокоит нарушение глотания, наблюдается постоянная изжога и загрудинный дискомфорт. В случае трахеитов боли спереди шеи возникают на фоне мучительного сухого кашля, повышения температуры тела до субфебрильных цифр, иногда развивается одышка. Болевой синдром может служить признаком распространенного медиастинита с вовлечением шейной клетчатки.
- Поражения позвоночника:остеохондроз ШОП, болезнь Бехтерева, стенозы позвоночного канала и межпозвоночные грыжи.
- Метастазы опухолей.
- Длительное нахождение в неудобной позе.
- Врожденные патологии: синдром короткой шеи (Клиппеля-Фейля), гипоплазия зуба аксиса, синдром добавочных шейных ребер.
- Шейный компрессионный синдром.
Диагностика
Если у больного шея болит спереди, ему нужна консультация врача-терапевта, который либо назначает обследование самостоятельно, либо направляет пациента к узкому специалисту. Диагностический поиск включает инструментальные методы визуализации для выявления патологических изменений, из-за которых шея заболела спереди. Для уточнения диагноза проводятся лабораторные методы. Наиболее информативными для выявления причины расстройства являются:
- Ультразвуковой метод. УЗИ шеи позволяет детально изучить состояние мягких тканей и органов с целью обнаружения признаков воспалительного процесса, новообразований и аномалий строения. Обязательно выполняется прицельное сканирование щитовидной железы для исключения эндокринной причины появления боли в шее спереди.
- Рентгенологическое исследование. Рентгенография шеи проводится для выявления поражения хрящей гортани и позвонков. Для более детальной визуализации используются методы компьютерной и магнитно-резонансной томографии. При исследовании обращают внимание на наличие объемных образований, гнойников и срединных кист шеи.
- Радиоизотопная сцинтиграфия. Высокоинформативный метод исследования с применением контрастного вещества назначается для оценки функциональной способности щитовидной железы и степени дегенеративных изменений. При дефекте накопления контраста визуализируют узловые образования, диффузные изменения характерны для тиреоидита.
- Электромиография. Для изучения функционального состояния мышц шеи регистрируется биоэлектрическая активность отдельных мышечных волокон. В зависимости от способа выполнения исследования выделяют поверхностную, стимуляционную и игольчатую электромиографию. Методика позволяет выявить уровень поражения нервно-мышечного аппарата.
- Электронейрография. Специальное исследование рекомендовано при плекситах и травмах шейной области для оценки скорости проведения импульсов по периферическим нервам. Этот безболезненный и неинвазивный диагностический метод необходим для точного определения места повреждения нервного волокна и уточнения состояния миелиновой оболочки.
- Лабораторные исследования. Для подтверждения причины появления болей спереди в шее делают общий и биохимический анализы крови, коагулограмму. Обязательно исследуют уровень тиреоидных гормонов, инсулина. При подозрении на инфекционный процесс показан бактериологический посев крови, смывов из зева, серологические реакции.
- ЭКГ. Чтобы исключить ишемию миокарда, при резком начале болей в шее, которые сопровождаются побледнением кожи, головокружением, холодным потом, требуется регистрация электрокардиограммы. При выявлении на ЭКГ патологических признаков дополнительно назначается УЗИ сердца, доплерография кровеносных сосудов.
При обнаружении на рентгенограммах подозрительных объемных образований щитовидной железы необходимо сделать биопсию узла для исключения злокачественного перерождения клеток. Также может осуществляться диагностическая пункция лимфатического узла. Для верификации ревматической причины возникновения болей в шее исследуют кровь на ревматоидный фактор, специфические антитела. Пациенту может потребоваться консультация остеопата, эндокринолога.
![]()
Лечение
Появление болезненности в переднебоковой шейной области является признаком различных заболеваний, поэтому для выявления непосредственной причины требуется консультация специалиста. До верификации диагноза при сильных болях в шее спереди для устранения дискомфорта допускается прием анальгетиков из группы НПВС. Без назначения врача нежелательно применять согревающие компрессы или другие местные воздействия на шейную область, поскольку это может усугубить симптомы. Важно максимально ограничить движения в шейном отделе позвоночника.
Медикаментозное лечение в первую очередь направлено на устранение основного заболевания как причины болезненности, также обязательно проводится симптоматическая терапия для купирования болевого синдрома. При хронических болях показаны методы физиотерапии — электрофорез с противовоспалительными средствами и местными анестетиками, лазеротерапия и УВЧ. В остром периоде физиотерапевтическое лечение нежелательно. Необходимо обеспечить максимальный функциональный покой для шеи и головы. Из фармацевтических препаратов чаще всего назначают следующие группы:
- Анальгетики. Широко применяются противовоспалительные средства (НПВС), которые обладают выраженным болеутоляющим эффектом. Они снижают количество патологических цитокинов, раздражающих нервные окончания, и устраняют местные признаки воспаления.
- Антибиотики. При гнойных поражениях нужна массивная этиотропная терапия для эрадикации возбудителя. При распространенных процессах в шейной клетчатке показана комбинация их двух препаратов. При туберкулезе подбираются специфические схемы лечения.
- Кортикостероиды. Если причины болевых ощущений в шее — ревматические болезни, необходим длительный прием гормонов. Для быстрого купирования обострений рекомендована пульс-терапия преднизолоном. При неэффективности могут добавляться цитостатики.
- Антитиреоидные препараты. При тиреотоксикозе различной этиологии показан прием лекарств, которые избирательно угнетают функцию щитовидной железы. Если определяется снижение эндокринной функции органа, используется заместительная терапия тиреоидными гормонами.
- Антиангинальные средства. Для профилактики приступов стенокардии эффективны препараты, улучшающие кровоснабжение миокарда, антиагреганты. Наилучший терапевтический эффект оказывают блокаторы бета-адренорецепторов, антагонисты кальция, миотропные спазмолитики.
- Общеукрепляющая терапия. При поражениях периферических нервов назначаются витамины группы В (особенно тиамин), которые улучшают питание нервных волокон и скорость проведения импульса. Дополнительно рекомендованы средства с анаболическим эффектом.
При нестерпимых болях в шее выполняется местная анестезия в виде новокаиновых блокад. При формировании гнойника в заглоточном пространстве или в случае нагноения срединной кисты шеи необходимо оперативное вскрытие абсцесса и постановка адекватного дренажа. После рассечения капсулы гнойника обязательно промывают полость растворами антибиотиков и антисептиков. При осложнении сиалоаденита стриктурами выводящего протока требуется его бужирование с последующим введением протеолитических ферментов.
В случае разрастания узлового зоба щитовидной железы, который сопровождается болями и компрессионным синдромом, показаны различные по объему хирургические вмешательства. При сохраненной функции остальной части органа проводится энуклеация узла, при диффузной патологии – гемитиреоидэктомия или субтотальная резекция щитовидной железы. При тяжелых травмах шеи с повреждением внутренних органов выполняют ревизию, удаление костных отломков и устранение дефектов полых органов.
Читайте также:




