Перелом суставных отростков шейных позвонков
Переломы атланта, как правило, бывают вследствие удара головой о твердое покрытие, при падении с высоты, ударах тяжелым предметом по голове, падении и ударе затылком. При переломе Джефферсона костное кольцо атланта расширяется, мыщелки затылочной кости сближаются с суставными фасетками аксиса, зубовидный отросток приближается к затылочной кости. Зубовидный отросток может смещаться вентрально (благоприятный исход) или дорсально, входя в большое затылочное отверстие (неблагоприятный исход), вызывая сдавление ствола мозга.

- тип I - отрывной перелом верхушки зуба.
- тип II - перелом основания зуба в месте его слияния с телом аксиса. Такой перелом часто не консолидируется.
- тип III - перелом распространяющийся на тело С2. Чаще срастается и поэтому преимущественно лечится консервативно.

- тип I - двусторонний отрыв дуги от С2 позвонка, без смещения и угловой деформации. Неврологический дефицит отмечается редко, повреждение стабильное.
- тип II - перелом обоих корней дуг со смещением более чем на 3 мм, с небольшой угловой деформацией.
- тип IIА - перелом подобен перелому типа 2, но с превалированием выраженной угловой деформации.
- тип III - значительное смещение и угловая деформация. Часто сопровождается неврологическим дефицитом.






Смещения атланта делятся на односторонние (ротационные) и двусторонние: передние, задние и встречные вывихи и подвывихи. Они могут сопровождаться переломом зубовидного отростка аксиса.
Вывихи делятся на свежие - до 10 дней после травмы; несвежие - 10-28 дней и застарелые - более 28 дней (А.А. Луцик, И.К. Раткин, М.Н. Никитин, 1998). Свежие вывихи легче всего поддаются закрытому вправлению, несвежие - трудно, застарелые редко вправляются.

Рис. 8а Схематическое изображение различных вывихов позвонков
- Нормальное состояние позвонков.
- Подвывих позвонков.
- Скользящий вывих.
- Опрокидывающийся вывих
- Сцепившийся скользящий вывих.
- Сцепившийся опрокидывающийся вывих.
- Вывих с высоким стоянием суставных отростков.
- Опрокидывающийся вывих с высоким стоянием суставных отростков.

Рис.8б Схематическое изображение атланто-аксиальных вывихов
а - нормальные взаимоотношения атланта и аксиса; б - передний транслигаментозный вывих атланта; в - передний трансдентальный вывих атланта; г - задний трансдентальный вывих атланта
- верховые,
- сцепившиеся, с высоким стоянием суставных отростков,
Верховые вывихи - задний край вывихнутого нижнего суставного отростка краниального позвонка соприкасается с верхушкой верхнего суставного отростка нижележащего позвонка (это неустойчивый подвывих).
Сцепившийся вывих - полная утрата контакта между суставными поверхностями (полный вывих), когда верхушки нижних суставных отростков вывихнутого кпереди позвонка опускаются в верхние позвоночные вырезки подлежащего позвонка.
Опрокидывающийся вывих - смещенный кпереди позвонок опрокидывается (наклоняется) кпереди, при этом критическая плоскость позвоночного канала может уменьшаться незначительно.
Скользящий вывих - смещенный кпереди позвонок не наклоняется. Критическая поверхность позвоночного канала уменьшается больше, чем при опрокидывающемся вывихе.
Смещения позвонков могут быть одно- и двусторонними, могут сочетаться между собой.
Перелом остистого отростка шейного позвонка – травма, которая возникает редко. Обычно она сопровождается повреждением других тканей. Редко встречается и перелом отростков поясничного и грудного отдела позвоночника. Если возникла травма, больному нужно как можно быстрее оказать помощь. Отсутствие квалифицированного лечения редко, но становится причиной летального исхода.
Причины
Перелом отростка позвоночника в шейном отделе, как и перелом отростка позвоночника в поясничном отделе возникает вследствие прямого механического воздействия на данную область. Травма появляется из-за падения с высоты, во время ныряния и в ходе дорожно-транспортного происшествия. Возникновению повреждений способствуют повышенные нагрузки на позвоночник и резкое сгибание-разгибание.

В ходе упражнений происходит резкое сокращение трапециевидной или ромбовидной мышцы, в результате чего страдает остистый отросток. Такое повреждение препятствует продолжению профессиональной деятельности.
Травма случается у боксеров, как и у любого человека при резком ударе головой о какой-то предмет. Это вызывает разрыв связки и происходит повреждение отростка.
Перелом остистого отростка позвоночника случается при спондилолистезе.
Симптомы
Перелом поперечного отростка позвоночника сопровождается следующими симптомами:
- Болевой симптом в области предполагаемой травмы;
- Отечность тканей в месте перелома;
- Трудности с движениями;
- При прощупывании места травмы возникает патологическая подвижность;
- Кровоподтек, поскольку при травме происходит также повреждение мягких тканей и кровеносных сосудов;
- Затрудненное дыхание;
- Проблемы с глотанием;
- Отсутствие чувствительности мышц в поврежденном месте;
- Частичная пропажа слуха и зрения;
- Несвязная речь;
- Нестабильное артериальное давление.

Первая помощь
Если возникают подозрения на перелом поперечного или перпендикулярного отростка позвоночного отдела, вызывают бригаду Скорой помощи. До ее приезда больному оказывают первую помощь. Для этого пациента укладывают на спину, на ровную поверхность и обездвиживают. Далее ожидается приезд Скорой помощи.
Если пациент находится в месте, куда не может попасть бригада профессионалов, транспортировку пострадавшего выполнят самостоятельно. Его погружают в транспортное средство так, чтобы не изменить положение тела. После этого он транспортируется до ближайшего медицинского учреждения. Во время поездки больного рекомендуется держать, чтобы он не смог упасть или перевернуться, поскольку это усугубит его состояние и может стать причиной возникновения новой травмы.
Диагностика

Диагноз устанавливается на основе рентгеновского исследования, если речь идет о переломе отростка шейного или позвоночного отдела. Травма остистого отростка верхнегрудного отдела с помощью этого аппарата не определяется. Это объясняется тем, что здесь находится наслоение лопатки и из-за этого ухудшается видимость. В таком случае диагноз подтверждается по томограммам.
Лечение
Перед началом лечения пострадавшему вводят обезболивающие средства. Чаще всего используют Новокаин и Лидокаин. Если произошел перелом остистого отростка шейного отдела, то больному надевается корсет, воротник Шанца или накладывается ватно-марлевая повязка. Эти приспособления обездвиживают позвонок, благодаря чему происходит срастание костной ткани. При сильном болевом синдроме в области повреждения, пациенту повторно вводят обезболивающие препараты. После всех манипуляций человек госпитализируется. Ему назначают постельный режим на одну или две недели. Период восстановления затягивается на полтора – два месяца.
Если произошел перелом остистого отростка поясничного или верхнегрудного отдела позвоночника, больному также вводят обезболивающие средства. Затем пострадавшее место фиксируют с помощью бандажа или корсета. Больному назначают на несколько недель постельный режим.
Обездвиживание остистого отростка снимает боль и способствует срастанию костной ткани. Также пропадает мышечное напряжение, и отросток не повреждает окружающие его сосуды и мягкие ткани. Это способствует схождению отека и остановки кровоизлияния.

Существует несколько видов корсета:
- Мягкие;
- Жесткие;
- Полужесткие.
Реабилитация
Когда начинается период реабилитация после сращивания костной ткани, больному назначают:
- Физиотерапевтические мероприятия;
- Лечебный массаж;
- ЛФК.



Для ускорения выздоровления пациенту рекомендуется посещать бассейн или плавать в открытых водоемах в сезон. Плавание способствует расслаблению мышечной ткани, тренировке мышц, улучшению движений. Водные процедуры также в целом положительно воздействуют на состояние организма. От чрезмерных физических нагрузок в период реабилитации следует отказаться.
Полное восстановление происходит после того, как пациента перестают беспокоить боли и он начинает свободно двигаться.
Последствия
Перелом поперечного отростка позвоночника поясничного отдела, перпендикулярного отростка верхнегрудного отделать, а также перелом остистого отростка шейного позвонка последствия может иметь самые негативные. Если неправильно произошло сращивание, то этот элемент остается в мышечных тканях в свободном движении. Не всегда это вызывает опасения врачей. Если пациент не чувствует дискомфорта и это не препятствует движениям, специалист оставляет все как есть. Никаких дополнительных манипуляций не выполняется.
Болевой синдром возникает из-за того, что отросток, оставшийся в мышечной ткани в свободном положении, повреждает нервные окончания.

Передом отростков позвоночника имеет также следующие последствия:
- Неврологические отклонения;
- Проблемы с позвоночников, в частности, нарушение его устойчивости;
- Нарушение деятельности внутренних органов из-за давления отростка на нервные окончания и кровеносные сосуды.
Хирургическое вмешательство
Оперативное вмешательство проводится без общего наркоза. Больному делается местная анестезия. Обычно после этого наступает облегчение, и пациент легко переносит операцию. После этого костный отломок уделяют из мышечной ткани.
Перелом остистого отростка поясничного, шейного и верхнегрудного отдела редко сопровождается осложнениями.
Чаще всего ткани быстро восстанавливаются после получения травмы, но отсутствие своевременного и квалифицированного лечения может привести к летальному исходу, поэтому повреждение нельзя игнорировать и заниматься самолечением.
Травматические поражения шейного отдела позвоночника представлены значительными повреждениями с выраженной картиной удара и высоким риском развития неврологического дефицита. В 65% случаев всех переломов шейного отдела поражается субаксиальный сегмент, которых вовлечен в более 75% всех переломовывихов. Установлено, что шейный отдел наиболее уязвимый и часто травмируемый сегмент позвоночного столба при повреждениях, полученных на высоких скоростях.
Описано три вида субаксиальных поражений (Vaccaro). Ассоциация, изучающая спинальную травму (STSG) дает четкое представление о степени сложности и выраженности нестабильности при субаксиальных травмах вывихов (как односторонних, так и двусторонних) и подвывихов дугоотростчатых суставов. Например, дистракционная травма, которая приводит к разрыву комплекса диск-связка с вовлечением костной составляющей, зачастую является результатом значительного воздействия. Как костный, так и связочный компоненты дугоотростчатых суставов определяют стабильность заднего отдела позвоночника. Таким образом, разрывы в области фасетки могут приводить к значительной степени выраженности нестабильности и несут определенный риск развития неврологического дефицита.
Односторонние вывихи в этих суставах без перелома могут являться причиной неврологических осложнений и оказаться более сложными для репозиции. Подтверждено, что односторонние вывихи дугоотростчатых суставов с переломом или без такового вызывают повреждение капсулы этого сустава, межостистой связки, задней продольной связки (ЗПС), позвоночной артерии, разрыв межпозвонкового диска или грыжеобразование. Двустороннее поражение этих суставов или их капсул может приводить к полному смещению позвоночника с более серьезными неврологическими последствиями. Эти травмы также приводят к разрыву ЗПС.
Травмы дугоотростчатых суставов и описанные повреждения мягкотканых компонентов приводят к нестабильности позвоночника и неврологическим проблемам, что требует обязательной репозиции и стабилизации.
а) Клиника травмы суставов шейных позвонков. Повреждение шейного отдела необходимо заподозрить у пациентов, в анамнезе у которых есть травма головы, боль в шее после травмы или эпизод падения на скорости. В первую очередь необходимо убедиться в проходимости дыхательных путей, незатрудненном дыхании и удовлетворительном кровообращени согласно протоколам, разработанным Американской Ассоциацией Хирургов для оказания первой медицинской помощи.
Определение проходимости дыхательных путей у пациентов с травмой шеи представляет известную трудность. Поддержание фиксированного шейного отдела — обязательное требование на всех этапах выполнения протокола. Таким образом, выдвижения подбородка вперед и фиксации нижней челюсти необходимо избегать, чтобы не нарушить стабильность шейного отдела, а также из-за риска уменьшения пространства для спинного мозга. Получение подробного анамнеза от пациента и сопровождающих дает более полное представление и помогает в постановке диагноза у пациентов с травмой шеи. Первичное и вторичное обследование должно быть полным и включать детальный неврологический осмотр, нельзя забывать о таких важных признаках как ссадины, кровоподтеки, гематомы.
В дополнение должны быть выполнены оценка болезненности по срединной линии с пальпацией костных выступов или движений в шейном отделе. Кроме того, полный неврологический осмотр подразумевает оценку сознания, моторных навыков, чувствительности и исследование глубоких сухожильных рефлексов. Пальцевое исследование прямой кишки обязательно во всех случаях, с подозрением на спинальную травму для оценки бульбокавернозного рефлекса при шоке.
Чем тяжелее травма субаксиального отдела, чем больше вероятность травмы спинного мозга и его корешков. Более того, чем сильнее выражены признаки неврологического дефицита, тем более сильную травму позвоночника можно подозревать и тем сильнее возможная нестабильность позвоночного столба. Полное и частичное повреждение спинного мозга отличаются неврологической симптоматикой. Кроме того, травма спинного мозга предполагает другой механизм ее получения и иной исход, чем повреждение нервного корешка спинномозгового нерва. Повреждения спинного мозга классифицируются согласно градации, предложенной Американской Ассоциацией спинальной травмы.
Например, полное повреждение спинного мозга приводит к полной потере моторной и сенсорной функции ниже уровня травмы без очевидных расстройств чувствительности перианальной области. Неполное повреждение спинного мозга может приводить к частичной слабости с расстройствами чувствительности. Помимо этого, травмирование нервных корешков вызывает снижение моторных функций и/или чувствительности в определенном дерматоме.
Среди односторонних вывихов в дугоотростчатых суставах различают 25% с повреждением нервного корешка, примерно столько же с неполным повреждением спинного мозга, оставшиеся 50% не сопровождаются неврологической симптоматикой. Однако говоря о двусторонних вывихах, стоит обратить внимание на то, что две трети таких пациентов имеют полное повреждение спинного мозга и только у одной трети сочетаются неполное повреждение спинного мозга и повреждение нервных корешков.
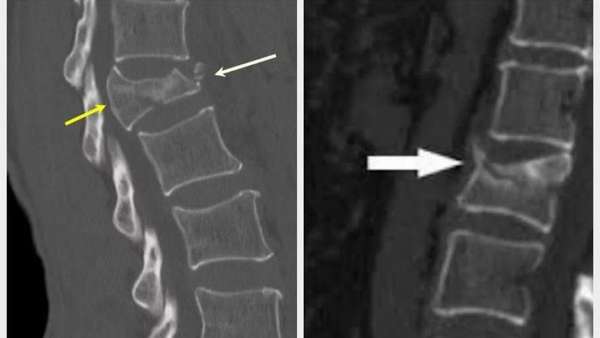
б) Дополнительные методы обследования при травме шейного отдела позвоночника. Рентгенологическое исследование для выявления травмы позвоночника и/или его колонн должно давать точное представление об оси для определения дальнейшего лечения. При подозрении на травму шейного отдела оно начинается с выполнения рентгенографии в передне-задней (прямой), боковой проекции, и проекции через открытый рот. На рентгенограммах необходимо идентифицировать тело первого грудного позвонка, чтобы быть уверенным в полном изображении шейного отдела. Часто надплечья пациента закрывают нижнюю часть шейного отдела, поэтому требуется выполнить тракцию за руки для полного обзора.
Имея это ввиду, даже несмотря на наличие хорошей техники и удовлетворительное состояние пациента, стандартных проекций недостаточно для полной оценки повреждений. Установлено, что таким образом визуализируется только 60-80% переломов шейного отдела позвоночника. Сравнительный анализ (Woodring Lee) данных рентгенографии в трех стандартных проекцих и данных КТ показал, что переломы и вывихи не были выявлены в 61% и 36% случаев соответственно. В 23% случаев после дообследования на рентгенограммах были выявлены не замеченные ранее признаки нестабильных повреждений.
Когда суставные поверхности дугоотростчатых суставов расположены правильно, их вид напоминает две части гамбургера обращенные друг к другу. Однако при визуализации вывиха две половины гамбургера развернуты.
Одним из недостатков КТ-визуализации является неспособность определять повреждение связочного аппарата. Для оценки мягкотканых структур, таких как связки, спинной мозг, спинномозговые корешки более предпочтительна MPT. Goradia показал, что использование МРТ при травме шейного отдела имеет большую чувствительность при определении повреждения межпозвонкового диска (93%), ЗПС (93%) и мягких тканей между остистыми отростками (100%). Визуализация в различных режимах позволяет выявить подвывих в дугоотростчатых суставах или нестабильность.
Перелом шейного отдела позвоночника это повреждение, результатом которого может быть частичный либо полный паралич, а также смертельный исход. При такой травме особо важное значение имеет правильное оказание первой помощи и своевременная госпитализация пострадавшего.
Что такое перелом шеи и его симптомы можно узнать ниже.
Причины
Случаются переломы шейных позвонков при:
- ДТП,
- неудачном падении, ударе в быту либо на производстве,
- занятиях такими видами спорта, как гимнастика, лыжный спорт, верховая езда, дайвинг, дельтапланеризм,
- осуществлении резких наклонов и поворотов головы больными остеоарторозом либо другими подобными заболеваниями.
Классификация
В зависимости от наличия осложнений выделяют переломы:
- осложненные,
- неосложненные.
В зависимости от характера переломы бывают следующих типов:
- изолированный перелом позвоночных дуг,
- переломовывих (сочетание вывиха позвонка и перелома дуг (тела) позвонка),
- компрессионный (наблюдается в результате сдавления позвонка),
- оскольчатый (диагностируется при дроблении позвонка на части).
Исходя из локализации, различают переломы:
- Джефферсона (повреждение 1 позвонка, возникающее в результате падения увесистого предмета на вертикально расположенную голову,
- висельника либо палача (травмирование 2 позвонка),
- ныряльщика (нарушение целостности 3-7 позвонков с одновременным разрывом связок),
- землекопа (повреждение остистых отростков 6-7 позвонков из-за резкого наклона шеи вперед под воздействием внешней силы).
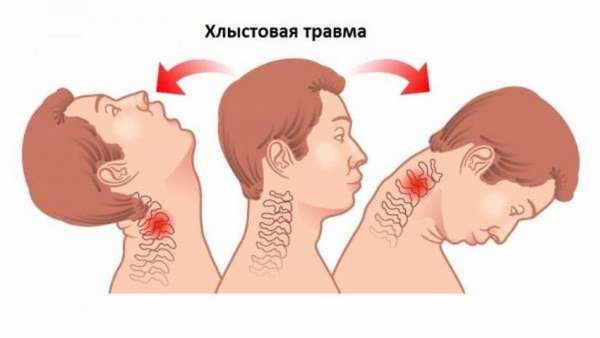
В отдельную группу также выделены хлыстовые и спинальные травмы шейного отдела позвоночника.
При хлыстовой травме, полученной при резком сгибании-разгибании шеи, наблюдается разрушение межпозвоночных суставов, связок. При спинальной травме повреждаются спинной мозг, его нервные оболочки и корешки.
Повреждения атланта подразделяются на переломы:
- отрывной перелом верхушки зуба аксиса (редко встречающаяся травма),
- перелом, при котором линия повреждения проходит по самой узкой области зуба,
- перелом у зубного основания в теле позвонка.
Симптомы
При переломе первого шейного позвонка и переломе второго шейного позвонка наблюдаются следующие симптомы:
- боль в затылочной и теменной областях,
- нарушение чувствительности,
- головокружение.
Признаки повреждения 3-7 позвонков немного иные:
- боль в зоне повреждения,
- нарушение чувствительности,
- появление паралича.
При переломе остистого отростка появляются:
- отечность поврежденного участка,
- боль в шейной и затылочной областях,
- затруднение при поворотах головы.
При повреждении позвоночных дуг имеются:
- ощущение сдавления шейного отдела,
- боль в спине и затылочной области.
При множественном переломе наблюдаются:
- болевой шок, мигрень, головокружение,
- потеря чувствительности конечностей,
- сбой в работе дыхательной системы.
Диагностика
В ходе диагностирования производится:
- внешний осмотр места перелома, позволяющий определить локализацию и сопутствующие нарушения,
- рентгенография поврежденного участка в двух трех проекциях,
- КТ и МРТ, позволяющие уточнить детали травмы и требуемые при оскольчатом либо компрессионном переломах позвоночника шейного отдела.
Первая помощь
В случаях, когда сломаны шейные позвонки, очень важно правильно оказать пострадавшему первую помощь. Для этого необходимо выполнить ряд действий:
- предотвратить всяческие попытки человека двигаться,
- вызвать скорую помощь,
- положить пострадавшего на бок во избежание западания языка либо удушения рвотными массами,
- если человек не может лежать на боку по причине сильного отека горла, его следует положить на живот, положив под голову жесткую подушку,
- зафиксировать шею с помощью подручных средств: полотенца, плотного картона, доски и т.п.,
- дать пострадавшему дозу анестетиков: анальгина, парацетамола, нестероидных противовоспалительных средств,- чтобы предотвратить появление болевого шока, коматозного либо обморочного состояния,
Важно знать! При оказании первой помощи нельзя резко изменять положение тела человека, тянуть его за ноги.
Лечение
Травмы шеи, как правило, лечатся консервативным путем, предусматривающим иммобилизацию и постельный режим. Если такое лечение не дало положительного эффекта —, пациента оперируют. Хирургическое вмешательство требуется также при компрессионном переломе, отделении костных фрагментов, защемлении спинного мозга.
Чтобы облегчить пациенту боль назначаются анестетики и различные физиопроцедуры, такие как: озокеритотерапия, лазеротерапия, магнитотерапия, электрофорез, ультрафонофорез.
Лечение перелома шейных позвонков невозможно без приведения пациента в неподвижное состояние. Неподвижность обеспечивает полное сращение костных тканей. Поэтому, в течение четырех месяцев шея пациента удерживается в одном и том же положении.
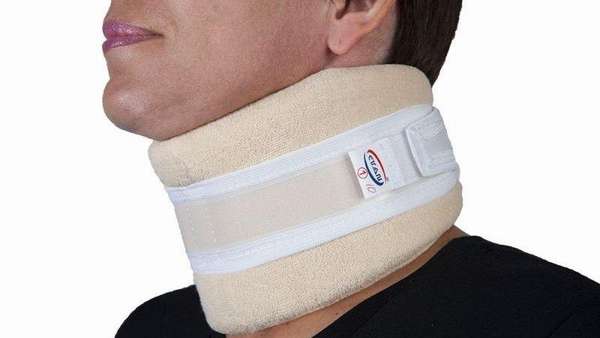
Самым распространенным ортопедическим изделием является воротник Шанца, который фиксирует область шеи, ограничивает ее движение. Данный воротник используется в течение длительного срока вплоть до полного выздоровления пациента.
При компрессионном переломе шейных позвонков, учитывая их сжатие, используется гипсовый корсет, который эффективно устраняет имеющееся защемление. Срок ношения такого бандажа зависит от тяжести полученного повреждения.
Травмы шеи, влекущие ее деформирование, лечатся путем помещения пациента в петлю Глиссона, специальное приспособление для тракции (вытяжения) позвоночника.
С целью восстановления травмированных позвонков производится использование специальных металлических пластин, трансартикулярных фиксаторов, ламинарных контракторов.
Все эти приспособления позволяют придать позвонкам нужное положение. После успешного срастания костей и снятия фиксаторов, для заполнения образованного дефекта костной ткани используют трансплантат (костный фрагмент), извлеченный из тазовой кости пациента.
В период сращивания костей из-за долговременной иммобилизации шеи развивается мышечная атрофия. В связи с этим требуется длительное восстановление с использованием специальной гимнастики, проводимой, в первое время, под наблюдением врача. Такая гимнастика, как правило, предусматривает выполнение наклонов головы вперед-назад, вправо-влево, а также круговые вращения головой.
Также больным назначается массаж с целью разработки мышц и восстановления их тонуса. Для большей эффективности стоит использовать точечный массаж, позволяющий проработать каждый позвонок. Очень важно чтобы данная процедура осуществлялась исключительно квалифицированным специалистом.
Последствия переломов шейного отдела позвоночника
С последствиями перелома 5,6,7 шейного позвонка, а также других позвонков можно столкнуться сразу после получения травмы. Среди них:
- потеря чувствительности ног и рук, нарушение работы дыхательной системы,
- сбой в работе органов малого таза: недержание мочи и кала,
- мозговое кровоизлияние,
- функциональные нарушения в работе сердца,
- разрыв спинного мозга,
- утрата двигательных функций рук и ног (в случае сужения костного канала, повреждении спинного мозга либо разрыве артерии).
Некоторые последствия могут наблюдаться спустя некоторое время с момента получения травмы:
- потеря чувствительности конечностей и, как следствие, утрата двигательной активности,
- пролежни, как результат неподвижного состояния и неадекватного ухода,
- развитие болезней мочевыводящих путей и инфекционного процесса посредством крови,
- летальный исход (высок риск при нарушении естественной вентиляции легких и развитии воспаления, не поддающегося лечению),
- нестабильность позвоночника, проявляющаяся в неспособности позвоночника безболезненно справляться с физиологическими нагрузками,
- развитие искривления позвоночника в переднезаднем направлении, превышающее нормальные параметры,
- нарушения неврологического характера.
Профилактика шейных переломов
Профилактические мероприятия заключаются в следующем:
- тренировка спинных мышц путем специального комплекса упражнений,
- соблюдение правил дорожного движения,
- соблюдение правил техники безопасности при нахождении в производственной и бытовой среде,
- прием витаминов и минералов, оказывающих действие общеукрепляющего характера.
Заключение
Перелом шейного отдела позвоночника —, одна из серьезнейших травм. Неграмотное оказание первой медицинской помощи либо неадекватное лечение могут привести человека к гибели или навсегда приковать его к инвалидному креслу (постели). Поэтому основная задача каждого сознательного человека это предусмотрительное и осторожное поведение в повседневной жизни с целью предупреждения данного повреждения.
Читайте также:


