Перелом шейных позвонков и их иммобилизация
Перелом шеи — особо опасная травма. Из-за его осложнений большой процент пострадавших не сможет вернуться к прежней активности, часть пациентов становятся инвалидами, а часть — погибает на месте происшествия или в течение ближайшего времени.
Анатомия шейного отдела
Шейный отдел позвоночного столба — это 7 позвонков, скреплённых межпозвоночными дисками. Именно этот отдел — самый подвижный в сравнении с остальными участками. Каждый позвонок обозначается латинской С и цифрой от 1 до 7, где первый — у основания черепа.

Атлант — самый первый позвонок (С1), который сочленяется с черепом. В его структуре отсутствует тело и остистый отросток. Атлант состоит только из пары дуг, соединённых латеральной массой.

Второй по счёту шейный позвонок — аксис — по сути, заменяет тело атланта и прикреплён к первому позвонку заострённым зубовидным отростком. Благодаря такому отличию в строении аксиса, у нас есть возможность вращать головой из стороны в сторону, и наклонять её вперёд и назад. Аксис с атлантом соединены по типу сустава: между ними нет межпозвоночного диска.

С3, С4, С5 и С6 — одинаковые по размеру и структуре, самые мелкие и хрупкие. Все позвонки — с выступающими верхними и нижними вырезками, и расположенными слегка под углом суставными отростками. Несмотря на маленький размер тела позвонка, их отверстия в поперечных отростках довольно большие, и по форме больше похожи на треугольник. Через эти отверстия проходит основная артерия, питающая весь позвоночник и головной мозг. За исключением С7, остистые отростки у позвонков расщеплены по краям. Из-за близости к сонной артерии С6 называют сонным бугорком.
В стабильном положении костную структуру поддерживают связки и мышцы. Но мышцы в шейном отделе довольно слабые, и при такой активной подвижности в этом сегменте риск травмировать позвоночник всегда очень высокий.
Причины перелома
Переломы в шейном отделе происходят в результате травмирования. Позвонки не выдерживают внезапную нагрузку чаще всего в таких ситуациях:
- хлыстовая травма при ДТП;
- ошибочное распределение нагрузки в процессе спортивных тренировок;
- неудачное ныряние на мелководье;
- падение с высоты;
- падение тяжести на голову;
- преднамеренный или случайный удар в шею.
В отдельной группе риска все, кто занимаются дайвингом и верховой ездой, альпинизмом и профессиональной гимнастикой, хоккеем и лыжным спортом. Но обусловленные возрастом процессы деградации в костной ткани тоже потенциально опасны. Перелом шеи у пожилых людей нередко случается именно по этой причине.
Классификация
В основе классификации переломов шейного отдела позвоночника — характер перелома, наличие или отсутствие вторичных осложнений и конкретная локализация повреждения.
При наличии или отсутствии осложнений, перелом рассматривается как осложнённый или без осложнений.
В зависимости от характера повреждения выделяют:
- оскольчатый перелом при двух отломках и более;
- изолированный — перелом только дуг позвонка;
- компрессионный, если тело позвонка сдавлено;
- переломовывих — сочетание перелома тела или позвоночных дужек с вывихом позвонка.
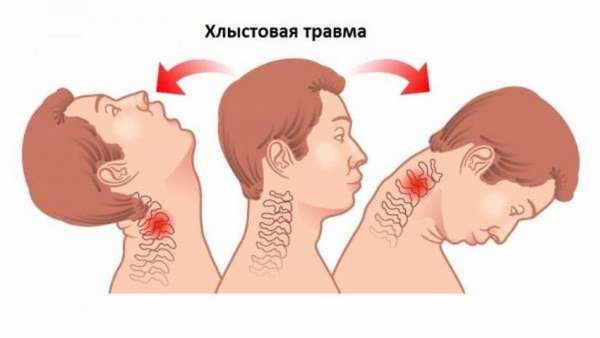
Отдельной категорией выделены спинальные и хлыстовые виды травм в шейном отделе. К хлыстовому типу относятся переломы, которые происходят при чрезмерно резком сгибании и разгибании шеи. А спинальная травма предполагает повреждение спинного мозга, включая его корешки и нервные оболочки.
Более подробно рассмотрим классификацию по определённому месту повреждения.
Второе название перелома С1 позвонка — перелом Джефферсона. Под действием силы две боковые массы позвонка сжимаются мыщелками кости затылка и телом аксиса. В кольцо атланта вклиниваются мыщелки затылочной кости, и лопается кость задней или передней дуги. Возникает оскольчатый перелом, потому как именно в этом месте костная ткань наиболее хрупкая.
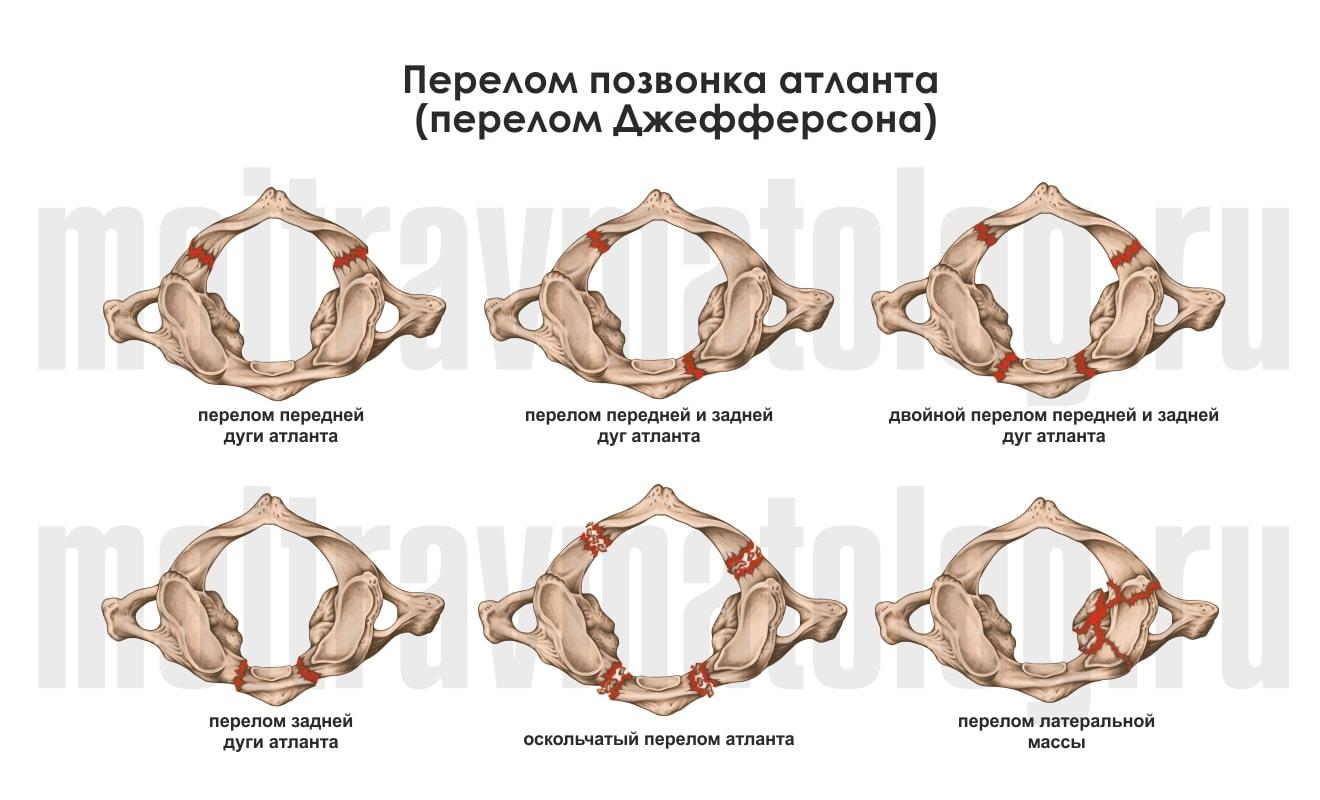
В половине случаев спинной мозг остаётся неповреждённым благодаря тому, что кости с отломками расходятся в стороны. В то же время при таком переломе всегда есть риск повреждения продолговатого мозга, если в него вонзится зубовидный отросток аксиса. Но при несвоевременно диагностированном переломе, неправильной транспортировке или неосторожных манипуляциях во время осмотра степень риска повреждения спинного мозга всегда очень высокая.
Наиболее часто перелом Джефферсона регистрируется при падении на голову с высоты, а также в результате падения на голову какой-либо тяжести.
Под переломом Хангмана (С2 позвонка) подразумевается повреждение зубовидного отростка. Существуют три типа такого перелома:
1 тип — в месте крепления с крыловидной связкой верхушка отростка ломается по косой линии.
2 тип — зуб аксиса ломается в самой узкой части — в месте соединения с позвонком. Стабильность соединения С1 и С2 при этом утрачивается, а если перелом оскольчатого характера, лечение значительно усложняется.
3 тип — линия излома начинается у основания отростка и проходит через весь второй позвонок.

Достаточно часто запущенный перелом Хангмана в течение нескольких лет приводит к травматическому спондилолистезу. Это смещение позвонка в результате расщепления дуги его ножки на участке крепления к фасеточному суставу. Смещение проходит несколько стадий, и в итоге позвонок полностью соскальзывает с С3. Это приводит к компрессии спинного мозга, сужению позвоночного канала и общей деформации позвоночника. Не исключена тяжёлая инвалидность.
По классификации Мейердинга спондилолистез разделяют на 4 стадии, каждая из которых определяет степень тяжести состояния пациента.
1 стадия — С2 смещён на четверть от всей ширины атланта;
2 стадия — смещение не более, чем наполовину;
3 стадия — сдвиг достигает ¾;
4 стадия — полное выпадение тела аксиса из позвоночного столба.
Перелом 4, 5 и 6 позвонков называется травмой ныряльщика. Именно в результате удара головой о дно водоёма чаще всего происходят переломы в этом сегменте. В воде шейные мышцы расслаблены и в момент столкновения с дном никак не смягчают силу удара.
Позвоночный канал деформируется, смещение тел позвонков или отломков повреждают или сдавливают спинной мозг. Шейные мышцы и связки тоже сильно страдают. Такой перелом часто приводит к инвалидности или смерти пострадавшего.

Перелом 6 и 7 шейных позвонков в основном заключается в расколе остистых отростков. Целостность кости на этом участке нарушается в результате слишком резкого наклона головы вперёд под влиянием внешней силы.
Симптомы
Особенности проявления симптомов перелома шеи зависят не только от характера и степени перелома, но и от того, какой именно позвонок повреждён.
При переломе первого шейного позвонка пострадавший чувствует острую боль в затылочной зоне с иррадиацией в темя. В разной степени нарушена чувствительность в верхних и нижних конечностях, если оказался задет спинной мозг.

Переломы второго шейного позвонка нередко встречаются с размытыми признаками или полным отсутствием их проявления. Тяжесть повреждения часто недооценивается как пострадавшим, так и врачами, потому как пациент свободно поворачивает в стороны голову и жалуется на незначительный дискомфорт. Но в любой момент такие движения могут вызвать сильное смещение атланта и сдавление спинного мозга. Состояние пострадавшего резко ухудшается, возникает угроза паралича и повреждений, опасных для жизни. По этой причине все переломы аксиса считаются потенциально опасными.
При переломах в нижнем сегменте (С4-С7) симптомы зависят от степени тяжести травмы и вторичных повреждений связок и мышц. У пострадавшего наблюдаются:
- головокружение;
- сильная тошнота и рвота;
- полный или частичный паралич конечностей;
- мышечный тремор;
- паралич дыхательных мышц;
- утрата кожей чувствительности;
- боль в месте перелома от умеренной до интенсивной;
- иногда — нарушение речи;
- временные затруднения с пространственной ориентацией;
- парез шейных мышц;
- в тяжёлых случаях — трудности с мочеиспусканием: недержание или наоборот отсутствие;
- в случае болевого шока — сердечная аритмия с угрозой остановки сердца;
- асфиксия или стеноз.
В зависимости от высоты болевого порога, индивидуальных особенностей организма и наличия у пострадавшего неврологических заболеваний каждый из перечисленных симптомов может наблюдаться в случае перелома любого из семи позвонков.
Диагностика
В отдельных случаях обнаружить перелом в шейном отделе бывает непросто. Внешний осмотр и пальпация — обязательный начальный этап диагностики, но слишком малоинформативный, если только не сломан С7. Необходимы дополнительные исследования, среди которых в этом случае — традиционный рентген.

Для максимально достоверного результата нужны снимки в двух проекциях. Если повреждён атлант или аксис, рентген проводится через открытый рот пациента. При переломах С3-С7 снимок делают обычным способом.
Если после рентгена остаются сомнения, пациенту назначается КТ или МРТ. В этом случае врач получает максимум информации о количестве отломков, состоянии спинного мозга, межпозвоночных дисков, связок и мышц. Это позволяет определиться с наиболее правильной тактикой безотлагательного лечения.
Первая помощь
Чтобы не усугубить состояние пострадавшего, до приезда бригады специалистов ему необходимо оказать первую помощь. Эти минуты часто оказываются решающими, и каждое действие должно быть предельно грамотным. В ином случае есть риск нанести непоправимый вред пострадавшему и даже оказаться причиной его смерти.
- Вызовите скорую помощь.
- Уложите пострадавшего на бок на жёсткой поверхности. Если голова неестественно вывернута, самостоятельно ничего не вправляйте. Любые подушки под голову недопустимы.
- Пресекайте все попытки движения. Человек должен сохранять неподвижность. Исключение составляют ситуации, когда пострадавшего необходимо убрать с опасного места для жизни. Например, при угрозе воспламенения перевёрнутого автомобиля.
- Если на горле пострадавшего сильный отёк, уложите его на живот и подложите под голову жёсткую небольшую подушку. Любые повороты должны синхронно осуществлять минимум два человека. Движения каждого — предельно плавные и осторожные.
- Любыми подручными средствами зафиксируйте шею. По типу плотного воротника оберните её, например, полотенцем или предметом одежды.
- Если пострадавший переносит нестерпимую боль и у него сохранён глотательный рефлекс, без поворота головы дайте ему анальгетик. Если глотание невозможно или человек без сознания, необходим анальгетик в инъекции. Это поможет предотвратить болевой шок, обморок или коматозное состояние.
Пострадавшему надевают круглый воротник Шанца из ваты и марли. При наложении упор идёт на затылок и ключицы. Немаловажное дополнение для транспортировки при такой травме — шина Еланского, которая обеспечит необходимую жёсткость. В перевозке больного с переломом шеи должны участвовать минимум 3 человека и строго следить за общей согласованностью движений.

Если у бригады медиков только мягкие носилки, пострадавшего аккуратно укладывают на живот. Все отделы позвоночника, а также конечности и голова надёжно фиксируются жгутами или ремнями.
Лечение
Консервативное лечение или операция рассматриваются в зависимости от типа перелома. Неосложнённые переломы 1 и 2 степени без защемления спинного мозга вполне успешно лечатся при помощи иммобилизации, постельного режима и медикаментов.
Чтобы устранить боль, назначают Новокаин, Диклофенак, Адамон или Трамадол. Диуретики (Фуросемид, Трифас, Сутрилнео, Торасемид) убирают отёчность в области перелома. Но для полноценного сращения кости пострадавшему необходима продолжительная и качественная иммобилизация позвонков.
Самый популярный фиксатор, который используют для лечебной иммобилизации — воротник Шанца. Но только если у пациента перелом без смещения. Воротник необходимо носить достаточно долго. Обычно этот срок составляет не менее 2 или 3 месяцев. Процесс сращения позвонков по мере необходимости контролируют с помощью рентгена.

Чтобы устранить полученную в результате травмы деформацию позвонков, часто необходима петля Глиссона. Это приспособление для вытяжения шеи, которое помогает пациенту вернуть анатомически правильное положение позвонков за счёт его собственного веса. Петлю Глиссона актуально использовать в течение одного или двух месяцев до фиксационного шейного бандажа.
При повреждении со смещением С3-С5 назначают корсет жёсткой фиксации. Что касается переломов 6 и 7 шейных позвонков, как правило, достаточно обычного корсета.
Вне зависимости от того, сломан один позвонок или несколько, показанием к операции служит:
- оскольчатый вид перелома с несколькими отломками;
- безрезультатное консервативное лечение;
- возникшие серьёзные осложнения по причине несвоевременной диагностики и лечения;
- разорваны жизненно важные сосуды и нервы;
- при переломе был задет спинной мозг.
В процессе открытой репозиции извлекают отломки, структуру позвонков восстанавливают при помощи титановых пластин, ламинарных контракторов и трансартикулярных фиксаторов. Сшивают повреждённую ткань и сосуды. Если тело позвонка разрушено полностью, его заменяют имплантом.
Послеоперационные швы снимают через 10 –14 дней. В течение этого времени пациент принимает антибиотики и соблюдает строгий постельный режим.
Восстановительный период
Длительность реабилитации и комплекс восстанавливающих процедур всегда сугубо индивидуальны. Пострадавший уже не ограничен в движениях, с шеи снимают фиксаторы. Двигательная активность позвонков у всех восстанавливается по-разному, и этот процесс напрямую зависит от тяжести травмы. Полное выздоровление наступает как через несколько месяцев, так и через несколько лет. Но в отдельных случаях полностью излечиться, к сожалению, невозможно.
Из-за длительной вынужденной иммобилизации шейные мышцы склонны к атрофии. Для их восстановления требуется комплекс специальной гимнастики, которую необходимо выполнять несколько месяцев. Обычно это вращения головой по кругу, наклоны головы вперёд-назад и в разные стороны.
С этой же целью назначают сеансы массажа. Чтобы проработать каждый позвонок, применяют точечную технику. Первые сеансы — очень непродолжительные. Время воздействия на позвонки увеличивается плавно. Исключается любой дискомфорт пациента, иначе это сигнал о несоблюдении техники.

Лучший результат приносит синкардиальный массаж, который восстанавливает циркуляцию крови и предупреждает гипоксию в мягких тканях шеи. Большое значение имеет квалификация массажиста.
Если в позвоночник не устанавливали металлические конструкции, процесс реабилитации ускорят такие физиопроцедуры:
- электрофорез по Щербакову;
- дарсонвализация;
- подводная тракция;
- магнитотерапия.
Когда шейные мышцы вернутся к нормальному тонусу, будет полезно заняться плаванием хотя бы в течение месяца.
Осложнения и последствия переломов шейного отдела позвоночника
Если при переломе шейного позвонка не пострадал спинной мозг, у пострадавшего довольно высокие шансы на полное выздоровление без последствий. В то же время иногда на продолжительный срок в зоне травмы остаются проблемы с чувствительностью. Очень многое зависит от временного отрезка между травмой и оказанной помощью. И особенно от качества оказанной помощи.
В ситуации, когда сдавленный костью участок спинного мозга оказался ишемизирован, большая вероятность паралича или пареза в конечностях. В этом случае они поддаются коррекции, и со временем активность в руках и ногах восстанавливается. При этом немаловажную роль играет полноценный уход за больным с самого начала лечения.
К наиболее частым вторичным последствиям, которые происходят сразу же после перелома относятся:
- разрыв связок, мышц или артерий в области шеи;
- разрыв спинного мозга;
- частичный или полный паралич рук или ног;
- дисфункция в органах малого таза.
Но в результате неполноценного ухода за пострадавшим или несвоевременной диагностики перелома некоторые последствия перелома шеи у взрослых могут проявиться лишь спустя время. Такие осложнения, как правило, поддаются коррекции только частично, а в особо запущенных случаях навсегда меняют качество жизни в худшую сторону.
Кроме внезапной утраты двигательной активности, пострадавший рискует столкнуться с такими последствиями:
- продолжительное речевое расстройство;
- развитие остеохондроза;
- искривление позвоночника;
- частые боли в области перелома:
- заражение крови из-за пролежней;
- воспаление в полости позвонков;
- частые головокружения и бессонница;
- проблемы с концентрацией внимания.
Если пострадавший от осложнённого оскольчатого перелома шейных позвонков дополнительно страдает сердечной недостаточностью, сахарным диабетом, заболеваниями крови или остеопорозом, существенно возрастает угроза летального исхода.
Чтобы не допустить перелом шеи, достаточно избегать все потенциально травмоопасные ситуации. Не ныряйте в малознакомых водоёмах, пока не исследуете его глубину. Во время спортивных занятий и в процессе любой подвижной игры избегайте резких рывков головой. Находясь за рулём в автомобиле или в качестве пассажира, соблюдайте все правила безопасности, чтобы не допустить аварию. А чтобы шейные мышцы всегда были достаточно крепкие, не забывайте об их тренировке простыми физическими упражнениями.
Перелом шейного отдела позвоночника это повреждение, результатом которого может быть частичный либо полный паралич, а также смертельный исход. При такой травме особо важное значение имеет правильное оказание первой помощи и своевременная госпитализация пострадавшего.
Что такое перелом шеи и его симптомы можно узнать ниже.
Причины
Случаются переломы шейных позвонков при:
- ДТП,
- неудачном падении, ударе в быту либо на производстве,
- занятиях такими видами спорта, как гимнастика, лыжный спорт, верховая езда, дайвинг, дельтапланеризм,
- осуществлении резких наклонов и поворотов головы больными остеоарторозом либо другими подобными заболеваниями.
Классификация
В зависимости от наличия осложнений выделяют переломы:
- осложненные,
- неосложненные.
В зависимости от характера переломы бывают следующих типов:
- изолированный перелом позвоночных дуг,
- переломовывих (сочетание вывиха позвонка и перелома дуг (тела) позвонка),
- компрессионный (наблюдается в результате сдавления позвонка),
- оскольчатый (диагностируется при дроблении позвонка на части).
Исходя из локализации, различают переломы:
- Джефферсона (повреждение 1 позвонка, возникающее в результате падения увесистого предмета на вертикально расположенную голову,
- висельника либо палача (травмирование 2 позвонка),
- ныряльщика (нарушение целостности 3-7 позвонков с одновременным разрывом связок),
- землекопа (повреждение остистых отростков 6-7 позвонков из-за резкого наклона шеи вперед под воздействием внешней силы).
В отдельную группу также выделены хлыстовые и спинальные травмы шейного отдела позвоночника.
При хлыстовой травме, полученной при резком сгибании-разгибании шеи, наблюдается разрушение межпозвоночных суставов, связок. При спинальной травме повреждаются спинной мозг, его нервные оболочки и корешки.
Повреждения атланта подразделяются на переломы:
- отрывной перелом верхушки зуба аксиса (редко встречающаяся травма),
- перелом, при котором линия повреждения проходит по самой узкой области зуба,
- перелом у зубного основания в теле позвонка.
Симптомы
При переломе первого шейного позвонка и переломе второго шейного позвонка наблюдаются следующие симптомы:
- боль в затылочной и теменной областях,
- нарушение чувствительности,
- головокружение.
Признаки повреждения 3-7 позвонков немного иные:
- боль в зоне повреждения,
- нарушение чувствительности,
- появление паралича.
При переломе остистого отростка появляются:
- отечность поврежденного участка,
- боль в шейной и затылочной областях,
- затруднение при поворотах головы.
При повреждении позвоночных дуг имеются:
- ощущение сдавления шейного отдела,
- боль в спине и затылочной области.
При множественном переломе наблюдаются:
- болевой шок, мигрень, головокружение,
- потеря чувствительности конечностей,
- сбой в работе дыхательной системы.
Диагностика
В ходе диагностирования производится:
- внешний осмотр места перелома, позволяющий определить локализацию и сопутствующие нарушения,
- рентгенография поврежденного участка в двух трех проекциях,
- КТ и МРТ, позволяющие уточнить детали травмы и требуемые при оскольчатом либо компрессионном переломах позвоночника шейного отдела.
Первая помощь
В случаях, когда сломаны шейные позвонки, очень важно правильно оказать пострадавшему первую помощь. Для этого необходимо выполнить ряд действий:
- предотвратить всяческие попытки человека двигаться,
- вызвать скорую помощь,
- положить пострадавшего на бок во избежание западания языка либо удушения рвотными массами,
- если человек не может лежать на боку по причине сильного отека горла, его следует положить на живот, положив под голову жесткую подушку,
- зафиксировать шею с помощью подручных средств: полотенца, плотного картона, доски и т.п.,
- дать пострадавшему дозу анестетиков: анальгина, парацетамола, нестероидных противовоспалительных средств,- чтобы предотвратить появление болевого шока, коматозного либо обморочного состояния,
Важно знать! При оказании первой помощи нельзя резко изменять положение тела человека, тянуть его за ноги.
Лечение
Травмы шеи, как правило, лечатся консервативным путем, предусматривающим иммобилизацию и постельный режим. Если такое лечение не дало положительного эффекта —, пациента оперируют. Хирургическое вмешательство требуется также при компрессионном переломе, отделении костных фрагментов, защемлении спинного мозга.
Чтобы облегчить пациенту боль назначаются анестетики и различные физиопроцедуры, такие как: озокеритотерапия, лазеротерапия, магнитотерапия, электрофорез, ультрафонофорез.
Лечение перелома шейных позвонков невозможно без приведения пациента в неподвижное состояние. Неподвижность обеспечивает полное сращение костных тканей. Поэтому, в течение четырех месяцев шея пациента удерживается в одном и том же положении.
Самым распространенным ортопедическим изделием является воротник Шанца, который фиксирует область шеи, ограничивает ее движение. Данный воротник используется в течение длительного срока вплоть до полного выздоровления пациента.
При компрессионном переломе шейных позвонков, учитывая их сжатие, используется гипсовый корсет, который эффективно устраняет имеющееся защемление. Срок ношения такого бандажа зависит от тяжести полученного повреждения.
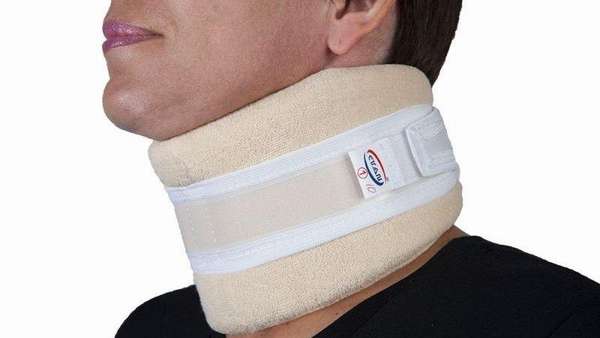
Травмы шеи, влекущие ее деформирование, лечатся путем помещения пациента в петлю Глиссона, специальное приспособление для тракции (вытяжения) позвоночника.
С целью восстановления травмированных позвонков производится использование специальных металлических пластин, трансартикулярных фиксаторов, ламинарных контракторов.
Все эти приспособления позволяют придать позвонкам нужное положение. После успешного срастания костей и снятия фиксаторов, для заполнения образованного дефекта костной ткани используют трансплантат (костный фрагмент), извлеченный из тазовой кости пациента.
В период сращивания костей из-за долговременной иммобилизации шеи развивается мышечная атрофия. В связи с этим требуется длительное восстановление с использованием специальной гимнастики, проводимой, в первое время, под наблюдением врача. Такая гимнастика, как правило, предусматривает выполнение наклонов головы вперед-назад, вправо-влево, а также круговые вращения головой.
Также больным назначается массаж с целью разработки мышц и восстановления их тонуса. Для большей эффективности стоит использовать точечный массаж, позволяющий проработать каждый позвонок. Очень важно чтобы данная процедура осуществлялась исключительно квалифицированным специалистом.
Последствия переломов шейного отдела позвоночника
С последствиями перелома 5,6,7 шейного позвонка, а также других позвонков можно столкнуться сразу после получения травмы. Среди них:
- потеря чувствительности ног и рук, нарушение работы дыхательной системы,
- сбой в работе органов малого таза: недержание мочи и кала,
- мозговое кровоизлияние,
- функциональные нарушения в работе сердца,
- разрыв спинного мозга,
- утрата двигательных функций рук и ног (в случае сужения костного канала, повреждении спинного мозга либо разрыве артерии).
Некоторые последствия могут наблюдаться спустя некоторое время с момента получения травмы:
- потеря чувствительности конечностей и, как следствие, утрата двигательной активности,
- пролежни, как результат неподвижного состояния и неадекватного ухода,
- развитие болезней мочевыводящих путей и инфекционного процесса посредством крови,
- летальный исход (высок риск при нарушении естественной вентиляции легких и развитии воспаления, не поддающегося лечению),
- нестабильность позвоночника, проявляющаяся в неспособности позвоночника безболезненно справляться с физиологическими нагрузками,
- развитие искривления позвоночника в переднезаднем направлении, превышающее нормальные параметры,
- нарушения неврологического характера.
Профилактика шейных переломов
Профилактические мероприятия заключаются в следующем:
- тренировка спинных мышц путем специального комплекса упражнений,
- соблюдение правил дорожного движения,
- соблюдение правил техники безопасности при нахождении в производственной и бытовой среде,
- прием витаминов и минералов, оказывающих действие общеукрепляющего характера.
Заключение
Перелом шейного отдела позвоночника —, одна из серьезнейших травм. Неграмотное оказание первой медицинской помощи либо неадекватное лечение могут привести человека к гибели или навсегда приковать его к инвалидному креслу (постели). Поэтому основная задача каждого сознательного человека это предусмотрительное и осторожное поведение в повседневной жизни с целью предупреждения данного повреждения.
Длинный и полезный лонг рид для профи
РЕКОМЕНДАЦИИ WILD MEDICINE SOCIETY 2019 ПО ИММОБИЛИЗАЦИИ ШЕЙНОГО ОТДЕЛА ПОЗВОНОЧНИКА. ЧТО НОВОГО?
Данные рекомендации – апгрейд публикаций WMS 2014 года по этой теме. Переводить я их дословно не буду, возьму наиболее интересные моменты и перескажу своими словами, не меняя при этом сути. Итак, поехали. На протяжении десятилетий мы используем одинаковые подходы при извлечении и транспортировке пострадавших с потенциальной травмой позвоночника. Все они основаны на том, чтобы не нанести дополнительные повреждения любыми дополнительными движениями. Однако так получилось, что не существует никаких доказательств пользы полного ограничения движений пострадавшего. В то же время появляется все больше доказательств вреда такого подхода. Особенно критично это в автономных условиях, когда иммобилизация пострадавшего многократно усложняет его эвакуацию, создавая дополнительные проблемы и даже угрозу жизни как самому страдальцу, так и спасателям.
Немного статистики: частота травм шейного отдела позвоночника в Соединенных Штатах оценивается в 54 случая на миллион человек в год, что составляет 3% от всех травм, потребовавших госпитализации. Национальный научный статистический центр обнаружил, что 38% эти травм произошли вследствие ДТП, 32% от падений с высоты и 14% от насильственных действий. Норвежское эпидемиологические исследование выявило частоту переломов шейного отдела позвоночника, как 12 на 100 000 в год. Из этих травм, 60% были следствием падений, а 21% из-за ДТП. Частота открытых операций для этих травм была 3 на 100 000 в год. Предыдущие исследования показали, что от 2 до 10% пациентов с травмой шейного отдела позвоночника имеют прогрессирование неврологического дефицита после первого обследования. Связанные факторы включают: раннее ухудшение (до 24 часов) - начальная тракция и полное обездвиживание шейного отдела позвоночника, интубация трахеи. Прогрессирование неврологического дефицита с 2 до 7 дней – устойчивая гипотензия, поздний дефицит (более 7 дней) – повреждение позвоночной артерии (от автора: вероятно, речь о диссекции артерии). Эффективность догоспитального лечения и выбранный метод иммобилизации и транспортировки не были связаны с изменением неврологического статуса. Также отмечено, что за последние 30 лет произошло значительное уменьшение случаев тяжелого повреждения позвоночника. Однако нет данных, что это связано с усовершенствованием протоколов скорой помощи. Скорее, с качеством и надежностью автомобилей и их систем безопасности.
Выделим 5 принципиальных видов травм позвоночника: 1) неповрежденный позвоночник 2) стабильная травма позвоночника без неврологического дефицита 3) нестабильный или потенциально нестабильный позвоночник без явных неврологических симптомов. 4) нестабильный позвоночник с неврологическим дефицитом 5) травмированный пациент с неизвестным состоянием позвоночника. Исторически сложилось, что в иммобилизации шеи нуждаются пациенты с травмами типов 3,4,5. В условиях доступа медицинской помощи проблем это не вызывает, а вдали от цивилизации? Возникает закономерный вопрос, так ли иммобилизация необходима, если серьезно усложнит эвакуацию пострадавшего? Согласно современной концепции, стремиться стоит к ОГРАНИЧЕНИЮ движений в позвоночнике, но не к ОБЕЗДВИЖИВАНИЮ. При этом ограничение движений – это желаемая цель, но не обязательный пункт к выполнению. Казалось бы, эти понятия очень похожи. Однако ограничение предполагает отсутствие излишних движений, разрешая физиологические. Исследования на трупах показали, что небольшие физиологические движения на могут нанести дополнительных травм. При этом, чем больше мы стараемся максимально обездвижить позвоночник, тем больший вред наносим. Это утверждение противоречит всем принципам неотложной медицины последних десятилетий, однако похоже, что это правда.
1. Положение головы и шеи пострадавшего. Во всех случаях стоит придать нейтрально выпрямленное положение головы, если это действие не вызывает выраженного сопротивления, сильной боли, усиления неврологического дефицита. КЛАСС 1С.
2. Методика извлечения пострадавшего с травмой позвоночника. Анализ с помощью 6-позиционной камеры показал, что при одетом шейном корсете наименьшие движения в шейном отделе достигались, если пострадавший сам выходил из автомобиля, чем любые иные средства извлечения. При этом хорошо инструктированный пострадавший и без шейного корсета неплохо выполнял ограничение движений шеи. Какие же устройства показали себя лучше всего? Лучше всего оказалось сочетание устройства Кендрика и филадельфийского воротника. Но мы помним, что наша главная цель – ограничение движений, поэтому любое устройство с этой задачей справляется, даже самодельное.
3. Перемещение пострадавшего с реальной или потенциальной травмой позвоночника. Ручная тракция является стандартной техникой для перемещения пациента с известной травмой позвоночника в условиях стационара. Это делается для того, чтобы сохранить позвоночник в анатомическом состоянии. Однако следует помнить, что излишняя тяга способна нанести тяжелый вред. Поэтому используйте легкую или среднюю по силе тракцию. Касательно перекладывания со щита на носилки, методика “подъем и скольжение” более безопасна по сравнению с методом log-roll. Для фиксации головы используйте прием trap squeeze, при котором ладони захватывают трапециевидные мышцы, а предплечья сжимают голову. Кстати, насчет поворота на бок и транспортировки в таком положении. Это допустимо, потому как проходимость дыхательных путей всегда приоритетна перед травмой позвоночника. Может ли это нанести дополнительную травму? В исследовании на трупах с нестабильными позвонками С5-С6 выполнялись приемы log-roll и перевода в устойчивое боковое положение. Только при переводе в устойчивое боковое положение были обнаружены смещения позвоночника до 1,4 мм. Таким образом, прием log-roll безопасен даже при нестабильной травме позвоночника, а перевод в устойчивое боковое положение – альтернативная процедура с низкой степенью опасности дополнительных травм. КЛАСС 1С.
4. Эффективность иммобилизации позвоночника для улучшения неврологических исходов. Основной проблемой и вероятной причиной смерти при иммобилизации шейного отдела позвоночника является непроходимость дыхательных путей. В одном исследовании сравнивали пациентов в Малайзии, где ни один из 120 пострадавших с травмой шейного отдела позвоночника по пути в больницу не был иммобилизирован, и пациентов одного из госпиталей США, где 334 пациента с аналогичными травмами были иммобилизированы. Так вот, в США неврологические исходы были хуже. Используйте ОГРАНИЧЕНИЕ движений, но не не ИММОБИЛИЗАЦИЮ. КЛАСС 2С.
5. Эффективность шейного корсета в иммобилизации шейного отдела позвоночника. Хотя использование шейного воротника считается золотым стандарт в иммобилизации шейного отдела позвоночника, существует мало доказательств его эффективности. Существует предположение, что нейтральное анатомическое положение желательно для поврежденного позвоночником, и шейный воротник помогает достичь этой цели. Тем не менее, одно исследование продемонстрировало, что более 80% взрослых требуют от 1 до 5 см подкладки под затылочную кость при использовании воротника для придания нейтрального положения. Также есть предположение, что шейный воротник серьезно ограничивает движения в шейном отделе позвоночника. При изучении, использование шейного воротника был лучше, чем отсутствие иммобилизации, но не эффективно уменьшало движение в нестабильном позвоночнике. В другом исследовании сравнивалось использование жесткого и обычного шейных корсетов в сочетании со спинальным щитом. Продемонстрировано ограничение подвижности в шейном отделе до 34%, притом жесткий шейный корсет не имел преимуществ, но существенно ограничивал открывание рта. При использовании фиксаторов головы на щите подвижность головы и шеи сокращалась до 12%. В других исследованиях продемонстрировано, что жесткий шейный корсет способствует статистически значимому удлинению шеи, повышая вероятность прогрессирования травмы. Также показаны частые ошибки при его использовании. Независимо от степени эффективности корсета, есть осложнения, непосредственно связанные с его использованием. Это повышение вероятности аспирации, иных видов нарушения проходимости дыхательных путей, повышение внутричерепного давление, нарушение венозного оттока от головы, пролежни, скрытие повреждения мягких тканей, нарастающего смещения трахеи, эмфиземы. В одном из исследований показано снижение ОФВ1 на 15% при использовании шейного воротника и длинного спинального щита (либо устройства Кендрика). Все эти факторы могут значительно усложнять процесс эвакуации пострадавшего в автономных условиях. Кроме того, у пациентов с анкилозирующим спондилоартритом использование шейного корсета может быть опасным вследствие давления на неповрежденные отделы позвоночника, способствуя дополнительному смещению в поврежденных отделах. Используйте мягкий шейный корсет (коммерческий или импровизированный) у всех категорий пострадавших. Нет никакой необходимости использования обычного или жесткого корсетов в условиях дикой природы. КЛАСС 2В.
6. Использование спинального щита. Вакуумный матрас имеет бесспорное преимущество перед спинальным щитом по всем аспектам. Старайтесь использовать только его, если есть возможность. КЛАСС 1С.
7. Иммобилизация шейного отдела позвоночника. Проведенный метаанализ показал, что у пациентов без неврологических симптомов или отвлекающей травмы осмотр по критериям NEXUS может помочь избежать ненужной иммобилизации шейного отдела позвоночника и рентгенографии шеи. Чувствительность метода 98%, специфичность 35%, отрицательная прогностическая ценность 100%, положительное прогностическое значение 4%. При использовании критериев NEXUS оценивается 5 параметров: отсутствие выраженной болезненности по средней линии шеи, отсутствие парезов и парестезий, отсутствие отвлекающей травмы, нарушений сознания, в т.ч. интоксикации. В одном из исследований по этой теме было обследовано приблизительно 34 000 пациентов. Травмы шейного отдела позвоночника были выявлены у 818, из них 578 были клинические проявления. Все кроме 8 из 818 пациентов были отсеяны с использованием критериев NEXUS (чувствительность 99%; специфичность 13%; отрицательное прогностическое значение 100%; положительное прогностическое значение 3%). Только 2 из 8 имели клинически значимые проявления травмы, одна из которых потребовала хирургического вмешательства. Положительное прогностическое значение указывает на то, что 97% пациентов до сих пор подвергаются ненужным иммобилизациям и визуализациям. В остальных исследованиях продемонстрированы сходные данные. Исследования также подтвердили эффективность догоспитального использования Канадского протокола по шейному отделу позвоночника. Настоящий протокол предполагает 3 вопроса, относящиеся к тому, требуется ли пациенту рентгенограмма шейного отдела позвоночника и иммобилизация: 1) присутствует фактор высокого риска (возраст >65 лет, опасный механизм травмы, парестезия)? 2) Присутствует ли фактор низкого риска, что позволяет безопасно оценивать диапазон движения (несильное ДТП, с момента травмы пациент не потребовал экстренной госпитализации, сидячее положение в отделении неотложной помощи, отсроченное начало боли в шее, отсутствие сильной боли по средней линии шейного отдела позвоночника)? 3) Может ли пациент активно двигать головой на 45 градусов влево и вправо? Сравнивалась эффективность протоколов NEXUS и Канадского: Канадский протокол оказался более чувствительным (99% против 91%; р
Читайте также:


