Перелом крестца по денис
Не секрет, что хирургическое лечение переломов крестца является довольно непростой задачей. Хотя такие переломы встречаются относительно редко, они зачастую характеризуются весьма разнообразными механизмами и характером повреждения. Это могут быть переломы, возникающие вследствие высокоэнергетических воздействий, и низкоэнергетические повреждения у пожилых пациентов с остеопорозом. Переломы крестца нередко сочетаются с переломами костей таза и нижних конечностей, могут сопровождаться или не сопровождаться неврологическими осложнениями.
а) Анатомия крестца. Крестец является связующим звеном между поясничным отделом позвоночника и тазом, обеспечивая стабильность этого сегмента за счет довольно мощных костных и связочных анатомических структур. Кроме того, крестец является своего рода опорной платформой для поясничного отдела позвоночника и защитой для пояснично-крестцового нервного сплетения. В сагиттальной плоскости крестец имеет характерный кифотический изгиб, величина которого варьирует от 0° до 90°.
Вместе с углом наклона крестца этот показатель помогает оценить выраженность компенсаторного лордоза поясничного отдела позвоночника.
В канале крестца располагаются нервные стволы конского хвоста, которые проходят по всей длине крестца. Каждый из крестцовых корешков спинного мозга покидает крестцовый канал через собственное отверстие. Средний диаметр крестцовых отверстий постепенно увеличивается в каудальном направлении, это объясняет тот факт, что стеноз отверстий со сдавлением соответствующих корешков чаще наблюдается на уровне проксимальных отверстий (S1 и S2) и реже на уровне дистальных (S3 и S4).
Передние ветви крестцовых корешков S2-S5 содержат в своем составе парасимпатические нервные волокна, обеспечивая важную в функциональном отношении иннервацию кишечника, мочевого пузыря и половых органов. Для сохранения нормальной функции этих органов необходимо, чтобы корешки S2-S4 хотя бы с одной стороны оставались интактными. Двустороннее поражение этих корешков с большой долей вероятности будет сопровождаться соответствующим неврологическим дефицитом. Симпатические ганглии нижнего подчревного сплетения располагаются на передненаружной поверхности тел L5 и S1 позвонков и далее кпереди и медиальней границы крестцовых отверстий S2-S4. Задние ветви крестцовых корешков отдают чувствительные волокна ягодичным нервам. В исследовании с участием 44 пациентов с переломами крестца Gibbons7 отмечал, что одностороннее повреждение крестцовых корешков не приводит к изменению тонуса сфинктеров прямой кишки и мочевого пузыря.
В отличие от мощных паравертебральных мышц на уровне поясничного отдела позвоночника задняя поверхность крестца покрыта лишь тонкой пояснично-крестцовой фасцией и многораздельной мышцей. Этот относительно тонкий слой мягких тканей не способен обеспечить на уровне крестца адекватное укрытие тканями задних стабилизирующих конструкций, как, например, на грудо-поясничном уровне.
б) Диагностика перелома крестца. Первичный осмотр пациента должен включать в себя сбор анамнеза и физикальное исследование, в ходе которого особое внимание следует уделить выявлению признаков неврологического дефицита и оценке сопутствующих повреждений мягких тканей. Переломы крестца у пациентов с множественной и сочетанной травмой нередко остаются недиагностированными. Denis et al. показали, что вероятность диагностики переломов крестца выше у тех пациентов, у которых эти переломы сопровождаются развитием неврологического дефицита. В их исследовании переломы крестца были правильно диагностированы только у 51% пациентов, не имевших сопутствующего неврологического дефицита (в отличие от 76% пациентов, имевших такой дефицит).
Одним из факторов, оказывающих влияние на диагностику переломов крестца, является сложность их оценки на основании стандартных рентгенограмм. В большинстве случаев точно выставить диагноз перелома крестца и определить его характер, а также характер других сопутствующих повреждений таза и поясничного отдела позвоночника, позволяет компьютерная томография (КТ) с реконструкцией изображений в сагиттальной и фронтальной плоскостях. Магнитно-резонансная томография (МРТ) помогает выявить скрытые переломы. При оценке характера перелома внимание следует обращать на уровень и тип повреждения, заинтересованность пояснично-крестцового и крестцово-подвздошных сочленений, наличие других повреждений тазового кольца.
Ниже перечислены используемые для оценки характера переломов крестца и сопутствующих повреждений таза КТ-проекции, имеющие важное диагностическое значение:
- Аксиальная КТ-реконструкция: смещение фрагментов крестца в передне-заднем направлении.
- Фронтальная КТ-реконструкция: характер смещения вертикальных переломов крестца.
- Сагиттальная КТ-реконструкция: передне-заднее смещение и угловая деформация.
- Аксиальные, фронтальные и сагиттальные реконструкции: степень вовлечения центрального канала крестца и крестцовых отверстий.
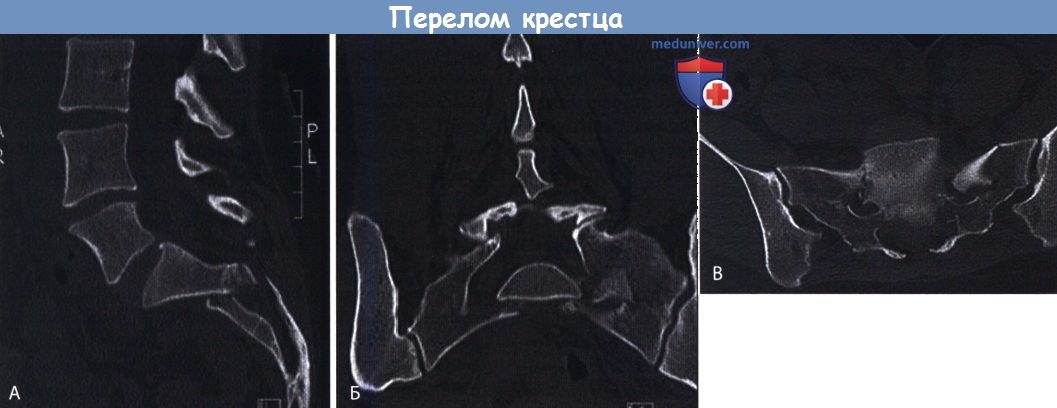
Рентгенологическая оценка поперечного перелома крестца со смещением фрагментов (тип Т).
А. Сагиттальная реконструкция. Б. Фронтальная реконструкция. В. Аксиальная реконструкция.
б) Классификация переломов крестца. Для определения характера перелома крестца предложено несколько классификационных систем. Исходя из задач настоящей главы мы будет пользоваться классификационной системой Denis и ее модификациями, которые представлены на рисунке ниже.
1. Классификация перелома крестца Denis. Классификационная система Denis была разработана на основании данных об анатомии крестца, полученных в ходе изучения 39 кадаверных препаратов, и ретроспективного анализа данных о 236 пациентах с переломами крестца. Это ретроспективное мультицентровое исследование на сегодняшний день остается наиболее крупным из исследований, посвященных переломам крестца. Критериями этой системы являются направление, расположение и уровень перелома крестца, на основании которых все переломы крестца разделяют на 3 зоны: зона 1 —переломы, линия которых располагается латеральней крестцовых отверстий, зона 2 — линия перелома проходит через крестцовые отверстия, зона 3 — линия перелома располагается медиальней крестцовых отверстий.
Переломы в зоне 1 — переломы боковых масс крестца, которые, согласно данным литературы, являются наиболее распространенными переломами крестца. В мультицентровом исследовании Denis et al. переломы в 1 зоне составили порядка 50% всех переломов крестца. В 6% случаев переломы в 1 зоне явились причиной неврологического дефицита вследствие повреждения нижних поясничных корешков спинного мозга.
Линия перелома в зоне 2 проходит через крестцовые отверстия. В исследовании Denis эти переломы заняли второе по частоте место (34%), тогда как частота неврологического дефицита при этих переломах была выше и составила 24%, при этом наиболее часто поражались корешки L4, S1 и S2.
Переломы в зоне 3 проникают в спинномозговой канал. Частота этих переломов в исследовании Denis составила 16%, однако они характеризуются наиболее высокой частотой неврологических осложнений (57%).
Классификация Denis не характеризует уровень перелома, который может оказывать значительное влияние на развитие неврологического дефицита. Так, высокие поперечные переломы, захватывающие уровень S1-S3, характеризуются более высокой вероятностью развития нарушений функции мочеиспускания по сравнению с низкими поперечными переломами (S4-S5). В одном из посмертных патолого-анатомических исследований было показано, что пересечение крестцовых корешков спинного мозга наблюдается в 35% случаев поперечных переломов крестца. Поперечные переломы, на которых мы остановимся ниже, являются одним из подтипов переломов 3 зоны по классификации Denis.
2. Подклассификация перелома крестца Roy Camille и модификация Strange Vognsen и Lebech. Подклассификация Roy-Camille и последующая ее модификация Strange-Vognsen и Lebech подразделяет поперечные переломы 3 зоны на типы в зависимости от степени углового смещения и смещения по ширине. Она представлена на рисунке ниже. Согласно этой подклассификации, переломы подразделяются на 3 типа: от наименее тяжелых, характеризующихся только угловым смещением (тип 1), до достаточно тяжелых с выраженной угловой деформацией и полным поперечным смещением (тип 3). К типу 4 относят чисто компрессионные повреждения, этот тип был выделен Strange-Vognsen и Lebech.
- Тип 1: переломы с угловым смещением и без смещения по ширине.
- Тип 2: переломы с угловым смещением и смещением по ширине.
- Тип 3: переломы со смещением на весь поперечник крестца в сагиттальной плоскости.
- Тип 4: оскольчатые переломы, возникающие вследствие аксиальной компрессии крестца.
в) Классификация Isler повреждений пояснично-крестцового отдела позвоночника. Повреждения пояснично-крестцового отдела позвоночника обычно являются результатом высокоэнергетической травмы. Варианты таких повреждений могут быть самыми различными — от подвывихов до полного вывиха. Подозревать наличие подобных повреждений следует в первую очередь у пациентов с трансфораминальными переломами крестца со смещением фрагментов — таким пациентам показано проведение КТ. Isler разработал классификацию этих повреждений, основывающуюся на расположении основной линии перелома, проходящей через пояснично-крестцовое сочленение, по отношению к дугоотростчатому суставу L5-S1, что может так или иначе отразиться на стабильности пояснично-крестцового сочленения: тип 1 включает переломы, линия которых располагается латеральней дугоотростча-того сустава, при 2 типе линия перелома проходит через этот сустав, а при 3 типе — медиальней него.
Переломы 1 типа обычно стабильны, тогда как переломы 3 типа считаются нестабильными и нередко требуют хирургического лечения.
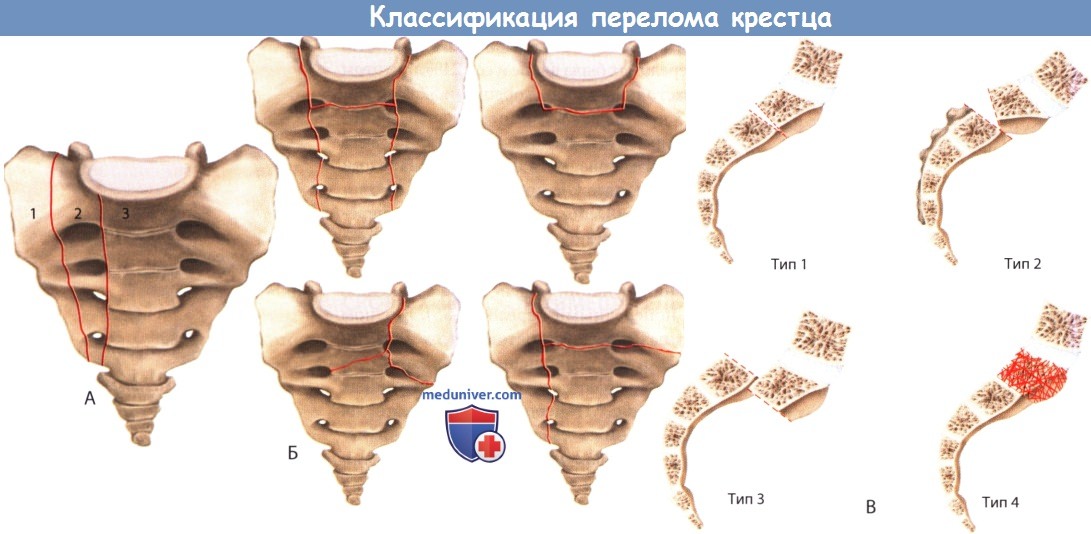
Классификация переломов крестца и ее подтипы.
А. Трехзонная классификация Denis.
Зона 1: линия перелома располагается латеральней крестцовых отверстий.
Зона 2: линия перелома проходит через крестцовые отверстия.
К зоне 3 относятся переломы, проникающие в спинномозговой канал, и любые сложные типы переломов.
Б. Подтипы сложных переломов крестца, относящихся к 3 зоне по Denis: Н-тип, U-тип, λ-тип и Т-тип.
В. Подклассификация Roy-Camille переломов 3 зоны по Denis в модификации Strange-Vognsen и Lebech.
Тип 1 —смещение под углом, отсутствие смещения по ширине.
Тип 2 — смещение под углом и по ширине.
Тип 3 — смещение на всю ширину передне-заднего размера крестца.
Тип 4 — оскольчатые переломы, возникающие вследствие аксиальной компрессии крестца. 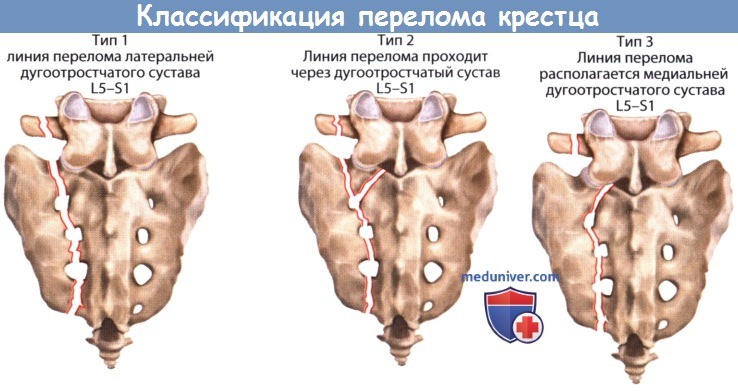
Классификация повреждений пояснично-крестцового отдела позвоночника Isler.
- Переломы крестца
- Дифференциальный диагноз
- Патоморфология
- Симптоматика, течение заболевания и лечение
- Все страницы

Определение: нарушение целостности тазового кольца (переломы костей таза или разрыв связок), приводящие к разобщению тазовых полуколец. Переломы заднего полукольца локализуются кзади от седалищной ости. Как правило, это повреждения крестца или крестцово-подвздошного сустава. Переломы переднего полукольца локализуются кпереди от седалищной ости. Наиболее часто это переломы ветви лобковой кости.
Лучевая диагностика
Наиболее типичный симптом: нарушение целостности дугообразных линий крестца, ограничивающих крестцовые отверстия.
Локализация.
В 95% случаев линия перелома проходит вертикально или косо.
Переломы крестца в горизонтальной плоскости встречаются только в 5% случаев.
Морфология.
Разрыв тазового кольца наиболее часто является следствием вертикально или косоориентированных переломов.
При изолированных переломах крестца линия перелома чаще проходит горизонтально.
Рентгенография.
На рентгенограммах выявить повреждения крестца достаточно сложно. До 60% случаев переломы данной локализации выявляются только при выполнении КТ.
Нарушение целостности дугообразных линий:
- в норме они ограничивают передние и задние крестцовые отверстия;
- угловая деформация дугообразной линии свидетельствует о наличии перелома.
При латеральной компрессии отмечается одностороннее уменьшение поперечного размера крестца.
При поперечных переломах на рентгенограммах в боковой проекции определяется ангуляция крестца.
На рентгенограммах в прямой проекции:
- рентгенография плоскости входа в таз выполняется с каудальным наклоном трубки на 25°;
- рентгенография плоскости выхода из таза выполняется с краниальным наклоном трубки на 25°;
- для получения рентгенограмм в проекции Фергусона трубку наклоняют на 15° краниально.
Оптимально линия перелома визуализируется на рентгенограммах плоскости выхода и рентгенограммах в плоскости Фергусона.
Перелом поперечного отростка Lv позвонка в подавляющем большинстве случаев сочетается с переломом крестца.
У детей переломы крестца могут формироваться по типу зеленой веточки.
Переломы крестцово-копчикового перехода:
- угловая деформация (в данной области может быть вариантом нормы);
- поперечная линия перелома на рентгенограмме в проекции Фергусона.
КТ с костным алгоритмом реконструкции.
Позволяет выявить смещение, которое не определяется при рентгенографии.
Четко определяет локализацию линии перелома относительно крестцовых отверстий.
Даже на срезах с костным алгоритмом реконструкции линия перелома нередко трудно различима.
Ввиду косой ориентации крестца и его относительно небольшой толщины зона перелома нередко не визуализируется или область отека костного мозга вокруг линии перелома ошибочно трактуется как неоплазия.
- При исследовании выполняются Т1-ВИ в косо-фронтальной плоскости и изображения в последовательности STIR в истинной плоскости крестца.
- Толщина среза не должна превышать 3 мм.
МРТ не входит в комплекс методов исследования пациентов с травмой.
Данный метод применяется при подозрении на повреждение спинномозговых корешков.
- В остром периоде отрыв спинномозгового корешка нередко маскируется за гематомой.
- В последовательности STIR можно определить повреждение крестцового сплетения.
- Оптимальный метод диагностики: КТ.
- Рекомендации к методике исследования: срезы толщиной 1-3 мм с взаимным перекрытием и реконструкции в сагиттальной и фронтальной плоскости.
Дифференциальный диагноз
Для дифференциальной диагностики данного состояния и перелома крестца требуется выполнение КТ.
Сопровождаются внезапным возникновением интенсивных болей.
Травматический анамнез отсутствует.
Как правило, такие переломы формируются на фоне недостаточности костной ткани при остеопорозе.
К стресс-переломам относятся и переломы на фоне истощения костной ткани у спортсменов.
Линия перелома проходит вертикально через крыло крестца.
- Переломы этого типа могут быть как одно-, так и двусторонними.
- Менее чем в половине случаев две вертикальные линии перелома соединяются горизонтальным компонентом.
В переднем отделе плоскости перелома часто формируется вакуум-феномен.
Прямоугольные полосы измененного МР-сигнала при повреждениях данного типа нередко ошибочно интерпретируют как опухолевую инфильтрацию.
- При рентгенографии дугообразные линии в структуре крестца утрачиваются.
- При КТ выявляется участок деструкции костной ткани округлой или овальной формы.
- При МРТ в структуре костного мозга выявляется гиперинтенсивный на Т2-ВИ участок округлой или овальной формы.
- Формируется при скоростной автотравме, при падении.
- Встречается крайне редко.
- Диагноз устанавливается по данным рентгенографии в боковой проекции или КТ.
- Выявляются в детском возрасте в латеральных отделах крестца.
- Локализуются симметрично с обеих сторон, имеют волнистые контуры.
Патоморфология
Этиология.
Переломы крестца без нарушения целостности тазового кольца:
- часто формируются вследствие падения с высоты при попытке суицида;
- при приземлении на спину или на ягодицы линия перелома проходит в поперечной плоскости;
- при падении с небольшой высоты часто формируются переломы в области крестцово-копчикового перехода.
Выделяют три основных механизма разрыва тазового кольца.
Переднезаднее сдавление (перелом по типу открытой книги): вертикально ориентированный перелом крестца, часто с небольшим диастазом.
- линия перелома ориентирована вертикально;
- за счет вдавления костных трабекул друг в друга линия перелома выглядит не рентгенпрозрачной, а, напротив, рентгенплотной;
- переломы данного типа сопровождаются уменьшением поперечного размера крыльев крестца.
Вертикальный срезающий механизм (падение с высоты):
- линия перелома ориентирована вертикально;
- может наблюдаться вертикальное смещение костных отломков;
- травмы данного типа нередко сочетаются с переломами поперечных отростков L5 позвонка.
Эпидемиология: травматические переломы крестца встречаются часто.
Сочетанная патология.
Травма пояснично-крестцового перехода:
- наблюдается примерно в 1/3 случаев травм крестца с сопутствующим нарушением целостности тазового кольца;
- повреждение дугоотростчатых суставов или межпозвонкового диска L5—S1.
Перелом поперечного отростка L5 позвонка отражает наличие механической нестабильности, так как сопровождается отрывом пояснично-крестцовой связки.
Переломы переднего тазового полукольца.
Переломы поясничных позвонков, которые проявляются клиникой неврологического дефицита, часто отвлекают внимание от сопутствующих травм крестца.
Неврологический дефицит развивается при 40% переломов со смещением. При этом наиболее часто происходит повреждение (растяжение или разрыв) спинномозговых корешков или нервов крестцового сплетения.
- сопутствующие разрывы сосудов могут потребовать выполнения эмболизации;
- активное кровотечение после травмы, как правило, выявляется при КТ с внутривенным контрастным усилением.
Повреждение мочевого пузыря или мочеиспускательного канала.
Переломы костей нижних конечностей.
Срезающее повреждение мягких тканей спины и ягодичной области.
Классификация по Denis.
Выделяет в структуре крестца три зоны, где могут локализоваться переломы.
1-я зона: часть крестца латеральнее крестцовых отверстий.
- Здесь располагает 50% переломов крестца.
- Линия перелома ориентирована косо или вертикально.
- Неврологический дефицит формируется в 5—25% случаев.
- Травма может сопровождаться компрессией L5 спинномозгового корешка.
2-я зона: переломы, проходящие через крестцовые отверстия.
- 35% всех переломов крестца.
- Линия перелома ориентирована косо или вертикально.
- Неврологический дефицит формируется в 30% случаев.
- Травма может сопровождаться сдавлением L5, спинномозгового корешка между фрагментом крыла крестца и поперечным отростком.
3-я зона: переломы, проходящие через крестцовый канал.
- К данной группе относится 15% всех переломов крестца.
- Поперечные переломы 3-й зоны:
- в 35% случаев сочетаются с отрывом спинномозговых корешков;
- взрывные переломы крестца: переломы в горизонтальной плоскости со смещением костных отломков в крестцовый канал;
- к данной группе травм относится и переломо-вывих, плоскость которого проходит через рудиментарный межпозвонковый диск S1-2;
- неврологический дефицит формируется в 50-60% случаев;
- переломы этого типа нередко сопровождаются дополнительными повреждениями костных структур ниже уровня пояснично-крестцового перехода.
Вертикальные переломы 3-й зоны:
- в большей части случаев сопровождаются неврологическим дефицитом;
- нарушение функции мочевого пузыря, кишки, эректильная дисфункция.
Клиника
Наиболее типичные проявления: боли или гиперчувствительность в области крестца после высокоскоростной травмы.
- Неврологический дефицит.
- Дисфункция мочевого пузыря, кишки.
Нестабильные переломы требуют выполнения открытой внутренней фиксации.
Повреждение нервных стволов.
- Функция S1, S2 корешков восстанавливается в течение первого года после травмы вне зависимости от типа лечения.
- Сопутствующее повреждение твердой мозговой оболочки может являться причиной утечки цереброспинальной жидкости.
Лечение
При стабильных переломах крестца показан постельный режим с постепенным восстановлением аксиальной нагрузки.
При нестабильных переломах выполняется стабилизация поврежденного сегмента трансалярными винтами.
Значение хирургической декомпрессии в лечении переломов крестца остается неоднозначным.
- При выполнении ранней декомпрессии неврологический статус восстанавливается в большем объеме, чем при отсроченном оперативном вмешательстве.
При декомпрессии удаляются костные отломки, которые сужают или деформируют крестцовый канат или крестцовые отверстия.
Инфекционные осложнения в послеоперационном периоде развиваются редко.
Переломы крестца представлены на рис. 1.

Рис. 1. Многооскольчатый перелом (стресс-перелом) крестца и копчика. КТ
При спиральной компьютерной томографии нижнепоясничного, крестцового отделов позвоночника и копчика определяются перелом копчика, многооскольчатый перелом боковых масс крестца с нарушением целостности крестцовых отверстий со смещением кпереди и книзу тел S1 и S2 позвонков (стрелки).
Труфанов Г.Е. Лучевая диагностика травм позвоночника и спинного мозга. 2012. С. 186-195.


Анкин Н. Л. , д. мед. н., зав. кафедрой травматологии №2 Национальной медицинской академии последипломного образования им. П.Л. Шупика, главный врач Киевской областной клинической больницы №1
Теперь о применении операционных доступов . Если раньше (2002-2009 г. г.) мы широко пользовались подвздошным доступом (рис. 4) к крестцово-подвздошному сочленению (16 % случаев), то за последний год этот доступ был использован только у 2 пациентов (9 %).
 |  |
Рис. 4. Подвздошный доступ к кресцово-подвздошному сочленению
На рентгенограммах (рис. 5) представлен пример остеосинтеза крестцово-подвздошного сочленения пластинами, а лонного сочленения – 8-образный серкляжом
 |  |
Рис. 5. Остеосинтез крестцово-подвздошного сочленения пластинами, а лонного сочленения – 8-образным серкляжом
В настоящее время нами стал часто использоваться задний доступ , который раньше мы не использовали (рис. 6)
Рис. 6. Задний доступ к крестцово-подвздошному сочленению
Преимущества заднего доступа к крестцово-подвздошному сочленению:
1. Простой полнослойный, проходит вне крупных анатомических образований.
2. Возможность контроля репозиции.
3. Простота и удобство фиксации крестцово-подвздошного сочленения.
4. При необходимости из него можно сделать ревизию крестцово-подвздошного сочленения.
5. Доступ не травматичен и не сопровождается большой кровопотерей.
Но у заднего доступа есть и недостатки:
1. Опасность некроза кожного лоскута и развития инфекции.
2. Необходимо правильное введение илио-сакрального винта.
Для фиксации переломов таза используются следующие средства:
1. Илио-сакральные или спонгиозные винты.
2. Передние лобковые пластины.
3. Передние сакро-илиальные пластины.
4. Реконструктивные пластины.
Различают три степени стабильности остеосинтеза:
1. Для достижения максимальной стабильности оптимальным является введение илио-сакрального винта с установкой двух пластин на область лобкового симфиза или 2 илио-сакральных винта.
2. Среднюю стабильность даёт установка:
- Илио-сакрального винта + пластины.
- Илио-сакрального винта + болта-стяжки.
- Илио-сакрального винта + мостовидная пластина сзади.
3. Нестабильная фиксация при использовании:
- Одного илио-сакрального винта.
- Пластины на передний отдел.
- Мостовидной пластины.
Ниже приведен пример фиксации крестцово-подвздошного сочленения 2 илио-сакральными винтами (рис. 7).
 |  |
Рис. 7. Фиксации крестцово-подвздошного сочленения 2 илио-сакральными винтами
Другой случай – повреждение лонного сочленения и крестцово-подвздошного сочленения, чрезвертельный перелом бедра. В данном случае фиксация перелома таза нестабильна, что можно расценивать как ошибку остеосинтеза (рис. 8).
 |  |
Рис. 8. Нестабильная фиксация таза
Операция остеосинтеза пластинами при переломе таза типа С1, проведенная из заднего доступа (рис. 9).
 |  |
Рис. 9. Остеосинтез пластинами при переломе таза типа С1, проведенный из заднего доступа
 |
| Рис. 10. Классификация переломов крестца по Денису |
Последний год мы ближе подошли к остеосинтезу крестца .Чтобы оценить ситуацию по травмам крестца хочу сослаться на классификацию Дениса (рис. 10):
1 зона – переломы, локализующиеся латеральнее крестцовых отверстий.
2 зона – переломы через крестцовые отверстия (часто сопровождаются повреждением нервных корешков, выходящих из 1-2 сакральных позвонков).
3 зона – переломы, локализующиеся медиальнее крестцовых отверстий.
 |
| Рис. 11. Фиксация перелома крестца в 1 зоне илио-сакральными винтами |
В нашей клинике были прооперированы следующие варианты повреждения крестца:
1. Повреждения в 1-й зоне фиксировались илио-сакральными винтами (5 случаев; рис. 11)
1. Повреждения во 2-й зоне фиксировались сакральной пластиной (2 случая) и 3 мостовидных пластины с декомпрессией корешков (3 случая).
Мы впервые взялись за декомпрессию нервных корешков . В составе операционной бригады при проведении данных операций были нейрохирурги. В ближайшее время планируем сами освоить технику декомпрессии корешков.
V-образный перелом крестца, когда одновременно имеется поперечный и продольный переломы с 1-й по 3-ю зону, т.е. через все крестцовые отверстия (рис. 12, 13).
 |  |
 |  |
Рис. 12-13. V -образный перелом крестца
Больному был произведен остеосинтез заднего отдела двумя реконструктивными пластинами и сакральной пластиной поперёк и переднего отдела двумя пластинами (реконструктивной и Матта; рис. 14).
 |  |
Рис. 14. Остеосинтез заднего отдела крестца при V -образном переломе
У нас в клинике был произведен остеосинтез несросшегося перелома крестца задним доступом с декомпрессией нервных корешков. В результате удалось получить положительный неврологический эффект.
Мы часто можем недооценивать неврологическую симптоматику при повреждениях крестца: больной может даже иногда ходить, а невропатолог писать, что неврологических расстройств нет. На самом деле корешки, выходящие из 1-2 сакральных межпозвоночных отверстий в большей степени чувствительные, кроме того, они иннервируют мочевой пузырь и влияют на функцию мочеполовых органов. Повреждение последних может быть причиной нейрогенного мочевого пузыря .
У нас был пациент, у которого удалось добиться положительного эффекта в течение недели после выполнения адекватной декомпрессии корешков.
Третий доступ, которым мы пользовались – единственный доступ для переднего отдела – доступ Пфаненштайля (рис. 15).
 |  |  |
Рис. 15. Доступ Пфаненштайля
Типичные ошибки остеосинтеза:
1. Одна из самых распространённых ошибок – фиксация только переднего отдела при переломах типа В и С. При переломах типа В (открытая книга) возможен остеосинтез только переднего отдела. При переломах типа С – этот способ фиксации не удерживает перелом.
2. Недостаточная репозиция отломков (смещение более 1 см).
3. Выбор сложного доступа.
4. Первоначальная фиксация переднего отдела. Выполненная вначале фиксация. переднего отдела может препятствовать выполнению репозиции заднего отдела таза. Важно всегда помнить, что ключом к лечению переломов типа С является остеосинтез заднего отдела.
Пример неудачного остеосинтеза вентрального отдела при вертикально-нестабильном переломе таза представлен на рис. 16. В раннем периоде произошло вторичное смещение отломков.
 |  |
Рис. 16. Пример неудачного остеосинтеза вентрального отдела при вертикально-нестабильном переломе таза
Пример неудачного остеосинтеза перелома типа С1 пахово-подвздошным доступом представлен на рис. 17. Из данного доступа не удалось добиться точной репозиции отломков и был произведен ситуационный остеосинтез. В данном случае неправильный выбор доступа не позволил качественно произвести репозицию и фиксацию.
 |  |
Рис. 17. Пример неудачного остеосинтеза перелома типа С1 пахово-подвздошным доступом
Пример остеосинтеза переднего отдела пластиной, крестцово-подвздошного – илио-сакральными винтами представлен на рис. 18. В процессе операции не была достигнута репозиция отломков, поэтому пришлось прибегнуть к простой фиксации этого сложного перелома. Через 4 месяца винты пришлось удалить, больной отказался от дальнейшего оперативного лечения.
 |  |  |
Рис. 18. Пример остеосинтеза переднего отдела пластиной, крестцово-подвздошного – илио-сакральными винтами
Наши цели на ближайшее будущее:
1. Усовершенствовать репозицию переломов. На сегодняшний день своими средствами нами были улучшены приспособления для фиксации пациентов к столу и имеющаяся техника для репозиции фрагментов.
2. Начать осваивать лечение застарелых повреждений таза. Совершенствовать технику декомпрессии корешков и остеосинтеза крестца.
Читайте также:


