Передняя продольная связка позвоночника на рентгене
Благодаря связкам позвоночник может быть одновременно стабильным и мобильным. Связки принимают участие в каждом движении человека и обеспечивают защиту спинного мозга от механических воздействий разного рода. Подвижность позвоночника обеспечивается такими связками, как длинные (передняя и задняя продольные, надосистая, выйная) и короткие (межостистые, межпоперечные, желтые).
Связочный аппарат в области шейных позвонков и затылочной кости представлен двумя атлантозатылочными мембранами. Некоторые связки предназначены для связи позвоночника с ребрами. Подвздошно-поясничная связка соединяет крестец и пятый поясничный позвонок. В этой области укрепление происходит также благодаря продольным связкам.
Прерывные и непрерывные соединения
Связочный аппарат позвоночного столба включает всевозможные виды соединения между дугами, телами одного или нескольких позвонков, частями крестца, отростками суставов и т.д. С помощью связок человек может выгибаться в разном направлении, крутиться и выполнять все доступные движения в реальных границах, не травмируя хребет. Микроразрывы или растяжения вызывают сильные боли, которые долго не проходят из-за сложностей регенерации этого участка тела.
Соединение позвонков между собой
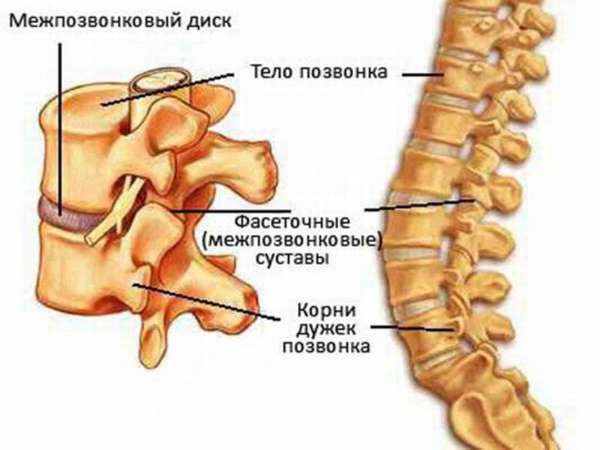
Позвонки, чьи тела являются частью опоры для всего тела, объединены с помощью межпозвоночных дисков (симфиза). Они лежат между ними. Такие хрящи составляют около ¼ длины хребта. Диск – это определенный вид волокнистого хряща. Его структура включает краевую часть (фиброзное кольцо) и центральную (студенистое ядро).
Краевую часть составляют волокна трех разных типов: концентрические, косоперекрещивающиеся и спиралевидные. По краю все они фиксируются к позвонкам на надкостнице. Главным амортизирующим слоем является центральная часть. Она обладает уникальной способностью передвигаться, когда спина сгибается, в противоположную сторону. По структуре это ядро может быть целостным или иметь маленькую дырочку в центре. В нем намного больше межклеточного вещества, чем эластических волокон. По форме оно абсолютно идентично поверхностям повёрнутых друг на друга позвонков.
По толщине они отличаются в разных частях хребта – увеличиваются ближе к нижним отделам.
Дугоотростатые суставы формируются между суставными отростками. Их капсула закреплена по краю хряща. Плоскость этого элемента неодинакова в разных местах: она плоская в шейном и грудном отделах, а в поясничном имеет цилиндрообразную форму. По причине того, что суставные отростки парные и расположены с двух сторон, создаются комбинированные суставы: один двигается и вызывает аналогичное действие во втором.
Связки позвоночного столба бывают длинными и короткими. Длинные – основные стабилизаторы, которые также соединяют позвонки на всей длине хребта. Короткие же направлены от одного тела к другому.
К длинным связкам позвоночного столба относят:
- переднюю продольную,
- заднюю продольную,
- надостистую,
- выйную.
К коротким относят:
- межостистые,
- межпоперечные,
- желтые.
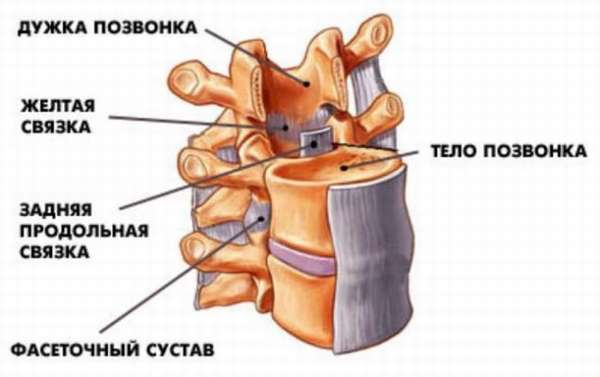
Ширина ее составляет 2,5 см. Она длится по всей длине хребта от основания черепа до крестца. Эта связка получила свое наименование благодаря тому, что она связывает передние стороны позвонков и фиброзных колец дисков. Это очень крупный соединительный тяж, который отличается повышенной прочностью и может выдержать нагрузку в несколько сотен кг. Благодаря этому свойству при травмировании связка разделяется на слои, а не рвется. Она работает как ограничитель при прогибе назад и регулирует давление внутри дисков. В нижней части хребта она намного шире и крепче, чем в верхних, так как они должны постоянно выдерживать большее давление. У этой связки пучки, расположенные глубоко, уступают по длине тем, что расположены поверхностно, таким образом им удается объединять соседние тела, а поверхностным пролегать на длину четырех и более позвонков.
Она расположена в позвоночнике, начинаясь от II шейного позвонка и тянется вплоть до крестца, связывает между собой все позвонки по задней стороне и заднюю часть фиброзных колец. Она не так плотно крепится к телу позвонка, но прочнее прилегает к дискам. Она практически полностью закрывает заднюю сторону дисков. Выполняет роль ограничителя при прогибе по направлению вперед.
Сила этой упругой связки ниже, чем у передней. Ее волнистая структура дает возможность эластично увеличиваться в длине при маленьких нагрузках и быть жесткой при больших. Продольные по структуре такие волокна очень эластичны и травмировать их можно только при 4-кратном растяжении.
В ее состав входят очень плотные по своей структуре продольные волокна. Эта связка соединяет все остистые отростки позвонков от VII-го шейного до крестца. В верхней части она органично переходит в выйную.
Эта треугольная пластинка очень тонкая, но упругая. Она соединяет остистый отросток 7-го шейного позвонка с отростками тел позвонков, а еще и с затылочной костью по ее внешнему гребню. Одной из ее функций является поддерживание головы. Ее межклеточное вещество – это эластин, так же, как в гибких волокнах соединительной ткани.
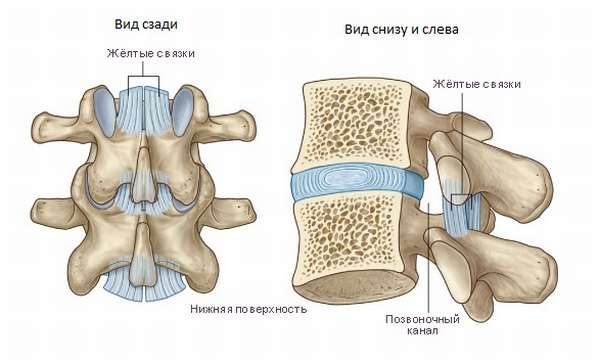
Отличаются самыми высокими показателями по силе, упругости, прочности и эластичности. Их длина продолжается по всему хребту. Они соединяют дуги соседних позвонков и являются защитой для нервов и спинного мозга от травмирования из-за слишком большого перегиба или сдавливания, а также снимают часть нагрузки с межпозвоночных дисков. Эластичных волокон в ней больше, чем в коллагеновых. Волокна ориентированы друг к другу произвольно, что дает им уникальную способность растягиваться даже при значительных нагрузках без каких-либо повреждений. Их можно растянуть в 4 раза без повреждения. Они дают поддержку всем элементам: хребту, дискам, а также являются защитой для сочленений.
Когда мышца разгибатель, расположенная на позвоночнике, сближает дуги позвонков, желтая связка укорачивается, не образуя складок. При сближении дуг позвонков, как мышцы разгибающие, они выпрямляют последний.
Они являются очень тонкими пластинками, которые заполняют место между остистыми отростками двух расположенных рядом позвоночных тел. Они отличаются по силе: самые сильные в пояснице, а самые слабые – в шее. В передней части они соединены с желтыми, а в задней – с надостистой связками.
Это позвоночные связки, которые состоят из небольших пучков. Самые сильные также расположены в поясничном отделе. Эти связки объединяют вершины поперечных отростков позвонков. По типу они представляют собой парные тяжи. Главная их функция – ограничивать изгиб хребта по направлению в бок. В шейном отделе они или раздвоены или их нет.
С черепом
Контакт позвонков шеи и затылочной кости происходит в атлантозатылочном суставе. Он сформирован затылочными мыщелками и атлантом. Оси сочленений проходят в продольном направлении и немного сближаются к передней части. Суставы имеют форму эллипса. Это комбинированные сочленения, поэтому и двигаются они одновременно. Они позволяют выполнять кивание и некоторые движения в бок. Связочный аппарат позвоночника представлен здесь двумя атлантозатылочными мембранами: передней и задней. Отделы, расположенные по бокам, формируют боковые атлантозатылочные связки.
Ребер с позвонками
Некоторые связки позвоночника предназначены для его соединения с ребрами по их задним краям. Прикрепление идет через реберно-позвоночные суставы. В их полости расположена связка головки ребра. Она делит полость внутри на пару камер. Тонкие стенки капсулы фиксируются еще и лучистой связкой головки ребра. Ее окончание имеет форму веера.
Реберно-поперечный сустав имеет ряд реберно-поперечных связок: верхняя, боковая, пояснично-реберная и реберно-поперечная. Все эти связки служат и для опоры спинного аппарата.
Позвоночника с тазом
Связки позвоночного столба обеспечивают соединение крестца и 5-го поясничного позвонка. Подвздошно-поясничная связка расположена в пространстве между переднебоковой стороной 5-го поясничного, 1-го крестцового позвонка и подвздошным гребнем (его задней частью). Укрепление усиливается за счет передней и дальней продольной связок, которые в пояснице сгибают позвоночник.
Сустав между крестцом и копчиком
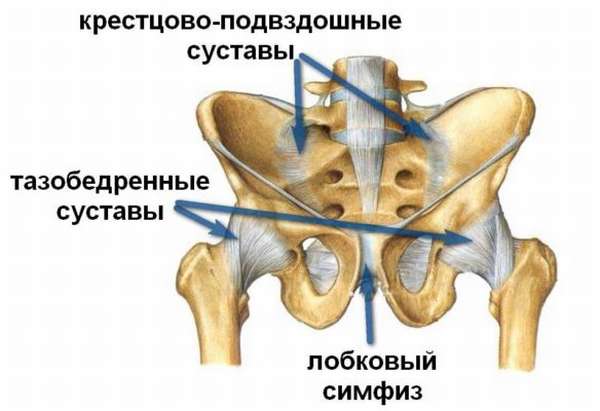
Крестцовый сустав имеет 5 позвонков. Эта кость имеет клиновидную форму. Она находится ниже поясницы. Передняя сторона вогнута и направлена в пространство малого таза. На ней имеется пять поперечных линий. Задняя часть по форме выпуклая. Связки и суставы на позвоночном столбе заканчиваются сочленением между крестцом и копчиком. Его соединение с широкой полостью осуществляется с помощью диска. Сочленение укрепляется рядом крестцово-копчиковых связок: боковая, передняя, поверхностная и глубокая задние.
В большинстве случаев травмы спинных связок происходят в районе поясницы, так как она постоянно несет большие нагрузки. Лечатся подобные травмы с помощью консервативных методов: отдыха, постельного режима, массажа, физиотерапевтических процедур, спазмолитиков и т.п. Укрепить связочный аппарат можно занимаясь пилатесом или йогой.
Наиболее важным с точки зрения клиники и детально изученными в отношении рентгенодиагностики представляются следующие формы дегенеративно-дистрофических поражений позвоночника: остеохондроз, деформирующий спондилез, фиксирующий лигаментоз (болезнь Форестье), грыжа диска (задний хрящевый узел), грыжи Шморля, спондилоартроз.
Остеохондроз – один из наиболее часто встречающихся видов поражения двигательных сегментов позвоночника и являющихся причиной спондилогенных заболеваний нервной системы. В рентгенологической литературе встречаются и другие термины, обозначающие этот процесс: хондроз, дискоз, дископатии. Однако эти термины отражают лишь отдельные фазы течения процесса, за которыми традиционно установилось наименование – остеохондроз.
На рентгенограммах с функциональными пробами могут выявляться смещение позвонков вперед, назад. Одновременное смещение двух или более позвонков в одном направлении обозначают как лестничное смещение. Эти изменения свидетельствуют о потере фиксационной способности диска, о начальных проявлениях остеохондроза.
Гипермобильность проявляется в условиях максимального сгибания в том, что в пораженном сегменте передние отделы смежных позвонков сближаются больше, чем соседние позвонки или высота переднего отдела диска уменьшается более, чем на ?. В положении максимального разгибания при гипермобильности наблюдаются обратные соотношения. При этом оценивается состояние задних отделов дисков и смежных позвонков.
Гипомобильность проявляется сближением позвонков в меньшей степени, чем соседних сегментов или отсутствием изменения высоты диска при сгибании или разгибании – адинамия двигательного сегмента позвоночника.
Нестабильность - появление смещений позвонков вперед, назад, в сторону, несвойственное неизмененному двигательному сегменту. При нестабильности возникает угловая деформация на уровне дисков за счет смещения позвонков. Существует мнение, что смещение позвонка в пределах 2 мм является вариантом нормы. У детей существует повышенная подвижность сегмента С2 – С3, но оценивать нестабильность диска в пределах 2 мм следует с учетом клинических симптомов.
Гипермобильность двигательного сегмента позвоночника, по мнению большинства исследователей, может считаться достоверным признаком остеохондроза. Гипомобильность связана как с выражением болевого синдрома (болевая контрактура), так и с фиброзом диска.
Появление нестабильности может быть проявлением остеохондроза, свидетельствующим о потере тургора и эластичности желатинозного ядра, является снижение высоты м/п диска. Снижение высоты диска может наблюдаться и при воспалительных процессах в позвонках (туберкулез, остеомиелит) и при гипоплазии диска. Для уточнения характера изменений необходимо тщательно оценивать состояние замыкающих пластинок тел позвонков, отграничивающих этот диск. При воспалительном процессе замыкающие пластинки истончаются, а затем разрушаются частично или полностью.
При гипоплазии диска четкая замыкающая пластинка прослеживается на всем протяжении тела или фрагмент ее.
Группа рентгенологических признаков остеохондроза отражает изменения в телах позвонков, которые проявляются в виде дегенеративно-атрофических изменений и дегенеративно-реактивных.
Дегенеративно-атрофические изменения отражают распад диска, разрушение замыкающих пластинок тел позвонков и внедрение распавшегося диска в тело в виде мелких узелков Поммера.
Дегенеративно-реактивные изменения в телах позвонков проявляются в виде краевых костных разрастаний (остеофиты) и субхондрального склероза.
Краевые костные разрастания являются проявлением компенсаторной приспособительной реакции в позвонках на нагрузку, которая падает на измененный диск.
Особенностью таких остеофитов является перпендикулярное их расположение оси позвоночника. Они параллельны горизонтальным площадкам тел позвонков. Как известно, анатомической особенностью строения задне-наружных краев верхней поверхности тел С3 – С7, а также Т1 является наличие крючковидных (полулунных) отростков. На задней рентгенограмме они имеют вид треугольников, расположенных симметрично, проецируясь на боковые отделы м/п дисков. Высота отростков варьирует в норме от 3 до 7 мм. Структура их такая же как и тел позвонков. При развитии остеохондроза шейного отдела полулунные отростки удлиняются, заостряются, склерозируются, отклоняются в сторону. Щель между полулунным отростком и вышележащим позвонком сужается. В теле вышележащего позвонка развиваются реактивные изменения, формируется артроз унковертебральных соединений, как проявление остеохондроза.
Другим рентгенологическим признаком, отражающим функциональную перегрузку позвоночника является реактивный склероз тел позвонков (субхондральный склероз), иногда распространяющийся на треть его высоты.
К рентгенологическим признакам, связанным с изменениями в телах позвонков относится скошенность углов тел позвонков, которая может быть обусловлена дегенеративным процессом в краевом канте (лимбус) тела позвонка. Скошенность чаще проявляется в области передне-верхнего угла тела позвонка.
При остеохондрозе позвоночника наблюдается сужение и деформация межпозвонковых отверстий, особенно это отчетливо выявляется в шейном отделе. Можно выделить три причины, которые приводят к деформации м/п отверстия.
1. Артроз унко-вертебральных соединений (сужение поперечного размера отверстия);
2. Подвывих суставных отростков при снижении высоты диска, при этом верхний суставный отросток смещается вперед и вверх и упирается в ножку дуги вышележащего позвонка;
3. Деформирующий артроз дугоотростчатых суставов (спондилоартроз).
Остеохондроз м/п дисков и спондилоартроз осложняются смещением позвонка (спондилолистез), который выявляется в нейтральном положении больного, но может усиливаться при сгибании или разгибании.
В шейном отделе позвоночника спондилолистез чаще развивается выше измененных дисков и степень смещения позвонка колеблется в пределах 2-4 мм. В поясничном отделе позвоночника спондилолистез развивается на уровне измененных м/п дисков, чаще L4-5 и L5 – S1.
В таких случаях следует проводить дифференциальную диагностику между спондилолизом, осложненным спондилолистезом (истинный спондилолистез) и спондилоартрозом в сочетании с остеохондрозом, осложненным спондилолистезом (псевдоспондилолистез). При истинном спондилолистезе в междусуставной области позвонка выявляется щель (спондилолиз) врожденного или приобретенного характера. Травма, поднятие тяжести, силовые манипуляции в области поясницы способствуют разрыву спондилолиза и приводят к спондилолистезу части позвонка – тело, поперечные и верхнесуставные отростки. Вследствие этого увеличивается размер позвонка, от его передней поверхности до вершины остистого отростка. При псевдоспондилолистезе смещается позвонок полностью со всеми отростками.
В основе псевдоспондилолистеза прежде всего лежат дегенеративные изменения в дугоотросчатых суставах, когда ось сустава приобретает косогоризонтальное положение.
Существует целый ряд предположений по оценке стадий процесса при остеохондрозе, когда учитываются такие признаки: нестабильность диска, степень снижения высоты диска и выраженность реактивных изменений в телах позвонков.
Можно рекомендовать для практического применения модифицированную А. А. Скоромцом с соавт. схему, разработанную Ю. Н. Задворновым.
I стадия: на боковой рентгенограмме определяется выпрямление лордоза и, в ряде случаев, скошенность передне-верхнего края тела позвонка, а на задней – начало деформации одного или двух полулунных отростков, верхушки которых заострены или отклонены кнаружи. Верхушка отростка склерозированна, может быть склероз на смежной поверхности вышележащего позвонка. Иногда определяется незначительное снижение межпозвонкового диска.
II стадия: деформация полулунных отростков выражена больше, отчетливо определяется субхондральный склероз замыкающих пластинок, поражено большее число полулунных отростков, отчетливо выступает снижение межпозвонкового диска. Иногда определяются краевые костные разрастания, направленные кзади и кпереди.
III стадия: все симптомы выражены более значительно в большем числе позвонков. Выражено отклонение полулунных отростков кнаружи и кзади. Отчетливы симптомы приспособления измененных участков тел полулунных отростков, что может создать впечатление сустава.
Деформирующий спондилез связан с травматизацией передней продольной связки выпячивающимся фиброзным кольцом, которое отрывает ее от места прикрепления к телу позвонка ниже лимбуса. В ответ на травму передняя продольная связка, играющая роль надкостницы, отвечает костеобразованием. Рентгенологически выявляются клювовидные костные разрастания, имеющие вертикальную направленность. При этом в самой начальной фазе деформирующего спондилеза появляются заострения передних углов тела позвонка, однако не на самой вершине угла, а несколько отступая от края, т. е. у места прикрепления продольной связки к телу позвонка. По мере нарастания процесса клювовидные разрастания увеличиваются и, огибая диск, направляются к телу смежного позвонка, от которого часто также отходит навстречу другое клювовидное разрастание. В отличие от остеохондроза деформирующий спондилез не сопровождается снижением высоты диска и субхондральным склерозом. (Г. А. Зедгенидзе и П. Л. Жарков выделяют III стадии деформирующего спондилеза).
I стадия – костные клювовидные разрастания не выходят за плоскость площадки тела позвонка, располагаясь на уровне краевого канта (лимбуса).
II стадия – костные разрастания огибают межпозвонковый диск. Иногда идущие друг к другу остеофиты образуют неоартроз.
III стадия – образование мощной костной скобы, соединяющей тела между собой и полностью блокирующей двигательный сегмент.
Если деформирующий спондилез передней продольной связки позвоночника является саногенетическим процессом, направленным на фиксацию позвоночного двигательного сегмента, то оссификация задней продольной связки позвоночника всегда отражает выраженную патологию диска с тенденцией пролабирования его кзади.
Деформирующий спондилез следует дифференцировать с фиксирующим лигаментозом (болезнь Форестье) и анкилозирующим спондилоартритом (болезнь Бехтерева).
Фиксирующий лигаментоз – выраженная оссификация передней продольной связки на большом протяжении в виде клювовидных разрастаний. Это мощные костные напластования, достигающие толщины 0,5 – 1,0 см, изменяющие форму и размеры тел позвонков. Они огибают диски в виде клювовидных разрастаний. Иногда изменения наблюдаются на протяжении всего позвоночника. От деформируещего спондилеза фиксирующий лигаментоз отличается выраженностью и распространенностью процесса. Фиксирующий лигаментоз чаще наблюдается у лиц старше 55 – 60 лет.
Анкилозирующий спондилоартрит начинается, как правило, с поражения крестцово-подвздошных сочленений (сакроилеит), а затем в процесс вовлекается позвоночник.
Клиническая симптоматика предшествует рентгенологичеким изменениям в позвоночнике. Изменяется статика позвоночника: выпрямляются физиологические изгибы (ригидная форма) или усиливается кифоз грудного отдела (кифотическая форма). Структура позвонков становится остеопорозной, замыкающие пластинки тел позвонков истончаются. Через несколько лет течения болезни рентгенологически выявляется оссификация всего связочного аппарата и анкилоз дугоотростчатых и реберно-поперечных суставов. При болезни Бехтерева не наблюдается клювовидных разрастаний, приводящих к увеличению размеров тел позвонков. Оссификацию передней продольной связки при болезни Бехтерева сравнивают с бамбуковой палкой. Течение анкилозирующего спондилоартрита носит чаще восходящий характер. Локализация болей в пояснично-крестцовом отделе позвоночника приводит к установлению неправильного диагноза.
Деформирующий спондилоартроз. Этот термин используется в литературе в узком и широком его значении. В узком смысле термином спондилоартроз обозначают дегенеративно-дистрофический процесс в дугоотростчатых сочленениях, являющихся истинными межпозвонковыми суставами. В широком понимании термин спондилоартроз включает также поражение атланто-затылочного и атланто-осевых, реберно-позвоночных и крестцово-подвздошных суставов. Г. А. Задгенидзе и П. Л. Жарков еще более расширительно толкуют этот термин. Они включают в понятие спондилоартроз и дистрофическое поражение во вновь образованных суставах между остистыми отростками поясничных позвонков и неоартроз в сочленении между боковыми массами крестца или крыльями подвздошной кости и аномально развитыми поперечными отростками V поясничного позвонка.
Независимо от локализации деформирующего спондилоартроза он характеризуется тремя основными признаками: сниженем высоты рентгеновской суставной щели, субхондральным остеосклерозом эпифизов и образованием краевых костных разрастаний. Из перечисленных признаков наибольшие трудности возникают в оценке состояния рентгентовских суставных щелей дугоотростчатых суставов. С этой целью целесообразно использование рентгенограмм позвоночника в косых проекциях, а иногда томографии. Краевые костные разрастания удлиняют и деформируют суставные отростки, которые меняют свое положение из вертикального в горизонтальное и все это дополняется картиной остеосклеротической перестройки их структуры. Краевые костные разрастания уменьшают просвет и деформируют межпозвонковые отверстия.
В шейном отделе позвоночника начальные проявления дефорирующего спондилоартроза локализуются преимущественно в задних отделах суставов. При этом у заднего края суставной поверхности верхнего суставного отростка определяется небольшое углубление, окруженное зоной остеосклероза, куда упирается верхушка соответствующего нижнего суставного отростка.
Деформирующий спондилоартроз чаще всего сочетается с остеохондрозом дисков и при этом поражаются межпозвонковые суставы, расположенные ниже или на уровне пораженного диска.
Хрящевые узлы тел позвонков (грыжи Шморля) могут быть одним из проявлений дистрофических поражений в позвоночнике. Дистрофические изменения в гиалиновой пластинке ведут к ее разрывам и сопровождаются внедрением ткани диска в губчатое вещество тела позвонка. Наряду с дистрофическим генезом, причиной хрящевых узлов позвонка может быть травма, а также ряд особенностей развития, создающих функциональную неполноценность диска (например, при ювенильном чрезмерном грудном кифозе – болезни Шейермана-Мау).
На рентгенограммах в задней и боковой проекциях выявляется углубление в губчатом веществе позвонка в виде ямки, отграниченной замыкающей пластинкой. Она образует третий отчетливо определяющийся контур протяженностью чаще всего в 2 – 5 мм по поверхности тел позвонка, либо выглядит как углубление второго контура, обусловленного замыкающей пластинкой площадки тела позвонка. Хрящевые узлы в теле позвонка чаще всего наблюдаются в нижнегрудном и верхнепоясничном отделе.
Грыжи диска (заднебоковые и задние хрящевые узлы) возникают также при наличии дистрофических изменений в заднебоковых отделах, создающих благоприятные условия для их разрывов. Ткань желатинозного ядра прорывается в направлении позвоночного канала через разрушенный краевой кант (лимбус), отесняя, а иногда и прорывая заднюю продольную связку.
При наличии клиники компрессии корешка оценивают и ранние признаки остеохондроза как умеренное снижение высоты диска, так и нестабильность диска.
Прямым рентгенологичеким признаком грыжи диска является выявление на боковой рентгенограмме тени, выступающей в позвоночный канал, морфологическим субстратом которой является уплотнение, обызвествление или окостенение заднего хрящевого узла. В трудных для диагностики случаях, при наличии клинических данных, свидетельствующих о грыже диска целесообразно применение пневмомиелографии (ПМГ), миелографии (МГ), эпидурографии, веноспондилографии, компьютерной томографии (КТ), магнитно-резонансной ядерной томографии (ЯМР).
ПМГ при нормальном состоянии диска и подоболочечного пространства имеет свою характерную картину. Обычно на ПМГ хорошо выражен столб газа, на уровне дисков образуется легкий волнообразный контур, на уровне диска высота его достигает 1 – 2 мм. При задних грыжах диска отчетливо выявляется дугообразное выпячивание на уровне диска. В пресакральном отделе на фоне отека тканей и сужения дурального мешка выявление грыжи затруднено. Однако большинство авторов указывают, что при ПМГ грыжи диска не устанавливается или диагноз был ошибочным в 20 - 40% (А. Дзяк, 1979).
Главный недостаток ПМГ заключается в том, что не выявляются изменения в самом диске.
Миелография (МГ), производимая водорастворимым контрастным веществом, является более точным методом, позволяет выявить маленькую грыжу диска.
В настоящее время в диагностике грыж диска приобретает значение методы лучевой диагностики КТ и ЯМР.
Н. Н. Охрименко с соавторами показали большую информативность КТ по сравнению с ПМГ.
Компьютерная томография выявляет грыжи диска, уточняет их структуру, обнаруживает вторичные реактивно-воспалительные изменения в подоболочечном пространстве, определяет сужение позвонкового канала за счет костных разрастаний.
В сложных диагностических случаях КТ и ЯМР помогают провести дифференциальную диагностику между отдельными заболеваниями.
С позиции мануальной терапии необходимо помнить о существовании большой группы патогенетических факторов, которые приводят к поражению позвоночника и сопровождаются болевыми ощущениями различной локализации и нервномышечными расстройствами. Кроме широко распространенных дегенеративно-дистрофических поражений позвоночника нередко встречаются воспалительные процессы в позвоночнике и паравертебральных тканях (спондилиты – первичные, вторичые, остеомиелиты позвоночниа, эпидуриты, паравертебральные инфильтраты, абсцессы, эхинококки и т. п.), опухолевые (первичные и вторичные – метастатические при злокачественных процессах в легких, желудке, почках, предстательной железе и др., гемангиомы), травматические поражения позвоночника, остеодистрофии и др. При длительном сдавлении доброкачественной опухолью в позвоночном канале наблюдается уменьшение размеров корня дуги позвоночника – симптом Эльсберга-Дайка. Такое разнообразие патологических процессов в позвоночнике требует до проведения курсов мануальной терапии рентгенологического исследования позвоночника у каждого пациента с длительным или нарастающим болевым синдромом в области позвоночника и с иррадиацией боли в конечности.
В позвоночнике 33 позвонка, каждый из которых состоит из двух частей: вентральной, напоминающей по форме цилиндр,-это тело позвонка, и расположенной дорзально дуги позвонка.
а) 7 шейных, 12 грудных, 5 поясничных позвонков:
• Крестец образован пятью сросшимися друг с другом позвонками
• Копчик образуют 4-5 неправильной формы косточек
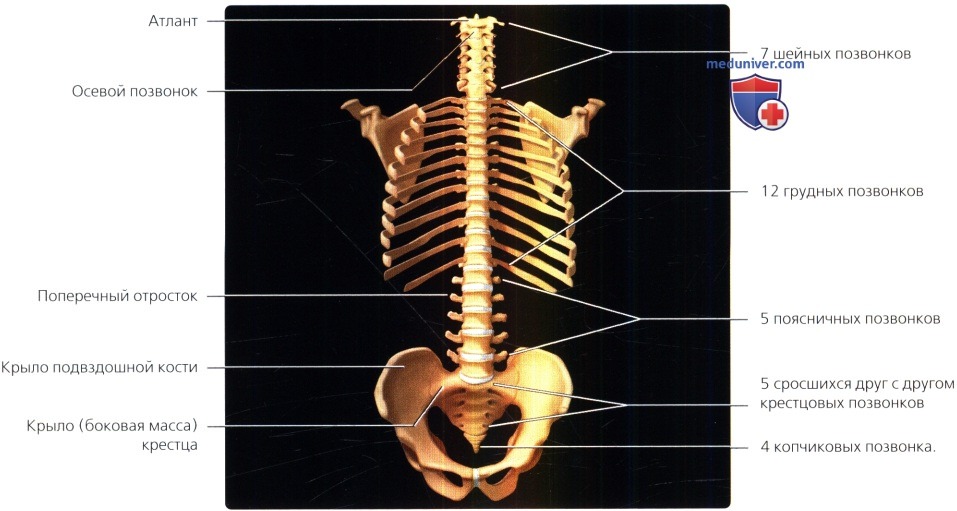
Схема позвоночника, вид спереди: показано взаимоотношение 7 шейных, 12 грудных, 5 поясничных, 5 объединенных в единую кость крестцовых и 4 копчиковых позвонков. Обратите внимание, что тела шейных позвонков относительно невелики, межпозвонковые отверстия здесь ориентированы под углом 45°, а строение С1 и С2 позвонков значительно отличается от остальных. Тела грудных позвонков имеют сердцевидную форму, межпозвонковые диски здесь тонкие, этот отдел позвоночника стабилизирован реберным каркасом. Тела поясничных позвонков более массивные, поперечные отростки отличаются значительной длиной, а межпозвонковые диски —высотой. 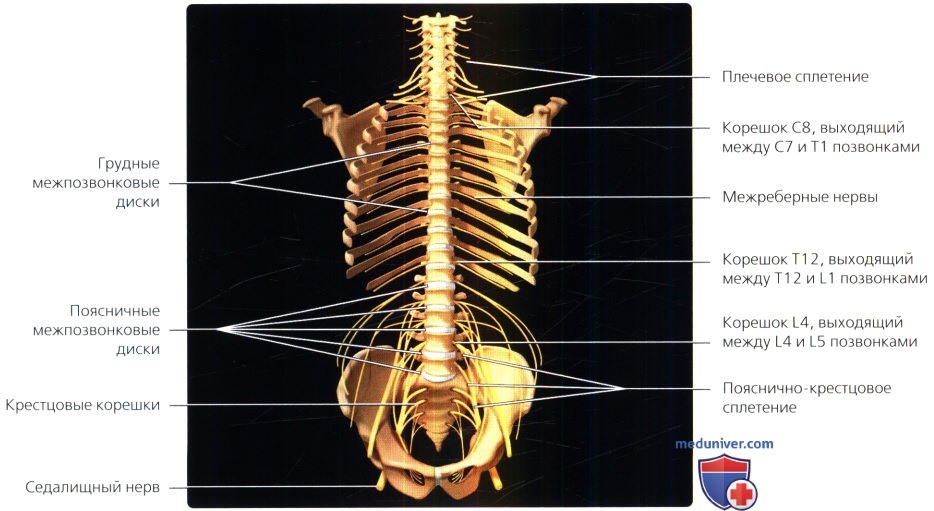
Схема, вид спереди: выход корешков спинного мозга. С1 корешок выходит между затылочной костью и С1 позвонком, С8 — между С7 и Т1 позвонками. Грудные и поясничные корешки покидают спинномозговой канал под корнями дуг соответствующих позвонков.
б) Дуга:
• Включает два корня дуги, две пластинки дуги, семь отростков (один остистый, четыре суставных и два поперечных)
• Корни дуги начинаются отдорзолатеральных отделов тела позвонка
• Корни дуги соединены друг с другом парой плоских пластинок, образующих дугу
• В области слияния пластинок дуги образуется выстоящий дорзально костный отросток, называемый остистым отростком.
• По обе стороны дуги позвонка располагаются поперечные отростки.
Два суставных отростка дуг смежных позвонков образуют между собой истинные суставы (дугоотростчатые суставы).
• (1) Суставная поверхность верхнего суставного отростка обращена дорзально.
• (2) Суставная поверхность нижнего суставного отростка обращена вентрально.
в) Шейные позвонки. Тела шейных позвонков по своим размерам относительно невелики по сравнению с дугами и отверстиями этих позвонков, их поперечный диаметр больше передне-заднего. Латеральные части верхних краев тел шейных позвонков образуют направленные вверх выросты, называемые крючковидными отростками. В поперечных отростках шейных позвонков имеются отверстия. В этих отверстиях, обычно начиная с уровня С6, проходит позвоночная артерия.
У С1 позвонка нет тела, это позвонок напоминает по форме кольцо. Верхние суставные отростки С1 относительно крупные, имеют овальную форму и направлены вверх, нижние суставные отростки С1 имеют круглую форму. С1 позвонок отличается широкими поперечными отростками, которые образуются за счет сращения переднего и заднего бугорков.
С2 позвонок называют осевым позвонком, тело его продолжается вверх, образуя зуб, или зубовидный отросток. В процессе эмбриогенеза зубовидный отросток формируется из центральной части первого шейного позвонка.
С7 позвонок является переходным и отличается значительно выстоящим кзади остистым отростком.
г) Грудные позвонки:
• Грудные позвонки имеют сердцевидную форму и постепенно увеличиваются в размерах в направлении сверху вниз
• Эти позвонки имеют суставные поверхности для сочленения с ребрами, а пластинки их дуг отличаются шириной и толщиной
• Остистые отростки грудных позвонков относительно длинные и имеют косо-каудальное расположение
• Тело Т1 позвонка несет на себе завершенную суставную поверхность для сочленения с головкой первого ребра и полуфасетку для сочленения с головкой второго ребра
• Строение переходного Т12 позвонка напоминает таковое у поясничных позвонков - его нижние суставные отростки отличаются более латеральным направлением
д) Поясничные позвонки. Тела поясничных позвонков отличаются большими размерами, шириной и высотой, поперечные отростки их лишены отверстий неуставных фасеток. Корни дуг очень прочные и направлены назад. Верхние суставные отростки поясничных позвонков направлены дорзомедиально и обращены суставными поверхностями практически друг к другу. Нижние суставные отростки направлены вперед и латерально.
е) Суставы:
- Синартроз - это неподвижное хрящевое сочленение, формирующееся на протяжении эмбрионального периода и в первое десятилетие жизни. Нейроцентральное сочленение образуется в точке слияния двух центров оссификации двух половин дуги позвонка и ее центральной части.
- Диартроз - это истинный синовиальный сустав. Такими суставами являются дугоотростчатые суставы, реберно-позвоночные суставы, атлантоаксиальные и крестцово-подвздошные сочленения. Срединное атлантоаксиальное сочленение —это сустав вращательного типа. Остальные суставы позвоночника -это скользящие суставы.
- Амфиартрозы — это несиновиальные подвижные соединительнотканные сочленения. Симфиз - это сочленение двух костей, образованное волокнистым хрящом. Таким сочленением, например, является межпозвонковый диск. Синдесмоз— это связочное сочленение, которое в пределах позвоночника встречается достаточно часто: парные желтые связки, межпоперечные связки и межостистые связки. Образующей непарный синдесмоз связкой является надостистая связка.
- Атлантозатылочное сочленение образовано истинными суставами между боковыми массами атланта и мыщелками затылочной кости, а также синдесмозами, образованными атланто-затылочными мембранами. Передняя АЗ-мембрана является продолжением передней продольной связки, а задняя АЗ-мембрана является аналогом желтых связок.
- Атлантоаксиальный сустав - это сустав вращательного типа. Поперечная связка атланта сохраняет постоянным расположение зубовидного отростка позвонка относительно передней дуги атланта. Между волокнами поперечной связи и зубовидным отростком и атлантом и зубовидным отростком формируются синовиальные суставы.
ж) Межпозвонковый диск. Межпозвонковый диск состоит из трех частей: хрящевые замыкательные пластинки, фиброзное кольцо и пульпозное ядро
Высота межпозвонковых дисков на поясничном уровне обычно возрастает в каудальном направлении. Фиброзное кольцо образовано концентрически ориентированными коллагеновыми волокнами, функцией которых является удержание на месте центрально расположенного пульпозного ядра. Эти волокна вплетаются к кортикальные пластинки тел позвонков посредством шарпеевых волокон, а также прикрепляются к передней и задней продольным связкам. В периферической части фиброзного кольца преобладают волокна, образованные коллагеном I типа, тогда как внутренние его отделы построены из коллагена II типа, форма задних отделов фиброзного кольца в норме завит от формы смежных замыкательных пластинок. В аксиальной плоскости она обычно несколько вогнута, однако на уровне L4-L5 и L5-S1 задняя поверхность фиброзного кольца может быть плоской или даже выпуклой. Выпуклую форму фиброзного кольца на аксиальных срезах саму по себе не следует интерпретировать как признак дегенеративных изменений.
Пульпозное ядро является остатком эмбриональной нотохорды и состоит из хорошо гидратированного несжимаемого протеогликанового матрикса с хаотично рассеянными в нем редкими хондроцитами. Протеогликаны составляют основной макромолекулярный компонент пульпозного ядра и включают в свой состав хондроитин-6-сульфат, кератансульфат и гиалуроновую кислоту. Протеогликаны состоят из белкового ядра, соединенного с множеством гликозаминогликановых цепочек. В пределах границ фиброзного кольца пульпозное ядро занимает эксцентричное положение и располагается несколько дорзально относительно центра тела позвонка. При рождении примерно 85-90% вещества пульпозного ядра составляет вода. По мере старения содержание воды постепенно снижается. На Т2-взвешенных сагиттальных МР-томограммах в толще пульпозного ядра нередко определяется линейный гипоинтенсивный участок, тянущийся от передней до задней граница ядра - интрануклеарная щель. Эта зона связана с выступающей в толщу пульпозного ядра фиброзной тканью, не следует интерпретировать ее как признак наличия во внутридисковом пространстве воздуха или кальцинатов.
з) Передняя продольная связка (ППС). ППС располагается вдоль вентральной поверхности тел позвонков от основания черепа до креста. На шейном уровне она отличается наименьшей шириной и прочно прикрепляется к краям тел позвонков. В области средней части межпозвонковых дисков она прикрепляется достаточно рыхло.
и) Задняя продольная связка (ЗПС). ЗПС располагается вдоль дорзальной поверхности тел позвонков от основания черепа до крестца. ЗПС отличается сегментарными зубовидными расширениями на уровне каждого из межпозвонковых дисков, на уровне тел позвонков она становится уже, но толще.
к) Краниоцервикальные связки. Краниоцервикальные связки располагаются кпереди от спинного мозга и объединены в три слоя: передний, средний и задний. Передний слой состоит из связок зубовидного отростка (апикальной и крыловидных). Апикальная связка — это небольшой фиброзный пучок, соединяющий верхушку зуба с основанием черепа (точкой, называемой базионом). Крыловидные связки - это толстые горизонтально ориентированные связки, соединяющие боковые поверхности верхушки зуба с передне-медиальными поверхностями мыщелков затылочной кости. Средний слой состоит из крестовидной связки. Поперечная связка - это прочный горизонтальный пучок в составе крестовидной связки, расположенный позади зуба и соединяющий внутренние поверхности боковых масс С1. Краниокаудальный компонент крестовидной связки образован фиброзным пучком, распространяющимся от поперечной связки вверх до края большого затылочного отверстия и вниз до С2 позвонка. Еще дальше кзади располагается текториальная мембрана, которая является продолжением ЗПС и прикрепляется к переднему краю большого затылочного отверстия.
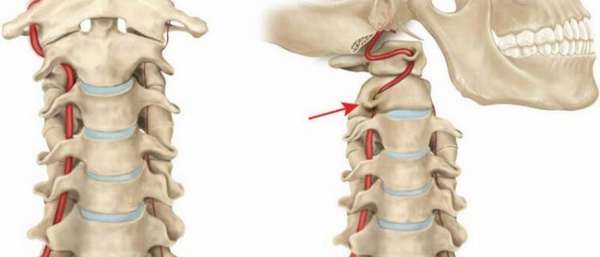
л) Позвоночная артерия. Позвоночная артерия с обеих сторон является первой ветвью подключичной артерии. От места своего начала она следует краниально внутри отверстий поперечных отростков шейных позвонков. Начальный сегмент позвоночной артерии — это промежуток от ее начала до входа в отверстие поперечного отростка шейного, обычно шестого, позвонка. Наиболее распространенным анатомическим вариантом строения левой позвоночной артерии является ее начало не от подключичной артерии, а от дуги аорты между левой общей сонной и левой подключичной артериями (2-6%). При таком варианте строения позвоночная артерия практически всегда входит в отверстие поперечного отростка С5 позвонка. Второй сегмент позвоночной артерии — это ее часть, расположенная в отверстиях поперечных отростков до уровня С2 позвонка. Корешки спинного мозга проходят кзади от позвоночной артерии. Третий сегмент начинается на уровне С2, где артерия делает петлю и поворачивает латерально и вверх в направлении отверстия поперечного отростка С1. Затем она поворачивает в медиальном направлении, располагаясь на верхней поверхности С1 в собственной борозде. Четвертый сегмент артерии начинается там, где она в области наружного края задней атланто-затылочной мембраны проникает под твердую и паутинную оболочку, следуя по вентральной поверхности продолговатого мозга и, объединяясь с позвоночной артерией противоположной стороны, образует базилярную артерию.
м) Кровоснабжение позвоночного столба. Непосредственно от аорты берут начало и следуют в дорзолатеральном направлении на уровне середины тел позвонков парные сегментарные артерии (межреберные, поясничные артерии). У оснований поперечных отростков сегментарные артерии делятся на латеральную и дорзальную ветви. Латеральная ветвь кровоснабжает паравертебральные мышцы, а дорзальная ветвь проходит латерально в направлении межпозвонкового отверстия, отдает по пути одну или несколько ветвей, кровоснабжает большую часть костных элементов позвонков и содержимое спинномозгового канала. Задняя центральная ветвь кровоснабжает диск и тело позвонка, преляминарная ветвь кровоснабжает внутреннюю поверхность дуги позвонка, желтую связку и расположенную в этой зоне эпидуральную ткань. Корешковая ветвь входит в межпозвонковое отверстие и кровоснабжает мягкую, паутинную оболочку и спинной мозг. Постляминарная ветвь кровоснабжает мышцы на поверхности пластинки дуги позвонка и отдает веточки к кости.
о) Оболочки спинного мозга включают твердую, паутинную и мягкую мозговые оболочки:
- Твердая мозговая оболочка - это плотная толстая оболочка, являющаяся аналогом соответствующей оболочки головного мозга. Снаружи от нее находится эпидуральное пространство, заполненное жировой клетчаткой, рыхлой соединительной тканью и венами. Твердая мозговая оболочка продолжается вслед за спинномозговыми нервами в межпозвонковые отверстия и переходит в их эпиневрий. Краниально твердая мозговая оболочка прикрепляется к краям большого затылочного отверстия, каудально - к задней поверхности копчика.
- Паутинная оболочка - это средняя оболочка. Она относительно тонкая, нежная и является продолжением соответствующей оболочки головного мозга. Паутинная оболочка отделена от твердой условным субдуральным пространством.
- Мягкая мозговая оболочка - это наиболее внутренняя из трех оболочек, представляющая собой тонкий слой соединительной ткани, расположенный непосредственно на поверхности спинного мозга. Продольные ее волокна в латеральных отделах объединяются и образуют располагающиеся между передними и задними корешками спинного мозга зубовидные связки, 21 пара этих связок фиксируют спинной мозг к твердой мозговой оболочке. Дорзально эти же продольные волокна образуют заднюю перегородку, соединяющую по средней линии заднюю поверхность спинного мозга также с твердой мозговой оболочкой.
п) Список использованной литературы:
1. Griessenauer G et al: Venous drainage of the spine and spinal cord: A comprehensive review of its history, embryology, anatomy, physiology, and pathology. Clin Anat. 28(1 ):75-87, 2015
2. Fardon DF et al: Lumbar disc nomenclature: version 2.0: recommendations of the combined task forces of the north american spine society, the american society of spine radiology, and the american society of neuroradiology. Spine (Phila Pa 1976). 39(24): E1448-65, 2014
3. Santillan A et al: Vascular anatomy of the spinal cord. J Neurointerv Surg. 4(1): 67-74, 2012
4. Modic MT et al: Lumbar degenerative disk disease. Radiology. 245(1):43-61, 2007
5. Battie MC et al: Lumbar disc degeneration: epidemiology and genetics. J Bone Joint Surg Am. 88 Suppl 2:3-9, 2006
6. Grunhagen T et al: Nutrient supply and intervertebral disc metabolism. J Bone Joint Surg Am. 88 Suppl 2:30-5, 2006
7. Haughton V: Imaging intervertebral disc degeneration. J Bone Joint Surg Am. 88 Suppl 2:15-20, 2006
8. Roh JS et al: Degenerative disorders of the lumbar and cervical spine. Orthop Clin North Am. 36(3):255-62, 2005
Редактор: Искандер Милевски. Дата публикации: 12.7.2019
Читайте также:


