Код нарушения спинального кровообращения
Спинальный инсульт (СИ), или миелоишемия и гематомиелия- что это такое?
Код по МКБ-10 – G.95.1 – сосудистые миелопатии.
Спинальный инсульт – это внезапно возникшее острое нарушение в кровоснабжении определенного участка спинного мозга (СМ), связанное с затруднением либо полным прекращением притока крови к нему, длящееся свыше 24-х часов (в противном случае возникает транзиторная миелоишемия) и приводящее к его повреждениям и возникновению неврологических расстройств.
[tip]Среди инсультов спинальный встречается до 1% всех случаев. [/tip]
Как и при мозговых инсультах, среди СИ также различают ишемический (ИСИ), или миелоишемию и геморрагический (ГСИ), или гематомиелию. В первом случае патологическим механизмом является прекращение кровоснабжения какого либо участка, вследствие тромбоза или эмболии (закупорки просвета сосуда), во втором- кровоизлияние, в результате повреждения стенки сосуда.
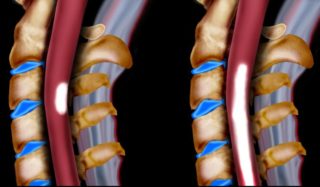
Кровоснабжение спинного мозга
В промежутке от 4 шейного до копчиков сегментов кровоснабжается спинной мозг артериями, расположенными за пределами полости черепа и позвоночного канала (ПК) – по внечерепной части позвоночной (вертебральной) артерии (ПА), другим проксимальным ветвям подключичной артерии (ПКА), комплексу дорсально-сегментарных частей аорты и подвздошным артериям.
Первые четыре шейных сегмента спинного мозга кровоснабжаются внутричерепной частью позвоночной артерии.
Такие сосуды называются отдаленными артериальными приводами СМ. К ближним приводам относят одноименные – спинномозговые ветви (СМВ) и корешково-спинномозговые артерии (КСМА). Последних имеется лишь 4-5 артерий, которые делятся на восходящую и нисходящую ветви, что ведет к образованию передней спинномозговой артерии (ПСМА).
Из спинномозговых артерий крупнейшей по диаметру является артерия Адамкевича (АА), входящая в позвоночный канал с нервным корешком двенадцатого грудного или первого поясничного сегментов, чаще с левой стороны.
При этом, исключая задние спинномозговые артерии (ЗСМА), у 20% людей грудные и пояснично-крестцовые сегменты СМ питаются только из АА. Принято выделять три бассейна снабжения СМ:
- Центральный – самый крупный, расположен посередине, кровь в него поступает из больших магистралей, предварительно не ветвясь. Участвует в кровоснабжении переднего рога, передней серой спайки, основания заднего рога, а также участков переднего и бокового канатиков.
- Задний – формируется погружными ветвями ЗСМА, располагаясь в области задних канатиков и рогов.
- Периферический – в краевых участках передних и боковых канатиков. В его формировании участвуют ветви околоспинномозговой артериальной сети.
Причины спинального нарушения мозгового кровообращения
Три группы причин, вызывающих ишемический спинальный инсульт.
- Изменения в сердечно-сосудистой системе (ССС) – до 20% врожденного характера:
- артериовенозные мальформации
- аневризмы
- расширение вен
- коарктация аорты (этом сужение на определенном участке)
- недоразвитие (гипоплазии) сосудов СМ
и приобретенного характера:
- атеросклероз аорты и ее ветвей
- воспалительные поражения сосудистых стенок (артериит, флебит)
- тромбоэмболия (внезапная закупорка просвета сосуда)
- снижение насосной функции сердца и нарушение кровотока при инфаркте миокарда, аритмиях и артериальной гипертензии
- Причины которые сдавливают сосуды снаружи (до 75%):
- опухоли в грудной или брюшной полостях
- опухолевидные образования (беременная матка, группы увеличенных лимфоузлов при болезни Ходжкина, туберкулезе, метастатическом поражении)
- грыжи межпозвоночного диска, сдавливающие корешково- спинномозговые артерии и корешковые вены (КВ) – встречаются чаще
- эпидуральная и субдуральная гематома
- отломки позвонков травматического генеза
- эпидуральный воспалительный инфильтрат
- утолщение арахноидальной и пиальной оболочек
- Ятрогении (до 5%) как следствие оперативного лечения:
- радикулотомия с перевязкой КСМА
- пережатие аорты на долгое время
- хирургические вмешательства в околопозвоночной зоне
и проведения инъекций:
- эпидуральная спинномозговая блокада
- спинномозговая анестезия (СМА)
- разрыв аневризм (мешковидные растяжения сосудистой стенки)
- травматические повреждения позвоночного канала и спинного мозга
- нарушение венозного кровотока.
Ишемический спинальный инсульт
ИСИ встречается одинаково часто среди мужчин и женщин и встречается преимущественно у лиц от 30 до 70-ти лет.
- Дальних и близких предвестников.
- Развития
- Обратного развития симптомов.
- Резидуальных явлений при отсутствии полного излечения и последствий
В ряде случаев, этому состоянию предшествует возникновение жалоб, связанных с началом явлений недостаточности спинномозгового кровообращения- это еще не острое нарушение. Эти симптомы и жалобы рассматривают как возможные предвестники развития ИСИ.
- Миелогенная перемежающаяся хромота- человек хромает, при этом ни с чем это состояние не связывает (не было травм, всевозможных падений и проч.)
- Транзиторные боли- боли в спине, которые проходят, так же как и появляются- самостоятельно и без причин.
- Немеет и ползают мурашки (парестезии) рядом с позвоночником; нарушения в работе органов таза (появления задержек при физиологических отправлениях).
ИСИ развивается как внезапно- в пределах 1-2 часов или нескольких минут (если причина эмболия или травматическая компрессия артерий), так и в течение суток- с постепенным нарастанием неврологических симптомов. При этом, в зависимости от участка с нарушенным кровотоком по длине и ширине СМ, различают множество клинических синдромов.
В общем, их проявлениями являются расстройства мышечной силы (снижение или паралич), нарушения чувствительности (искажение, снижение, отсутствие и проч.), нарушения функций тазовых органов (расстройства мочеиспускания и акта дефекации).
Геморрагический спинальный инсульт
При геморрагическом спинальном инсульте (гематомиелии) кровь изливается в серое вещество либо одного, либо нескольких рядом расположенных сегментов. Клиническая картина также варьирует от места, в котором скопилась кровь.
Первые симптомы появляются внезапно, чему предшествует, как правило, сильное физическое перенапряжение (подъемы тяжестей). Эти симптомы проявляются в виде силовых парезов (снижения мышечной силы) и сегментарной диссоциированной анестезии (выпадения чувствительности) с нарушением или без нарушения работы тазовых органов.
Чем выше уровень поражения (ближе к головному мозгу), тем грубее неврологические расстройства. Это относится и к ишемическому типу СИ.
Если кровоизлияние возникло в шейных сегментах, то развиваются периферические парезы рук и центральный – ног, а также присоединяется парез диафрагмы, что утяжеляет течение и прогноз СИ.
При расположении очага ниже шейного отдела, развитие симптомов происходит ниже этого уровня и касается преимущественно нижних конечностей и тазовых органов (мочеполовая система, прямая кишка).
Лечение и реабилитация
В лечении ИСИ важная задача – улучшить местное кровообращение, включив обходные путей кровотока и увеличив объемную скорость кровотока путем назначения сосудорасширяющих и венотонизирующих препаратов, а также улучшающих работу сердечно-сосудистой системы, противоотечных, антиагрегантов и антигипоксантов.
Вместе с этим, нужно устранить окклюзирующий процесс путем назначения прямых антикоагулянтов – если причиной тому тромбоэмболия. Применения ортопедических (корсеты, массаж спины, лечебная физкультура) и физиотерапевтических мероприятий; проведения необходимого хирургического вмешательства – при интра- и экстравертебральных опухолях.
Пациентам назначают ноотропы, витамины и биостимуляторы, а при спастическом состоянии – миорелаксанты. Кроме этого, обязателен постоянный и динамический уход, чтобы не образовались пролежни и не возникли инфекционно-септические осложнения.
При ГСИ обязательно соблюдение строгого постельного режима в течение полутора месяцев. В первые дни заболевания применяется спазмолитики, холиномиметики, через 7 дней – йодсодержащие препараты и лечебная физкультура.
По показаниям проводится хирургическое лечение после ангиографии (клипирование сосуда). Лечение стационарное- в отделениях неврологии и нейрохирургии с продолжением курса медицинской реабилитации, при сохранении неврологических расстройств.
Прогноз спинального инсульта зависит от:
- фактора, который его вызвал
- возраста пациента
- сопутствующих заболеваний
- времени начала проведения мероприятий реабилитации
- выбора лечебной тактики.
[tip]Больше 60% пациентов практически полностью излечиваются или у них остаются умеренные резидуальные явления (отдаленные последствия) [/tip]
Летальные исходы встречаются из-за прогрессирования злокачественного новообразования, если причиной СИ явилась расслаивающая аневризма аорты, при наличии тяжелых сопутствующих заболеваний, либо развились жизнеугрожающие осложнения (инфаркт миокарда, уросепсис).
Трудовой прогноз зависит от распространенности и глубины неврологических расстройств, а также от того, насколько они повлияли на трудовые навыки. В зависимости от глубины неврологических расстройств, способность к трудовой деятельности снижена или утрачена. В этом случае, помимо медицинской, нужна и трудовая реабилитация, с дальнейшим подбором режима и характера труда. Помочь в возвращении самостоятельности может эрготерапевт.
Основополагающее значение имеют реабилитационно- восстановительные мероприятия и они начинаются уже в первые дни нахождения в стационаре. Это осторожная и дозированная реабилитация. По согласованию с лечащим врачом первые упражнения для возвращения мышечной силы начинаются уже на больничной койке.
Следующим этапом будет курс стационарной или амбулаторной реабилитации и он может повторяться неоднократно. Целью будет возвращение нарушенных неврологических функций, возвращение самостоятельности пациента в быту и возвращения к общественной жизни (в том числе трудовой).
Парез нижних конечностей (нижний парапарез) при спинальном инсульте: прогноз
Двигательные нарушения- это последствия перенесенного СИ, пример- нижний парапарез. В этом случае нарастает парез (снижение мышечной силы) в ногах, что приводит к утрате способности к самостоятельному передвижению.
В прогнозе восстановления этого расстройства значима динамика возвращения силы в течение первых месяцев после инсульта. При нарастании силы в течение первых 2-3 месяцев обнадеживает на восстановление в ближайшее время, которое позволит вернуться к прежней жизни.
Если силовые расстройства сохраняются, то это сигнал к тому, что понадобится двигательная реабилитация. Курсы восстановительного лечения многократны и не всегда приносят значимого результата в первое время. В процессе реабилитации поддерживают контакт с физическим терапевтом, выполняют его задания и рекомендации. Врач назначает и контролирует упражнения для восстановления последствий, корректирует их выполнение пациентом.
Для успешной реабилитации нужен настрой на восстановление и упорство в выполнении необходимых заданий.
Вы можете меня отблагодарить за статью, подписавшись на канал о неврологии и нейрореабилитации. Спасибо!
Онемение кожи, нарушение движений в ноге. Одним из заболеваний, при которых встречаются такие проявления, является инсульт. В сознании прочно закрепилась связь: если инсульт – значит головного мозга.
- Ирина Владимировна, сейчас во многих городах России проводится кампания, направленная на информирование людей о первых признаках инсульта. Но помимо инсульта головного мозга есть не менее опасное заболевание – спинальный инсульт. Расскажите, что это такое?
Это острое нарушение спинального кровообращения, которое может развиваться в связи со сдавлением, закупоркой или разрывом спинальной артерии. При этом возможны два варианта развития событий: ишемия или кровоизлияние. Исходя из этого спинальный инсульт подразделяют на ишемический и геморрагический. Первая форма встречается чаще.
- Спинальный инсульт отражен в МКБ-10?
Да, его код G95.1
- Как часто встречается эта патология у россиян и кто в группе риска?
Она сравнительно редкая: в структуре неврологических болезней составляет 1-1,5%. Риск возникновения у женщин и мужчин в целом одинаков. Чаще всего это диагноз выставляется в возрастном диапазоне 30-70 лет.
В СТРУКТУРЕ НЕВРОЛОГИЧЕСКИХ БОЛЕЗНЕЙ
СПИНАЛЬНЫЙ ИНСУЛЬТ СОСТАВЛЯЕТ 1-1,5%
По каким причинам возникает спинальный инсульт? Выделяют несколько групп, среди которых:
- патологические изменения сосудов, снабжающих кровью спинной мозг (бывают врождёнными - например, аневризмы, мальформации, недоразвитие, и приобретёнными - например, атеросклероз);
- процессы, ведущие к сдавлению кровоснабжающих спинной мозг сосудов извне (опухоли, иные объёмные образования в грудной или брюшной полости, увеличенные лимфоузлы, отломки позвонков при травмах);
- осложнения, возникающие при операциях на позвоночнике или близлежащих сосудах (в частности, на аорте).
ПРИ ПОЯВЛЕНИИ СИМПТОМОВ СПИНАЛЬНОГО ИНСУЛЬТА
ЧЕЛОВЕК НУЖДАЕТСЯ В СРОЧНОМ ОКАЗАНИИ
МЕДИЦИНСКОЙ ПОМОЩИ И ЭКСТРЕННОЙ ГОСПИТАЛИЗАЦИИ
В СОСУДИСТЫЙ ЦЕНТР. ВЫЗЫВАЙТЕ СКОРУЮ
Чаще всего эта патология развивается при совокупности нескольких факторов.
- Какими симптомами проявляется спинальный инсульт?
Признаки появляются достаточно быстро (от нескольких минут до нескольких часов, реже - суток). Они довольно разнообразны, что объясняется расположением места поражения, его распространённостью.
На уровне и ниже места поражения отмечаются нарушения движений (парезы), чувствительности и функций тазовых органов.
При геморрагическом спинальном инсульте отмечается сильная боль в позвоночнике, с корешковыми симптомами, а также перечисленные выше двигательные и иные нарушения.
- Что необходимо делать при признаках спинального инсульта? В чём заключается первая помощь?
Если у человека появляется что-то из вышеназванных симптомов, он нуждается в срочном оказании медицинской помощи и экстренной госпитализации в сосудистый центр. Вызывайте скорую.
- Для того, чтобы помочь пациенту с инсультом головного мозга – у врачей всего четыре часа. Как быстро необходимо доставить больного с подозрением на спинальный инсульт в стационар?
По прошествии этого времени шансы обратить вспять возникшие изменения уменьшаются.
Обязательно выполняется сбор жалоб и анамнеза, неврологическое обследование.
Используются компьютерная и магнитно-резонансная томография, спинальная ангиография, люмбальная пункция и электронейромиография.
Записаться на МРТ позвоночника можно здесь
Выполняется общий и биохимический анализ крови, коагулограмма (изучение особенностей свёртывающей системы крови), уровень глюкозы и липидов. Проводятся консультации других специалистов.
- С какими болезнями проводится разграничение спинального инсульта?
В круг патологий для дифференциальной диагностики включают острое воспаление спинного мозга, его опухоли и объёмные образования, эпидуральные абсцессы, сирингомиелия.
- Как проводится лечение спинального инсульта? Каковы его принципы?
Вне зависимости от его разновидности, проводится неспецифическая терапия, направленная на уменьшение отёка, поддержание обменных процессов в нервных клетках, профилактику осложнений.
При ишемическом спинальном инсульте осуществляется нейропротективная терапия, назначаются антикоагулянты и дезагреганты.
Если это геморрагический спинальный инсульт, применяются средства для остановки кровотечения, по показаниям выполняется хирургическое вмешательство для ликвидации его источника.
- Ирина Владимировна, каков прогноз у пациентов со спинальным инсультом? Современная медицина научилась успешно лечить это заболевание и реабилитировать таких больных?
Эта патология имеет большей частью благоприятный исход, однако иногда она может закончиться инвалидизацией или смертью. Это может быть, в частности, при злокачественных опухолях, тяжёлом общесоматическом фоне (например, наличие сахарного диабета), присоединении инфекции (например, развитие пневмонии).
СПИНАЛЬНЫЙ ИНСУЛЬТ ИМЕЕТ
БОЛЬШЕЙ ЧАСТЬЮ БЛАГОПРИЯТНЫЙ ИСХОД.
РАНО НАЧАТОЕ ЛЕЧЕНИЕ УЛУЧШАЕТ ПРОГНОЗ ЗАБОЛЕВАНИЯ
Восстановление после спинального инсульта обеспечивается проведением реабилитационных мероприятий. Ранняя реабилитация включает применение лечебной физкультуры, кинезио- и физиотерапии, массажа, эрготерапии.
- Наш материал будет неполным, если мы не поговорим о профилактике заболевания. Как избежать возникновения спинального инсульта?
Его предотвращение заключается в своевременной диагностике и лечении сосудистых патологий; обнаружении и ликвидации мальформаций, аневризм; лечении межпозвонковых грыж; профилактике травм позвоночного столба.
Важно вести активный образ жизни, нормализовать вес, рационально питаться, избавиться от вредных привычек.
Другие материалы по темам:
Власова Ирина Владимировна
Спинальный инсульт представляет собой патологическое состояние, развивающееся вследствие острого нарушения кровообращения в тканях спинного мозга. Встречается относительно редко, в среднем около 1% случаев у взрослых людей. На основании клинической картины, результатов проведенной диагностики устанавливается диагноз спинальный инсульт, код по МКБ-10 – G95.
Виды спинального инсульта
На основании механизма острого нарушения кровообращения в тканях спинного мозга выделяют 3 формы патологии:
- Ишемический спинальный инсульт или инфаркт – острое нарушение кровообращения развивается вследствие выраженной частичной или полной закупорки артерии, которая снабжает кровью определенный участок спинного мозга. Выраженность изменений зависит от степени нарушения кровообращения. При полной закупорке артериального сосуда прекращается поступление крови, вследствие чего участок головного мозга погибает.
- Геморрагический спинальный инсульт – изменения с нарушением питания тканей вследствие кровоизлияния. При этом развиваются необратимые изменения, гибнут клетки нейроциты, что сопровождается выраженными функциональными нарушениями.
- Смешанный спинальный инсульт – на фоне кровоизлияния в ткани спинного мозга спазмируются артериальные сосуды, вследствие чего нарушается питание окружающих тканей с их частичной гибелью.
Течение инсульта спинного мозга включает несколько стадий:
- Предвестники – стадия длится несколько часов, она характерна для ишемической формы инсульта. Появляются периодические, преходящие боли в спине различной локализации и выраженности. Реже бывают двигательные расстройства, нарушение чувствительности кожи ниже области изменений.
- Инсульт в ходу – происходит гибель, развиваются необратимые изменения в клетках спинного мозга, увеличивается патологический ишемический или геморрагический очаг в размерах. Клинические проявления заболевания нарастают. К ним относится выраженная боль в спине, слабость мышц, паралич ног, пояса нижних конечностей, которые начинают отказывать, а также нарушение чувствительности кожи в виде онемения. Нередко страдает функциональное состояние тазовых органов, нарушается дефекация, мочеиспускание. У женщин отмечается изменение менструального цикла, у мужчин нарушается потенция, болит мошонка.
- Обратное развитие – на фоне лечебных мероприятий происходит постепенное восстановление уцелевших нейроцитов. Близлежащие участки спинного мозга берут на себя функцию погибших клеток. Это сопровождается постепенным возобновлением чувствительности кожи, повышением мышечной силы.
- Резидуальные или остаточные последствия – функциональные изменения остаются в течение длительного периода времени, что связано с большим объемом поврежденных тканей спинного мозга на фоне кровоизлияния или инфаркта. Обычно остаются нарушения двигательной функции или чувствительности кожи на всю жизнь.
Несмотря на то что в результате недостаточного поступления крови или кровоизлияния в ткани спинного мозга происходит гибель нейроцитов, каждый вид инсульта характеризуется своими особенностями в клинике и течении. Развитие ишемического инсульта характеризуется постепенным началом с наличием стадии предвестников и нарастанием проявлений. При небольшом ограничении тока крови последствия инсульта спинного мозга не остаются.
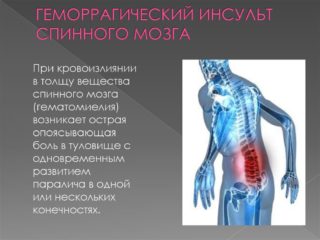
Симптомы и первые признаки инсульта спинного мозга, спровоцированного кровоизлиянием, характеризуются быстрым нарастанием в течение нескольких часов. При этом стадии предвестников нет. Сразу после кровоизлияния отмечается боль в спине, которая преимущественно локализуется непосредственно в области патологического процесса. Она часто бывает интенсивной. Одновременно проявляется неврология в виде очаговых симптомов, которые включают нарушение чувствительности кожи и снижение мышечной силы в соответствии с пораженным двигательным центром.
На основании клинической симптоматики сложно установить вид спинального инсульта. Лечение каждого из них характеризуется принципиальными отличиями, поэтому требуется обязательное проведение объективной диагностики.
Причины патологии
Спинномозговой инсульт развивается вследствие реализации нескольких патогенетических механизмов:
- Закупорка артериального сосуда тромбом.
- Механическое сдавление одного или нескольких кровеносных сосудов извне, в частности при развитии онкологического процесса, затрагивающего позвонок.
- Длительный спазм артерий с уменьшением просвета и нарушением тока крови.
- Повреждение и разрыв стенки сосудов с развитием кровоизлияния.
Кровоизлияние или ишемия спинного мозга относится к полиэтиологическим патологическим состояниям. Развивается вследствие воздействия большого количества провоцирующих факторов:
- Системная патология крови, приводящая к нарушению свертываемости – коагулопатии, тромбоцитопении, лейкоз.
- Патология позвоночника – врожденные или приобретенные пороки с изменением формы, остеохондроз, грыжи или протрузии межпозвоночных дисков, злокачественные или доброкачественные опухоли, приводящие к механическому сдавливанию кровеносных сосудов с нарушением гемодинамики. Раковые новообразования прорастают стенки артерий, приводят к их истончению и повреждению с развитием кровоизлияния.
- Воспалительная патология оболочек спинного мозга – арахноидит, менингит приводят к поражению кровеносных сосудов.
- Атеросклеротическое поражение сосудов – откладывание в стенках артерий холестерина в виде атеросклеротических бляшек с уменьшением диаметра просвета и ухудшением прохождения крови. При повреждении поверхности бляшки образуется тромб, который может полностью перекрывать сосуд, приводя к гибели тканей.
В небольшом количестве случаев спинальный инсульт развивается вследствие одновременного воздействия нескольких провоцирующих факторов. При этом ухудшается течение патологического процесса. Знание причин развития патологии дает возможность подобрать эффективные профилактические мероприятия.
Методы диагностики
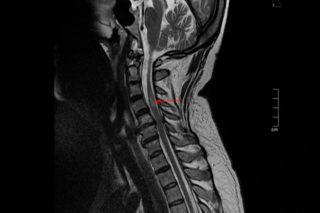
На основании клинической картины сложно определить характер и локализацию патологического процесса. Для этого необходимо делать визуализацию различных структур позвоночника и кровеносных сосудов с использованием методик объективной диагностики:
- Рентген – визуализация тканей, дающая возможность выявить грубые изменения.
- Компьютерная томография (КТ) – метод выбора для визуализации мельчайших изменений в тканях. Послойное рентгенологическое сканирование тканей с цифровой обработкой изображения обладает высокой разрешающей способностью.
- Магнитно-резонансная томография (МРТ) – послойное сканирование больших участков тела, визуализация осуществляется за счет эффекта резонанса ядер в сильном магнитном поле. Метод используется для выявления злокачественных новообразований и метастазов.
- Люмбальная пункция – взятие спинномозговой жидкости для лабораторного исследования проводится для дифференциальной диагностики ишемического и геморрагического инсульта.
На основании всех результатов проведенного исследования врач делает заключение и подбирает соответствующее лечение.
Лечение и профилактика
Лечить спинальный инсульт в большинстве случаев нужно консервативно с применением препаратов различных фармакологических групп:
- противоотечные, мочегонные средства;
- антиоксиданты, витамины группы В;
- сосудорасширяющие препараты;
- антикоагулянты;
- лекарства, повышающие прочность сосудов и кровообращение в тканях (Трентал).
На фоне сопутствующего сахарного диабета, при котором повышается уровень глюкозы, показан Берлитион.
Одновременно назначаются физиотерапевтические процедуры, лечебная физкультура или ЛФК для ног. Упражнения для реабилитации и функционального восстановления спинного мозга и позвоночника хорошо описаны в книге, которые написал доктор медицинских наук Бубновский. Чтобы избежать осложнений, включая необратимые последствия и миелопатию, лечение необходимо начинать сразу после постановки диагноза.
Лечиться можно в домашних условиях. Дома пациент должен дисциплинированно применять лекарства, выполнять врачебные рекомендации, которые вносятся в карту или историю болезни. Народные средства, которые могут восстанавливать спинной мозг, допускаются после консультации с врачом. Продолжительность терапии и реабилитации в соответствии с клиническими протоколами зависит от вида инсульта и объема пораженных тканей.
Если был спинальный инсульт, парез нижних конечностей, прогноз в отношении функционального восстановления неблагоприятный. Человеку требуется длительная реабилитация. Рекомендуется периодическое лечение в санатории с применением физиотерапевтических процедур и ЛФК.
Инсульт спинного мозга встречается гораздо реже, чем такая же патология в голове, но он не менее опасен. Связан спинальный инсульт с острым нарушением кровообращения непосредственно в мозге позвоночника. Если своевременно не вылечить заболевание и даже не обратиться за медицинской помощью, это приводит к инвалидности.
Спинномозговой инсульт бывает 3-х видов:
- Ишемический инсульт возникает на фоне непроходимости кровяной жидкости к участкам спинного мозга из-за механических закупорок, то есть тромбов.
- Геморрагический инсульт характеризуется нарушением целостности сосудов, то есть их разрывом, вследствие чего возникает кровоизлияние.
- Смешанный тип: в нем присутствуют одновременно 2 предыдущих вида.
Причины спинного инсульта
В международной классификации спинальный инсульт имеет код G 95. 1.(МКБ 10).
Различают 2 вида инсультов — ишемические и геморрагические. Нарушения, имеющие ишемическую природу (миелоишемии), связаны с резким прекращением поступления кислорода в ткани, геморрагический тип (гематомиелии) — это кровоизлияния, связанные с внезапным разрывом сосуда. Ишемический тип спинального инсульта встречается гораздо чаще, чем геморрагический.
Причины возникновения инсульта в головном мозге бывают первичными, вторичными и другими.
Клиническая картина
В основе заболевания лежит патология позвоночника. Болезнь одинаково может поражать и мужское, и женское население. Чаще всего спинной ишемический инсульт диагностируется у людей старше 50-ти лет.
Спинной ишемический инсульт проявляется не сразу, за несколько дней до кризисного состояния у человека начинают проявляться патологические признаки:
- нарушения в работе опорно-двигательного аппарата;
- нарушение координации движения;
- нарушение памяти;
- общая физическая и эмоциональная слабость;
- покалывание в нижних конечностях;
- онемение ног;
- жжение в ногах.
За счет поражения сосудов спинного мозга у больного могут проявляться боли различного характера в области позвоночника в месте повреждения сосуда. Нередко болевые ощущения распространяются по всему телу, концентрируясь в верхних или нижних конечностях.
Спровоцировать прогрессирование может алкоголь, сильные физические нагрузки, перегрев или резкие интенсивные движения.
После того, как наступает ишемия, боли в области позвоночника стихают, но появляется слабость в мышцах ног и рук, что приводит к постепенной утрате чувствительности. Характерными признаками патологии служат нарушение работоспособности органов малого таза, а также патологические процессы, происходящие в головном мозге, что характеризуется потерей сознания, головокружением, тошнотой, рвотой, общей слабостью и т. п.
Прогноз патологии будет положительным, если больному своевременно оказана медикаментозная помощь. При квалифицированном лечении последствия заболевания носят резидуальный характер.
После кровоизлияния больной начинает ощущать острую опоясывающую боль, нередко появляется парез нижних конечностей, но при этом паралич выражен не сильно. Конечности, которые поражаются параличом, теряют чувствительность, человек не ощущает ни температурных изменений, ни боли.
Если случается обширное кровоизлияние, то паралич может поразить все конечности человека. В таком случае полностью утрачивается функциональность органов малого таза, многие симптомы бывают схожи с признаками ишемического инсульта.
Положительный прогноз геморрагического инсульта спинного мозга напрямую зависит от размера гематомы. Небольшие по размеру гематомы лечатся медикаментозными препаратами, после терапии, как правило, побочные эффекты не проявляются. При обширных гематомах последствия имеют остаточный характер.
Симптомы
- Периодичная хромота.
- Болевой синдром в спине и нижних конечностях.
- Утрата мышечной и кожной чувствительности.
- Онемение позвоночника.
- Паралич ног.
- Ослабленность конечностей.
- Недержание кала и мочи.
Методы диагностики
Инсульт спинного мозга лечится только в стационарных условиях. Перед тем, как назначить соответствующее лечение, необходимо точно установить диагноз.
Для этого используется инструментальная и лабораторная диагностика:
- Общие и биохимические анализы крови, анализы мочи;
- электронейромиография;
- МРТ.
Имеет значение и визуальный осмотр пациента, сбор анамнеза, физикальное обследование. Важным моментом является дифференциация спинальных нарушений от патологий головного мозга.
Методы лечения
При спинальном инсульте может быть назначено консервативное или хирургическое лечение. Хирургическая операция показана, если причиной развития патологии стали такие заболевания, как опухоль позвоночника или спинного мозга, остеохондроз с наличием межпозвонковой грыжи, сосудистая аномалия.
В зависимости от первопричины развития инсульта пациенту доктор может прописать медикаментозную блокаду, лечебный массаж, иммобилизацию пораженного позвонка, физиотерапию, ЛФК.
При лечении спинальных инсультов особую роль играет общий режим пациента. Обязателен регулярный уход за кожей с целью профилактики пролежней, предупреждение застойных заболеваний легких, инфекций, дробное сбалансированное питание, контроль за мочеиспусканием и деятельностью кишечника.
Сегодня существуют специальные санатории для реабилитации после инсульта спинного мозга, где проводится ряд необходимых мероприятий. Поэтому лучше не отказываться от такого лечения в период восстановления.
Последствия и осложнения
Любой инсульт несет в себе определенные последствия и осложнения, но чтобы этого не происходило нужно неукоснительно следовать всем предписаниям врача. К тому же уровень осложнений во многом зависит от размеров очага. Например, при маленьком объеме выздоровление бывает полным. В других случаях следует быть осторожней.
- Нарушения двигательного, чувствительного аппарата.
- Инвалидность.
- Паралич.
- Ослабленность мышечной системы.
- Нарушения, связанные с дефекацией и мочеиспусканием.
- Недержание кала и мочи.
- Импотенция.
- Хромота.
- Атрофирование мышц.
Читайте также:


