Паравертебральных точек в поясничном отделе позвоночника
Современные врачи-вертебрологи считают, что острая боль, которая возникла в позвоночнике либо нижних конечностях, должна быть незамедлительно устранена.
Если же этого вовремя не сделать, то хронический болевой синдром будет провоцировать развитие психогенных расстройств, что в свою очередь приведет к утяжелению лечения и ухудшению прогноза выздоровления.
Если быстро купировать боль не удается при помощи обезболивающих препаратов для внутреннего применения или инъекционных, то применяется паравертебральная блокада.
Что скрывается за этим названием?
Паравертебральная блокада – это собирательное понятие, которое говорит о том, что блокада проводится в непосредственной близости к позвоночнику.
Преимущества этого метода лечения:
- быстрое обезболивание;
- отличная эффективность;
- максимально близкое введение препарата к очагу боли;
- возможность повторения проведения в случаях обострения болезни;
- минимальные побочные эффекты (при правильном проведении манипуляции);
- помимо обезболивающего эффекта, оказывает противовоспалительный, спазмолитический и противоотечный.
Разновидности околопозвоночных блокад
Существует множество разновидностей проведения этой манипуляции. Выбор подходящей осуществляется лечащим врачом в зависимости от заболевания и желаемого результата.
В зависимости от места воздействия различают:
- Тканевая блокада – инъекция вводится в ткани, расположенные вокруг пораженного сегмента позвоночника.
- Проводниковая блокада – лекарства могут вводиться перидурально, эпидурально, периневрально, параневрально либо параваскулярно. При этом происходит блокировка нервных волокон.
- Ганглионарная блокада – инъекция вводится в нервные узлы и сплетения.
- Рецепторная блокада – уколы проводятся в биологически активные точки кожи, связок, мышц, сухожилий.
В зависимости от места введения препаратов при проведении манипуляции выделяют следующие виды:
- блокада шейного отдела;
- блокада грудного отдела;
- блокада поясничного отдела;
- блокада крестца;
- блокада грушевидной мышцы;
- блокада седалищного нерва;
- блокада мышц головы;
- блокада большеберцового нерва;
- блокада затылочного нерва;
- блокада передней лестничной мышцы;
- блокада надлопаточного нерва;
![]()
- блокада задних ветвей спинномозговых нервов;
- блокада крестцово-копчикового сочленения;
- блокада крестцово-подвздошного сочленения и др.
Вид блокады подбирается каждому пациенту индивидуально, с учетом первичного заболевания, клинической картины и наличия сопутствующих болезней. Кроме того, немаловажную роль играет и владение врача техникой тех или иных манипуляций.
Показания проведения процедуры
Основной задачей блокады является быстрое устранение болевого синдрома. Она применяется при следующих болезнях и состояниях:
- шейный, грудной или поясничный остеохондроз;
- межреберная невралгия;
- миозиты;
- межпозвоночная протрузия диска;
- грыжа диска;
- радикулит;
- травмы позвоночника;
- люмбаго;
- опоясывающий герпес;
- боли, возникающие вследствие спазма мускулатуры;
- спондилоартроз позвоночника;
- хронические болевые синдромы;
- невралгии и невриты нервов, выходящих из позвоночного канала.

Наиболее часто блокада применяется при дегенеративно-дистрофических поражениях разных отделов позвоночника. Проведение блокады назначается строго по показаниям и в индивидуальном порядке, в случаях, когда остальные методы лечения не дают желаемых результатов.
Обычно для избавления от боли хватает 1 процедуры, однако иногда, в особо сложных случаях, возможно проведение от 2 до 15 блокад с перерывами 4-6 дней. Лечение при помощи этого метода нельзя проводить чаще, нежели 4 раза в год, согласно официальным рекомендациям.
Медикаменты, применяемые для блокад
В зависимости от количества применяемых препаратов выделяют следующие виды блокад:
- однокомпонентные – с использованием одного препарата;
- двухкомпонентные – одновременно вводится 2 препарата;
- многокомпонентные – вводится смесь из 3 и более препаратов.
Для проведения блокады могут применяться лекарственные средства разных групп. Ниже приведены основные из них.
Препараты этой группы являются основой блокады и применяются во всех ее видах.
Наиболее часто используют следующие анестетики:
- Новокаин – самый частый компонент блокады. Его эффект наступает спустя 2-5 минут после введения и длится около 2 часов. Этого времени обычно достаточно, чтобы убрать боль и улучшить состояние больного. Выпускается Новокаин в виде раствора с концентрацией 0,25%, 0,5%, 1% и 2%.
- Лидокаин – оказывает более длительный обезболивающий эффект (до 3 часов).
- Меркаин – его действие развивается немного позже – через 10-20 минут после введения, однако длительность обезболивания до 5 часов. Этот препарат применяется довольно редко, так как имеет ряд побочных эффектов.
Конкретный препарат и его дозу подбирает врач в каждом отдельном случае индивидуально. Очень важно перед проведением манипуляции провести пациенту тест на чувствительность к выбранному препарату. Это связано с высокой вероятностью развития аллергической реакции.

Эта группа препаратов оказывает сильное противовоспалительное действие, быстро и надолго устраняет боль, убирает отеки.
Помимо этого, кортикостероиды обладают противоаллергенным действием и предупреждают развитие аллергии на анестетики. Чаще всего эти препараты вводятся вместе с анестетиками для блокад в различных участках позвоночника, а также при патологиях суставов.
- Дипроспан – обладает пролонгированным действием и наиболее часто применяется для устранения болей в суставах и позвоночнике. Используют для блокад мягких тканей и невральных блокад.
- Дексаметазон – имеет непродолжительный эффект, который наступает очень быстро. Используется для блокад мягких тканей и суставов.
- Гидрокортизон – имеет быстро наступающее действие. Используется для невральных блокад.
- Кеналог – обладает пролонгированным и сильным действием. Показан для блокад суставов и позвоночника.
В многокомпонентных блокадах используются и другие лекарственные средства, которые усиливают силу воздействия основных компонентов и оказывают дополнительное положительное влияние на излечение болезни. Могут быть применены: витамины группы В, Лидаза, Румалон, АТФ, Платифилин и др.
Методика проведения блокады в шейном отделе позвоночника
Для этой блокады используется 0,25% раствор Новокаина. Пациент ложится на живот, голову разворачивает в противоположную от блокады сторону.

Место инъекций обрабатывают антисептическими препаратами. Инъекционная игла ближе к наружному краю разгибателя спины перпендикулярно коже.
Затем ее продвигают до прикосновения к поперечному отростку либо поврежденному позвонку и смещают на 1 см в сторону.
Остальные инъекции вводят на 1,5-сантиметровом расстоянии от предыдущего. В особо сложных случаях возможно применение смеси Новокаина с Гидрокортизоном.
Методика проведения блокады в поясничном и крестцовом отделах позвоночника
Существуют 2 методики проведения этих манипуляций:
Иглу продолжают вводить до достижения дуги позвоночника, потом она передвигается на 1,5 см ближе к средней линии туловища, немного вынимается наружу и производится еще введение раствора.
Очень важно, чтобы все манипуляции проводились соответствующим специалистом для обеспечения качественного результата без вреда здоровью.
Противопоказания
Существует целый ряд противопоказаний к проведению этой манипуляции. Это:
- отсутствие сознания;
- склонность к кровотечениям;
- гемофилия;
- патологии системы крови;
- тромбоцитопения;
- тяжелое общее состояние пациента;
- повышенная чувствительность к используемым препаратам;
- противопоказания к приему какого-либо из применяемых препаратов;
- заболевания органов сердечно-сосудистой системы;
- эпилептические приступы в анамнезе;
- миастения;
- заболевания психического характера;
- артериальная гипотония;
- детский возраст;
- инфекционные болезни;
- тяжелые поражения печени;
- почечная недостаточность;
- беременность;
- лактация.
Возможные осложнения
Независимо от того, какая блокада будет проводится, существует риск развития осложнений. Свести их к минимуму может квалифицированный специалист, проведение процедуры в стерильных условиях и подготовленный пациент.

Основные осложнения при блокадах позвоночника:
- кровотечение;
- боль в месте пункции;
- аллергическая реакция;
- гематома;
- инфицирование места укола;
- занесение инфекции к оболочкам спинного мозга;
- повреждения мягких тканей вследствие неаккуратного выполнения инъекции;
- осложнения, характерные при применении местных анестетиков;
- осложнения, характерные при применении кортикостероидов.
Следует отметить, что околопозвоночная блокада – это один из наиболее быстрых и эффективных способов избавления человека от боли, причиной возникновения которой послужили патологии позвоночного столба.
Однако относиться к данной процедуре нужно весьма серьезно и доверять свое здоровье можно только квалифицированному специалисту, хорошо зарекомендовавшему себя в медицине. Так как при нарушении техники выполнения блокада может привести к серьезным, а иногда — к непоправимым последствиям!
Правила пальпации позвоночника
Продолжая обследование больного, пальпируют все доступные ткани при максимальном расслаблении мышц. При этом больной укладывается поперек стола, причем весь корпус до тазобедренных суставов помещается на столе, руки вытянуты вдоль туловища, голова повернута в сторону и лежит на столе, ноги согнуты под углом 90° в тазобедренном и коленном суставах и свободно свисают вниз.
Оценивают тургор и трофику тканей, эластичность, крепитацию, болезненность, выраженность и стойкость местного дермографизма в местах пальпации, выявляют наличие триггерных зон, отеков, температуру кожи.
Затем производят пальпацию остистых отростков позвоночника большим и указательным пальцами правой руки. На шейном уровне их пальпируют в позе больного стоя или сидя с разогнутой шеей, на нижележащих уровнях — в любой позе, но лучше лежа. Если остистые отростки пальпируются на грудном уровне в положении сидя, то необходима поза максимального сгибания. Обращают внимание на расстояние между отростками, их болезненность и подвижность при пальпации, на одинаковую высоту расположения, на отклонение с расхождением и выстоянием, на образование углублений и неровностей между двумя отростками в виде свободных промежутков, на наличие болезненности склеротономных точек и зон с напряжением мышц, что позволяет выявить блокированный или гиперподвижный сегмент.
В норме остистые отростки расположены черепицеобразно, за исключением Т1 и Т2, Т9—Т12 позвонков, которые приближаются к горизонтальному положению. При пальпации остистого отростка С7 больного просят нагнуться назад и, если отросток не исчезает, то это С7, а если исчезает, то это С6. Важно помнить, что позвонок С7 в норме является малоподвижным по отношению к другим позвонкам цервикоторокального перехода.
Болезненность латеральной части остистого отростка свидетельствует о повышении натяжения на этой стороне, особенно если ротация в противоположную сторону ограничена. Чаще болезненны остистые отростки Л4, Л5, З1 или сразу два. Механизм болезненности обусловлен передачей давления на дегенерированный диск и избыточной подвижностью (нестабильностью) позвоночного сегмента.
В норме при глубоком вдохе остистые отростки несколько отдаляются друг от друга, грудная клетка расширяется, а при выдохе они приближаются, грудная клетка спадается. При наличии болей и блокады в грудном сегменте позвоночника больной дышит поверхностно и динамика дыхательной экскурсии отсутствует.
Для пальпации межостистых связок больной принимает кифотическую позу, остистые отростки расходятся и при пальпации снизу вверх по их направлению давление передается на связку, при этом появляются многочисленные периостальные болевые точки на ребрах, лопатках и грудине.
Пальпация суставных отростков на шейном уровне проводится сзади сбоку при наклоне головы чуть назад и в сторону пальпируемых суставов, по линии от точки позвоночной артерии вниз (соответствует суставу С1—С2). Точка пересечения этой линии с горизонтальной на уровне угла нижней челюсти соответствует суставу С2—С3.
Поперечные отростки и передние отделы тел позвонков, начиная со 2-го шейного позвонка необходимо пальпировать сбоку — спереди.
Капсулы межпозвоночных суставов в грудном отделе позвоночника пальпируются тотчас латеральнее отститых отростков, капсулы суставов головок ребер — на 2—2,5 см латеральнее остистых отростков, а бугорков ребер с поперечными отростками — латеральнее на 5—6 см в положении больного на животе или сидя.
На поясничном уровне интервертебральные суставы находятся на расстоянии 2,5 см кнаружи от одноименных межостистых промежутков; передние же края тел пальпируют через переднюю брюшную стенку.
Выявление паравертебральной болезненности является косвенным признаком межпозвонковой протрузии, а отсутствие ее свидетельствует об узости междужкового пространства, что наблюдают при выраженном поясничном лордозе и гомолатеральном сколиозе.
При пальпации ребер и межреберных промежутков выявляют болезненность, выстояние или западение ребра.
Крестцово-копчиковое сочленение и копчик исследуют в положении больного на животе. Врач, производя на копчик давление пальцами, определяет его болезненность и подвижность в саггитальной плоскости, а при давлении сбоку от ягодичной щели во фронтальной плоскости, а также болезненность расположенной в глубине мышцы, поднимающей анус. Копчик ощупывают указательным пальцем и в коленно-локтевом положении или на левом боку, при этом большой палец расположен над копчиком. Определяют положение копчика, его деформацию и отклонение в сторону. Пальпируют также крестцово-копчиковое сочленение, мышцы тазового дна: поднимающую анус, выше — копчиковую, еще выше — грушевидную мышцы.



Методы исследования пациентов соматоневрологическими синдромами
2.1. Методы нейроортопедического обследования
2.1.1 Особенности сбора анамнеза
Прием больного должен всегда начинаться с опроса, врачу необходимо выяснить жалобы пациента и собрать анамнез. При сборе анамнеза особое внимание требуется обратить на наличие:
· факторов, способствующих развитию заболевания (неблагоприятные профессиональные и бытовые статико-динамические перегрузки опорно-двигательного аппарата, гиподинамия, вынужденное положение, стресс, вредные привычки и т.д.).
· факторов, провоцирующих обострение заболевания (обострение соматического заболевания, подъем тяжести, травма, неловкое движение и т.д.).
· симптомов, предшествовавших обострению заболевания (утяжеление течения соматического заболевания, изменение длительности и характера болевых ощущений, появление церебральных или других симптомов и т.д.).
· перенесенных ранее заболеваний, травм и операций.
Опрос так же включает в себя получение данных о темпе развития дебюта заболевания, характере его дальнейшего течения, длительности ремиссий, влиянии заболевания на качество жизни пациента, степени компенсации нарушенных функций, трудоспособности. Необходимо выяснить длительность заболевания в целом, среднее количество обострений заболевания в год, длительность последнего обострения, применяемые ранее методы лечения и их эффективность.
По мере сбора анамнеза врач получает представление о психической и интеллектуальной сфере больного, о его отношению к болезни.
2.1.2. Объективное обследование
Объективное обследование включает в себя оценку соматического статуса по схемам, принятым в клинике внутренних болезней с проведением необходимых лабораторных тестов, оценку неврологического статуса, оценку нейроортопедического статуса.
2.1.2.1 Исследование осанки
Для первоначальной оценки осанки пациента необходимо поставить на двух электронных весах. К остистому отростку С7 прикладывают длинную нить с отвесом. В норме отвес должен проходить через все остистые отростки позвоночника, ягодичную щель и располагаться точно между обеими пятками. Обращают внимание на асимметричное положение надплечий, стояния остей лопаток, задних верхних остей подвздошных костей, ягодичных складок, разную длину ног, отклонение различных отделов позвоночника. Одновременно учитывают асимметрию нагрузки на правые и левые весы. В норме весы показывают симметричную нагрузку.
Наиболее простой методикой определения выраженности кифоза и лордоза позвоночника, а так же подвижности позвоночника в сагиттальной плоскости является курвиметрия. В норме грудной кифоз, в положении стоя, у взрослого человека достигает в среднем 13 мм, поясничный лордоз - 18 мм, при максимальном прогибе назад - 30 мм.
2.1.2.2 Исследование объема активных движений
· Определение объема активных движений в поясничном отделе позвоночника можно провести по следующей методике: верхний конец сантиметровой ленты фиксируется на уровне остистого отростка С7. Измеряется исходное расстояние от остистого отростка С7 до крестца. В норме при наклоне вперед это расстояние увеличивается не менее чем на 4-7 см, при наклоне назад уменьшается на 5-6 см. Для измерения боковых наклонов в поясничном отделе позвоночника используется большой транспортир со стрелой 55 см. Центр транспортира должен лежать на остистом отростке первого крестцового позвонка. Боковые движения отсчитываются по транспортиру в градусах. В норме угол наклона равен 25-30°.
· Объем активных движений в шейном отделе в норме представлен по данным Я.Ю. Попелянского (2004): сгибание в шее возможно до соприкосновения подбородка с грудиной, объем сгибания-разгибания составляет 130-160°, наклон головы происходит до 35°, поворот головы в пределах 90°.
· Грудной отдел позвоночника имеет грудной кифоз, угол которого в норме равен около 42°. Минимальный угол кифоза определяется в сегментах Т1-Т2 и Т12, максимальный - в Т5-Т6, Т6-Т7. Наибольший вклад в грудной кифоз вносят сегменты Т5-Т6, Т6-Т7. Вклад отдельных сегментов в подвижность грудного отдела позвоночника увеличивается от верхних сегментов к нижним. Наибольшая подвижность определяется в сегментах Т10-Т11, Т11-Т12,Т12-L1. Сгибательно-разгибательная подвижность грудного отдела позвоночника в норме составляет 35-37°, с возрастом она уменьшается. Объем сгибания в грудном отделе позвоночника можно определить с помощью курвиметра.
· Ротацию туловища определяют в момент поворота его в одну сторону при фиксированном тазе. Объем движения равен примерно 90° в каждую сторону.
· Амплитуду подвижности в суставах определяют при активных и пассивных движениях. Объем движений в суставах измеряется угломером или гониометром

Рис.2.1
Исследование объема движений гониометром
2.1.2.3. Исследование мышечного тонуса и определение болезненных триггерных точек
Мышечный тонус паравертебральных мышц наиболее часто исследуется методом пальпации. Различают три степени напряжения паравертебральных мышц:
· Первая степень - мышца мягкая, палец хорошо в нее погружается.
· Вторая степень - мышца умеренной плотности, но при определенном усилии кончики пальцев можно погрузить в ее толщу.
· Третья степень - мышца каменистой плотности, ее невозможно или почти невозможно деформировать при пальпации.
Кроме того, для клинициста наибольший интерес представляют триггерные мышечные пункты. При пальпации в мышцах определяются узлы различной плотности, различного размера, болезненные, меняющие величину под влиянием давления на них. При этом у пациента появляется болевая реакция в виде вздрагивания, гримасы боли, соответствующего словесного отчета, положительный "симптом прыжка". Особенно часто триггерные пункты определяются в местах переходов мышц в сухожилия и фасции.
2.1.2.4. Исследование болезненности других стандартных точек
· Остистые отростки позвонков: чаще всего болезненны на уровне С2, С5-С7, Т3-Т6, Т8-L1, L5-S2. Болезненность определяется постукиванием или интенсивной пальпацией.
· Паравертебральные точки - определяется болезненность при пальпации паравертебральных мышц на 2-3 см кнаружи от соответствующих остистых отростков, чаще всего болезненность паравертебральных точек по уровню локализации совпадает с болезненностью остистого отростка.
· Гребешковая точка подвздошно-поясничной связки располагается на гребне подвздошной кости, на 6-7 см кнаружи, выше и кпереди от задней верхней ости подвздошной кости, у перехода к передним отделам гребня. Боль при перкуссии этой точки иррадиирует в область паха и переднюю поверхность бедра.
· Задние верхние ости подвздошной кости - наиболее часто болезненны при болях в пояснице, коксартрозе, тазовых болях и т.д.
· Большой вертел - часто выявляется болезненность при вертеброгенных синдромах. Здесь под прямым углом прикрепляется грушевидная мышца, особенно актуальна при синдроме грушевидной мышцы, коксартрозе, контрактурах в тазобедренном суставе.
· Наружная и внутренняя головки трехглавой мышца голени - в положении пациента на животе, расслабив ногу в полусогнутом положении, интенсивная пальпация позволяет четко прощупать болезненные указанные головки трехглавой мышцы, особенно у пациентов с жалобами на крампи.
· Передняя большеберцовая точка - пальпируется на середине верхней трети переднее-наружной поверхности голени. Боли могут отдавать в наружную лодыжку и стопу.
· Малоберцовая точка - соответствует проекции головки малоберцовой кости, наиболее актуальна при перонеальном синдроме.
· Точки затылочных нервов - соответствуют местам выхода большого и малого затылочных нервов. Первый прощупывается у сосцевидного отростка по заднему краю грудинно-ключично-сосцевидной мышцы, второй - на середине линии, соединяющей сосцевидный отросток с первым шейным позвонком. Нередко болезненность распространяется на сосцевидный отросток височной кости и на теменную кость. Иногда боль при пальпации отдает в висок, лоб или глазницу.
· Точка позвоночной артерии - она расположена на границе наружной и средней трети линии, соединяющей вершину сосцевидного отростка и остистый отросток аксиса. Болезненность точки позвоночных артерий чаще отмечаются при вегетативных синдромах, болевом синдроме в области сердца, синдроме вертебрально-базилярной артериальной системы, висцеральной патологии.
· Точка клювовидного отростка - болезненность этой точки особенно часто отмечается у больных плече-лопаточным периартрозом.
· Ость лопатки - наиболее часто болезненна при шейно-грудном остеохондрозе, плече-лопаточном периартрозе, вертебрально-кардиальном, вертебрально-пульмональном синдромах, комплексном регионарном болевом синдроме верхней конечности.
· Стернальный триггерный пункт - болезненность в верхней трети грудины. Точка особенно часто болезненна при сочетании висцеральной и шейно-грудной вертебральной патологии.
· Точка грудинно-мечевидного сочленения и грудинно-реберные точки - болезненны при заболеваниях шейного и грудного отделов позвоночника, заболеваниях легких, сердца или их сочетаниях.
2.1.2.5. Висцеро-кутанные проекции при заболеваниях внутренних органов
У пациентов с наличием висцерального заболевания часто выявляются активные кожные зоны гипер- или гипоестезии. Исследуя болевую или температурную чувствительность, можно достаточно точно определить патологический висцеральный очаг. Считается, что изменения чувствительности кожных зон зависят от остроты импульсации соматического органа и от выраженности вертебрального очага поражения.
Локализованы следующие висцеро-кутанные проекции:
· Большая кривизна желудка - Т10-Т11;

- 15 летний опыт лечения заболеваний суставов и позвоночника
- Все в 1 день - осмотр врача, УЗИ, снимем боль и начнем лечение
- Прием врача 0 руб!до 30 июня!
при лечении у нас
- Причины
- Симптомы
- Диагностика
- Лечение
- Цены
- Отзывы
Содержание
- Симптомы заболевания
- Причины заболевания
- Методы диагностики
- Кто проводит лечение?
- Почему обращаются к нам?
- Отзывы наших пациентов
- Запись на лечение
Смещение позвонков поясничного отдела - листез, наиболее часто происходит в пояснице (точнее, в месте, где она переходит в крестец). Разделяют передний, задний и боковой варианты смещения позвонков.
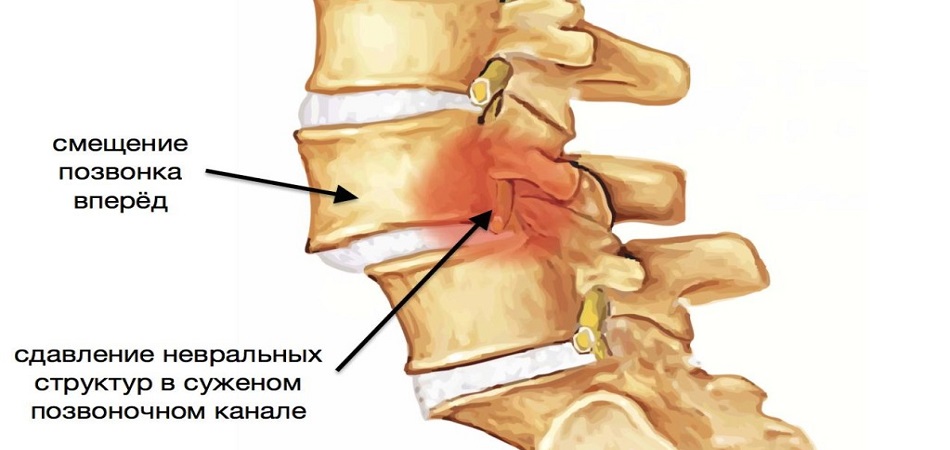 |
| Смещение позвонка поясничного отдела на уровне L4-L5 |
Различают 4 степени смещения позвонков. В зависимости от выраженности процесса, смещение позвонков может быть стабильным и нестабильным. Нестабильное смещение позвонков гораздо опаснее.
Смещение позвонков поясничного отдела: причины
Среди причин появления этого заболевания наиболее популярными считаются:
- врожденная нестабильность позвонков,
- нарушения в связочном аппарате позвоночника,
- травма, в результате которой образовалось смещение,
- системная патология опорной системы.
Чрезмерная физическая активность также может повлиять на развитие данного заболевания. Наиболее часто происходит смещение пятого позвонка поясничного отдела. Несколько реже смещается четвертый позвонок.
Патологическая подвижность возникает в результате нарушения целостности дуг либо же недоразвитие отростков суставов позвонка. Развитие заболевания приводит к тому, что смещенный позвонок давит на межпозвоночный диск и окружающие ткани, включая нервные корешки. Спустя некоторое время в диске начинают появляться трещины. В последствии эти изменения могут привести к появлению протрузии и грыже межпозвоночного диска.
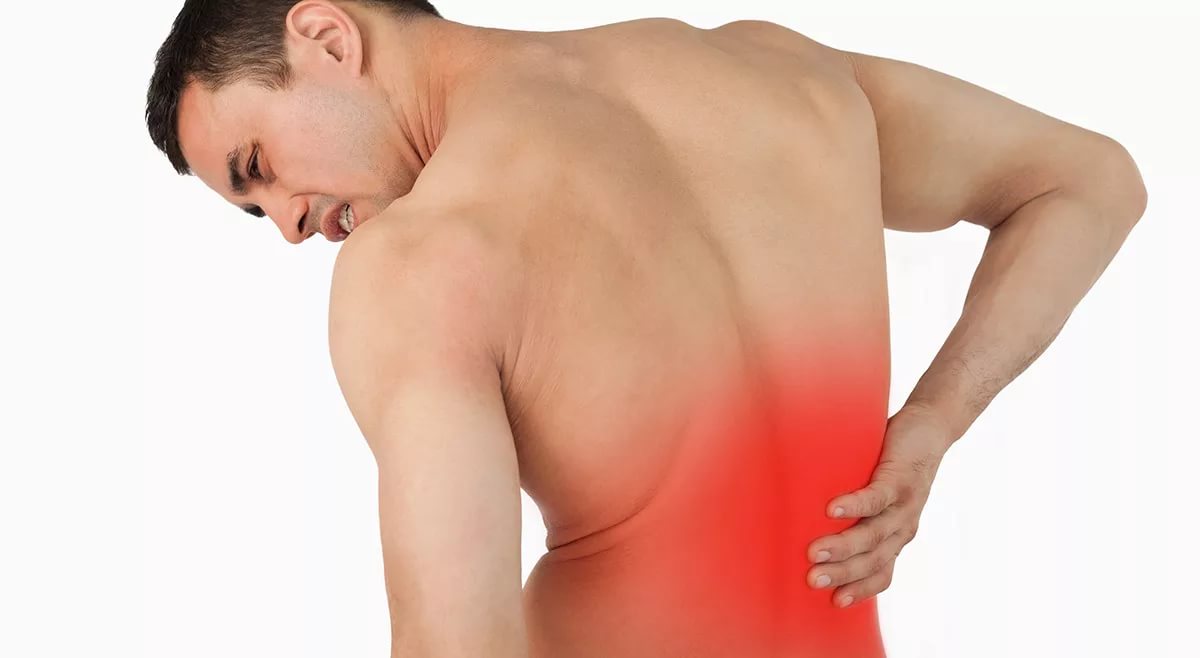 |
| Иррадиация (распространение) боли при смещении позвонков в поясничном отделе |
Смещение позвонков поясничного отдела: симптомы
Даже на начальных стадиях развития заболевания, боль в поясничной области неприменный спутник пациентов. Причем, если долго находиться в одном положении (к примеру, стоя или же сидя), то болезненные ощущения только усиливаются. Кстати, у боли может быть самый различный характер, боль может отдавать как в ноги, так и в спину.
Диагностика смещения поясничных позвонков
- УЗИ-диагностика
Неинвазивное исследование мышц, связок, сухожилий, суставов с помощью ультразвуковых волн.
Применяется при травмах костей - вывихи и переломы, артрозе суставов, остеохондрозе позвоночника.
Магнитно-резонансная томография
Высокоточный метод диагностики суставов и позвоночника с информативностью до 99%.
Смещение позвонка поясничного отдела: диагностика и лечение
Как только вы начали замечать проявление хотя бы каких-либо симптомов из тех, которые были указаны выше, нужно в обязательном порядке записаться на приём к врачу для диагностики. Ведь не секрет, что только своевременно обнаруженная болезнь поддаётся эффективному лечению.
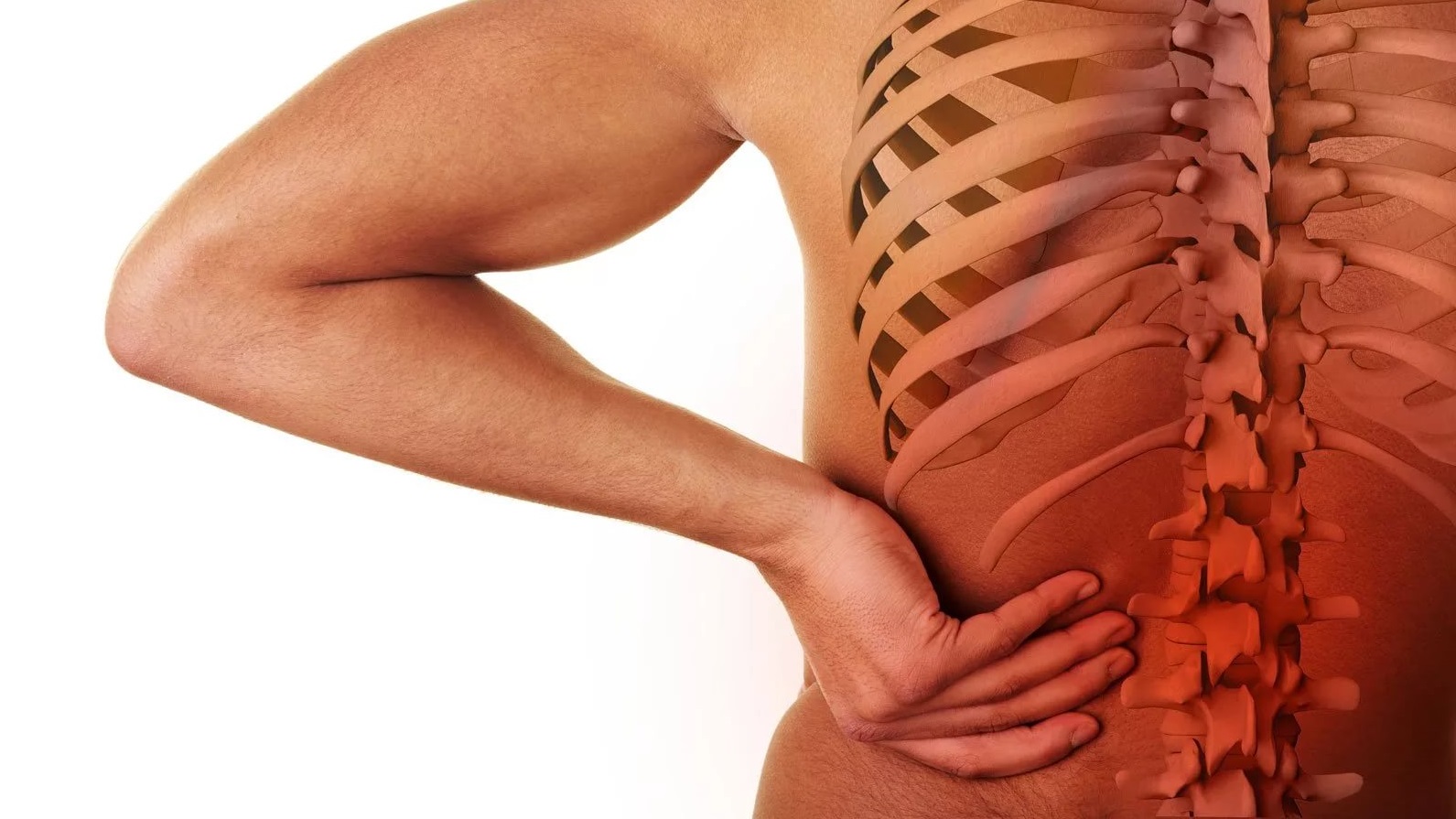 |
| Смещение позвонка поясничного отдела |
Врач-вертебролог непременно проведет полный осмотр, предварительно выяснив анамнез болезни. Благодаря этому можно получить полную картину о причинах возникновения заболевания, а также о возможных осложнениях. Наиболее результативным методом диагностики считается МРТдиагностика.
Для того чтобы выявить смещение 5 позвонка поясничного отдела иногда бывает достаточно обычной рентгенограммы. Это дает представление о механизме возникновения патологии и степени патологического процесса.
В клинике Стопартроз приём ведут опытные врачи-вертебрологи, которые могут гарантировать качественную диагностику и эффективное лечение.
Читайте также:



