Отраженные боли в позвоночнике при заболеваниях желудка
Боли в спине и заболевания желудочно-кишечного тракта
Пенетрирующая язва желудка
Пенетрирующая язва желудка — довольно распространенное заболевание, особенно у мужчин. Обычно возникает она у людей, постоянно нервничающих, питающихся кое-как, любителей острого и спиртного, кофеманов, курильщиков.
Конечно, физические и эмоциональные перегрузки, неправильный образ жизни, а главное, питание способствуют возникновению этой неприятной болезни, но не обязательно приводят ней. Немалую роль в возникновении этого заболевания играют и наследственные факторы, и строение вашего тела, и длительное употребление некоторых лекарств (глюкокортикоидов, резерпина, ацетилсалициловой кислоты, кофеина), и даже наличие в слизистой желудка спиралевидной бактерии — Helicobacter pylori.
При язвенной болезни желудка частенько болит грудной или поясничный отдел позвоночника. Конечно, основная боль возникает в желудке и только отдает в спину и левую половину грудной клетки.
Обычно боли возникают спустя полчаса — час после еды. через 2–3 часа после еды (поздние боли) и ночью (голодные боли, возникающие с 23 до 3 часов).
Естественно, желудочные боли, отдающие в позвоночник, не являются единственным симптомом заболевания. Рвота кислым, изжога, тошнота, отрыжка, запоры также сопровождают больного.
Не обязательно, но зачастую язвенник при хорошем аппетите начинает худеть, поскольку он старается ограничивать себя в питании, чтобы избежать болей после еды. Межсезонье — самый опасный период для людей, страдающих язвенными заболеваниями. Весна и осень — период обострений боли, после которого наступает временное облегчение — своеобразное затишье.
Боли в спине при язве желудка появляются не сразу. При надавливании слева или справа от позвоночника в области X грудного или I поясничного позвонков возникает резкая боль. Постепенно боли, отдающие в спину становятся тупыми, глубокими, словно опоясывают нижние ребра. Это значит, что заболевание уже развилось, язва проникла за пределы стенок желудка или двенадцатиперстной кишки в поджелудочную железу, малый сальник, печень, желчные пути, то есть произошла пенетрация.
Безусловно, диагноз может поставить только врач в результате осмотра и диагностических исследований. Поэтому, если вас что-то начинает беспокоить, немедленно обращайтесь к специалисту! Не нужно запускать болезнь. Чем быстрее она обнаружится тем проще с ней справиться, победить!
С язвой справиться можно, но нужно постараться. Во-первых, никакого алкоголя и курения, во-вторых, диета, а в-третьих, строгий режим дня, то есть никакого переутомления, ни физического, ни умственного.
Острый холецистит
Острый холецистит — это воспаление желчного пузыря. Обычно оно сочетается с камнями, но может возникать и из-за попадания микробов, в основном грамотрицательных бактерий группы Escherichia coli (кишечная палочка) и грамположительных — Staphylococcus (стафилококки) и Streptococcus (стрептококки).
Острый холецистит начинается резкими болями в правом подреберье. Затем они распространяются на правую подключичную область, плечо, лопатку, поясницу, живот. Иногда боли добираются даже до сердца — тогда может случиться приступ стенокардии. Боли могут преследовать несколько часов, а могут не отпускать и несколько дней. Сопровождают это заболевание тошнота, рвота, не приносящая никакого облегчения, повышенная температура.
Если не предпринимать никаких мер (а это немедленная госпитализация и лечение), то появляются желтушность кожи, напряжение мышц живота, до правого подреберья становится невозможно дотронуться. Общий анализ крови показывает лейкоцитоз, увеличение СОЭ.
Без операции при остром холецистите не обойтись. А при гнойной и гангренозной формах требуется полное удаление желчного пузыря.
Лечение проводится гликозидами, кокарбоксилазой, панангином, эуфиллином и гипотензивными средствами. Иногда назначаются антибиотики широкого спектра действия, но мнения врачей в данном вопросе расходятся. Многие считают, что антибиотики не могут остановить механизм разрушения желчного пузыря, а только притупляют процессы, как бы скрывая клиническую картину тем. что уничтожают некоторые симптомы. А это значит, что можно пропустить момент, необходимый для оперативного вмешательства!
При остром холецистите нужно особенно внимательно относиться к пищеварительной системе. Это значит, что при обострении первые 3 дня можно только пить минеральную воду, некрепкий чай, сладкие соки, разведенные наполовину кипяченой водой, отвар шиповника. Затем можно начинать есть, но только протертую пищу. Рекомендуются слизистые и протертые супы (рисовый, манный, овсяный), протертые каши (рисовая, манная, овсяная), кисели, муссы из сладких фруктов и ягод.
Через 3–4 недели диеты при хорошем состоянии можно не перетирать продукты (кроме жилистого мяса и овощей, богатых клетчаткой, — капусты, моркови, свеклы) и есть тушеное и запеченное (предварительно отваренное). К белому хлебу можно добавить не более 100 г ржаного, сеяного из обойной муки. Это разнообразит питание.
Острый панкреатит
Каждый из органов человека играет свою важную роль. Но хорошее пищеварение и обмен веществ невозможны без отличной работы поджелудочной железы, выделяющей ферменты, которые помогают перевариванию жиров, белков и углеводов.
Если вы постоянно переедаете и неправильно питаетесь (едите много жирной, острой, слишком горячей или слишком холодной пищи), почти забыли о белках, любите выпить, то поджелудочная может воспалиться и перестать нормально работать. А воспаление поджелудочной железы — это и есть острый панкреатит.
Конечно, не всегда только неправильный образ жизни вызывает болезнь. Панкреатит может развиться и на фоне других заболеваний: желчнокаменной болезни, хронического холецистита, сосудистых поражений, язвы, инфекционных заболеваний, отравлений и травм.
Но как связаны боли в спине с таким страшным заболеванием? Дело в том. что оно начинается с сильных опоясывающих болей в верхней части живота, которые отдают в лопатки, левую ключицу, задние отделы левых нижних ребер. Сильные боли — это первый и обязательный спутник острого панкреатита. Длятся они день, два или три, постепенно уменьшаясь, становясь все более тупыми, ноющими.
Правда, боли в области живота и спины — не единственный симптом заболевания. Мучительная повторная рвота, не приносящая облегчения, обязательно присутствует как в начале заболевания, так и при развитии осложнений. Вздутие живота, задержка стула, газы, боли в левом подреберье и подложечной области появляются и не исчезают. Так что если кольнуло, болит, не проходит, да еще и рвет постоянно, не глотайте первые попавшиеся лекарства, а срочно обращайтесь к врачу! Лучше перестраховаться, чем довести себя до тяжелейшего состояния, которое трудно вылечить. А может случиться еще хуже…
При остром панкреатите наблюдается учащение пульса — тахикардия, а вот температура тела обычно нормальная. Повышается она только при развитии нагноений. Анализ крови показывает значительное увеличение гемоглобина (до 140–150 г/л) и эритроцитов, уменьшение СОЭ. Если дело дошло до нагноений, то падает содержание лейкоцитов и лимфоцитов, наблюдается токсическая анемия. Часто повышается сахар в крови (более 5,5 ммоль/л натощак при норме 5.0 ммоль/л).
Острый панкреатит — тяжелое заболевание, поэтому лечится он и консервативными, и хирургическими методами. Если панкреатит диагностирован вовремя, то есть на ранней стадии, лечится он очищением организма от ядов, промыванием кишечника и брюшной полости, очисткой крови. А вот если уже появились гнойники, то необходимо хирургическое вмешательство.
При остром панкреатите применяют препараты, снижающие панкреатическую секрецию (атропин, платифиллин), антиферментные (контрикал, гордокс), тормозящие функцию поджелудочной железы (рибонуклеаза, фторурацил), гормоны пищеварительного тракта (даларгин, соматостатин), антибиотики и др.
Немалую роль в лечении острого панкреатита играет диета. При обнаружении этого заболевания человеку прописывается голод в течение 3–5 суток. При этом разрешается только питье щелочной негазированной минеральной воды. Правда, пить нужно много — не менее 2 л в день.
Спустя 3–5 дней (в зависимости от состояния) к воде можно добавлять немного жидких каш, а на 6-7-й день начать есть слизистые супы, кисели, кефир, йогурт, сухари из пшеничной муки высшего сорта, паровые котлеты из нежирной говядины, курицы, рыбы, картофельное пюре, творожную массу, отвар шиповника, черной смородины, слабый чай. Постепенно можно добавлять белковые омлеты, морковное пюре, протертые яблоки.
В общем, рацион больного должен быть высокобелковым (60 % белков животного происхождения), но низкоуглеводным. Однако средняя калорийность пищи не должна превышать 2500–2700 ккал.
Естественно, жареное, копчености, соления, маринады, консервы, алкоголь запрещены. Надо полностью отказаться от сала, сметаны, сдобного теста, сливок. Еду лучше всего варить или готовить на пару. В первые две недели пищу нельзя солить вообще, а потом (если уже нет сил!) чуточку подсаливать, но не увлекаться!
При легком панкреатите нужно соблюдать диету не менее 3 месяцев, при тяжелом — не менее года. Но в любом случае надо следить за питанием, ни в коем случае не переедать!
Ретроцекальный аппендицит
Аппендицит — это воспаление аппендикса, или червеобразного отростка слепой кишки. Когда аппендикс воспаляется, его просто удаляют. Ранее считалось, что это вообще атавизм, совершенно не нужный человеку. Однако природа не глупа, и ничто в ней не бывает просто так. Теперь ученые выяснили, что аппендикс необходим для защиты организма от инфекций, скорейшего восстановления микрофлоры кишечника после различных сбоев и нормальной работы всей пищеварительной системы.
Считается, что аппендицит возникает потому, что в аппендиксе собирается много микробов, которым нечего обеззараживать, поскольку пища поступает тщательно вымытой. Некоторые же врачи утверждают, что аппендицит имеет инфекционную природу (тут трудно не согласиться, хотя это не опровергает первую версию), что это заболевание цивилизации.
Аппендицит начинается неожиданно: резко прихватывает боль в правой подвздошной области. Боль преследует постоянно, но ее можно терпеть, особенно если у вас высокий болевой порог. Боль может не проходить несколько дней, а может отпустить через несколько часов. Правда, потом она возвращается и усиливается. Появляется тошнота и даже рвота. Однако рвота, в отличие от рвоты при панкреатите, например, не повторяется, если только к воспаленному червеобразному отростку не добавляется воспаление брюшины — перитонит.
При аппендиците бывают и запоры, и понос. Но отличающим признаком все-таки можно считать симптом Щеткина — Блюмберга — резкую болезненность при пальпации правой подвздошной области и напряжение ее мышц. Правда, у больных с ослабленной брюшной стенкой при слабой интоксикации и на поздних стадиях напряжение мышц может и не просматриваться.
При заднем расположении отростка, особенно если он замурован в сращениях позади слепой кишки, симптом Щеткина — Блюмберга частенько отсутствует даже при гнойном течении болезни. Зато налицо симптом Пастернацкого — боли при легком поколачивании в поясничной области.
Вообще ретроцекальный аппендицит протекает своеобразно. Начинается все с разлитой боли в животе, появляется рвота, затем боль отдает в поясничную область, правое бедро, наружные половые органы.
Основную роль в установлении диагноза играет обследование живота, но обязательны и пальпация прямой кишки, и исследование крови на лейкоциты. Конечно, главное — вовремя обнаружить воспалительный процесс и локализовать его. Аппендицит — не такое уже страшное заболевание, но без хирурга не обойтись. Так что при обнаружении малейших симптомов — к врачу! И не нужно ждать участкового. Звоните в скорую.
Если у вас есть подозрения на аппендицит, ни в коем случае не принимайте болеутоляющих (не усложняйте врачу задачу, а то потом сами будете недовольны тем, что доктор быстро не поставил диагноз), ничего не ешьте и не пейте, не грейте больной живот (тепло способствует распространению инфекции, и аппендикс может разорваться). Приложите что-нибудь холодное, лучше всего лед. Даже если вы заметили улучшение — боли вроде бы прошли, не надейтесь, что все само излечится. Не затягивайте с обращением к врачу, чтобы избежать осложнений!
Данный текст является ознакомительным фрагментом.
Если у человека возникает боль в спине одновременно с расстройством желудка, то можно предположить 2 причины: либо к заболеванию пищеварительного тракта присоединилась патология позвоночника, миозит спинных мышц, либо неприятные ощущения вызваны иррадиацией из внутренних органов.
Опоясывающая боль в области желудка и спины является серьезным симптомом поражения поджелудочной железы, язвенной болезни, метастазов опухоли в позвоночник, воспаления желчного пузыря, печени, почек.
- Особенности расположения желудка
- Механизм болей
- Основные патологии
- Грыжа диафрагмального отверстия
- Пиелонефрит
- Холецистит и печеночная колика
- Хронический дуоденит
- Язвенная болезнь
- Панкреатит
- Рак желудка и поджелудочной железы
- Рак желчного пузыря
- Рак почки
- Способы выявления причин
Особенности расположения желудка
Зоной спины традиционно считается задняя поверхность тела от шеи до ягодиц. Наиболее часто иррадиация происходит в поясницу. Это место имеет более точные ориентиры и закреплено анатомически по нижним ребрам и пояснично-крестцовому сочленению.
Анатомическое расположение желудка и соседних органов всегда оценивается по отношению к позвонкам:
- вход размещается слева от позвоночника, на уровне X–XI грудных позвонков;
- пилорическая часть (выход) — справа, напротив XII грудного–I поясничного.
Малой кривизной пересекается позвоночный столб слева направо и вниз. Нижний полюс большой кривизны может опускаться до уровня подвздошных гребней таза. В районе желудка расположены:
- спереди — печень своей левой долей;
- селезенка окружает орган сзади, сверху и слева;
- непосредственно позади находится поджелудочная железа;
- внизу — лежит тонкий кишечник.
Механизм болей
Важным моментом образования боли из желудка, отдающей в спину, является общая иннервация соседних органов из симпатических ганглиев чревного ствола, а также парасимпатическими волокнами блуждающего нерва. Через них по разным веткам идет связь со всеми структурами живота.
Болевые сигналы передаются рефлекторно на спинномозговые центры, которые также задействованы в регуляции тонуса мышечного аппарата спины, поясницы, почек, надпочечников.
При чрезмерной интенсивности они взаимно накладываются, и пациент ощущает отраженную болезненность в мышцах спины, между лопатками. Обычно патологический процесс начинается задолго до проявления болевого синдрома. Организм имеет резерв (порог) чувствительности.
Для того чтобы среагировали болевые рецепторы, в тканях должны произойти следующие изменения:
- разрушение нервных окончаний, клеток на уровне ганглиев (деструкция);
- затруднение кровообращения, нарушение снабжения кровью приводит к ишемии с кислородной недостаточностью и последующим атрофическим процессам;
- скопление и застой жидкости, выпот в межклеточное пространство;
- воспаление.
Эти процессы приводят к местному сдавливанию нервных клеток. Через спинной мозг сигнал поступает в головной и расценивается организмом, как необходимость помощи. Устойчивая связь используется в медицине как метод лечения. Специалистам по массажу, иглоукалыванию известны кожные и мышечные зоны воздействия на отдающие боли желудочного происхождения.
С другой стороны — болевой механизм затрудняет дифференциальную диагностику, поскольку бывает сложно разобраться, почему пациента беспокоит боль на уровне желудка, но в спине. Необходимо полностью исключить проявления:
- остеохондроза грудного или поясничного отдела;
- пиелонефрита (воспаление почки), гидронефроз;
- грыжи межпозвоночных дисков;
- другой патологии желудочно-кишечного тракта.
У больных с туберкулезом, ревматизмом, когда болит желудок и спина одновременно, думают о негативном влиянии медикаментозного лечения на желудок и активном специфическом воспалении в суставах позвоночника. 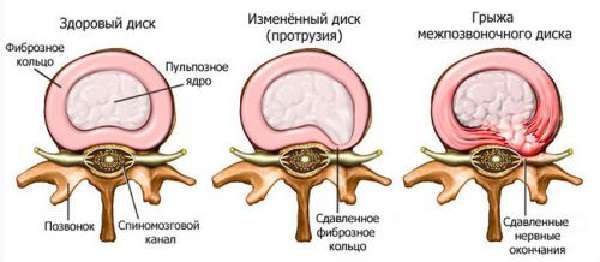
Грыжа в межпозвоночном канале способствует сдавлению нервных корешков
Для уточнения характера болей рассматриваются данные обследования, выявляется связь с приемом пищи. Желудочные боли обычно возникают спустя какое-то время после еды. Провоцируются нарушением питания, алкоголем стрессами.
А боли неврологического и суставного типа более склонны сопровождать травмы, физические перегрузки, провоцируются переохлаждением, перенесенными респираторными заболеваниями, ангиной.
Основные патологии
Мы рассмотрим основные болезни, которые могут сопровождаться болью в области желудка, отдающей в спину.
Болезнь вызывается врожденной недостаточностью соединительной ткани, большими физическими нагрузками, воспалительным процессом в желудке, увеличением массы тела. Различают 2 вида:
- скользящую — при условии, что поддиафрагмальная часть пищевода с верхним отделом желудка могут свободно перемещаться в положение над диафрагмой, а затем возвращаться на место;
- смешанную — часть содержимого грыжи (поддиафрагмальная зона пищевода) остается над мышечным кольцом, другая — передвигается при изменении положения тела.
Клинические признаки болей:
- локализуются в эпигастрии;
- отдают в лопатки, за грудину;
- не похожи на стенокардию, поскольку появляются после обильной еды, при наклоне туловища вперед, в положении лежа на спине;
- исчезают при отрыжке, после дефекации, питья воды.
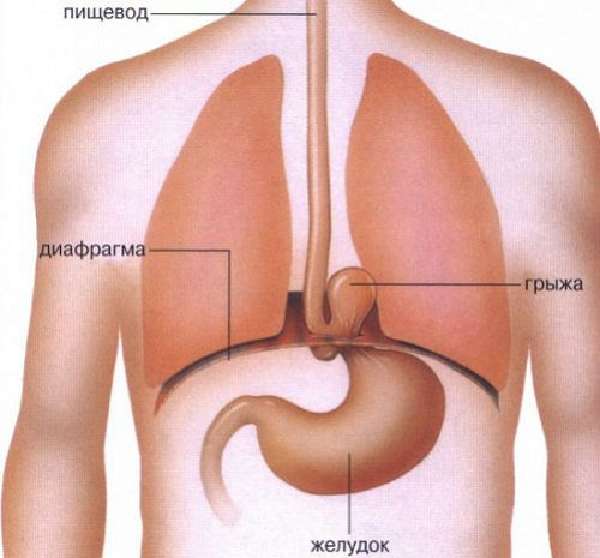
Для ущемления грыжи характерен приступ очень интенсивных болей Из дополнительных симптомов нужно отметить кислую отрыжку недавно съеденной пищей при попытке полежать, изжогу со жжением языка, икоту, осиплость голоса.
Острое или хроническое воспаление почечной лоханки называется пиелонефритом. Его причина — проникновение инфекции в мочевыделительную систему. Отечность органа вызывает растяжение наружной капсулы и болевые ощущения в пояснице, лопатках. Они отдают в область эпигастрия.
Заболевание сопровождается резким повышением температуры, ознобом, резями и частым мочеиспусканием. Воспаление подтверждается анализами крови и мочи. При осмотре врач обнаруживает положительный симптом Пастернацкого на стороне поражения (боль усиливается при поколачивании по пояснице). Если пациент не страдает ожирением, то возможно пропальпировать увеличенную болезненную почку.
Калькулезный пиелонефрит протекает на фоне имеющегося конкремента в лоханке или в мочеточнике. Обострения связаны с тряской в транспорте, физической работой. После приступа боли возможно появление крови в моче за счет травмирования сосудов двигающимся камнем.
Воспаление желчного пузыря и выводных протоков выражается в схваткообразных болях в правом подреберье, в эпигастрии с иррадиацией в спину, правую лопатку. Наиболее интенсивно протекают приступы желчекаменной болезни, она практически всегда сопровождается калькулезным холециститом. Причиной служит инфекция в застойном содержимом пузыря.
Клинически приступ проявляется тошнотой, рвотой с горечью, болезненностью в области правой надключичной зоны (френикус-симптом), расстройством стула, повышением температуры.
При хроническом течении больные ощущают постоянную тяжесть в подреберье справа, тупые боли. Обострения наблюдаются после жирной, жареной еды. Возможно обесцвечивание кала и пожелтение склер.
При осмотре врач проверяет симптомы:
- Кера — болезненность в правом подреберье в зоне желчного пузыря на выдохе;
- Ортнера — усиление болей при поколачивании по правой реберной дуге.
Болезнь распространена среди пожилых людей, их обращения к врачу значительно возрастают в праздничные дни при переедании. Пациенты беспокойны, прижимают руки к правой половине живота.
Воспаление двенадцатиперстной кишки чаще всего переходит из желудка, поэтому заболевание называют гастродуоденитом. Наиболее ранимой оказывается ближайшая часть — луковица (бульбит). Если на фоне хронического течения гастрита у пациента появляется иррадиация болей в спину, то это расценивается, как присоединение бульбита.
Болеть может живот в верхней части, поясница. Характерно начало спустя 1,5–2 часа после еды или ночью. Сильные боли сопровождают эрозивную форму бульбита. Пациенты жалуются на рвоту с примесью желчи, отрыжку кислым.
Чаще всего боль в желудке отдает в спину при локализации язвы на задней стенке и в двенадцатиперстной кишке. Характерны следующие признаки болей:
Редко наблюдается иррадиация в грудную клетку и низ живота. 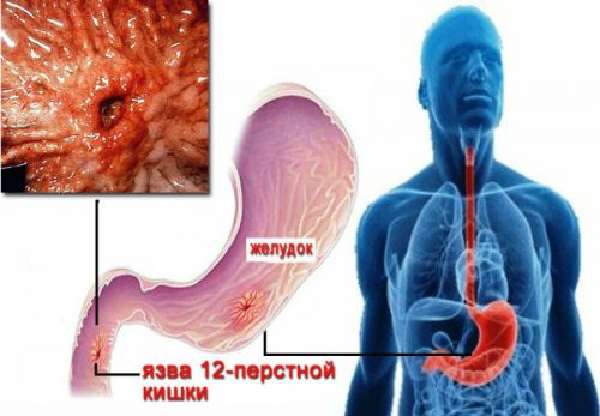
При язве желудка теряется аппетит, больные худеют, поражение двенадцатиперстной кишки отличается сохраненным весом и удовлетворительным аппетитом
Воспаление поджелудочной железы протекает с выраженными опоясывающими болями, которые не снимаются спазмолитиками. Отек органа с застоем секрета вызывает тошноту и рвоту, они не облегчают состояние пациента, икоту, сухость во рту, отрыжку.
Признаками панкреонекроза служит значительное ухудшение самочувствия:
- пульс учащен;
- возникает одышка;
- повышается температура;
- кожа бледнеет, покрывается липким холодным потом.
Панкреатит часто сопутствует холециститу, язвенной болезни. Поэтому клинически поставить диагноз сложно. Выручают лабораторные и инструментальные методы.
Злокачественную опухоль в желудке и в поджелудочной железе можно заподозрить по неутихающим болям постоянного характера, не зависящим от времени приема пищи. Вначале процесса пациенты обращают внимание на ноющую боль в эпигастрии, отдающую в подреберья, спину.
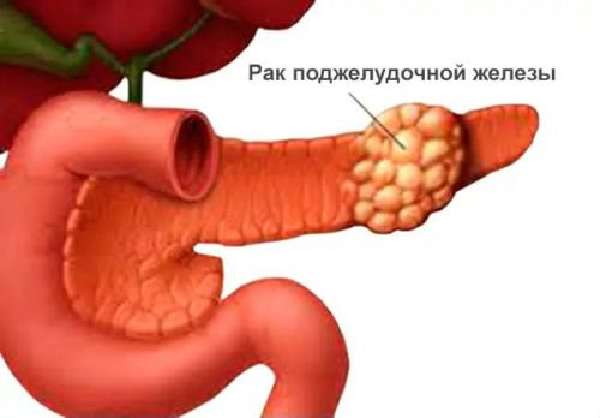
Разрастание рака вызывает изматывающую мучительную боль, отвращение к пище, похудение
Новообразование в желчном пузыре маскируется признаками холецистита, желчекаменной болезни, заболеваний печени. Практически каждый симптом нуждается в дообследовании:
- боли носят тупой постоянный характер, расположены в подреберье справа или в верхней части живота, иррадиируют в спину, лопатки, не связаны с приемом пищи;
- пожелтение кожи и склер глаз;
- температура повышается до 38 градусов;
- беспокоит тошнота, рвота желчью;
- живот вздут;
- пальпируется плотное болезненное образование в подреберье справа;
- в развернутой стадии появляется слабость, похудание.
Почечно-клеточный рак (гипернефрома) — наиболее распространенное злокачественное новообразование. Расположено в корковом веществе, исходит из канальцевого эпителия. Чаще болеют мужчины после 40 лет.
Клинические симптомы включают:
- боли с эпицентром в пояснице, отдают в подреберья, живот, могут носить характер почечной колики, интенсивность проявления зависит от стадии;
- в зоне нижнего полюса почки специалист пальпирует плотное образование;
- у мужчин увеличивается яичко с одной стороны (варикоцеле), появляется видимая кровь в моче после акта мочеиспускания;
- температура повышается умеренно, но держится длительное время, редко сопровождается ознобом;
- при гипертензии беспокоят головные боли;
- аппетит отсутствует;
- больной ощущает слабость, теряет вес.
Рак почки быстро метастазирует в другие органы (легкие, кости, печень, ткани головного мозга). Упорные метастазы способны проявиться через несколько лет после удаления первичной опухоли с почкой.
Способы выявления причин
Для дифференциальной диагностики происхождения опоясывающих болей врачу недостаточно расспроса о жалобах пациента и его осмотра. Большую помощь оказывают результаты исследования общеклинического типа и инструментальные.
- общий анализ крови — для любого воспаления типичен лейкоцитоз, сдвиг формулы, рост СОЭ, при опухолях, длительном течении язвенной болезни, почечной патологии развивается анемия;
- биохимические тесты — важны для выявления нарушения функции печени, поджелудочной железы;
- белок и сахар крови — сигнализируют о нежелательных изменениях почек, секреторной недостаточности при панкреатите;
- в моче проверяют количество лейкоцитов, бактерий, белок, слизь, эритроциты, эти виды исследования указывают на нарушенную фильтрационную и всасывательную функцию почек, воспаление в мочевыводящих путях;
- в анализе кала исследуют копрологию (избыток жира и непереваренных белков появляются при панкреатите), скрытую кровь, типичную для язвенного процесса, распадающейся опухоли.
Ультразвуковое исследование позволяет установить увеличение размеров, наличие плотных узлов в структуре неполых органов, камнеподобные образования.
Диагностика болезней желудка и двенадцатиперстной кишки сопровождается доступным методом фиброгастродуоденоскопии. Врач проводит визуальный осмотр, устанавливает не только патологию, но и ее стадию, локализацию. Метод необходим для взятия биоптатов из слизистой оболочки на цитологический и гистологический анализ при подозрении на опухоль.
Рентгеновские снимки позвоночника проводят в разных положениях пациента (специальные укладки). Они нужны для выявления изменения формы, строения позвонков и дисков. Магниторезонансная томография помогает уточнить развитие патологии в зонах, недоступных другим методам. В сложных случаях используют диагностическую лапароскопию на операционном столе.
Возникновение одновременных болей в зоне желудка и спине должно настораживать любого человека, особенно это касается пациентов с хроническими болезнями желудочно-кишечного тракта. Изменение характера болевого синдрома требует обязательного обращения к врачу.
1. Патология сердца.
1.1. Коронарогенные боли и все варианты острой ишемической болезни сердца и хронической ишемической болезни сердца.
1.1.1. Постинфарктный синдром Дресслера.
1.1.2. Синдром передней грудной стенки.
1.1.3. Плечеладонный синдром, постинфарктная склеродактилия.
1.1.4. Синдром Лобри-Сула.
1.2. Сердечно-сосудистый невроз (невроз сердца). Синдром Да Косты.
1.3. Гипертонические кризы с синдромом кардиальгии.
1.4. Климактерические кардиопатии у женщин и мужчин.
1.5. Кардиомиопатии.
1.6. Кардиотонзиллярный синдром.
1.7. Миокардиты.
1.8. Перикардиты.
2. Патология сосудистой системы.
2.1. Поражение аорты с синдромом аортальгии.
2.2. Поражение отходящих от аорты сосудов. Синдром Хилгера. Синдром мезентериапьной артерии. Синдром Лериша.
2.3. Поражение легочной артерии.
2.3.1. Первичная легочная гипертензия — болезнь Айерса.
2.3.2. Тромбоэмболический синдром с поражением сосудов системы легочной артерии.
2.4. Мигрирующий тромбофлебит Бюргера.
2.5. Флеботромбоз подкожных вен передней грудной стенки.
2.6. Синдром Педжета-Шреттера.
2.7. Синдром Мондора.
2.8. Синдром ксифоидии (синдром Ляховицкого).
2.9. Тромбоз мезентериапьных сосудов.
3. Патология легких.
3.1. Пневмонии.
3.2. Абсцесс легкого.
3.3. Пневмоторакс.
3.4. Инфаркт легкого.
3.5. Плевриты.
3.6. Мезотелиома плевры.
3.7. Опухоли легкого — первичные и метастатические. 3.7.1. Синдром Панкоста.
4. Патология костно-суставной системы грудной клетки.
4.1. Плечелопаточный периартрит, синдром Дюплея.
4.2. Синдром шейных ребер, синдром Наффцигера,
4.3. Клавикуло-стернальный, косто-хондро-стернальный, хондро-костальный артрит или артроз.
4.3.1. Синдром Титце.
4.4. Синдром Цириакса.
4.5. Миеломная болезнь.
4.6. Стернальгия при лейкозах и метастазах опухолей в грудину.
4.7. Метастазы опухолей в ребра.
4.8. Посттравматический болевой синдром.
5. Воспалительные и дистрофические процессы в мягких тканях туловища.
5.1. Миозиты.
5.2. Маститы. Мастопатии. Синдром Купера.
5.3. Опоясывающий лишай.
7. Заболевания органов малого таза и промежности.
7.1. Висцеральные рефлексы из гинекологической сферы.
7.2. Простатиты. Аденома предстательной железы.
7.3. Эпидидимиты. Тестикулиты.
7.4. Геморрой.
Приведенная выше классификация предназначена для первичной ориентировки. В нее включены лишь основные висцеральные синдромы. Не перечислены острые инфекции, а также заболевания, входящие в компетенцию ургентной хирургии. Не названы различные злокачественные заболевания, т.к. болевой синдром при раковом процессе обычно возникает на поздних стадиях.
Рассматривая перечисленные выше заболевания, сопровождающиеся отраженным висцеро-вертебральным болевым синдромом, в первую очередь, следует обратить внимание на то, что большинство страданий имитирует так называемые кардиальгии.
Некоторое сходство клинической картины ишемической болезни сердца и шейного остеохондроза обусловлено наличием тесных связей шейных ПДС и сердца через симпатические образования шейной области (в том числе и через возвратный нерв) с соответствующими сегментами спинного мозга. Это позволяет сосуществовать двум одновременным кругам патологической импульсации:
1) афферентной — из сердца через диафрагмальный нерв, спинной мозг в периартикулярные ткани шейного отдела позвоночника и верхнего плечевого пояса с последующей проекцией на кожу в соответствующей зоне Захарьина-Геда;
2) проприоцептивной импульсации из пораженного ПДС в проекционную зону дерматома, миотома и склеротома.
Кроме того, патологическая импульсация ирритативно-рефлекторным путем вызывает вегетативные нарушения в верхней квадрантной зоне. Это проявляется нарушением вегетативных сосудистых, потоотделительных, пиломоторных рефлексов, а также вегетативно-сосудистыми и трофическими нарушениями в висцеральной сфере, т.е. может рефлекторно воздействовать на сердце. Болевая импульсация из этих порочных кругов достигает по спиноталамическому пути соответствующих инстанций в коре головного мозга. Вследствие этого боли, связанные с поражением периартикулярных тканей (позвоночника, поперечно-реберных суставов, шейного ребра, передней лестничной мышцы, лопатки, грудной клетки, руки) могут проецироваться на область сердца. Эти, так называемые, боли грудной стенки (пектальгии) нередко имитируют приступы коронарогенной хронической, а также острой ишемической болезни сердца.
Необходимо помнить, что рефлекторная стенокардия и, особенно, провоцирование инфаркта вследствие обострения шейного остеохондроза возможны только у больных с признаками явного или скрытого коронарного атеросклероза или другими преморбидными изменениями со стороны сердца.
Особенности вертебро-коронарного синдрома
При наличии двух патологических процессов — ишемической болезни сердца и изменений в периартикулярных тканях (чаще наблюдается дистрофический процесс в шейном двигательном сегменте) — формируется сердечно-болевой синдром сложного генеза. Необходимо иметь в виду зависимость пектальгии при шейном остеохондрозе от ряда факторов:
1) позы и движения головы и руки;
2) выраженности вертебрального и экстравертебрального синдромов;
3) наличия участков нейроостеофиброза в верхней квадрантной зоне;
4) для больных шейным остеохондрозом нехарактерны жалобы на ощущения тоски и страха смерти;
5) отсутствие выраженных изменений со стороны ритма тонов, сердца и ЭКГ;
6) нехарактерны воспалительные изменения со стороны крови;
7) при наличии условий для соответствующего исследования имеет значение характер специфической реакции проводимости и комплексной относительной диэлектрической проницаемости плазмы, эритроцитов и тромбоцитов в полях СВЧ;
8 ) отсутствие эффекта от приема нитроглицерина и антикоагулянтов при остеохондрозе, но пектальгия уменьшается
Флеботромбоз подкожных вен передней грудной стенки
Вариант тромбоэмболического синдрома, являющегося следствием прогрессирующего атеросклероза и хронической ишемической болезни сердца. Больные жалуются на стойкие, длительные боли в области передней поверхности груди, усиливающиеся при активных движениях верхних конечностей и туловища, кашле, натуживании. Боли не купируются приемом валидола и нитроглицерина, облегчаются местными орошениями ментоловым спиртом или меновазином, эфиром. Наиболее эффективно применение гепариновой или троксивазиновой мази, что является одним из дифференциально-диагностических признаков.
Синдром Педжета-Шреттера
Обусловлен тромбозом подключичной вены. Соответствующие проявления могут имитировать экстравертебральные синдромы шейного остеохондроза. При физической нагрузке на руку в плече и во всей конечности появляются ноющие, иногда колющие боли. При острой закупорке этой вены на фоне высокой температуры внезапно появляются мучительные резкие стягивающие или распирающие боли, зябкость и тяжесть в руке, чувство онемения, покалывания в кисти. Выявляется гиперестезия с гиперпатическим оттенком, распространяющаяся от ключицы до сосковой линии. Из-за болей движения в руке
Отраженные висцеро-вертебральные синдромы из органов брюшной полости и отличительные особенности грудного и поясничного остеохондроза
Патологическая афферентная импульсация из внутренних органов, распространяясь по вегетативным образованиям и проецируясь в определенные зоны Захарьина-Геда, адресуется через сегментарный аппарат в очаги нейроостеофиброза на конечностях, грудной клетке и в позвоночнике. Эта импульсация способствует формированию дополнительного очага или активирует старый очаг. При обострении висцерального процесса усиливаются как висцеральные, так и отраженные боли. Последние носят ломящий и жгучий характер. Болевые точки локализуются в местах прикрепления мышц. Отраженные альгические зоны более широкие, чем висцеральные. Они также соответствуют стороне висцеральной патологии. В зависимости от расположения дополнительного очага могут возникать различные отраженные (ирритативно-вегетативные) синдромы. Висцеро-вертебральные синдромы не вызывают грубого вертебрального синдрома.
Наиболее характерной для патологии печени и желчевыводящих путей является правая верхнеквадрантная зона. Боли локализуются в области правого плеча, правой руки и под правой лопаткой. Часто возникает скаленус-синдром на этой же стороне. Мышечно-тонические изменения могут выявляться также в трапециевидной и длинной мышцах спины. Триггерной зоной, провоцирующей боли в области желчного пузыря, являются болезненные паравертебральные точки на уровне ПДС Th1 справа. Новокаинизация эти точек снимает боль в области желчного пузыря и зональные отраженные боли. В ряде случаев исчезает скаленус-синдром. При язвенной болезни желудка и двенадцатиперстной кишки отраженная боль локализуется в области поясницы (в 75%). В верхнем квадранте тела она локализуется реже (в 25%), при этом из пораженного желудка болевые импульсы распространяются в левый, а из двенадцатиперстной кишки — в правый квадрант. При язвенной болезни желудка нап ря гаются тол ько длинная и многораздельная мышцы спины слева, тогда как при болезни двенадцатиперстной кишки — справа. Триггерные зоны антидромного рефлекса на указанные органы вызываются с уровня ПДС Thx со стороны напряженных длинной и многораздельной мышц. Новокаинизация точек нейроостеофиброза на уровне этого сегмента уменьшает висцеральные и отраженные боли. Пальпация этих органов становится менее болезненной.
Для клиники указанной выше висцеральной патологии характерны яркие вегетативные проявления в верхнеквадрантной зоне соответствующей стороны. Надавливание на брюшную стенку в области больного очага (печень, желчный пузырь, желудок, двенадцатиперстная кишка, поджелудочная железа) дает повышение в заинтересованном квадранте кожной температуры и осцилляторного индекса. При холецистите, язвенной болезни двенадцатиперстной кишки, опухоли головки поджелудочной железы эти изменения отмечаются в правой руке. При язвенной болезни желудка и преимущественном поражении тела и хвоста поджелудочной железы пальпация этих зон дает вегетативно-сосудистые и пиломоторные нарушения в левом верхнем квадранте. При панкреатите и холецистите отмечается болезненность в VI, VII и VIII межреберьях между правыми передней и средней аксиллярными линиями.
При патологии мочеполовой сферы отраженные боли локализуются в области пояснично-грудного уровня Th12-L1, L1-L2
При мочекаменной болезни боли обычно иррадиируют в половые органы. При заболеваниях матки, мочевого пузыря и колитах боль локализуется в пояснично-сакральной области и нижнеквадрантной зоне, отмечаются напряжение многораздельных мышц соответствующей стороны и болезненность периартикулярных тканей ПДС L5-S1, реже — крестцово-копчикового сочленения и мышц тазового дна. Надавливание на эти анатомические структуры дает вегетативные нарушения в нижнеквадрантных зонах соответствующей стороны. Вертебральный синдром и симптомы натяжения при чистой висцеральной патологии отсутствуют.
Читайте также:


