Остеохондроз что это и методы лечения остеопороза
И если вы, уважаемый читатель, спросите сейчас автора, откуда же все-таки берутся эти шипы и что с ними делать, а вернее, что делать, чтобы их не было, то я вам отвечу следующее.
Что влияет на плотность кости? Наши кости подвержены сезонному колебанию (в зависимости от степени инсоляции): самая высокая плотность у костей в конце лета, спад начинается осенью (дни короче, и солнечных лучей меньше). Нижний пик – поздняя весна.
Наш рацион питания для жизни кости играет важную роль – в нем должно быть достаточно кальция и витамина D. Существует прямая зависимость между приемом в пищу фруктов и овощей и содержанием в кости кальция. Особенно полезны для здоровья кости цитрусовые (витамин С) и зелень (витамин К). И наоборот, потребление больше четырех чашек кофе в день (400 мг кофеина) удваивает риск перелома кости.
Но, пожалуй, самое главное – это физическая активность. Доказано: костная ткань сразу же начинает восстанавливаться, как только возвращается достаточная физическая активность. Остеобласты (созидатели кости) возбуждаются от физических упражнений, и это происходит всякий раз, когда ваша нога опирается о землю при ходьбе. Ходьба для кости полезнее, чем плавание, а бег полезнее, чем ходьба.
Остеобласты активизируются и при натяжении мышц – чем сильнее ваши мышцы, тем лучше они стимулируют кость.
Конечно, не всякая боль в средней или верхней половине спины означает остеопороз. Но если ваш рост уменьшился, появилась сутулость, а нижняя часть живота выпячивается вперед, вероятнее всего это остеопороз. Недуг изменил форму позвоночника так, что его нижняя часть искривилась вперед и выталкивает вперед желудок. Нужны специальное лечение и упражнения для укрепления спины и живота.
Теперь о весе тела. Те, кто страдает ожирением, могут сейчас удивиться: излишний вес является благом для кости. Чем тяжелее женщина, тем больше нагрузки приходится на ее кости, тем они крепче. И еще. Жировые клетки вырабатывают слабые формы эстрогена (женский половой гормон). Для кости это хорошо, для груди не очень (повышается риск рака молочной железы). Справедливости ради нужно сказать, что от остеопороза не застрахован никто, просто риск его развития меньше у женщин с излишним весом.
Риск остеопороза повышается, если вы:
• принимаете стероидные гормоны, гормоны щитовидной железы, антиконвульсанты (препараты против эпилептических припадков), мочегонные препараты;
• ведете сидячий образ жизни и уделяете физическим упражнениям менее 30 минут в день;
• потребляете меньше двух стаканов молока в день, курите, не принимаете витамин D, находитесь на солнце менее 10 минут в день, потребляете фрукты и овощи менее двух раз в день.
А если серьезно, то наш скелет – это метаболический орган, т. е. каждая косточка активно участвует в обмене веществ. И какой у вас обмен, вы можете узнать по хрусту суставов позвоночника.
Более подробно рассказывать про остеопороз не позволяет формат этой книжки – тема другая. Для тех, кто хочет узнать наверняка, есть остеопороз или нет, можно провести специальное исследование минеральной плотности кости (денситометрию).
Для всех остальных могу порекомендовать отличный комплекс упражнений по 30 минут в день, который защитит ваш позвоночник от этой напасти. А еще специальную диету (см. таблицы). Все вместе поможет вам сохранить кости, улучшить настроение и повысить самооценку – болеть некогда!
Комплекс упражнений, укрепляющих кости, должен включать в себя упражнения с нагрузкой, упражнения оптимальной интенсивности, силовые упражнения и упражнения на равновесие и гибкость. Именно такой комплекс предлагается вашему вниманию. Осваивать его лучше постепенно – по 2–3 упражнения за 3–4 недели.
Упражнения, укрепляющие костную ткань
1. Поставьте стул спинкой к стене так, чтобы он не скользил. Встаньте спиной к нему на расстоянии примерно в 15 см. Ноги поставьте не ширине плеч, руки скрестите на груди, расслабьте плечи и смотрите прямо перед собой. Теперь чуть наклонитесь вперед (шея и голова должны быть на одной линии). Сделайте глубокий вдох и, не торопясь, опуститесь на стул. Немного отдохните, а затем медленно встаньте. Выполните упражнение 8 раз, отдохните и снова – 8 раз.
Упражнение можно упростить, если подложить на стул подушку, и усложнить, если не садиться на стул (опуститься почти на стул) и задержаться в этом положении несколько секунд. Можно взять в руки гантели и делать упражнение с ними.
Для тех, кому это упражнение показалось слишком простым, его можно заменить: встаньте рядом с опорой, слегка придерживаясь за нее рукой. Ноги на ширине плеч. Сделайте большой шаг вперед правой ногой с пятки, а затем опуститесь на всю стопу (вес должен быть равномерно распределен между ступнями обеих ног). Задержитесь на несколько секунд, затем оттолкнитесь и с правой ноги вернитесь в исходное положение. Теперь сделайте упражнение с левой ноги. Повторите 8 раз с каждой ноги, отдохните и выполните еще по 8 раз с каждой ноги.
2. Если у вас дома есть ступенька для аэробики – это то, что нужно, если же ее нет – дело поправимое. Суть в том, что подъем на ступеньку является самым эффективным упражнением для костей и суставов. Правы те, кто не пользуется лифтом, а поднимается вверх по ступенькам. В аэробике даже есть специальный комплекс степ-аэробика (упражнения со ступенькой). Одним словом, можно выйти на лестницу и проводить упражнение, держась за перила.
Встаньте вплотную к нижней ступеньке, слегка придерживаясь за перила (убедитесь, что лестница и перила крепкие). Поставьте правую (левую) ногу на первую ступеньку (голову и спину держите прямо и на одной линии), поднимитесь так, чтобы левая ступня доставала до нижней ступеньки (держите вес тела на правой ноге). Задержитесь в этом положении на несколько секунд и вернитесь в исходное положение. Выполните упражнение 8 раз с одной ноги, затем столько же с другой ноги, отдохните и повторите цикл еще раз.
3. Для этого упражнения вам понадобятся гантели, их можно купить в спортивном магазине, но также можно сделать из подручных средств. Для этого достаточно взять пустые пластиковые бутылки и наполнить их водой. Советую начинать упражнение с минимального отягощения (отягощение – это гантели или другой груз).
Сядьте на стул (заранее положите рядом гантели), спина прямая, ноги на ширине плеч. Возьмите гантели в руки и согните локти (гантели должны быть на уровне плеч параллельно полу), ладони разверните наружу. Медленно поднимайте руки вверх и вперед (гантели должны оказаться вверху перед вашей головой, а не над ней). Задержитесь на несколько секунд и вернитесь в исходное положение. Повторите 8 раз, отдохните и сделайте еще 8 повторений.
4. Это упражнение также со стулом и гантелями. Исходное положение такое же. Держа гантели в руках, наклонитесь вперед примерно на 7-15 см (спина прямая с опорой туловища на область таза). Гантели нужно держать перед грудью, ладонями внутрь (движение такое, словно вы обхватили дерево перед собой). Теперь отведите локти назад (сведите лопатки вместе). Задержитесь в этом положении на несколько секунд и сведите руки вместе (обнимите воображаемое дерево). Чуть отдохните и снова повторите, и так 8 раз. После этого вернитесь в исходное положение, отдохните пару минут и снова повторите 8 раз. Важно держать спину прямой и неподвижной!
5. Сидя на стуле, ноги на ширине плеч, в каждую руку возьмите гантели (можно начать осваивать упражнение без отягощения, а затем с минимальным весом). Немного наклонитесь вперед (спина прямая) и опустите запястья на колени. Сделайте движение кистями с гантелями вверх и чуть в сторону от туловища, не отрывая запястья от колен. Задержитесь в этом положении на несколько секунд и опустите кисти с гантелями вниз. Повторите 8 раз, отдохните пару минут и снова сделайте 8 повторов.
6. Лягте на пол (на коврик или полотенце) на живот лицом вниз, ноги вытяните так, чтобы носки упирались в пол. Одну руку (левую) вытяните вдоль тела ладонью вверх, а другую вытяните над головой ладонью вниз. Это исходное положение. Поднимите одновременно левую руку и правую ногу вверх (оторвите их от пола как можно выше, при этом поднимая и голову). Задержитесь в этом положении на несколько секунд и вернитесь в исходное положение. Повторите 8 раз, затем поменяйте руку и ногу и снова сделайте 8 раз. Отдохните несколько минут и повторите весь цикл.
7. Лягте на пол (на коврик) на спину, согните колени, ступни поставьте на пол (ноги на ширине плеч, расставлены примерно на 30–45 см). Одну руку положите на живот (вы почувствуете, как сокращаются ваши мышцы), другую вытяните вдоль тела ладонью вниз. Это исходное положение. Приподнимите таз над полом на величину спичечного коробка (или немного больше), задержитесь на несколько секунд и вернитесь в исходное положение. Повторите 8 раз, отдохните несколько минут и снова выполните 8 повторений. Важно, чтобы напряжение было именно в мышцах живота (вы можете ощутить это рукой), а не в мышцах бедер (бедра должны оставаться расслабленными).
8. Лежа на полу, на спине, ноги вместе, колени согнуты. Одна рука лежит на животе, другая рука вытянута вдоль туловища ладонью вниз. Это исходное положение. Поднимите ягодицы на высоту спичечного коробка, задержитесь на несколько секунд (почувствуйте, как сокращаются мышцы живота) и вернитесь в исходное положение. Повторите 8 раз, отдохните несколько минут и снова сделайте 8 повторов.
9. Для этого упражнения понадобится отягощение для ног. Это могут быть любые грузы, которые привязываются к голеностопным суставам. Лягте на пол на левый бок, ноги лежат вместе одна на другой. Нижнюю ногу согните в колене, голову придерживайте левой рукой (обопритесь головой на левую руку, согнутую в локте), а правую положите перед собой (для баланса). Это исходное положение.
Поднимите правую ногу (нога прямая), задержитесь на несколько секунд и вернитесь в исходное положение. Повторите 8 раз, отдохните, повернитесь на правый бок и выполните упражнение 8 раз. Это полный цикл. Отдохните и сделайте еще один цикл. Идеальное выполнение – подъем ноги под углом в 45°.
10. Встаньте рядом со столом (на расстоянии 15–30 см от любой опоры), ноги расставьте на ширину плеч, спина прямая. Слегка опираясь о край опоры, медленно поднимитесь на носки (как можно выше), задержитесь на несколько секунд и так же медленно опуститесь на всю стопу. Повторите 8 раз, отдохните, не отходя от опоры, и снова сделайте упражнение 8 раз.
11. Для этого упражнения понадобятся стул с глубоким сиденьем (бедра должны располагаться на сиденье стула) и два отягощения, которые закрепляются поверх шнуровки кроссовок. Сядьте на стул, прислонившись к его спинке спиной, закрепите грузы, ладони положите на бедра. Выпрямляйте колени так, чтобы пятки были от пола на высоту спичечного коробка, а носки вытянуты. Задержитесь в этом положении на одно дыхание, а затем потяните пальцы ног на себя. И так 8 раз – стопы от себя и на себя. Затем опустите ноги на пол, отдохните и снова выполните упражнение 8 раз.
12. Положите гантели на пол так, чтобы вы могли между ними лечь. Лягте на спину, колени согните, ступни поставьте на пол на ширину плеч. Возьмите гантели так, чтобы локти были согнуты, предплечья оставались на полу параллельно друг другу. Ладони должны быть направлены в сторону ног, запястья на одной линии с предплечьем и локтем. Гантели находятся на середине груди. Вытолкните гантели вверх на вытянутых руках, задержитесь на несколько секунд и медленно опустите гантели в исходное положение. Сделав 8 раз, отдохните и снова повторите упражнение 8 раз.
13. Сядьте на стул, стопы на полу на ширине плеч. Возьмите в каждую руку по гантели (руки с гантелями опущены вниз). Поднимите одну гантель до уровня плеча (согните руку в локте), разворачивая запястье во время подъема так, чтобы большой палец оказался у вашего плеча (плечо не выдвигайте вперед). Задержитесь на мгновение, а затем опустите руку вниз. Повторите 8 раз и отдохните, затем перемените руку и снова сделайте упражнение 8 раз.
Упражнения для тренировки координации движений (профилактика падений)
1. Встаньте, ноги вместе, руки вдоль туловища, голова приподнята. Оставайтесь в этом положении от 30 секунд до 2 минут.
После того как вы уверенно справились с этим упражнением, можно его усложнить: медленно (полный круг за минуту) начинайте раскачиваться, не отрывая ступни от пола вперед, влево, назад, вправо и вперед.
2. Встаньте рядом с опорой (стеной), ноги поставьте на ширине плеч. Одной рукой придерживайтесь за опору, а другую руку вытяните в сторону. Поднимите колено на 15 см, носок поднятой ноги направьте к полу и поверните колено вращением бедра в сторону. Уприте ступню этой ноги в голень ноги опорной. Зафиксируйте это положение в течение 30 секунд (до 2 минут), опустите ногу и вернитесь в исходное положение. Упражнение выполняется по 1 разу каждой ногой. Как только вы будете выполнять его уверенно, можно поднять в стороны обе руки (не придерживаться за опору).
3. Встаньте рядом со стеной (нужно будет пройти вдоль стены 10–20 шагов), касаясь ее для устойчивости рукой на уровне плеча. Голову держите прямо (смотрите перед собой, а не под ноги). Поставьте одну ступню перед другой так, чтобы пятка передней ноги касалась носков задней (образуется прямая линия из стоп). Идите так 10 или 20 шагов вперед, затем в обратном направлении. Отдохните и выполните еще раз. Как только вы почувствуете себя уверенно, выполняйте упражнение без поддержки.
Есть очень простое и достаточно точное средство самодиагностики остеопороза – измерение своего роста в динамике. Делайте это утром: снимите обувь, встаньте к стене так, чтобы носки и спина были вплотную прижаты к стене, смотрите прямо перед собой. Пусть кто-то положит линейку вам на голову и сделает отметку на стене на уровне вашей макушки. Осталось измерить это расстояние сантиметром.
Если ваш рост уменьшился по сравнению с прошлым годом на 1 см и более, то следует обратиться к врачу.
1) переломы даже от легких травм;
2) уменьшение роста на 2 см;
3) сгорбленная спина или искривленный позвоночник;
4) хроническая (постоянная) боль в спине в среднем или верхнем отделе позвоночника.
Не забудьте о питании, снабжающем организм достаточным количеством кальция и минералов.
Нормы потребления микроэлементов в сутки
Кальций – 800 мг, для женщины в постменопаузе – 1500 мг
Остеопороз – это тяжелое системное заболевание, для которого характерно снижение плотности костной ткани. Им чаще всего страдают лица пожилого возраста и женщины старше 40 лет. Причина развития патологии – чрезмерная потеря кальция организмом и массивное вымывание его из костей. В результате те становятся очень хрупкими, из-за чего легкостью деформируются и ломаются.
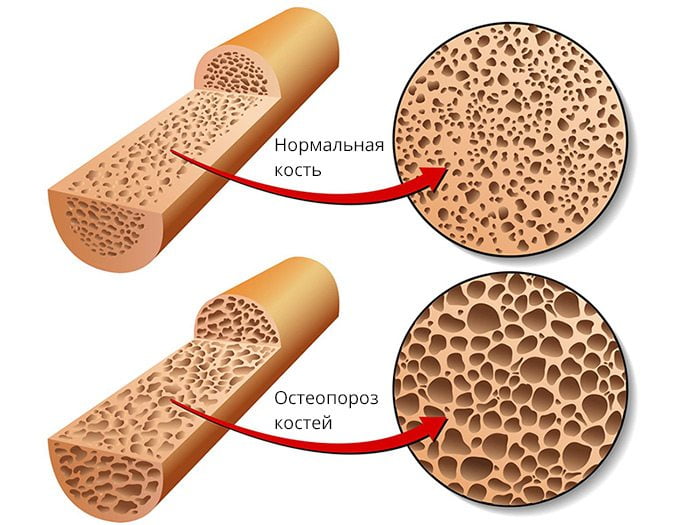
По статистике, остеопоротическую деформацию позвонков можно обнаружить у 12% населения развитых стран. У разных людей она имеет различную степень выраженности. Остеопоророз поясничного отдела опасен бессимптомным течением. У больных могут полностью отсутствовать клинические проявления болезни вплоть до перелома позвонка. Именно это делает болезнь особенно коварной и непредсказуемой.
Остеопоротические переломы – это серьезная социально-экономическая проблема развитых стран мира: они приводят к развитию ярко выраженного болевого синдрома, ухудшают качество жизни пациентов, повышают риск преждевременной смерти в 1,5-4 раза. К сожалению, выявить переломы позвонков врачам удается далеко не всегда, причем несмотря на наличие доступных современных методов диагностики! По статистике, в Америке не диагностированными остается 45% переломов, в Европе – 30%.
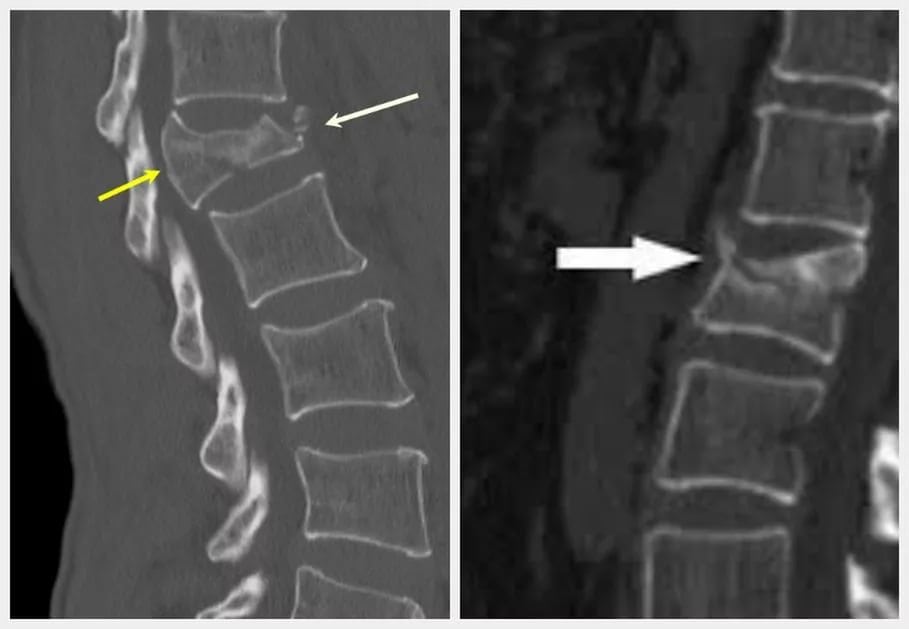
Своевременная диагностика и лечение остеопороза поясничного отдела позвоночника помогают снизить риск развития патологических переломов. Это, в свою очередь, дает возможность избежать множества нежелательных последствий.
Трудности в лечении остеопороза позвоночника
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Ввиду неуклонного роста частоты остеопоротических переломов проблема борьбы с патологией с каждым годом становится все актуальней. На сегодня не существует общепринятой тактики лечения болезни. Все существующие лекарственные препараты и хирургические методики имеют массу недостатков и не всегда дают хороший эффект.
- кальцийсодержащие препараты действуют медленно и практически не влияют на резорбционные процессы в костях. Они больше подходят для профилактики остеопороза, однако малоэффективны в его лечении;
- средства, препятствующие резорбции костной ткани, вызывают массу побочных эффектов. Во время их приема человек не замечает улучшения самочувствия, что приводит к нарушению режима приема препаратов. В результате многие больные попросту прекращают лечиться по рекомендованной врачом схеме;
- не существует конкретных показаний к хирургическому лечению остеопороза позвоночника. Это значит, что при выборе лечебной тактики врачи нередко руководствуются только собственным опытом и интуицией;
- нет достоверных данных об эффективности и безопасности разных операций при остеопорозе. Также не существует четких критериев выбора между вертебропластикой, кифопластикой, передней и задней стабилизацией позвоночника. Все это говорит о необходимости дальнейших исследований и совершенствования методов лечения болезни.
Остеопороз позвоночника крайне тяжело поддается лечению. Поэтому всем людям старше 50 лет следует заниматься его профилактикой. Лицам из группы риска врачи советуют регулярно посещать ортопеда и при необходимости принимать препараты кальция.
При появлении одного или нескольких из перечисленных симптомов сразу же обращайтесь к врачу. Запомните: только специалист сможет отличить остеопороз от остеохондроза, радикулита, ишиаса и других заболеваний со схожей клинической картиной.
Лекарственные препараты для борьбы с остеопорозом
Для лечения патологии чаще всего используют ингибиторы костной резорбции вместе с препаратами кальция и витамина D3. Среди первых наиболе популярны бисфосфонаты (Актонель, Ризедронат, Алендронат), Стронция ранелат, Кальцитонин лосося. Перечисленные лекарства замедляют разрушение костной ткани, тормозя развитие остеороза. Именно они наиболее эффективны в борьбе с болезнью.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Что касается кальция, его всегда используют в комплексе с витамином Д (который необходим для его усвоения). В большинстве случаев врачи назначают больным средства, содержащие оба компонента. Нередко в ход идут препараты, в состав которых входит еще и фосфор. Естественно, комбинированные лекарства гораздо лучше восстанавливают структуру костной ткани. Судя по отзывам врачей, именно они лучше всего подходят для лечения остеопороза поясничного отдела позвоночника.
В состав препаратов могут входить разные формы кальция (карбонат, цитрат или гидроксиапатит). Они отличаются по усваиваемости и количеству побочных эффектов. При выборе кальцийсодержащего средства на это нужно обязательно обращать внимание.
Таблица 1. Сравнение разных форм кальция
85% всех кальцийсодержащих препаратов на нашем рынке представлены карбонатом кальция. Однако такие лекарства плохо усваиваются, вызывают массу побочных эффектов и даже приводят к развитию осложнений. Поэтому при покупке кальцийсодержащих лекарств следует отдавать предпочтение средствам, содержащим цитрат или гидроксиапатит.
Если у вас понижена кислотность желудочного сока, ни в коем случае не принимайте препараты на основе карбоната кальция. Они не принесут никакой пользы вашему здоровью, а только вызовут неприятные осложнения.
ЛФК при остеопорозе поясничного отдела позвоночника
Лечебная гимнастика – это важная часть комплексного лечения остеопороза. Она помогает укрепить мышцы спины, улучшить микроциркуляцию и обмен веществ в паравертебральных тканях. Регулярные занятия лечебной физкультурой позволяют нормализовать метаболизм в костях позвоночника, замедляя их разрушение.
Поскольку при остеопорозе костная ткань становится очень хрупкой, заниматься нужно предельно осторожно. Очень тщательно нужно относиться и к подбору комплекса упражнений. Желательно, чтобы этим занимался ортопед или реабилитолог.
Прежде чем приступать к занятиям ЛФК, обязательно посоветуйтесь с врачом. Тот обследует вас и скажет, разрешены ли вам физические нагрузки. После этого специалист подберет вам наиболее безопасные упражнения.
Методы хирургического лечения патологии
Оперативное вмешательство необходимо пациентам с остеопоротическими переломами позвоночника.
Большинство врачей для борьбы с ними использует вертебропластику и транспедикулярную фиксацию. При выполнении последней хирурги нередко сталкиваются с рядом трудностей. Основная из них – выраженное снижение плотности костной ткани. Иногда медикам приходится отказываться от транспедикулярной фиксации из-за высокого риска прорезывания винтов.
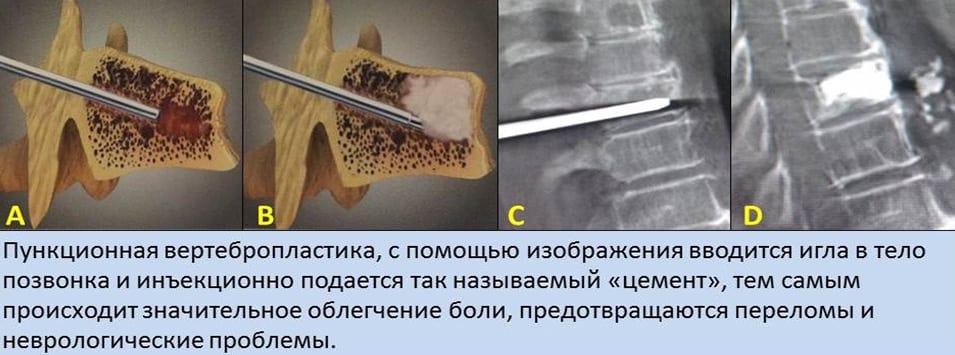
Заднюю стабилизацию позвоночника выполняют при свежих оскольчатых переломах одного или двух сегментов. Операции с передним доступом делают при застарелых переломах, переломовывихах, значительном снижении высоты тел позвонков и выраженной нестабильности позвоночника. Их также выполняют в случае неэффективности транспедикулярной фиксации. При полисегментарных переломах в поздней стадии больным показано введение цемента в тела позвонков.
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки - не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
Заболевания костей и суставов встречаются во всех возрастных группах, являются мучительными недугами, значительно ограничивающими двигательную активность человека. Наиболее распространенными считаются остеопороз и остеохондроз. Клинические проявления этих болезней на начальных стадиях похожи, но причины, патогенез, лечение и прогноз имеют свои особенности.
Часто встречается сочетание этих патологических процессов, что требует от специалистов умения скомпоновать в единой схеме лечения различные препараты и оздоровительные процедуры.
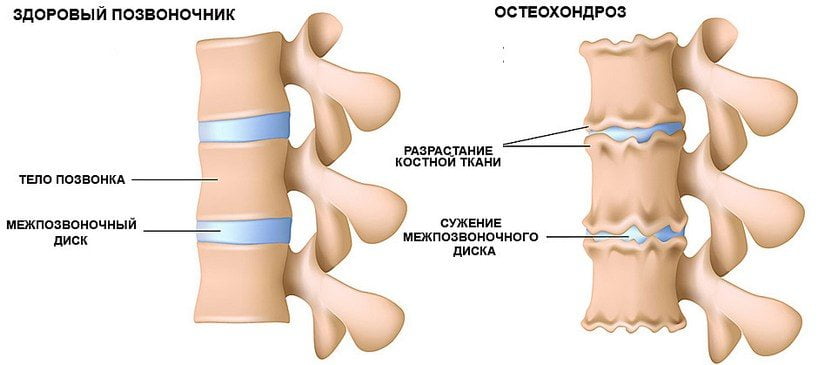
Принципиальные отличия заболеваний
Остеохондроз — это дегенеративно-дистрофический процесс, затрагивающий структуры позвоночника. Суть заболевания в том, что межпозвонковые хрящи в силу различных факторов утрачивают эластичность, упругость, то есть теряют функцию амортизации. Это происходит потому, что гиалиновый хрящ обезвоживается, покрывается сетью мелких трещинок, уменьшается в высоте.
В итоге тела смежных позвонков при движениях соприкасаются и травмируют друг друга, что вызывает боль. Иногда возникает компрессия спинно-мозговых корешков и рефлекторный спазм сосудов, снабжающих кровью структуры позвоночника. Такие процессы способствуют усилению болевого синдрома.
Остеопороз — хроническая прогрессирующая патология, затрагивающая любой отдел скелета или полностью все его элементы. Он развивается на фоне вымывания из костей минералов и разрушения белковой основы костного каркаса. При этом процесс возобновления нормальной архитектоники костей отстает от ее разрушения. Этим объясняется прогрессирующую ломкость скелета и легкость получения переломов в малотравматичных обстоятельствах.
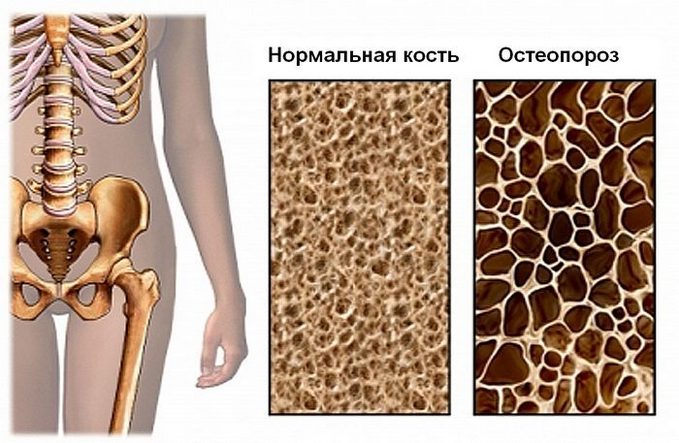
Таким образом, при остеохондрозе первична дистрофия хрящевой ткани позвоночника, остеопороз сразу поражает костные структуры любой локализации.
Прогноз остеохондроза менее драматичен. Эта болезнь редко приводит к инвалидности, в основном при осложненных грыжах. При костной резорбции человек часто становится инвалидом вследствие переломов, связанной с ними длительной иммобилизацией и утратой способности самообслуживания.
Этиология болезней
К развитию остеохондроза приводят следующие моменты, негативно воздействующие на позвоночник:
- чрезмерные и неравномерные нагрузки на различные вертебральные отделы;
- травмы опорно-двигательного аппарата;
- аномалии строения позвоночного столба;
- перинатальная патология и родовая травма;
- ортопедические проблемы — сколиоз, плоскостопие;
- ожирение.
В этиологии заболевания важную роль играют профессиональные вредности — длительные статические нагрузки, вибрационное воздействие.
Эти два заболевания могут быть спровоцированы одинаковыми негативными факторами. К ним относятся преклонный возраст, наследственная предрасположенность, болезни эндокринной и сердечно-сосудистой систем, аутоиммунные расстройства.
Способствует возникновению патологических процессов неправильный образ жизни, в том числе курение, алкоголь, наркотики, гиподинамия, хронические физические перегрузки и переохлаждения, стрессы.
Костная резорбция происходит на фоне следующих обстоятельств:
- недостаток эстрогенов и другие гормональные сбои;
- длительный прием определенных лекарств — противосудорожные средства, гормоны, иммунодепрессанты, противоопухолевые препараты;
- артрозы и артриты различной локализации;
- хронические болезни пищеварительной системы с нарушением всасываемости питательных веществ;
- несбалансированное питание с недостатком кальция, витаминов и легкоусвояемых белков.
Сравнение симптомов заболеваний
Начало остеопороза обычно не имеет выраженных признаков, хотя элементы скелета постепенно утрачивают свою минеральную плотность и разрушаются. Пациент обращает внимание на увеличение количества седых волос, расслоение ногтей, возросшую утомляемость, плохую переносимость физических нагрузок. Появляются неприятные ощущения в межлопаточной области, в районе поясницы, провоцируемые усталостью, но позже приобретающие постоянный характер.
Начальные стадии остеохондроза также протекают незаметно. Пациенты отмечают чувство усталости в спине после физических нагрузок, проходящее после отдыха. По мере прогрессирования симптомы болезней приобретают специфический характер.
| Признаки патологии | Остеопороз | Остеохондроз |
| Болевой синдром | В любом участке скелета, ноющего характера | В области позвоночника, при обострении — интенсивные, иногда приобретающие стреляющий характер |
| Нарушения чувствительности | Отсутствуют | Отмечаются по ходу пораженного спинно-мозгового корешка |
| Изменения рефлексов | Отсутствуют | Повышение или понижение сухожильных рефлексов |
| Скованность движений | В пораженной области | В определенном отделе позвоночника |
| Изменение осанки | Сутулость, сколиоз прогрессирующего характера | Деформация пораженного вертебрального отдела в стадии обострения |
| Походка | Становится неуверенной | Не изменяется |
| Уменьшение роста | Наблюдается | Отсутствует |
| Эмоциональный фон | Тревожно-депрессивный | Снижение настроения при обострении процесса |
| Сон и аппетит | Нарушены | Сохранены |
| Патологические переломы | Характерны для поздних стадий болезни | Отсутствуют |
Заболевания имеют некоторые общие черты:
- ограничение объема активных и пассивных движений в пораженных сегментах скелета;
- хруст и скрип в смежных суставах или поврежденном отделе позвоночника;
- снижение силы мышц в заинтересованной области.
Клиника остеохондроза в зависимости от локализации
В отличие от остеопороза поражения отделов позвоночника при остеохондрозе сопровождается появлением специфических жалоб:
- Шейный отдел позвоночника — частые головные боли, сопровождающиеся головокружением, появлением шума в ушах, снижение слуха и ухудшение памяти.
- Грудной отдел — боли между лопаток, иррадиирующие по межреберным промежуткам и способные имитировать приступ стенокардии или печеночной колики.
- Пояснично-крестцовый отдел — боли отдают в область малого таза и нижние конечности, часто сопровождаются хромотой и нарушениями физиологических отправлений.
Эффективные методы выявления недугов
Для назначения адекватной терапии важна своевременная диагностика заболеваний.
В обоих случаях необходим тщательный опрос пациента и анализ динамики развития жалоб. Проводится осмотр беспокоящих участков опорно-двигательного аппарата. При болях в спине — пальпация остистых отростков и паравертебральных точек, определение мышечного напряжения.
Также осуществляется проверка объема движений в заинтересованных вертебральных отделах, прилегающих крупных суставах.
При остеохондрозе лабораторные методы играют вспомогательную роль, помогают специалисту получить представление о состоянии здоровья обследуемого пациента. Обычно назначают общий и биохимический анализы крови, анализы мочи.
Выявить остеопороз помогают маркеры, определяющие скорости распада и регенерации костной ткани.
Для этого делают биохимический анализ крови и анализ мочи с применением специальных реактивов.
Основное значение в постановке диагноза имеют инструментальные обследования:
- Рентгенография. При остеохондрозе показывает изменение нормального положения и формы тел позвонков, сужение расстояния между ними, появление остеофитов. Симптоматика остеопороза иногда является стертой, специалисты ставят диагноз в запущенных случаях, констатируя на снимке патологический перелом. Для ранней диагностики костной резорбции этот вид обследования неинформативен.
- Денситометрия. Считается основным способом диагностики костной деминерализации, выявляет патологию в начальной стадии. При остеохондрозе не применяется.
- Компьютерная и магнитно-резонансная томография. Позволяет увидеть строение и костей, и хрящевой ткани, визуализировать компрессию корешков, состояние сосудов.
Как лечить заболевания
Остеохондроз и остеопороз часто сопутствуют друг другу, терапия имеет как общие черты, так и отличия.
Для уменьшения болевого синдрома, характерного для обеих болезней, применяют следующие группы препаратов:
- нестероидные противовоспалительные средства (Диклофенак, Мовалис);
- анестетики (Баралгин).
Для снятия гипертонуса мышц назначают миорелаксанты — Мидокалм, Сирдалуд.
Также используют местные средства — гели, мази, бальзамы с противовоспалительным и умеренно-разогревающим эффектом. При стабилизации процессов показаны антиоксиданты (Оксилик, Омега-3 жирные кислоты), витаминно-минеральные комплексы — Компливит, Кальций Д3 Никомед.
У пожилых людей, стремящихся уменьшить лекарственную нагрузку на организм, пользуются популярностью биологически активные добавки Остеомед Форте и Остео-вит. Но перед началом приема необходима консультация лечащего доктора.
При компрессионных переломах тел позвонков или их выраженной угрозе обязательно дозированное ношение корсета. Фиксация пораженных отделов позвоночника также применяется при обострениях остеохондроза.
Этиология заболеваний разная, поэтому базовая терапия имеет коренные отличия. Так, лечение остеопороза включает использование следующих фармакологических групп:
- Лекарства для остановки костной резорбции — бисфосфонаты, Кальцитонин, эстрогены. Специалисты считают наиболее эффективной терапией назначение бисфосфонатов вместе с препаратами кальция в комплексе с витамином D.
- Препараты, усиливающие остеосинтез — фториды, анаболические стероиды, андрогены, гормон роста.
Популярным препаратом является Бивалос, содержащий соль стронция. Он стимулирует увеличение костной массы, эффективен при переломах и для их профилактики.
Поскольку основной причиной остеохондроза является поражение межпозвонковых хрящей, большую роль в терапии играют хондропротекторы. Они назначаются с целью восстановления пострадавшей хрящевой ткани и защиты ее от дальнейшего разрушения. Наиболее действенными признаны Алфлутоп, Хондролон, Терафлекс. Отличительная черта — необходимость длительного применения.
Для улучшения обмена веществ в межпозвонковых дисках назначаются сосудистые препараты, например, производные никотиновой кислоты.
Витаминотерапия при этих болезнях имеет некоторые отличия. При остеопорозе требуется улучшить усвоение кальция. Для этого нужен витамин D, который назначают в каплях, инъекциях, витаминно-минеральных комплексах. Для лечения остеохондроза витамин D также необходим, но более важным является насыщение организмом витаминами группы B (Мильгамма).
Кальций способствует укреплению не только костного каркаса, но и коллагеновых волокон. В небольших количествах он также входит в состав межпозвонковых хрящей.
Для здоровья костей и позвоночника необходимо много двигаться, так как физические нагрузки укрепляют кости и мышцы, делают эластичными связочно-сухожильный аппарат, улучшают хрящевой метаболизм.
Комплекс лечебной физкультуры подбирается в индивидуальном порядке, он должен выполняться регулярно, с постепенным наращиванием нагрузки. Целью гимнастики при остеопорозе является совершенствование координации движений и развития чувства равновесия. Это поможет предотвратить падения, чреватые переломами.
При остеохондрозе необходимы упражнения для укрепления мышечного каркаса, особенно мышц спины и брюшного пресса, и увеличения подвижности в сегментах позвоночника.

В лечении болезней широко используется массаж. Он направлен на улучшение кровоснабжения, местного обмена веществ и общего тонуса организма. При остеопорозе процедуры назначаются только в стадии стабилизации процесса и проводятся по щадящей методике. Элементы мануальной терапии, разработка суставов противопоказаны.
В стадии ремиссии остеохондроза показаны курсы массажа по гармонизирующей методике. Возможно применение мануальной терапии и приемов остеопатии.
Выбор методов физиотерапии определяется этиологией заболевания, степенью его выраженности и общим состоянием здоровья пациента. Применяют следующие физиопроцедуры:
- электрофорез с растворами противовоспалительных, кальцийсодержащих и сосудистых средств;
- электростимуляция ослабленных мышц;
- тепло- и грязелечение;
- водные процедуры — радоновые, йодобромные ванны.
Также широко применяются иглорефлексотерапия, использование пиявок.
Ответы на вопросы
Существует ли разница в рационе при остеохондрозе и остеопорозе?
Питание должно быть сбалансированным, обогащенным белками, витаминами и минералами. При резорбции костей упор делается на продукты, содержащие кальций и витамин D — молоко, яйца, сыр, жирная морская рыба, орехи, зелень.
Вспомогательным способом лечения остеохондроза является диета, богатая желатином — холодец, мармелад. Полезно нежирное мясо, красная рыба, нужно пить в день не менее 2,5 литров воды.
Нужно ли применять воротник Шанца при остеохондрозе?
Воротник Шанца — разновидность корсета для шейного отдела позвоночника. Использование должно быть дозированным, не больше 3—4 часов в день и согласовано с лечащим врачом.
Как лечиться при выявлении сочетания остеохондроза с резорбцией костей?
Между этими патологическими процессами существует взаимосвязь — одна болезнь провоцирует начало или прогрессирование другой. Но важно понимать, что основное внимание следует уделять остеопорозу, так как это более опасное заболевание. Комплексную терапию назначит лечащий доктор.
В каком возрасте может возникнуть остеохондроз?
При наличии особенностей состояния здоровья и строения позвоночника первые признаки остеохондроза могут быть зафиксированы уже в детстве. Так, ранний шейный остеохондроз наблюдают на рентгенограммах в школьном возрасте. Это особенно характерно для детей, перенесших родовую травму.
Остеопороз и остеохондроз имеют много общего в симптоматике, но отличаются по этиологии, лечению и прогнозу. Дегенерация межпозвонковых дисков доставляет пациенту много проблем, но не угрожает жизни. Разрушение костей приводит к переломам, которые могут превратить человека в глубокого инвалида. Но прогрессирование заболеваний можно остановить. Поэтому так важно вовремя выявить патологию и назначить грамотную терапию.
Читайте также: