Осложнения спинальной анестезии в акушерстве
Анестезиологическая практика в акушерстве очень консервативна, использует спинальную анестезию, эпидуральную анестезию и общий наркоз.
В практике столкнулась с тем, что пациенты часто путают спинальную и эпидуральную анестезии, неправильно трактуют общий наркоз, сильно испуганы и недоверчивы.
Спинальная и эпидуральная анестезии предполагают введение местного анестетика в непосредственной близости от спинного мозга. Хотя эти виды анестезий принципиально близки, каждый из них имеет свои анатомические, физиологические и клинические особенности.
Спинной мозг находится в центре позвоночного столба и окружен спино-мозговой жидкостью; и все это в свою очередь, окружено твердой мозговой оболочкой, далее Т.М.О.(pia dura). Отсюда, эпидуральная- поверх твердой мозговой оболочки, субдуральная - под Т.М.О.
Спинальная анестезия
Спинальная анестезия - самая быстрая по технике выполнения. В позвоночник на уровне поясницы проводится укол длинной и тонкой иглой. Толщина иглы чуть больше волоса, поэтому прокол практически безболезненный (все болезненные ощущения при проколе только с кожного покрова). Игла проходит почти до спинного мозга (за Т.М.О.). правильность постановки иглы врач определяет по появившейся капле спино-мозговой жидкости из иглы.
” Препарат вводится однократно. Игла удаляется. Так как местный анестетик попадает непосредственно к спинному мозгу, то клинические ощущения развиваются уже через 1-2 минуты.
О них надо обязательно говорить своему анестезиологу, так как по ощущениям анестезиолог будет определять уровень развившейся анестезии, её глубину и, возможные осложнения, которые могут развиться.
Такие ощущения возникают из-за снижения артериального давления (АД), так как все сосуды в нижней части тела расслабляются и расширяются.
Спинальная анестезия блокирует все виды чувствительности. В зависимости от препарата действует от 30 минут до 3-х часов. Продлить её нельзя!
Есть необходимые условия, которые надо обязательно выполнять, чтобы снизить риск возникновения осложнений. Самое простое и важное,- это горизонтальное положение без подушки до возвращения чувствительности и, с подушкой в течение 12 часов.
Для чего?- поскольку возникает прокол Т.М.О., то спино-мозговая жидкость при вертикальном положении может вытекать и, как следствие, возникают головные боли, которые трудно лечатся.
Акушерских анестезиологов и нейроаксиальные методы обезболивания часто обвиняют в любой неврологической симптоматике, возникающей в послеродовом периоде. Однако следует помнить, что и беременность, и процесс родов сами по себе могут стать причиной неврологических нарушений. Нервы могут повреждаться опускающейся головкой плода или во время наложения акушерских щипцов. Также причиной неврологических нарушений могут быть длительные, затянувшиеся роды. Использование ранорасширителей во время операции кесарево сечение также может привести к неврологическим осложнениям.
Эпидуральная анестезия
Эпидуральная анестезия - более сложная и продолжительная по выполнению. Может выполняться как для лечения дискоординации родовой деятельности, так и для обезболивания 1 периода родов, операции кесарева сечения, для послеоперационного обезболивания.
” При эпидуральной анестезии препарат вводится в пространство, окружающее нервы, выходящие из спинного мозга, поэтому возможны варианты от обезболивания со слабой двигательной блокадой до глубокого с полной двигательной блокадой.
Эпидуральная анестезия технически сложнее, чем спинальная. Сначала проводится обезболивание кожи, затем, врач, работая длинной и толстой иглой, подходит к пространству, где идут нервы, и вводит по игле катетер, по которому и подается препарат. При этом препарат может вводиться сколь угодно долго (допустимый максимум 7 суток).
Ощущения развиваются через 5-20 минут и полностью схожи с клиникой спинальной анестезии. Разница состоит в том, что при спинальной анестезии чувствительности нет вообще, а эпидуральная анестезия снимает исключительно болевые импульсы на определенном заданном уровне. Женщина при этом может ощущать прикосновение, растяжение, давление,- это норма.
” При спинальной и эпидуральной анестезии женщина остается в сознании (при операции кесарева сечения в том числе); все слышит, видит своего анестезиолога и может с ним общаться. После извлечения ей сразу же покажут малыша, дадут поцеловать, приложат к груди.
Общий наркоз
Самое страшное слово - общий наркоз. Его проводят при операции кесарева сечения только при состояниях, угрожающих жизни матери или ребенка.
” Все препараты вводятся внутривенно. Происходит мгновенная потеря сознания. Женщина ничего не видит, не слышит, не чувствует. Для общей анестезии используются наркотические анальгетики. При внутривенном введении они очень быстро попадают к плоду, поэтому акушеры работают быстро.
После операции, если все в порядке, мама увидит малыша только у себя в палате, через 2 часа. Один из обсуждаемых вопросов среди пациентов - показания и противопоказания. С показаниями разобрались.
Противопоказания к применению анестезии
• Отказ роженицы
• Отсутствие необходимых условий и оснащения
• Выраженная гиповолемия и реальный риск массивного кровотечения (отслойка плаценты, разрыв матки, гипотоническое кровотечение)
• Коагулопатия (нарушение свертываемости крови)
• Признаки аорто-ковальной компрессии (чтобы их избежатьна столе женщину поворачивают на левый бок, при этом сосуды освобождаются от давления беременной матки)
• Лечение антикоагулянтами
• Сепсис
• Инфекция кожи в месте пункции
• Повышенное внутричерепное давление
• Аллергия к анестетикам
• АВ-блокады и др. сердечные проблемы
• Выраженный дистресс плода (выпадение пуповины, брадикардия)
• Обострение герпетической инфекции
• Экстренность ситуации и отсутствие времени на подготовку роженицы и выполнения манипуляций
• Наличие пороков развития плода, антенатальная гибель плода
• Эмоциональная неустойчивость роженицы
• Некоторые заболевания сердца
• Существующая возможность расширения объема операции
• Периферическая нейропатия
• Психические заболевания
• Низкий уровень интеллекта (олигофрения)
• Лечение гепарином
• Несогласие хирургической бригады
• Деформация позвоночника
• Перенесенные ранее повреждения позвоночника.
Как влияет анестезия и препараты на плод
Вопрос, который задают все - как влияет анестезия и препараты на плод?
НИКАК - если это спинальная или эпидуральная анестезия.
ВЛИЯЮТ - если это общий наркоз.
В заключении хочу сказать, что при любом виде анестезии очень важно взаимопонимание между врачом и пациентом, насколько велико ваше доверие к врачу. От этого зависит как быстро, безболезненно и эффективно пройдет наркоз. Прежде всего, успокойтесь, спросите у врача всё, что вас интересует. Врач обязан вам рассказать обо всем процессе анестезии.
Я - врач-анестезиолог, перед операцией стараюсь рассказывать все про анестезию, в процессе - проговариваю, что и как буду делать. Во время операции стараюсь беседовать с женщинами, держать за руку. Весь процесс анестезии проходит более гладко, если сама женщина спокойна и уверенна.
Я - пациент. В своей жизни сама не раз оказывалась на операционном столе.
Я - мама. Моё материнство началось с операции кесарево сечение под эпидуральной анестезией.
СПИНАЛЬНАЯ И ЭПИДУРАЛЬНАЯ АНЕСТЕЗИЯ: ПРЕИМУЩЕСТВА
В этой статье мы подробнее остановимся на отдельных видах регионарной анестезии, которые являются наиболее популярными и востребованными на сегодняшний день.
В этой части Вам встретятся некоторые медицинские термины, без которых, к сожалению, невозможно обойтись. Для начала хотим показать Вам некоторые рисунки, на которых отражено строение нашего позвоночника. Обратите внимание на два сектора, субарахноидальное пространство и эпидуральное пространство, и как они располагаются по отношению к спинному мозгу:
Спинномозговой канал имеет три соединительнотканные оболочки, защищающие спинной мозг: твердую мозговую оболочку, паутинную (арахноидальную) оболочку и мягкую мозговую оболочку. Непосредственно спинной мозг и его корешки укрывает хорошо васкуляризированная мягкая мозговая оболочка, а субарахноидальное пространство отграничено двумя прилегающими друг к другу оболочками – паутинной и твердой мозговой.
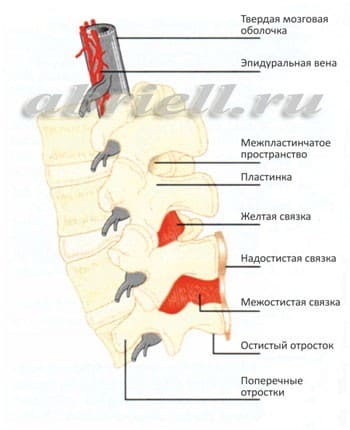
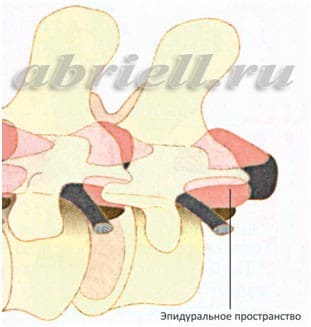
СПИНАЛЬНАЯ АНЕСТЕЗИЯ
Спинальная анестезия – является одним из наиболее популярных на сегодняшний день методов анестезии. Для спинальной анестезии применяются препараты, хорошо знакомые вам по стоматологической практике: лидокаин, маркаин. При этом виде обезболивания происходит блокада всех видов чувствительности (в первую очередь болевые сигналы), которая вызывается введением анестетика (препарат, блокирующий чувствительность) в ликвор, заполняющий субарахноидальное пространство спинномозгового канала. Во время манипуляции местный анестетик вводится в область, располагающуюся близко к спинному мозгу. Однако, спинной мозг не затрагивается, так как используется очень тонкая игла, которая вводится в субарахноидальное пространство ниже его окончания, то есть только на поясничном уровне и ниже второго поясничного позвонка. Показательны следующие рисунки:
В зависимости от вида вводимого местного анестетика, при спинальной анестезии можно добиться разного по распространённости и продолжительности обезболивания. Мы используем препараты, вызывающие те же эффекты, что и эпидуральная анестезия, но на уровне от нижних отделов живота (ниже уровня пупка) до стоп. Поэтому, при данном виде обезболивания можно выполнять следующие операции:
- липосакция в области ног;
- эндопретезирование ягодиц и др.
(а) затрачивается меньше времени на проведение;
(б) намного быстрее развивается сегментарная блокада;
(в) по качеству обезболивания блокада лучше.
ЭПИДУРАЛЬНАЯ АНЕСТЕЗИЯ
Эпидуральная анестезия – так же является одним из самых популярных методов анестезии. Для эпидуральной анестезии применяются препараты: лидокаин, маркаин, наропин. Анестетик вводят в пространство над твердой мозговой оболочкой спинного мозга. При этом блокируются все виды чувствительности от отделов, которые расположены в зоне действия анестетика. Чаще всего, при эпидуральной анестезии, в область прокола вводят сначала иглу, а по ней мягкую гибкую трубочку – катетер, по которому в случае необходимости можно добавлять лекарство, иглу же вынимают.
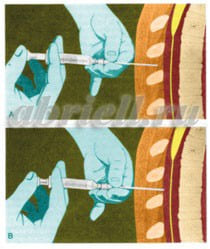
Процедура установки эпидурального катетера выполняется в стерильных условиях под местным обезболиванием, практически безболезненна, могут быть только неприятные ощущения при продвижении иглы или катетера.
Учитывая анатомические особенности расположения эпидурального пространства (отделено от спинного мозга несколькими мозговыми оболочками – твердой, паутинной и мягкой), введение катетера может выполняться, как на грудном, так на поясничном уровне. Структуры спинного мозга при этом абсолютно не затрагиваются.
Поэтому, для пластических операций эпидуральная анестезия может выполняться на верхнем уровне (например, для выполнения абдоминопластики) и заканчивая нижним уровнем (липофиллинг голеней). В послеоперационном периоде может продолжаться постоянное обезболивание многочасовым введением препарата специальным дозирующим устройством, при этом пациент активен, ведёт удобный для него образ жизни до выписки из клиники.
- значительно меньше риск развития головных болей;
- способность удлинить блок, вводя дополнительные дозы препарата через установленный в эпидуральное пространство катетер во время операции;
- есть возможность использовать катетер после операции для дальнейшего обезболивания в палате.
- Нарушение свёртывающей системы крови
- Инфекция в месте пункции
- Боль в спине и пояснице. По сравнению со спинальной анестезией, боль в спине после эпидуральной анестезии возникает чаще и продолжается дольше. Интенсивность болей не значительная, но в одном из исследований упоминается, что боль в спине становится наиболее частой причиной отказа пациентов от эпидуральной анестезии в будущем. Причина этого осложнения чётко не выяснена, хотя в качестве объяснения выдвигаются следующие предположения: травма окружающих тканей иглой, растяжение связочного аппарата позвоночника. В течение нескольких дней боли проходят самостоятельно, можно 3-5 дней принимать найз, индометацин, диклофенак, посоветовавшись предварительно с врачом.
- Головные боли. Чаще возникает после спинальной анестезии. Характеризуются умеренными проявлениями или вообще их отсутствием в положении на спине и значительным усилением в лобно-затылочной области при подъёме головы. У большинства пациентов головные боли проходят самостоятельно от нескольких дней до недели. Лечение же включает постельный режим, обильное питьё, по необходимости обезболивание, дополнительное введение растворов в вену. Установлено положительное влияние от кофеина.
- Неврологические повреждения. Возникают редко и связаны с введением местных анестетиков высокой концентрации, которые не применяются в нашей клинике.
- Эпидуральная гематома. Очень редкое осложнение, в основном связанное с патологией свёртывающей системы крови или приёмом пациентами некоторых препаратов, которые увеличивают кровоточивость.
СПИНАЛЬНАЯ И ЭПИДУРАЛЬНАЯ АНЕСТЕЗИЯ: вместо заключения
Абсолютных показаний для спинальной и эпидуральной анестезии не существует, то есть, нет таких ситуаций, когда могут применяться только эти виды анестезии и ничего более. Но есть положения (например, предпочтения пациента, общее состояние его здоровья, место операции), при которых спинальная и эпидуральная анестезия становятся методами выбора (то есть, желательно проводить именно их). В эстетической хирургии, эти методы являются методами выбора, учитывая цели анестезии, о которых уже упоминалось ранее:
- Прекрасное обезболивание во время операции;
- Используется мало препаратов для наркоза;
- Меньшее воздействие анестезии на функцию различных систем органов;
- Значимо меньше кровопотеря;
- Меньше тромбоэмболических осложнений;
- Ранняя активизация;
- Снижение частоты малых осложнений анестезии: тошнота, рвота, сонливость;
- Возможность проводить более качественное обезболивание после операции.
Показательными примерами являются операции на ягодицах, когда пациентка во время операции лежит на животе. Спрашивается, зачем создавать неудобства, которые непременно придётся испытывать всем членам бригады и самой пациентке, если проводить общую анестезию с установкой трубки в дыхательные пути, когда есть прекрасным метод спинальной анестезии?
Данные методики анестезии могут улучшить результаты эстетических операций, так как способствуют снижению кровопотери во время операции, уменьшению частоты тромбозов, что наиболее актуально при липосакции, абдоминоплатике, особенно когда эти операции выполняются в комбинации.
На сегодняшний день, с совершенствованием дизайна игл, структуры катетеров, материалов из которых изготовляются эти приспособления, обширной техникой слежения за состоянием пациента в операционной, методика спинальной и эпидуральной анестезии стала практически безопасной.
В настоящей памятке по подготовке к операции подробно описано как готовится к общему наркозу, какие соблюдать правила и условия.
Такой опросник Вы будете заполнять вместе с анестезиологом при подготовке к операции либо на предварительной консультации или непосредственно перед операцией. Здесь для Вашего спокойствия перечислены основные важные вопросы, на которые необходимо четко и верно отвечать для определния наилучшего анестезиологического пособия хирургической операции.
Еще раз остановимся на том как подготовится к наркозу, какие есть важные особенности и рекомендации.
В этой памятке для пациентов перечислены все основные лабораторные исследования и обследования у врачей специалистов, которые необходимо выполнить при подготовке к операции, как для местной анестезии так и для общего наркоза.
Для Вашего удобства при подготовке к операции Вы можете пройти все необходимые лабораторные исследования в клинике "Абриелль". Вы можете сделать это в любое удобное для Вас по предварительной записи с 9.00 до 21.00 ежедневно. Вся процедура займет у Вас не более 15- 20 минут. Результаты исследований будут готовы в течение 1 - 3 дней, их сразу оценивает врач-анестезиолог. Если понадобится дополнительные обследования с Вами свяжутся и запишут на консультацию.
Спинальная анестезия является одной из самых популярных и широко используемых анестезирующих процедур. Но, иногда могут возникнуть осложнения разной степени тяжести. Итак, какие из них самые распространенные?
Это простая, экономически выгодная и эффективная методика, обеспечивает полную сенсорную и моторную блокаду, а также послеоперационную анальгезию с высокой частотой успеха. Среди преимуществ спинальной анестезии стоит отметить:
- снижение частоты тромбозов глубоких вен,
- снижение интраоперационной кровопотери,
- предотвращение легочной аспирации.
Но, реальную проблему при использовании спинальной анестезии представляют сопутствующие заболевания, операции по поводу запущенных злокачественных новообразований, пациенты с нарушенной иммунной системой, а также случаи инфицирования. Пациенты с дегенеративными аномалиями позвонков или перенесшие ранее операции на позвоночнике также относятся к группе риска и требуют дальнейшей оценки и усилий для правильного выполнения интратекальной (эндолюмбальной) анестезии.
Самые распространенные осложнения спинальной анестезии
Из-за инвазивного характера спинальной анестезии существует несколько типов осложнений, которые могут возникать с различной частотой.
Гипотония является частым осложнением спинальной анестезии, которое возникает, когда симпатическая цепь блокируется. Падение артериального давления может вызвать тошноту и рвоту, что указывает на ишемию спинного мозга, это, в свою очередь, вызывает нежелательное состояние для пациента.
В случае беременности снижение артериального давления на критическом уровне может повлиять как на мать, так и на ребенка и привести к более серьезным последствиям в течение более длительного периода.
Факторы риска развития гипотонии при спинальной анестезии:
- наличие артериальной гипертензии,
- пожилой возраст,
- повышенный индекс массы тела.
Снижение температуры тела обычно наблюдается после нейроаксиальной анестезии. Расширение сосудов из-за симпатической блокады усиливает кровообращение в коже, что приводит к снижению температуры тела. При подготовке кожи к операции с антисептическими растворами, особенно при выполнении операций на большой площади, или инфузия жидкости с более высокой скоростью может также способствовать гипотермии во время операции.
Снижение температуры внутри тела может вызвать дрожь, особенно в послеоперационный период, что увеличивает потребление кислорода. Известно, что гипотермия вызывает гиперкоагуляцию и инфекции. Особое внимание следует уделить снижению этого физиологического стресса у детей и пациентов пожилого возраста. Поскольку он может привести к серьезным последствиям, включая низкую перфузию жизненно важных органов, коронарную ишемию и инфекцию.
Очень важно согреть пациента с помощью одеял, хирургических термоматрасов, внутривенных растворов и препаратов крови, чтобы уменьшить тяжесть этого осложнения.

Постуральная пункционная головная боль (ППГБ) - это осложнение, которое чаще всего наблюдается у женщин среднего возраста и у пациентов, которым были проведены оперативные вмешательства по гинекологии и акушерству.
Среди факторов риска стоит отметить:
- Низкий индекс массы тела,
- Постуральная пункционная головная боль в анамнезе;
- Наличие хронических головных болей.
ППГБ требует дифференциации от других причин головной боли. Как правило, она локализируется в лобно-затылочной области с жесткостью затылочной мышцы. Начинается при переходе из положения лежа на спине в положение сидя или стоя. Боль может варьироваться от легкой до тяжелой, быть тупой, пульсирующей или острой. У некоторых пациентов может наблюдаться головокружение, тошнота и рвота.
Головная боль обычно появляется на второй день после дуральной пункции и может длиться от одного до семи дней, но может наблюдаться уже через 20 минут после дуральной пункции.
Утечка спинномозговой жидкости через дуральное отверстие может стать причиной постуральной пункционной головной боли.
Пневмоцефалия с последующей ППГБ является редким, но хорошо описанным осложнением непреднамеренной пункции твердой мозговой оболочки. Она имеет поздние клинические проявления и может вызывать длительную головную боль в результате случайного входа в твердую мозговую оболочку, когда эпидуральная анестезия выполняется с помощью техники потери сопротивления с использованием воздуха.
Растяжение мочевого пузыря в послеоперационный период вызывает дискомфорт у пациентов и, если его не устранить, приводит к более серьезным осложнениям, включая постоянное повреждение мышцы детрузора. Спинальная анестезия влияет на мочеиспускание, блокируя все афферентные нервные волокна, делая пациента неспособным чувствовать растяжение мочевого пузыря или срочность мочеиспускания. Катетеризация мочевого пузыря не безобидна; она несет в себе риск травмы мочеиспускательного канала и более серьезных осложнений, включая инфекцию и гематологическое распространение, которое может достигать места операции.
Некоторые хирургические факторы риска могут увеличить частоту задержки мочи, такие как аноректальная хирургия, паховая грыжа, ортопедическая (особенно тазобедренная) хирургия, абдоминальная хирургия, инструментальные роды, гинекологическая хирургия. Характеристики пациентов показали, что предрасположенность к задержке мочи имеют мужчины в возрасте 50 лет и старше.
Спинальная гематома после спинальной анестезии является серьезным осложнением, которое требует раннего хирургического вмешательства для предотвращения постоянного неврологического повреждения.
Факторы риска данного осложнения:
- пожилой возраст,
- женский пол,
- пациенты, принимающие препараты, влияющие на коагуляцию,
- трудности в выполнении блокады и размещение постоянного эпидурального катетера.
Присутствие гематомы часто подозревается в случае неожиданного увеличения продолжительности моторного блока или задержки при выздоровлении. Нейрохирургия в течение восьми часов после эпидуральной гематомы обязательна для восстановления двигательных функций без неврологического вреда.
Хотя бактериальный менингит после спинальной анестезии является редким осложнением. Если это происходит, то оно может привести к серьезным последствиям, включая постоянную неврологическую инвалидность и смерть. Наличие лихорадки и неврологических нарушений может обеспечить дифференциацию от постуральной пункционной головной боли.
Эпидуральный абсцесс обычно вызывается флорой кожи; чаще всего поражаются бактериями S. Aureus (Золотистый стафилокоокк). Другими менее распространенными причинами инфекции являются аэробные и анаэробные стрептококки и анаэробные грамотрицательные бациллы. Точный механизм того, как микроорганизм достигает спинного мозга, остается спорным.
Пациенты с ранее существовавшими неврологическими заболеваниями, такими как рассеянный склероз, боковой амиотрофический склероз или состояние после полиомиелита, ранее рассматривались как относительные противопоказания для нейроаксиальной анестезии.
Нейроаксиальная анестезия у пациентов с патологией позвоночного канала, включая заболевание поясничного диска, стеноз позвоночного канала или предыдущую операцию, является еще одной проблемой, которая требует особого внимания. В ретроспективном обзоре обнаружили, что у пациентов с ранее существовавшей патологией позвоночного канала был более высокий уровень неврологических осложнений. Однако отсутствие контрольных групп, получающих общую анестезию, затрудняет описание результатов, связанных с тем, возникают ли осложнения из-за хирургического вмешательства или из-за естественного прогрессирования заболевания.
Каждая женщина, рожавшая без операции, знает, что боль во время родов не может сравниться с любой другой болью по силе и характеру. Однако природа устроила женский организм таким образом, что все болевые ощущения очень быстро забываются и на повторные роды женщина отправляется без страха. В настоящее время медицина позволяет обезболивать роды с помощью спинальной или эпидуральной анестезии, позволяя роженице легче пережить важный момент рождения ребенка.

Спинальная анестезия широко применяется в акушерстве
Используют спинальную технику и для кесарева сечения. Преимуществом такого вида обезболивания является то, что мать находится в сознании и видит своего ребенка в момент его появления на свет.
Как выполняют обезболивание?
Спинальная и эпидуральная анестезия блокирует передачу болевого импульса на уровне нервных ганглиев спинного мозга, поэтому такой способ обезболивания еще называют ганглионарным. Для анальгезии используют местные анестезирующие средства: Лидокаин, Ультракаин, Наропин, Маркаин.
Для обезболивания родов и кесарева сечения анестетик вводят в поясничном отделе спинномозгового канала (на уровне от второго до четвертого позвонка). Спинной мозг заканчивается на уровне последнего грудного – первого поясничного позвонка, поэтому риска его повреждения при спинальной методике нет.
Спинномозговая анестезия выполняется только врачом анестезиологом. Пациентку укладывают на бок, ноги подтянуты к животу. Возможно проведение анальгезии в сидячем положении, в таком случае пациентку просят максимально наклониться вперед. Врач обрабатывает место манипуляции дезинфицирующим раствором, и нащупывает пространство между позвонками. В месте предполагаемой инъекции выполняется инфильтрационная анестезия кожи и подкожной клетчатки. Для этого врач вводит анестетик иглой в подкожно-жировой слой, поэтому проведение последующего обезболивания сопровождается незначительной болезненностью, сопоставимой с обычной внутримышечной инъекцией.

Медиальный и парамедиальный доступ к субарахноидальному пространству
После обезболивания кожи, специальной иглой врач проникает в спинномозговой канал, достигая субарахноидального пространства. О том, что игла находится в правильном положении, анестезиолог поймет по выделению капель спинномозговой жидкости (ликвора). После этого вводят лекарственное средство. Обезболивание наступает быстро и длится около двух часов. Чувствительность нижней части тела от живота полностью утрачивается.
Техника проведения эпидуральной анестезии при родах похожа на спинальный метод. Отличием является то, что анестетик вводится не в субарахноидальное пространство, а более поверхностно в эпидуральное пространство. Действие эпидуральной анальгезии развивается спустя десять – двадцать минут, так как анестезирующему средству необходимо время, чтобы проникнуть в субарахноидальное пространство. Чувствительность конечностей утрачивается не полностью, женщина может ходить. В зоне инъекции устанавливается специальный катетер, который позволяет добавлять анестетик в течение родов, регулируя уровень обезболивания.
В настоящее время при родах и кесареве сечении применяют также комбинацию эпидуральной и спинальной анестезии. Прокол позвоночного канала при этом выполняется один, вначале вводится более толстая эпидуральная игла, а затем, внутри нее проводят тонкую спинальную иглу и вводят анестетик в субарахноидальное пространство, после его спинальную иглу извлекают, оставляя внутри эпидурального пространства катетер, позволяющий вводить дополнительную дозу анестетика в течение родов.
Осложнения спинномозговой анестезии

Распространенные ошибки при проведении спинальной анестезии
Спинномозговая анестезия относится к местному способу обезболивания, выполняется анестетиками без применения наркотических анальгетиков, поэтому способ считается значительно более безопасным, чем общее обезболивание (наркоз). Осложнения у спинномозговой анестезии встречаются редко, но, как и при любом инвазивном вмешательстве, они могут иметь место.
- Аллергические реакции. При спинномозговой технике могут наблюдаться аллергические реакции разной степени тяжести: от крапивницы, до анафилактического шока. Такой вид осложнений, в большинстве случаев можно предупредить, путем сбора аллергологического анамнеза, а также выполнив кожный тест.
- Анестетик может достичь уровня нервных ганглиев, иннервирующих дыхательную мускулатуру, что приведет к развитию дыхательных нарушений, проявляющихся затруднением дыхания и одышкой. При этом диафрагма продолжает свою работу, и акт дыхания полностью не исчезает. Как правило, в таких случаях пациентке могут помочь дышать, одев маску.
- Нарушение сердечной деятельности, вплоть до остановки сердца – крайне редкое осложнение, которое требует экстренной реанимационной помощи.
- Падение артериального давления.

Одно из возможных осложнений при спинальной анестезии — это резкое падение АД
- Повреждение нервных волокон. Приведет к длительному болевому синдрому и может нарушать функции нижних конечностей.
- Гематома. Во время укола может быть поврежден сосуд, в месте повреждения скопится кровь.
- Раздражение мозговых оболочек введением лекарственного средства может приводить к развитию головных болей, тошноты, рвоты, которые могут сохраняться в течение нескольких дней после проведения анальгезии.
Анестетики быстро разрушаются и выводятся почками, поэтому действие на ребенка они не оказывают. Если же у матери развиваются осложнения во время анестезии (угнетение дыхания или сердечной деятельности), это может стать причиной развития гипоксии у ребенка. Однако риск развития длительной гипоксии минимален, поскольку при применении спинальной анестезии рядом с роженицей находится анестезиолог – врач, умеющий справляться с любой неожиданной опасностью. Кроме того, спинальную и эпидуральную анальгезию не выполняют в лечебных учреждениях без реанимационной палаты или отделения.
Противопоказания к спинномозговой анальгезии
Читайте также:


