Опухоль на пояснице при беременности

Боль в пояснице на ранних сроках беременности – естественное физиологическое явление, если она носит умеренный характер и нет других симптомов. Не стоит закрывать на нее глаза, обязательно сообщите о болях доктору. Но переоценивать угрозу без оснований глупо, особенно во время беременности, когда женщине не желательно волноваться.
- Причины боли
- Остеохондроз
- Заболевания почек
- Нарушения работы пищеварительной системы
- Угроза выкидыша
- Миозит
- Опухоли
- Воспаления других органов мочеполовой системы
- Продолжение болевых ощущений во втором и третьем триместрах
- Что делать с болью в пояснице?
Причины боли
В новом состоянии организма вырабатывается повышенное содержание женских гормонов. Постепенно размягчаются хрящевые сочленения в пояснично-крестцовой зоне, так как это физиологически нужно для родовой деятельности. Происходит увеличение матки, растяжение маточных связок. Растущая матка давит на другие органы. Это естественные процессы, но их глобальность часто вызывает дискомфорт и боли в пояснице на ранних сроках беременности. Наиболее часто такая патология без патологии встречается у первородящих женщин, так как их организм впервые оказывается в такой ситуации и не знает, как реагировать.
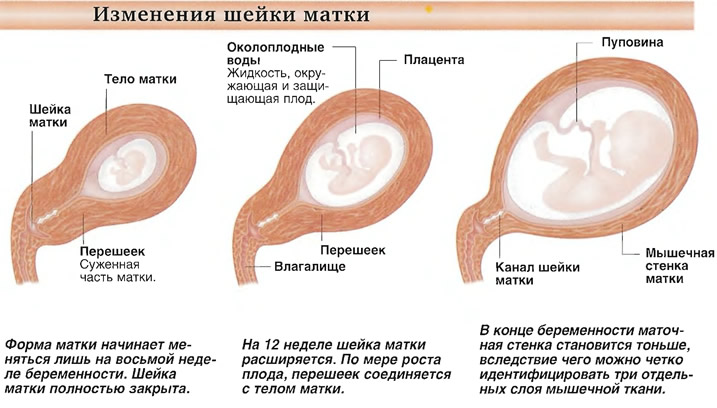
- Обострение остеохондроза.
- Заболевания почек.
- Нарушения работы желудочно-кишечного тракта.
- Гипертонус, угроза прерывания беременности.
- Спазмы мышц после переохлаждения, миозит.
- Воспалительные процессы в мочеполовой системе.
- Доброкачественные и злокачественные опухоли.
Организм будущей мамы испытывает дополнительные трудности. Из-за этого легко обостряются уже имеющиеся заболевания, возникают новые. Различная степень поражения позвоночника проявляется разными болями: от небольших до острых стреляющих, сопровождающихся временными онемениями конечностей, уменьшением функциональности позвоночника. Компрессия нервного корешка вызывает парестезии в зоне влияния пораженного нерва, нарушения передачи импульса. Остеохондроз приводит к дегенеративным изменениям межпозвонковых дисков, образованию грыж.
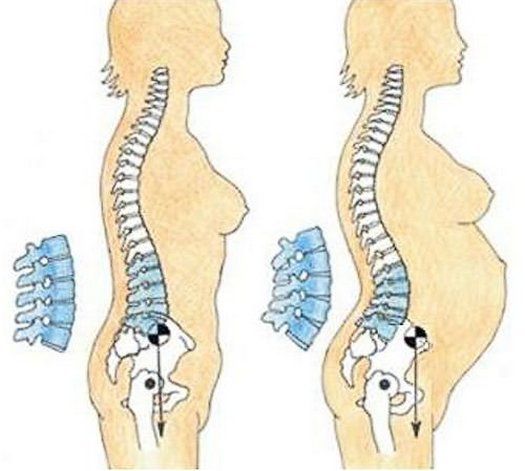
Поскольку главной причиной остеохондроза является прямохождение, никто от него не застрахован. У беременных смещается центр тяжести, появляется дополнительная нагрузка на позвоночник, может меняться осанка. Боли в пояснице при беременности легко могут быть признаками появления или обострения остеохондроза.
Для лечения остеохондроза могут использоваться стабилизирующие бандажи, гимнастика, плавание, прием витаминно-минеральных комплексов, коррекция режима дня. Следует различать острую стадию остеохондроза и хроническую. Некоторые методы удобно применять для профилактики и лечения хронической стадии, при этом они могут быть категорически запрещены на острой стадии.
Нередко наблюдается обострение или возникновение пиелонефрита. Для этого есть несколько причин:
- Застой мочи в почечных лоханках из-за ее обратного тока под действием гормонов.
- Механическое сдавливание органов увеличивающейся маткой.
- Занесение инфекции из других органов через кровоток и мочевыводящую систему.
- Возникновения опухолей.
При патологии почек появляется частое и болезненное мочеиспускание, повышение температуры, отеки, слабость, изредка тошнота, рвота. Но главное – резкая боль при беременности на ранних сроках в области поясницы.
На видео врач-нефролог Юлия Перевезенцева расскажет о заболевание почек при беременности:
Лечение назначается врачом. Большинство препаратов нельзя принимать во время беременности, запрещены некоторые травы и физиопроцедуры. Постановка диагноза и назначение безопасного лечения – дело рук квалифицированного специалиста.
Для скорейшего выведения токсинов может быть назначено обильное питье. Но это в случае отсутствия отеков и нормального диуреза. Отвар из овса – наиболее удобное и безопасное лекарство для беременной.
У беременных особые отношения с едой. Даже при соблюдении диет нередки токсикозы, аллергические реакции, кишечные расстройства. При этом наблюдается тошнота, рвота, жидкий стул, тянущие боли в животе. Локализация боли может быть различной: не только в области живота, но и сзади, в поясничном отделе. При аппендиците появляются ноющие боли справа внизу живота.
При угрозе прерывания беременности будущая мама подлежит срочной госпитализации. Из-за физических, психологических нагрузок и некоторых факторов происходит чрезмерное напряжение мышц матки, или гипертонус. Последствие – отторжение плода. Многие гинекологи беспокоятся о состоянии беременных уже при тонусе матки. Напряжение и расслабление – естественные процессы этого мышечного органа, но от напряжения недалеко до гипернапряжения. В тонусном состоянии ухудшается питание плода, в том числе кислородом. Длительный тонус может сказаться негативно на развитии. На раннем сроке до 4 недель физиологически велика вероятность выкидыша. В более поздний период гипертонус может привести не только к выкидышу, но и еще страшнее, к замиранию беременности.
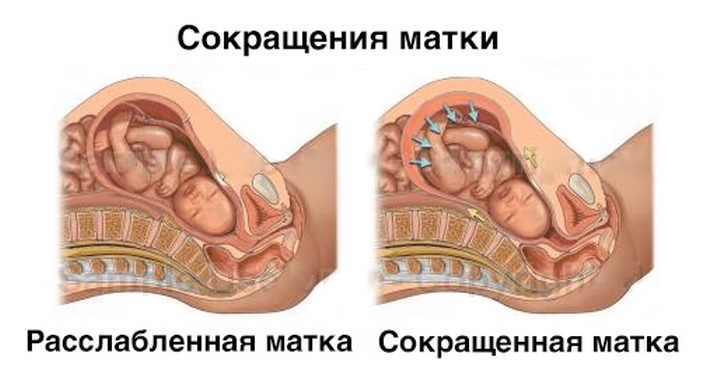
Гипертонус характеризуется тянущими болями в животе, сильными или слабыми. Появление выделений, как будто пришли месячные, говорит о начале отслоения плаценты. Даже небольшие кровяные примеси в выделениях на раннем сроке – сигнал угрозы. Нужно немедленно принять меры по сохранению беременности: от простого успокоения до использования расслабляющих матку препаратов, в том числе в виде систем в условиях стационара. Многие небольшие отслоения способны заживать без последствий для плода.
На фоне переохлаждения и недостатка микроэлементов могут возникать воспалительные процессы в мышечных тканях. Чаще всего миозит развивается в поясничной области. У пораженных мышц нарушается функциональность. Спазмы мускулатуры защемляют нервные волокна, вызывая болевые ощущения. Поясница ноет, возможны резкие, стреляющие ощущения.
Боли в пояснице во время беременности могут быть вызваны доброкачественными или злокачественными новообразованиями. На начальной стадии заболевание протекает бессимптомно. Болевой синдром появляется, когда опухоль достигнет достаточной величины. Могут наблюдаться слабость, потливость, общее недомогание.
Кроме почек, воспалительные процессы могут затрагивать мочевой пузырь и яичники. При этом не характерна локализация болевых ощущений в поясничной области, но и такое тоже может быть. При поражении одного из яичников, в зависимости от того, правый это или левый, живот может болеть внизу справа или слева.
Продолжение болевых ощущений во втором и третьем триместрах
Неприятная симптоматика может возникнуть и во втором триместре. Причины во многом схожи с теми, от которых болит поясница на раннем сроке беременности. То есть остеохондроз, пиелонефрит, новообразования, естественный дискомфорт, воспалительные процессы в различных тканях. Матка еще больше растет, сильнее сдавливает окружающие органы, увеличивается вес и нагрузка на позвоночник. К уже указанным причинам почечных патологий добавляется увеличение объема крови, проходящего через почки.
Третий триместр является в этом плане наиболее тяжелым для будущей мамы и безопасным для малыша. Это период максимальной нагрузки на организм беременной. Ущерб в развитии плода наиболее велик на раннем сроке, а не на позднем, так как тогда закладываются все органы. Далее они только развиваются. Лучше иметь не полноценно работающий орган, чем вовсе его отсутствие. А угроза выкидыша скорее приведет к преждевременным родам, чем к смерти младенца.
На поздних сроках на развитие плода уходит максимальное количество кальция. Паращитовидная железа вырабатывает больше паратгормона, снижается синтез костной ткани. Наряду с повышением массы тела дефицит кальция усиливает остеохондроз. Большая роль этого элемента для иммунитета и борьбы с воспалительными процессами тоже сказывается негативно.
Ухудшается работа пищеварительного тракта. Расслабление под действием прогестерона дополняется давлением растущей матки, появляются запоры, ноет живот. При анатомическом расположении аппендикса в печеночном направление, его воспаление может проявляться болями в пояснице.
Врач-невролог Василий Генералов расскажет о причинах возникновения недуга и способах устранения боли у беременных:
На позднем сроке болевые ощущения у поясницы и внизу живота могут быть следствием тренировочных схваток. Предвестники родов, они не начинают родовую деятельность, появляются хаотично, нерегулярно и бесследно исчезают.
Неврологические патологии вызывают ноющие боли ниже поясницы, в области ягодиц.
Что делать с болью в пояснице?
Обратиться к гинекологу. Точный диагноз должен ставить врач. Резкие боли игнорировать нельзя, а посещение доктора в любом случае потребуется. Беременность должна проходить под наблюдением, предпочтительней постановка на учет, на раннем сроке, не позднее 12 недель. Анализ крови, мочи, УЗИ точнее охарактеризуют проблему. По показаниям может быть назначена дополнительная диагностика. Болевой симптом из-за естественной перестройки организма не может быть сильным или очень частым. Если в пояснице стреляет, неприятные ощущения долго не прекращаются, скорее всего, потребуется лечение, а не только профилактика.
Это может быть полезно: что делать, если при беременности болит копчик?
Некоторые общие предписания беременным имеют положительные свойства для лечения остеохондроза, пиелонефрита и других заболеваний:
- Здоровое сбалансированное питание, диета.
- Прием витаминно-минеральных комплексов.
- Спокойный сон, отдых.
- Умеренные физические упражнения, ходьба, плавание.
- Использование дородового бандажа.
- Удобная обувь без каблуков.
- Ортопедическая постель.
- Удобная одежда, ни в коем случае не давящая на живот.
- Положительные эмоции.
По назначению врача проводится специализированное лечение наиболее безопасными препаратами, возможна специальная диета, конкретные физические упражнения, госпитализация.
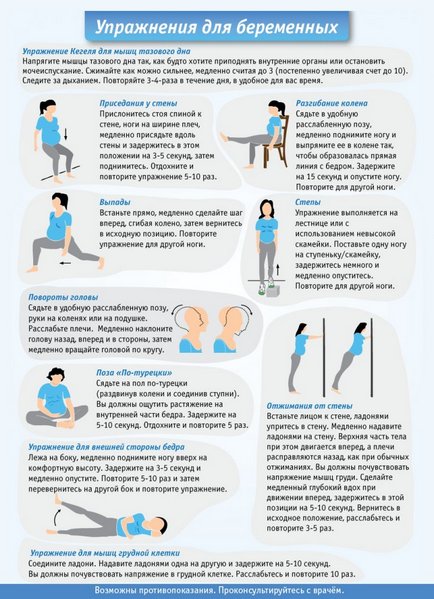
На поздних сроках степень физических нагрузок должна быть намного меньше, лучше сократить время гимнастики, интенсивность, несмотря на полезный эффект для позвоночника. Нельзя перетруждаться. К этому сроку у многих беременных появляется чуткость на допустимые или недопустимые нагрузки. Если в первом триместре можно перетрудиться или перенервничать незаметно, то в третьем малейший неправильный сдвиг может отдаваться дискомфортом в животе, болью, толчком малыша в бок, осознанием опасности.
Чтобы все же не оставаться в бездействии, желательно чаще менять положение, выучить несложный физический комплекс для беременных.
Если поясница болит на раннем сроке беременности, лучше начать решать эту проблему раньше. С увеличением срока нагрузка на организм будет только усиливаться, значит, будут усиливаться неприятные ощущения и уменьшаться возможность борьбы с ними.
Шишка на спине возле позвоночника —, распространенное явление, которое требует наблюдения у специалиста и своевременного лечения, ведь причиной для ее образования может быть не только безобидный жировик, но серьезное заболевание. Поэтому далее рассмотрим, что собой представляет опухоль на спине под кожей возле позвоночника и почему она появляется.
Причины
Образование шишки на позвоночнике в поясничном отделе или в другом сегменте позвоночника может быть спровоцировано воздействием негативных факторов:
- Неправильное функционирование сальных желез, расположенных на спине.
- Накопление сального секрета и нарушение процесса его выделения.
- Нарушение процесса формирования и функционирования желез.
- Травмирование пор и волосяного покрова.
- Врастание волосков в поры.
- Изменение консистенции подкожного жира.
- Генетическая предрасположенность.
- Нарушения гормонального фона в организме.
- Ушиб, удар в результате которого появляется гематома.
- Патологическое разрастание мелких кровеносных сосудов.
- Нарушения функционирования эндокринной системы.
- Непосильные физические нагрузки.
Также спровоцировать появление уплотнения в области позвоночника могут различные дегенеративные процессы в позвоночных структурах, протекающих на фоне заболеваний ОДА.
Виды новообразований на спине
На позвоночнике шишка и болит —, что это может быть? Если говорить о конкретных диагнозах, то чаще всего диагностируются такие разновидности новообразований:
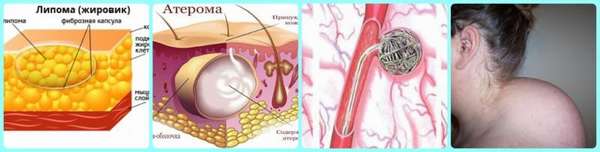
В очень редких случаях при обследовании могут диагностироваться следующие разновидности уплотнений:
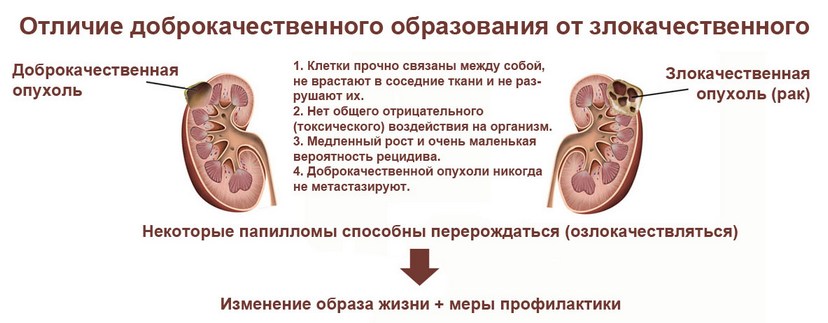
- остеома —, доброкачественная опухоль, которая развивается из костной ткани. Отличается благоприятным течением, растет очень медленно и никогда не перерождается в злокачественную,
- остеохондрома —, доброкачественное образование кости, формирующееся из хрящевых клеток. При отсутствии лечения может преобразовываться в злокачественную опухоль,
- остеобластома —, редкая доброкачественная разновидность опухоли кости, схожая с остеомой. Отличается большими размерами и сравнительно быстрым ростом.
Что касается злокачественных опухолей, то они в редких случаях вызывают образование уплотнений и шишек в области позвоночника. Но если такое случается, то шишки являются болезненными, боль распространяется по всему участку локализации и может иррадировать в соседние области.
Фото уплотнений в области поясницы, шеи и грудного отдела представлены в данном материале.
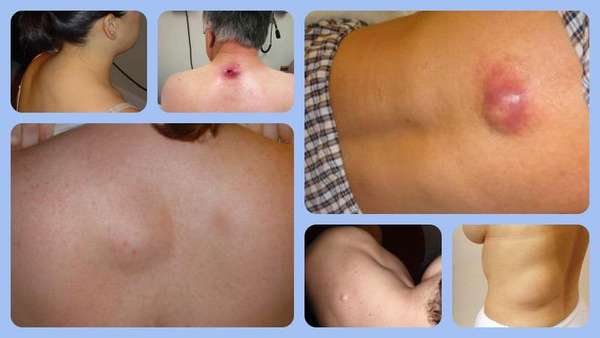
Диагностика
При появлении шишки на спине около позвоночника в грудном отделе либо другом сегменте позвоночника следует посетить больницу.
Для назначения эффективной схемы терапии специалист проводит тщательное обследования для постановки точного диагноза и выявления особенностей течения патологии.
Сначала врач проводит опрос пациента и осмотр на предмет характеристик шишки, время ее появления, увеличения в размере, наличия боли и других симптомов.
Далее для определения природы уплотнения и назначения методик для ее устранения применяются различные диагностические методики.
Справка. Могут применяться лабораторные и аппаратные способы обследования.
К общим и обязательным пунктам обследования в данном случае относятся:
- Общий и биохимический анализ крови.
- УЗИ —, для уточнения параметров опухоли.
- КТ, МРТ —, применяются при подозрении на метастатический характер опухоли.
- Биопсия —, необходима при угрозе злокачественной опухоли.

Также по назначению врача могут проводиться специальные тесты для выявления возможного онкологического процесса.
Назначение дополнительных методов обследования зависит от индивидуальных особенностей организма и уверенности доктора в постановке диагноза.
Если образовалась шишка на позвоночнике между лопаток или в другом месте, то это в любом случае является поводом для посещения врача.
В большинстве случаев такие новообразования имеют доброкачественный характер, но может развиться и злокачественная опухоль, поэтому здесь очень важна своевременная диагностика и терапия.
Важно! Не стоит предпринимать самостоятельные попытки лечения образования и тем более греть его, прокалывать и пытаться выдавливать.
Однако есть такие случаи, при которых требуется немедленное посещение специалиста. К ним относятся:
- выделение гнойных масс из шишки,
- изменение цвета кожного покрова в месте новообразования,
- появление дискомфорта, боли в месте уплотнения.
При возникновении подобной симптоматики необходима срочная медицинская помощь во избежание развития осложнений.
Лечение
Лечение припухлости на пояснице справа от позвоночника может проводиться несколькими способами.
Справка. Применяемый способ лечения зависит от разновидности патологии.
В основном консервативное лечение не дает необходимого результата, поэтому для удаления уплотнения применяются различные виды оперативного вмешательства:
- Классическая операция —, выполняет надрез и удаление шишки вместе с оболочкой для исключения рецидива.
- Лазерное иссечение —, назначается при небольших образованиях. Является безболезненным. Не оставляет шрамов и рубцов.
- Радиохирургический метод —, бесконтактное удаление образования посредством воздействия пучка высокочастотных радиоволн.
- Пункция —, удаление жидкости из шишки специальным шприцем с длинной иглой. Может вызвать рецидив, поскольку нет гарантии полного удаления содержимого капсулы.
Реабилитационный период после проведения операции является непродолжительным. В этот период пациенту могут быть выписаны НПВС для устранения боли и воспаления, витаминные комплексы для укрепления иммунной системы.
Доброкачественные опухоли кости также удаляются хирургическим способом, при этом обязательно проводится пластика кости для предотвращения развития рецидивов.
Злокачественные образования требует более серьезного и длительного лечения в процессе которого может применяться химиотерапия, специальные препараты. При необходимости проводится соответствующее оперативное вмешательство.
При развитии уплотнения на фоне остеохондрозе в основном назначается консервативное лечение, состоящее из приема препаратов, физиотерапии, массажа, лечебной гимнастики.
Заключение
Появление характерного уплотнения на спине, особенно болезненного, должно стать поводом для посещения врача. В противном случае затягивание с лечением может спровоцировать прогрессирование заболевания и развитие серьезных последствий для здоровья.
На боль в спине и пояснице спины жалуются 90% беременных женщин, особенно на последних месяцах. Можно, конечно, потерпеть, больше лежать, ждать, пока боль утихнет самостоятельно. Но лучше выяснить причину неприятных ощущений и помочь организму вынашивать малыша без боли. О причинах боли, профилактике и методах лечения поговорим подробнее.
Причины появления боли в спине и пояснице при беременности
Как правило, боль возникает на последних неделях беременности. Плод становится тяжёлым, мать получает дополнительную нагрузку на позвоночник. Считается нормой, если боли несильные, имеют периодический характер, проходят при изменении положения ребёнка внутри матки.
Если дискомфорт длительный, поясница ноет постоянно, следует обратить на этот факт пристальное внимание. Причиной болей в спине могут быть патологические и физиологические процессы, протекающие в организме женщины. 
Патологические причины требуют врачебной помощи. Особенную опасность составляют боли на ранних сроках. Боль может быть признаком высокого тонуса матки, угрозы выкидыша.
К частым патологическим причинам болевого синдрома в 2-3-м триместре беременности относят:
- Инфекции и заболевания почек, мочеполовой системы;
- Женские болезни;
- Лишний вес;
- Межпозвоночные грыжи;
- Неврология;
- Нарушения в работе ЖКТ, которые вызывают опоясывающие боли;
- Простуды;
- Переохлаждения;
- Опухоли.
Мучительные и продолжительные боли не нужно терпеть. Ранняя диагностики причин и своевременное лечение помогут выносить малыша, сохранить здоровье новорожденного и матери.
Боль вызывается следующими естественными факторами:
Физиологические причины болей в спине не опасны для матери и плода. Но сообщить о них акушеру-гинекологу, участковому терапевту в женской консультации — необходимо. Доктор осмотрит женщину, чтобы убедиться в отсутствии патологий.
Как избавиться от боли в спине и пояснице при беременности?
Выбор методов терапии болей в спине и пояснице зависит от общего состояния здоровья будущей матери. Если патологии развития плода, болезни внутренних органов у женщины не выявлены, применяются следующие способы лечения:
Необходимы для тренировки мышц спины, поддержания их тонуса. Систему упражнений подбирает гинеколог или инструктор центра помощи беременным женщинам.
Упражнения можно выполнять дома и в спортивном зале. Лучше купить абонемент и заниматься с профессионалом. Это поможет избежать перегрузок.
Спать на спине беременным не рекомендуется. Эта поза вызывает нарушения кровотока в тазовой и брюшной области, как следствие могут возникнуть боли в спине и пояснице.
Ложитесь на бок, кладите между ног около коленей небольшую подушку. Внутренние органы, матка будут расположены комфортно, спина болеть перестанет. 
Назначают только на 2-ом триместре и в начале 3-го. Массаж делают в положении стоя или сидя, поскольку лежать на животе женщинам уже нельзя.
Не нужно превращать занятия в бассейне в соревнования на скорость. Ваша задача состоит в полном расслаблении мышц, чтобы снять с поясницы нагрузку от веса ребёнка. Плавайте 2-3 раза в неделю по 30-40 минут в спокойном ритме.
Носите по несколько часов в день, надевайте в положении лёжа для правильного распределения нагрузки. Обязательно используйте поддерживающий бандаж при ослабленных мышцах живота, большом весе плода.
Если причиной боли является лишний вес, то беременная женщина должна соблюдать щадящую диету. Это не принесет вреда ребёнку, но остановит набор ненужных килограммов. Ожирение помешает будущим мамам рожать, поэтому следите за весом при беременности, старайтесь не превысить максимальный разрешенный порог прибавления массы тела — 15 кг.
Терапия подбирается совместно врачом-специалистом и гинекологом. Сначала нужно пройти диагностику, сдать анализы. Лекарственные препараты используются только по рекомендации врача. Самолечение, бесконтрольный приём лекарств могут спровоцировать пороки внутриутробного развития ребёнка, выкидыш.
Важно! Использовать обезболивающие кремы, разогревающие гели, принимать анальгетики без консультации с врачом нельзя. Через кожу наружные средства попадают в кровь, а значит, и в плаценту. В состав подобных кремов может входить змеиный яд, вытяжка из красного перца. Это опасно для плода.
Боли в спине и пояснице встречаются у беременных очень часто, поэтому необходима своевременная профилактика. Каждое утро делайте зарядку на растяжение мышц спины и таза, правильно питайтесь, гуляйте и плавайте. Тогда беременность будет приносить только радость, а не боль и неприятные ощущения.
Внимание! Употребление любых лекарственных средств и БАДов, а так же применение каких-либо лечебных методик, возможно только с разрешения врача.

Беременность – это состояние организма женщины, когда позвоночник испытывает повышенные нагрузки, связанные с растяжением связочного аппарата таза и поясницы, изменениями центра тяжести, перенапряжением мышц спины, что нередко сопровождается болями в области поясницы.
Возможными причинами болей могут быть и другие факторы, такие как угроза прерывания беременности, различные новообразования органов брюшной полости и таза, но они встречаются реже и должны быть исключены при осмотре специалиста.
Причины возникновения боли ↑
Многие женщины жалуются, что болит низ поясницы при беременности на ранних сроках (1-6 недель).
Это обусловлено следующим:
- Обострение имеющегося остеохондроза. В результате происходит возникновение грыжевых выпячивание дегенеративно измененного межпозвонкового диска. Это вызывает возникновение корешкового синдрома: боли в области компрессии корешка, парестезии зоны влияния этого нерва, атрофические изменения мышц, которые иннервирует этот нерв, нарушение проведения импульса по рефлекторным дугам от сухожилий;
- Наличие неправильной осанки: это провоцирует усиление поясничного лордоза.
- Растяжение связок и соединений таза: это происходит за счет набухания связочного аппарата;
- Повышение уровня женских гормонов: способствует увеличению подвижности суставов, с том числе и в позвоночнике. Эта подвижность может вызывать болевые ощущения.
- Новообразования области таза и поясницы: они провоцируют болевой синдром.

Еще одна распространенная патология — заболевания почек.
Чаще всего это пиелонефрит. Он может быть ранее приобретенным либо манифестирующим во время беременности.
Существует несколько теорий возникновения пиелонефрита во время беременности:
- Гормоны беременности действуют на мочеточники таким образом, что происходит обратный ток мочи (рефлюкс) из мочеточников в почечные лоханки. В результате застоя мочи происходит ее инфицирование и развитие пиелонефрита.
- Механическое сдавление мочеточников беременной маткой или расширенными маточными венами.
- Наличие инфекции в организме, откуда с током крови бактерии попадают в мочевыводящую систему. Инфекция может локализоваться в кариозных зубах, миндалинах, на кожных покровах и во внутренних органах.
- Восходящее инфицирование из мочевого пузыря, если до этого отмечались признаки цистита.
- Обострение имеющегося пиелонефрита при снижении иммунитета.

Почечная патология также может проявляться гломерулонефритом, который характеризуется, кроме боли в пояснице, повышением температуры, наличием большого количества эритроцитов в моче, отеками, потерей белка, слабостью, рвотой, тошнотой.
Кроме того, причиной нарушения функции почек могут быть различные опухолевые процессы.
Злокачественные и доброкачественные новообразования почек могут долго себя никак не выявлять.
Когда размер опухоли достигнет такого размера, что капсула почки будет напрягаться, тогда возникнет болевой синдром.

Свойственные симптомы:
- в моче также будут присутствовать патологические примеси в виде эритроцитов, слизи, гноя;
- при исследовании крови определяется повышение скорости оседания эритроцитов, лейкопения;
- слабость;
- потливость;
- общее недомогание;
- инструментальными методами исследования определяют наличие новообразования.
Во втором триместре беременности причиной боли в пояснице служат:
- увеличение лордоза за счет изменения центра тяжести. Увеличение лордоза возникает из-за выпячивания и роста живота. Это увеличивает нагрузку на поясничную область;
- возникновение или обострение остеохондроза поясничного отдела позвоночника;
- прогрессирование почечной патологии;
- увеличивающаяся матка смещает внутренние органы и тканы, в том числе и кости таза и позвоночника, что приводит к болевым ощущениям;
- наличие новообразований.
В третьем триместре происходят следующие явления, которые приводят к болям в спине:
- Происходит максимальное потребление плодом кальция из крови матери. Этот процесс вызывает повышение выработки паратгормона клетками паращитовидной железы. Его основная функция – поддержание стабильного значения ионов кальция в крови. Это осуществляется за счет снижения синтеза костной ткани. В итоге возникает остеопороз, при котором истончается запирательная пластинка тел позвонков с последующими микропереломами.
- Повышение массы тела. У беременной в третьем триместре этот показатель может превышать 15 кг. Эта масса действует, как дополнительная статическая нагрузка на ось позвоночного столба;
- Возникновение или обострение остеохондроза;
- Почечная патология;
- Приступ аппендицита. У некоторых женщин червеобразный отросток слепой кишки (аппендикс) расположен в печеночном направлении. При беременности на поздних сроках у таких женщин приступ аппендицита может проявляться болевыми ощущениями в поясничной области. Поскольку у беременных симптомы аппендицита чаще всего имеют стертый характер, женщины могут не придавать значения своим болевым ощущениям.

Как быть, если болит поясница на раннем сроке беременности? ↑
Первые недели (1-6) беременности женщина вынуждена обратиться к специалисту, чтобы он выявил причину возникшей боли.
Наличие обострившегося остеохондроза требует следующих мероприятий:
- Использование стабилизирующих корсетов и бандажей, разработанных для беременных. Но на ранних сроках использовать только по показанию доктора;
- Прием витаминов и минералов;
- Ежедневная утренняя гимнастика. На ранних сроках физическое состояние женщины позволяет выполнять ежедневные нагрузки. При наличии угрожающих плоду состояний, нагрузки исключаются;
- Исключение статических нагрузок;
- Диета с установленным содержанием кальция, витамина Д. Кальций содержится в молочных продуктах, орехах, рыбных продуктах;
- Подбор ортопедической мебели;
- Частое изменение положения тела;
- Исключение подъема тяжестей;
- Коррекция режима дня с преобладанием отдыха над трудом;
- Посещение бассейна способствует укреплению мышц спины.

Все эти предписания и мероприятия должна выполнять любая беременная женщина, как способы лечения, так и профилактики.
Наличие в этот период почечной патологии в виде пиелонефрита, кроме боли в пояснице, сопровождаются повышением температуры тела, соответствующими данными общего анализа мочи и общего анализа крови.
В данном случае обязательно:
- Обратиться к врачу. Специалист назначит лечение, которое будет способствовать подавлению бактериальной инфекции: антибиотикотерапию.
- Организовать питьевой режим таким образом, чтобы токсины форсировано покидали организм. Увеличение объема выпитой жидкости уместно в случае отсутствия отеков. Обязательно вести учет диуреза. Запрещается пить мочегонные средства, напитки, содержащие кофеин. Употребление клюквенного морса не только способствует повышению диуреза, но и обладает некоторым бактериостатическим действием.
- Принимать отвар овса – самый безопасный и действенный препарат для беременной, который можно приготовить в домашних условиях. Использовать для этого нужно не хлопья, а крупу.

По необходимости предусмотрена госпитализация в урологическое отделение.
В сроке 7-13 недель беременности большинство женщин начинают отчетливо чувствовать, что их организм меняется.
В этот период чаще развивается токсикоз, может снижаться масса тела. С этого периода зародыш называется плодом. Однако внешних признаков беременности еще не наблюдается.
В этот период беременная женщина с болями в пояснице должна обратиться к специалисту, который проведет дифференциальную диагностику.

При выявлении остеохондроза необходимо выполнять все те предписания, что и на 1-6 нед беременности со следующими оговорками:
- При тяжелом токсикозе физические упражнения выполнять как минимум 2-3 раз в нед. Отдавать предпочтение ходьбе или плаванию;
- Прием витаминов и минералов необходимо обсудить с лечащим врачом, поскольку не все витамины нужно потреблять в тех же дозах, что небеременной женщине.
При обнаружении пиелонефрита беременная на сроке 7-13 недель должна выполнять все, что и на ранних сроках.
В этот период врач назначает такие же медикаментозные препараты, что и ранее.
Выявленные новообразования в области малого таза, поясницы, которые вызывали болевые ощущения, требуют лечения в специализированных учреждениях.
В данном случае акушер-гинеколог и онколог определяет тактику ведения беременности и родов.

Если боль в пояснице связана с угрозой прерывания беременности, то будут определяться также следующие симптомы:
- Кровянистые выделения из половых путей;
- Тянущие ощущения внизу живота;
- Слабость;
- Снижение давления;
- Нарушение сознания.
Как помочь себе на последних неделях? ↑
В 36 недель беременности женский организм начинает готовиться к родовой деятельности.
Увеличена масса тела, больше проявляется боль в поясничной области.
Высота стояния дна матки в этот период достигает максимума.
Для облегчения болей беременная женщина должна:

При поздних сроках беременности следует выполнять специальные упражнения:
№ 1
При этом спину нельзя прогибать: это поможет усилить мышцы спины, совершить растяжку мышц бедер.

В таком положении нужно сидеть около 30 мин. Можно поделить приемы на несколько раз в день.
№ 2
Нужно лечь, согнуть в коленях ноги, нужны циклы напряжения и расслабления мышц пресса и ягодиц.

При напряжении делаем вдох, при расслаблении – выдох.
№ 3

№ 4
Примите горизонтальное положение, ноги согните под 90 градусов.
Затем нужно наклонять ноги в стороны.

Амплитуда наклона должна быть максимально возможной. При этом боль не должна усиливаться.
№ 5
Принять горизонтальное положение. Ноги и руки вытянуть в длину.

Максимально стараемся вытянуть позвоночник.
№ 6
Стоя на четвереньках попеременно поднимать ноги и руки. Например, правая нога – левая рука.

При этом необходимо следить за своими ощущениями и пульсом. При ухудшении состояния упражнения немедленно прекратить.
В 37 недель будущая мама чувствует более активные толчки малыша. Его подвижность провоцирует усугубление болевой импульсации.
Беременная женщина должна придерживаться следующих правил:
- Менять положение как можно чаще;
- Выполнять упражнения по 2-3 раза в день;
- Пешие прогулки обязательны;
- Посещение бассейна;
- Можно посещать тренажерный зал.
На 38-ой неделе беременности плод начинает опускаться, и плотно прилегает ко входу в малый таз.

Беременная жалуется на усиление боли, особенно при стоянии, ходьбе.
В этот период нужно:
- При обострении болевых ощущений при ходьбе, стоит уделять больше внимание упражнениям положении лежа и сидя. Однако ходьбу нельзя полностью исключить. В день нужно ходить в сумме не менее 1,5 часов;
- Корсеты и бандажи использовать обязательно;
- Выполнять упражнения не менее 3 раз в день.
В сроке 39 недель повышается риск возникновения родовой деятельности при выполнении физической нагрузки.
Поэтому нужно следовать следующим рекомендациям:
- Сон на ортопедической поверхности;
- Прекращение посещения тренажерного и спортивного зала;
- Пешие прогулки должны осуществляться недалеко от дома;
- Разминки нужно делать каждый час при нахождении в одном положении, даже лежа;
- Плавание можно исключить;
- Нельзя прекращать применение витаминов и минералов, которые посоветовал лечащий доктор;
- Упражнения по-прежнему выполнять по 2 раза в день. При первых признаках ухудшения состояния следует прекратить физическую активность.

40 недель беременности – это тот срок, в котором следует обращать внимание на любое изменение ощущений.
Изменение характера болевых импульсов от поясницы могут свидетельствовать о начинающихся родах.
В этот срок следует:
- ограничить дальние прогулки;
- снизить время стояния, лучше пройтись;
- использовать корсет или бандаж.
В 41 неделю, как и раньше, нужно быть очень внимательной к себе и своим ощущениям.
Выполняя следующие действия, беременная сможет облегчить болевой синдром:
- Сократить количество упражнений до 1 раз в день;
- Ходьба нужна, но можно выполнять ходьбу на месте;
- Спать лучше на боку.

Если боли в пояснице обусловлены пиелонефритом на поздних сроках беременности, то необходимо лечиться в стационаре, поскольку может быть необходимо экстренное родоразрешение.
Самостоятельно можно:
- повысить потребление жидкости. Это нужно делать только под тщательным контролем диуреза. Если жидкость задерживается в организме больше нормы, то с повышением объемов жидкости следует повременить.
- Клюквенный морс, настой крапивы помогут увеличить диурез и вывести токсины;
- Ежедневно необходимо принимать коленно-локтевое положение для нормализации оттока мочи от почечных лоханок. Продолжительность такого упражнения – не менее 20 мин в день;
- Отдыхать нужно попеременно на правом и на левом боку.

Фото: коленно-локтевая поза
На любом сроке беременности каждой женщине, которая испытывает боли в спине, категорически запрещается выполнять следующее:
- Начинать самолечение;
- Без назначения врача принимать антибиотики, анальгетики, спазмолитики и пр.,
- Использовать различные физические процедуры для снижения болевого синдрома. Прикладывание тепла, холода на поясницу беременным категорически запрещено;
- Массаж, мануальная терапия;
- Посещение бань, саун;
- Купание в холодной воде (водоемах);
- Нерационально использовать период отдыха;
- Спать на неприспособленной поверхности;
- Использование мазевых и гелевых лекарственных препаратов для местного использования, так как они также проникают в кровяное русло;
- Применять настои трав (кроме вышеназванных), которые можно употреблять небеременной женщине. Некоторые лекарственные растения могут негативно влиять на плод.
Обязательным условием правильного поведения при боли в пояснице во время беременности является обращение к врачу, так как возможной причиной является острый аппендицит.
Отсутствие должного медицинского обследования и помощи может привести к серьезным осложнениям, вплоть до развития перитонита и гибели плода.
Читайте также:


